-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
Jiný pohled na akutní krvácení do horního trávicího traktu u pacientů s jaterní cirhózou
A different view of acute upper gastrointestinal bleeding in liver cirrhosis patients
Objectives:
The study focuses predominantly on non‑varicose sources of acute upper gastrointestinal bleeding in liver cirrhosis patients and aims to determine its mortality.Methods and subjects:
The prospective examination included 137 liver cirrhosis patients with acute upper GIT bleeding. All the patients underwent an endoscopic examination. In case of multiple findings, defining the bleeding source was based on the specialist’s attitude presented as the conclusion of the endoscopic examination.Results:
The most frequent causes of acute bleeding included oesophagus varices (57.7%), followed by peptic gastric and duodenal ulcers (18.2%), then portal hypertension gastropathy (9.5%), gastric varices (5.1%), reflux oesophagitis (2.9%), Mallory ‑ Weiss syndrome (2.9%) and erosive gastropathy (1.5%). The endoscopy of the upper digestive tract resulted in a negative diagnosis in not more than 2.2% of patients. The majority of examinations showed multiple findings in the upper digestive tract, each of which could have been a potential cause of bleeding. Mortality in all bleeding cirrhotic patients reached 14.6%, 18.6% of which were related to the varicose type of bleeding and 7.8% to the non‑varicose type.Conclusion:
Portal hypertension led to bleeding (caused by varices and portal hypertension gastropathy) in 72.3% of patients, 62.8% patients suffered from purely varicose bleeding, 37.2% patients from non‑varicose bleeding. Mortality was statistically significantly higher on 0.1 level of significance in cases of varicose bleeding in comparison with non‑varicose bleeding. An emphasis should be laid on an early and detailed endoscopic examination leading to an appropriate diagnosis and therapy.Key words:
liver cirrhosis – portal hypertension – acute bleeding – peptic ulcer – endoscopy
Vyšlo v časopise: Vnitř Lék 2010; 56(11): 1116-1121
Kategorie: Původní práce
Souhrn
Cíl:
Cílem práce bylo popsat zejména nevarikózní zdroje akutního krvácení do horního trávicího traktu u pacientů s jaterní cirhózou a určit jeho mortalitu.Metodika a soubor pacientů:
Prospektivně bylo vyšetřeno 137 pacientů s jaterní cirhózou a akutním krvácením do horního trávicího traktu. Všichni podstoupili endoskopické vyšetření. Pokud bylo nalezeno současně více nálezů, bylo při určení zdroje krvácení přihlíženo k názoru endoskopisty vyjádřeném v závěru vyšetření.Výsledky:
Nejčastější příčinou akutního krvácení byly jícnové varixy (57,7 %), dále peptický vřed žaludku a duodena (18,2 %), portální hypertenzní gastropatie (9,5 %), žaludeční varixy (5,1 %), refluxní ezofagitida (2,9 %), syndrom makléry ‑ Weissův (2,9 %) a erozivní gastropatie (1,5 %). Negativní nález při horní endoskopii mělo jen 2,2 % pacientů. U většiny pacientů byly v horním trávicím traktu vícečetné nálezy, kdy každý z nich mohl být potenciálním zdrojem krvácení. Mortalita u všech krvácejících cirhotiků dosáhla 14,6 %, z toho varikózního 18,6 % a nevarikózního 7,8 %.Závěr:
V důsledku portální hypertenze (z varixů a portální hypertenzní gastropatie) krvácelo 72,3 % pacientů, v 62,8 % se jednalo o čistě varikózní, v 37,2 % nevarikózní krvácení. Mortalita byla statisticky významně vyšší na hladině významnosti 0,1 u varikózního proti nevarikóznímu krvácení. Je kladen důraz na časné a pečlivé provedení endoskopického vyšetření s cílem správné diagnózy a terapie.Klíčová slova:
jaterní cirhóza – portální hypertenze – akutní krvácení – peptický vřed – endoskopieÚvod
Standardně bývá v literatuře téma akutního krvácení do horního trávicího traktu (dále horního GIT) popisováno buď z pohledu běžné populace, ve které se na něm asi ze 70 % podílí vředy a z 10 % varixy, nebo z pohledu cirhózy, kdy bývá zpravidla popisováno varikózní krvácení, resp. krvácení v důsledku portální hypertenze, a spíše jen okrajově se uvažuje, že tito nemocní mohou krvácet i z jiných zdrojů. Při snaze zjistit podrobnější informace musíme hledat v zahraniční literatuře, neboť není podrobná česká práce z posledních 20 let, která by se dané problematice soustředěně věnovala. Mnozí lékaři tedy předpokládají u pacientů s jaterní cirhózou jen varikózní krvácení. Sami jsme si v praxi tuto skutečnost mnohokrát ověřili a to nás motivovalo k provedení předložené prospektivní studie.
Metodika
Do souboru pacientů byli zařazeni všichni nemocní s jaterní cirhózou, kteří byli hospitalizováni na interní klinice FN Ostrava pro akutní krvácení do horního trávicího traktu v letech 2003–2008. Jednalo se o prospektivní sledování.
U všech pacientů byla stanovena diagnóza jaterní cirhózy buď histologicky, nebo na základě kombinace klinického, sonografického, laboratorního a endoskopického vyšetření apod., což odráží všeobecně přijatou klinickou praxi. Vždy byly provedeny testy za účelem stanovení etiologie jaterní cirhózy a zjištění pokročilosti jaterního onemocnění vyjádřené Childovou Pughovou klasifikací. Diagnóza portální hypertenze byla stanovována na základě nepřímých známek, stanovení HVPG bylo provedeno jen u pacientů indikovaných k TIPS. Všichni pacienti podstoupili endoskopii horního GIT. Při popisu jednotlivých nálezů bylo přihlíženo k endoskopické klasifikaci dle Mařatky. Pokud endoskopista nalezl více lézí, které teoreticky mohly vést ke krvácení, byla jako příčina krvácení určena ta léze, kterou označil v závěru nálezu. Byla sledována mortalita během hospitalizace.
Statistické zpracování bylo provedeno pomocí klasického χ2 testu nezávislosti. Tam, kde se vyskytla malá očekávaná četnost (tj. ≤ 5), byl použit Fisherův faktoriálový test, a to oboustranný, založený na použití interakcí. Na hladině 0,05 však ve všech sledovaných případech vedou oba testy ke stejným závěrům.
Soubor pacientů
Soubor obsahoval 137 pacientů, z toho bylo 90 (65,7 %) mužů, 47 (34,3 %) žen, věk kolísal od 35 do 83 let, s průměrem 56,9, z toho u mužů od 40 do 70 (průměr 55,8), u žen od 35 do 83 (průměr 58) let. V etiologii jaterní cirhózy se uplatnil alkohol 90krát (65,7 %), alkohol + virová hepatitida B4krát (2,9 %), alkohol + virová hepatitida C 3krát (2,2 %), čistě virová hepatitida B 10krát (7,3 %), jen virová hepatitida C 13krát (9,5 %), další příčiny byly již po jednom výskytu, tj. po 0,7 % (autoimunitní hepatitida, deficit α-1-antitrypsinu a hemochromatóza), ve 14 (10,2 %) případech jsme příčinu neprokázali. U všech byla stanovena Childova-Pughova klasifikace, jejíž rozvrstvení bylo následující: A 32 (23,3 %), B 70 (51,1 %) a C 35 (25,5 %). Portální hypertenze byla prokázána u 125 pacientů z celkového počtu 137 krvácení, což je u 91,2 %.
Výsledky
Problematice krvácení do horní části GIT se ve FN Ostrava systematicky věnujeme již od roku 2000. V uvedeném období bylo zaznamenáno celkem 924 těchto příhod, z toho se jednalo ve 137 (14,8 %) případech o nemocné s jaterní cirhózou.
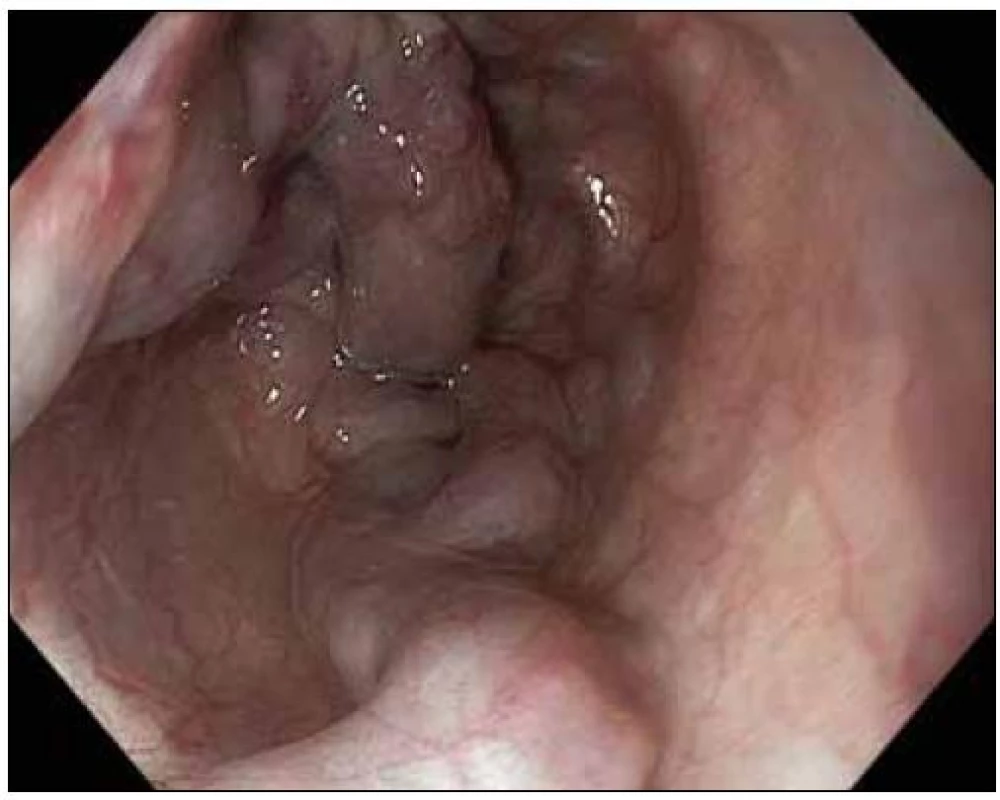
Podle předpokladu nejčastějším zdrojem krvácení byly varixy, a to jícnové (obr. 1), jejichž zastoupení činilo 57,7 % (79 případů). Žaludeční varixy (obr. 2) se podílely podstatně méně (7krát; 5,1 %). Na druhou stranu jsou považovány za obtížnější z pohledu endoskopického vyšetření a ošetření – nelehká vizualizace v subkardiální oblasti často z inverze, kdy v žaludku bývá množství krve, a proto nepřehledný terén, ze stejných důvodů bývá technicky obtížná ligace, pro horší efekt sklerotizační léčby někdy situace vyžaduje i aplikaci tkáňových lepidel s dalšími riziky komplikací, nejistý efekt komprese balónkovou sondou v žaludku. Z uvedeného vyplývá, že varikózní krvácení představovalo celkem 86 ze 137 všech krvácení, jeho podíl činil 62,8 %.
Obr. 2. Krvácející žaludeční varixy. 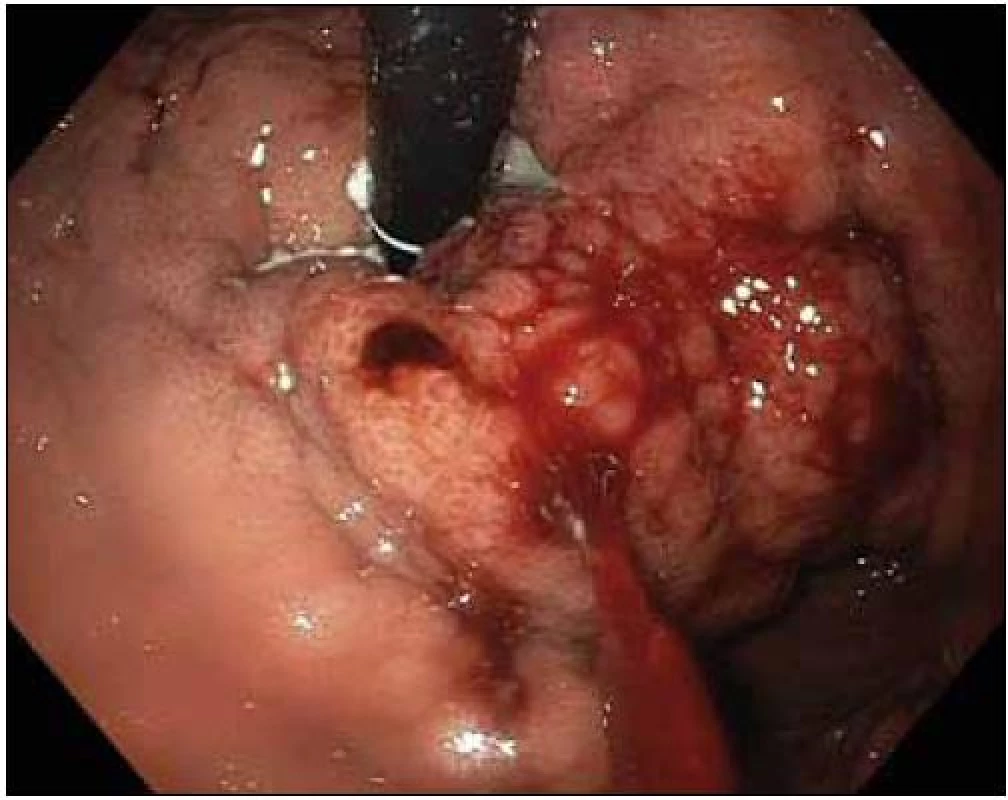
Co bylo příčinou zbylých 37,2 % krvácení? Ne zcela vyhraněné postavení má portální hypertenzní gastropatie (dále jen PHG) (obr. 3), která se podílela 9,5 %. Nepatří sice mezi tzv. „varikózní“ krvácení, protože se nejedná o varixy, ale patří ke krvácením v důsledku portální hypertenze, kam patří i krvácení z varixů. Pokud ji z pohledu morfologie přiřadíme k nevarikózním zdrojům, představuje jejich podíl právě více než 1/3. Rozdělíme-li pacienty na krvácení v důsledku portální hypertenze (z varixů + PHG) a ostatní příčiny, pak ty představují 27,7 % všech krvácení cirhotiků. Toto zjištění považujeme za velmi zajímavé, ale hlavně důležité pro klinickou praxi. Automatické předpokládání krvácení z varixů u cirhotiků by mohlo mít přibližně v 1/3 vážné důsledky, neboť terapeutické postupy jsou odlišné – např. zavedení balónkové sondy by se v případě nevarikózního zdroje minulo účinkem.
Obr. 3. Portální hypertenzní gastropatie. 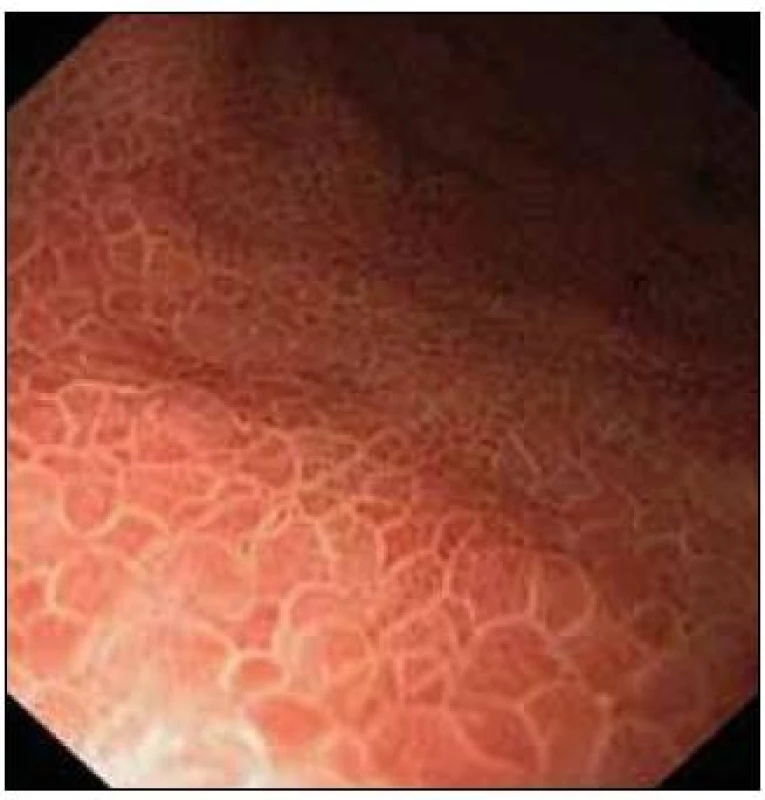
Druhou nejčastější příčinu krvácení představovaly peptické vředy gastroduodena s 18,2% podílem (25 pacientů). Byly častější příčinou než např. žaludeční varixy či portální hypertenzní gastropatie. Prakticky stejným dílem se jednalo o vředy žaludku a duodena (13 : 12; tj. 52 % : 48 %). Ze všech 338 nemocných s jaterní cirhózou, kterým byla v letech 2003–2008 provedena horní endoskopie bez ohledu na její indikaci, byla vředová léze prokázána u 71, z toho jich 25 krvácelo. Znamená to, že 35,2 % vředů se komplikovalo krvácením. Byla sledována event. souvislost s koincidencí portální hypertenze či závislost na pokročilosti jaterního onemocnění. 85 % vředů krvácelo „v terénu“ portální hypertenze. To znamená, že jako zdroj krvácení byl endoskopistou označen právě vřed a ne např. koincidující varixy či portální hypertenzní gastropatie. Co se týče vztahu k Childově Pughově klasifikaci, byla situace následující. Bylo zjištěno, že riziko komplikace roste s pokročilostí jaterní cirhózy: u pacientů Child-Pugh A krvácelo 29,4 % vředů, u B 33,3 % a u C již 40,9 %. Můžeme odvodit, že riziko krvácivého vředu roste s koincidencí portální hypertenze a s pokročilostí jaterní cirhózy, i když ne statisticky signifikantně. Podílet se na tom může i související trombocytopenie a koagulopatie. Trombocyty se pohybovaly v rozpětí 19–557 × 109/l s průměrem 127 × 109/l, INR kolísalo od 0,9 do 3,9 s průměrem 1,6. K dalším rizikovým faktorům či etiologickým činitelům patří Helicobacter pylori, který byl u těchto vředů prokázán v 9 případech (36 %), a NSAID, která se uplatnila 2krát (8 %).
Z ostatních nevarikózních zdrojů byla prokázána refluxní ezofagitida (4krát, 2,9 %), stejně často byla objevena ragáda kardie v rámci Mallory Weissova syndromu, eroze činily 1,5 % (2krát). U 3 jedinců (2,2 %) byla gastroskopie negativní.
Mortalita u všech krvácejících cirhotiků dosáhla 14,6 %, to znamená, že zemřelo 20 pacientů ze 137 případů. Nabídlo se rozlišení mortality varikózního (86krát) vs nevarikózního (51krát) krvácení. Na krvácení z varixů zemřelo 16 pacientů, na krvácení z ostatních zdrojů jen 4, v procentech 18,6 % vs 7,8 %. Tento rozdíl dosahuje statistické významnosti na hladině 0,1 (p = 0,0846).
Přehled jednotlivých zdrojů a poměr nevarikózního a varikózního krvácení (resp. při portální hypertenzi) sleduje tab. 1 a graf 1.
Tab. 1. Příčiny akutního krvácení do horního trávicího traktu u pacientů s jaterní cirhózou ve sledovaném souboru a porovnání s literárními údaji. 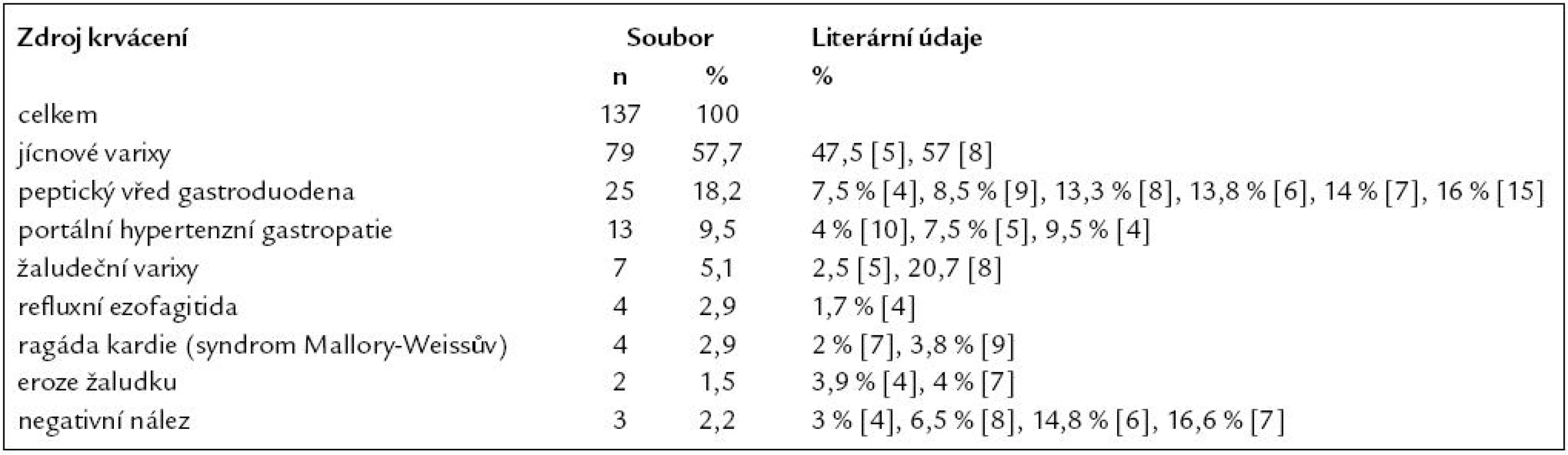
Graf 1. Poměr nevarikózního a varikózního krvácení (resp. v důsledku portální hypertenze). 
Byl zhodnocen i vývoj příčin krvácení v čase. Celkem 25 pacientů bylo během sledovaného období rehospitalizováno pro recidivu krvácení. Z tab. 2 vyplývá, že 14 pacientů mělo 2 ataky krvácení, 5 pacientů mělo 3 ataky krvácení, 4, 5 a 6 atak krvácení mělo po 2 pacientech. Je patrné, že ne vždy se jednalo o stejný typ krvácení. Jen u 10 (40 %) pacientů byl zaznamenán při recidivě krvácení obdobný druh zdroje, u ostatních se jednotlivé druhy střídaly (varikózní a nevarikózní). Z celkového počtu 48 recidiv krvácení se 26krát zdroj opakoval (54,2 %) a ve 22 (45,8 %) případech se jednalo o jiný typ krvácení.
Tab. 2. Tabulka příčin recidiv krvácení. 
Diskuze
V „běžné“ populaci bývají nejčastější příčinou krvácení peptické léze horního trávicího traktu (až 3/4), varixy se pak podílejí 8–10 %, ostatní nálezy jsou méně časté. Krvácení do horního GIT ustává spontánně nebo po konzervativní léčbě v 80 % případů. Navzdory naší diagnostické snaze zůstává až v 10 % zdroj neobjasněný. Mortalita zpravidla nepřesahuje 10 %.
Toto jsou některá čísla charakterizující běžnou populaci, ale jaká je situace u pacientů s jaterní cirhózou? Mortalita v případě krvácení z jícnových varixů dosahuje neblahých 30 %, někdy i 70 % [1], souvisí s pokročilostí jaterní cirhózy [2]. Příčina smrti bývá multifaktoriální a úzce koreluje s tíží jaterního poškození. Varikózní krvácení se sice může až v 60 % spontánně zastavit, ale recidiva krvácení bez léčby je vysoká, kdy 60 % pacientů krvácí znovu do týdne od první ataky.
Na základě určitých kritérií lze u pacientů s akutním krvácením do horního trávicího traktu ještě před endoskopií odhadnout riziko úmrtí, riziko recidivy krvácení a potřebu urgentní terapeutické intervence. Mezi jednotlivými hodnotícími kritérii je i anamnéza jícnových varixů, koagulopatie, trombocytopenie, alkoholický exces, abnormální jaterní testy, tedy okolnosti spjaté s jaterní cirhózou [3].
Bylo prokázáno, že varixy nejsou jediným zdrojem krvácení u cirhóz. Podíl na všech krváceních činil u jícnových 57,7 %, u žaludečních 5,1 %. Z toho vyplývá, že varixy se podílely celkem 62,8 %. Stejný důkaz přinesly i jiné studie. Např. D’Amico prokázal ve studii se 465 cirhotiky varixy jako zdroj krvácení v 72 % [4]. Odelowo [5] měl ve své práci krvácející varixy jen v 50 %, ale jeho soubor byl malý (40 pacientů), Fassio [6] udává 52,5 %, ještě menší podíl varikózního krvácení měl Gostout [7] – 47,3 %, přitom jeho soubor obsahoval 300 jedinců, naopak největší podíl varikózního krvácení zaznamenal Seo [8], u 77,7 % cirhotiků. Z českých studií lze jmenovat práci Kantorové [9], která prokázala varikózní krvácení u nemocných s jaterní cirhózou v 74 %, kdežto ve 26 % se jednalo o zdroj nevarikózní. Pokud tyto výsledky opět zprůměrujeme, získáme 59,8 %, tedy téměř našich 62,8 %. I když se výsledky uvedených studií nepatrně liší, můžeme shrnout, že varixy jsou sice nejčastější příčinou, ale v 1/4–1/3 tito nemocní krvácejí ze zdroje nevarikózního. Automatické předpokládání krvácení z varixů u cirhotiků, o kterém již bylo hovořeno, by mohlo mít až v 1/3 vážné důsledky, neboť terapeutické postupy jsou odlišné.
Portální hypertenzní gastropatie se dle literárních údajů podílí na krvácení v rozmezí 4 % [10], 7,5 % [5], 9,5 % [4] dle jednotlivých studií, v našem souboru 9,5 %.
Druhou nejčastější příčinu krvácení představovaly peptické vředy gastroduodena s 18,2% podílem. Byly častější příčinou než např. žaludeční varixy či portální hypertenzní gastropatie. Prakticky stejně se podílely vředy žaludku a duodena. V jiné studii jsme u nemocných s jaterní cirhózou a současně vředovou lézí gastroduodena prokázali krvácení z této léze v 35,2 % a nárůst rizika v souvislosti s koincidencí portální hypertenze a s pokročilostí jaterní cirhózy [13]. Při portální hypertenzi bývá splanchnická vazodilatace a rozvíjí se arteriovenózní zkraty v submukóze, což vede ke zvýšenému krevnímu průtoku v této oblasti, tím se zvyšuje riziko krvácení a současně se snižuje oxygenace sliznice, a tím stoupá riziko jejího poškození [11,12]. Podílet se na tom může i s tím související trombocytopenie a koagulopatie. K dalším rizikovým faktorům či etiologickým činitelům patří Helicobacter pylori, který byl u těchto vředů prokázán v 36 % a NSAID v 8 %. Svůj podíl může mít i vysoký výskyt hepatogenního vředu a jeho častý klinicky němý průběh, který vede k pozdní diagnóze, a tak se může projevit přímo komplikací v podobě akutního krvácení [13]. Taktéž Siringo [14] zaznamenal jedinou komplikaci – krvácení u 20 % vředů. V již zmiňované české studii se vředy podílely na krvácení u cirhotiků 8,5 %. Multicentrická práce D’Amica [4] určila peptický vřed jako příčinu v 7,5 %, práce Sea v 13,3 % [8], Fassia v 13,8 % [6], Gostouta v 14 % [7], Thomase v 16 % [15].
Z ostatních nevarikózních zdrojů byla prokázána refluxní ezofagitida 2,9 %, stejně často byla objevena ragáda kardie v rámci Mallory Weissova syndromu, eroze činily 1,5 %. Méně časté příčiny akutního krvácení dle literárních zdrojů představují: refluxní ezofagitida 1,7 % [4], syndrom Mallory Weiss 2 % [7] až 3,8 % [9] a erozivní gastropatie 3,9 % [4] až 4 % [7].
I přes diagnostickou snahu se nemusí vždy prokázat zdroj krvácení. Vzhledem k četnosti nálezů v horním GIT u cirhóz se nepodařilo objasnit příčinu jen ve 2,2 %, oproti „běžné“ populaci, kde se odhaduje neúspěch na 10 i více procent případů. Náš neúspěch byl o poznání menší než v publikovaných studiích, kde neodhalili etiologii krvácení od 3 % [4] přes 6,5 % [8] po 14,8 % [6], ale i v 16,6 % [7]. Domníváme se, že míra úspěšnosti může být ovlivněna několika faktory: přehledností vyšetřovaného terénu (za tímto účelem preferujeme zavedení nazogastrické sondy do žaludku s jeho výplachem před endoskopickým výkonem), pečlivostí a zkušeností endoskopujícího lékaře, v případě neúspěchu první endoskopie opakování výkonu po přípravě pacienta s odstupem času.
Komplikujícím faktorem bývá, že tito pacienti mají velmi často vícečetné nálezy v horním GIT [16]. Zde je kladen důraz na pečlivou práci endoskopujícího lékaře, důležité je nespokojit se s průkazem jícnových varixů, ale hledat event. i jiný, pravý zdroj krvácení.
Zajímavý je i pohled na mortalitu. Jak bylo zmíněno, ve FN Ostrava je akutní krvácení do horního GIT sledováno delší dobu – celková mortalita všech krvácení kolísá s průměrem na 6 % [17]. Jaká je situace u pacientů s jaterní cirhózou? O mortalitě varikózního krvácení se píše často, ale jaká je mortalita nevarikózního krvácení u cirhotiků? V našem souboru dosáhla u varikózního krvácení 18,6 %, kdežto u nevarikózních zdrojů 7,8 %. Na hladině 0,1 je tento rozdíl statisticky významný. Je patrné, že mortalita u krvácení z nevarikózních zdrojů u cirhotiků je vyšší než v „běžné“ populaci. Hlavní důvod onoho rozdílu spatřujeme v časté koincidenci s portální hypertenzí a jaterním selháním v případě nevarikózního krvácení u cirhotiků. Oproti tomu mortalita varikózního krvácení dosahuje více než trojnásobku mortality u „běžných“ pacientů. Podobnou zkušenost měli i brněnští autoři, kdy Kantorová [9] popisuje mortalitu u varikózního krvácení 20 %, kdežto u nevarikózních zdrojů 11 %. Zahraniční studie [4] rozlišovala mortalitu varikózního, resp. nevarikózního krvácení do 5 dnů (9,2 %, resp. 5,3 %) a do 6 týdnů (20,8 %, 14,9 %). Z uvedených dat je patrná závažnost varikózního krvácení.
Přehled jednotlivých příčin krvácení s porovnáním našich a literárních údajů přináší tab. 1.
Ze sledování atak krvácení u jednotlivých pacientů vyplynulo následující. Celkem 25 pacientů bylo během sledovaného období rehospitalizováno pro recidivu krvácení a ne vždy se jednalo o stejný typ krvácení. Z celkového počtu 48 recidiv krvácení se v 54,2 % druh zdroje opakoval, resp. ve 45,8 % případech se jednalo o jiný typ krvácení, to znamená, že se střídal varikózní a nevarikózní zdroj krvácení. Podobné sledování provedla i Kantorová [9], která však hodnotila recidivy krvácení jen u pacientů s varikózním krvácením v minulosti. U 76 % pacientů se v její studii jednalo opět o varikózní krvácení, u zbylých 24 % o jiný (nevarikózní) zdroj krvácení. Z tohoto pohledu byla v našem souboru situace následující. V 69,2 % bylo varikózní krvácení následováno atakou varikózního krvácení, v 30,8 % se však jednalo o nevarikózní zdroj.
Závěr
Pacienti s akutním krvácením do horního GIT a jaterní cirhózou představují 14,8 % všech příhod krvácení do GIT ve FN Ostrava. Nejčastějším zdrojem byly varixy, a to jícnové, jejichž zastoupení činilo 57,7 %, žaludeční varixy se podílely jen 5,1 %. Varikózní krvácení představovalo celkem 62,8 % všech krvácení. Portální hypertenzní gastropatie byla příčinou v dalších 9,5 %. Krvácení v důsledku portální hypertenze, z varixů + PHG, činilo 72,3 % všech případů krvácení. Ostatní zdroje pak znamenaly 27,7 % příhod. Druhou nejčastější příčinu představovaly peptické vředy gastroduodena s 18,2% podílem, kdy se stejnou měrou podílely vředy žaludku i duodena. Z ostatních nevarikózních zdrojů byla prokázána refluxní ezofagitida (2,9 %), stejně často byla objevena ragáda kardie v rámci Mallory-Weissova syndromu, eroze činily 1,5 %. U 2,2 % nebyl zdroj krvácení při gastroskopii odhalen. Mortalita u všech krvácejících cirhotiků dosáhla 14,6 %, přičemž u varikózního krvácení činila 18,6 %, u nevarikózního 7,8 %. Tento rozdíl je na hladině 0,1 statisticky významný. Mortalita nevarikózního krvácení byla vyšší než průměrná mortalita v běžné populaci, ta ve FN Ostrava dosáhla 6,2 %. Bylo zjištěno, že u pacientů s jaterní cirhózou se druhy zdrojů krvácení u jednotlivých atak střídaly ve 45,8 %, to znamená, že se střídaly varikózní a nevarikózní zdroje krvácení.
MU Dr. Pavel Svoboda, Ph.D.
www.fno.cz
e-mail: pavel.sv@seznam.cz
Zdroje
1. Lata J. Portální hypertenze při jaterní cirhóze a její důsledky. Plzeň: GAAN CZ 2000.
2. Husová L, Juránková J, Lata J et al. Bakteriální infekce ve vztahu ke vzniku a průběhu varikózního krvácení. Vnitř Lék 2007; 53 : 1255 – 1264.
3. Cameron EA, Pratap JN, Sims TJ et al. Three‑year prospective validation of a pre‑endoscopic risk stratification in patients with acute upper ‑ gastrointestinal haemorrhage. Eur J Gastroenterol Hepatol 2002; 14 : 497 – 501.
4. D’Amico G, De Franchis R. Cooperative Study Group. Upper digestive bleeding in cirrhosis. Post‑therapeutic outcome and prognostic indicators. Hepatology 2003; 38 : 599 – 612.
5. Odelowo OO, Smoot DT, Kim K. Upper gastrointestinal bleeding in patients with liver cirrhosis. J Natl Med Assoc 2002; 94 : 712 – 715.
6. Fassio E, Viudez P, Landeira G. Upper digestive hemorrhage in liver cirrhosis: clinical and endoscopic findings. Acta Gastroenterol Latinoam 1992; 22 : 181 – 186.
7. Gostout CJ, Viggiano TR, Balm RK. Acute gastrointestinal bleeding from portal hypertensive gastropathy: prevalence and clinical features. Am J Gastroenterol 1993; 88 : 2030 – 2033.
8. Seo YS, Kim ZH, Ahn SH et al. Clinical features and treatment outcomes of upper gastrointestinal bleeding in patients with cirrhosis. J Korean Med Sci 2008; 23 : 635 – 643.
9. Kantorová I, Svoboda J, Ochmann J et al. Duplicita zdroje krvácení u pacientů s jícnovými varixy. Rozhl Chir 1997; 76 : 543 – 547.
10. Zaman A, Hapke R, Flora K et al. Prevalence of upper and lower gastrointestinal tract findings in liver transplant candidates undergoing screening endoscopic evaluation. Am J Gastroenterol 1999; 94 : 895 – 899.
11. Hashizume M, Tanaka K, Inokuchi K. Morphology of gastric microcirculation in cirrhosis. Hepatology 1983; 3 : 1008 – 1012.
12. Sarfeh IJ, Soliman H, Waxman K et al. Impaired oxygenation of gastric mucosa in portal hypertension. The basis for increased susceptibility to injury. Dig Dis Sci 1989; 34 : 225 – 228.
13. Svoboda P, Ehrmann J, Klvaňa P et al. Hepatogenní vřed. Čes a Slov Gastroent a Hepatol 2007; 61 : 249 – 253.
14. Siringo S, Burroughs AK, Bolondi K et al. Peptic ulcer and its course in cirrhosis: an endoscopic and clinical prospective study. J Hepatol 1995; 22 : 633 – 641.
15. Thomas E, Rosenthal WS, Rymer W et al. Upper gastrointestinal hemorrhage in patients with alcoholic liver disease and esophageal varices. Sources, outcome and short‑term impact on liver function. Am J Gastroenterol 1979; 72 : 623 – 629.
16. Svoboda P, Ehrmann J, Klvaňa P et al. Endoskopické nálezy v horním trávicím traktu u pacientů s jaterní cirhózou. Vnitř Lék 2007; 53 : 968 – 971.
17. Machytka E, Ehrmann J, Svoboda P et al. Dlouhodobé sledování pacientů s klinickými známkami krvácení do horní části trávicího traktu a negativním endoskopickým nálezem. Vnitř Lék 2007; 53 : 942 – 946.
Štítky
Diabetologie Endokrinologie Interní lékařství
Článek vyšel v časopiseVnitřní lékařství
Nejčtenější tento týden
2010 Číslo 11- Není statin jako statin aneb praktický přehled rozdílů jednotlivých molekul
- Magnosolv a jeho využití v neurologii
- Moje zkušenosti s Magnosolvem podávaným pacientům jako profylaxe migrény a u pacientů s diagnostikovanou spazmofilní tetanií i při normomagnezémii - MUDr. Dana Pecharová, neurolog
- Biomarker NT-proBNP má v praxi široké využití. Usnadněte si jeho vyšetření POCT analyzátorem Afias 1
-
Všechny články tohoto čísla
- Autoimunitný polyglandulárny syndróm
- Lymfomu podobný průběh agresivní multisystémové histiocytózy z Langerhansových buněk
- Jiný pohled na akutní krvácení do horního trávicího traktu u pacientů s jaterní cirhózou
- Stratifikace rizika pomocí zátěžového SPECT zobrazení myokardu v kombinaci se stanovením koronárního kalciového skóre u rizikových pacientů s diabetem a/ nebo ledvinným selháním
- Stanovenie progresie karcinómu prostaty využitím metodiky RT‑PCR
- Inhibitory angiotenzin konvertujícího enzymu a blokátory receptorů pro angiotenzin II v léčbě fibrilace síní
- Osteoporóza pri chronickej obštrukčnej chorobe pľúc
- Doporučený postup pro diagnostiku a léčbu chronické obstrukční plicní nemoci (CHOPN) – stabilní fáze
- Metastatické postihnutie srdca a perikardu – MR kazuistiky
- Difuzní plošná normolipemická xantomatóza a nekrobiotický xantogranulom, asociované s monoklonální gamapatií – přínos PET‑ CT pro stanovení rozsahu nemoci a zkušenosti s léčbou. Popis dvou případů a přehled literatury
- Autoimunitný polyglandulárny syndróm typ 2 asociovaný s autoimunitnou hypofyzitídou a coeliakiou
- Lymfomu podobný průběh agresivní multisystémové histiocytózy z Langerhansových buněk v dospělosti a přínos PET/ CT vyšetření při hodnocení difuzní metabolické aktivity v plicním parenchymu
- Centrální pravostranná hemiparéza jako dominující projev systémové vaskulitidy
- Profesor MU Dr. František Pór a profesor Dr. Med. Robert Klopstock, poslucháči Lekárskych fakúlt v Budapešti a v Prahe
- Pokroky ve výzkumu aterosklerózy
- Vnitřní lékařství
- Archiv čísel
- Aktuální číslo
- Pouze online
- Informace o časopisu
Nejčtenější v tomto čísle- Centrální pravostranná hemiparéza jako dominující projev systémové vaskulitidy
- Autoimunitný polyglandulárny syndróm typ 2 asociovaný s autoimunitnou hypofyzitídou a coeliakiou
- Lymfomu podobný průběh agresivní multisystémové histiocytózy z Langerhansových buněk v dospělosti a přínos PET/ CT vyšetření při hodnocení difuzní metabolické aktivity v plicním parenchymu
- Autoimunitný polyglandulárny syndróm
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání