-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
Zkušenosti pacientů s využíváním informačně komunikačních technologií v primární péči v době pandemie COVID-19
Patient experience with the use of information and communication technologies in primary care during the COVID-19 pandemic
The COVID-19 pandemic has required a temporary restriction on the direct provision of health services. General practitioners in the Czech Republic, as in other countries, had to switch to a distance method of communication with patients, which had been used in their practices to a very limited extent. Despite the adoption of the Act on Electronic Health Care, the Czech Republic is still one of the countries with a low rate of digitization of health care processes. The research aimed to determine the experience of patients with the provision of healthcare by general practitioners (general practitioners for adults and general practitioners for children and adolescents) in comparison to outpatient specialists with the use of information and communication technologies (ICT) in the COVID-19 era and to identify motivational attitudes, barriers and benefits of distance medicine in primary care from the perspective of patients.
The study uses a mixed research design, a combination of qualitative and quantitative research approach sequentially QUAL-QUAN. In the first phase, 25 interviews were conducted with patients who, in the period from March 2020 to March 2021, received primary care provided by general practitioners remotely using ICT. A follow-up questionnaire survey of patients who are members of patient organizations took place in the period April-June 2021 and involved 620 respondents from 65 patient organizations, while 347 respondents had personal experience with the use of ICT in communication with their doctor.
It turned out that distance care took place mainly through telephone and e-mail communication, without using the full potential of ICT. The absence of a systemic setting of this form of health care, as well as the use of ICT and the implementation of telemedicine in primary care only in times of pandemic, without prior adaptation to a new way of communication, generates a number of new problems in the patient-physician relationship. In some cases, the unregulated use of telemedicine leads to a different quality of healthcare provided. It has also been shown that in some cases persistent paternalism negatively affects distance communication between healthcare professionals and patients. The absence of legal regulation and basic standards for the field of distance care is thus a significant barrier to the greater development of telemedicine in the practices of general practitioners, but also as a permanent part of health care in general.
Keywords:
Primary care – Telemedicine – general practitioner – distance care – information and communication technologies
Autoři: K. Dobiášová; J. Kopsa Těšinová; E. Tulupova
Působiště autorů: Přednostka: MUDr. Mgr. Jolana Kopsa Těšinová, Ph. D. ; Univerzita Karlova 1. lékařská fakulta Ústav veřejného zdravotnictví a medicínského práva
Vyšlo v časopise: Prakt. Lék. 2022; 102(2): 55-68
Kategorie: Z různých oborů
Souhrn
Pandemie COVID-19 si vyžádala dočasné omezení přímého poskytování zdravotních služeb. Praktičtí lékaři v České republice, podobně jako v jiných zemích, byli nuceni přejít na distanční způsob komunikace s pacienty, který byl v jejich praxích do té doby využíván velmi omezeně. Česká republika patří i přes přijetí zákona o elektronizaci zdravotnictví stále mezi země s nižší mírou digitalizace zdravotnických procesů. Realizovaný výzkum měl za cíl zjistit zkušenosti pacientů s poskytováním zdravotní péče praktickými lékaři a praktickými lékaři pro děti a dorost (PL a PLDD) v komparaci s ambulantními specialisty distanční formou s využíváním informačně-komunikačních technologií (ICT) v době COVID-19 a identifikovat motivační postoje, bariéry a přínosy distanční medicíny v primární péči perspektivou pacientů.
Studie využívá smíšený výzkumný design, kombinaci kvalitativního a kvantitativního výzkumného přístupu sekvenčně QUAL-QUAN. V první fázi bylo zrealizováno 25 rozhovorů s pacienty, kteří v období od března 2020 do března 2021 čerpali zdravotní primární péči poskytovanou praktickými lékaři (PL nebo PLDD) distanční formou za využití ICT. Navazující dotazníkové šetření mezi pacienty, kteří jsou členy pacientských organizací, proběhlo v období duben až červen 2021 a zapojilo se 620 respondentů z 65 pacientských organizací, přičemž 347 respondentů mělo osobní zkušenost s využitím ICT při komunikaci s lékařem.
Ukázalo se, že distanční péče probíhala zejména prostřednictvím telefonické a emailové komunikace, aniž by byl využit potenciál ICT v plném rozsahu. Absence systémového nastavení této formy zdravotní péče stejně jako využívání ICT a implementování telemedicíny do primární péče až v době pandemie, bez předchozí adaptace na nový způsob komunikace, generuje řadu nových problémů ve vztahu pacient–lékař. V některých případech vede neregulované používání telemedicíny k rozdílné kvalitě poskytované zdravotní péče. Ukázalo se také, že v některých případech přetrvávající paternalismus negativně ovlivňuje distanční komunikaci mezi zdravotnickými pracovníky a pacienty. Absence právní regulace a základních standardů pro oblast distanční péče je tak významnou bariérou většího rozvoje telemedicíny v praxích praktických lékařů, ale i jako trvalé součásti zdravotní péče obecně.
Klíčová slova:
primární péče – telemedicína – praktický lékař – distanční péče – informačně komunikační technologie
ÚVOD
Pandemie onemocnění COVID-19 vystavila zdravotní systémy v celé Evropě, bez ohledu na jejich organizaci a financování, zvýšenému tlaku. Tradiční modely při poskytování zdravotní péče tato pandemie narušila, současně ale stejně jako v mnoha dalších segmentech urychlila digitalizaci. Vznikla potřeba poskytovat zdravotní péči alespoň vzdáleným přístupem prostřednictvím nástrojů telemedicíny. Využívání telemedicíny tak bylo logickou odpovědí na rizika související s touto mimořádnou situací i na náhlé zvýšení poptávky po zdravotních službách (1).
Existuje několik různých definic pojmu „telemedicína“, přičemž pro účely její implementace v České republice je používána definice Světové zdravotnické organizace (WHO), podle které se telemedicínou rozumí „používání informačních a komunikačních technologií pro poskytování zdravotních služeb na dálku“. Pod služby telemedicíny podle WHO můžeme zahrnout: konzultace mezi vzdáleným pacientem a poskytovatelem zdravotní péče, telemonitoring zdravotních a diagnostických dat poskytovatelem zdravotní péče, přenos dat/snímků k poskytovateli nebo konzultace mezi poskytovateli zdravotní péče za účelem řízení případu.
Základem telemedicíny jsou potom moderní technologie, jejichž prostřednictvím je možné zajistit komplexní péči o pacienta od vstupní konzultace a diagnózy přes monitoring a samotnou léčbu až po předepsání léků či elektronické vystavení pracovní neschopnosti. A to vše prostřednictvím dálkové komunikace, vzdáleného přenosu dat a sdílení medicínské informace ve formě hlasové, zvukové, grafické, ale například i obrazové. K přenosu informací dochází s pomocí ICT (Information and Communication Technologies) neboli informační a komunikační technologie. Telemedicínské intervence včetně vzdáleného monitorování zdravotního stavu a telemedicínské konzultace mohou přispívat nejen ke zlepšování zdravotního stavu populace, ale i k její sociální a emocionální pohodě, ke zlepšení přístupu ke zdravotním službám, k posílení postavení pacientů a k jejich vyšší zdravotní gramotnosti (2).
Praktickými lékaři začal být distanční způsob komunikace s jejich pacienty prostřednictvím informačně komunikačních technologií v rámci jejich praxí využíván v širokém měřítku až v době propuknutí pandemie onemocnění COVID-19. Jen za období březen 2020 až leden 2021 bylo praktickými lékaři vykázáno na zdravotní pojišťovny 3,5 milionu distančních výkonů (3). Vynucený přechod na nový (distanční) způsob poskytování zdravotní péče za využití ICT tak probíhal bez možnosti předchozí adaptace a implementace digitálních nástrojů do komunikace s jejich pacienty.
Cílem předkládaného článku je shrnout zkušenosti pacientů s poskytováním zdravotní péče praktickými lékaři pro dospělé (PL) a praktickými lékaři pro děti a dorost (PLDD) na dálku za využití ICT, identifikovat a objektivizovat možné bariéry dostupnosti této péče a rizika v kontextu jejího poskytování na náležité odborné úrovni (tzv. lege artis). Cílem je rovněž identifikovat a objektivizovat problémové oblasti distanční komunikace v segmentu primární zdravotní péče, a to jak v době epidemie COVID-19 (i obdobných krizových situacích), tak v běžném životě, se zohledněním právních specifik. Dalším cílem je srovnat zkušenosti pacientů s využíváním ICT v primární a specializované ambulantní péči.
TELEMEDICÍNA V KONTEXTU PRÁVNÍ REGULACE
Poskytování zdravotních služeb v České republice je možné pouze na základě oprávnění k jejich poskytování, které musí odpovídat druhu a formě poskytované zdravotní péče podle zákona o zdravotních službách (4). Nelze tedy vydat takové oprávnění pro zdravotní péči, jejíž formu či druh není možné podle zákona určit. Současná koncepce poskytování zdravotní péče předpokládá osobní přítomnost pacienta v ambulanci, když uvádí, že „zdravotní služby mohou být poskytovány pouze ve zdravotnických zařízeních“ anebo fyzickou přítomnost lékaře ve vlastním sociálním prostředí pacienta, např. v rámci domácí péče (§ 4 odst. 2 zákona č. 372/2011 Sb.). Do určité míry mohou být vzdáleným přístupem poskytovány konzultace, s nimiž zákon počítá pouze ve vazbě na poskytovatele primární péče (§ 7 odst. 2 písm. a), aniž by je však podrobněji vymezil. Tato koncepce podstatně ztěžuje, aby zdravotní péče byla poskytnuta distančně prostřednictvím ICT, tedy bez současné přítomnosti lékaře i pacienta na jednom místě. Při absenci výslovné úpravy v legislativě je potom velmi obtížné vymezit předmět této péče, resp. mantinely a pravidla, za jakých podmínek může být vůbec poskytována, aby byla považována za postup de lege artis.
SOUBOR A METODIKA
Studie využívá smíšený výzkumný design, který je vhodný pro zkoumání složitých procesů v rámci zdravotnického systému a poskytuje plastičtější obraz zkoumané reality (5). Jednalo se o kombinaci kvalitativního a kvantitativního výzkumného přístupu sekvenčně QUAL-QUAN. První kvalitativní fáze probíhala v období únor až duben 2021. Data byla sbírána pomocí polostrukturovaných rozhovorů s pacienty na základě předem připraveného scénáře s otevřenými otázkami. Jednalo se o pacienty, kteří v období březen 2020 až březen 2021 čerpali zdravotní primární péči poskytovanou PL a PLDD distanční formou za využití ICT. Podmínkou bylo, že pacienti potřebovali s lékařem konzultovat své zdravotní obtíže nebo zdravotní obtíže svého nezletilého dítěte a nejednalo se jen o preskripci léků, objednání se na preventivní vyšetření, očkování apod. Informanti byli vybíráni na základě záměrného vzorkování tak, aby byl vzorek co nejpestřejší z hlediska věku, pohlaví, bydliště a vzdělání. S ohledem na účel výzkumu byli do vzorku zahrnuti i informanti z řad imigrantů a z romské etnické menšiny a osoby se zdravotním znevýhodněním. Celkem bylo realizováno 25 rozhovorů (tab. 1).
Tab. 1. Výzkumný vzorek informantů – kvalitativní šetření 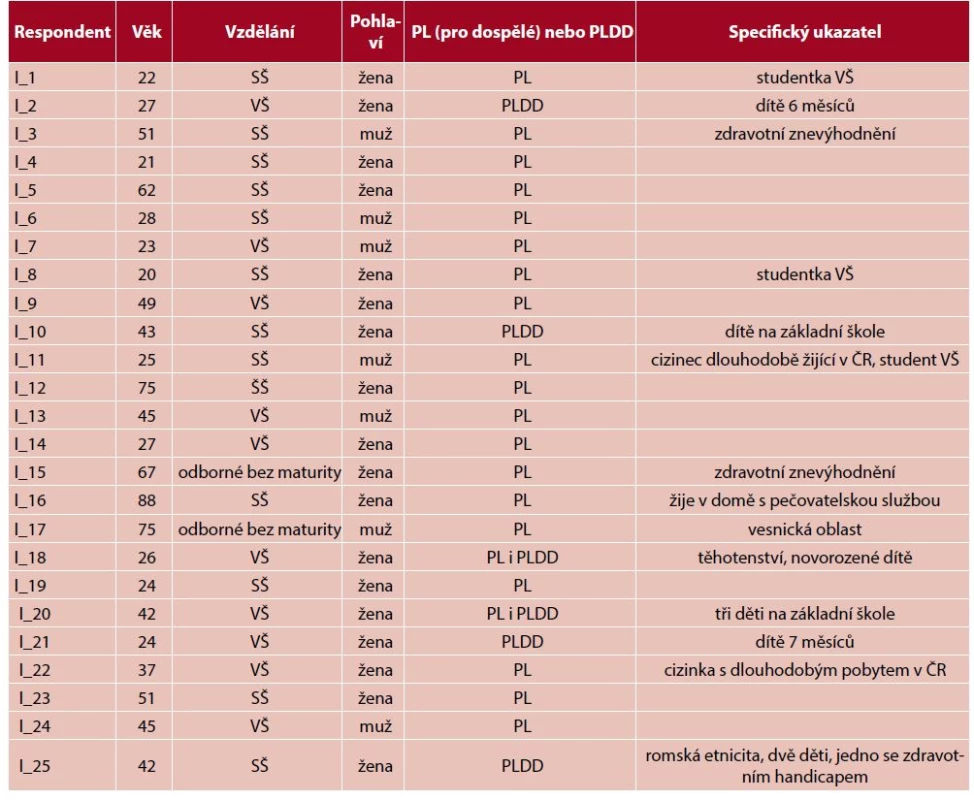
V souladu se standardy sociologického výzkumu byl před každým rozhovorem získán informovaný souhlas informanta. Rozhovory trvaly v průměru 35 minut a byly doslovně přepsány a analyzovány pomocí tematické analýzy (6). Výsledky kvalitativního výzkumu sloužily jako podklad pro druhou kvantitativní fázi, která probíhala formou dotazníkového šetření. Na základě výsledků kvalitativního výzkumu byl vytvořen dotazník, který obsahoval následující oblasti: úvodní screening, použité technické prostředky, problémové kontakty za využití ICT, hodnocení poslední zkušenosti komunikace s lékařem (PL a PLDD nebo ambulantním specialistou) na dálku za využití ICT, dopady pandemie COVID-19 na čerpání zdravotní péče, bariéry, motivátory a očekávání od čerpání zdravotní péče distanční formou za využití ICT. S distribucí dotazníku pomáhala Asociace inovativního farmaceutického průmyslu (AIFP) v rámci platformy Akademie pacientských organizací a nově vznikající Národní asociace pacientských organizací (NAPO). Dotazník byl v elektronické podobě zaslán členům pacientských organizací sdružených v těchto dvou asociacích. Sběr kvantitativních dat probíhal v období duben až červen 2021. Dotazník vyplnilo celkem 620 respondentů, z nichž 540 v období březen 2020 až červen 2021 potřebovalo zdravotní péči; 347 respondentů řešilo své zdravotní problémy distanční formou za využití ICT, přičemž při poslední konzultaci využilo 180 respondentů služeb ambulantního specialisty a 167 respondentů služeb PL nebo PLDD. Ve vzorku byly respondenti všech věkových skupin, obou pohlaví a různého vzdělání (tab. 2). Statistická analýza dat byla provedena s využitím IBM SPSS Statistics 27.
Tab. 2. Charakteristika výběrového vzorku – kvantitativní šetření 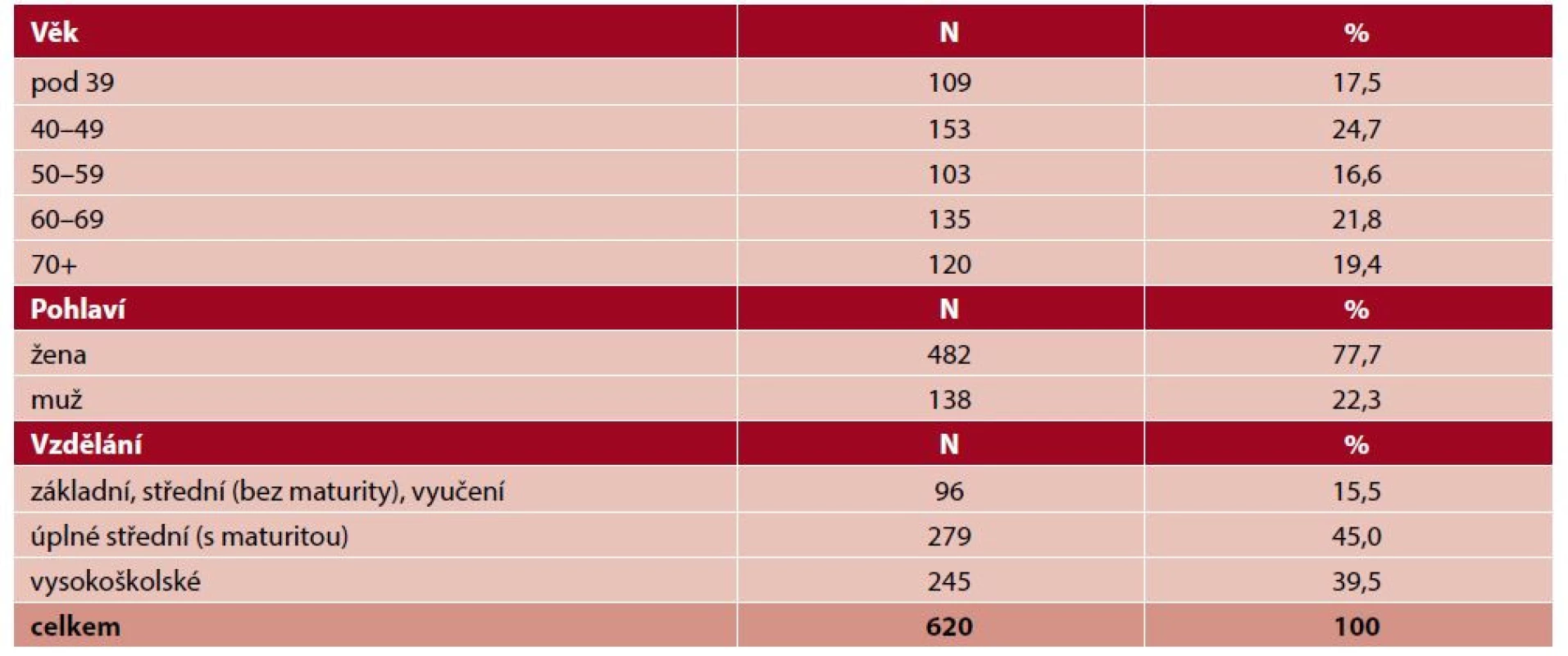
VÝSLEDKY
Při vzdálené komunikaci s lékařem převažoval jak u PL a PLDD, tak i u ambulantních specialistů mobilní telefon (cca 90 %). Polovina respondentů, kteří čerpali péči PL a PLDD, využila také počítač. Počítač i lékařem vydané monitorovací zařízení byly více využívány u ambulantních specialistů (graf 1). Naopak volně dostupné monitorovací zařízení bylo více používáno u PL a PLDD. Nejčastěji se jednalo o měření tlaku.
Graf 1. Použité technické prostředky 
„…se mi zhoršoval tlak, zvyšoval, a vzhledem k této situaci, jaká vlastně je, že jsem si třeba ten tlak měřila a že jsem to praktické lékařce nadiktovala a ona mi podle toho řekla, který prášek si nemám vzít nebo dokonce mi řekla, že mi pošle mobilem elektronický recept, že si vezmu k tomu ještě jiný prášek, aby se mi to zlepšilo...“ (I_16)
Převažujícím způsobem komunikace byl telefonický hovor (více než 90 %) a korespondence (včetně zasílání dokumentů) emailem (60 %) a prostřednictvím SMS (30 %). Formou chatu komunikovala s lékařem 3 % dotázaných.
„Pediatrička nabídla službu, že můžeme dělat konzultace přes Facebook. Takže jsme si psaly přes Messenger, přes Facebook. Když měl třeba kožní problémy během roku, tak jsem ty kožní problémy fotila a posílala jsem přes Messenger.“ (I_10)
Komunikace prostřednictvím specializovaných zdravotnických aplikací a platforem chráněných heslem využilo jen 8 % respondentů. Dotazníkové šetření také ukázalo, že videohovory byly využívány minimálně (jen 2 %), i když v rozhovorech o ně pacienti projevovali zájem.
„Za mě je jedině dobře, že ta doba je taková, a asi bych se to snažil posunout ještě o kus dál, aby to nebylo po telefonu a online chatu, ale aby to byl třeba videohovor…“ (I_6)
„Určitě by bylo zajímavé využít videohovor, protože si myslím, že u spousty symptomů by bylo lepší toho pacienta vidět.“ (I_4)
„Videohovor by byl asi příjemnější, protože přeci jen je tam alespoň nějaký osobní kontakt, asi se zeptáš na víc věcí, na které se normálně nezeptáš … i v tom smyslu, že bych očekávala nějaké uklidnění… bylo by to osobnější, já myslím, že ten vztah je důležitý mezi pacientem a lékařem.“ (I_9)
Kromě eReceptu, eNeschopenky a potřeby konzultovat zdravotní stav bylo nejčastěji distanční formou řešeno objednávání k lékaři, posílání výsledků vyšetření či fotografií zdravotního problému nebo RTG snímky a zejména u PL a PLDD také žádanka na testy COVID-19 (graf 2). V kvalitativním šetření všichni informanti oceňovali možnost využívání eReceptu, a to nejen s ohledem na nebezpečí nákazy v době pandemie. Řada zejména starších informantů uváděla, že před pandemií eRecepty nevyužívali a byli k nim skeptičtí, ale v současné době si to bez nich již neumí představit. Zaměstnaní pacienti oceňovali eNeschopenku.
Graf 2. Účel distanční konzultace 
„Ty eRecepty jsou velice přínosný v tuto dobu, že člověk jenom kvůli receptu nemusí jet hromadnou dopravou, když se mu špatně chodí, takže ten eRecept, to je super, že to pošlou člověku a člověk může poprosit někoho z rodiny, aby mu to vyzvedl.“ (I_15)
„Ten eRecept se ukazuje, že to je skvělá věc, ještě, že jsme to kdysi zavedli. Je to rychlé, šetří ti to čas, je to bezpečné v této době, kdy ti hrozí, že se nakazíš.“ (I_9)
ZKUŠENOSTI S DISTANČNÍ PÉČÍ ZA VYUŽITÍ ICT
V rámci kvalitativních rozhovorů informanti popisovali své osobní zkušenosti s tím, jak péče distanční formou s využíváním různých technologií u PL a PLDD probíhala, a následně byly tyto zkušenosti objektivizovány prostřednictvím dotazníkového šetření.
Celková zkušenost s distanční péčí za využití ICT u PL a PLDD byla hodnocena většinou pacientů pozitivně z hlediska obsahu i kvality komunikace. Kladně hodnotili respondenti i informace o tom, jak mají postupovat v případě zhoršení zdravotního stavu. Potvrzuje to řada osobních výpovědí z rozhovorů s pacienty, tak i navazující dotazníkové šetření, kdy téměř 80 % respondentů bylo s touto formou péče spokojeno (graf 3).
Graf 3. Hodnocení posledního kontaktu s PL nebo s PLDD 
„No, doktorka se mě zeptala, jak se cítím, jaké mám potíže… taky mě uklidňovala, že se může stát, že ten tlak se zvýší, ale abych byla v klidu. A taky mi řekla, kdybych byla taková nějaká neklidná, tak abych si sedla a dala si ruce na břicho a zhluboka nadechla a zase vydechla, takže to mi taky pomáhá… ale když mi bylo špatně, tak jsem jí taky zavolala a řekla jsem jí, jaké mám potíže a ona mi řekla: Tak na tohle si budete muset zavolat sanitku. Takže já mám tuhle zkušenost dobrou po tom telefonu. Ano, jsem s tím spokojená takhle.“ (I_16)
„Popsala jsem jí, že jsem ztratila čich a chuť a že se necítím moc dobře. Paní doktorka vydedukovala, že by se mohlo jednat o koronavirus a poslala mě druhý den na testy. Ten hovor trval tak 3–4 minuty. Vysvětlila mi, co se bude dít a kam si mám zajít. A až jí ty výsledky pošlou, že se pak domluvíme, co a jak. Popisovala mi všechny symptomy a i možné komplikace. S celou komunikací jsem byla spokojená.“ (I_5)
„S tou doktorkou jsem to začala řešit a ta byla mega-nápomocná, zklidněná a fakt mi pomohla dost. Měla jsem pocit, že udělala všechno, aby mě vyslechla a nějak mi pomohla.“ (I_14)
Respondenty byl hůře hodnocen zejména faktor času. Až 13 % respondentů nemělo prostor klást otázky a u 12 % jim nebyl dostatečně vysvětlen průběh nemoci a jak na něj reagovat. Více než pětina také nesouhlasí s tím, že jim byl při distanční konzultaci věnován stejný čas jako při osobní návštěvě. To se ukázalo i u osobních rozhovorů, kdy nedostatek času věnovaný konzultaci a nemožnost pokládat otázky, někdy i v kombinaci s dalšími faktory, vedly u pacientů k nespokojenosti s distanční formou péče.
„Zklamalo mě to, že ta komunikace vlastně netrvá dlouho a není přesná a není úplně čas na otázky, nemůžeš vidět mimické výrazy té druhé osoby. To mi přijde, že je velmi důležitý aspekt konverzace... a obzvlášť lékařského vyšetření.“ (I_11)
V rámci osobních rozhovorů s pacienty se pětkrát objevila zkušenost, kdy jejich akutní zdravotní obtíže, tj. stanovení diagnózy a doporučení medikace, po telefonu řešila pouze zdravotní sestra. Ve dvou případech informanti uvedli, že jim zdravotní sestra dokonce odmítla na výslovnou žádost doktora k telefonu předat. Vnímali tuto skutečnost negativně a uváděli, že si myslí, že při osobní návštěvě by se to nestalo.
„Sestřička mi řekla, že paní doktorka na to nemá čas, že si mám vzít Paralen nebo si zavolat sanitku. To bylo celý. Chtěla jsem mluvit alespoň chvíli s doktorkou, ale ona se mnou nekomunikovala. Předpokládám, že doktorka, kdybych jí vysvětlila, jak mi je, tak by se alespoň podívala do karty, co tam je napsáno, a řekla by mi něco víc. Měla bych pocit, že se trošku zajímá. Ta sestra vůbec. Ten kontakt s doktorem mi prostě chyběl.“ (I_23)
„Zvedla to sestřička. Šlo o akutní problém, protože jsem měla už několikátý den horečku a chtěla jsem se poradit, chtěla jsem se ujistit, že to není koronavirus, i když na antigenních testech mi vyšel negativní výsledek. Každopádně, než jsem stačila sestřičce doříct, co všechno mám za příznaky, tak mi bylo řečeno, že oni nestíhají a mají dneska úplně plno. …říkala, že jestli něco potřebuji fakt akutně, že si mám dojet na pohotovost. Než jsem stačila reagovat, tak to položila. Měla jsem pocit, že tu není nikdo, kdo by mi pomohl. Pak jsem o víkendu musela volat na pohotovost, protože v jednu chvíli mi ani nezabíraly prášky na snížení horečky. Přitom moje doktorka je člověk, který se snaží všechno vysvětlit podrobně a když má člověk nějaký další dotazy, tak nemá problém na ně odpovědět. Ale u těch sestřiček mi to přijde horší.“ (I_1)
V dotazníkovém šetření jsme následně zjišťovali četnost těchto zkušeností. Ukázalo se, že podobnou zkušenost s tím, že je po telefonu „léčila“ sestra, měla v období pandemie zhruba čtvrtina dotázaných u PL nebo PLDD a více než třetina u ambulantních specialistů (graf 4).
Graf 4. Zkušenost s poskytováním zdravotní péče pouze sestrou 
V ostatních případech vždy řešil zdravotní obtíže s pacientem lékař nebo nejdříve sestra, která později lékaře předala k telefonu.
Často zmiňovaným problémem distanční péče byla skutečnost, že se pacienti ke svému lékaři nedovolali, a to i opakovaně. Uváděla to většina informantů v rámci kvalitativního šetření, kteří popisovali, jak se v případě zdravotních obtíží nemohli lékaři dovolat a někdy se jim podařilo se s ním spojit až po několika hodinách nebo až další den.
„A taky pro mě bylo obtěžující, že jsem tam musela volat několik hodin a vlastně trvalo více než půlku dne, než jsem se tam byla schopná dovolat.“ (I_4)
„Spíš mi vždycky trošku vadí, že když tam telefonuju, tak se člověk nedovolá ani napoprvý, ani napodruhý, ani napotřetí, ale třeba někdy až třetí den.“ (I_25)
Potvrdila to také kvantitativní data, kdy 70 % dotázaných mělo zkušenost, že se svému PL nebo PLDD nedovolalo, v 17 % dokonce opakovaně (graf 5). Srovnatelnou zkušenost měli pacienti i u ambulantních specialistů, kdy se jich rovněž 70 % nedovolalo.
Graf 5. Zkušenost s tím, že se pacient lékaři nedovolal 
Špatná dostupnost distanční zdravotní péče po telefonu může mít souvislost s tím, že PL a PLDD často nemají ve svých ordinačních hodinách vymezený čas, kdy by poskytovali telefonické konzultace. Ukázalo se to i v dotazníkovém šetření, kdy jen 40 % respondentů uvedlo, že jejich PL nebo PLDD má ve své pracovní době vymezený čas na konzultace distanční formou (graf 6). U ambulantních specialistů to bylo 44 %.
Graf 6. Vymezení části ordinačních hodin pro konzultace za využití ICT 
V této souvislosti námi dotázaní pacienti také uváděli, že by ocenili možnost objednávat se přes rezervační online systém, se kterým měli již někteří zkušenost u jiných lékařů.
„Takže za mě si myslím, když to vezmu na toho praktika, že objednávací online formuláře, že by tam ty lidi nemuseli čekat v čekárně x hodin s nemocnejma, tak já si myslím, že by bylo supr, kdyby to šlo objednat se dopředu.“ (I_18)
Potvrdilo to i dotazníkové šetření, kdy 80 % z 620 respondentů by si přálo, aby všichni lékaři měli online rezervační systém, přes který by se k nim mohli objednávat (graf 7).
Graf 7. Postoje pacientů k rezervačnímu systému pro online objednávání 
Pacienti by také uvítali existenci speciální a bezpečné zdravotnické aplikace, kde by mohli s lékařem komunikovat.
„Možná by to nemuselo bejt jenom telefonicky, ale mohlo by to bejt přes nějakou aplikaci a nějakej kód vstupní, abys mohla napsat jenom nějakou zprávu, že je ti tohle a tohle a on ti na to mohl zareagovat. Když je ti fakt zle, tak abys nemusela hodinu sedět u telefonu a volat a volat a volat, dokud se nedovoláš nebo čekat třeba 3 hodiny na to, že ti zavolá zpátky. Kdyby to bylo takhle na tý aplikaci, kde by třeba jeden doktor z tý ordinace mohl odpovídat a druhej řešit ty pacienty, který přijdou reálně na kontrolu.“ (I_14)
BARIÉRY A MOTIVÁTORY VYUŽÍVÁNÍ DISTANČNÍ PÉČE ZA VYUŽITÍ ICT
V rámci kvalitativních rozhovorů jsme se informantů ptali, zda pociťovali nějaké bariéry ve využívání ICT při komunikaci s praktickým lékařem.
Většina pacientů žádné významnější bariéry nepociťovala. Bariéry však zmínili zástupci vulnerabilních skupin, kdy např. pro cizince je díky jazykové bariéře těžší naformulovat pro lékaře e-mail, než s ním komunikovat osobně. Při telefonickém hovoru jim chybí mimika či možnost dopomoci si gesty. Pro seniory a osoby se zdravotním znevýhodněním může být překážkou samotný zdravotní stav (např. špatná motorika, zhoršený sluch či zrak). Překážkou pak může být i nižší digitální gramotnost, zejména u starších osob či u osob s nižším vzděláním.
„Mně se třesou ruce, takže někdy se mi stane, že mi to přeběhne jinam.“ (I_14)
„Z mojí strany to bylo vždycky proto, že odkládám napsat ten e-mail, protože nevím, jestli ho správně píšu, jestli používám správné termíny a gramatiku. To je bariéra.“ (I_11)
„Umím přijmout smsku, ale psát smsku moc neumím. Co se týká příjmu informací od toho lékaře, tak to jsem schopen, ale sám ne, pomáhají děti. Počítač nemám. Z mý strany jsou ty znalosti skutečně minimální.“ (I_17)
Navazující dotazníkové šetření ale ukázalo, že významná většina respondentů nepociťuje ve vztahu k distanční zdravotní péči za využití ICT zásadní bariéry. Jen poměrně malá část respondentů (od 8–12 % dotázaných) vnímá jako bariéru dostupnost technických prostředků a vlastní schopnosti/znalostí je ovládat (graf 8).
Graf 8. Bariéry k využívání technických prostředků při čerpání zdravotní péče distanční formou 
O něco více byl vnímán jako bariéra strach z pochybení lékaře (23,7 %). Strach a nejistota ve vztahu k možnému pochybení lékaře se objevoval i v kvalitativním šetření.
„Nejsem si jistá, zda opravdu ti lékaři dokáží stav pacienta posoudit i bez toho osobního kontaktu.“ (I_4)
„I když může to mít nějaký úskalí, že se něco zanedbá. Podle čeho by skutečně doktor poznal, že to není tak vážný? Říct, že mě bolí jenom oční víčko, ale i na tom očním víčku může být rakovina ..“ (I_25)
Pro 21 % respondentů byla bariérou i obava o bezpečnost sdílených dat. To odráží skutečnost, že v současné době lékaři a pacienti sdílejí často zdravotní informace prostřednictvím nezabezpečených kanálů.
„Zrovna to GDPR, …. pediatričce posílám spoustu zdravotních zpráv jenom e-mailem přes seznam, přes Messenger,..“ (I_10)
V dotazníkovém šetření vnímání bariér korelovalo s věkem, kdy jednotlivé bariéry jsou vnímány ve větší míře staršími respondenty. Bariéry jsou také vnímány více lidmi se základním vzděláním a výučním listem bez maturity oproti středoškolákům a vysokoškolákům.
Z hlediska motivací k distanční péči za využití ICT převažovaly jak v kvalitativním, tak i v dotazníkovém šetření motivy spojené s pandemickou situací („abych se vyhnul nákaze“, „abych nenakazil ostatní“). Významným motivačním faktorem byla ale i úspora času, prostředků.
„Určitě mi vyhovovalo to, že jsem vlastně nemusela k tomu doktorovi jít, protože jsem tím nezabila několik hodin svého času, protože většinou to u těch lékařů je tak, že člověk čeká v čekárně půl hodiny, hodinu. To, že jsem jenom zavolala a měla jsem to za 2 minuty vyřešený, pro mě bylo v tomhle ohledu pozitivní.“ (I_19)
„Tak asi ušetření času čekání v čekárně u praktického lékaře, ušetření cesty, benzínu, ušetření hlídání na malou tak to taky, protože ji člověk nechce tahat po doktorech, …Takže prostě čas, peníze, cestu, nervy a tak.“ (I_18)
Někteří informanti zmiňovali i větší efektivitu ve zdravotnickém systému a usnadnění práce lékařům.
„Přijde mi, že by to mohlo hrozně odlehčit těm lékařům, že by se mohlo v tý první fázi vyfiltrovat spoustu rýmiček, u kterých jsou osobní návštěvy vlastně zbytečný.“ (I_7)
Významně méně často se respondenti ztotožnili s tvrzením, že monitorování zdravotního stavu za využití technických prostředků motivuje ke zdravějšímu životnímu stylu a větší odpovědnosti pacientů (graf 9).
Graf 9. Motivátory k využívání technických prostředků při čerpání zdravotní péče distanční formou 
OČEKÁVÁNÍ DO BUDOUCNA V OBLASTI DISTANČNÍ PÉČE ZA VYUŽITÍ ICT
Z hlediska očekávání využití telemedicíny do budoucna byli respondenti nejvíce nakloněni oblasti digitalizace zdravotních záznamů.
„Chybí mi vlastně provázanost toho systému, je vidět, že je to rozdrobeno na spoustu jednotlivých lékařů, respektive jejich firem, tak nefunguje úplně ta provázanost napříč, kterou by teoreticky asi měla zajišťovat pojišťovna nebo někdo takovej, to je ve finále jedno, ale to předání těch informací napříč…“ (I_6)
Z dotazníkového šetření vyplynulo, že téměř tři čtvrtiny dotázaných chtějí, aby informace o jejich zdravotním stavu byly dostupné všem lékařům, kteří je léčí, a také sami chtějí mít online přístup ke svým zdravotním záznamům (graf 10). U očekávání využití technologií ve zdravotnictví v budoucnu se potvrdila souvislost se vzděláním, kdy čím vyšší vzdělání respondenti měli, tím větší u nich byla očekávání. Větší očekávání k využití technologií ve zdravotnictví měli také ti, kteří již dnes používají nějakou zdravotnickou aplikaci.
Graf 10. Očekávání pacientů v oblasti digitalizace dat 
Z hlediska volby mezi telemedicínskou konzultací a osobní návštěvou v případě zdravotních obtíží by velká část informantů dávala přednost osobní návštěvě. Telemedicínskou konzultaci vnímají jako alternativu k osobní návštěvě spíše při řešení méně závažných zdravotních problémů.
„Samozřejmě některé věci lze takhle řešit, ale spíš to vidím jako nouzovou záležitost.“ (I_13)
„Asi záleží na tom, co by mi zrovna bylo. Kdybych měla pocit, že mám angínu, tak bych asi radši šla k doktorovi. Kdybych měla migrény nebo něco, co se dá vyřešit prostě po telefonu a předpis na léky na bolest, tak bych určitě využila spíš telefonickou nebo nějakou elektronickou komunikaci…“ (I_20)
V budoucnu by respondenti rádi využívali ICT a další technické prostředky ve zdravotnictví kromě řešení zdravotního stavu a objednávání se také například při konzultování výsledků vyšetření (71 %), konzultace ohledně očkování (66 %), pro vzdálené monitorování zdravotního stavu (60 %) a polovina dotázaných i ke konzultování zdravého životního stylu (graf 11). Dokládají to i výpovědi pacientů z rozhovorů.
Graf 11. Očekávání pacientů pro využití telemedicíny v budoucnu 
„Konzultovat, jaký očkování, když jedu do Afriky, jestli se jít očkovat na chřipku, apod.“ (I_7)
„Například když máš nějaký problém, bereš nějaké vitaminy a teď nevíš, jestli to můžeš brát dlouhodobě a jak dlouho. Takovéto věci ohledně zdravého stravování… Už jsem nad tím přemýšlela právě i s ohledem na to očkování, že bych to potřebovala s doktorkou nějak probrat, jestli jsem ta riziková skupina, jestli oni to hlídají...“ (I_9)
DISKUZE
V souvislosti s omezeními v poskytování zdravotních služeb v době pandemie COVID-19 a mimořádnými opatřeními k jejímu zvládání se ukázalo, že distanční forma poskytování zdravotní péče nástroji tzv. telemedicíny může vhodně doplnit nebo v některých případech i nahradit zdravotní služby poskytované výlučně ve zdravotnickém zařízení nebo ve vlastním sociálním prostředí pacienta. Telemedicína jako jeden ze stavebních kamenů digitalizace ve zdravotnictví (7) má tak velký potenciál a v budoucnu by takto mohlo probíhat až kolem třetiny veškerých medicínských kontaktů (8). Přestože již řada telemedicínských řešení v České republice funguje několik let (např. v oblasti kardiologie), nemá vymezení distanční péče dosud přímou oporu v právních předpisech. Nejsou tak stanoveny ani podmínky jejího poskytování, kvalifikační parametry ICT používaných v telemedicíně, otázky ochrany dat či úhrad telemedicínských služeb apod.
Právní regulace telemedicíny tak spočívá v aplikaci pouze obecných principů upravujících především oblast poskytování zdravotních služeb (4, 9) a nakládání s osobními údaji (10). Pro telemedicínu tedy platí stejná pravidla jako pro poskytování zdravotní péče obecně, tzn., že musí být poskytována na náležité odborné úrovni (lege artis), tedy podle „pravidel vědy a uznávaných medicínských postupů, při respektování individuality pacienta, s ohledem na konkrétní podmínky a objektivní možnosti“ (§ 4 odst. 5 zákona č. 372/2011 Sb.). Při posouzení, zda zdravotní péče byla poskytována skutečně lege artis, když lékař pečuje o pacienta na dálku a nevidí ho osobně, budou sehrávat klíčovou roli doporučené postupy.
V souladu s výsledky zahraničních (2, 11, 12) i tuzemských (13) studií, výzkum ukázal, že většina pacientů byla s primární péčí poskytnutou distanční formou za využití ICT spokojena. Pacienti vnímali jako výhodu telemedicíny především úsporu času a prostředků svých i na straně lékařů, lepší duševní pohodu. Podobné argumenty uvádějí i zahraniční studie, např. Gabrielsson-Järhult et al. (12), Farr et al. (14). Zajímavé je, že švédští pacienti uváděli navíc také jako významný argument pro telemedicínu i ekologické hledisko (12).
I přes vysokou míru spokojenosti s kvalitou poskytnuté péče nezanedbatelná část pacientů uvedla, že telemedicínská konzultace byla kratší než při osobní návštěvě. Podobně Gomez et al. (15) ve své studii zjistili, že i samotní praktičtí lékaři potvrzují, že konzultace po telefonu jsou kratší, protože mají tendenci v ní omezovat nezávaznou konverzaci, a také je pro ně snazší ve srovnání s osobní návštěvou hovor ukončit. V našem výzkumu při osobních rozhovorech s pacienty to v některých případech bylo hodnoceno pozitivně jako úspora času, někteří pacienti však vnímali délku rozhovoru jako nedostatečnou a nesplňující jejich očekávání.
Přestože většina pacientů byla s kvalitou poskytnuté péče spokojena, z výpovědí informantů i z dotazníkového šetření vyplynulo, že ne vždy byl průběh telemedicínských konzultací s PL nebo PLDD v souladu s Doporučeným diagnostickým a terapeutickým postupem pro všeobecné praktické lékaře k telemedicíně 2020, kde je uvedeno, jak má telemedicínské vyšetření probíhat (16). Dle tohoto doporučeného postupu by měl PL i při konzultaci po telefonu pacientovi „podávat jasné instrukce, pokud jej ponechává doma, resp. doporučit další péči, kontrolovat trvalou medikaci a dávat pacientovi jasné rady, vysvětlit příznaky, které by mohly představovat zhoršení jeho nemoci, a jak na ně reagovat. Hovor by vždy měl být ukončen dotazem, zda pacient nemá ještě další otázky“. Nejčastěji pacienti postrádali právě možnost položit lékaři doplňující dotazy. Tato skutečnost je do jisté míry ovlivněna zvýšenou poptávkou po zdravotní péči v souvislosti s pandemií COVID-19, nicméně poukazuje na to, že by bylo vhodné do budoucna dále PL edukovat v oblasti telemedicínské propedeutiky.
Z hlediska bezpečnosti sdílených údajů je alarmujícím zjištění z kvalitativních rozhovorů s pacienty, které ukázalo, že někteří z nich využívali k zasílání citlivých zdravotních údajů, fotografií či zdravotnické dokumentace nezabezpečené kanály (např. Messenger, WhatsApp), které neposkytují dostatečnou ochranu pro předávání osobních i zdravotních údajů. Tato skutečnost souvisí s pandemií COVID-19, kdy zvýšená potřeba využívat telemedicínské konzultace vyvstala v době, kdy zdravotnický systém na to nebyl připraven. Podobně na tom byly i jiné země, jak upozorňují Ortega et al. (17) ve své přehledové studii. Upozorňují na to, že platformy jako Google nebo Facebook mají laxní zásady ochrany osobních údajů a ani spotřebitelské platformy typu Zoom či Skype nedokážou dostatečně zajistit soukromí a bezpečnost pacientů při telemedicínských konzultacích (17).
Výzkum ukázal, že potenciál ICT nebyl plně využit. Distanční péče ve sledovaném období probíhala převážně za využití telefonických hovorů, posílání SMS zpráv a e-mailové komunikace. Jen nepatrná část respondentů uvedla, že ke komunikaci s lékařem využili videohovory. Nízkou míru využívání videohovorů potvrzují i výsledky studie autorů Halata a kol. (13), které uvádějí, že videohovor byl v ambulancích praktických lékařů využíván pouze okrajově. Zahraniční studie přitom udávají, že videohovory ve srovnání s telefonickými konzultacemi vedou k podstatně vyšší spokojenosti a k nižší míře úzkostí u pacientů, k lepším zdravotním výsledkům, k méně časté situaci, kdy je pacient hospitalizován či nucen vyhledat pohotovost (11). Nízká míra využívání videohovorů v České republice může být způsobena technickými omezeními jednak na straně pacientů (nestabilní připojení, nedostatečné technické vybavení, nízká digitální gramotnost, případně nedostatek soukromí), ale i na straně lékařů. Např. v kvantitativní studii zaměřené na postoje praktických lékařů k eHealth se ukázalo, že někteří PL pociťují k užívání technologií předsudky, dávají přednost osobnímu kontaktu s pacienty či nemají dostatečné digitální dovednosti (18), což může vést k tomu, že PL a PLDD ke komunikaci s pacienty ani videohovory nenabízejí.
Výzkum ukázal, že v některých případech byla telemedicínská konzultace poskytována zdravotní sestrou. Výsledky výzkumu opět mohou být do značné míry ovlivněny skutečností, že v době pandemie byl zdravotnický systém enormně přetížen. Nicméně takto nastavená praxe je v rozporu s obecnými podmínkami pro poskytování zdravotních služeb (§ 11 zákona č. 372/2011 Sb.) a kompetencemi vymezenými současnými právními předpisy pro nelékařské profese (19). S budoucím rozvojem telemedicíny se naskýtají možnosti, kdy by zdravotní sestra mohla vykonávat v rámci telemedicíny některé činnosti, jako je např. edukace pacientů, ale bude k tomu potřeba změnit legislativní rámec.
V kontextu četných zkušeností s tím, že se pacienti svému lékaři nedovolali, určitá část jich v kvalitativních rozhovorech uváděla, že by konzultace mohly probíhat online v rámci heslem chráněné zdravotnické aplikace či platformy. Z dotazníkového šetření vyplynulo, že již dnes někteří pacienti tento typ zabezpečené komunikace s lékařem využívají. Pacienti argumentovali časovou úsporou, podobně jako v zahraničních studiích (14). Některé zahraniční výzkumy zaměřené i na hledisko praktických lékařů poukazují však na to, že online konzultace mohou zvyšovat pracovní zátěž praktických lékařů (11, 14). Výsledky výzkumu poukázaly na skutečnost, že budoucí využívání telemedicínských konzultací ve větší míře si vyžádá změny v organizaci práce praktických lékařů tak, aby pro distanční péči byl vymezen určitý čas.
Většina respondentů by si přála v budoucnu větší digitalizaci dat tak, aby k nim oni sami i jejich lékaři měli kdykoliv přístup. To je v souladu s nově vytvořenými Evropskými etickými principy digitálního zdravotnictví (20).
Výsledky kvantitativního výzkumu poukázali na skutečnost, že jen velmi malý podíl respondentů pociťoval k telemedicínským konzultacím technické bariéry či bariéry související se zdravotním stavem. Výsledky kvalitativního výzkumu však ukázaly na omezený přístup k telemedicínským konzultacím pro některé vulnerabilní skupiny obyvatel. Podobná zjištění udávají i zahraniční studie (17, 21), které poukazují na to, že např. pro osoby ve vyšším věku, pro imigranty či etnické menšiny, pacienty žijící ve venkovských oblastech, pacienty s nízkou gramotností či s nízkými příjmy je telemedicína často hůře dostupná. Tento nedostatečný přístup ke zdravotní péči se ukázal i v kontextu pandemie COVID-19, kdy v praxi primární péče se nerovnoměrně zvýšil počet telemedicínských konzultací v neprospěch osob s omezeným přístupem k digitálním technologiím či nižší digitální gramotností (17). S ohledem na vývoj v oblasti zdravotnictví, kdy systém zdravotní péče bude stále více virtuálním, hrozí, že se prohloubí rozdíly ve zdraví mezi běžnou populací a marginalizovanými skupinami obyvatel. Ortega et al. proto navrhují, aby již při zavádění telemedicíny byl brán zřetel na vulnerabilní skupiny a jejich potřeby. Také Evropské etické principy digitálního zdravotnictví deklarují, že: „Služby digitálního zdravotnictví jsou přístupné pro všechny, včetně lidí se zdravotním postižením a méně gramotných lidí, a jsou intuitivní a lze je snadno používat“ (20).
Řada zahraničních studií prokázala, že monitorování zdravotního stavu za využití technických prostředků motivuje ke zdravějšímu životnímu stylu a větší odpovědnosti pacientů za své zdraví (compliance). Eze, Mateus a Hashiguchi (2) ve své přehledové studii zaměřené na možnosti využívání telemedicíny uvádějí, že telemedicínské konzultace a vzdálený monitoring mají u pacientů prokazatelný vliv na zlepšení fyzické a pohybové aktivity a stravovací návyky. Dokonce se ukázalo, že cílená intervence formou dálkového monitorování za účelem zvýšení fyzické aktivity byla účinnější než osobní péče. Náš výzkum ukázal, že podstatná část českých pacientů je přesvědčena, že vzdálený monitoring může zvyšovat compliance pacientů a vést ke změně jejich životního stylu. Nicméně třetina dotázaných je v této otázce stále nerozhodnuta. Pozitivním zjištěním je skutečnost, že možnému využívání vzdáleného monitoringu a telemedicínských konzultací ke zlepšování svého životního stylu v budoucnu je nakloněna více než polovina pacientů.
ZÁVĚR
Ukazuje se, že primární péče v době krizových situací srovnatelných s COVID-19 sehrává klíčovou roli ve fungování celého zdravotního systému a že připravenost na nový způsob komunikace s pacienty prostřednictvím ICT zvyšuje dostupnost zdravotní péče a její poskytování na náležité odborné úrovni (lege artis). Využitelnost potenciálu ICT ale významně ovlivňují vědomosti, dovednosti i postoje jejich uživatelů. K obecnému přijetí telemedicíny jako přirozené součásti zdravotního systému by tak přispěla cílená a efektivní edukace pacientů i zdravotnických profesionálů.
Zkušenosti s využíváním ICT v době pandemie se mohou stát příležitostí pro jejich trvalé začlenění jako nedílné součástí primární péče. Stejně tak mohou být i výzvou pro inovaci ve vztahu mezi pacienty a jejich praktickými lékaři při poskytování zdravotních služeb i v běžném životě.
Nezbytným krokem směrem k většímu rozvoji elektronizace českého zdravotnictví a v jejím rámci i samotné telemedicíny je legislativní vymezení distanční péče a úprava podmínek jejího poskytování. Současně je třeba nalézt i vhodné úhradové mechanismy pro telemedicínská řešení a jejich vstup do systému veřejného zdravotního pojištění, definovat technické a bezpečnostní parametry ICT takovým způsobem, aby se distanční péče mohla stát standardní součástí poskytování zdravotních služeb v České republice.
Článek byl vypracován s podporou Technologické agentury ČR v rámci Programu ÉTA. Projekt „Digitální gramotnost v primární zdravotní péči: COVID-19 jako výzva pro rozvoj informačně-komunikačních technologií“ (TL04000105).
Konflikt zájmu: žádný.
adresa pro korespondenci:
PhDr. Karolína Dobiášová, Ph.D.
Ústav veřejného zdravotnictví a medicínského práva 1. LF UK
Karlovo náměstí 40, 128 00 Praha 2
e-mail: karolina.dobiasova@lf1.cuni.cz
Zdroje
1. Garattini L, Badinella Martini M, Zanetti M. More room for telemedicine after COVID-19: lessons for primary care? Eur J Health Econ 2021; 22(2): 183–186.
2. Eze ND, Mateus C, Cravo Oliveira Hashiguchi T. Telemedicine in the OECD: an umbrella review of clinical and cost-effectiveness, patient experience and implementation. PloS One 2020; 15(8): e0237585 [online]. Dostupné z: https://journals.plos. org/plosone/article?id=10.1371/journal.pone.0237585 [cit. 2022-03-18].
3. Knížek T. Digitalizace zdravotnictví: Využití dat přinese více efektivity pro pacienty, lékaře i pojišťovny [online]. Dostupné z: https://www.dreport.cz/blog/digitalizace-zdravotnictvi-vyuziti - dat-prinese-vice-efektivity-pro-pacienty-lekare-i-pojistovny/ [cit. 2022-03-18].
4. Parlament ČR. Zákon č. 372/2011 Sb. Zákon o zdravotních službách a podmínkách jejich poskytování (zákon o zdravotních službách) [online]. Dostupný z: https://www.zakonyprolidi.cz/ cs/2011-372 [cit. 2022-03-18].
5. Fetters MD, Curry LA, Creswell JW. Achieving integration in mixed methods designs-principles and practices. Health Serv Res 2013; 48(6 Pt 2): 2134–2156.
6. Braun V, Clarke V. Using thematic analysis in psychology. Qual Res Psychol 2006; 3(2): 77–101.
7. Parlament ČR. Zákon č. 325/2021 Sb. Zákon o elektronizaci zdravotnictví [online]. Dostupný z: https://www.zakony.cz/ zakony/2021/1/zakon-325-2021-Sb-zakon-o-elektronizaci-zdravotnictvi-SB2021325 [cit. 2022-03-18].
8. Bestsennyy O, Gilbert G, Harris A, Rost J. Telehealth: A quarter - trillion-dollar post-COVID-19 reality? 2021 [online]. Dostupné z: https://www.mckinsey.com/industries/healthcare - systems-and-services/our-insights/telehealth-a-quartertrillion - dollar-post-covid-19-reality [cit. 2022-03-18].
9. Parlament ČR. Zákon č. 89/2014 Sb. Občanský zákoník [online]. 2014. Dostupný z: https://www.zakonyprolidi.cz/cs/2012-89 [cit. 2022-03-18].
10. Parlament ČR. Zákon č. 110/2019 Sb. Zákon o zpracování osobních údajů [online]. 2019. Dostupný z: https://www.zakonyprolidi. cz/cs/2019-110 [cit. 2022-03-18].
11. Zandbelt LC, De Kanter FEC, Ubbink DT. E-consulting in a medical setting: medicine of the future? Patient Educ Couns 2016; 99(5): 689–670.
12. Gabrielsson-Järhurt F, Kjellström S, Josefsson KA. Telemedicine consultations with physicians in Swedish primary care: a mixed methods study of users’ experiences and care patterns. Scand J Prim Health Care 2021; 39(2): 204–213. Dostupné z: https://www.tandfonline.com/doi/epub/10.1080/ 02813432.2021.1913904?needAccess=true [cit. 2022-03-18].
13. Halata D, Javorská K, Býma S, Seifert B. Názory občanů České republiky na vybrané aspekty činnosti všeobecných praktických lékařů-2020. Prakt. Lék. 2021; 101(5): 261–267.
14. Farr M, Banks J, Edwards HB, et al. Implementing online consultations in primary care: a mixed-method evaluation extending normalisation process theory through service co-production. BMJ Open 2018; 8(3): e019966 [online]. Dostupné z: https://bmjopen. bmj.com/content/8/3/e019966.full [cit. 2022-03-18].
15. Gomez T, Anaya YB, Shih KJ, et al. A qualitative study of primary care physicians’ experiences with telemedicine during COVID-19. J Am Board Fam Med 2021; 34(Suppl): S61–S70.
16. Mucha C, Býma S, Šonka P, a kol. Telemedicína: Doporučené diagnostické a terapeutické postupy pro všeobecné praktické lékaře. Společnost všeobecného lékařství ČLS JEP 2020 [online]. Dostupné z: https://www.svl.cz/files/files/Doporucenepostupy/ 2020/DP-Telemedicina.pdf [cit. 2022-03-18].
17. Ortega G, Rodriguez JA, Maurer LR, et al. Telemedicine, COVID-19, and disparities: policy implications. Health Policy Technol 2020; 9(3): 368–371.
18. Kloček A, Šmahelová M, Knapová L, Elavsky S. GPs’ perspectives on eHealth use in the Czech Republic: a cross-sectional mixed-design survey study [online]. BJGP Open 2019; 3(3): 1–12. Dostupné z: https://bjgpopen.org/content/bjgpoa/3/3/ bjgpopen19X101655.full.pdf [cit. 2022-03-18].
19. Parlament ČR. Zákon č. 96/2004 Sb. Zákon o podmínkách získávání a uznávání způsobilosti k výkonu nelékařských zdravotnických povolání a k výkonu činnosti souvisejících s poskytováním zdravotní péče a o změně některých souvisejících zákonů (zákon o nelékařských zdravotnických povoláních) [online]. Dostupný z: https://www.zakonyprolidi.cz/cs/2004-96 [cit. 2022-03-18].
20. European Commission and Member States. European ethical principles for digital health [online]. Dostupný z: https://solidarites - sante.gouv.fr/IMG/pdf/220201_european_ethical_principles_ for_digital_health_introduction_vdef_revue.pdf [cit. 2022-03-18].
21. Ryskina KL, Shultz K, Zhou Y, a kol. Older adults‘ access to primary care: Gender, racial, and ethnic disparities in telemedicine. Journal of the American Geriatrics Society 2021; 69(10): 2732–2740.
Štítky
Praktické lékařství pro děti a dorost Praktické lékařství pro dospělé
Článek vyšel v časopisePraktický lékař
Nejčtenější tento týden
2022 Číslo 2- Alergie na antibiotika u žen s infekcemi močových cest − poznatky z průřezové studie z USA
- Není statin jako statin aneb praktický přehled rozdílů jednotlivých molekul
- Horní limit denní dávky vitaminu D: Jaké množství je ještě bezpečné?
- Metamizol jako analgetikum první volby: kdy, pro koho, jak a proč?
- Magnosolv a jeho využití v neurologii
-
Všechny články tohoto čísla
- Nezapomínáte na prevenci? Přeočkování proti tetanu je stále důležité
- Význam osobních vnitřních pocitů („gut feeling“) praktických lékařů při diagnostice onkologických onemocnění
- Výživa jako primární podpora imunity
- Zkušenosti pacientů s využíváním informačně komunikačních technologií v primární péči v době pandemie COVID-19
- Tele-rehabilitační intervence v domácí balanční léčbě
- Profesionální onemocnění hlášená v České republice v roce 2021
- Hodnocení vztahu mezi prostředky predikující riziko pádu v rehabilitačním prostředí u pacientů po cévní mozkové příhodě
- Kapitán Robert Falcon Scott (1868–1912) dosáhl jižního pólu „až“ jako druhý
- Praktický lékař
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Výživa jako primární podpora imunity
- Význam osobních vnitřních pocitů („gut feeling“) praktických lékařů při diagnostice onkologických onemocnění
- Zkušenosti pacientů s využíváním informačně komunikačních technologií v primární péči v době pandemie COVID-19
- Profesionální onemocnění hlášená v České republice v roce 2021
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



