-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
Zobrazovací metody v těhotenství – indikace a kontraindikace a použití kontrastních látek
Imaging methods in pregnancy – indications and contraindications and use of contrast media
With the increasing possibilities and availability of imaging methods, we focused on a minority group of patients – pregnant women. In the article we offer a brief overview of the imaging modalities that can or cannot be used and under what conditions. Information was drawn from current Czech and foreign literature dealing with this issue. When investigating pregnant patients, the guideline applies – first of all, using imaging methods without radiation. Under certain circumstances, imaging methods using ionizing radiation must be used. In these cases, we only select those examinations that are strictly necessary to diagnose the pathological condition and we follow the ALARA (as low as reasonably achievable) principles.
Keywords:
pregnancy – imaging methods – ionizing radiation
Autoři: T. Rohan 1,2
; M. Poláčková 1
Působiště autorů: Klinika radiologie a nukleární medicíny Fakultní nemocnice Brno Přednosta: prof. MUDr. Vlastimil Válek, CSc., MBA, EBIR 1; Lékařská fakulta, Masarykova univerzita, Brno 2
Vyšlo v časopise: Prakt. Lék. 2018; 98(4): 166-169
Kategorie: Z různých oborů
Souhrn
Se zvyšující se možností a dostupností zobrazovacích metod jsme se zaměřili na minoritní skupinu pacientek – gravidních. V článku nabízíme stručný přehled daných zobrazovacích modalit, které lze či nelze využít a za jakých podmínek. Informace jsme čerpali z aktuál-ní české i zahraniční literatury, která se touto problematikou zabývá. Při vyšetřování gravidních pacientek platí hlavní zásada – na prvním místě využít metody zobrazování bez radiační zátěže. Za určitých okolností je nutné přistoupit k zobrazovacím metodám využívajícím ionizující záření. V těchto případech volíme pouze taková vyšetření, která jsou nezbytně nutná k diagnóze patologického stavu a řídíme se pravidlem ALARA (as low as reasonably achievable).
Klíčová slova:
těhotenství – zobrazovací metody – ionizující záření
ÚVOD
Zobrazování těhotných je zastřeno řadou kontroverzí a předsudků. Cílem tohoto přehledového článku je sumarizovat současná doporučení.
Použití ultrazvuku je s malými výhradami považováno za bezpečné, proto je využíván jako metoda první volby u netraumatických pacientek. Problematičtější jsou indikace metod využívající ionizující záření a magnetická rezonance, na které se podrobněji zaměříme.
RIZIKA IONIZUJÍCÍHO ZÁŘENÍ A MAGNETICKÉ REZONANCE
Rizika zobrazovacích metod pro matku jsou shodná s riziky netěhotných. Cílem je v maximální možné míře chránit plod před nežádoucími účinky zobrazovacích metod, zejména těch, které využívají ionizující záření.
Účinky ionizujícího záření na plod jsou teratogenní a kancerogenní. Plod je k ionizujícímu záření různě citlivý v závislosti na jeho stáří. V období prvních 2–3 týdnů od početí platí pravidlo „vše, nebo nic“, tzn., že zárodek buď zanikne, nebo se vyvíjí dále bez poškození. Od 4. do 9. týdne dochází k vývoji orgánů, jejichž vývoj může být ionizujícím zářením narušen, což je zohledněno v Národních radiologických standardech (viz kapitola Ionizující záření – doporučení). K poruše organogeneze dochází až při vysokých dávkách ionizujícího záření. Nejcitlivější k ionizujícímu záření je plod od 8. do 15. týdne těhotenství, kdy při dávkách od 50 do 60 mSv na dělohu hrozí intelektuální deficit, až při vyšších dávkách může dojít k poruše vývoje orgánů, zejména mozku (mikrocefalie) (1). V dalším období je plod k ionizujícímu záření relativně rezistentní, pouze při vyšších dávkách je riziko snížení intelektu (1).
Obecně lze považovat rizika účinků ionizujícího záření při zobrazovacích metodách za malá. Je-li riziko malformací u plodu nevystavenému ionizujícímu záření 4% a riziko nádoru v dětství 0,07%, pak u plodu, který obdržel dávku 100 mSv, se vyskytují malformace pouze ve 4,2 % a dětské nádory v 0,93 % případů. Celkově se tak riziko malformací nebo nádorů v dětství zvýší při dávce 100 mSv asi o 1,1 % (1) (tab. 1).
Tab. 1. Rizika nežádoucích účinků ionizujícího záření na plod v závislosti na dávce 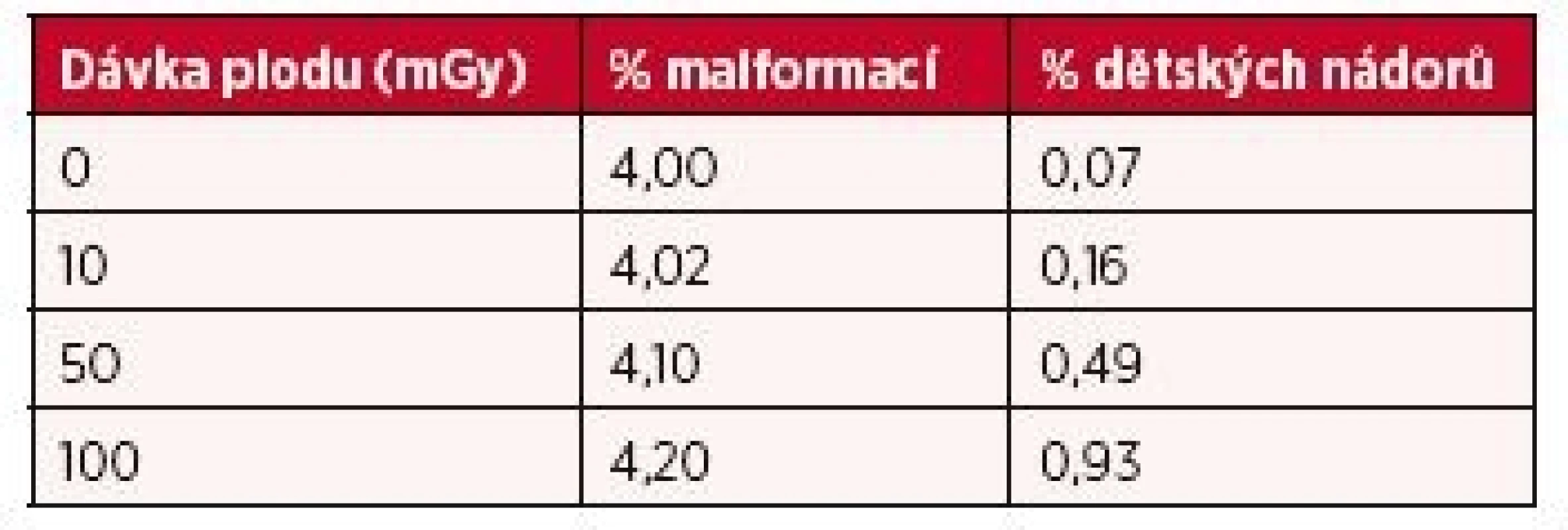
Je dobré si uvědomit, že plod během těhotenství obdrží z přirozeného prostředí dávku 0,5–1 mSv (2).
V současné době nejsou prokázány žádné nežádoucí účinky magnetické rezonance na plod. Rizika poškození plodu vyšší teplotou či hlukem nebyla prokázána. Zahřívání tkáně vlivem magnetické rezonance je nejvýraznější na povrchu, tj. na kožním krytu matky. V dutině břišní (případně v děloze) jsou již účinky ohřevu tkáně zanedbatelné (3, 4).
Kanadská studie srovnávající v letech 2003–2015 těhotné, které v těhotenství podstoupily MR s kontrastní látkou, s těhotnými, které MR v těhotenství nepodstoupily, neprokázala statisticky významný rozdíl malformací plodů. Mírně vyšší relativní riziko malformací bylo u plodů vyšetřených MR, což mohlo souviset s patologií, pro kterou bylo MR vyšetření provedeno (5).
IONIZUJÍCÍ ZÁŘENÍ – DOPORUČENÍ
Národní radiologické standardy pro aplikaci ionizujícího záření v těhotenství odlišují vyšetřovanou oblast mezi sternem a symfýzou a ostatní vyšetřované oblasti. Dále odlišují období vyšetření v prvních 3 týdnech od početí a v další fázi těhotenství (od 4. týdne) (6, 7).
Národní radiologické standardy pro skiagrafii a výpočetní tomografii (CT) jsou si do jisté míry podobné. U skiagrafie se vyjma dlouhých intervenčních výkonů pod skiaskopickou kontrolou nepředpokládá dosažení dávky 100 mSv (6, 7) (tab. 2).
Tab. 2. Odhad dávky ionizujícího záření na plod při běžných RTG a CT vyšetřeních 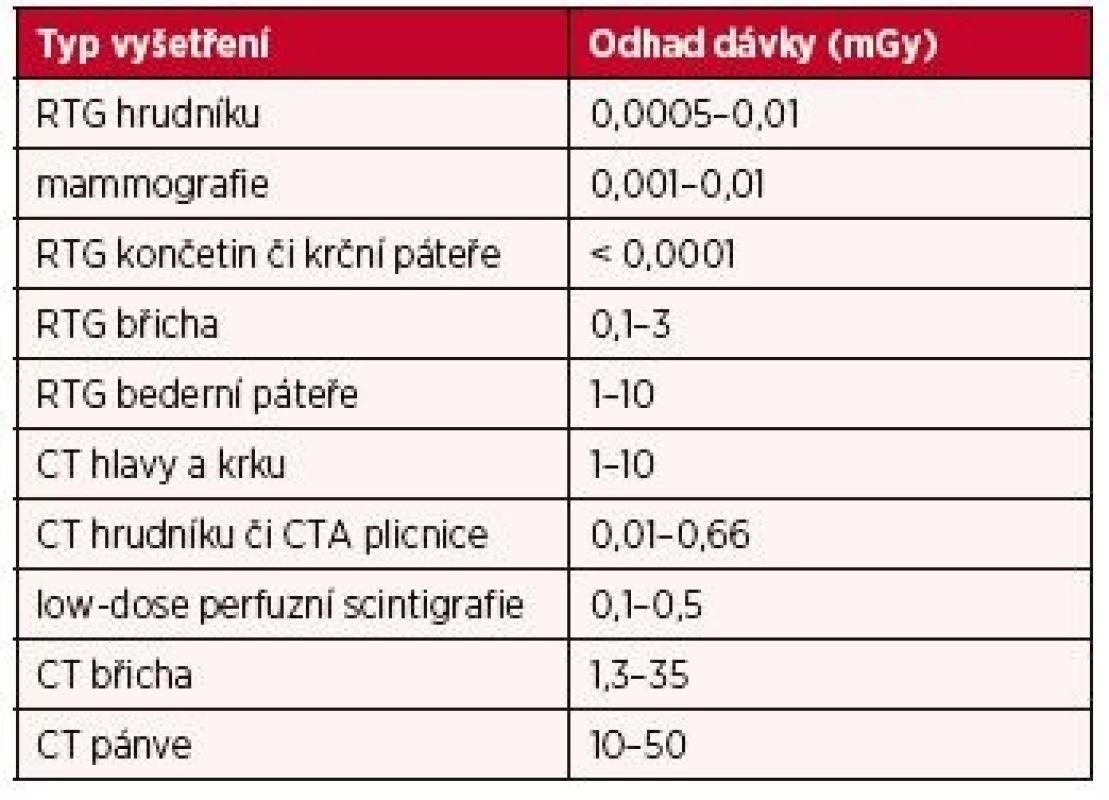
Je-li možné dosáhnout diagnózy bez ionizujícího záření, je třeba tento postup upřednostnit. V případě RTG nebo CT mimo oblasti dutiny břišní jsou dávky na plod nízké až zanedbatelné, a proto indikovaná vyšetření nelze odkládat. Provedené vyšetření s jakoukoliv dávkou ionizujícího záření na dělohu v prvních 3 týdnech od početí se dále neřeší, není riziko poškození plodu, protože se uplatňuje pravidlo „vše, nebo nic“. Provedená vyšetření s dávkou na dělohu do 100 mSv nejsou a nemohou být důvodem k interrupci. Vyšetření je při předpokládané dávce do 100 mSv nutné provést, pokud by jeho odložením hrozilo ohrožení života matky, plodu nebo by vedlo ke dlouhodobému snížení kvality života matky či se jedná o porodnickou indikaci. Při předpokládané dávce nad 100 mSv na dělohu je vyšetření doporučeno provést pouze v případě ohrožení života matky (6, 7).
Je-li ohrožen život matky (např. polytrauma) a je vyžadováno akutní CT vyšetření dutiny břišní, je doporučeno jej neprodleně provést. Radiologický fyzik stanoví odhad dávky na dělohu až po vyšetření. V případě odhadu do 100 mSv se matce pouze vysvětlí možná rizika, důvod k interrupci není. V případě odhadu nad 100 mSV se případ předává genetikovi, který zhodnotí rizika nežádoucích účinků na plod. V tomto případě interrupce možná je. rozhodnutí je na rodičích (6, 7) (obr. 1).
Obr. 1. Kdy lze použít RTG a CT vyšetření u těhotných? 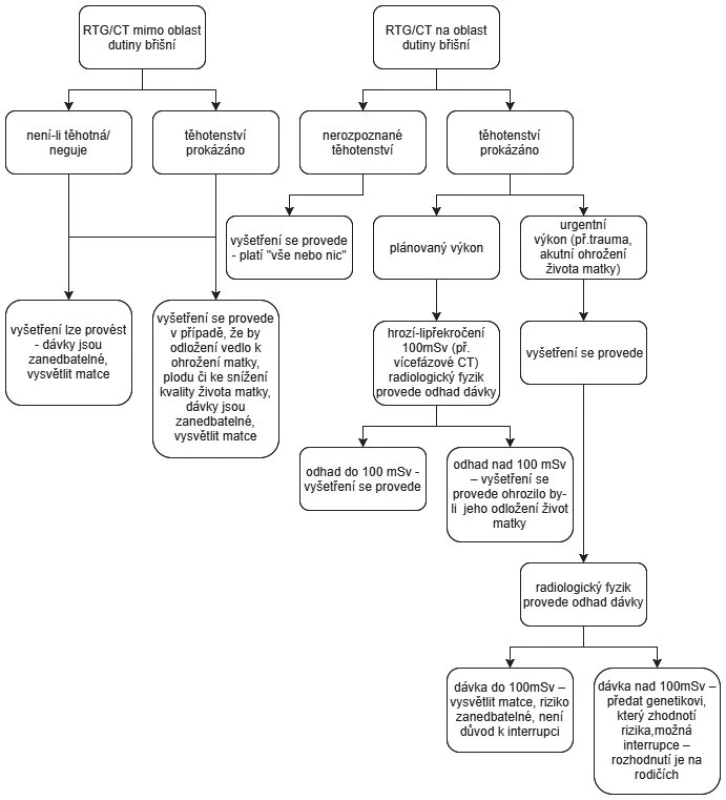
Česká radiologická společnost doporučuje vyvarovat se použití magnetické rezonance v I. trimestru těhotenství, ačkoliv v dostupné literatuře nejsou důkazy o nežádoucích účincích MR na plod (viz Kanadská studie (5,9)). Ve II. a III. trimestru lze MR u indikovaných případů využít (1).
KONTRASTNÍ LÁTKY V TĚHOTENSTVÍ A BĚHEM KOJENÍ
Kontrastní látky v těhotenství by měly být podány pouze v případech, kdy nelze diagnózy dosáhnout jiným způsobem (10). Používání kontrastních látek na UZ není doporučeno z důvodu nedostatku klinických dat. Vzhledem k jejich krátkému poločasu je možné je v indikovaných případech použít u kojících s obnovou kojení za 2–3 hodiny po podání. Nicméně není známo, zda se dostávají do mateřského mléka (11).
Intravenózně aplikované jódové kontrastní látky se doporučuje používat pouze v nezbytných případech, neboť procházejí placentou (1). Průchod placentou je obousměrný, a proto je jódová kontrastní látka v cirkulaci plodu pouze krátce, vyloučí se matčinou močí (10). Opatrnost je namístě pro nedostatek klinických dat i přesto, že dosud nebyly prokázány žádné teratogenní či jiné nežádoucí účinky na plod (1, 12).
Perorálně podávané kontrastní látky (baryum) se z GIT nevstřebávají, proto mohou být podávány za stejných podmínek jako u netěhotných (1).
Užívané intravenózně aplikované hydrofilní jódové kontrastní látky přecházejí do mateřského mléka jen minimálně, kojit lze po jejich podání bez omezení. U žen s obavami o svého potomka je možné přerušit kojení na 24 hodin (1, 13). V zahraniční literatuře se u kojících doporučuje Omnipaque (10). Dle informací z příbalových letáků je možné použít i jiné jódové kontrastní látky (14, 15). U vyšších dávek lipofilních jódových kontrastních látek je u nedonošených riziko hypotyreózy, proto je vhodné se jim vyhnout (10).
Dle doporučení České radiologické společnosti je podání paramagnetických kontrastních látek u těhotných a novorozenců kontraindikováno (9). Dosud nebyly prokázány žádné nežádoucí účinky paramagnetických kontrastních látek na plod (viz Kanadská studie výše (1, 5)). Paramagnetické kontrastní látky procházejí placentou ve formě chelátu a hrozí jejich akumulace v amniové tekutině a recirkulace v gastrointestinálním i močovém traktu plodu. Volná forma gadolinia je toxická, není však jasné, za jakých okolností dochází k jejímu uvolnění z chelátu. Dle dostupných studií byly koncentrace gadolinia v plodu po 4 hodinách od aplikace jen 0,01 % a po 48 hodinách byly neměřitelné (10, 16, 17).
Paramagnetické kontrastní látky se podobně jako jódové kontrastní látky dostávají do mateřského mléka pouze v minimálním množství (0,01 %), proto není důvod k přerušení kojení po jejich aplikaci. U anxiózních pacientek je možné kojení přerušit na 24 hodin (10).
VYBRANÉ DIAGNOSTICKÉ PROBLÉMY
V následujícím odstavci probereme využití diagnostických metod v těhotenství u podezření na plicní embolii, u negynekologické náhlé příhody břišní a u podezření na renální koliku.
Při podezření na plicní embolii je metodou první volby UZ dolních končetin k vyloučení hluboké žilní trombózy a RTG hrudníku k vyloučení jiných příčin dušnosti. V případě nálezu hluboké žilní trombózy na UZ není další došetřování třeba a je možné zahájit terapii (nízkomolekulární heparin). V případě negativního nálezu se nabízí možnost provedení CT angiografie (CTA) plicnice či perfuzně/ventilačního skenu. Senzitivita CTA je oproti scintigrafickému vyšetření bez CT vyšší, specificita obou metod je podobná. Dávka na plod je nižší u CTA, u scintigrafie je naopak o nižší dávka pro matku. CTA je na rozdíl od scintigrafického vyšetření dostupnější a dokáže lépe zhodnotit patologie plicního parenchymu. Proto by mělo být CTA upřednostněno u pacientek s nálezem na RTG hrudníku (18–20).
Náhlá příhoda břišní může mít příčiny gynekologické či negynekologické. Metodou první volby u náhlých příhod břišních těhotných je ultrazvuk. Ultrazvukem lze s vysokou senzitivitou i specificitou diagnostikovat cholecystitidu, dále lze diagnostikovat ileózní stav. Přibližně u 50 % apendicitid je závěr ultrazvukového vyšetření nejasný, proto je třeba přistoupit k další vyšetřovací metodě – v ideálním případě MR. Pokud není dostupná MR, provádí se CT s optimalizací dávky (18, 21). Nahradit snímek břicha vstoje na pneumoperitoneum je možné zadopřední projekcí RTG hrudníku se senzitivitou diagnózy pneumoperitonea až 98 % (22).
Při podezření na renální koliku je u těhotných k posouzení dilatace kalichopánvičkového systému a vyloučení jiných příčin bolestí metodou první volby ultrazvuk břicha. Odlišení dilatace kalichopánvičkového systému od pouhé hypotonie v pokročilých fázích těhotenství je obtížné. Metodou druhé volby je MR. V případě, že není dostupná, provede se nativní low-dose CT. Evropské urologická společnost doporučuje při léčbě urolitiázy maximálně konzervativní postup. Litotrypse je v těhotenství kontraindikována (23).
ZÁVĚR
Nebát se indikovat vyšetření využívající ionizující záření mimo dutinu břišní. RTG/CT na dutinu břišní využít pouze tehdy, nelze-li diagnózy dosáhnout jinak. U plánovaných výkonů je třeba nechat provést radiologického fyzika odhad dávky. Dávka na dělohu do 100 mSv nemůže být důvodem k interrupci.
Střet zájmů: žádný.
ADRESA PRO KORESPONDENCI:
MUDr. Tomáš Rohan
Klinika radiologie a nukleární medicíny FN
Jihlavská 20, 625 00 Brno
e-mail: rohan.tomas@fnbrno.cz
Zdroje
1. Committee on obstetric practice. Committee Opinion No. 723: Guidelines for diagnostic imaging during pregnancy and lactation. Obstet Gynecol 2017; 130: e210–e216.
2. Wagner LK, Lester RG, Saldana LR. Exposure of the pregnant patient to diagnostic radiations: a guide to medical management. Madison, Wis: Medical Physics Publishing 1997.
3. Chen MM, Coakley FV, Kaimal A, et al. Guidelines for computed tomography and magnetic resonance imaging use during pregnancy and lactation. Obstet Gynecol 2008; 112 : 333–340.
4. Leyendecker JR, Gorengaut V, Brown JJ. MR imaging of maternal diseases of the abdomen and pelvis during pregnancy and the immediate postpartum period. Radiographics 2004; 24 : 1301–1316.
5. Ray JG, Vermeulen MJ, Bharatha A, et al. Association between MRI exposure during pregnancy and fetal and childhood outcomes. JAMA 2016; 316(9): 952–961.
6. Ministerstvo zdravotnictví ČR. Národní radiologické standardy – skiagrafie, obecná část. Věstník MZ č. 10/2016 [online]. Dostupné z: http://www.mzcr.cz/Legislativa/dokumenty/skiagrafie-obecna-cast_13221_3050_11.html [cit. 2018-04-01].
7. Ministerstvo zdravotnictví ČR. Národní radiologické standardy – výpočetní tomografie. Věstník MZ č. 2/2016 [online]. Dostupné z: https://www.mzcr.cz/dokumenty/vypocetni-tomografie_11424_3050_3.html [cit. 2018-04-01].
8. Ministerstvo zdravotnictví ČR. Národní radiologické standardy – intervenční radiologie. Věstník MZ č. 10/2016 [online]. Dostupné z: https://www.mzcr.cz/dokumenty/radiodiagnostika-intervencni-radiologie_8779_3050_3.html [cit. 2018-04-01].
9. Mechl M, Žižka J, Tintěra J, a kol. Kontraindikace a rizika vyšetření pomocí magnetické rezonance. Ces Radiol 2010; 64(1): 69–75.
10. Tremblay E, Thérasse E, Thomassin-Naggara I, Trop I. Quality Initiatives: Guidelines for Use of Medical Imaging during Pregnancy and Lactation. RadioGraphics 2012; 32(3): 897–911.
11. Bracco Imaging. Sonovue – souhrn údajů o přípravku [online]. Dostupné z: http://imaging.bracco.com/sites/braccoimaging.com/files/technica_sheet_pdf/cz-cs-2017-09-01-spc-sonovue.pdf [cit. 2018-04-01].
12. European Society of Urogenital Radiology. ESUR guidelines on contrast media: 8.1. [online]. Dostupné z: http://www.esur.org/guidelines/ [cit. 2018-04-01].
13. American College of Radiology. Administration of contrast media to pregnant or potentially pregnant patients [online]. Dostupné z: http://radpacs.weber.edu/images/mri/Campus/RADT 204623/Additional Articles/Contrast Pregnant.pdf [cit. 2018-04-01].
14. SÚKL. Iomeron 400 – souhrn údajů o přípravku [online]. Dostupné z: http://www.sukl.cz/download/spc/SPC19657.pdf [cit. 2018-04-01].
15. SÚKL. Ultravist 370 – souhrn údajů o přípravku [online]. Dostupné z: http://www.sukl.cz/modules/medication/detail.php?code=0224713&tab=texts [cit. 2018-04-01].
16. Webb JA, Thomsen HS, Morcos SK; Members of Contrast Media Safety Committee of European Society of Urogenital Radiology (ESUR). The use of iodinated and gadolinium contrast media during pregnancy and lactation. Eur Radiol 2005; 15(6): 1234–1240.
17. Mühler MR, Clément O, Salomon LJ, et al. Maternofetal pharmacokinetics of a gadolinium chelate contrast agent in mice. Radiology 2011; 258(2): 455–460.
18. Wieseler KM, Bhargava P, Kanal KM, et al. Imaging in pregnant patients: examination appropriateness. RadioGraphics 2010; 30(5): 1215–1229.
19. Patel SJ, Reede DL, Katz DS, et al. Imaging the pregnant patient for nonobstetric conditions: algorithms and radiation dose considerations. RadioGraphics 2007; 27(6): 1705–1722.
20. Simcox LE, Ormesher L, Tower C, Greer IA. Pulmonary thrombo-embolism in pregnancy: diagnosis and management. Breathe 2015; 11(4): 282–289.
21. Masselli G, Derchi L, McHugo J, et al. Acute abdominal and pelvic pain in pregnancy: ESUR recommendations. Eur Radiol 2013; 23(12): 3485–3500.
22. Woodring JH, Heiser MJ. Detection of pneumoperitoneum on chest radiographs: comparison of upright lateral and posteroanterior projections. Am J Roentgenol 1995; 165(1): 45–47.
23. Türk C, Petřík A, Sarica K, et al. EAU Guidelines on interventional treatment for urolithiasis. Eur Urol 2016; 69(3): 475–482.
Štítky
Praktické lékařství pro děti a dorost Praktické lékařství pro dospělé
Článek Zdravotní gramotnost seniorůČlánek Neurochirurg
Článek vyšel v časopisePraktický lékař
Nejčtenější tento týden
2018 Číslo 4- Alergie na antibiotika u žen s infekcemi močových cest − poznatky z průřezové studie z USA
- Není statin jako statin aneb praktický přehled rozdílů jednotlivých molekul
- Horní limit denní dávky vitaminu D: Jaké množství je ještě bezpečné?
- Metamizol jako analgetikum první volby: kdy, pro koho, jak a proč?
- Magnosolv a jeho využití v neurologii
-
Všechny články tohoto čísla
- Endometrióza a její vliv na plodnost a kvalitu života
- Diagnostika MODY v ordinaci praktického lékaře
- Význam chůze jako nejpřirozenější pohybové aktivity v životním stylu člověka
- Zobrazovací metody v těhotenství – indikace a kontraindikace a použití kontrastních látek
- Vplyv záťaže opatrovateľa na rodinné vzťahy
- Rizika importovaných nákaz pro obyvatele České republiky
- Zdravotní gramotnost seniorů
- Invalidním důchodem proti sociálnímu stresu?
- Klinická kardiologie 3. vydání
- Emoce (regulace a vývoj v průběhu života)
- Neurochirurg
- Praktický lékař
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Endometrióza a její vliv na plodnost a kvalitu života
- Zobrazovací metody v těhotenství – indikace a kontraindikace a použití kontrastních látek
- Invalidním důchodem proti sociálnímu stresu?
- Význam chůze jako nejpřirozenější pohybové aktivity v životním stylu člověka
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



