-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
Péče zaměřená na pacienta: obecné aspekty a terminologické problémy
Patient-centered care: general aspects and terminology challenges
This survey study is divided into five sections. The first section describes how traditional, and for centuries in medicine dominating interest in the disease itself, has been gradually completed by the interest in personal peculiarities of patients suffering from certain diseases. The second section presents the historical context of that change, mainly three impulses involved: the interest of specialists in handicapped and elderly persons; understanding the patient as a client, whose individual needs must be met by the health care; the effort to assess the social impact of health care. The third section explains the content of basic terms used in this field: person-centered care; patient-centered care; patient-centered medicine; patient and their family centered care; people or population centered care. The fourth section notes that although WHO supports the approach focusing on the person/patient and on the population, there are many barriers that complicate the implementation of the new approach in everyday real practice; the study informs about the most important ones. The fifth section draws attention to the weak points of the new approach. The study concludes that the goal of patient-centered care is to improve the quality of care provided, outcomes of the care, to increase peoples’ satisfaction, and ultimately to improve the health of the entire population.
Keywords:
individualization of health care – person centered care – patient centered care – people-centered care – implementation – barriers
Autoři: J. Mareš
Působiště autorů: Přednosta: doc. MUDr. Svatopluk Býma, CSc. ; Lékařská fakulta Univerzity Karlovy v Hradci Králové, Ústav sociálního lékařství
Vyšlo v časopise: Prakt. Lék. 2017; 97(3): 99-108
Kategorie: Editorial
Souhrn
Přehledová studie je strukturována do pěti oddílů. První oddíl popisuje, jak tradiční – a po staletí v medicíně dominující zájem o nemoc samotnou – byl postupně doplňován zájmem o zvláštnosti pacientů, kteří určitou nemoc mají. Druhý oddíl přibližuje historický kontext této změny, zejména tři impulzy: zájem odborníků o handicapované osoby a seniory; chápání pacienta jako zákazníka, jehož individuální potřeby musí zdravotnictví uspokojit; snaha hodnotit společenský dopad zdravotní péče. Třetí oddíl vysvětluje obsah základních odborných termínů, s nimiž se v této oblasti pracuje: péče zaměřená na osobu/na člověka; péče zaměřená na pacienta; medicína zaměřená na pacienta; péče zaměřená na pacienta a rodinu; péče zaměřená na lidi, na obyvatelstvo. Čtvrtý oddíl konstatuje, že i když WHO podporuje přístup zaměřený na osobu/pacienta i na obyvatelstvo, v reálné praxi existuje řada bariér, které zavádění nového přístupu komplikují; studie informuje o těch nejdůležitějších. Pátý oddíl připomíná slabiny nového přístupu. Studie v závěru uvádí, že cílem péče zaměřené na pacienta je zlepšit kvalitu poskytované péče, zlepšit výsledky péče, zvýšit spokojenost lidí a v konečném důsledku zlepšit zdravotní stav celé populace.
Klíčová slova:
individualizace zdravotní péče – péče zaměřená na osobu – péče zaměřená na pacienta – péče zaměřená na obyvatelstvo – implementace – bariéryÚVOD
Medicína po staletí soustřeďovala svoji pozornost na nemoci, na jejich etiologii, na včasnou diagnostiku a léčbu, na předcházení nemocem, aby tím pomáhala lidem. Do popředí proto vystupovala nemoc samotná, i když se počítalo s tím, že stejná nemoc mívá u lidí poněkud odlišný průběh; proto se hledaly typické i atypické případy průběhu nemoci. Tím, jak se do popředí pozornosti dostala nemoc, slábl zájem o individualitu nemocného člověka a zůstával neosobní pacient s určitou diagnózou. P. Tournier, lékař, psycholog a teolog, vyjádřil neosobní přístup k pacientům velmi lapidárně: „Jsme jako dělníci u pásu; poskytujeme pacientům, kteří v nekonečných zástupech proudí do našich ordinací, jen ty nejkratší rozhovory“ (1). Proto stále sílily hlasy, které říkaly, že toto pojetí nestačí, že je třeba mnohem více přihlížet ke zvláštnostem lidí, kteří danou nemoc (či více nemocí) mají. Že je třeba brát v úvahu nejen jejich biologické, ale také psychologické i sociální zvláštnosti pacientů.
Tento směr úvah se objevil v medicíně i ošetřovatelství už před 40 lety, ale důkladněji začal být propracováván v zahraničí teprve v posledních 15 letech. Je doporučován v materiálech WHO (2, 3) a důležitou institucí International College of Person-Centred Medicine, přičemž se její konference postupně věnovaly dílčím tématům a vydávaly závěrečné deklarace. Týkaly se: péče o chronicky nemocné pacienty (4), zdravotnického výzkumu v této specifické oblasti (5), integrované zdravotní péče pro všechny (6), primární zdravotní péče (7) a péče zaměřené na osobu v průběhu celého jejího života (8).
V České republice se zatím práce o zdravotní péči zaměřené na osobu či pacienta objevují spíše sporadicky. Mívají charakter překladu zahraniční monografie (9), domácí přehledové studie (10), kratší kapitoly v monografii (11), diplomových prací nebo pracovních dnů odborných společností.
Naše přehledová studie si proto klade tyto cíle:
- popsat rozdíly mezi přístupem zaměřeným na nemoc a přístupem zaměřeným na pacienta,
- připomenout historické kořeny tohoto přístupu
- charakterizovat terminologické i věcné problémy spojené s jeho označováním
- přiblížit bariéry, které komplikují zavádění tohoto přístupu
- upozornit na slabiny přístupu zaměřeného na osobu/pacienta
Z toho, co bylo právě uvedeno, je zřejmé, že naše přehledová studie se soustřeďuje na historii přístupu zaměřeného na pacienta, na otázky koncepční, terminologické a věcné. Ponechává stranou mj. diagnostiku péče zaměřené na pacienta a výzkumy v této oblasti, neboť už byly v domácí literatuře nedávno popsány (12).
PŘÍSTUP ZAMĚŘENÝ NA NEMOC ANEBO NA PACIENTA
Postupně se ve zdravotnictví vyhranily dva zásadní přístupy: přístup zaměřený na nemoc samotnou a přístup zaměřený na zvláštnosti pacienta, který tuto nemoc má. Ačkoliv někdy bývají prezentovány jako naprosto protikladné, ukazuje se však, že sice mají některé charakteristiky odlišné, ale v reálné praxi by se měly do určité míry doplňovat, péče by měla být v tomto smyslu integrovaná (6, 10). Hlavní rozdíly mezi oběma přístupy přibližuje tabulka 1.
Tab. 1. Přístup zaměřený na nemoc versus přístup zaměřený na pacienta – modifikovaně podle (13, s. 181; 14, s. 294) 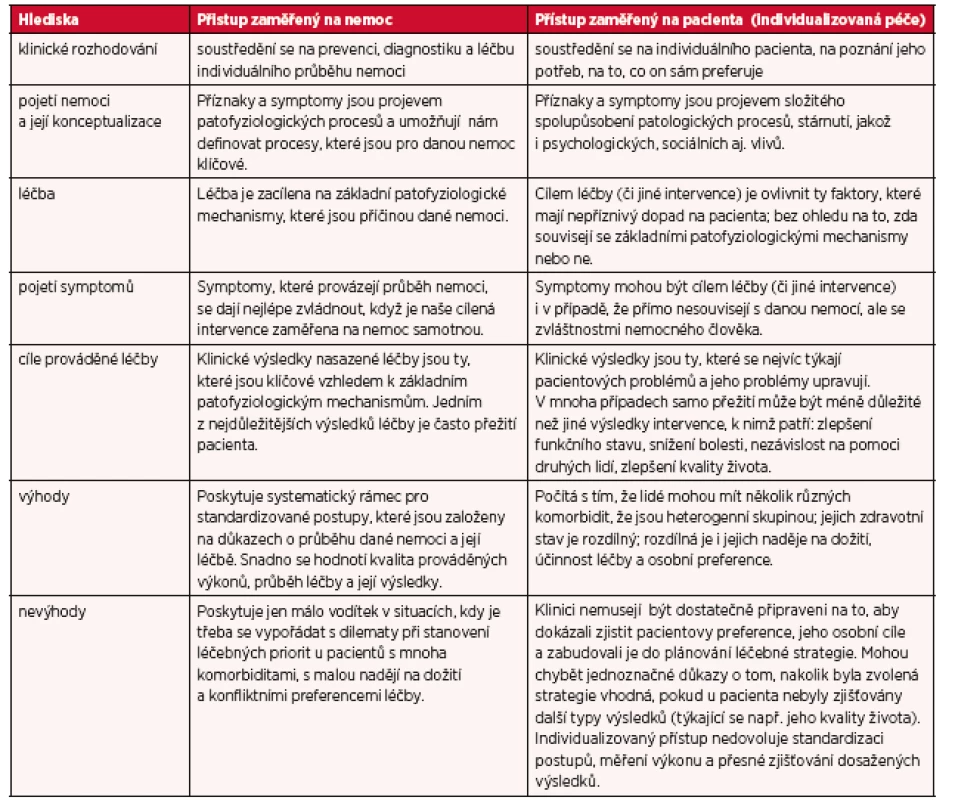
Přístup akcentující zvláštnosti pacientů postupně získával přívržence a dospěl do fáze, kterou Tinettiová a Fried (13) nazvali „konec éry nemoci“. Odklon od medicíny zaměřené na nemoc může mít také jinou podobu. Kanadský rodinný lékař Gibson (15) konfrontoval obrovský rozvoj medicíny, lékařských technologií, služeb komplementu s předchozím obdobím, kdy medicína byla spíše uměním než suchou vědou, kdy se lékař zajímal o konkrétního pacienta – jednotlivce, byl jeho osobním lékařem. Gibson položil čtenářům řečnickou otázku: Může taková personalizovaná medicína (personalized medicine) v dnešním světě vůbec přežít?
Odborníky tento termín zaujal, ale dali mu odlišný obsah. Personalizovaná medicína se nyní definuje jako multidisciplinární vědní obor, který se na různých úrovních zabývá optimalizací léčebných a diagnostických postupů u konkrétního pacienta s využitím moderních informatických metod (16). Přestože se v názvu objevuje přídavné jméno personalizovaná medicína, nejde o důraz na osobu, na jednotlivce (person), tím méně na jeho osobnostní zvláštnosti, na osobnost pacienta (personality). Lékaři jdou na mnohem nižší úroveň lidského organismu: Zajímají se o zvláštnosti jedincova genomu. Studují pacientovu genetickou informaci, jeho biomarkery a z těchto specifik odhadují individuální léčebnou odpověď pacienta na podaný lék. Snaží se tedy aplikovat takovou léčbu, která by cíleně využívala znalostí o pacientově genetické informaci pro individualizaci léčby. Tento směr uvažování však ponecháme v našem přehledu stranou a budeme se věnovat pacientovi jako svébytnému celku.
HISTORICKÝ KONTEXT ZMĚNY
Změna orientace z nemoci na pacienta nenastala náhle, připravovala se desítky let. Ve vyspělých zemích odborníci zaregistrovali tři proudy, jejichž spolupůsobení posléze vyústilo ve změnu pohledu na poskytování zdravotní péče (17). Jeden z proudů započal v sedmdesátých letech 20. století a byl veden snahou změnit postoj veřejnosti k lidem postiženým somaticky, smyslově, mentálně či kombinovaně. Upozorňoval, že by to měla být společnost, která bude respektovat jejich potřeby, přizpůsobovat se jejich specifickým potřebám, neboť sami postižení se mohou přizpůsobit fungování běžné společnosti jen v omezené míře. Zpočátku se zájem odborníků soustředil na péči o postižené děti a dospívající, ale s postupem času se ukázalo, že svébytnou skupinou, která si zaslouží pozornost majoritní společnosti, je nezanedbatelná skupina seniorů, u nichž se ve vyšším věku začíná projevovat úbytek kognitivních funkcí a nastupují u nich různé formy demence. Tento proud, byť se zpožděním, dorazil po roce 1989 i do České republiky.
Přibližně v osmdesátých letech se v bohatších zemích objevil druhý proud, který chápal pacienta jako zákazníka, jehož potřeby a přání je třeba uspokojit. Zdravotní péče zde byla brána jako specifický druh služeb a zákazník dostával velkou svobodu. Jedinec měl možnost si vybírat, vyjádřit svoji autonomii, své preference, svoji individualitu. Uvedený proud měl v té době ve vyspělých zemích i vládní podporu, neboť ve zdravotní politice se uplatňoval neoliberalismus. Probíhala privatizace veřejného sektoru (včetně zdravotnických zařízení), deregulace služeb, zvyšoval se důraz na akontabilitu, na ekonomickou efektivitu zdravotních služeb. Jeho vliv slábl a skončil v polovině devadesátých let. V České republice jsme zažili (opět se zpožděním) uvedené snahy ve dvou vlnách: První vlnu představovala privatizace zdravotnických zařízení včetně mnoha nemocnic; druhá, poněkud rozpačitá, proběhla pod označením nadstandardní péče o pacienta, který si za nadstandard připlatí.
Někteří autoři zmiňují ještě třetí proud, který byl nesen heslem důležitosti tzv. veřejných hodnot (public values). Základní myšlenka spočívala v tom, že se začala studovat sociální, kulturní, zdravotní a ekonomická návratnost investic na základě dosažených výsledků. Odborníci ovšem upozorňovali, že hodnocení společenského dopadu zdravotní péče je systém, který je velmi „měkký“. Je velmi obtížné identifikovat jeho strukturu a probíhající procesy, neboť zde spolupůsobí mnoho proměnných. Tento proud se prosadil na počátku devadesátých let ve Velké Británii, v USA, Kanadě a Austrálii (18). Skutečností zůstává, že právě v období vlády labouristů ve Velké Británii vznikl důležitý dokument nazvaný National Service Framework for Older People (19). Ten prosazoval ve zdravotní péči pro seniory přístup zaměřený na osobu (person), nikoliv na nemoci. Ve stejném roce se péče zaměřená na osobu stala v USA jedním z šesti základních cílů zdravotnické politiky. Naplňování těchto cílů mělo vést ke zlepšení kvality zdravotní péče a zdravotního stavu populace (20).
Musíme zdůraznit, že v naší přehledové studii se soustředíme na bio-psycho-sociální model péče, která je zaměřená na osobu, jedince, individualitu. Nebudeme se zabývat pojetím klienta, pacienta jako zákazníka v systému zdravotnických služeb.
TERMINOLOGICKÉ I VĚCNÉ PROBLÉMY
Právě jsme použili výraz osoba (ve smyslu klienta, pacienta). Je však třeba dodat, že někteří badatelé pečlivě rozlišují mezi pojmy osoba a osobnost. Podle lékaře, psychologa a teologa P. Tourniera (1) se osoba vyznačuje automatismy, rutinou, opakováním, trváním, příčinností, fyzickými charakteristikami a je dostupná vědeckému pozorování. Osobnost je podle něj odlišná – je kreativní, unikátní, okamžitá, cílená, ale i rozporná, obtížně dostupná až nedostupná vědeckému pozorování.
V oblasti, která se zajímá o individualizaci poskytované péče, se používá rozdílná terminologie. Abychom se v ní vyznali, je potřebné vědět, jak vznikala, jak se vyvíjela v čase a co jednotlivými výrazy rozuměli klíčoví autoři.
Péče zaměřená na osobu/na člověka. Zpočátku se nejvíce používal pojem „péče zaměřená na osobu“ (person-centered care – PCC) nebo jeho variantu – zdravotní péče zaměřená na osobu (person-centered health care – PCHC). Při zavádění tohoto termínu se zdravotnictví inspirovalo pracemi amerického humanistického psychologa Carla Rogerse, který přišel s koncepcí nazvanou „terapie zaměřená na osobu“ (person-centered therapy) (21). Někteří odborníci na historii zdravotnictví jdou ještě dál do minulosti a připomínají zakladatelku profesionálního ošetřovatelství Florence Nightingalovou, která řekla: „To, co odlišuje ošetřovatelství od medicíny, je zaměření na pacienta spíše než na nemoc.“ (22). Pojem person je chápan ve smyslu jedinec, individualita.
De Silvová (23) uvádí, že pojem „péče zaměřená na osobu“ je pojem multidimenzionální. Jeho složitost je výzvou, aby byl dále propracováván, aby se hledaly cesty, jak sdílet jeho smysl a jak ho aplikovat v běžné praxi. Holistické chápání jedince převládá v řadě evropských zemí a Velké Británii. V USA bývá u některých autorů jeho obsah zúžen na péči o specifické skupiny pacientů: na seniory (zejména trpícími demencí), na osoby s mentálními obtížemi a na pacienty potřebující paliativní péči. Jako příklad si uveďme jednu britskou definici a jednu americkou.
Péče zaměřená na osobu je filozofie, která se dívá na pacienta jako na rovnocenného partnera při plánování, provádění a hodnocení péče, což zajišťuje, že půjde o péči, která bude co nejlépe uspokojovat jeho potřeby. Pacienti a jejich rodinní příslušníci se tak stávají centrem všech rozhodnutí. Zdravotnické aj. služby jsou reorientovány tak, aby usnadňovaly kontrolu a řízení, pacientovu nezávislost, autonomii, a to ze strany pacienta, pečujícího personálu i jeho rodinných příslušníků. To umožňuje volit z více možností a stavět na filozofii týmové spolupráce. Klíčovými složkami této péče je vcítění se do pacientova stavu, respektování pacienta, zachování jeho důstojnosti. Dosahuje se toho proaktivní komunikací, sdíleným rozhodováním, podporováním pacientova aktérství, posilováním jeho autoregulace (23).
Druhou definici vypracoval tým odborníků z Americké geriatrické společnosti. Ti prostudovali 15 rozdílných definic a dospěli k tomuto souhrnnému vymezení. Péčí zaměřenou na osobu se rozumí postup, s jehož pomocí se zjišťují hodnoty a preference jedinců. Když jsou identifikovány a zformulovány, řídí se jimi všechny aspekty poskytované zdravotní péče. Taková péče podporuje u jedinců realistický pohled na jejich zdravotní stav a na životní cíle. Péče zaměřená na osobu se uskutečňuje prostřednictvím dynamických vztahů mezi jedinci a osobami, jež jsou pro ně osobně důležité a dále vztahů se všemi relevantními poskytovali odborné péče. Taková spolupráce vede k informovaným rozhodnutím, která berou v úvahu jedincova přání (24).
Má-li být obsah americké definice v praxi naplněn, musí se poskytovaná péče podle citovaných autorů vyznačovat osmi charakteristikami:
- Existuje individualizovaný, cílově orientovaný plán péče, který bere v úvahu jedincovy preference.
- Přehled o jedincových cílech, jeho preferencích, jakož i plán péče se průběžně aktualizují.
- Péče je poskytována multiprofesním týmem, jehož integrální součástí je i nemocný jedinec.
- Je určena jedna primární, klíčová kontaktní osoba, která zprostředkovává komunikaci jedince s týmem.
- Všichni členové týmu, kteří poskytují jedinci zdravotní péči a také všichni pracovníci servisních provozů, aktivně koordinují svoji činnost.
- Je zajištěno průběžné sdílení informací a integrovaná komunikace mezi členy týmu (např. pomocí elektronické dokumentace).
- Je zajištěno edukování poskytovatelů zdravotní péče a jejich potřebný výcvik. Pokud je třeba, edukují se a procházejí praktickým výcvikem i laické osoby, které jsou pro jedince důležité.
- Prostřednictvím zpětné vazby od nemocného jedince i od jednotlivých poskytovatelů zdravotní péče se systematicky vyhodnocují výsledky péče a tím se snaží zlepšovat kvalitu poskytované péče (24).
Péče zaměřená na pacienta. Ve zdravotnickém kontextu nezůstalo jenom u obecného pojmu osoba, jedinec. Postupně se prosadila jeho konkretizace do podoby pacient. U některých autorů se označení „pacient“ neomezuje jen na člověka, který je nemocný nebo člověka, který má zdravotní problémy a vyhledal zdravotnické zařízení, ale může zahrnovat také člověka, který nemá uspokojeny některé potřeby. Může se jím dokonce rozumět i rodina jako celek, sociální skupina, komunita (viz např. 22). Při hledání historických kořenů tohoto pojetí badatelé zjistili, že v ošetřovatelství s termínem „péče zaměřená na pacienta“ (patient-centered care) přišla teoretička ošetřovatelství M. E. Levinová (25). Program pro Commonwalth Američana H. Pickera (vynálezce, podnikatele, vysokoškolského učitele a filantropa), věnovaný péči zaměřené na pacienta, se rozběhl v roce 1987. Jeho cílem bylo rozšířit tento typ péče do nemocnic a zdravotnických zařízení primární péče (26). Zmíněný program rovněž podpořil sepsání a vydání knihy, která zkoumala různé dimenze péče zaměřené na pacienta. Kniha měla příznačný titul Viděno pacientovýma očima: jak porozumět pojmu péče zaměřená na pacienta a jak ho podporovat (30).
Pojem „péče zaměřená na pacienta“ se v některých pracích vyskytuje souběžně s pojmem „péče zaměřená na osobu“ (občas jsou oba pojmy chápány téměř jako synonyma, což není úplně korektní). Odborný termín „péče zaměřená na pacienta“ se nyní běžně používá v Evropě, Velké Británii i v USA. Avšak v USA mívá specifickou podobu, neboť je často traktován jako patient-centered medical home (26). Samotný pojem medical home je označení pro veřejné či privátní ambulantní zařízení primární péče.
Podobně jako v případě péče zaměřené na osobu, na jedince, také v případě péče zaměřené na pacienta existuje mnoho definic. Tým německých badatelů (31) našel 417 textů, které obsahovaly definování pojmu „péče zaměřená na pacienta“.
Uvedeme jen dvě definice, které jsou zmiňovány relativně často. První definice zní: „Péče zaměřená na pacienta zahrnuje takové poskytování péče, které je empatické, soucitné; citlivě reaguje na potřeby, hodnoty a sdělené preference každého jednotlivého pacienta. Pacienti v tomto systému péče by měli být aktéry informovaných rozhodnutí o péči, která se jim má poskytovat“ (20).
Druhá definice má instrumentální charakter. Říká, že péče zaměřená na pacienta je ta, která klade důraz na zlepšení výsledků péče, na humanizaci péče a zvýšení její hodnoty, jejího významu. Vyznačuje se:
- zahrnuje do rozhodování o péči samotného pacienta
- rozšiřuje komunikaci mezi pacientem a poskytovali péče, a tak zvyšuje vzájemné porozumění
- do týmu pečujících osob zahrnuje i rodinné příslušníky pacienta (29)
Pro pochopení základních principů péče zaměřené na pacienta může dobře posloužit pojmová mapa (obr. 1).
Obr. 1. Pojmová mapa péče zaměřené na pacienta, je-li aktérem praktický lékař: modifikovaně podle (30, s. 609) 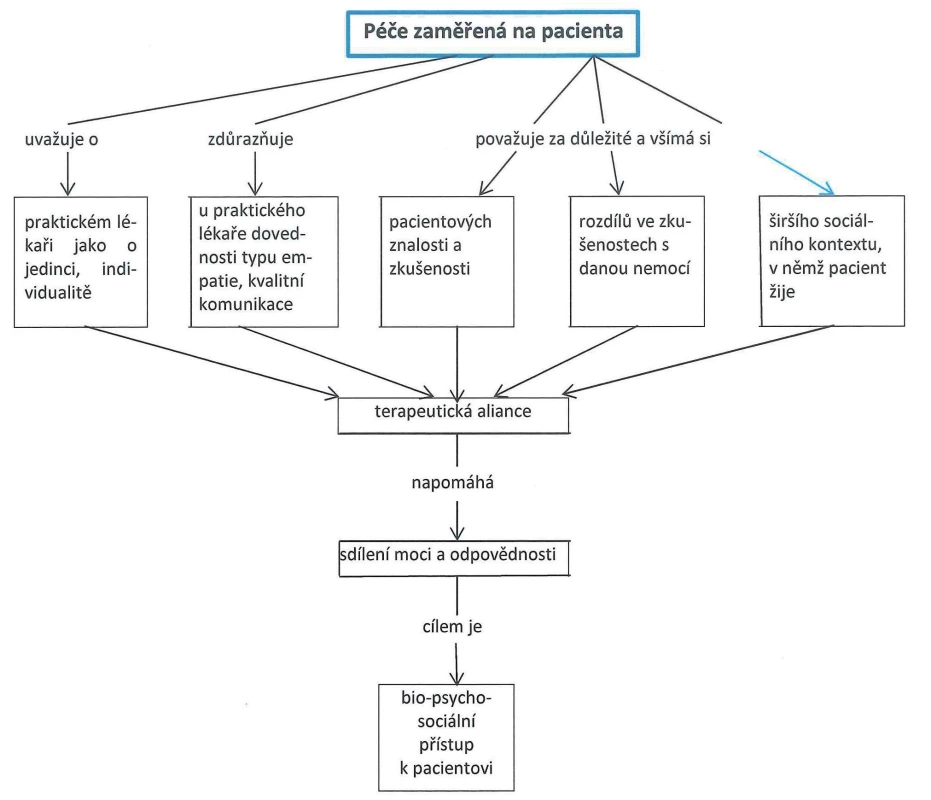
Dosavadní výklad o péči zaměřené na pacienta stavěl na myšlence, že péči poskytuje celý zdravotnický tým, v němž nezanedbatelnou roli hrají sestry a jejich ošetřovatelská péče.
Medicína zaměřená na pacienta. Přibližně ve stejné době, kdy své pojetí publikovala Levinová, objevilo se jiné pojetí, které se soustředilo jen na medicínský pohled a na práci lékaře. Tento specifický termín zřejmě zavedla Enid Balintová, manželka Michaela Balinta (31), když psala o tom, jak by měl lékař jednat s pacientem, aby lépe porozuměl jeho problémům. Uvedla, že tradiční cestou je medicína orientována na nemoc (illness-orientated medicine), zatímco existuje i druhá cesta: medicína zaměřená na pacienta (patient-centered medicine). Ta bere pacienta jako celek, chápe ho jako unikátní lidskou bytost a snaží se stanovit jeho „celkovou“ diagnózu.
Další vývoj tohoto pojmu se vydal trochu jinou cestou. V názvu nezůstal pacient, nýbrž se autoři vrátili k širšímu označení person-centered medicine. Toto označení mají dnes ve svém názvu jak mezinárodní konference, které se konají každoročně (zatím poslední, v pořadí devátá, se uskutečnila v dubnu 2016 v Ženevě), tak specializovaný časopis International Journal of Person Centered Medicine, který vychází od roku 2011.
I v této oblasti byla publikována řada definic. My uvedeme dva příklady. Medicínou zaměřenou na osobu, jedince se rozumí přístup, který do centra pozornosti umísťuje osobu v celém jejím kontextu (tedy nikoliv jen její orgán nebo nemoc). Chápe osobu/jedince jako cíl medicíny i cíl poskytované péče. Zdůrazňuje, že v medicíně a ve zdravotní péči je základním úkolem propojit vědu s humanismem a přesměrovat je na člověka, který je brán jako celek (32). Druhá definice volí odlišný pohled. Medicína zaměřená na osobu/jedince se podle ní věnuje jednak posilování zdraví (chápaného jako pohodu somatickou, mentální, sociokulturní a spirituální), jednak zmírňování nemoci. Základem takto chápané medicíny je vzájemné respektování důstojnosti a odpovědnosti každé jednotlivé osoby (33).
Další vývoj ukázal, že zájem o jedince potřebujícího péči nestačí. Zdravotnictví si musí všímat i zdravotního stavu rodin, komunit a celé populace. Není tedy divu, že se výzkumy začaly zajímat také o specifika větších celků.
Péče zaměřená na pacienta a rodinu. Dlouholeté zkušenosti zdravotníků potvrzují, že péče o pacienta nebývá záležitostí pouze pacienta samotného, ale je ovlivňována postoji a jednáním jeho rodinných příslušníků. Je proto logické, že se (zejména u dětí a dospívajících) úvahy o individualizaci poskytované péče rozšířily také o jejich rodinu.
Péče zaměřená na pacienta a rodinu (patient and family-centered care) je definována jako takový přístup k plánování, provádění a hodnocení zdravotní péče, který je založen na vzájemně výhodném partnerství mezi poskytovateli péče, pacienty a jejich rodinami; to nově definuje vztahy ve zdravotní péči. Lékaři, kteří poskytují péči zaměřenou na pacienta a jeho rodinu, pochopili klíčovou roli, kterou rodiny hrají v zajištění zdraví a pohody u kojenců, batolat, dětí i dospívajících; obecně pak u členů rodiny všech věkových kategorií. Tito lékaři si uvědomili, že opora emoční, sociální i vývojová je integrální součástí zdravotní péče. Posiluje zdraví a pohodu jak jednotlivců, tak rodin jako celku; obnovuje jejich důstojnost a pocit kontroly nad děním. Základní pro tento typ péče je pět principů: respekt a důstojnost, sdílení informací, spoluúčast na rozhodování, oficiální spolupráce pacienta a rodiny se zdravotníky na koncipování programu péče, jeho implementaci a jeho hodnocení.
Péče zaměřená na pacienta a rodinu je specifický přístup k poskytování zdravotní péče, který ovlivňuje koncepci zdravotní péče, programy péče, podobu zdravotnického zařízení a každodenní interakci personálu s pacienty a jejich rodinnými příslušníky. Vede k lepším výsledkům péče, uvážlivé alokaci zdrojů a vyšší spokojenosti pacientů i jejich rodin (34).
Shieldsová (35) napsala: „I když je péče zaměřená na pacienta a rodinu zakotvena v řadě oficiálních dokumentů pediatrických ordinací a nemocnic, je zatím k dispozici málo prokazatelných dokladů, že skutečně funguje, že je efektivní.“ Od té doby se však situace změnila. Institut for Patient and Family Centered Care v Betsedě (USA) zorganizoval tříletý výzkum, který ukázal, že po zavedení tohoto typu péče stoupla spokojenost pacientů, zlepšily se postoje lékařů a sester k pacientům, obecně se zkrátila doba nutné hospitalizace, dokonce i po neurochirurgických operacích (36). Počínaje roky 2012–2013 výzkumů, jež prokazují efektivitu péče zaměřené na pacienta, přibývá. Jedná se nejen o lepší ukazatele nákladové efektivity, ale především o individuální benefity, zejména zlepšení klinických výsledků u pacientů (37).
Kromě výše zmíněné rodiny jsou předmětem zdravotní péče i mnohem větší populační celky. Podívejme se tedy na jeden z nich.
Péče zaměřená na lidi, na obyvatelstvo. Je známé, že zdraví je ovlivňováno mnoha faktory: fyzikálními, sociálními, ekonomickými, kulturními, environmentálními, a proto není divu, že odborníci dospěli k závěru, že zdraví musí být zkoumáno i ovlivňováno ve velmi širokém kontextu. Zdravotnická politika musí být v jednotlivých zemích záležitostí celé vlády.
Odtud už byl jenom krůček k pojmu zdravotní péče zaměřená na lidi, na obyvatelstvo (people-centred care). Tento směr uvažování dostal v roce 2007 podporu i WHO (2). Koncepční materiál pro vlády jednotlivých zemí nesl název Péče zaměřená na obyvatelstvo. Nejnovější impulz dostaly tyto snahy v roce 2015, kdy ústředí WHO v Ženevě vydalo materiál s názvem Globální strategie zdravotních služeb zaměřených na lidi, na obyvatelstvo (3). Co se tímto relativně širokým pojmem rozumí?
Citovaný materiál WHO charakterizuje zdravotní služby zaměřené na lidi, na obyvatelstvo jako „takový přístup, který promyšleně volí pohled jedinců, rodin a komunit, neboť je vnímá jednak jako aktivní účastníky, jednak jako důvěryhodné konzumenty systémů zdravotní péče; tyto systémy reagují na jejich potřeby a preference humanistickým a holistickým způsobem. To ovšem vyžaduje, aby lidé/obyvatelé byli edukováni a dostávali takovou pomoc a oporu, kterou potřebují, aby rozhodovali o péči, která se týká jich samotných, a také se sami podíleli na této péči. Zmíněná péče je organizována tak, aby vyhovovala zdravotním potřebám a očekávání lidí/obyvatel, spíše než jejich nemocem.“ (3, s. 11).
Tento oddíl, věnovaný terminologickým i věcným otázkám, můžeme uzavřít tímto konstatováním: Postupně jsme probrali pět relativně nových pojmů, v nichž není snadné se orientovat, přičemž důvody terminologické různosti jsou dané:
- rozdílnými vědními obory; autoři, kteří píší o daném tématu, vycházejí z tradice svých oborů: zdravotníci, psychologové, sociologové, sociální pracovníci, manažeři atd. Např. analýza výzkumů tzv. zdravotní péče zaměřené na vztahy (reationship centred health care) zjistila, že soubor analyzovaných 69 prací vychází ze tří sociologických, dvou sociálně psychologických a dvou psychiatrických teorií (38)
- specifičností profesí uvnitř zdravotnictví: specifičností jednotlivých lékařských oborů, farmacie, ošetřovatelství, fyzioterapie, klinické psychologie atp.
- rozdílnými adresáty péče, kteří se navzájem liší počtem osob (obyvatelstvo daného území, komunita, rodina, jednotlivec) nebo zvláštnostmi sociálních rolí, které jedinci zastávají
- úsilím autorů po svébytnosti, po originalitě; někteří autoři (buď ve snaze přesněji definovat nové pojmy, nebo ve snaze se odlišit od ostatních) zavádějí nové a nové pojmy a není jasné, jak nové pojmy souvisí s těmi dříve zavedenými.
Celý oddíl završíme přehledem nejběžnějších termínů, s nimiž se naši zdravotníci mohou v odborné literatuře setkat (tab. 2).
Tab. 2. Nejčastěji používané odborné termíny 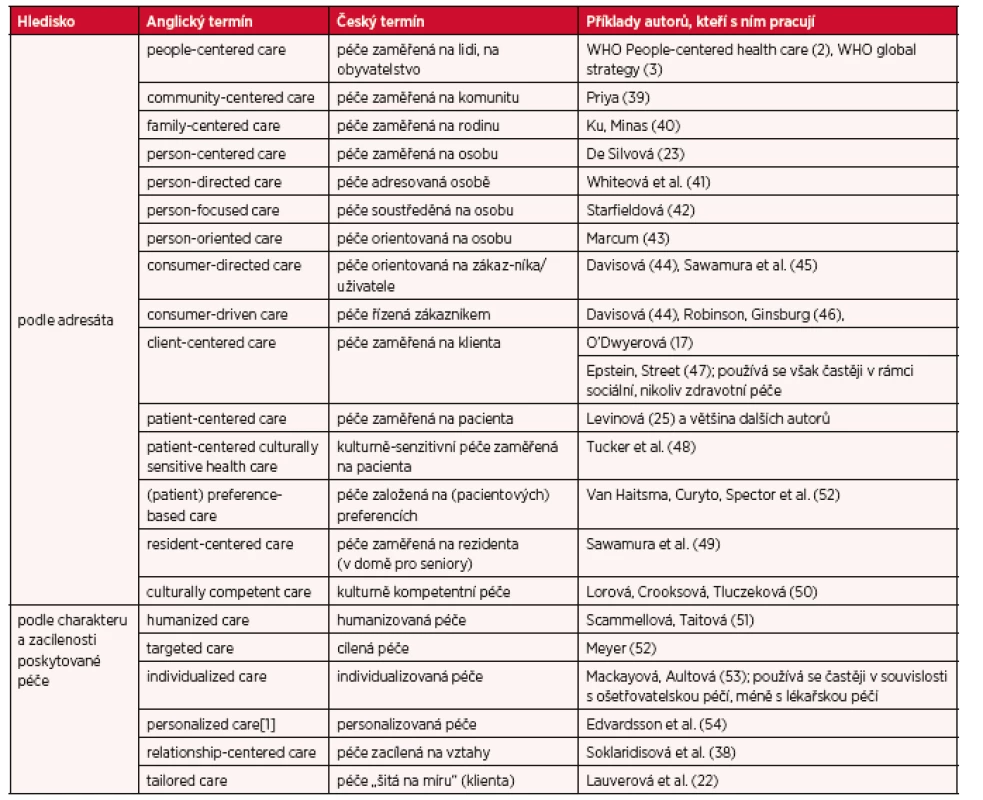
Existují i další termíny, např. na pacienta centrovaný přístup (patient centric approach), který se však používá ve spojitosti s technickými a technologickými zařízeními ve zdravotnictví, nikoli se zdravotní péčí (23).
Nalezneme však i práce, které nehledají rozdíly mezi odbornými pojmy, nýbrž je zajímá jejich průnik, jejich společné jádro. Typickým příkladem je práce (55), která studovala, co mají společného pojmy, v jejichž názvu je péče „zaměřená na…“ (centredness). U pěti hlavních pojmů (péče zaměřená na osobu, péče zaměřená na pacienta, péče zaměřená na klienta, péče zaměřená na rodinu a péče zaměřená na vztahy) konstatovala, že všechny mají deset společných znaků. Jsou to:
- respektování pacientovy individuality a jeho hodnot
- zájem o individuální smysl nemoci u pacienta
- budování terapeutické aliance mezi pacientem a personálem
- zájem o sociální kontext a sociální vztahy
- model vycházející z propojení zdravotního stavu a pohody pacienta
- respektování pacientových zkušeností a jeho expertnosti na nemoc, kterou má
- sdílení odpovědnosti pacientem a personálem
- adekvátní komunikování mezi pacientem a personálem
- autonomie pacienta
- profesionál jako osobnost, individualita (55, s. 458)
BARIÉRY KOMPLIKUJÍCÍ ROZŠÍŘENÍ PŘÍSTUPU ZAMĚŘENÉHO NA PACIENTA
Až doposud jsme v našem výkladu prezentovali možné výhody přístupu, který si všímá a využívá zvláštností konkrétního jedince, klienta, pacienta. Nyní je na čase shrnout bariéry, které jeho zavádění brzdí. Zmíníme však také slabé stránky tohoto přístupu.
Nejprve je třeba říci, že přínos péče zaměřené na pacienta není automatický a není stejný u všech skupin pacientů (56). Může být větší v případech, kdy lékař a jeho pacient mají podobné názory, obdobná přesvědčení (57). Srovnávání názorů různých skupin pacientů, kteří se lišili pohlavím, věkem, vzděláváním, typem onemocnění ukázalo, že všechny skupiny pacientů považují péči zaměřenou na pacienta za velmi důležitou. Mírně, ale statisticky významně vyšší důležitost jí připisovali: ženy, mladší pacienti, vzdělanější pacienti a speciálně skupina pacientů s městnavým srdečním selháním.
Druhé, co je třeba připomenout, je skutečnost, že se člověk, jeho potřeby, přání a preference mění v čase. Není tedy vhodné, aby odborníci stanovili jeho zvláštnosti jednorázově, jednou provždy. Údaje o pacientovi je nutné průběžně aktualizovat. O tomto aspektu se v odborných textech příliš nemluví.
Existuje řada bariér, které se zatím nedaří překonávat. Podívejme se na ně podrobněji, i když jsou různé úrovně obecnosti i závažnosti.
Začneme přehledem, který shrnuje názory britské instituce Royal College of General Practitioners (58) a Americké geriatrické společnosti (24). Zavádění péče zaměřené na pacienta se staví do cesty mnohé bariéry:
- Koncepční, neboť tradiční (a dosud převládající) přístup k péči o pacienta staví na dominantním postavení lékaře. Ten je klíčovou osobou v rozhodování o podobě poskytované péče. Názory pacienta mívají v těchto případech malou váhu.
- Systémové, neboť je nedostatečné horizontální propojení mezi zdravotní a sociální péčí, což komplikuje péči o nemocné seniory a dlouhodobě nemocné pacienty. Chybí reálné integrování všech typů služeb, které pacient potřebuje; v ní by měl klíčovou, integrující roli hrát všeobecný praktický lékař.
- Organizační, neboť je stále nedostatečné vertikální propojení mezi primární, komunitní a sekundární péčí. Mnozí staří lidé (zejména tzv. křehčí senioři nebo senioři, kteří potřebují dlouhodobou péči) vyžadují zdravotní a sociální péči nikoliv v nemocnici, ale v zařízeních komunitní péče. Zatím je situace taková, že komunitní péče není komplexní, není dobře koordinovaná; nebývá ani jasné, kdo co zaplatí.
- Technické, neboť zdravotnické informační systémy nejsou zatím propojeny tak, aby všichni poskytovatelé péče měli přístup k dokumentaci o daném pacientovi. Péče bývá poskytována různými členy zdravotnického týmu, přičemž jednotliví členové týmu mohou kmenově patřit na různá pracoviště. Zkušenosti ukazují, že chybí vzájemná propojenost dokumentačních záznamů o tomtéž pacientovi. Potřebné údaje nejsou dosažitelné anebo je velmi obtížné se k nim propracovat, což komplikuje mezioborovou spolupráci a správné rozhodování.
- Ekonomické, neboť způsob, kdy je zdravotnické zařízení placeno za jednotlivé provedené výkony, ve svém důsledku posiluje přístup zaměřený na nemoc, nikoliv na pacienta a brání účinnější spolupráci mezi různými poskytovateli zdravotnické péče.
SLABINY PŘÍSTUPU ZAMĚŘENÉHO NA ZVLÁŠTNOSTI PACIENTA
Právě jsme probrali bariéry, které brání širšímu zavádění péče zaměřené na pacienta. Zmíněný typ péče má ovšem sám o sobě určité slabiny. Jak znějí výhrady jeho kritiků či přímo jeho odpůrců?
Buetow (59) upozorňuje, že slogany typu „na prvním místě je pacient“, „berte pacienta jako celek“ mají svá úskalí. Pokud se jich chytnou technokraticky zaměření zdravotničtí manažeři, mohou být zdravotníci zatlačeni do situace, kdy ve jménu obecného dobra je reálná lidská bytost se svými individuálními zájmy nahrazena biostatistickými údaji, tj. neexistujícím průměrným pacientem. Autor proto pléduje za skutečně individualizovanou péči, neboť – podle jeho názoru – nesprávně chápané hnutí nazývané „péče zaměřená na pacienta“ v sobě skrývá čtyři rizika.
- Jedinečnost pacienta (personhood) je prezentována pouze implicitně, avšak jeho skutečná individualita „stojí ve stínu“. V používané terminologii je „nasvícena“ pouze osoba v roli pacienta. Kdo je tím pacientem, jaká je jeho osobnost, zůstává nejasným. Podobně uvažuje i Marcum: Jedná se o absolutizaci postavení pacienta. Je stavěn jako jediný do centra pozornosti a ostatní poskytovatelé péče jsou vytlačováni na periferii dění (60).
- Málokdy je zmiňována také jedinečnost lékaře a zvláštnosti jeho osobnosti, neboť na prvním místě je sám pacient. Ale i lékař má své osobní zájmy, musí zvládat emoce při poskytování péče, musí řešit morální problémy, které přináší poskytování péče o pacienta i o sebe samotného (61, 62). Buetow (59) se neztotožňuje s názorem, že zájmy pacienta jsou nezávislé na zájmech lékaře anebo jsou zájmům lékaře dokonce nadřazené.
- Princip priority pacienta může svádět k prosazování a striktnímu dodržování pravidel, která se z něho dají odvodit. Podle Buetowa (59) však není správná cesta pracovat podle striktně daných pravidel a vnucených povinností. Mnohem důležitější je, aby oba aktéři – pacient i lékař – při přijímání a poskytování zdravotní péče spolupracovali a oba zažívali pocit pohody.
- Buetow říká: Navzdory přátelskému dobírání se mezi příznivci a odpůrci odlišných koncepčních modelů (tj. péče zaměřené na nemoc, péče zaměřené na lékaře, péče zaměřené na pacienta), nejsme v reálné praxi schopni vyrovnávat se s protichůdnými tendencemi jejich prosazovatelů (59). Prvním příkladem je neschopnost zabránit redukování nemocného člověka na nemocný orgán či část těla, nebo snahu řídit se při léčbě názory autority anebo uvažovat o pacientovi jen podle poznatků přírodních věd. Toho jsme svědky při postupech, které rigidně vycházejí z údajů medicíny založené na důkazech nebo při snahách pečovat o zdraví celé populace. Druhým příkladem rizika mohou být standardizované postupy, které činí z lékaře jakéhosi zástupce státu. Lékařova profesní autonomie se ztrácí ve stínu a pacient je redukován na soubor biometrických měření. Lékaři se pak stávají jen poskytovateli jasně definovaných zdravotnických služeb, vytrácí se lidský vztah.
Americká geriatrická společnost (24) připojuje ještě další, konkrétnější slabiny péče zaměřené na pacienta:
- Nezanedbatelnou překážkou je nekonzistentnost používané terminologie a obsahové rozdíly v chápání klíčových pojmů. Pro poskytovatele péče, zdravotnické týmy i celé instituce je však obtížné se domluvit na tom, o který přístup jim vlastně jde, které jsou jeho základní dimenze a které indikátory je třeba sledovat. Podrobnější údaje o tom, které proměnné a které indikátory se zatím v zahraničí sledují, podává přehledně práce Mareše (15).
- Wilberforce se spolupracovníky (63) jde ještě dál a říká: péče zaměřená na osobu/individualitu je nepřesný termín a k vyjádření jeho obsahu se používají normativní pojmy. Chybí mu přesnější charakteristiky, které by byly prakticky použitelné při koncipování intervencí, při výcviku personálu. Jeho příznivci ho sice šíří s misionářským zápalem, ale jeho vágnost snižuje jeho vědeckou hodnotu.
- Má-li být péče zaměřená na pacienta správně naplánována a korektně prováděna, vyžaduje to od lékaře (a dodejme i od sester) mnohem větší pracovní nasazení a také více času než při tradiční zdravotní péči.
- Základem péče zaměřené na pacienta je týmová práce. Vytvořit fungující a flexibilní tým není snadnou záležitostí. Ještě složitější je změnit psychosociální klima daného zdravotnického zařízení, tj. dosáhnout toho, aby se pracovníci identifikovali s novým způsobem práce, cítili odpovědnost za pacienta a měli zájem si systematicky ověřovat, jak vnímají, prožívají a hodnotí nový způsob péče sami pacienti.
- Zmírnění pacientových obtíží a zlepšení kvality jeho života má jistě vyšší prioritu než zlepšení dílčích ukazatelů např. krevního tlaku nebo některých laboratorních hodnot. Přitom zlepšení běžných dílčích ukazatelů se dosahuje snáze. Zatím chybí komplexnější indikátory úspěšnosti péče zaměřené na pacienta. V případě seniorů jsou takové indikátory ovlivněny složitým komplexem podmínek a/nebo komorbitami.
- Mohou nastat případy, že pacient-laik chce dostat takovou péči, s níž poskytovatelé péče z odborného pohledu naprosto nesouhlasí. Pacientem požadovaná péče může vést ke zhoršení jeho zdravotního stavu nebo dokonce zvyšuje riziko jeho úmrtí. Pro takové případy bude třeba rozpracovat etická a medicínsko-právní doporučení. Je to výzva, jak sladit předcházení komplikacím s posilováním pacientovy nezávislosti.
- S řadou pacientů (včetně těch, kteří trpí demencí) nemohou zdravotníci diskutovat o tom, jakou podobu péče by si sami pacienti přáli. V takových případech je třeba probrat další postup a stanovit plán péče ve spolupráci s nejbližšími příbuznými daného pacienta.
ZÁVĚR
Zdravotní péče zaměřená na osobu/na pacienta je svébytné pojetí péče, které má své kořeny už v sedmdesátých letech 20. století, ale celosvětově se začalo prosazovat teprve v 21. století. V České republice o něm odborná veřejnost mnoho neví – první informativní přehledová studie vyšla teprve v roce 2016 (10).
Základní myšlenka je jednoduchá, ale její praktické uplatňování je náročné. Zatímco doposud se poskytovaná péče zaměřovala na nemoc samotnou (na její etiologii, diagnostiku, léčbu a prevenci), nové pojetí bere navíc v úvahu biologické, psychologické a sociální zvláštnosti dané osoby a zvláštnosti jejího zdravotního stavu. Cílem takového snažení je zlepšit kvalitu poskytované péče, zlepšit výsledky péče, spojenost lidí a v konečném důsledku zdravotní stav celé populace v dané zemi. Prostředkem je individualizování zdravotní péče. Dodejme, že výrazem „osoba/člověk“ odborníci rozumějí nejen jedince (ať už zdravého či nemocného), ale také rodinu, skupinu osob, komunitu, obyvatelstvo žijící na určitém území.
Nové, rozšiřující pojetí zdravotní péče prosazují významné instituce na celosvětové úrovni, viz např. WHO (2, 3), International College of Person-Centred Medicine (4–8). Nové pojetí se dostává i na národní úroveň a stává se postupně záležitostí jednotlivých států. V USA (20, (24, 26), ve Velké Británii (58), ale vznikají i celoevropské snahy, které zahrnují mj. Finsko, Itálii, Německo, Nizozemí, Španělsko (37) či Rakousko. V řadě zemí se zdravotní péče zaměřená na osobu/pacienta stává vůdčí ideou hlavních reforem zdravotnictví (64). Nejvíce se na tom podílejí tyto obory: praktické a rodinné lékařství, pediatrie, vnitřní lékařství, geriatrie, psychiatrie, farmakologie a ošetřovatelství (65). Ve zdravotnické praxi se ukazují důležité tři okruhy činností: účinná komunikace s pacienty (tj. sdílení informací, empatická péče, která posiluje podíl pacienta na rozhodování, citlivost k pacientovým potřebám), skutečné partnerství všech aktérů péče (tj. budování dobrých vztahů s pacientem i jeho rodinou, týmová spolupráce všech zdravotnických profesí při péči o pacienta) a konečně posilování zdraví pacientů (66). Dozrává čas pro systematičtější práci i v České republice.
Podpořeno z programového projektu Ministerstva zdravotnictví ČR s reg. č.16-28174A.
Veškerá práva podle předpisů na ochranu duševního vlastnictví jsou vyhrazena.
Střet zájmů: žádný.
ADRESA PRO KORESPONDENCI:
prof. PhDr. Jiří Mareš, CSc.
Ústav sociálního lékařství, LF UK
Šimkova 870,
500 03 Hradec Králové
e-mail: mares@lfhk.cuni.cz
Zdroje
1. Tournier P. Osoba a osobnost. Praha: Návrat domů 1998.
2. World Health Organization. People-centred health care: A policy framework. Manila: World Health Organization 2007.
3. World Health Organization. WHO global strategy on people-centred and integrated health services: Interim report. Geneva: World Health Organization 2015.
4. The International College of person-centered medicine. Geneva declaration on person-centered care for chronic diseases 2012 [online]. Dostupné z: http://www.personcenteredmedicine.org/doc/2012_Geneva_Declaration_Final_19_May_2012.pdf [cit. 31-1-2017].
5. The International College of person-centered medicine. Geneva declaration on person-centered care of health research 2013 [online]. Dostupné z: http://www.imh.org.rs/wp-content/uploads/2013/09/02_2013_Geneva_Declaration_on_PCHR.pdf [cit. 31-1-2017].
6. The International College of person-centered medicine. Geneva declaration on person - and people-centered integrated health care 2014 [online]. Dostupné z: http://www.ijpcm.org/index.php/IJPCM/article/view/472/pdf_62 [cit. 31-1-2017].
7. The International College of person-centered medicine. Geneva declaration on person-centered primary health care 2015 [online]. Dostupné z: http://www.personcenteredmedicine.org/doc/2015_Geneva_Declaration.pdf [cit. 31-1-2017].
8. The International College of person-centered medicine. Geneva declaration on person-centered integrated care through the life course 2016 [online]. Dostupné z: http://www.personcenteredmedicine.org/doc/geneva-declaration-2016.pdf [cit. 31-1-2017].
9. Pörtner M. Na osobu zaměřený přístup v práci s lidmi s mentálním postižením a s klienty vyžadující trvalou péči. Praha: Portál 2009.
10. Nováková K, Konečná H, Šídlo L. Principy zdravotní péče zaměřené na člověka – person centred care. Prakt. Lék. 2016; 96(1): 14–17.
11. Kuchynková Z. Péče zaměřená na pacienta. In: Kuchynková Z, a kol. Dětská otolaryngologie – nejčastější situace v ambulantní praxi. Praha: Grada Publishing 2015 : 21–25.
12. Mareš J. Přehled proměnných v dotaznících o individualizaci zdravotní péče. In: Mareš J. (ed.) Péče zaměřená na zvláštnosti pacienta. Brno: MSD 2016; 93–115.
13. Tinetti ME, Fried T. The end of the disease era. Am J Med 2004; 116(3): 179–185.
14. Bowling CB, O’Hare AM. Managing older adults with CKD: Individualized versus disease-based approaches. Am J Kidney Dis 2012; 59(2): 293–302.
15. Gibson W. Can personalized medicine survive? Can Fam Physician 1971; 17(8): 29–34.
16. Česká společnost pro personalizovanou medicínu a lékařské algoritmy (2016). Dostupné z: http://www.cspmla.cz/pm-def
17. O’Dwyer C. Official conceptualizations of person-centered care: Which person counts? J Aging Stud 2013; 27(3): 233–242.
18. Alford J. Defining the client in the public sector: a social-exchange perspective. Public Admin Rev 2002; 62(3): 337–346.
19. Department of Health UK. National service framework for older people. London: The Stationery Office 2001.
20. Institute of Medicine. Crossing the quality chasm: A new health system for the 21st century. Washington: National Academy Press 2001.
21. Rogers CR. Significant aspects of client centered therapy. Am Psychol 1946; 1(10): 415–422.
22. Lauver DR, Ward SE, Heidrich SM, et al. Patient-centered interventions. Res Nurs Health 2002; 25(4): 246–255.
23. De Silva, D. Helping measure person-centred care. A review of evidence about commonly used approaches and tools used to help measure person-centred care. London: Health Foundation 2014.
24. American Geriatrics Society. Person-centered care: A definition and essential elements. J Am Geriatr Soc 2016; 64(1): 15–18.
25. Levine ME. This I believe: About patient centered care. Nurs Outlook 1967; 15(4): 53–55.
26. Frampton S, Guastello S, Brady C, et al. Patient-centered care: Improvement guide. Derby: Planetree, Inc. and Picker Institute 2008.
27. Gerteis M, Edgman-Levitan S, Daley J, et al. Through the patient’s eyes: understanding and promoting patient-centered care. San Francisco: Jossey-Bass 1993.
28. Scholl I, Zill JM, Härter M, et al. An integrative model of patient-centeredness – A systematic review and concept analysis. PLoS One 2014; 9(9): e107828. doi:10.1371/ journal.pone.0107828
29. Bechel DL, Myers WA, Smith, DG. Does patient-centered care pay off? Jt Comm J Qual Improv 2000; 26(7): 400–409.
30. Lhussier M, Eaton S, Forster N, et al. Care planning for long-term conditions – a concept mapping. Health Expect 2013; 18 (5): 605–624.
31. Balint E. The possibilities of patient-centred medicine. J R Coll Gen Pract 1969; 17(82): 269–276.
32. Mezzich JE, Snaedal J, van Weel C, et al. Toward person-centered medicine: From disease to patient to person. Mt Sinai J Med 2010; 77(3): 304–306.
33. Cloninger CR, Salloum IM, Mezzich JE. The dynamic origins of positive health and well being. Int J Pers Cent Med 2012; 2(2): 179–187.
34. Institute for Patient - and Family centered Care. What is patient - and family-centered health care? 2016. Dostupné z: http://www.ipfcc.org/faq.html
35. Shields L, Pratt J, Davis LM, Hunter J. Family-centred care for children in hospital. Cochrane Database Syst Rev 2007; Issue 1: Art. No.: CD004811. doi: 10.1002/14651858.CD004811.pub2
36. Luxford K, Piper D, Dunbar N, et al. Patient-centred care: improving quality and safety by focusing care on patients and consumers. Canberra: Australian Commission on Safety and Quality in Health Care 2010.
37. Paparella G. Person-centred care in Europe: a cross-country comparison of health system performance, strategies and structures. Oxford: Picker Institute Europe 2016.
38. Soklaridis S, Ravitz P, Adler N, et al. Relationship-centred care in health: A 20-year scoping review. Patient Exp J. 2016; 3(1): 16. Dostupné z: http://pxjournal.org/journal/vol3/iss1/16
39. Priya R. Toward a community-centered public service system for universal health care in India. Indian J Public Health 2013; 57(4): 193–196.
40. Ku TK, Minas H. Development of the Nursing Relationships Scale: a measure of interpersonal approaches in nursing care. Int J Ment Health Syst 2010; 4(12). doi: 10.1186/1752-4458-4-12
41. White DL, Newton-Curtis L, Lyons KS. Development and initial testing of a measure of person-directed care. Gerontologist 2008; 48 (1): 114–123.
42. Starfield B. Is patient-centered care the same as person-focused care? Perm J 2011; 15(2): 63–69.
43. Marcum JA. An introductory philosophy of medicine: Humanizing modern medicine. New York: Springer 2008.
44. Davis K. Consumer-directed health care: Will it improve health system performance? Health Serv Res 2004; 39(4): 1219–1234.
45. Sawamura K, Nakashima T, Nakanishi M. Provision of individualized care and built environment of nursing homes in Japan. Arch Gerontol Geriatr 2013; 56(3): 416–424.
46. Robinson JC, Ginsburg PB. Consumer-driven health care: Promise and performance. Health Aff 2009; 28(2): 272–281.
47. Epstein RM, Street RL Jr. The values and value of patient-centered care. Ann Fam Med 2011; 9(2): 100–103.
48. Tucker CM, Nghiem KN, Marsiske M, et al. Validation of a patient-centered culturally sensitive health care provider inventory using a national sample of adult patients. Patient Educ Couns 2013; 91(3): 344–349.
49. van Haitsma K, Curyto K, Spector A, et al. The preferences for Everyday Living Inventory: Scale development and description of psychosocial preferences responses in community-dwelling elders. Gerontologist 2013; 53(4): 582–595.
50. Lor M, Crooks N, Tluczek A. A proposed model of person-, family-, and culture-centered nursing care. Nurs Outlook 2016; 64(4): 352–366.
51. Scammell J, Tait D. Using humanising values to support care. Nurs Times 2014; 110(15): 16–18.
52. Meyer H. Targeted care improvements show promising results for treating children with asthma. Health Aff 2011; 30(3): 404–407.
53. Mackay CK, Ault LD. A systematic approach to individualising nursing care. J Nurs Adm 1977; 7(1): 39–48.
54. Edvardsson D, Sandman PO, Rasmussen B. Swedish language person-centred climate questionnaire-staff version. J Nurs Manag 2009; 17(7): 790–795.
55. Hughes JC, Bamford C, May C. Types of centredness in health care: themes and concepts. Med Health Care Philos 2008; 11(4): 455–463.
56. de Boer D, Delnoij D, Rademakers J. The importance of patient-centered care for various patient groups. Patient Educ Couns 2013; 90(3): 405–410.
57. Krupat E. Patient-physician fit: an idea whose time has come. Med Dec Making 2006; 26(2): 110–111.
58. Royal College of General Practitioners. An inquiry into patient centred care in the 21st century. Implications for general practice and primary care. London: Royal College of General Practitioners 2014.
59. Buetow S. Person-centred care: Bridging current models of the clinician-patient relationship. Int J Pers Cent Med 2011; 1(1): 196–203.
60. Marcum JA. Healthcare personalism: a prolegomenon. Eur J Pers Cent Healthc 2015; 3(2): 228–232.
61. Jameton A. Dilemmas of moral distress: moral responsibility and nursing practice. Clin Issues Perinat Womens Health Nurs 1993; 4(4): 542–551.
62. Mareš J. Morální distres: terminologie, teorie a modely. Kontakt 2016; 18(3): 151–159.
63. Wilberforce M, Challis D, Davies L, et al. Person-centredness in the community care of older people: A literature-based concept synthesis. Int J Soc Welf 2017; 26(1): 86–98.
64. Martin CM, Félix-Bortolotti M. Person-centred health care: a critical assessment of current and emerging research approaches. J Eval Clin Pract 2014; 20(6): 1056–1064.
65. Mezzich JE, Salloum IM. Person centered medicine: Core and diversity. Int J Pers Cent Med 2015; 5(4): 159–163.
66. Constand MK, MacDermid JC, Bello-Haas VD, et al. Scoping review of patient-centered care approaches in healthcare. BMC Health Serv Res 2014; 14(271): 1–9.
Štítky
Praktické lékařství pro děti a dorost Praktické lékařství pro dospělé
Článek vyšel v časopisePraktický lékař
Nejčtenější tento týden
2017 Číslo 3- Alergie na antibiotika u žen s infekcemi močových cest − poznatky z průřezové studie z USA
- Není statin jako statin aneb praktický přehled rozdílů jednotlivých molekul
- Horní limit denní dávky vitaminu D: Jaké množství je ještě bezpečné?
- Metamizol jako analgetikum první volby: kdy, pro koho, jak a proč?
- Moje zkušenosti s Magnosolvem podávaným pacientům jako profylaxe migrény a u pacientů s diagnostikovanou spazmofilní tetanií i při normomagnezémii - MUDr. Dana Pecharová, neurolog
-
Všechny články tohoto čísla
- Kombinovaná farmaka v léčbě obezity: minulost a současnost
- Preeklampsie není jen komplikací v těhotenství
- Vybrané ukazatele zdravotního stavu české populace – výsledky studie EHES 2014
- Strava založená na potravinách rostlinného původu v prevenci civilizačních onemocnění
- Srovnání paliativní péče v České republice a subsaharské Africe
- Odešel prof. MUDr. Miroslav Slavík, CSc. (26. 9. 1933 – 22. 3. 2017)
- Vzpomínka na prof. MUDr. Miloše Hájka, DrSc.
- Péče zaměřená na pacienta: obecné aspekty a terminologické problémy
- Praktický lékař
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Preeklampsie není jen komplikací v těhotenství
- Kombinovaná farmaka v léčbě obezity: minulost a současnost
- Péče zaměřená na pacienta: obecné aspekty a terminologické problémy
- Odešel prof. MUDr. Miroslav Slavík, CSc. (26. 9. 1933 – 22. 3. 2017)
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



