-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
Chirurgické řešení náhlé příhody břišní v graviditě: kazuistika
Surgical solution of acute abdominal event in pregnancy: case report
The aim of the study:
Draw attention to possibilities of LPSC surgical solutions of acute abdominal evens in pregnancy.Type of paper:
Case study.Own observation:
We are presenting a case of a pregnant woman at 23 weeks who suffered an acute abdominal event of unknown etiology and its laparoscopic solution.Conclusion:
Laparoscopy in the hands of an experienced surgeon appears as a very safe method in cases of lower abdominal pain of unclear origin also in pregnancy, depending on the size of the uterus, i.e. the stage of pregnancy. In this case the cause was the torsion of the fallopian tube fibroma for which salpingectomy was carried out.Key words:
acute abdominal pain in pregnancy – laparoscopy in pregnancy
Autoři: Jana Hofierková 1; Michael Fanta 2
Působiště autorů: Gynekologicko-porodnické oddělení, Nemocnice s poliklinikou Česká Lípa 1; Gynekologicko-porodnická klinika 1. LF UK a VFN, Praha 2
Vyšlo v časopise: Prakt Gyn 2016; 20(1): 58-61
Kategorie: Kazuistika
Souhrn
Cíl práce:
Upozornit na možnosti laparoskopického chirurgického řešení náhlé příhody břišní v graviditě.Typ práce:
Kazuistika.Vlastní pozorování:
Formou kazuistiky prezentujeme případ těhotné ve 23. týdnu gravidity s náhlou příhodou břišní neznámé etiologie a její laparoskopické řešení.Závěr:
Laparoskopie v rukou zkušeného operatéra se jeví jako velmi bezpečná metoda v případech nejasné bolesti podbříšku, a to i v graviditě v závislosti na velikosti dělohy, tedy stáří gravidity. V tomto případě byla příčinou torze fibromu tuby, která byla řešena salpingektomií.Klíčová slova:
laparoskopie v graviditě – náhlé příhody břišní v graviditěÚvod
Bolesti břicha se v těhotenství objevují poměrně často a jejich diferenciální diagnostika je velmi rozsáhlá (tab. 1). Při stanovování diagnózy obvykle postupujeme podle stejného schématu jako u jiných pacientů (podrobná anamnéza, fyzikální vyšetření, laboratorní vyšetření a zobrazovací metody), zásadní změnou u těhotných žen je způsob fyzikálního vyšetření. Vlivem expandující dělohy v těhotenství dochází k dislokaci nitrobřišních orgánů, a tím k vymizení některých reflexů typických pro náhlou příhodu břišní (NPB), např. snížení kožních reflexů, vymizení napětí břišních svalů (defense musculaire). Obvyklé symptomy NPB – nauzea, zvracení, poruchy pasáže a bolesti břicha – jsou v graviditě častější než u běžné populace. A jako další překážka je i obava z operačního zákroku a celkové anestezie u těhotných žen [3].
Tab. 1. Diferenciální diagnostika abdominálních bolestí v graviditě 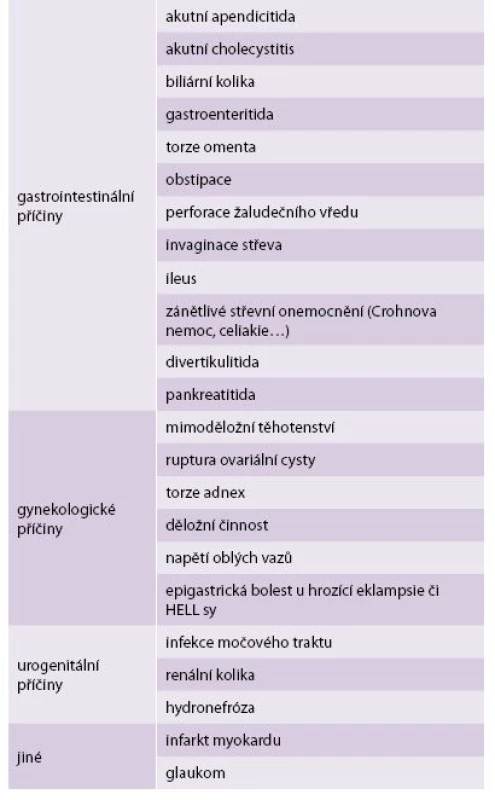
Vlastní pozorování
33letá, I/0, in grav. hebd. 22 + 1 byla přijata pro dva dny trvající bolesti v pravém podbřišku se zvyšující se intenzitou. Bolesti byly od počátku v pravém hypogastriu, neměly jasný kolikovitý charakter, pacientka neměla nauzeu, nezvracela. Plyny odcházely. Stolice před dvěma dny, v těhotenství pacientka trpěla zácpou. Dysurii negovala. Pohyby cítila, nekrvácela, kontrakce neměla, voda plodová neodtékala.
Z anamnézy: v dětství prodělala infekční mononukleózu, udává občasné funkční problémy se slinivkou, pro které užívá při potížích Pancreolan.
Objektivní nález: afebrilní, TK 150/90, 97 pulzů/min, břicho mírně nad niveau, palpační citlivost s maximem v pravém podbřišku, Aldersův test +/-, Blumbergův test pozitivní, Peterův příznak +, tapottement bilaterálně negativní, děloha normotonická, SF 22 cm, OP pravidelné 132/min, dle ultrasonografie vitální eutrofický plod, klidový vaginální nález.
Vstupní ultrasonografické vyšetření: játra nezvětšená, přiměřené echogenity a struktury, bez ložiskových změn. Žlučník bez litiázy, žlučové cesty nerozšířeny. Pankreas v přehledném úseku bez ložisek, nezvětšen. Ledviny bez městnání, bez strukturálních odchylek. Malá pánev nepřehledná, apendix spolehlivě nezobrazen, subcékálně bez tekutiny. V laboratorním vyšetření mírná elevace CRP, jinak bez pozoruhodností (Hb 118g/l, Htc 0,35, Plt 242 tis, Leu 10,87 × 109, CRP 21mg/l, urea 2,1, kyselina močová 189 mmol/l, ALT 0,30 mkat/l, AST 0,27 mkat/l, ALP 0,98 mkat/l, moč + sediment negativní). Chirurgické konzilium s ohledem na negativní USG nález a nejednoznačný klinický nález doporučuje konzervativní postup. Podána infuzní magnezoterapie.
Druhý den laboratorně stejný stav (Leu 10,96, CRP 18,2), klinicky bolesti mírnější. Normotenzní (110/69), nadále Aldersův test a Peterovo znamení pozitivní. Opětovné USG vyšetření a kontrola chirurgem s negativním výsledkem. Třetí den bolesti při pravé hraně děložní přetrvávají, intenzita stejná, Aldersův test a Peterovo znamení přetrvává. Po zvážení všech rizik indikována diagnostická laparoskopie za asistence chirurga.
Operační výkon
V klidné celkové anestezii z Palmerova bodu (děloha dosahuje fundem nad pupek) zavedena Veressova jehla, instalace pneumoperitonea 3 000 ml CO2, laparoskop zaveden 6 cm nad fundem děložním. V průběhu laparoskopie byl udržován konstantní tlak 10–12 mm Hg (obr).
Obr. Příprava na výkon a zavedení laparoskopu 
Manipulační prostor pro laparoskop omezen zvětšenou dělohou odpovídající 23. týdnu. V pravém podbřišku normální cékum se subcékálním apendixem, bez známek zánětlivé afekce. Jediný patologický nález v dutině břišní je torkvovaný solidní útvar vycházející s mezosalpingu a pravé tuby, strukturou připomínající ovariální tkáň či fibrom, ale pravé ovarium patrné volně uložené, normálního vzhledu i velikosti. Pod uvedeným útvarem odkapává krev, ale hemoperitoneum zcela minimální (do 15 ml). S ohledem na patologii tuby indikována salpingektomie. Pomocí bipolární koagulace a nůžek (2 porty – z pupku a levého hypochondria) snesena tuba, výkon bez komplikací.
Pooperačně pacientka přeložena na oddělení JIP, již tlakově stabilní, klidově eupnoická s dobrou saturací, děloha normotonická, bolestivost minimální. V medikaci podána antiemetika, infuze glukózy, nízkomolekulární heparin, pro vyšší sklon k děložní dráždivosti a celkově nízké viabilitě plodu (šedá zóna) podána kúra atosiban na 48 hodin. Následující den v celkově dobrém stavu předána zpět na oddělení rizikového těhotenství, kontrola vitality plodu. Celkový průběh bez pozoruhodností, obnova střevní pasáže, plod bez známek distresu, klidový vaginální nález. 7. den dimise v celkově dobrém stavu do ambulantní péče.
Histologické vyšetření potvrdilo benigní nález stopkatého fibromu.
Diskuse
Náhlá příhoda břišní v těhotenství je vždy spojována s možnými komplikacemi, nejčastěji se jedná o předčasný porod, sepsi či abort. Přichází-li žena s neurčitými bolestmi v podbřišku, je třeba odebrat podrobnou anamnézu a důkladně pacientku vyšetřit. S rostoucí dělohou se diagnostika stává obtížnější a klasické příznaky náhlé příhody břišní mizí.
Mezi nejčastější náhlé příhody břišní v těhotenství vyžadující chirurgické řešení patří apendicitida s incidencí 1 : 1 000 až 1 : 1 500 porodů.
Laboratorní nález může pomoci v diferenciální diagnostice, nicméně v graviditě je řada hodnot zvýšená – např. fyziologická leukocytóza v graviditě běžně do 15 tis/l, zvýšená sedimentace, přítomnost krevních elementů v moči atd. Pouze na hodnoty CRP fyziologická gravidita vliv nemá. Při nejasném nálezu je možno využít USG-vyšetření pravého podbřišku, při dobré vizualizaci dosahuje vyšetření až 98% senzitivity. Nicméně je třeba konstatovat, že zobrazovací metody přinášejí často neprůkazné výsledky. V našem případě nebyl apendix vizualizován, a tak jsme byli odkázáni na palpační nález. Pacientka byla v polovině 2. trimestru, kdy se obecně jako nejbezpečnější přístup jeví laparoskopie. V našem případě fundus děložní dosahoval k pupku, pro zavedení Veressovy jehly jsme využili Palmerův bod slepou technikou.
Nejběžnějším symptomem apendicitidy jak u běžné populace, tak i u těhotných žen, je bolest v pravém dolním kvadrantu. Bolest při rektálním či vaginálním vyšetření není tak častá, protože apendix bývá vytlačen z pánve těhotnou dělohou (v 6. měsíci je apendix v úrovni pupku, v 8.–9. měsíci je v pravém hypochondriu). Je-li apendix uložen retrocékálně, apendicitida může být maskována bolestmi v boku či zádech, které mohou vést lékaře k záměně s pyelonefritidou.
V první polovině gravidity se symptomatologie a diagnostika neliší od diagnostiky u netěhotných žen. Změny nastávají ve druhé polovině gravidity. Diagnóza apendicitis se opírá o hlubokou palpační citlivost za pravou děložní hranou, která se zvyšuje v okamžiku náhlého odtažení ruky od břišní stěny (Blumbergovo znamení), dále je třeba provést Aldersův test, při němž těhotnou převracíme na levý bok za stálého tlaku na bolestivé místo. Ustane-li bolest, jedná se o bolesti děložního původu, a tedy bolest nesvědčí pro apendicitidu. Dalšími významnými momenty jsou Sitkovského příznak, který zjišťujeme opačným postupem, při němž převracíme těhotnou na pravý bok, a pokud se objeví bolest v ileocékální krajině, svědčí to pro apendicitidu, anebo Peterův příznak – při poklepu na levou hranu děložní se přenáší vlněním plodové vody tlak na pravou hranu a vzbuzuje při apendicitidě bolest [1,2].
Operace přichází v úvahu při závažném podezření na apendicitidu. Vždy je nutné zvážit riziko (v tomto případě matky i plodu) a přínos operačního řešení. V současné době lze volit mezi dvěma chirurgickými přístupy: klasickou cestou laparotomií z pararektálního řezu (LPT) nebo laparoskopickou operativou (LPSK). Výhody LPSK oproti LPT jsou nesporné: menší pooperační bolest, menší počet ileózních komplikací, kratší doba hospitalizace a rychlejší rekonvalescence [9], nicméně v graviditě je třeba si uvědomit několik odlišností a možných komplikací oproti LPSK u netěhotné ženy.
Vždy je nutné brát ohledy na možné poškození plodu, ať vyvoláním kontrakcí, a tedy předčasného porodu, nebo navozením tísně plodu a jeho poškozením. Abychom mohli provést LPSK, je nutné docílit ideálního pneumoperitonea, které však může nést potenciální problémy:
- rostoucím intraabdominálním tlakem při pneumoperitoneu může dojít k poklesu utero–placentárního průtoku a tento stav může vyústit v intrauterinní hypoxii plodu (optimální je tlak mezi 8–12 mm Hg, za horní hranici se považuje 15 mm Hg)
- absorpce CO2 plodem může vést k fetální acidóze plodu in utero (end-tidal dioxid v rozmezí 32–34 mm Hg)
- přímé či nepřímé poranění plodu Veressovou jehlou nebo troakarem
- následkem poranění dělohy (perforací) může dojít k pPROM (preterm premature rupture of membranes) nebo děložní činnosti
V posledních letech přibývá řada kazuistik, které popisují bezpečnou LPSK v terénu gravidity. Nejčastěji se jedná o LPSK apendektomii, cholecystektomii, resekci mezenteriálních cyst a adnexektomii. Ovšem pozadu nezůstávají ani rozsáhlé LPSK-výkony, jako je radikální nefrektomie, splenektomie, či dokonce retroperitoneální lymfadenektomie [4–7].
LPSK-operativa je možná téměř v každém trimestru, velmi záleží na zkušenostech operatéra a individuálních klinických faktorech (velikost dělohy, habitus pacientky, komorbidity a stav plodu). Jako nejbezpečnější se v načasování jeví počátek 2. trimestru (1. trimestr – vliv anestetik na vývoj plodu!), dokud děložní fundus nedosahuje pupečníkové jizvy a zavedení laparoskopu je bezpečné, stejně tak i vizualizační podmínky a manipulační prostor je dobrý. Dle literatury bylo popsáno i několik LPSK-operací ve 3. trimestru s maximem do 34. gestačního týdne, dále již LPSK postrádá smysl a preferujeme LPT přístup, v pozdějších týdnech včetně vybavení plodu per sectionem. Od 24. gestačního týdne gravidity provádíme perioperačně tokolýzu. Pokud je nutno drénovat, nesmí se drén dotýkat dělohy.
Inserce trokarů – odlišnosti v graviditě. Zatímco klasický LPSK-přístup v gynekologii známe z umbilikální jizvy, v graviditě je zavedení Veressovy jehly a docílení pneumoperitonea komplikováno rostoucí dělohou a nedostatkem manipulačního prostoru. Pro větší bezpečnost, menší četnost poranění dělohy insercí Veressovy jehly se doporučuje zavedení jehly v horních kvadrantech, v medioklavikulární čáře, 1–2 cm pod žeberním obloukem. V běžné praxi při těhotenské děloze zavádíme primární trokar 6 cm nad děložním fundem. Pokud nelze zavést trokar v tomto bodě, uchylujeme se do levého nebo pravého horního kvadrantu [8]. Někteří chirurgové pak doporučují otevřenou techniku pro inserci trokarů z důvodů větší bezpečnosti preparováním jednotlivých vrstev než zavedení naslepo.
Závěr
Zpočátku byla gravidita považována za absolutní kontraindikaci laparoskopie. Novější práce ale konstatují, že laparoskopický výkon je bezpečný a efektivní. Během gravidity dochází k signifikantním problémům respiračním a kardiovaskulárním. Zavedení kapnoperitonea a změna polohy pacientky (Trendelenburgova poloha) mohou vést k prohloubení těchto změn. Navíc průtok krve dělohou není řízen autoregulací, ale je závislý na systémovém krevním tlaku, a zvýšení nitrobřišního tlaku by mohlo vést k jeho zhoršení. V průběhu výkonu je proto nutná pečlivá monitorace kardiovaskulárních a ventilačních funkcí. Po 24. týdnu bývá doporučována během výkonu kontinuální tokolýza. Publikované studie neukazují horší výsledky laparoskopické operativy ve srovnání s výkony otevřenou cestou.
Doručeno do redakce 20. 1. 2016
Přijato po recenzi 26. 2. 2016
MUDr. Jana Hofierková
jana.hofierkova@centrum.cz
Gynekologicko-porodnické oddělení, Nemocnice s poliklinikou Česká Lípa
www.nemcl.cz
Zdroje
1. Halada P, Podholová M. Appendicitida v graviditě. Gynekolog 2011; 20(2): 78.
2. Hlistová R. Perforovaná apendicitida v graviditě. Prakt Gyn 2015; 19(2): 107–110.
3. Gambala C, Levine D, Kilpatrick S. Appendicitida v těhotenství. Sázka do loterie? Gynekologie po promoci 2008; 8(4): 35–38.
4. Lee D, Abraham N. Laparoscopic radicalnefrectomy during pregnancy:case report and review of the literature. J Endourol 2008; 22(3): 517–518.
5. Felbinger TW, Posner M, Eltzsching HK et al. Laparoscopic splenectomy in a pregnant patient with imine trombocytopenic purpura. Int J Obstet Anesth 2007; 16(3): 281–283).
6. Alouini S, Rida K, Mathevet P. Cervical cancer complicating pregnancy: implications of laparoscopic lymfadenectomy. Gynecol Oncol 2008; 108(3): 472–477.
7. Wai PY, Ruby JA, Davis KA et al. Laparoscopic ventral hernia repair during pregnancy. Hernia 2009; 13(5): 559–563.
8. Upadhyay A, Stanten S, Kazantsev G et al. Laparoscopic management of a nonobstetric emergency in the third trimestr of pregnany. Surg Endosc 2007; 21(8): 1344–1348.
9. Andreoli M, Servakov M, Meyers P et al. Laparoscopic Sumery during pregnancy. J Am Assoc Gynecol Laparosc 1999; 6(2): 229–233.
Štítky
Dětská gynekologie Gynekologie a porodnictví Reprodukční medicína
Článek vyšel v časopisePraktická gynekologie
Nejčtenější tento týden
2016 Číslo 1- Alergie na antibiotika u žen s infekcemi močových cest − poznatky z průřezové studie z USA
- Horní limit denní dávky vitaminu D: Jaké množství je ještě bezpečné?
- Magnosolv a jeho využití v neurologii
- Moje zkušenosti s Magnosolvem podávaným pacientům jako profylaxe migrény a u pacientů s diagnostikovanou spazmofilní tetanií i při normomagnezémii - MUDr. Dana Pecharová, neurolog
- Isoprinosin je bezpečný a účinný v léčbě pacientů s akutní respirační virovou infekcí
-
Všechny články tohoto čísla
- Jaká je adekvátní velikost kónusu?
- Riziko nádorů štítné žlázy u žen léčených pro infertilitu
- Fertilitu šetřící léčba u žen s karcinomem endometria
- Prevence nádorových onemocnění u žen – výzkumné šetření o využití možností prevence nádorových onemocnění v ženské populaci
- Editorial
- Fyzioterapie po operaci prsu
- Implementace přípravku klasické čínské medicíny do obvyklé léčby vulvovaginálního diskomfortu
- Dysfunkční krvácení v období dospívání
- Myoinositol a jeho léčebné možnosti
- Vasa praevia: incidence, diagnostika, doporučené postupy
- Význam cholinu v nutriční suplementaci u těhotných
- Chirurgické řešení náhlé příhody břišní v graviditě: kazuistika
-
Bikram jóga
Rozhovor s Terezou Bonnet Šenkovou -
PragueONCO – již 7. pražské mezioborové onkologické kolokvium
Zpráva z onkogynekologické sekce, 27.–29. ledna 2016, Praha - Michael J. Halaška, Lukáš Rob a kolektiv. Onkologická onemocnění během těhotenství
-
Emoční konflikty - možná příčina onko(gyneko)logických onemocnění a jak se s nimi vypořádat
Rozhovor s Gabrielou Benešovou
- Praktická gynekologie
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Vasa praevia: incidence, diagnostika, doporučené postupy
- Dysfunkční krvácení v období dospívání
- Jaká je adekvátní velikost kónusu?
-
Emoční konflikty - možná příčina onko(gyneko)logických onemocnění a jak se s nimi vypořádat
Rozhovor s Gabrielou Benešovou
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



