-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
Artifacts in myocardial perfusion scintigraphy, 2nd part
Artifacts in myocardial perfusion scintigraphy, 2nd part
Myocardial perfusion scintigraphy is one of the most frequent and, at the same time, the most technically complete nuclear medicine examination. Different types of artefacts can arise at any phase of examination and can cause erroneous interpretation. Artefacts are mostly divided into those related to patients (motion, attenuation, extracardiac radioactivity, gating and patient features), related to procedure (radiopharmaceutical injection, position during acquisition, gamma camera filed of view), related to processing (filtering, myocardial axis rotation, region of interest, quantification, endocardium, color scale, image registration) and related to gamma camera (homogenity, center of rotation). This text is a review of the most frequent artefacts. It explains briefly their causes, patterns and methods for their elimination or minimalization.
It is neccessary for physicians and technologists to be aware of possible sources of artefacts, to employ all available ways to prevent them and to choose appropriate tools for their repair and to enclose their infulence into the study interpretation despite they appear.
Artefact elimination increases specificity and sensitivity of the procedure and maintains its significant role in the examination of patients with cardiovascular diseases.Key Words:
myocardial perfusion scintigraphy, artefacts, source, recognition, prevention
Autoři: Ivana Kuníková 1; Otto Lang 1,2
Působiště autorů: Klinika nukleární medicíny, 3. LF UK a FNKV Praha 1; Oddělení nukleární medicíny, Oblastní nemocnice Příbram a. s. 2
Vyšlo v časopise: NuklMed 2016;5:72-80
Kategorie: Přehledová práce
Pokračování z minulého čísla.
Souhrn
Perfuzní scintigrafie myokardu je jedno z nejčastějších a současně i jedno z technicky nejnáročnějších nukleárně medicínských vyšetření. Různé artefakty mohou vzniknout v kterékoli fázi vyšetření a mohou vést k chybné interpretaci. Často se artefakty rozdělují na související s pacientem (pohyb při snímání, zeslabení záření, extrakardiální akumulace radiofarmaka, synchronizace s EKG křivkou a zvláštnosti pacienta), související s pracovním postupem (aplikace radiofarmaka, poloha při snímání a zorné pole), související se zpracováním dat (filtrování, geometrie osy levé komory, oblast zájmu, kvantitativní hodnocení, povrch endokardu, barevná škála a registrace obrazů) a související s přístrojem (homogenita zorného pole a centrum rotace). Toto sdělení je přehledem běžnějších artefaktů. Stručně vysvětluje jejich příčiny, způsob zobrazení a metody pro jejich odstranění nebo minimalizaci.
Je nezbytné, aby lékař i radiologický asistent nebo sestra si byli vědomi potenciálních zdrojů artefaktů, aby používali všechny dostupné metody a prostředky k jejich prevenci a pokud se přesto vytvoří, musí zvolit vhodná opatření k jejich nápravě a začlenit jejich vliv do interpretace studie.
Eliminace artefaktů zlepšuje specificitu i senzitivitu vyšetření a napomáhá mu tak zachovat si důležitou roli při vyšetřování pacientů s kardiovaskulárním onemocněním.Klíčová slova:
perfuzní scintigrafie myokardu, artefakty, vznik, rozpoznání, prevenceARTEFAKTY SOUVISEJÍCÍ SE ZPRACOVÁNÍM DAT
Filtrování
Častým zdrojem artefaktů při následném počítačovém zpracování nasnímaných dat je filtrování. Spolu s potlačením rušivého šumu se při silnější filtraci mohou zahladit i některé malé či netransmurální perfuzní defekty. Na druhou stranu filtry, které jsou příliš hrubé, mohou perfuzní defekt vytvořit. 3,12,13,15 Nevhodné filtry tak mohou měnit interpretaci – vytvářet falešně negativní i falešně pozitivní nálezy a snižovat tak senzitivitu i specificitu vyšetření. 15 (Obr. 20) Z uvedeného vyplývá nutnost přistupovat k filtrování opatrně. Není pochyb o tom, že je užitečné se držet rady RNDr. Ullmanna: „Nesnažme se při praktickém vyhodnocování scintigrafických obrazů často měnit filtry! – zhoršili bychom si tím reprodukovatelnost obrazů, zvláště při porovnávání u opakovaných vyšetření. Při začátku práce s novým systémem je nejlepší vyjít z určitých doporučených či již dříve osvědčených filtrů, ty si řádně odzkoušet (a popř. modifikovat) a pak je dlouhodobě používat. Teprve když je nějaký závažný důvod (změna metodiky, dostatečné nahromadění zkušeností apod.), je rozumné změnit používaný filtr pro dané vyšetření.“ 22
Obr. 1. Při zpracování této studie byly použity postupně dva různé filtry. V prvním případě (A + C) je výsledkem snížení perfuze na septu a spodní stěně. Při použití jiného filtru se snížení perfuze nezobrazí (B + D). 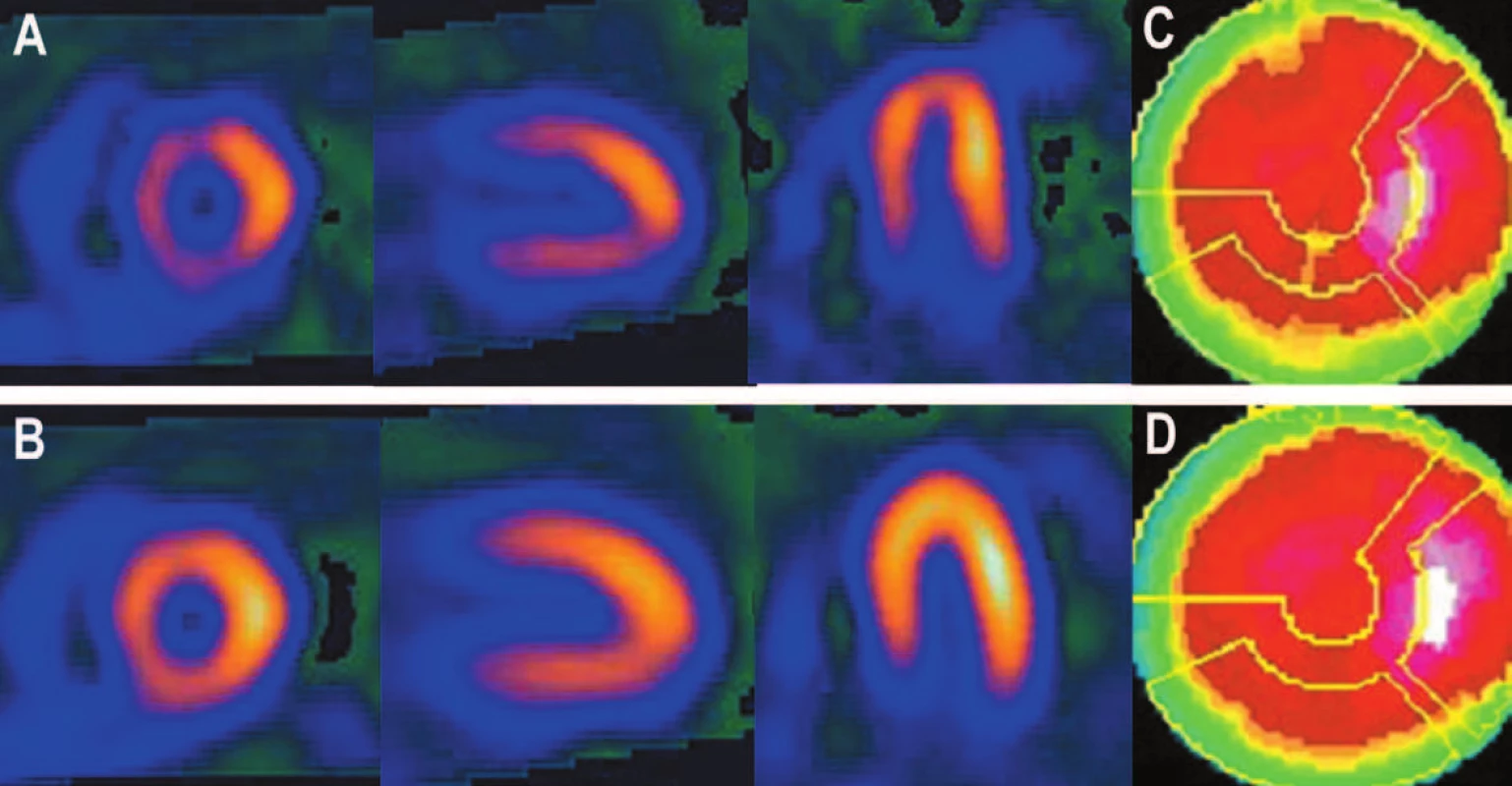
Geometrie osy levé komory srdeční
Srdce je uloženo v hrudníku u každého člověka jinak, jeho osy nejsou paralelní s žádnou tělní rovinou. Aby bylo možné jednotlivé obrazy porovnávat, kvantifikovat atd., je nutné nejprve jeho obraz natočit do standardní polohy. Nesprávná rotace vertikální dlouhé osy (VLA – vertical long axis), horizontální dlouhé osy (HLA – horizontal long axis) nebo obou uvedených os má za následek vznik artefaktů, které se na tomografických řezech i na polárních mapách zobrazují jako oblasti se sníženým prokrvením. Ovlivněny jsou i kvantitativní parametry (např. sumační skóre). Nejčastěji se tyto artefakty vyskytují v oblasti baze levé komory srdeční. Posunutý je v těchto případech zpravidla i hrot a fyziologické apikální ztenčení srdeční stěny se tak zobrazuje jako stěna nebo septum levé komory. Na přítomnost uvedeného artefaktu je nutno pomýšlet, pokud je dutina levé komory spíše oválná než kruhová (kromě pacientů s rozsáhlým defektem perfuze). Dalším upozorněním je umístění defektu perfuze – posteroapikální snížení perfuze (při posunutí hrotu na zadní stěnu) neodpovídá obvyklé anatomii cévního zásobení myokardu, podobně jako defekt perfuze ve tvaru půlměsíce na bazální části komory. 11 (Obr. 21, Obr. 22)
Obr. 2. Špatně zrotovaná osa na VLA řezu (A) – bílá čára je zvolená poloha osy, žlutá čára je správná poloha osy. Důsledkem je oválná dutina levé komory (B) a defekt perfuze v oblasti baze spodní stěny a septa levé komory srdeční (C). Při správné rotaci osy (D) je dutina levé komory kruhová (E) a defekt perfuze se nezobrazuje (F). Sumační skóre se v tomto případě změnilo z 11 při chybné rotaci osy na 3 při její správné rotaci. Chyba v rotaci osy je pro větší názornost záměrně zveličena. 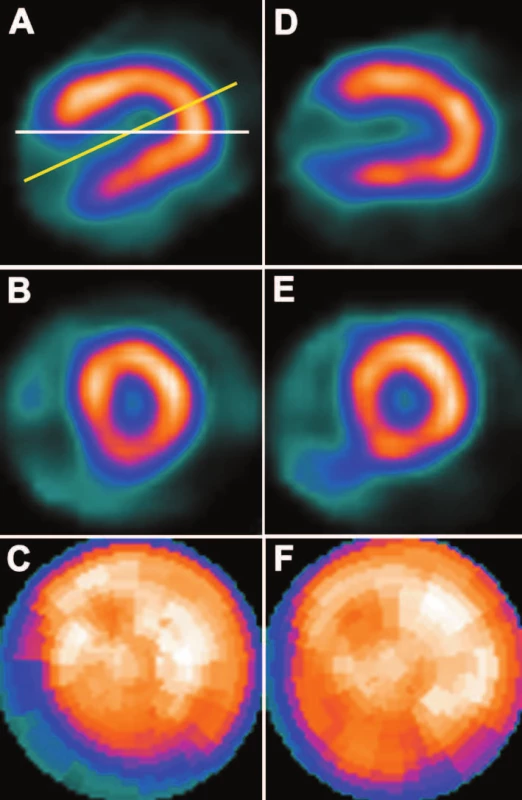
Obr. 3. Špatně zrotovaná osa na HLA řezu (A) – bílá čára je zvolená poloha osy, žlutá čára je správná poloha osy. Důsledkem je oválná dutina levé komory (B) a defekt perfuze v oblasti baze septa levé komory srdeční (C). Při správné rotaci osy (D) je dutina levé komory kruhová (E) a defekt perfuze se nezobrazuje (F). Sumační skóre se v tomto případě změnilo z 12 při chybné rotaci osy na 3 při její správné rotaci. Chyba v rotaci osy je pro větší názornost záměrně zveličena. 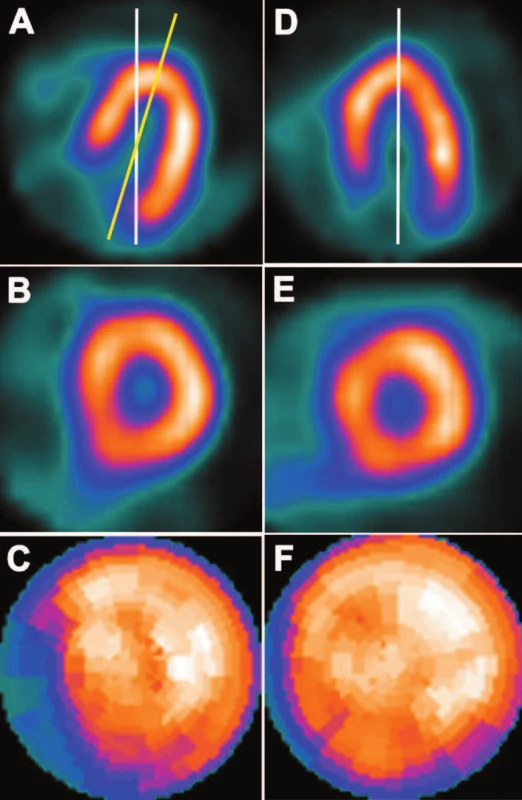
Artefakty způsobené nesprávnou rotací osy bývají zpravidla drobné, jejich identifikace je proto obtížná a mohou být snáze přehlédnuty. U novějších vyhodnocovacích programů je rotace os prováděna automaticky, kontrola a případná manuální korekce jsou však nezbytné. 3
Oblast zájmu
Dalším možným zdrojem artefaktů je špatné vymezení oblasti zájmu pro následné počítačové zpracování. Z tomografického záznamu je počítačem automaticky vybrána oblast s nejvyšší radioaktivitou, tj. za standardních podmínek myokard. U pacientů, kteří mají velké defekty prokrvení srdečního svalu, tak může ve výběru část myokardu chybět. Vyskytují se i situace, kdy jsou do oblasti zájmu zahrnuty jiné struktury (např. při snížené akumulaci radiofarmaka v srdci v důsledku chybné aplikace – viz odstavec Radiofarmakum). V uvedených situacích je nutná manuální korekce – do oblasti zájmu pro další zpracování je nutno zahrnout celý myokard včetně ev. místa s chybějící akumulací radiofarmaka. 11,13 U jiných pacientů mohou být naopak do oblasti zájmu zahrnuta i místa s extrakardiální akumulací radiofarmaka – viz odstavec Extrakardiální akumulace radiofarmaka.
Polární mapy – kvantitativní hodnocení
Zdrojem artefaktů při kvantitativním hodnocení je nesprávná rotace osy LK, jak je uvedeno v odstavci Geometrie osy levé komory srdeční, nebo překrytí části myokardu jinými strukturami – viz odstavec Extrakardiální akumulace radiofarmaka. Další příčinou vzniku těchto artefaktů může být počítačem špatně nastavená hranice mezi hrotem a komorou, případně nesprávně stanovená poloha baze levé komory srdeční. Riziko výskytu je zejména u pacientů, kteří mají defekt perfuze v oblasti hrotu nebo baze. Místo se sníženým/chybějícím prokrvením tak není zahrnuto do analýzy – není zobrazeno na polární mapě. Nález proto neodpovídá realitě, jeví se jako méně závažný. (Obr. 23)
Obr. 4. Špatně automaticky nastavená hranice mezi hrotem a komorou u pacienta s defektem perfuze na hrotě (A) – defekt perfuze se na polární mapě zobrazuje jako méně závažný (B). Manuální posunutí této hranice na správné místo (C) umožní reálné zobrazení velikosti perfuzního defektu na polární mapě (D). 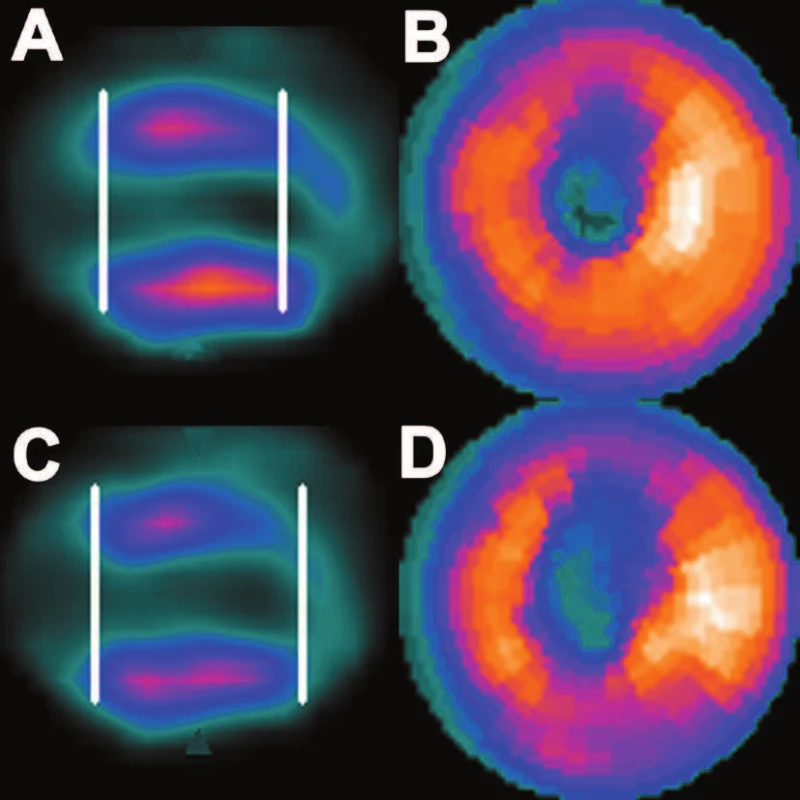
Důležité je vždy dobře zkontrolovat počítačem určené hranice myokardu, zejména u rozsáhlých defektů, a případně provést jejich manuální korekci. 11,15
Kvantitativní hodnocení bude také chybné, pokud budou zpracovávaná data porovnávána s nesprávnou normálovou databází. Aby k tomu nedošlo, je nutné správně zvolit pohlaví pacienta, vyšetřovací protokol a použité radiofarmakum. 13
Povrch endokardu
Pro správný výpočet funkčních parametrů levé komory srdeční (ejekční frakce, end systolického a end diastolického objemu) je nutné přesné nalezení povrchu endokardu na konci systoly a na konci diastoly. Vyhledává ho automaticky počítačový program. K problémům může docházet u pacientů s velkým perfuzním defektem a u pacientů s ložiskem extrakardiální akumulace radiofarmaka v těsné blízkosti myokardu. Vypočtené parametry v těchto případech neodpovídají skutečnosti. Nezbytné je proto provádět vizuální kontrolu a případné chyby odstranit pomocí manipulace s obrazem. 8,10 (Obr. 24)
Obr. 5. Přesné nalezení povrchu endokardu (A) umožní získat správné hodnoty funkční parametrů levé komory srdeční (C). Pokud určení povrchu endokardu přesné není (D), vypočtené hodnoty funkčních parametrů LK neodpovídají skutečnosti (F). Zobrazení perfuze ovlivněno není (B – správně určený povrch endokardu, E – nepřesné určení povrchu endokardu). Chyba v určení povrchu endokardu je pro větší názornost záměrně zveličena. 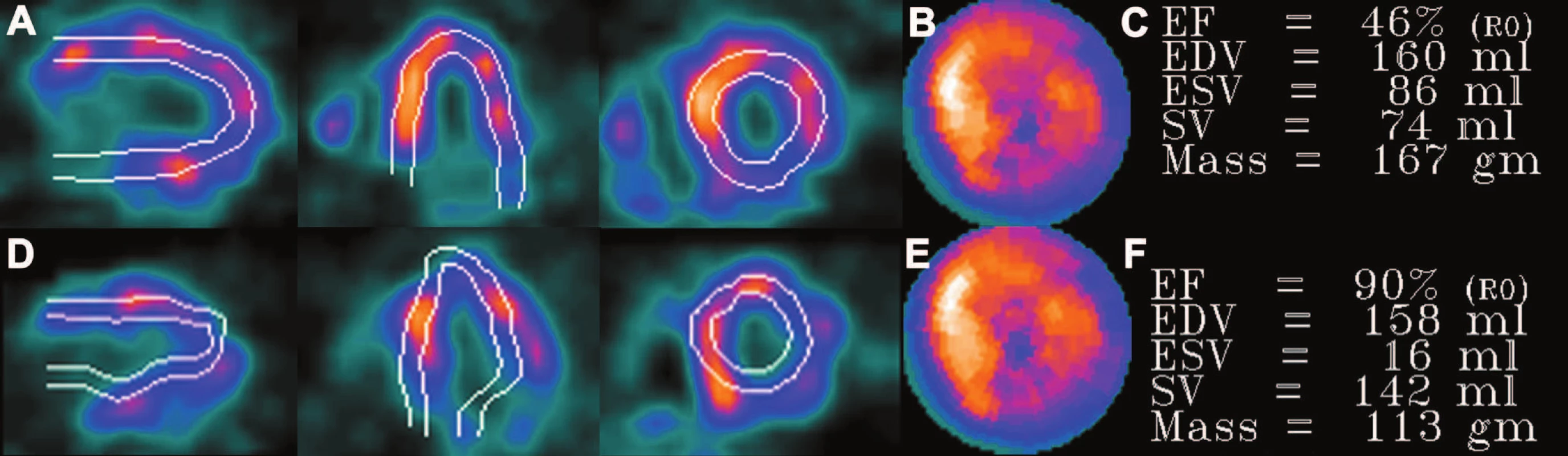
Barevná škála
Některé barevné škály používané k zobrazení snímků jsou přírůstkové (incremental) – jejich používání může vést k falešně pozitivní interpretaci vyšetření. Doporučuje se proto používat lineární černobílou nebo barevnou škálu (hot iron). Pro používání platí podobné doporučení jako pro používání obrazových filtrů. 15
Zkreslení funkčních parametrů
U některých pacientů dochází ke zkreslení funkčních parametrů levé komory srdeční. Jedná se zejména o pacienty (častěji ženy) s malou levou komorou, u nichž se setkáváme s podhodnocením objemu na konci systoly. Výsledkem je arteficiálně vysoká hodnota ejekční frakce. Při interpretaci se proto číselná hodnota neuvádí; je-li homogenní perfuze, malá levá komora a vysoká ejekční frakce hodnotí se stav jako normální. 10
Registrace obrazů
K nejpřesnějším metodám korekce na zeslabení patří použití korekční mapy vytvořené pomocí registrace emisního a transmisního scanu. Pro správnou korekci je však důležité, aby byly oba snímány za stejných časových i prostorových podmínek. Pohyb pacienta mezi nimi vede zpravidla k chybné registraci, následně k vytvoření nesprávné korekční mapy a tím k chybným korekcím. Vliv na korekci obrazů má nepřesnost registrace minimálně o 2 pixely. 36,37 Výsledkem je zakrytí existujících nebo vytvoření arteficiálních perfuzních defektů, což může vést k nesprávné interpretaci vyšetření. Při snímání transmisního scanu současně se scanem emisním (použití externího transmisního zdroje) je shoda podmínek obvykle dodržena. Při použití CT scanu, kdy snímání je postupné a s různou délkou, se mohou obrazy z obou modalit posunout vlivem dýchacích pohybů a činnosti srdce. 10,38 Registrace také neproběhne správně, pokud by došlo k pohybu pacienta mezi záznamem SPECT a CT. (Obr. 25)
Obr. 6. Ukázka nepřesné registrace SPECT a CT obrazů (A) s vytvořením nesprávné korekční mapy a chybnou korekcí na zeslabení. V tomto případě je výsledkem arteficiální perfuzní defekt na přední a boční stěně (C). Při přesné registraci SPECT a CT obrazů (B) a správné korekci na zeslabení je perfuze myokardu téměř normální (D). Chyba v registraci SPECT a CT obrazů je pro větší názornost záměrně zveličena. 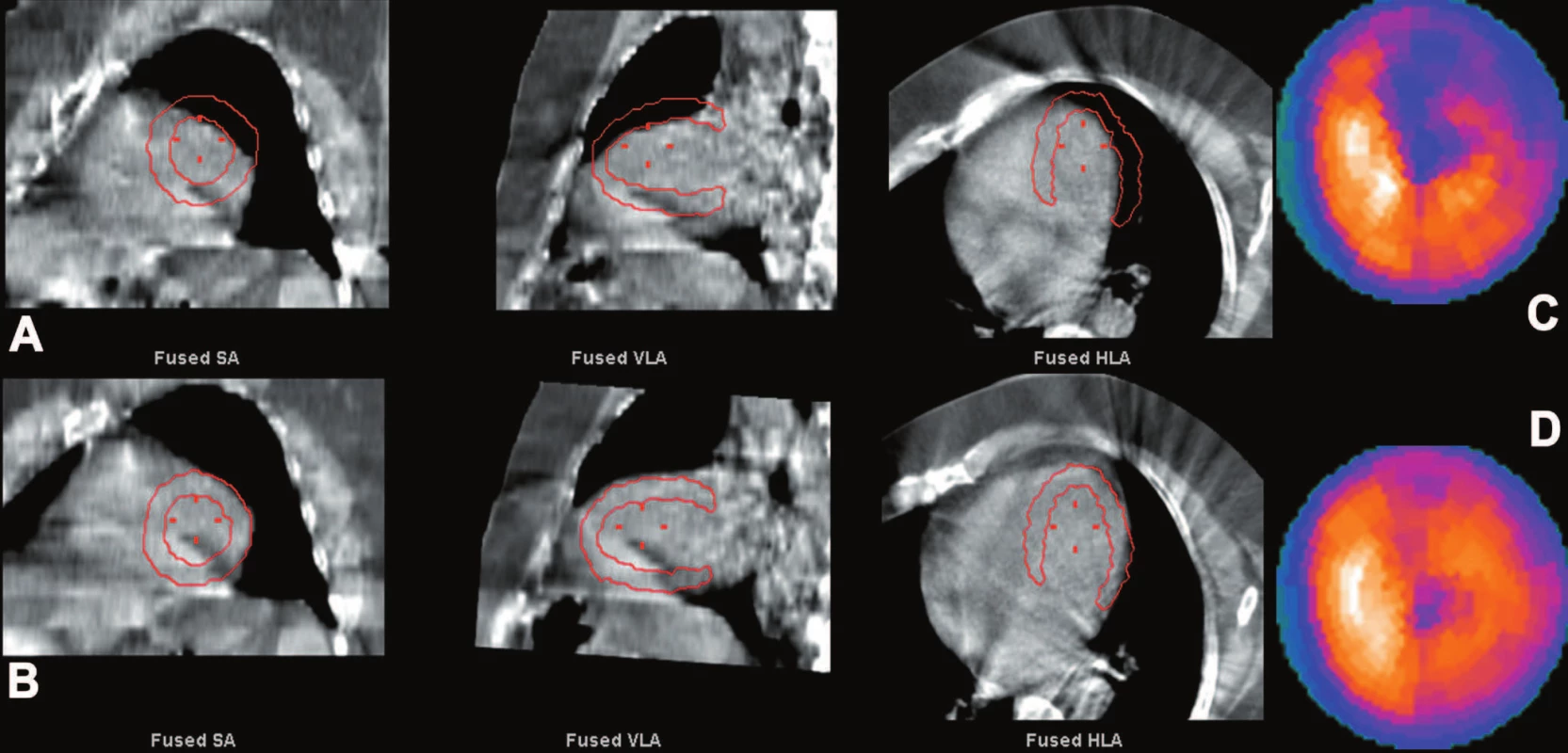
Ohledně četnosti výskytu chybné registrace a jejího vlivu na interpretaci vyšetření jsou publikovány různé výsledky. Například ve studii Apostolopoulose byla zaznamenána chybná registrace u 24 % vyšetření – po korekci registrace se interpretace vyšetření změnila u 58 % případů. 36 Na druhou stranu Plachciňska uvádí nutnost úpravy registrace u 44 % pacientů, ale pouze u jednoho z nich nesprávná registrace vedla k špatné interpretaci vyšetření. 37
Hlavně u silnějších pacientů, kteří se nevejdou celí do zorného pole přístroje (zorné pole pro CT je menší než zorné pole SPECT), může dojít k „oříznutí“ CT scanu a následně nedostatečné korekci na zeslabení. 10,38 K vytvoření nesprávné korekční mapy s výše uvedenými důsledky dojde také, pokud jsou nekvalitní CT obrazy. Důvodem může být například metalický artefakt (kovové materiály v těle pacienta), málo kontrastní obraz (častější u obézních pacientů), špatné nastavení přístroje nebo parametrů snímání a další. 38
Vždy je proto nutné pečlivě porovnávat obrazy bez korekce a obrazy s korekcí „cvičeným okem“ erudovaného odborníka 22 a při sebemenších pochybnostech zkontrolovat přesnost registrace transmisních a emisních obrazů. Pro přesnější registraci obrazů se doporučuje provádět CT při zátěžovém i při klidovém vyšetření. 13
Hodnocená data
K nepřesnostem v interpretaci vyšetření může také dojít, pokud se hodnocení perfuze myokardu provádí pouze z obrazů vytvořených sumací synchronizovaného záznamu, v nichž může chybět část cyklů, které jsou mimo zvolené okno (tj. mimo pro záznam dat určenou délku srdečního cyklu). Wheat ve své práci uvádí v takovém případě snížení rozsahu defektu o 20,4 %, snížení závažnosti defektu o 13,6 % a snížení objemu levé komory o 19,2 %. 12
Dalším zdrojem artefaktů může být rozdílné zpracování zátěžové a klidové studie – jiná geometrie os LK, jinak stanovená hranice mezi hrotem a komorou nebo jinak určená poloha baze levé komory při tvorbě polárních map, použití odlišných filtrů aj. To může vést k zobrazení odlišné perfuze v obou studiích a tím k chybné interpretaci vyšetření.
ARTEFAKTY SOUVISEJÍCÍ S PŘÍSTROJEM
Homogenita (uniformita)
Nehomogenita zorného pole detektoru gamakamery je situace, kdy nejsou všechna místa v zorném poli detektoru zobrazována se stejnou citlivostí. Příčin může být celá řada, například porucha fotonásobiče nebo nějakého obvodu, kterým procházejí impulzy, mechanické poškození kolimátoru nebo prasklý scintilační krystal. K hlavním zdrojům, jak uvádí na svých webových stránkách RNDr. Ullmann, patří nepravidelnost v účinnosti registrace scintilací z různých míst scintilačního krystalu kamery soustavou fotonásobičů. 22 Nehomogenita se projevuje arteficiálním snížením či zvýšením počtu impulsů v některých místech obrazu. Při tomografickém záznamu se nehomogenní místo zorného pole detektoru geometricky přesunuje kruhově od obrazu k obrazu snímaného orgánu, takže po rekonstrukci se lokální nehomogenita detektoru kamery projeví jako prstencový artefakt na příčném řezu. 22,28 (Obr. 26) Je-li tento artefakt velký, lze ho vcelku bez problémů identifikovat. Malá nehomogenita zorného pole však snadno unikne pozornosti a může se pak stát zdrojem špatné interpretace vyšetření – oblast arteficiálního snížení počtu impulzů může být považována za defekt perfuze. Závažnost artefaktů nezávisí jen na velikosti nehomogenity, ale také na umístění. Lokální nehomogenita na okraji zorného pole se pravděpodobně nebude překrývat se snímaným orgánem a nenaruší tak interpretaci. 9,15
Obr. 7. Schéma vzniku artefaktů při nehomogenitě zorného pole gamakamery. A – místo nehomogenity zorného pole; B – kruhový artefakt na zrekonstruovaném SPECTu; C – kruhový artefakt se překrývá při snímání s obrazem myokardu; D – arteficiální defekt na tomografickém řezu myokardem. 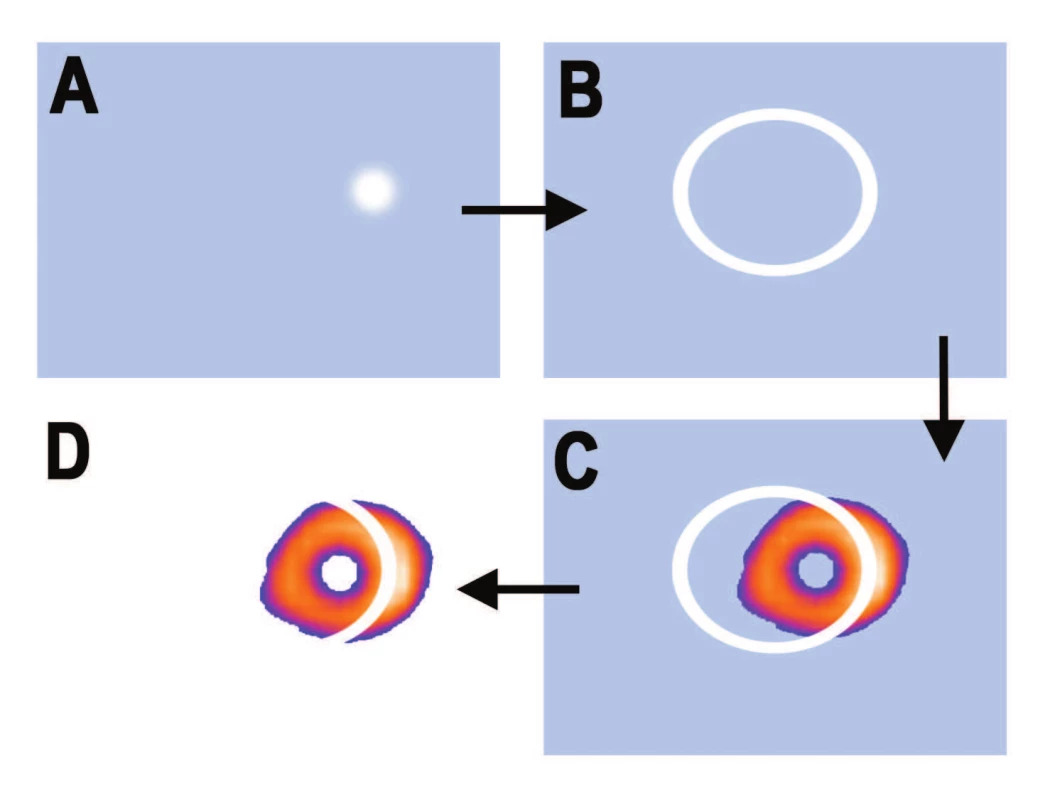
Centrum rotace (COR - Center Of Rotation)
Zdrojem artefaktů je rovněž posun centra rotace (tj. pokud při tomografickém vyšetření detektory gamakamery nerotují přesně po kružnici kolem přesně definované osy). K posunu dochází vlivem tíhových sil, pružnosti materiálů, vůlí v ložiscích aj. 22 Malé odchylky nemusí vytvořit artefakt, ale „pouze“ sníží rozlišení a kontrast obrazu. Větší odchylky jsou příčinou obrazových artefaktů – chyba se výrazně zhoršuje při posunu o více než 2 pixely v matici 64 x 64. 15
Na řezu v horizontální dlouhé ose se takový artefakt jeví jako lineární defekt, který prostupuje celou tloušťkou stěny myokardu a přední a zadní stěna vypadají jako nespojené. Defekt je na opačné straně srdce než je směr posunu COR (při posunu doprava je defekt apikoseptálně, při posunu doleva je apikolaterálně). 28 Na řezech v krátké ose má artefakt typický tvar věnečku (orbita 360°) nebo ladičky (orbita 180°). 13 Na polární mapě má artefakt tvar interpunkčního znaménka – čárky. 28 Podobné artefakty vzniknou, pokud není detektor rovnoběžně s osou rotace. 39
Identifikovat tento artefakt může být obtížné. Napovědět může fakt, že se chyba opakuje ve všech po sobě následujících studiích. 40 V současné době by posun centra rotace neměl být příčinou obrazových artefaktů – u moderních SPECT kamer se korekce běžně provádějí automaticky pomocí speciálního software. 22
Výskyt artefaktů způsobených přístrojem lze minimalizovat pravidelnou kontrolou a pečlivým seřízením všech parametrů gamakamery. U současných scintigrafických kamer jsou uvedené operace součástí pravidelných testů a jsou zahrnuty v proceduře kalibrace. 22
ZÁVĚR
Z uvedeného přehledu (Tab. 1, Tab. 2) je zřejmé, že artefakty mohou vzniknout v podstatě v kterékoli fázi vyšetření perfuze myokardu. Je nezbytné, aby lékař i pracovník, který provádí vyšetření – ať je to radiologický asistent nebo sestra – si byli vědomi potenciálních zdrojů artefaktů. Důležité je, aby používali všechny dostupné metody a prostředky k jejich prevenci a pokud se přesto vytvoří, musí zvolit vhodná opatření k jejich nápravě. Prvním krokem je správná a trpělivá příprava pacientů a také dobrá anamnéza. Zapomínat se nesmí na dostatečné a opakované informování pacientů – základní předpoklad pro jejich dobrou spolupráci. Pacienti pak pravděpodobně dodrží pokyny a poskytnou potřebné informace, což je další krok k minimalizaci artefaktů. Samozřejmostí by měla být pravidelná a pečlivá kontrola parametrů gamakamery stejně jako řádně provedené vyšetření. Nesmí se zapomínat také na ev. individuální úpravy parametrů snímání podle zvláštností a možností pacientů. Dalším důležitým krokem k eliminaci artefaktů je důkladná kontrola nasnímaných dat před propuštěním pacienta, kdy je ještě případně možnost snímkování zopakovat. Zaměřit by se měla zejména na nasnímaná data v cine formátu a na sinogram, na nichž jsou dobře viditelné změny související s řadou artefaktů. 41 (Obr. 27) Posledními kroky pak je bezchybně provedené následné počítačové zpracování dat a začlenění ev. vlivu artefaktů do interpretace studie.
Tab. 1. Artefakty vázané na pacienta: příčiny, zobrazení a metody pro jejich odstranění nebo minimalizaci – upraveno podle Wheata.<sup>12</sup> 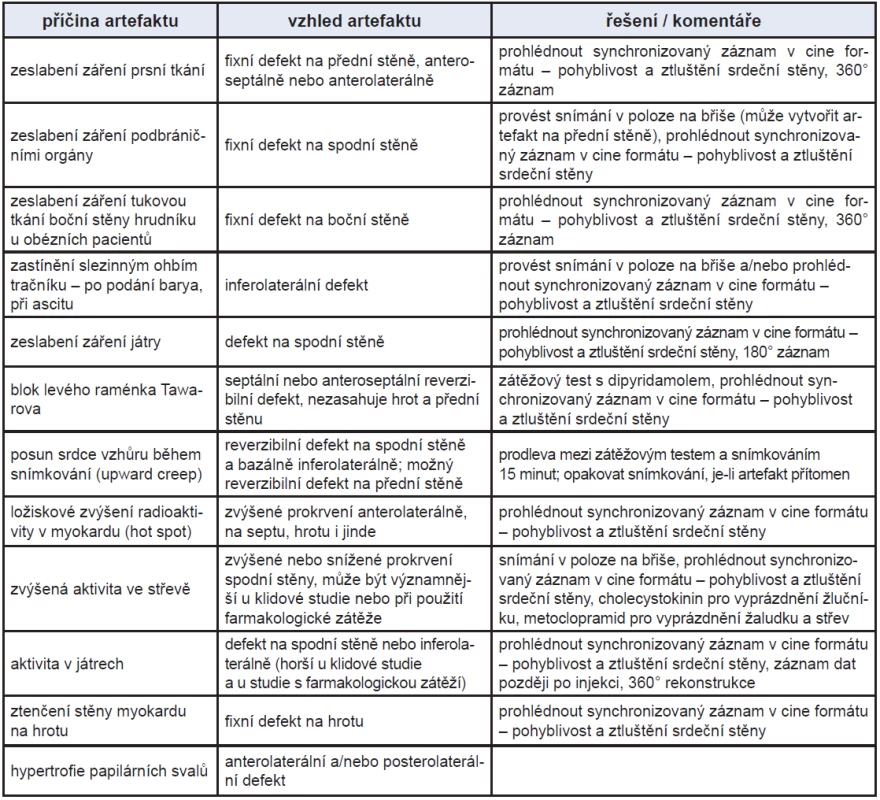
Tab. 2. Souhrn artefaktů u perfuzní scintigrafie myokardu pomocí SPECT nebo SPECT/CT a opatření k jejich odstranění či minimalizaci. 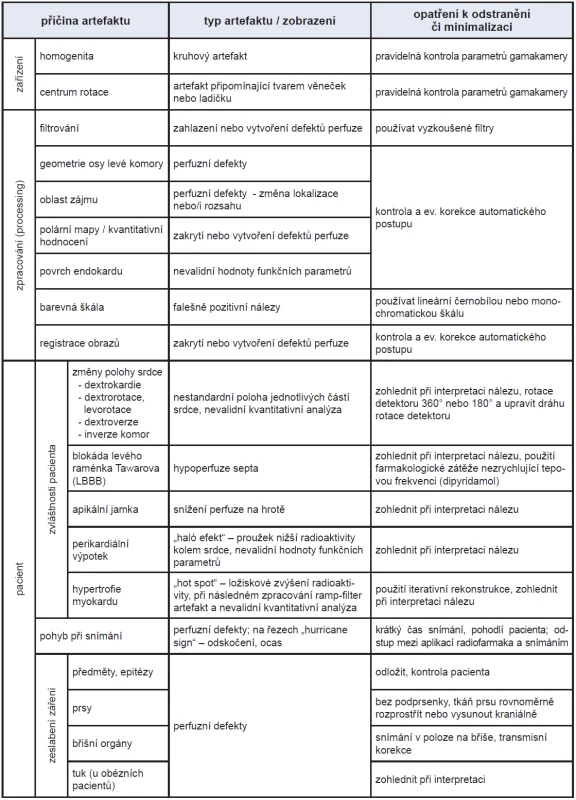
Obr. 8. Pečlivou kontrolou sinogramu lze zachytit řadu artefaktů – několik příkladů: A – sinogram bez známek artefaktů, B – nadzdvihnutí pacienta v průběhu snímání (viz Obr. 1), C – vertikální pohyb v průběhu snímání (viz Obr. 2), D – vertikální pohyb menšího rozsahu v průběhu snímání; E – žaludek a střevo překrývají spodní stěnu myokardu; F – pacient měl v průběhu snímání ruce podél těla. 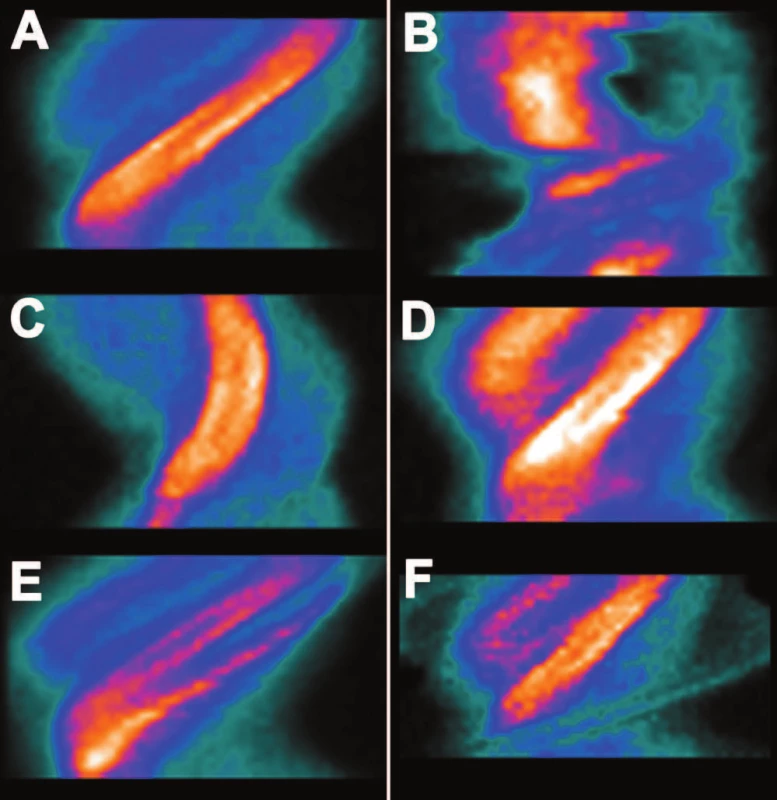
Artefakty hrají při interpretaci výsledků scintigrafických vyšetření významnou roli – falešně pozitivní, ale i falešně negativní závěry mohou metodu v očích klinických lékařů zcela diskvalifikovat, o riziku poškození zdraví pacientů nemluvě. Jejich eliminace zlepšuje specificitu i senzitivitu scintigrafických nálezů 12 a napomáhá jim tak zachovat si důležitou roli při vyšetřování pacientů s kardiovaskulárním onemocněním.
ivana.kunikova@fnkv.cz
Zdroje
1. Činnost společných vyšetřovacích a léčebných složek 2012 [online]. 2012. [cit. 2016-01-14]. Dostupné na: http://www.uzis.cz/category/tematicke-rady/zdravotnicka-statistika/nuklearni-medicina
2. Wheat JM, Currie GM. Incidence and Characterization of Patient Motion in Myocardial Perfusion SPECT: Part 1. J Nucl Med Technol 2004;32 : 60–65
3. Germano G. Technical Aspects of Myocardial SPECT Imaging. J Nucl Med 2001; 42 : 1499–1507
4. Friedman J, Berman DS, Van Train K, et al. Patient motion in thallium-201 myocardial SPECT imaging. An easily identified frequent source of artifactual defect. Clin Nucl Med. 1988;13 : 321-324
5. Botvinick EH, Zhu YY, O‘Connell WJ, et al. A Quantitative Assessment of Patient Motion and Its Effect on Myocardial Perfusion SPECT Images. J NucI Med 1993;34 : 303-310
6. Cooper JA, Neumann PH, McCandless BK. Effect of Patient Motion on Tomographic Myocardial Perfusion Imaging. J NucI Med 1992;33 : 1566-1571
7. Nakajima K, Taki J, Michigishi T, et al. Superiority of triple-detector single-photon emission tomography over single - and dual-detector systems in the minimization of motion artefacts. Eur J Nucl Med 1998;25 : 1545–1551
8. Burrell S, MacDonald A. Artifacts and Pitfalls in Myocardial Perfusion Imaging. J Nucl Med Technol 2006; 34 : 193–211
9. Case JA, Bateman TM. Taking the perfect nuclear image: Quality control, acquisition, and processing techniques for cardiac SPECT, PET, and hybrid imaging. J Nucl Cardiol. 2013;20 : 891–907
10. Lang O, Kamínek M, Trojanová H. Nukleární kardiologie. Praha, Galén, 2008, 130 p
11. DePuey EG, Garcia EV, Berman DS. Cardiac SPECT Imaging – second edition. Philadelphia, Lippincott Williams & Wilkins, 2001, 354 p
12. Wheat J, Currie G. Recognising and dealing with artifact in myocardial perfusion SPECT. The Internet Journal of Cardiovascular Research 2006;4(1)
13. Ryder H, Testanera G, Veloso Jerónimo V, Vidovič B (eds.) Myocardial perfusion imaging, A Technologist´s Guide – revised edition. Vienna, EANM, 2014, 126 p
14. Zoghbi GJ, Heo J, Iskandrian AE. Hiatal hernia detected by Tc-99m tetrofosmin SPECT. J Nucl Cardiol 2003;10 : 712-713
15. Heller GV, Hendel RC. Nuclear Cardiology: Practical Applications – second edition. Columbus, McGraw-Hill, 2011, 402 p
16. Thomas GS, Prill NV, Majmundar H et al. Treadmill exercise during adenosine infusion is safe, results in fewer adverse reactions, and improves myocardial perfusion image quality. J Nucl Cardiol. 2000;7 : 439-446
17. Vitola JV, Brambatti JC, Caligaris F et al. Exercise supplementation to dipyridamole prevents hypotension, improves electrocardiogram sensitivity, and increases heart-to-liver activity ratio on Tc-99m sestamibi imaging. J Nucl Cardiol. 2001;8 : 652-659
18. Van Dongen AJ, Van Rijk PP. Minimizing Liver, Bowel, and Gastric Activity in Myocardial Perfusion SPECT. J Nucl Med 2000; 41 : 1315-1317
19. Píchová R, Lang O, Kleisner I, et al. Vliv podání cholekinetika a časové prodlevy po aplikaci na kvalitu obrazu u zátěžové perfuzní scintigrafie myokardu. In Abstrakta XXXVI. DNM. Ostrava, Dům techniky Ostrava, 1999, 92 p
20. Nichols K, Yao SS, Kamran M et al. Clinical impact of arrhythmias on gated SPECT cardiac myocardial perfusion and function assessment. J Nucl Cardiol. 2001;8 : 19-30
21. Nichols K, Dorbala S, DePuey EG et al. Influence of Arrhythmias on Gated SPECT Myocardial Perfusion and Function Quantification. J Nucl Med 1999;40 : 924-934
22. AstroNuklFyzika[online]. [cit. 2016-01-14]. Dostupné na: http://astronuklfyzika.cz/
23. Hatton RL, Hutton BF, Angelides S, et al. Improved tolerance to missing data in myocardial perfusion SPET using OSEM reconstruction. Eur J Nucl Med Mol Imaging 2004;31 : 857–861
24. Asit KP, Hani AN. Gated Myocardial Perfusion SPECT: Basic Principles, Technical Aspects, and Clinical Applications. J Nucl Med Technol 2004;32 : 179–187
25. Lang O, Trojanova H, Balon HR, et al. Pulse wave as an alternate signal for data synchronization during gated myocardial perfusion SPECT imaging. Clin Nucl Med. 2011;36 : 762-766
26. Lebtahi NE, Stauffer JC, Delaloye AB. Left bundle branch block and coronary artery disease: accuracy of dipyridamole thallium-201 single-photon emission computed tomography in patients with exercise anteroseptal perfusion defects. J Nucl Cardiol 1997;4 : 266–273
27. Velký lékařský slovník [online]. 2016. [cit. 2016-01-14]. Dostupné na: http://lekarske.slovniky.cz/
28. DePuey EG, Garcia EV. Optimal Specificity of Thallium-201 SPECT Through Recognition of Imaging Artifacts. J Nucl Med 1989;30 : 441-449
29. Al-faham Z, Jolepalem P, Wong CY. The Appearance of Congenitally Corrected Transposition of the Great Arteries on Myocardial Perfusion Imaging. J Nucl Med Technol 2015;43 : 68-69
30. Verberne HJ, Acampa W, Anagnostopoulos C, et al. EANM procedural guidelines for radionuclide myocardial perfusion imaging with SPECT and SPECT/CT. Eur J Nucl Med Mol Imaging 2015;42 : 1929-1940
31. Národní radiologické standardy: diagnostické a léčebné metody nukleární medicíny [online]. 2011. [cit. 2015-12-12]. Dostupné na: http://www.mzcr.cz/dokumenty/nuklearni-medicina_8773_3050_3.html
32. Verger A, Djaballah W, Fourquet N, et al. Comparison between stress myocardial perfusion SPECT recorded with cadmium-zinc-telluride and Anger cameras in various study protocols. Eur J Nucl Med Mol Imaging 2013;40 : 331–340
33. Lang O, Komorousová I. Snímání perfuzní scintigrafie myokardu vsedě – srovnání se záznamem vleže. In Abstrakta XLV. Dny nukleární medicíny. Havlíčkův Brod, Hotel Slunce HB s.r.o. v koedici s Českou společností nukleární medicíny ČLS JEP, 2008, 126 p
34. Matsumoto N, Suzuki Y, Yoda S, et al. The truncation artefact in patients with a high body mass index on myocardial perfusion SPECT. BMJ Case Rep. 2014;2014:bcr2014205407
35. Wosnitzer B, Gadiraju R, DePuey G. The truncation artifact. J Nucl Cardiol 2011;18 : 187–191
36. Apostolopoulos DJ, Gąsowska M, Savvopoulos CA, et al. The impact of transmission-emission misregistration on the interpretation of SPET/CT myocardial perfusion studies and the value of misregistration correction. Hell J Nucl Med 2015;18 : 114-121
37. Płachcińska A, Włodarczyk M, Drożdż J, et al. Effect of CT misalignment on attenuation — corrected myocardial perfusion SPECT. Nuclear Med Rev 2015;18 : 78–83
38. Bybel B, Brunken RC, DiFilippo FP, et al. SPECT/CT Imaging: Clinical Utility of an Emerging Technology. RadioGraphics 2008;28 : 1097–1113
39. Zaret BL, Beller GA. Clinical nuclear kardiology – 3rd edition. Philadelphia, Elsevier Mosby, 2005, 750 p
40. Baron JM, Chouraqui P. Myocardial single-photon emission computed tomographic quality assurance. J Nucl Cardiol. 1996;3 : 157-166
41. Mommennezhad M, Zakavi SR, Sadeghi R, et al. Review of the Linogram and Sinogram: An Easy Way to Detect Off-Peak Artifacts in Myocardial Perfusion SPECT. J Nucl Med Technol 2009;37 : 188–190
Štítky
Nukleární medicína Radiodiagnostika Radioterapie
Článek vyšel v časopiseNukleární medicína
Nejčtenější tento týden
2016 Číslo 4- Biochemoterapie agresivního karcinomu rekta – kazuistika z českého prostředí
- MDT Board: unikátní projekt pro lékaře pečující o pacienty s onemocněním plic a dalšími patologiemi v oblasti hrudníku
- Idiopatická plicní fibróza a refluxní choroba: silný vztah plný nejasností
- Intersticiální plicní procesy a jejich fibrotická progrese
- Konverzní léčba hraničně resekabilních jaterních metastáz kombinací mFOLFOX6 + panitumumab – kazuistika
Nejčtenější v tomto čísle- Artifacts in myocardial perfusion scintigraphy, 2nd part
- Úprava rekonstrukčních parametrů IQ-SPECT studie k zachování kontinuity výsledků hodnocení funkčních parametrů levé komory srdeční
- Stanovení dávek z PET/CT a SPECT/CT pro dětské pacienty
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání




