-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
Opakované resuscitace u geriatrické pacientky – a jak to bylo dál?
Repeated cardiopulmonary resuscitation of a geriatric patient – how did it go afterwards?
Cardiopulmonary resuscitation (CPR) is an algorithm of simple and logical set of actions during acute onset of cardiac arrest, which should lead to fast restoration of delivery of oxygenated blood to brain. CPR on elderly patients has some specific features and there are often complications during CPR. Moreover, another problem is how to decide whether to initiate CPR on elderly patients with many comorbidities. In this case report a history of a geriatric patient is described, who underwent repeated CPR for cardiac arrest after anaphylactic shock, followed by acute myocardial infarction. Follow-up treatment was managed by standard care at the Department of Internal Medicine, where she underwent rehabilitation and was discharged from the hospital to home care.
Keywords:
cardiopulmonary resuscitation – geriatric patient – treatment plan – DNAR
Autoři: O. Králová; L. Švábenská; M. Řiháček; K. Bielaková
Vyšlo v časopise: Geriatrie a Gerontologie 2017, 6, č. 4: 183-187
Kategorie: Kazuistiky
Souhrn
Kardiopulmonální resuscitace (KPR) je soubor postupů, které mají při srdeční zástavě sloužit k obnovení dodávky okysličené krve do mozku. U geriatrických pacientů má neodkladná resuscitace své specifické rysy a též se můžeme setkat s častějšími komplikacemi při provádění KPR. U multimorbidních nemocných vyššího věku se stává problémem samotné rozhodnutí o zahájení neodkladné resuscitace. V kazuistickém sdělení autoři popisují případ geriatrické pacientky, jež byla opakovaně resuscitována pro srdeční zástavu po anafylaktickém šoku, prodělala akutní infarkt myokardu, následně na standardním interním oddělení došetřována, zavedena léčebná rehabilitace a pacientka propuštěna do domácího ošetřování.
Klíčová slova:
kardiopulmonální resuscitace – geriatrický pacient – léčebný plán – DNARÚvod
Kardiopulmonální resuscitace (KPR) je souborem jednoduchých a logicky na sebe navazujících postupů, které mají při srdeční zástavě sloužit k neprodlenému obnovení dodávky okysličené krve do mozku. Hlavním faktorem úspěchu je rychlost zahájení a účinnost provedení resuscitace. Po 4–5 minutách od zástavy oběhu okysličené krve mozkem začínají při běžné teplotě nenávratně odumírat mozkové buňky(1).
Neodkladná resuscitace ve vyšším věku má své specifické rysy. Včasnost zásahu při zástavě oběhu u starších nemocných má významně vyšší význam pro celkový výsledek celé epizody. Doba od zástavy oběhu do počátku rozvoje ireverzibilních změn mozku se udává ve vyšším věku přibližně 2 minuty(2). U geriatrických pacientů se můžeme setkat s častějšími komplikacemi při provádění KPR, např. s poškozením spojeným s razantním záklonem hlavy s ischemizací v povodí aa.vertebrales či starší ženy mívají žebra často postiženy osteopenií, proto jsou po resuscitaci časté zlomeniny žeber(3). Vhodné je u geriatrických pacientů individuální zavádění léčebných plánů, uvážlivé indikování zahájení KPR s ohledem na komorbidity a celkový stav pacienta.
Kazuistika
Dne 24. 8. 2017 byla přijata na standardní oddělení Kliniky interní, geriatrie a praktického lékařství pacientka narozená v r. 1934 jako překlad z Anesteziologicko-resuscitačního oddělení (ARO) Masarykova onkologického ústavu s následujícím průběhem hospitalizace. Pacientka byla přijata na ARO 21. 8. 2017 po srdeční zástavě po podání Diclofenacu i. v. v ambulanci léčby bolesti (indikován pro chronické bolesti zad, onkologická pacientka s karcinomem mammy a po operaci maligního melanomu, obé v remisi). Po podání infuze nejprve pacientka udává, že jí „brní prsty“, poté kolaps s desaturací. Pacientka nereaguje na oslovení, rychle progreduje zástava dechu a srdeční akce. Zahájena KPR, následně za asistence personálu ARO včetně orotracheální intubace (OTI), účinná až po 15 minutách, poté na ARO ještě 2× krátkodobá resuscitace pro srdeční zástavu a 1× defibrilace pro fibrilaci komor. Poté pacientka na umělé plicní ventilaci, výrazná oběhová nestabilita na dvojkombinaci katecholaminů. Klinicky zarudnutí prakticky celého těla, pacientka v analgosedaci (Ramsay score 5), nereagující na výzvy či oslovení. Podle EKG a elevace troponinu T diagnostikován nonSTEMI inferolaterálně, podle echokardiografie hypokinéza apikálně a v oblasti septa, ejekční frakce 60–65 %, pozitivní troponin T (21. 8. 17 trop. T 808 ng/l), po konzultaci s kardiologem doporučeno doplnit elektivní koronarografii po stabilizaci pacientky. Zavedena farmakologická terapie infarktu myokardu (duální antiagregace, nízkomolekulární heparin). Stav se velmi rychle stabilizuje, pacientka 2. den extubována, podpora oběhu vysazena, troponin T klesá. Hrudník s hematomem a bolestivostí v polovině hrudní kosti – po resuscitaci – mírná prohlubeň, podle rtg hrudníku nelze identifikovat, zda je přítomna fraktura žebra. Pacientka oběhově zcela stabilní, spontánní ventilace suficientní, na událost má amnézii, intermitentně lehce dezorientovaná místem a časem, ale zcela klidná, spolupracující. Překlad k další péči na standardní oddělení.
Při příjmu na standardní oddělení byla pacientka objektivně mírně dezorientovaná, avšak klidná, mobilní do sedu, normostenik (BMI 24,2), TK 150/90, TF 90/min, dýchání vpravo oslabené difúzně, chrupky bilaterálně bazálně, hematom nad sternem, kde i palpační bolestivost, mírný prosak bérců dolních končetin, centrální žilní katétr zprava in situ, okolí klidné. Subjektivně pacientka při příjmu udává bolestivost hrudníku.
Rodinná anamnéza: matka se léčila se srdcem, otec s karcinomem střeva.
Osobní anamnéza: hypertenze, karcinom prsu vpravo – st. p. excizi 2010, CHT, RT, v remisi, maligní melanom stehna vlevo – st. p. excizi 1982, v remisi, deprese, hyperurikemie, chronická žilní insuficience, palpitace v anamnéze, epilepsie v anamnéze, tyreopatie – st. p. tyreoidektomii 1991, opakované alterace vědomí, vertebrogenní algický syndrom.
Farmakologická anamnéza: chronická medikace – levothyroxin, valsartan, hydrochlorothiazid, metoprolol, spironolacton.
Při překladu z ARO: enoxaparin, clopidogrel, acetylsalicylová kyselina (ASA), metoprolol, omeprazol, piritramid, krystaloidy, vitamin D3.
Pracovně-sociální anamnéza: SD, dříve dělnice, uklízečka, žije sama, rozvedená.
Abúzus: kouření i alkohol neguje.
Alergie: tolperison, diclofenac, metamizol/pitofenon.
Průběh hospitalizace na standardním oddělení: pokračování v zavedené medikaci, epistaxe při duální antiagregaci s nutností lokálního ošetření na ORL ambulanci, přechodná úprava duální antiagregační terapie, zástava krvácení. Při příjmu v laboratorních hodnotách elevace CRP (92 mg/l) a leukocytů (14,3 x 109/l), proto do medikace zavedena antibiotická terapie. Pozitivní výsledek kultivace moči (E. faecalis, E. coli) i kultivace sputa (K. pneumoniae ESBL, Candida tropicalis), další vzestup CRP (223 mg/l), proto navýšena dávka antibiotik. Podle rtg hrudníku 24. 8. 2017 na našem pracovišti diagnostikována fraktura 7. žebra vlevo, bez plicní infiltrace v přehledném rozsahu. Postupný pokles CRP. Doplněna koronarografie 8. 9. 2017 se závěrem: 80% stenóza proximálního ramus interventricularis anterior ad hoc perkutánní koronární intervence (PCI) kmene – a. coronaria sinistra – ramus interventricularis anterior + drug-eluting stent (DES) jako kompletní revaskularizace. Doporučení: dále konzervativní postup, duální antiagregace 6 měsíců od PCI – clopidogrel 75 mg/den do 3/2018, ASA 100 mg/den trvale doživotně. Vyšší dávku statinu do medikace.
Pacientka rehabilituje na oddělení chůzí v pultovém chodítku v doprovodu jednoho fyzioterapeuta – postupně až 50 m – řešena sociální situace: nabízen pobyt na lůžku následné péče, pacientka preferuje domácí péči, proto kontaktován rodinný příslušník a pacientka dne 14. 9. 2017 propuštěna kardiopulmonálně kompenzovaná, ve stabilizovaném stavu, bez známek zánětu, do domácího ošetřování (s pomocí syna a sousedky). Při propuštění mini-mental test 27 bodů (max. 30 bodů), ADL – test soběstačnosti: 90 bodů (při propuštění z ARO: 40 bodů).
Doporučená medikace při propuštění: clopidogrel, ASA, metoprolol succinát, perindopril, furosemid, atorvastatin, levothyroxin, omeprazol. Dále doporučena kontrola u praktického lékaře, kardiologická dispenzarizace a alergologické vyšetření. Vyvarovat se analgetikům na bázi nesteroidních antiflogistik, zejména diclofenacu.
Diskuse
Pacientka byla přijata k došetření a další péči na interní oddělení z ARO po opakovaných resuscitacích. Prvotní příčina srdeční zástavy se jeví anafylaktický šok po intravenózním podání diclofenacu, nicméně následně je u pacientky diagnostikován nonSTEMI inferolaterálně, na koronarografii je potvrzena významná stenóza r. interventricularis anterior, zprůchodněna zavedením stentu. Příčina srdeční zástavy mohla být tedy i komplikace infarktu myokardu. Zpočátku byl stav pacientky vážný, byla nutnost umělé plicní ventilace a podpory oběhu katecholaminy, proběhly další 2 krátkodobé KPR a 1× defibrilace, již druhý den je však stav pacientky stabilizován a 4. den od zástavy je přeložena na interní standardní oddělení pouze s lehkou dezorientací a bolestí na hrudi po KPR. Podle rtg diagnostikována fraktura žebra ‒ častá komplikace KPR u geriatrických pacientek s osteopenií. Na standardním oddělení další péče komplikována rozvojem uroinfektu a bronchopneumonie, přeléčena ATB. Pacientka rehabilituje chůzí v chodítku a následně propuštěna do domácího ošetřování (25. den od srdeční zástavy a přijetí na ARO) ve velmi dobrém mentálním i fyzickém stavu. Za příčinou tohoto úspěšného zotavení pacientky stojí zřejmě včasné zahájení profesionální rozšířené KPR v nemocničním zařízení, brzké rozpoznání a zaléčení infarktu myokardu a v neposlední řadě též zvládnutí následných komplikací – rozvoje infektu – a léčebná rehabilitace.
Kardiopulmonální resuscitace u dospělých pacientů
Kardiopulmonální resuscitace (KPR) je souborem jednoduchých a logicky na sebe navazujících postupů, které mají při srdeční zástavě sloužit k neprodlenému obnovení dodávky okysličené krve do mozku. Hlavním faktorem úspěchu je rychlost zahájení a účinnost provedení resuscitace. Po 4–5 minutách od zástavy oběhu okysličené krve mozkem začínají při běžné teplotě nenávratně odumírat mozkové buňky(1).
Kardiopulmonální resuscitaci můžeme rozdělit na základní neodkladnou resuscitaci (Basic Life Support – BLS), bez pomůcek, v terénu, pouze protektivní pomůcky, případně automatický externí defibrilátor (obr. 1)(4), a rozšířenou neodkladnou resuscitaci (Advanced Life Support – ALS) – tu provádějí kvalifikovaní zdravotníci vybaveni pomůckami k zajištění dýchacích cest a farmaky, defibrilátorem (obr. 2)(5).
Obr. 1. Postup při základní neodkladné resuscitaci 
Obr. 2. Postup při neodkladné rozšířené resuscitaci 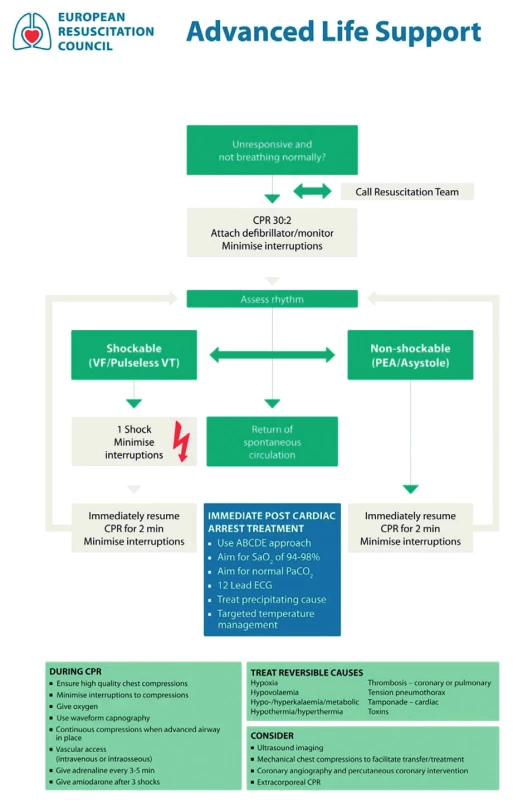
V říjnu 2015 byla vydána nová guidelines KPR, nicméně postup A (airways – zajistit dýchací cesty), B (breathing – ventilace pacienta), C (circulation – nepřímá srdeční masáž) zůstává stejný, stejně jako u dospělých pacientů poměr stlačení hrudníku a vdechů 30 : 2. Důraz se klade na včasné rozpoznání zástavy oběhu a zahájení účinné nepřímé srdeční masáže (stlačovat do třetiny předozadního průměru hrudníku), časnou defibrilaci a minimalizaci přerušování nepřímé srdeční masáže.
Náhlá srdeční zástava (Sudden Cardiac Arrest) je hlavní příčinou smrti u dospělých v Evropě. Přibližně 80 % těchto případů má kardiální příčinu nejčastěji na základě ischemie. Dalších 10 % má příčinu v jiném interním onemocnění a zbývajících 10 % má jiné příčiny, jako např. intoxikace, traumata, sebevražedné pokusy(6). Asi 25–30 % srdečních zástav z kardiální příčiny začíná jako fibrilace komor nebo jako bezpulzová komorová tachykardie, ale předpokládá se, že toto procento je ve skutečnosti ještě vyšší, až 60 %(7). Pokud je základní neodkladná resuscitace poskytnuta právě v tomto období (fibrilace komor, bezpulzová elektrická aktivita), je procento záchrany nejvyšší.
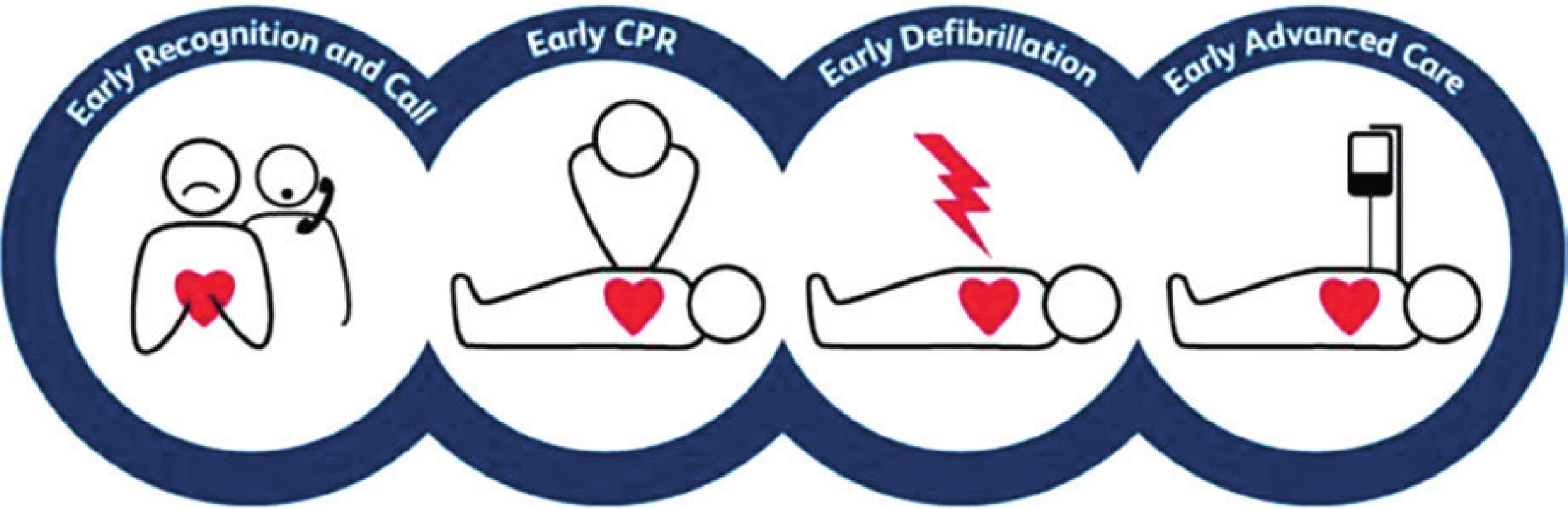
Řetězec přežití (chain of survival) obsahuje všechny potřebné aktivity pro co možná nejefektivnější průběh pomoci postiženým osobám a zahrnuje následující články:
- časné rozpoznání zástavy a zavolání o pomoc,
- časná kardiopulmonální resuscitace,
- časná defibrilace,
- časná poresuscitační péče (obr. 3).
Nedílnou součástí komplexní poresuscitační péče je také léčebná rehabilitace. Zahajuje se co nejdříve po ukončení terapeutické hypotermie a stabilizaci pacienta. Terapeutické koncepty jsou zaměřeny na obnovení mechaniky dýchání a funkce neuromuskulárního aparátu a zahrnují pasivní i aktivní techniky. Cílem rehabilitace je časné odpojení od umělé plicní ventilace, prevence imobility a komplikací(8).
Statistika přežití
Bez neurologického deficitu přežívá srdeční zástavu 10,7 % nemocných, u kterých musí být resuscitace zahájena mimo nemocnici, obvykle v domácím prostředí nebo na veřejnosti. V případech, kdy je prvním monitorovaným rytmem fibrilace komor, dosahuje léčba přibližně dvojnásobné úspěšnosti (21,2 %)(9, 10).
Přežití hospitalizace po srdeční zástavě v nemocnici je 18,4 % v Anglii a 19,2 % ve Spojených státech amerických. Více než 40 % srdečních zástav v nemocnici v Anglii se odehraje u pacientů 80letých a starších, u kterých je přežití hospitalizace 11 %. Naneštěstí je velmi málo parametrů, které by dokázaly určit, zda pacient bude těžit z KPR. Pokročilý věk je nepochybně negativním ukazatelem přežití po srdeční zástavě(11).
Specifické rysy neodkladné resuscitace ve vyšším věku
Neodkladná resuscitace ve vyšším věku má své specifické rysy. Včasnost zásahu při zástavě oběhu u starších nemocných má významně vyšší význam pro celkový výsledek celé epizody. Doba od zástavy oběhu do počátku rozvoje ireverzibilních změn mozku se udává ve vyšším věku přibližně 2 minuty. Vlastní technika provedení má identická pravidla jako u nemocných mladších, vzhledem k pokročilosti změn na skeletu, konkrétně ke kalcifikaci žeberních úponů, může častěji dojít k jejich zlomenině při zevní masáži. Věk je obecně považován za významný rizikový faktor mortality a nepříznivého vývoje po úspěšně resuscitované oběhové zástavě, riziko však s věkem stoupá významněji u mužů než u žen – obecně lze tedy říci, že ženy vyššího věku mají naději na lepší celkový výsledek neodkladné resuscitace než muži.
U seniorů se můžeme setkat s poškozením spojeným s razantním záklonem hlavy. Hyperextenze šíje vede k ischemizaci v povodí aa. vertebrales, následné hypoperfuzi v bazálních gangliích a riziku vzniku kortikální slepoty. Senioři mohou mít také na podkladě degenerativních onemocnění (osteochondrózy, spondylózy) sekundárně zúžený páteřní kanál. Při nadměrné extenzi při záklonu hlavy může dojít k frakturám nebo luxacím krčních obratlů. Vlivem zúžení páteřního kanálu může dojít při luxaci nebo fraktuře obratlů k poškození míchy(3).
Nezahajování KPR (Do Not Attempt Resuscitation – DNAR, dříve DNR)
Jedná se o rozhodnutí, kdy v případě srdeční zástavy nebude KPR zahajována. Toto rozhodnutí se týká pacientů, u kterých je nezpochybnitelné, že se v případě zahajované KPR bude jednat o marnou a neúčelnou terapii, která nemůže zvrátit celkový průběh onemocnění a nedojde k dlouhodobému přežití v dobrém stavu. Rozhodnutí, ideálně s předstihem, je vhodné diskutovat s příbuznými. Konečné rozhodnutí a odpovědnost je však plně v rukou vedoucího lékaře při respektování autonomie pacienta. Pacienti mají sice právo odmítnout léčbu, ale nemohou požadovat zahájení resuscitace za všech okolností. K zařazení do kategorie DNAR dochází vždy v nemocnici na základě rozhodnutí všech členů týmu. Vhodné je provedení multioborového konzilia. Následně je vždy proveden zápis do dokumentace. Ostatní terapie je u těchto pacientů ponechána, není-li současně rozhodnuto o pokračování léčby formou bazální terapie(6).
Etický problém, který nastolila resuscitace s dlouhodobou ventiloterapií, se týká nejčastěji pacientů ve značně pokročilém věku, jejichž stav je trvale kritický, vyžaduje mohutnou podporu základních životních funkcí, přičemž jejich mentální funkce jsou dalekosáhle poškozeny. Základními diagnózami jsou v uvedené skupině nejčastěji neodkladná resuscitace zahájená v terénu pro srdeční selhání nebo zástavu srdeční, opakovaně dekompenzovaná CHOPN či opakovaný stav po ischemickém iktu. V současné době je úkolem ošetřujícího lékaře určit racionální, a nikoliv nadbytečnou (futile) léčbu a zajistit pacientovi důstojnou paliativní péči(12).
Na druhé straně i starší nemocní s mnoha chorobami nahlížejí na KPR až neadekvátně nadějně – i nemocní v režimu DNAR věří, že úspěšnost resuscitace je nad 50 %. Podle téže studie 81 % nemocných ve věku nad 70 let spoléhá na více než 50% úspěšnost resuscitace, 23 % věří ve více než 90% úspěšnost resuscitace. Obecně je nutno poskytovat nemocným i jejich rodinám více informací a diskutovat s nimi o reálných možnostech dosažitelných u konkrétního nemocného(2).
Závěr
U geriatrických pacientů je vhodné individuálně zvažovat zahájení KPR na základě komorbidit a celkového stavu pacienta. Je zde nižší pravděpodobnost přežití resuscitace bez neurologických deficitů, větší riziko vzniku komplikací při resuscitaci a po ní. Při resuscitaci geriatrických pacientů platí stejná pravidla jako u dospělých pacientů. Důležitá je také časná rehabilitace v poresuscitační péči. Přese všechno u výše zmíněné kazuistiky byla u pacientky provedena úspěšná resuscitace a pacientka opouští nemocniční prostředí do domácí péče pouze s lehkou závislostí na okolí, bez kognitivního deficitu.
MUDr. Olga Králová1,
MUDr. Lenka Švábenská2,
MUDr. RNDr. Michal Řiháček3,
MUDr. Katarína Bielaková1
1Klinika interní, geriatrie a praktického lékařství, LF MU a FN Brno
2Anesteziologicko-resuscitační oddělení, Masarykův onkologický ústav
3Oddělení laboratorní medicíny, Masarykův onkologický ústav
MUDr. Olga Králová
e-mail: Kralova.Olga@fnbrno.cz
Od roku 2012 pracuje na Klinice interní, geriatrie a praktického lékařství FN Brno. Působí též jako odborná asistentka pro výuka studentů všeobecného lékařství a ošetřovatelství na Lékařské fakultě Masarykovy univerzity.
Zdroje
1. Šeblová J, Knor J, et al. Urgentní medicína v klinické praxi lékaře, 1.vyd. Praha: Grada publishing 2013 : 105.
2. Matějovská Kubešová H, et al. Akutní stavy v geriatrii. Praha: Galén 2009 : 7–8.
3. Škaroupková O. Úroveň znalostí základní neodkladné resuscitace u nelékařských pracovníků pracujících na geriatrických lůžkách. Brno 2013. Diplomová práce. Masarykova univerzita v Brně. Vedoucí práce: Vlasta Polcarová.
4. Perkins GD, Handley AJ, Koster RW, et al. European Resuscitation Council Guidelines for Resuscitation 2015 Section 2. Adult basic life support and automated external defibrillation. Resuscitation 2015, 95 : 81–99.
5. Soar J, Nolan JP, Botigger BW, et al. European Resuscitation Council Guidelines for Resuscitation 2015 Section 3. Adult advanced life support. Resuscitation 2015; 95 : 100–147.
6. Brokmann J, Rossaint R. Repetitorium Noftallmedizin, 2010.
7. Van Alem, Vrenken, De Vos. Use of automated external defibrillator by first responders in out of hospital cardiac arrest: prospective controlled trial. Brittish Medical Journal 2003; 327 : 1312–1315.
8. Klementa B, Klementová O, Marcián P. Resuscitace. Olomouc: Epava Olomouc 2014.
9. European Resuscitation Council. 100,000 lives can be saved per year in Europe. The new ERC Guidelines on resuscitation (online). 2010-10-18 (cit. 2012-03-28). Dostupné na: www.cprguidelines.eu/2010/press.php
10. Nolan JP, Soar J, Zideman DA, Biarent D, et al: European Resuscitation Council Guidelines for Resuscitation 2010. Section 1. Executive summary. Resuscitation 2010; 81 : 1219–1276.
11. Fillit HM, Rockwood K, Young J. Brocklehurst‘s textbook of geriatric medicine and gerontology. Philadelphia: Elsevier 2017.
12. Kalvach Z, Zadák Z, Jirák R, et al. Geriatrie a gerontologie. Praha: Grada Publishing 2004 : 392.
Štítky
Geriatrie a gerontologie Praktické lékařství pro dospělé Protetika
Článek vyšel v časopiseGeriatrie a Gerontologie
Nejčtenější tento týden
2017 Číslo 4- Alergie na antibiotika u žen s infekcemi močových cest − poznatky z průřezové studie z USA
- Není statin jako statin aneb praktický přehled rozdílů jednotlivých molekul
- Metamizol jako analgetikum první volby: kdy, pro koho, jak a proč?
- Magnosolv a jeho využití v neurologii
- Mirtazapin v léčbě deprese spojené s nadměrným užíváním alkoholu
-
Všechny články tohoto čísla
- Editorial
- Výskyt a vývoj deprese v různých typech seniorských zařízení – využití Geriatrické škály deprese
- Prevence aterosklerotických kardiovaskulárních příhod u křehčích pacientů
- Léčba diabetu mellitu 1. typu u osob vyššího věku
- Krvácení do gastrointestinálního traktu – velké riziko pro geriatrické pacienty
- CHOPN – novinky v diagnostice a léčbě
- Zajištění cévního vstupu u geriatrických nemocných
- Křehký pacient se selháním ledvin
- Opakované resuscitace u geriatrické pacientky – a jak to bylo dál?
- Prevence a řešení zácpy z pohledu seniorů
- Geriatrie a Gerontologie
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Krvácení do gastrointestinálního traktu – velké riziko pro geriatrické pacienty
- Prevence a řešení zácpy z pohledu seniorů
- Zajištění cévního vstupu u geriatrických nemocných
- CHOPN – novinky v diagnostice a léčbě
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání