-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
Vaskulitida jako vzácný projev infekce Sarcoptes scabiei – kazuistika
Vasculitis as a rare manifestation of Sarcoptes scabiei infestation – case report
Scabies, caused by Sarcoptes scabiei, is one of the most common parasitic infections in humans. While the clinical presentation is typical in most cases, some forms may represent a diagnostic dilemma.
The following report describes a rare manifestation of scabies in an 18-year-old female in whom the pruritic dermatosis was accompanied by haemorrhagic diathesis resembling cutaneous vasculitis. The scabies-associated vasculitis has only been reported in few individual cases worldwide, our experience thus further strengthens the evidence of such association and warrants the inclusion of scabies into differential diagnostics of pruritic purpura. In our case, the pivotal tool in establishing the correct diagnosis after excluding various haematologic, oncologic, immunopathologic and infectious aetiologies was a detailed and repeated assessment of the past medical history of the patient.
Keywords:
scabies – Sarcoptes scabiei – vasculitis – purpura – itch mite
Autoři: M. Bloomfield 1,2; L. Bača 1; O. Kodet 3,4,5; P. Kabíček 1; M. Magner 1,6
Působiště autorů: Pediatrická klinika 1. LF UK a Thomayerovy nemocnice, Praha 1; Ústav imunologie 2. LF UK a FN Motol, Praha 2; Dermatovenerologická klinika 1. LF UK a VFN, Praha 3; Anatomický ústav 1. LF UK, Praha 4; BIOCEV, 1. LF UK, Vestec u Prahy 5; Klinika pediatrie a dědičných poruch metabolismu 1. LF UK a VFN, Praha 6
Vyšlo v časopise: Čes-slov Pediat 2020; 75 (6): 362-368.
Kategorie: Pediatrické centrum v Krči
Souhrn
Infekce Sarcoptes scabiei, způsobující svrab (scabies), patří mezi jedno z nejčastějších parazitárních onemocnění u člověka. Přestože onemocnění má ve většině případů typické příznaky, některé formy mohou vzbudit diagnostické rozpaky.
Prezentovaný případ popisuje vzácný projev infekce zákožkou svrabovou u 18leté dívky, jímž byla kombinace svědivé dermatózy a krvácivé diatézy charakteru kožní vaskulitidy. Vaskulitida je v asociaci se scabies celosvětově referována pouze v jednotkách případů, uvedená kazuistika však dokládá, že u svědivé purpury je vhodné diferenciálně diagnostickou rozvahu rozšířit i o tuto infekční etiologii. V diagnostickém postupu byl v uvedeném případě po vyloučení hematologických, onkologických, imunopatologických a jiných infekčních etiologií jedním z klíčových kroků ke stanovení diagnózy opakovaný detailní rozbor anamnestických údajů.
Klíčová slova:
svrab – zákožka svrabová – Sarcoptes scabiei – vaskulitida – purpura
ÚVOD
Svrab (Scabies, B86 dle MKN10) je jedno z nejčastějších parazitárních onemocnění v české i světové populaci. V roce 2019 bylo v ČR v rámci povinného hlášení evidováno celkem 3570 případů (33,4 případů/100 tisíc obyvatel), incidence má dlouhodobě mírně vzestupný trend (graf 1), zároveň se v 10–20letých cyklech opakují větší epidemie bez jasné souvislosti s úrovní hygienických či socioekonomických standardů populace. Scabies může postihovat pacienty jakéhokoliv věku i socioekonomické situace. Nejvyšší počet nemocných je ve věkové skupině 5–24 let [1].
Graf 1. Kumulativní nemocnost svrabem v jednotlivých letech za období 2010–2019 v ČR dokumentující velmi pozvolný nárůst počtu hlášených infekcí zákožkou svrabovou (zdroj: www.szu.cz). 
Původcem scabies u člověka je zákožka svrabová (Sarcoptes scabiei var. hominis), drobný roztoč z čeledi zákožkovitých (Sarcoptidae) o velikosti 0,3–0,5 mm (obr. 1a). Přenos se uskutečňuje blízkým kontaktem s nakaženou osobou (včetně možného přenosu při pohlavním styku) nebo kontaminovanými předměty. Mimo hostitelský organismus přežívá zákožka, citlivá na vlhkost a okolní teplotu, maximálně 3 dny. Inkubační doba je 2–6 týdnů při první infekci, při opakované infekci se zkracuje na 1–3 dny. Samečci žijí na povrchu kůže a po 48 h od kopulace hynou. Samičky, žijící 4–6 týdnů, pronikají do svrchních vrstev kůže (stratum corneum), kde kladou vajíčka. Z nich se během 3–8 dní líhnou larvy, které se přes dvě další nymfální stadia vyvíjejí v dospělé jedince. V průměru se na kůži jednoho infestovaného člověka nachází přibližně 11 samiček, přičemž jedna zákožka naklade za život průměru 40–50 vajíček a délka celého vývojového cyklu je 2–6 týdnů [2].
Obr. 1. a) Samička zákožky svrabové v louhovém preparátu, vpravo 3 vajíčka (zdroj: Veasey JV. Diagnostic methods for scabies. Surg Cosm Derm 2018). b) Typická distribuce zákožky svrabové (predilekční lokalizace) u dospělého člověka postihující zápěstí, vnitřní strany prstů, axilární řasy, podprsní řasy, kůži kolem dvorců bradavek, oblast pupku a pasu, genitálie, spodní část hýždí, horní část stehen a kotníky. U dětí, především kojenců, může být postiženo celé tělo (zdroj: Winnie O. Atlas of Sexually Transmitted Diseases and AIDS. 2010.)
Fig. 1. a) Sarcoptes scabiei female mite in skin scrape with 3 eggs shown on the right (zdroj: Veasey JV. Diagnostic methods for scabies. Surg Cosm Derm 2018). b) Typical distribution of the rash in Sarcoptes scabiei infestation in adults affecting mainly wrists, webs of fingers, axillary and inframammary folds, skin around the nipples, umbilical and waist areas, genitals, lower parts of butt, upper thighs and ankles. In children, particularly in infants, the whole body may be affected.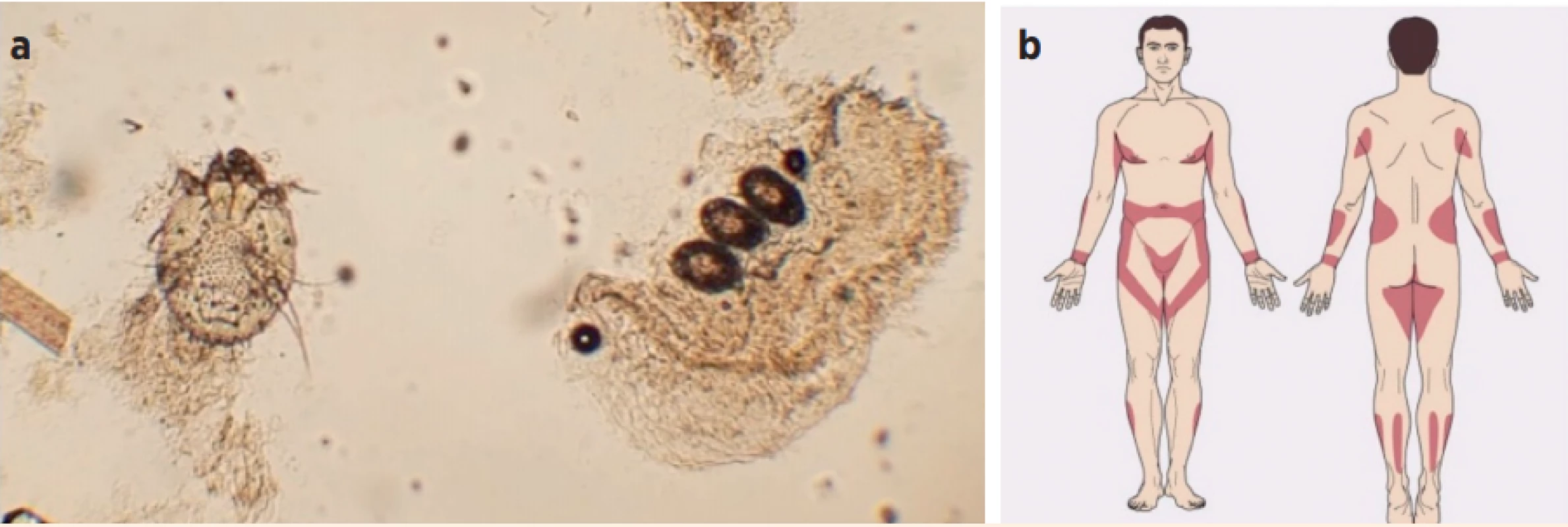
Typickými projevy scabies jsou intenzivní pruritus a přítomnost patognomických kožní afekcí v predilekčních oblastech, t. j. v místech tenčí kůže, nejčastěji na volárních stranách zápěstí, v meziprstí, v místech vlhké zapářky třísel, intergluteální rýhy, perinea a v oblasti axil. Typickou lokalizací jsou i prsní bradavky, naopak postižení obličeje a kštice je méně časté a doprovází spíše chronickou infestaci (obr. 1b). Typickým kožním projevem je přítomnost papul s 3–5mm serpiginózní šupinou („chodbičky“), případně vezikul (scabies vesiculosa) a typicky u dětí i pustuly či sekundárně impetiginizované exkoriace. V oblasti genitálu (na scrotu) se typicky objevují až noduly, které při histopatologickém vyšetření mohou imponovat jako pseudolymfomy. Méně obvyklé morfologické varianty zahrnují buly, kopřivkové pomfy nebo krusty (žlutavé hyperkeratotické nánosy na ploskách a dlaních, scabies crustosa). Jako scabies norwegica je označovaná varianta masivní infestace s projevy scabies crustosa. Tato vysoce infekční varianta onemocnění je popsána u imunokompromitovaných pacientů, např. při koincidenci s HIV, nebo u starších pacientů s mnohaměsíční až letitou anamnézou [3, 4]. Další variantou je tzv. scabies „mytých pacientů“ (u pacientů se standardní úrovní hygienických návyků), pro který je typické minimum kožních projevů. Jedním z nejvzácnějších projevů je kožní vaskulitida, celosvětově dosud literárně referována pouze u 15 případů [5–10].
Diagnostika scabies spočívá ve zhodnocení klinického obrazu, přítomnosti typického pruritu a epidemiologické anamnézy (např. pobyt na ubytovnách, v hotelech, v nemocnicích, dlouhodobých zařízeních následné péče apod.). Standardem vyšetření je provedení odběru šupiny na mikroskopické vyšetření v louhovém preparátu s průkazem zákožky, vajíček či skybal. Při atypickém průběhu lze doplnit kožní biopsii, kde při pečlivém prokrájení lze zachytit chodbičku se zákožkou. Standardní antiskabietickou léčbou je v našich podmínkách celotělová (většinou bez aplikace na obličej a do kštice) aplikace 5–20% sirné vazelíny po dobu 4 po sobě jdoucích dní (obr. 2) nebo 8–14hodinová léčba krémem s 5% permethrinem. S ohledem na životní cyklus zákožky je při závažné či opakované infekci léčbu možné po 2–3 týdnech zopakovat. K systémové léčbě je v některých státech (USA, Německo) pro specifické situace k dispozici antiparazitikum ivermectin (scabies norwegica, imunosuprimovaní pacienti). Ke snížení pruritu lze použít orální antihistaminika či topické kortikosteroidy. Nezbytnou součástí úspěšné léčby je individualizace osobních hygienických pomůcek, důsledné sanitace lůžkovin a textilií tepelným ošetřením (například vypráním na min. 60 °C, vyvařením, vyžehlením) či insekticidními prostředky, samozřejmostí je léčba všech členů domácnosti a sexuálních partnerů.
Obr. 2. Magistraliter preskripce sirné masti a její vhodné pediatrické koncentrace. 
KAZUISTIKA
Osmnáctiletá dívka byla přijata na pediatrickou kliniku pro spontánně se objevující hematomy převážně na dolních končetinách, které poprvé zaznamenala přibližně 2 měsíce před hospitalizací. Jednalo se o dívku s nezávažnou rodinnou a perinatální anamnézou, jež prodělala v předškolním a školním věku pouze několik nekomplikovaných infekcí močových cest, ostatní nemocnost byla minimální. V 16 letech podstoupila pro Gravesovu-Basedowovu thyreotoxikózu totální thyreidektomii, po níž užívala pravidelně levotyroxin (112 µg denně). Náhlý vznik izolovaně kožních krvácivých projevů v 18 letech nebyl vázán na zjevná traumata, aparentní infekce, zvýšenou únavnost, hmotnostní úbytek, změnu apetitu, noční poty či jakékoliv bolesti. V době, kdy začaly vznikat hematomy, se ovšem objevila nová svědivá dermatóza na končetinách, pruritus postupně generalizoval, nejintenzivnější byl ve večerních hodinách.
Před hospitalizací byla vyšetřena hematologem, který vyloučil koagulopatii, trombocytopenii, trombocytopatii a sníženou rezistenci cévní stěny jako příčinu zvýšené krvácivosti a pro nález latentní sideropenie doporučil substituci železem. Stran svědivé dermatózy vyjádřil dermatolog podezření na atopickou či kontaktní dermatitidu (kontakt s chemikáliemi při praxi v oboru kadeřnice), symptomatická léčba antihistaminiky a emoliencii byla bez efektu. Dívka začala užívat perorální přípravek obsahující kyselinu askorbovou a bioflavonoid rutosid.
Při přijetí dominovaly klinickému obrazu četné modrošedé kožní hemoragie na horních končetinách, mediálních partiích stehen a bércích (obr. 3a). Projevy byly nebolestivé, jen mírně infiltrované, při vitropresi nebledly a imponovaly jako vaskulitida hlubších vrstev kůže. Ojediněle byly přítomny také drobnější petechie. Dalším nálezem byl diskrétní svědivý papulózní exantém na rukou, v oblasti loktů, na bércích, v podkolenní a v kožní řase pod prsy (obr. 3c). Ostatní somatický nález byl bez pozoruhodností.
Obr. 3. a) Purpura na dolních končetinách u 18leté pacientky se svrabem před jeho léčbou. b) Regrese purpury 3 týdny po ukončení léčby. c) Diskrétní papulózní ložiska na rukou v typické lokalizaci pro svrab.
Fig. 3. a) Purpuric bruises on lower limbs of 18-year-old female with scabies before treatment. b) Resolution of the purpura 3 weeks after the treatment. c) Discrete papular lesions on hands in typical location for scabies..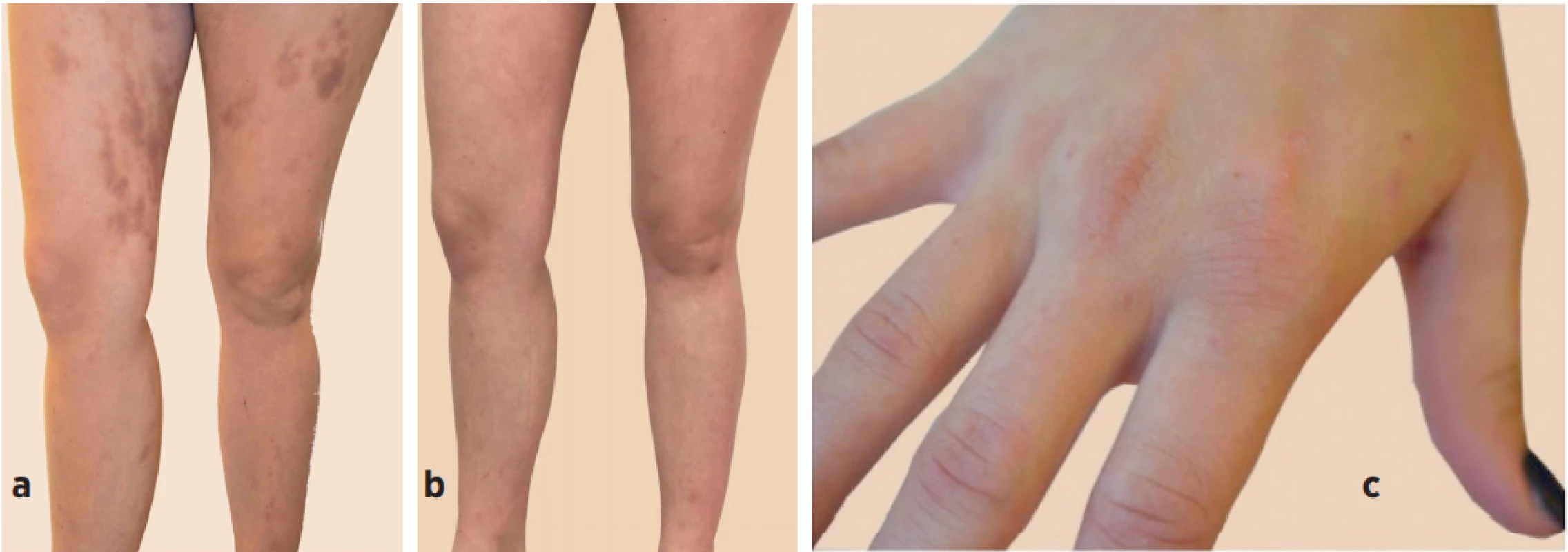
Z paraklinických vyšetření byl zcela normální krevní obraz s diferenciálním rozpočtem, nezvýšené zánětlivé parametry (FW, CRP), byly normální parametry širšího biochemismu vč. funkce štítné žlázy (fT4, fT3 a TSH). Normální byl profil humorální imunity (IgG, IgA, IgM, C3, C4 složky komplementu), panel autoprotilátek (ANA, ENA, ANCA, dsDNA, antifosfolipidové a antithyreoidální protilátky, protilátky proti tkáňové transglutamináze a endomysiu), celkové IgE nebylo zvýšené, ale byly nízce pozitivní specifické IgE proti pylům jarních stromů, trav, bylin a ořechům. V buněčné imunitě bylo nápadné izolované snížení zastoupení CD4+ T lymfocytů (4 %, norma 20–70 %, absolutně 58×106/L, norma 400–1300×106/L). Vyšetření močového sedimentu, fekální kalprotektin, RTG snímek hrudníku, sonografické vyšetření břicha a mikrobiologická vyšetření výtěrů krku, rekta a moči byla bez pozoruhodností.
Až při opakovaných cílených dotazech v průběhu hospitalizace pacientka uvedla, že i její partner, s nímž sdílí domácnost, trpí v posledních měsících svědivou vyrážkou na rukou (postupný vznik projevů po společné dovolené a pobytu v hotelu). Následné dermatologické vyšetření potvrdilo nálezem vajíček Sarcoptes scabiei v louhovém preparátu onemocnění svrabem (obr. 4). Celotělová léčba 20% sirnou vazelínou byla u pacientky komplikována rozvojem výrazného erytému a zhoršením pruritu po třetí aplikaci, proto další léčba pokračovala aplikací permethrinu. Léčba byla opakovana po 3 týdnech. Do 6 týdnů od zahájení antiskabietické léčby došlo ke kompletní regresi všech kožních projevů, včetně hemoragii na dolních končetinách (obr. 3b). Pacientka a její rodina byli poučeni o způsobu eradikace zákožky v domácnosti, současně byl přeléčen i partner pacientky (u kterého byl scabies také prokázán).
Obr. 4. Prázdná vajíčka Sarcoptes scabiei z odebraných šupin, světelný mikroskop, 10% KOH, zvětšeno 200x.
Fig. 4. Sarcoptes scabiei empty ova, sample from skin scales, light microscopy, 10% KOH mount, magnification 200x.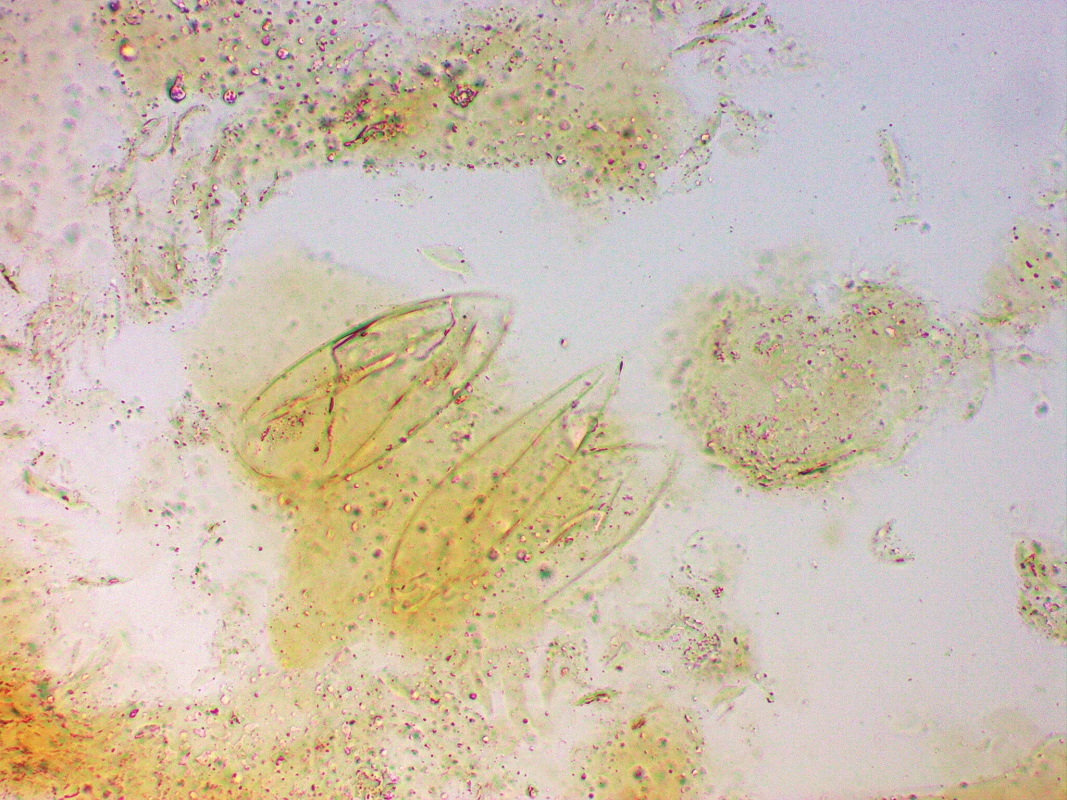
DISKUSE
Přestože je scabies vzhledem k typickému průběhu a klinickému obrazu ve většině případů přímočarou diagnózou, některé formy mohou vzbudit diagnostické rozpaky. Konstantním příznakem je intenzivní svědění, které se zhoršuje především v noci (po zahřátí kůže pod pokrývkou), kdy jsou zákožky nejaktivnější. V diferenciální diagnostice pruritu je nutno myslet na široké spektrum primárně dermatologických, infekčních i systémových onemocnění (tab. 1).
Tab. 1. Diferenciální diagnostika pruritu. 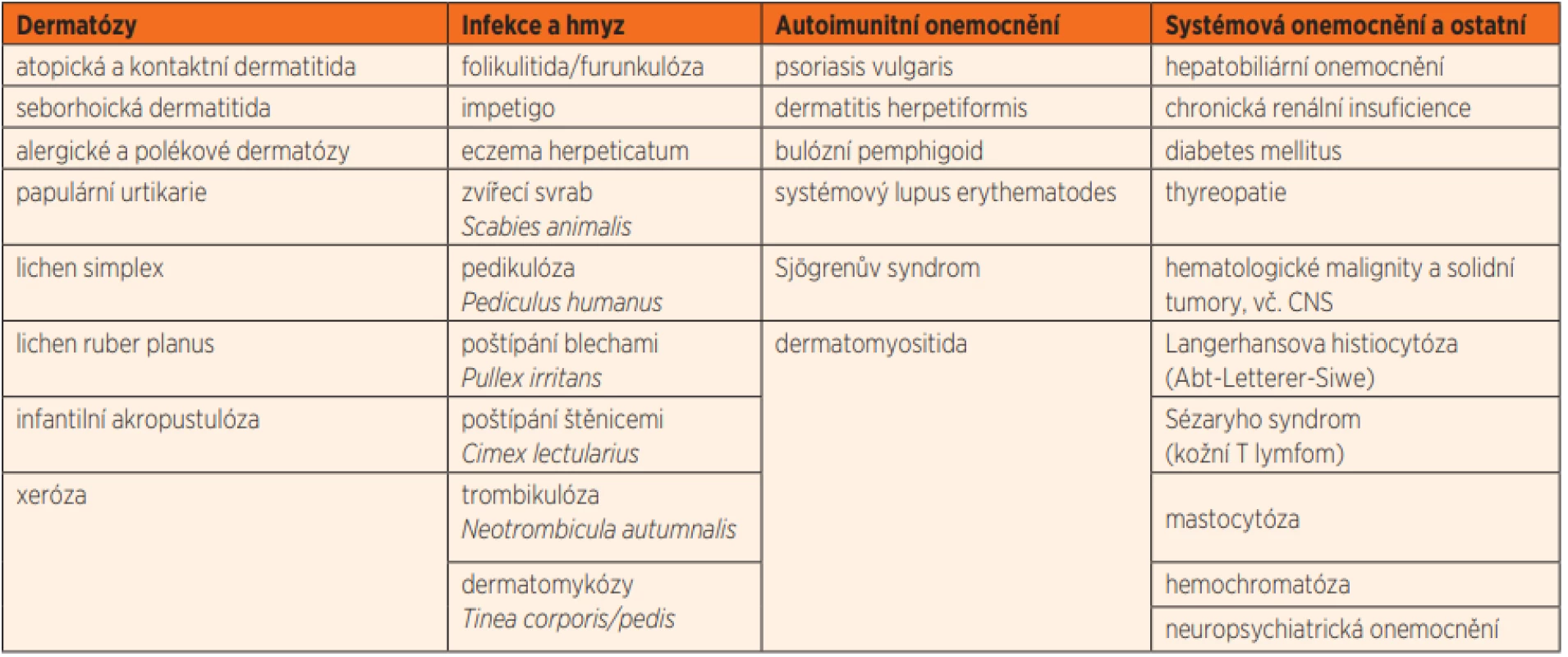
V prezentovaném případě byly dominantním příznakem infestace zákožkou svrabovou hemoragické projevy. Příčiny purpury u dětí lze rozdělit na poruchy hemostázy, které byly u pacientky vyloučeny, a na poruchy cévní stěny, zahrnující mj. vaskulitidy (tab. 2). Vaskulitida byla v souvislosti se scabies literárně dokumentována u celkem 15 převážně imunokompetentních pacientů [5–10]. Zatímco patofyziologickým podkladem klasického pruriginózního projevu scabies je alergická zánětlivá odpověď na bílkoviny a výkaly produkované zákožkou [11], vaskulitida vzniká pravděpodobně v důsledku přecitlivělosti pozdního typu, imunokomplexové reakce a aktivací komplementu [7]. Ve většině dosud publikovaných případů byla histologicky prokázána leukocytoklastická (dříve tzv. hypersenzitivní) vaskulitida, pro niž je typická infiltrace stěn malých postkapilárních venul v dermis četnými neutrofily jevícími známky degenerace (tzv. leukocytoklasie) a vzhled palpovatelné purpury. V případě naší pacientky jsme s ohledem na vynikající efekt antiparazitární léčby kožní biopsii neindikovali. Hemoragické projevy nepalpovatelné purpury imponovaly spíše jako vaskulitida hlouběji uložených kožních cév střední velikosti typu polyarteritis nodosa či vasculitis profunda. V tomto ohledu je zajímavá práce Gunarić et al. popisující případ 6letého chlapce se scabies a rozsáhlými kožními ekchymózami podobného vzhledu jako u naší pacientky, u něhož bylo původně vysloveno podezření na syndrom týraného dítěte, histologicky však byla rovněž patrná leukocytoklastická vaskulitida [6].
Tab. 2. Klasifikace vaskulitid (dle International Chapel Hill Consensus Conference on the Nomenclature of Vasculitides 2012). 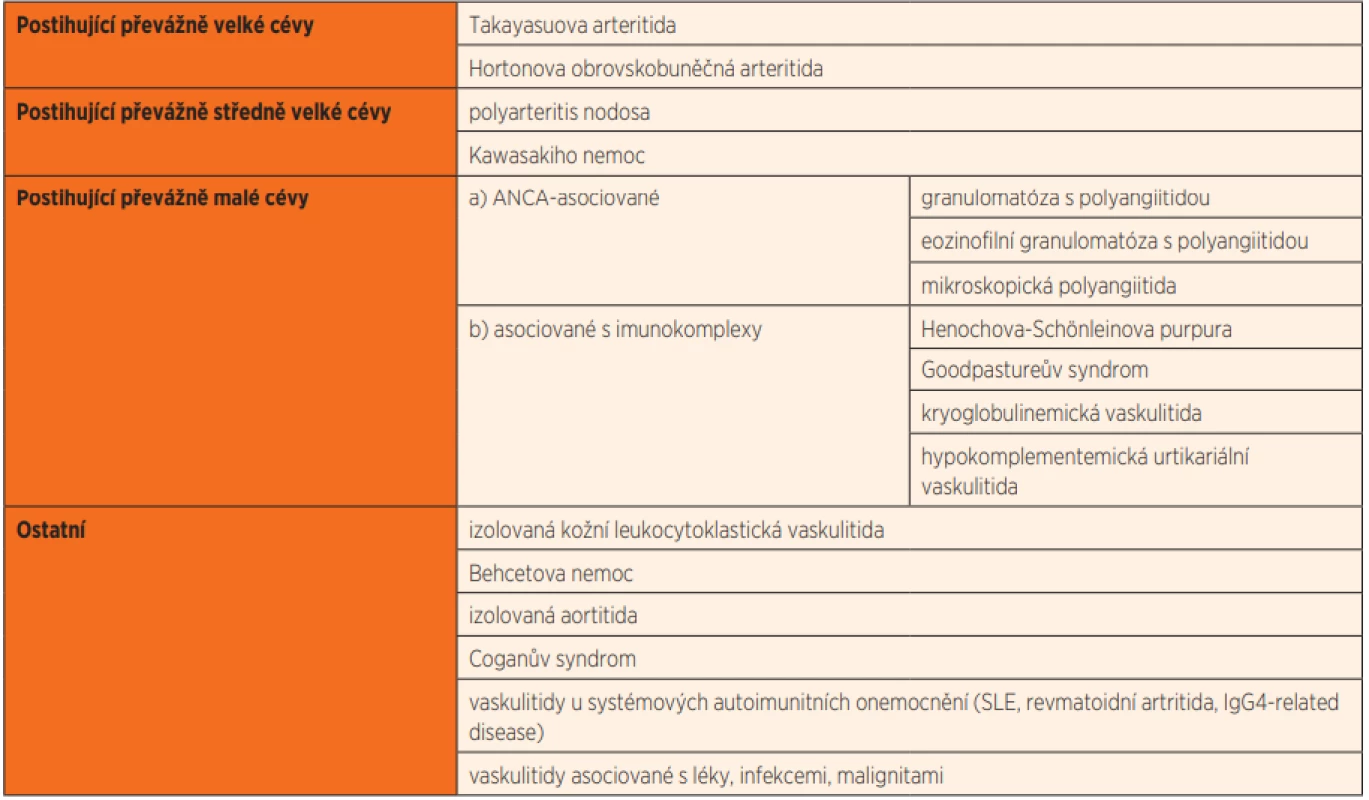
Nejasný zůstává důvod hluboké CD4+ T lymfopenie zaznamenané u pacientky v průběhu třetího měsíce onemocnění, přičemž po léčbě se rozpočet lymfocytárních subpopulací upravil do normálních hodnot. V řadě in vitro modelů bylo prokázáno, že některé produkty zákožky mají supresivní účinek na imunitní mechanismy hostitele, čímž jí umožňují dlouhodobé přežití (např. produkce IL-8 binding proteinu snižuje recruitment neutrofilních granulocytů do místa infekce, indukce snížené produkce agonisty receptoru pro IL-1 keratinocyty, fibroblasty či endoteliemi snižuje lokální zánětlivou odpověď). V experimentálních modelech exponujících myší T a B lymfocyty živým zákožkám byla popsána redukce exprese CD4+ povrchových molekul lymfocytů, jež jsou klíčové v jejich mezibuněčné komunikaci a aktivaci [12]. Ze zkušeností s pacienty s AIDS, u nichž absolutní počet CD4+ lymfocytů klesá pod 200x106/L, je zřejmé, že CD4+ deplece je rizikovým faktorem závažně probíhající infestace zákožkou (např. v obrazu scabies norwegica) [11]. Schopnost indukce CD4+ lymfopenie by tak pro parazita mohla představovat výhodu pro přežití.
V neposlední řadě stojí u prezentované pacientky za povšimnutí absence eozinofilie v krevním obraze, která jinak provází řadu parazitárních onemocnění. U scabies je eozinofílie popisovaná nekonstantně, např. v souboru pacientů se scabies norwegica byla přítomna u 58 % pacientů [13], normální počet eozinofilů v periferní krvi tedy infekci scabies, ani v jeho závažných formách, nevylučuje. Další práce také poukazují na zajímavou časovou korelaci eozinofilie s délkou trvání onemocnění, respektive na její signifikantní zvýšení v prvním měsíci od nákazy, normalizaci ve druhém až třetím měsíci a vzestup v době léčby, nejspíše v reakci na rozpadové produkty usmrcených zákožek [14].
Léčba naší pacientky vyžadovala pouze topická antiskabietika, nebylo potřeba přistoupit k systémové imunosupresivní léčbě kortikosteroidy, jako bylo referováno v ojedinělých případech závažné vaskulitidy [5,7]. Šest měsíců po léčbě nemá pacientka žádné nové obtíže.
ZÁVĚR
Onemocnění svrabem je i v dnešní době častou lidskou parazitózou, která však může překvapit svými atypickými projevy. Izolovaná kožní vaskulitida asociovaná se scabies patří mezi nejvzácnější manifestace. V případech svědivého pruritu doprovázeného hemoragickou diatézou je vhodné pomýšlet i na infestaci zákožkou svrabovou.
Podpořeno projektem GAUK 954218 UK v Praze a RVO-VFN64165/2012 VFN v Praze.
MUDr. Markéta Bloomfield
Pediatrická klinika 1. LF UK
a Thomayerovy nemocnice
Vídeňská 800
140 59 Praha 4
e-mail: marketa.bloomfield@ftn.cz
Zdroje
1. SZÚ. Výskyt vybraných hlášených infekcí v České republice, leden – prosinec 2019, http://www.szu.cz/uploads/documents/szu/infekce/tabulka_leden_prosinec_2019.pdf.
2. Fabiánová K, et al. Svrab a současná epidemiologická situace ve výskytu svrabu v České republice. Zprávy z Centra epidemiologie a mikrobiologie. Praha: SZÚ, 2014; 23 (1).
3. Beneš J, et al. Infekční lékařství. 1. vyd. Praha: Galén, 2009. ISBN 978-80-7262-644-1.
4. Cohen PR, et al. Scabies masquerading as bullous pemphigoid: scabies surrepticius. Clin Cosmet Investig Dermatol 2017; 10 : 317–324.
5. Clevy C, et al. Scabietic vasculitis: Report of 2 cases. Ann Dermatol Venereol 2017; 144 (5): 349–355.
6. Gunarić A, et al. Scabies mimicing child abuse – a case report. Psychiatr Danub 2017; 29 (Suppl 2): 145–147.
7. Jarrett P, Snow J. Scabies presenting as a necrotizing vasculitis in the presence of lupus anticoagulant. Br J Dermatol 1998; 139 (4): 701–703.
8. Mazzatenta C, et al. Leucocytoclastic vasculitis following nodular scabies. J Eur Acad Dermatol Venereol 1996; 7 : 179–181.
9. Nishihara K, et al. Leukocytoclastic vasculitis associated with crusted scabies. Eur J Dermatol 2018; 28 : 242–243.
10. Hanna J, et al. Atypical presentation of scabietic urticarial vasculitis. Ann Allergy Asthma Immunol 2018; 21 (5), Suppl 131.
11. Bhat SA, et al. Host immune responses to the itch mite, Sarcoptes scabiei, in humans. Parasit Vectors 2017; 10 (1): 385.
12. Arlian LG, Morgan MS. A review of Sarcoptes scabiei: past, present and future. Parasit Vectors 2017 Jun 20; 10 (1): 297.
13. Roberts LJ, et al. Crusted scabies: clinical and immunological findings in seventy-eight patients and a review of the literature. J Inf Secur 2005; 50 (5): 375–381.
14. Karam A, Nawfal Y. Estimation of total IgE, blood eosinophils and phagocytic activity in human scabies. Ann Coll Med Mosul 2006; 32 : 33–40.
Štítky
Neonatologie Pediatrie Praktické lékařství pro děti a dorost
Článek Pediatrické centrum v Krči
Článek vyšel v časopiseČesko-slovenská pediatrie
Nejčtenější tento týden
2020 Číslo 6- Horní limit denní dávky vitaminu D: Jaké množství je ještě bezpečné?
- Isoprinosin je bezpečný a účinný v léčbě pacientů s akutní respirační virovou infekcí
- Syndrom Noonanové: etiologie, diagnostika a terapie
-
Všechny články tohoto čísla
- Pediatrické centrum v Krči
- Kostní zdraví u dospívajících dívek s mentální anorexií – pilotní studie
- Extrémní hypokalémie u familiární periodické paralýzy – kazuistika
- Novorozenecká hyperbilirubinémie u vietnamského dítěte – kazuistika
- Mozkový absces u dětí – souhrnný článek a dvě kazuistiky
- Těžký kombinovaný imunodeficit s atypickým fenotypem – kazuistika
- Vaskulitida jako vzácný projev infekce Sarcoptes scabiei – kazuistika
- Škrkavka jako vzácná příčina nočních bolestí břicha u dětí – kazuistika
- Tři neobvyklé případy tuberkulózy z poslední doby – kazuistiky
- Česko-slovenská pediatrie
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Extrémní hypokalémie u familiární periodické paralýzy – kazuistika
- Škrkavka jako vzácná příčina nočních bolestí břicha u dětí – kazuistika
- Mozkový absces u dětí – souhrnný článek a dvě kazuistiky
- Vaskulitida jako vzácný projev infekce Sarcoptes scabiei – kazuistika
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



