-
Články
- Vzdělávání
- Časopisy
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Volná místa
Doporučené pozice
Reklama- Praxe
Arteriální hypertenze
Autoři: T. Seeman
Působiště autorů: Pediatrická klinika 2. LF UK a FN Motol, Praha
Vyšlo v časopise: Čes-slov Pediat 2015; 70 (4): 246-248.
Kategorie: Diferenciální diagnostika v pediatrii (II)
KLINICKÁ SITUACE
U dítěte je při preventivní prohlídce nebo při obtížích, které mohly být způsobeny hypertenzí, naměřen zvýšený krevní tlak (TK).
Základní pojmy
U dětí považujeme za hypertenzi, pokud je změřen krevní tlak ≥ 95. percentilem pro dané pohlaví, věk a výšku dítěte, a to při 3 různých měřeních v časovém odstupu dnů až týdnů. Absolutní hodnoty krevního tlaku v mmHg, které odpovídají 95. percentilu, jsou uvedeny v tabulce 1. Percentil krevního tlaku dítěte lze také vyhodnotit na internetu (např. www.ajaros.cz/bpudeti2.htm).
Za tzv. vysoký normální krevní tlak (prehypertenzi) považujeme tlak mezi 90.–95. percentilem.
Hypertenze se vyskytuje u cca 1 % všech dětí.
Tab. 1. Absolutní hodnoty 95. percentilu krevního tlaku u dětí. 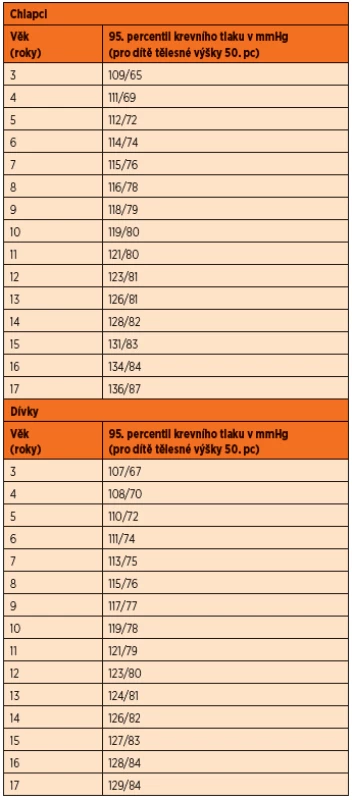
TK má být měřen od 3 let věku při každé preventivní prohlídce dítěte nebo při obtížích, které by mohly být způsobeny hypertenzí (např. bolesti hlavy, epistaxe). Doporučeným postupem měření zůstává auskultační technika. Pokud je TK měřen oscilometrickými (automatickými) tlakoměry, musí být případná patologická hodnota ověřena auskultační technikou.
Šířka gumové části manžety musí být cca 40 % obvodu paže (tedy např. u dítěte s obvodem paže 22 cm použijeme 9cm „dětskou“ manžetu).
Jedná se o jednorázové zvýšení TK, nebo o skutečnou (trvalou) hypertenzi?
Dítě pozveme na opakované měření TK (za několik dní až týdnů podle závažnosti zvýšení TK), celkem alespoň 3krát. Při podezření na tzv. „hypertenzi“ bílého pláště (zvýšený TK v ordinaci, ale normální TK doma – mimo zdravotnické zařízení; tuto formu má 30–40 % dětí s asymp-tomatickou hypertenzí) je vhodné provést 24hodinové ambulantní monitorování krevního tlaku (ABPM).
Hypertenzi dělíme podle příčiny na
- primární (esenciální);
- sekundární.
Nejčastější příčinou sekundární hypertenze u dětí je
- onemocnění parenchymu ledvin (renoparenchymatózní hypertenze) – svraštělá ledvina, polycystóza ledvin, glomerulonefritidy, refluxová nebo obstrukční nefropatie.
Méně častými příčinami sekundární hypertenze u dětí jsou
- renovaskulární hypertenze (zejm. stenóza renální arterie);
- endokrinní hypertenze (např. nadprodukce mi-neralokortikoidů, glukokortikoidů, hormonů štítné žlázy);
- kardiovaskulární (zejm. koarktace aorty);
- ostatní (např. různé léky zvyšující TK, hormonální antikoncepce nebo kortikosteroidy).
V dětském věku (přibližně do 10–12 let) převažují sekundární formy hypertenze, u adolescentů je nejčastější formou hypertenze primární. Čím mladší dítě je, tím pravděpodobnější je sekundární hypertenze.
ZPŘESNĚNÍ ANAMNÉZY A POSOUZENÍ STAVU DÍTĚTE
- V rodinné anamnéze se ptáme cíleně na hyper-tenzi, kardiovaskulární onemocnění (infarkt myokardu, cévní mozková příhoda, srdeční selhání), dia-betes mellitus, dyslipidémie, dědičná onemocnění ledvin;
- v osobní anamnéze se ptáme na perinatální ana-mnézu (předčasný porod?, nízká porodní hmotnost?, oligohydramnion?, katetrizace pupku?), prodělaná onemocnění (infekce močových cest, jakékoliv onemocnění ledvin, urologické onemocnění, kardiální, endokrinní onemocnění), zjišťujeme naměřené hodnoty TK v minulosti (nebyl již v minulosti vysoký normální TK?, nebyl zachycen zvýšený TK u jiného lékaře?);
- ptáme se na klinické symptomy svědčící pro hyper-tenzi (bolesti hlavy?, epistaxe?, únava?, poruchy zraku?);
- pátráme cíleně po klinických příznacích možné sekundární hypertenze (dysurie?, žízeň/polyurie?, noční pití a močení?, noční pomočování?, hematurie?, edémy?, váhový úbytek?, neprospívání?);
- pátráme po problémech spojených s primární hypertenzí (stav výživy – nadváha/obezita?, nedostatek fyzických aktivit?, nesprávné stravovací návyky – vysoký obsah soli/tučných jídel?);
- zjišťujeme užívání léků a drog, které mohou způsobit zvýšení TK (kortikosteroidy?, cyklosporin/takrolimus?, antidepresiva?, hormonální antikoncepce?, drogy?).
Při fyzikálním vyšetření dítěte posuzujeme:
- stav výživy dítěte (výška, hmotnost, index tělesné hmotnosti – nadváha?, obezita?);
- zevní známky syndromů a jiných onemocnění souvisejících s hypertenzí (neurofibromatóza, Cushingův syndrom, hypertyreóza, lupus erythematodes);
- zevní známky onemocnění kardiovaskulárního systému (šelest na srdci?, šelest nad velkými cévami břicha?, pulz na femorální arterii?, TK na dolních končetinách?);
CAVE! Stejný nebo nižší TK na DK může svědčit pro koarktaci aorty.
- na břiše pátráme po organomegalii (nefromegalie?, Wilmsův tumor, polycystická onemocnění ledvin, obstrukční uropatie; hepatosplenomegalie? – fibropolycystické onemocnění jater a ledvin).
Tab. 2. Nejčastější příčiny hypertenze u dětí podle věku. 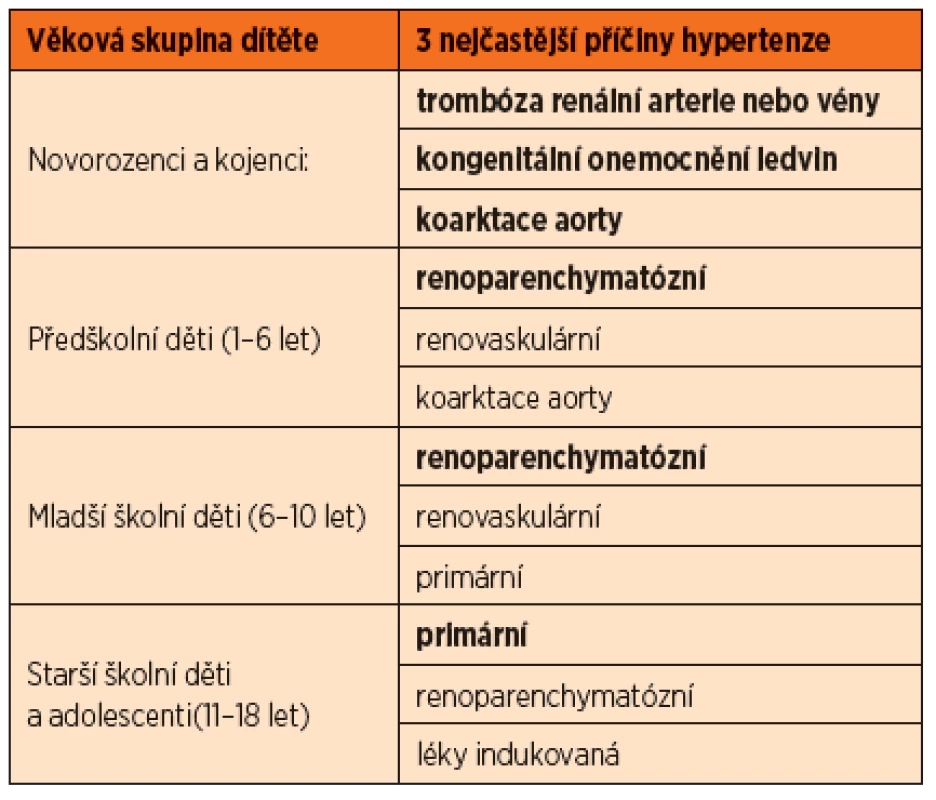
LABORATORNÍ A DALŠÍ VYŠETŘENÍ V ORDINACI PLDD
Při základní diferenciální diagnostice hypertenze provedeme soubor jednoduchých laboratorních a přístrojových vyšetření:
- vyšetření moče:
- moč chemicky + sediment nebo močové elementy (hematurie?, proteinurie?, leukocyturie?)
- mikroalbuminurie (jednorázový vzorek moče na albumin a kreatinin)
CAVE! Zvýšená mikroalbuminurie může u dětí s primární hypertenzí signalizovat časnou známku hypertenzního poškození ledvin primární hypertenzí.
- při známkách močové infekce vyšetříme kvantitativní bakteriurii (chronická pyelonefritida?)
- vyšetření krve:
- krevní obraz
- elektrolyty v séru (např. hypokalémie může indikovat přítomnost hyperaldosteronismu primárního nebo sekundárního při hyperreninismu)
- urea, kreatinin, kyselina močová (jaká je glomerulární filtrace ledvin?, není přítomna hyperurikémie?)
- triacylglyceroly, celkový cholesterol, LDL-cholesterol, HDL-cholesterol (dyslipidémie?)
- glykémie (diabetes mellitus?)
- zobrazovací vyšetření:
- ultrazvuk ledvin (jakékoliv strukturální onemocnění ledvin?)
- echokardiografie (koarktace aorty?, hypertrofie levé komory jako známka hypertenzního poškození cílového orgánu?)
- event. oční pozadí (hypertenzní změny?)
Při podezření na sekundární formu hypertenze (renální, endokrinní, kardiální) odesíláme dítě do příslušné odborné ambulance, která zajistí další vyšetření (např. scintigrafii, mikční cystografii, renální angiografii, hormonální vyšetření).
Má dítě hypertenzní poškození cílových orgánů? (zejména hypertrofii levé komory srdeční, mikroalbuminurii, event. hypertenzní angiopatii na očním pozadí) – odpověď na tuto otázku má vliv na léčbu i prognózu dětí s hypertenzí.
Má dítě kromě hypertenze i další rizikové faktory kardiovaskulární morbidity/mortality? (nadváha//obezita?, dyslipidémie?, diabets mellitus?).
Léčba hypertenze u dětí je nefarmakologická a farmakologická.
- Nefarmakologická: Zahajujeme ji u všech dětí s hypertenzí i vysokým normálním TK. Zahrnuje
- snížení nadváhy
- snížení nadměrného příjmu soli
- zvýšení pohybové aktivity
- Farmakologická: zahajujeme ji vždy, pokud má dítě:
- symptomatickou hypertenzi
- sekundární hypertenzi
- hypertenzi provázenou postižením cílových orgánů (zejm. hypertrofie levé komory nebo mikroalbu-minurie u primární hypertenze)
- diabetes mellitus 1. i 2. typu
Farmakologickou léčbu řídí lékaři odborných ambulancí (zejm. nefrologické a kardiologické). Pro děti s hypertenzí jsou povoleny tyto antihypertenzní léky:
- inhibitory angiotenzin konvertujícího enzymu (ACEI),
- blokátory angiotenzinového receptoru (tzv. sartany),
- blokátory kalciových kanálů,
- betablokátory,
- diuretika.
Před nasazením farmakologické léčby je vhodné provést ABPM k potvrzení skutečné hypertenze (zejm. vyloučení „hypertenze“ bílého pláště).
Dispenzarizace dětí s hypertenzí
- Dítě s hypertenzí zjištěnou při preventivní prohlídce (asymptomatická hypertenze) bez postižení cílových orgánů: Bazální vyšetření (tab. 3) a nefarmakologická léčba hypertenze u PLDD.
- Dítě s hypertenzí symptomatickou, sekundární nebo s postižením cílových orgánů: speciální vyšetření a farmakologická léčba v příslušné odborné ambulanci (nebo při hospitalizaci u dětí s hypertenzní krizí).
Tab. 3. Bazální vyšetření u dítěte s hypertenzí. Musí být provedeno u všech dětí s hypertenzí. 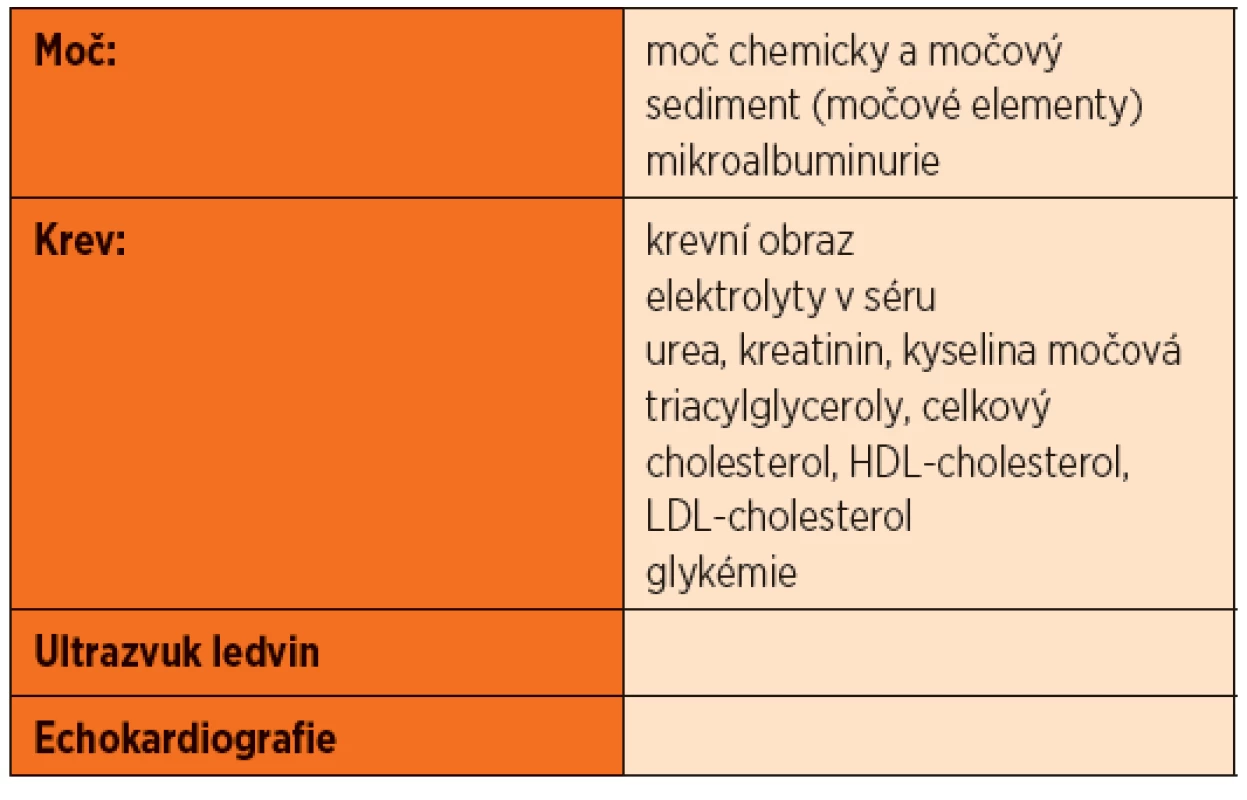
Štítky
Neonatologie Pediatrie Praktické lékařství pro děti a dorost
Článek Edémy
Článek vyšel v časopiseČesko-slovenská pediatrie
Nejčtenější tento týden
2015 Číslo 4- Gaucherova choroba – vzácné léčitelné onemocnění vyžadující vysokou suspekci pro včasný záchyt
- Lyzosomová střádavá onemocnění: Čím jsou způsobená a kdy na ně pomyslet?
- Horní limit denní dávky vitaminu D: Jaké množství je ještě bezpečné?
- INFOGRAFIKA: Mechanismus účinku oktenidinu aneb proč je vznik rezistence nepravděpodobný?
-
Všechny články tohoto čísla
- Screening sluchu novorozenců ve FN Brno
- Hyperbarická oxygenoterapie u pediatrických pacientů v Centru hyperbarické medicíny Ostrava v letech 2007–2011
- Matematické modelovanie infekčných ochorení detského veku
- Gastrointestinálne nežiaduce účinky metotrexátu v liečbe pacientov s juvenilnou idiopatickou artritídou – vieme ich správne hodnotiť?
- Vodní dýmka není bezpečnou alternativou klasických cigaret!
- XVII. Hradecké pediatrické dny
- Enzymová substituční terapie u lysosomálních onemocnění
- Možnosti zmierňovania detskej bolesti na psychosociálnej úrovni
- XXI. Luhačovické pediatrické dny
- Specifika bolestivého chování u dětí s těžkým kombinovaným postižením
- Edémy
- Arteriální hypertenze
- Úskalia diagnostiky a liečby feochromocytómu u detí
- XI. Hradecké vakcinologické dny
- Česko-slovenská pediatrie
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Edémy
- Enzymová substituční terapie u lysosomálních onemocnění
- Úskalia diagnostiky a liečby feochromocytómu u detí
- Gastrointestinálne nežiaduce účinky metotrexátu v liečbe pacientov s juvenilnou idiopatickou artritídou – vieme ich správne hodnotiť?
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Revma Focus: Spondyloartritidy
nový kurz
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



