-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
Současné trendy při rekonstrukci striktur penilní uretry
Current trends in penile urethral stricture reconstruction
Penile urethral strictures are the most challenging for the reconstructive urologist. Penile urethral reconstruction of one centimeter is usually equally demanding as bulbar urethral reconstruction of four centimeters. The aim of this work is to analyze the studies over the last three years, concerning penile urethral stricture surgery, which are connected with instrumentation, infections of the lower urinary tract or traumatic injuries. Strictures of unknown etiology were also included. Comparison of urethroplasty success with fasciocutaneous flap or buccal mucosal graft is the most important part of this work.
Keywords:
Penile urethral stricture – urethroplasty
Autoři: Kateřina Šuldová
Působiště autorů: Urologické oddělení, Oblastní nemocnice Příbram, a. s., Příbram
Vyšlo v časopise: Ces Urol 2019; 23(2): 114-124
Kategorie: Přehledový článek
Souhrn
Operační řešení striktur penilní uretry patří mezi nejnáročnější úkoly rekonstrukčního urologa. Rekonstrukce jednoho centimetru penilní uretry bývá stejně náročná jako rekonstrukce čtyř centimetrů bulbární uretry. Cílem práce je provést analýzu studií z posledních tří let, týkajících se řešení striktur penilní uretry, jejichž etiologie souvisí s instrumentací, infekcemi močových cest nebo s úrazy. Zařazeny byly i striktury nejasného původu. Důležitou součástí práce je porovnání úspěšnosti uretroplastiky při užití živeného laloku nebo bukálního štěpu.
Klíčová slova:
Striktura penilní uretry – uretroplastika.
ÚVOD
Striktura je fibrotický proces s různým stupněm spongiofibrózy, se ztrátou elasticity, kontrakcí ve všech směrech a zmenšením průsvitu uretry.
V současnosti je vznik striktury nejčastěji spojen s instrumentací, záněty nebo s tupým poraněním perinea. Etiologie má signifikantní vliv na lokalizaci i výsledek rekonstrukce uretry.
V minulosti často používaná optická uretrotomie je podle zkušeností a referencí mnoha autorů neefektivní především v oblasti penilní uretry. Zlatým standardem v léčbě striktur penilní uretry je dnes uretroplastika.
Při jednodobém operačním řešení penilních striktur je využívána technika živených laloků, které jsou získávány z oblasti vnitřního listu předkožky, v případě cirkumcize z neochlupené části kůže penisu. U striktur, jejichž délka přesahuje obvod penisu, je možný odběr kožního štěpu prodloužit na ventrální straně penisu směrem ke kořeni. Při striktuře glandulární části je často užívána meatoplastika dle Jordana. V penilní části se nabízí řešení dle Orandiho či McAninche, při rekonstrukci rozsáhlých panstriktur řada rekonstrukčních urologů využívá metodu dle Quarteye. V posledních letech se při řešení striktur penilní uretry, podobně jako u bulbární uretry, užívá bukální štěp. V dlouho známé technice dle Asopy byl kožní štěp nahrazen bukální sliznicí, což umožnilo řešit jednodušším inlay způsobem striktury v oblasti penisu v případě dostatečně široké uretrální ploténky. V případě úzké ploténky je striktura řešena dorzální onlay technikou. Tato metoda umožňuje řešit i rozsáhlé komplexy striktur zasahující z penilní až do bulbární uretry, jak zavedli Barbagli a později Kulkarni.
Operační postupy s využitím živeného laloku
- Jordanova meatoplastika využívá k rekonstrukci zevního meatu uretry a striktur v oblasti fossa navicularis nejčastěji transverzální lalok z vnitřního listu předkožky nebo neochlupené části kůže penisu. Kožní incize má tvar obráceného „T“ její svislá část vede od zevního meatu na ventrální straně penisu až do oblasti pod corona glandis, kde incize pokračuje pod pravým úhlem do obou stran. Po preparaci kůže a dartos penisu až k Buckově fascii následuje odklopení křídel glandu od uretry s uretrotomií, vedenou proximálně až do zdravého spongiózního tělesa. O rozsahu incize rozhoduje peroperačně zjištěný rozsah spongiofibrózy. Délka uretrotomie určuje i délku budoucího laloku, který se příčně vyměří od distálního okraje obříznutého vnitřního listu předkožky. Velikost laloku se volí tak, aby rekonstruované lumen uretry bylo ideálně 28–30 Ch. Po dostatečné mobilizaci laloku, jeho rotaci a vložení do uretrotomie následuje úprava okrajů a sutura pokračovaným vstřebatelným stehem kolem katétru. Nad vloženým lalokem se překryjí křídla glandu, který se jejich sešitím uzavře. Výkon je zakončen suturou kůže.
- Orandiho uretroplastika je spojena s tvorbou longitudinálního živeného laloku z kůže na ventrální straně penisu nad strikturou. Lalok přesahuje střední čáru a má vytvořenou laterální stopku. Incize kůže na jedné straně uretry dosahuje obaly penisu až k Buckově fascii. Po odklopení kůže je provedena ventrální uretrotomie v dostatečném rozsahu. Poté následuje paralelní povrchová kožní incize a vytvoření stopky laloku. Po modelaci laloku je provedena jeho sutura pokračovaným vstřebatelným stehem s jedním okrajem uretrotomie, následuje překlopení a sutura s druhým okrajem uretrotomie. Rekonstrukce je ukončena suturou kožního krytu penisu.
- McAninchova uretroplastika využívá transverzální cirkulární penilní lalok se stopkou na dorzu penisu. Prstenec živeného laloku je na ventrální straně penisu společně se stopkou discidován. Následuje ventrální uretrotomie do makroskopicky zdravých okrajů za hranici striktury. Poté dochází k transpozici laloku nad uretrotomii s pomocí rotace závěsného aparátu a suturou pokračovaným vstřebatelným stehem laloku a okrajů discidované uretry. Po vytažení kožního krytu penisu je plastika dokončena cirkulární suturou.
- Quarteyova uretroplastika spojuje techniku transverzálního a longitudinálního odběru živeného laloku a je využívána při komplexech striktur celé přední uretry. Je možné rekonstruovat i přilehlou část bulbární uretry vedle penilní.
Operační postupy s využitím bukálního štěpu
-
Asopova uretroplastika položila základ pro využití bukálního štěpu při řešení striktur penilní uretry. Jde o princip dorzální discize uretrální ploténky z ventrálního přístupu uretrou, a poté vytvoření prostoru pro inlay vložení štěpu pomocí disekce mediálních okrajů uretrální ploténky. Fixace štěpu je provedena jednotlivými vstřebatelnými stehy. Ventrální přístup uretrou je uzavřen pokračovaným vstřebatelným stehem s tubularizací rekonstruované uretry.
- Modifikací Asopovy techniky dosáhli Kulkarni a Barbagli možnosti rekonstruovat různě dlouhé komplexy striktur přední uretry. Z perineotomie po invaginaci penisu do rány je uvolněna, poté rotována a discidována dorzální část penilní uretry se strikturou. Tato dorzální onlay technika umožňuje ošetřit jak oblast fossa navicularis a zevního meatu na distálním konci, tak případnou strikturu v oblasti bulbární uretry na proximálním konci. Výkon je limitován možností odběru dostatečně dlouhého slizničního štěpu.
METODIKA ZPRACOVÁNÍ DAT
K vyhledání prací na stránkách databází Pub ‑ Med a Medline, které byly publikovány v letech 2016 až 2018 a týkaly se rekonstrukčních operací striktur penilní uretry, byly použity v posloupnosti slova: penile stricture, urethroplasty.
Do analýzy byly zařazeny práce, u kterých bylo možné zjistit počet pacientů, délku striktury, průměrnou dobu sledování, zvolený typ rekonstrukce, metodu sledování a úspěšnost. Práce, které neobsahovaly uvedená kritéria k hodnocení, byly vyřazeny. Podobně byly vyřazeny práce týkající se problematiky hypospadií, lichen sclerosus a faloplastik představující specifickou problematiku (Obr. 1). Hypospadie jako vrozená vývojová vada je řešena speciálními technikami v dětském věku a v případě selhání v době dospělosti vyžaduje vícedobé rekonstrukce s užitím jak živeného laloku, tak bukálního štěpu. Velmi často je nutné obě metody kombinovat. V případě lichen sclerosus je metodou volby užití bukálního štěpu vzhledem k autoimunní zánětlivé povaze onemocnění. Užití živeného laloku, který může být rovněž postižen tímto onemocněním, je provázeno 50% neúspěšností. Faloplastika naopak využívá živený lalok.
Obr. 1. Metodika zpracování dat
Fig. 1. Data processing methods
Na stránkách databází PubMed a Medline v letech 2016–2018 bylo zařazeno na téma rekonstrukce penilní uretry celkem 179 článků. Na základě výše uvedené metodiky zpracování dat se do zhodnocení podařilo zahrnout 15 prací, z toho devět souborů týkajících se rekonstrukce penilní uretry s využitím živeného laloku (Tabulka 1), dalších devět souborů týkajících se rekonstrukce penilní uretry s využítím bukálního štěpu (Tabulka 2). Ve třech případech práce zahrnovaly soubory pacientů řešených pro strikturu penilní uretry jak živeným lalokem, tak bukálním štěpem.
Tab. 1. Hodnocení rekonstrukce penilní uretry pomocí živeného laloku
Tab. 1. Evaluation of penile urethral reconstruction using a pedicled skin flap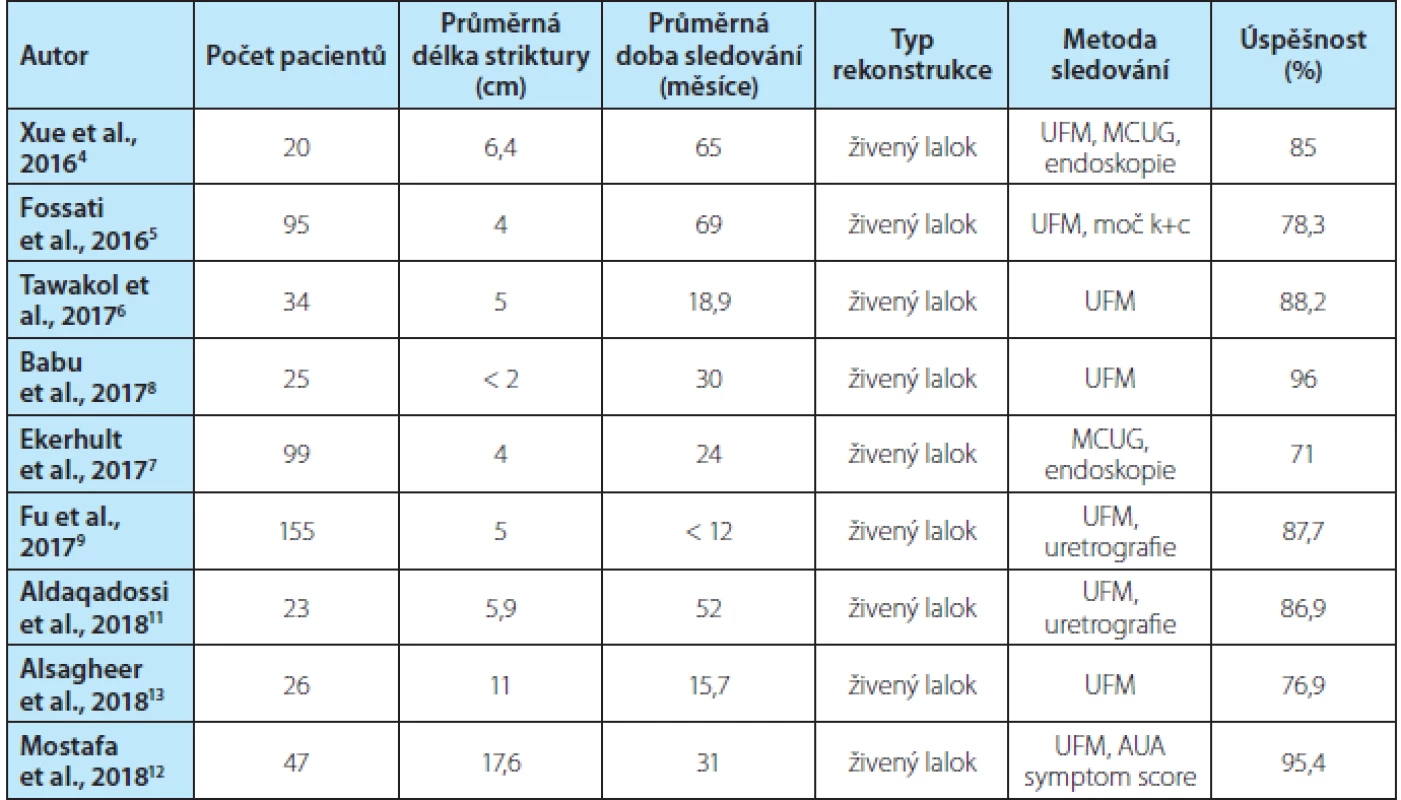
UFM – uroflowmetrie, MCUG – mikční cystouretrografie Tab. 2. Hodnocení rekonstrukce penilní uretry pomocí bukálního štěpu
Tab. 2. Evaluation of penile urethral reconstruction using a buccal mucosa graft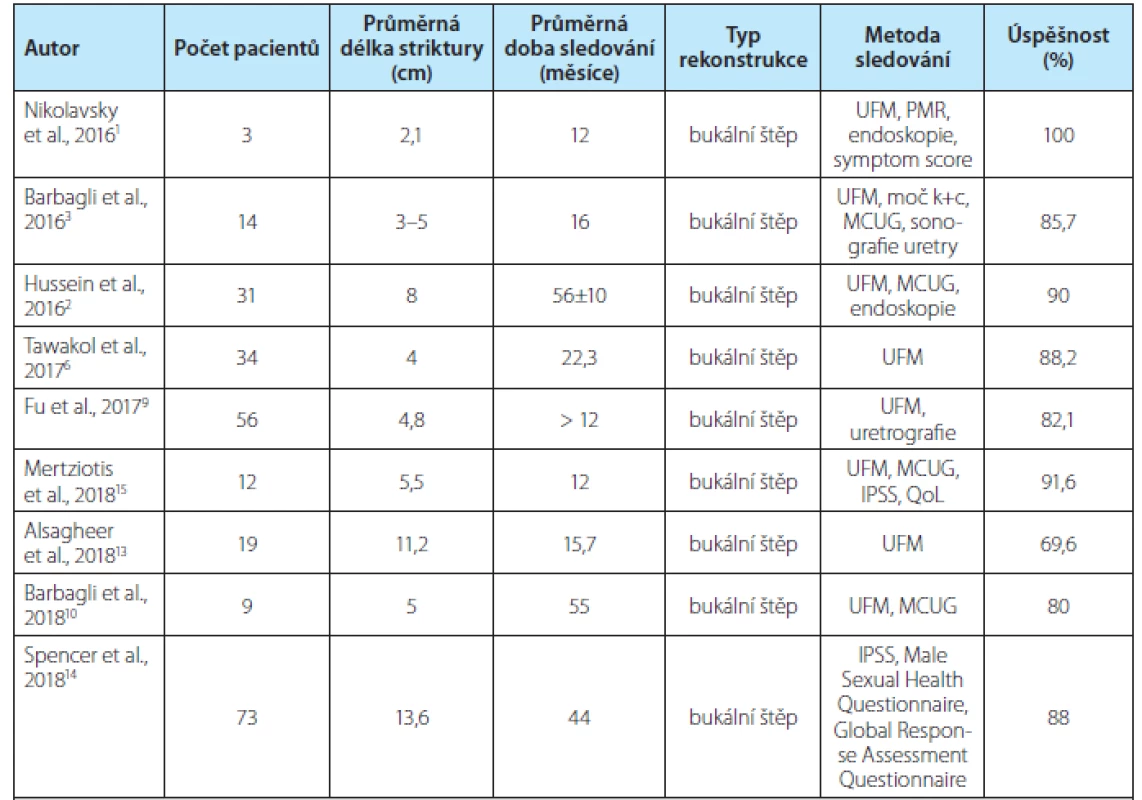
Úspěšnost byla v jednotlivých publikacích zpravidla posuzována na základě uroflowmetrie, dotazníků (International Prostate Symptom Score, AUA Symptom Score, Male Sexual Health Questionnaire, Global Response Assessment Questionnaire, Quality of Life Scale), rtg vyšetření (retrográdní uretrografie, mikční cystouretrografie), případně endoskopie.
Při statistickém hodnocení byly využity dvě metody, test na shodu relativních četností spolu s následným post‑hoc testem vícenásobného srovnání a model s využitím logistické regrese.
STATISTICKÉ ZPRACOVÁNÍ
Původně plánované zpracování prostřednictvím metaanalýzy nelze provést vzhledem k faktu, že oba chirurgické postupy, štěp a lalok, nejsou prezentovány na všech pracovištích. Nelze tak posoudit, zda existuje signifikantní rozdíl v chirurgických postupech. Proto bylo využito jiných statistických přístupů. Prvním z nich byl test na shodu relativních četností spolu s následným post‑hoc testem vícenásobného srovnání (Pairwise comparisons for proportions). Tabulka 3 v přehledu uvádí data, která byla při analýze využita. Při výpočtu „úspěšných“ a „neúspěšných“ výkonů, viz proměnná „ano“ a „ne“, byl počet ve dvou případech zaokrouhlen tak, aby vycházela celá čísla.
Tab. 3. Přehled dat pro statistické zpracování
Tab. 3. Overview of data for statistical processing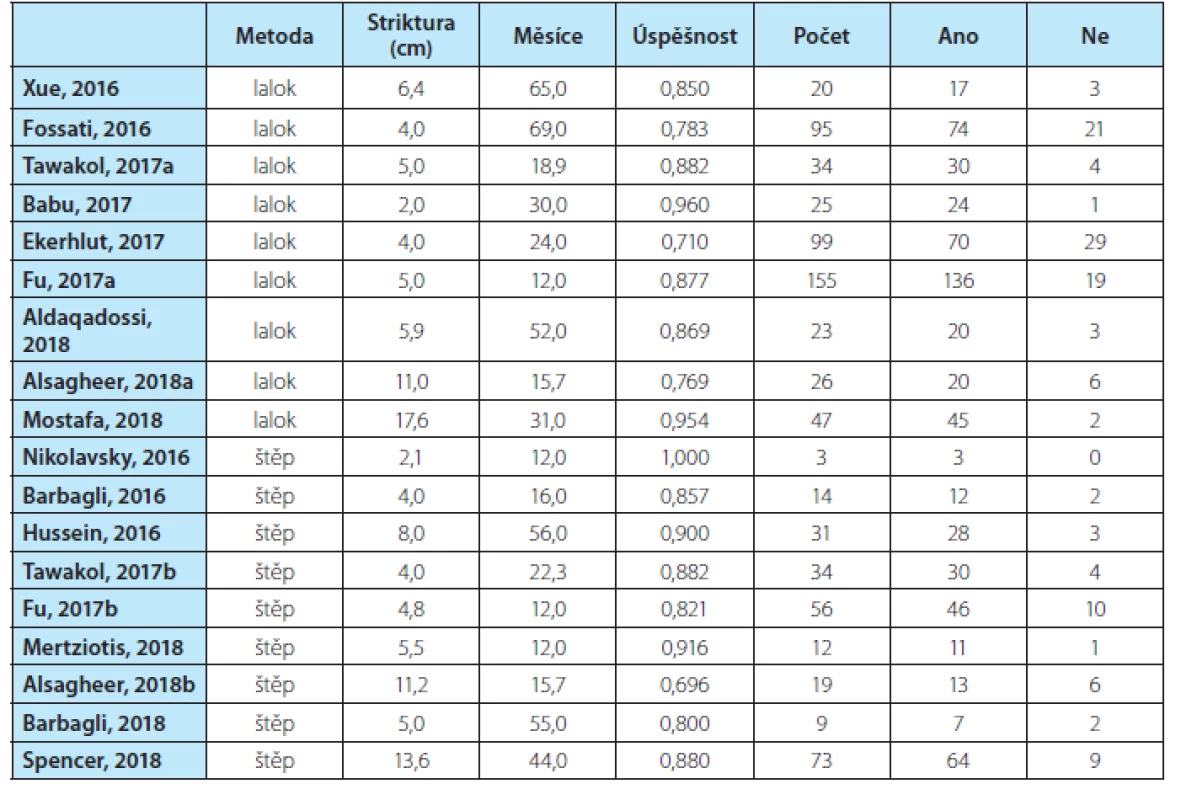
Výsledek lze zapsat pomocí odhadnutého modelu:
Test na shodu relativních četností poskytl následující výsledky: X‑squared= 33.198,df=17,p‑value= 0.01064.
Přes značnou nevyváženost a různorodost analyzovaných dat je možné konstatovat, že mezi jednotlivými autory není signifikantní rozdíl při užití laloku nebo štěpu. Tento závěr má proto informativní charakter. Na základě mnohonásobného srovnání při využití Holmovo korekce (ve snaze dodržet 95% spolehlivost při plánovaných srovnáváních) lze tedy říci, že s 95% spolehlivostí nebyl detekován statisticky významný rozdíl v relativních četnostech úspěšnosti jednotlivých autorů.
S využitím dostupných dat byl odhadnut zobecněný lineární model dávající vysvětlující úspěšnost/ neúspěšnost prostřednictvím použité chirurgické techniky, závažnosti operace (délka striktury) a délky sledování. Výsledky logistického regresního modelu jsou uvedeny v tabulce 4.
Tab. 4. Výsledky logistického regresního modelu
Tab. 4. The results of a logistic regression model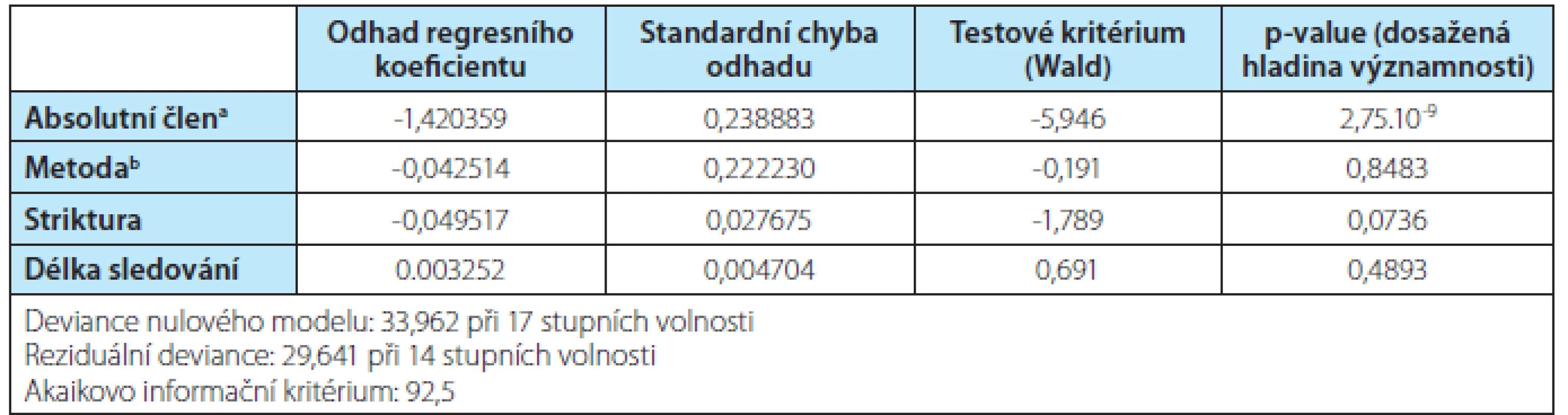
a)při této parametrizaci obsahuje absolutní člen i odhad úrovně pro chirurgickou metodu „lalok“ (v podstatě referenční úroveň), b)efekt operačního postupu štěp VÝSLEDKY
Užití živeného laloku převažuje ve výše uvedeném přehledu prací za poslední tři roky při rekonstrukci penilní uretry (524 pacientů) nad užitím bukálního štěpu (251 pacientů).
Při řešení striktury penilní uretry s užitím živeného laloku u 524 pacientů se úspěšnost pohybovala od 71 % do 96 % na počtech pacientů od 20 do 155. Průměrná délka striktur od 2 do 17,5 cm. V případech striktur nad 10 cm se jednalo o panstrikturu s postižením i části bulbární uretry. Průměrná doba sledování byla udávána od 12 měsíců do 69 měsíců.
Při řešení striktury penilní uretry s užitím bukálního štěpu u 251 pacientů se úspěšnost pohybovala od 69,6 % do 100 % na počtech pacientů od 3 do 73. Průměrná délka striktur byla od 2,1 do 13,6 cm. U striktur delších než 10 cm byla součástí rekonstrukce i přilehlá část bulbární uretry. Průměrná doba sledování byla udávána od 12 měsíců do 56 měsíců.
Nejvyšší úspěšnost, 96 %, při užití živeného laloku je referována při rekonstrukci kratších striktur, méně jak 2 cm. Nejčastěji řešenou délkou striktury je však 4–5 cm, kde je referována úspěšnost mezi 71–88,2 %. Výjimkou je práce Mostafy s úspěšností 95,4 % při řešení panstriktur přední uretry s průměrnou délkou 17,6 cm. Užití bukálního štěpu při řešení striktur penilní uretry má 100% úspěšnost opět u krátkých striktur do 2,1 cm, při řešení striktur 3–5 cm se úspěšnost pohybuje mezi 82–88,2 %.
Na základě analyzovaných dat lze na 95% hladině významnosti konstatovat, že nejsou signifikantní rozdíly pro preferenci jedné z operačních metod. Výsledky podporují hypotézu o stejné účinnosti obou chirurgických metod (p‑value 0,8483), nicméně by bylo potřeba získat více dat v mezi sebou vyvážených studiích. Zároveň lze usuzovat na skutečnost, že poněkud negativně působí na úspěšnost délka striktury, jejíž významnost je hraniční (p value = 0,0736). Výsledky shrnuje tabulka 5.
Tab. 5. Srovnání výsledků rekonstrukce penilní uretry
Tab. 5. Comparison of results of penile urethral reconstruction
Validita srovnání úspěšnosti výsledků jednotlivých studií uvedených v článku je částečně ovlivněna průměrnou dobou sledování (Nikolavsky et al. s úspěšností 100 % při intervalu sledování 12 měsíců ve srovnání s Barbagli et al. s úspěšností 80 % při intervalu sledování 55 měsíců). DISKUZE Při řešení striktur penilní uretry se rekonstrukční urolog zatím nemůže spolehnout na žádné obecně definované guidlines. Zpravidla vychází ze svých zkušeností a vlastní úspěšnosti léčby. Dlouhou dobu dominovaly při rekonstrukci penilní striktury techniky spojené s užitím živeného laloku. Zvláště v těch případech, kdy je dostupný prepuciální vak, kvalitní corpus spongiosum a dartos fascie, které umožňují spolehlivou jednodobou rekonstrukci (19). Užití živeného laloku bylo a je po dlouhou dobu obecně považováno za zlatý standard v léčbě penilních striktur, pokud jejich etiologie není spojena s lichen sclerosus. Již v roce 1968 popsal jako první rekonstrukci penilní striktury pomocí živeného laloku Orandi a kol. (20). U této metody se předpokládá relativní nadbytek kůže penisu na ventrální straně. Pokud je po odběru laloku zbylý kožní kryt významně zkrácen, může být jeho sutura pod velkým napětím, což vede k pooperačním komplikacím, z nichž nejzávažnější je uretrokutánní píštěl. Nezanedbatelným faktorem je i kosmetický výsledek spojený s možností nepřijatelné torze penisu. Ve snaze o jednodobé řešení je možno mezi vzdálené okraje kožního krytu penisu vložit živený lalok z oblasti skrota, který předpokládanému napětí sutury a vzniku komplikací zabrání. Je možné očekávat i kosmeticky akceptovatelný výsledek (21). Mnoho rekonstrukčních urologů při nedostatku kůže na ventrální straně penisu Orandiho techniku neindikuje a volí v těchto případech výhodnější cirkulární odběr živeného laloku kůže penisu pod corona glandis dle McAninche, s výborným kosmetickým efektem. Přes technickou náročnost je nutno vidět několik výhod této metody, především velmi dobrou vaskularizaci, kůže penisu je bez ochlupení a lalok má vysokou flexibilitu při adekvátní mobilizaci tkání (11, 22). Při užití této techniky u pacientů s předkožkou, kterou nelze pro kožní změny využít k rekonstrukci, je však nutné provést cirkumcizi pro možnost ischemie (11).
Živený lalok má obecně vysokou spolehlivost při řešení striktur penilní uretry či komplexu striktur přední uretry s velmi přijatelným výskytem komplikací mezi 8–20 % (11). Důvodem těchto komplikací, s potřebou operační revize, může být krvácení vyvolané erekcí provázené napětím tkání a poruchou výživy v okrajích laloku nebo v úrovni dartos. Užití sedativ či zmrazujících sprejů k potlačení erekce je neúčinné. Podání antiandrogenů je spojeno s vedlejšími účinky a vyžaduje dlouhodobější užívání před operací k dosažení efektu (23).
Rekonstrukční operace přední uretry jsou kontinuálně se vyvíjejícím procesem, stále diskutovaným ve snaze zajistit pacientovi nejvyšší možný standard péče. Na základě tohoto procesu vývoje El‑Kasaby v roce 1993 jako první navrhl užití slizničního štěpu z oblasti dolního rtu při řešení penilní a bulbární striktury uretry (24). Posléze se uplatnil bukální štěp získaný z jedné nebo obou tváří. Asopova technika usnadnila užití bukálního štěpu při řešení striktur penilní uretry. Asopa neseparuje dorzální část uretry od topořivých těles a šetří tak cévní zásobení spongiózního tělesa uretry. Cirkumflexní a perforující artérie zůstávají intaktní. Jediným limitem pro užití této techniky je šíře uretrální ploténky, která musí být minimálně 1 cm. Jedinou cestou, jak odhadnout šíři uretrální ploténky, je endoskopická kontrola uretroskopem nebo dětským cystoskopem. Pokud je uretrální lumen méně než 10 Ch, nelze očekávat uretrální ploténku širší než 1 cm (25). V případě uretrální ploténky, jejíž šíře nedosahuje alespoň 1 cm, je nutná separace uretry od topořivých těles a provedení dorzální onlay uretroplastiky s užitím bukálního štěpu, kterou navrhnul Barbagli. Tato technika vyžaduje extenzivnější mobilizaci uretry, je časově náročnější při adhezích topořivých těles v důsledku spongiofibrózy (25). Pahwa potvrdil podobné výsledky při porovnání inlay i onlay techniky (26). Barbagli též zjednodušil Asopovu inlay techniku fixací bukálního štěpu pomocí tkáňového lepidla. Dle jeho zkušeností užití bukálního štěpu jednodobou technikou poskytuje možnost vyšší úspěšnosti ve srovnání s živeným lalokem. Přestože v současnosti literatura neodpovídá na otázku, zda je lepší štěp či lalok při rekonstrukci striktur penilní uretry, Barbagli preferuje užití bukálního štěpu při primárním výběru k jednodobé rekonstrukci před živeným lalokem. Lalok ponechává až na dobu selhání primární rekonstrukce (27). V situaci, kdy živený lalok z prepuciálního vaku není možno využít z důvodu cirkumcize, je obtížné provést rekonstrukci rozsáhlých striktur penilní uretry. Užití živeného laloku z kůže penisu může být limitováno, podle zkušeností Yadava, jeho velikostí a přítomností ochlupení. Dle autora je i jistou nevýhodou expozice moči v místě lalokové plastiky, která vede k exkoriaci kůže a k možnosti restenózy. Živený lalok bez elasticity může vést k postmikčnímu driblinku, vytvoření divertiklu či fistuly (28). Vyšší četnost užití bukálního štěpu technikou dorzálního onlay uložení, přinesla unikátní operace navržena Kulkarnim a Barbaglim. Invaginace penisu skrz perineotomii dovoluje ošetřit nejen rozsáhlou strikturu penilní uretry, ale i přilehlou část bulbární uretry, bez rizika uretrokutánní píštěle v oblasti penisu. Tato technika má vyšší úspěšnost než dvoudobé operace a nižší procento komplikací ve srovnání s jednodobou plastikou s využitím živeného laloku v oblasti penisu. Důvodem je podle Kulkarniho fakt, že užití živeného laloku je technicky náročnější a vyžaduje velké zkušenosti v oboru plastické chirurgie k docílení vysoké úspěšnosti. Kulkarniho technika má excelentní výsledky, šetří bulbospongiózní sval při řešení komplexu striktur přední uretry podobně jako i nervově cévní zásobení uretry, čímž je snížen výskyt postmikčního driblinku a poruch ejakulace (29). Při sledování pacientů v délce téměř 60 měsíců se úspěšnost pohybovala na hranici 84 %. V případě recidivy striktury řešené bukálním štěpem technikou podle Kulkarniho je možné reoperaci opět provést pomocí bukálního štěpu s úspěšností více než 85 %, jak retrospektivně analyzoval Javali (30). Rekonstrukce je spojena s excelentním kosmetickým výsledkem v oblasti penisu, a to i v případě reoperace. Fu preferuje linguální štěp, pro jednodušší odběr, vyšší poddajnost a hojnost ve srovnání s bukálním štěpem nebo štěpem z oblasti dolního rtu. Linguální štěp nevytváří napětí kůže, v důsledku defektu po odběru živeného laloku, je možné jeho užití z kterékoliv strany přední uretry. Přestože je tenčí, není prokázán vyšší výskyt divertiklů a sakulací uretry. Celková úspěšnost při užití linguálního štěpu u penilních striktur byla 85,1 %. Nevýhodou jsou přes snadný odběr komplikace v podobě dysartrie, necitlivosti či polykací potíže (31).
ZÁVĚR
V současné době není upřednostňována ani jedna metoda při jednodobé rekonstrukci striktury penilní uretry, jejíž etiologie nesouvisí s lichen slerosus či vrozenými vývojovými vadami. Tento závěr byl potvrzen statistickou analýzou. Výběr, zda živený lalok či bukální štěp, záleží na zkušenostech a zvyklostech rekonstrukčního urologa. Není výjimkou, že se obě metody kombinují s cílem dosáhnout co nejlepšího výsledku tam, kde je nutno resekovat nekvalitní část uretrální ploténky nebo u ploténky, která je příliš úzká (nedosahuje šíře 5 mm a méně).
Rekonstrukce striktur penilní uretry stále zůstává výzvou i pro zkušeného urologa, neboť se prezentuje vyšší četností komplikací v porovnání s uretroplastikami bulbární nebo zadní uretry. Při rekonstrukci penilní uretry totiž nezáleží jen na funkci, ale jsou důležité i estetické a sexuální aspekty.
Došlo: 22. 1. 2019
Přijato: 4. 3. 2019
Kontaktní adresa:
MUDr. Kateřina Šuldová
Urologické oddělení, Oblastní nemocnice
Příbram, a. s.
gen. R. Tesaříka 80, 261 01 Příbram 1
e‑mail: katasu@centrum.cz
Střet zájmů: Žádný.
Prohlášení o podpoře: Autorka prohlašuje, že zpracování článku nebylo podpořeno farmaceutickou firmou.
Zdroje
1. Nikolavsky D, Abouelleil M, Daneshvar M. Transurethral ventral buccal mucosa graft inlay urethroplasty for reconstruction of fossa navicularis and distal urethral strictures: surgical technique and preliminary results. Int Urol Nephrol. 2016; 48(11): 1823–1829.
2. Hussein MM, Almogazy H, Mamdouh A, et al. Urethroplasty for treatment of long anterior urethral stricture: buccal mucosa graft versus penile skin graft‑does the stricture length matter? Int Urol Nephrol. 2016; 48(11): 1831–1835.
3. Barbagli G, Pellegrini G, Corradini F, et al. One‑stage Penile Urethroplasty Using Oral Mucosal Graft and Glue. Eur Urol. 2016; 70(6): 1069–1075
4. Xue JD, Xie H, Fu Q, et al. Single‑Staged Improved Tubularized Preputial/Penile Skin Flap Urethroplasty for Obliterated Anterior Urethral Stricture: Long‑Term Results. Urol Int. 2016; 96(2): 231–237.
5. Fossati N, Barbagli G, Larcher A, et al. The Surgical Learning Curve for One‑stage Anterior Urethroplasty: A Prospective Single‑surgeon Study. Eur Urol. 2016; 69(4): 686–690.
6. Tawakol A, Rassoul MA, Ghoneimy M, Gammal M. Outcome of dorsal onlay buccal mucosal graft versus ventral onlay local penile skin flap in complex anterior urethral strictures; A prospective randomized study. J Urol 2017; 197(4) Suppl: 1185.
7. Ekerhult TO, Lindqvist K, Peeker R, Grenabo L. Outcomes of reintervention after failed urethroplasty. Scand J Urol. 2017; 51(1): 68–72.
8. Babu P, Nayak A, Javali TD, et al. Evaluation of Jordan’s meatoplasty for the treatment of fossa navicularis strictures. A retrospective study. Central European Journal of Urology 2017; 70(1): 103–106.
9. Fu Q, Zhang Y, Zhang J, et al. Substitution urethroplasty for anterior urethral stricture repair: comparison between lingual mucosa graft and pedicled skin flap. Scand J Urol. 2017; 51(6): 479–483.
10. Barbagli G, Akbarov I, Heidenreich A, et al. Anterior Urethroplasty Using a New Tissue Engineered Oral Mucosa Graft: Surgical Techniques and Outcomes. J Urol. 2018; 200(2): 448–456.
11. Aldaqadossi HA, Shaker H, Kotb Y, Youssof H, Elgamal S. Penile fasciocutaneous flap urethroplasty for the reconstruction of pediatric long anterior urethral stricture. J Pediatr Urol. 2018: S1477-5131(18)30377-2.
12. Mostafa D, Elshawaf H, Kotb M, Elkassaby A. Twin penile skin flap, is it the answer for repair of long anterior urethral strictures? Arab J Urol. 2018; 16(2): 224–231.
13. Alsagheer GA, Fathi A, Abdel‑Kader MS. Management of long segment anterior urethral stricture (≥ 8 cm) using buccal mucosal (BM) graft and penile skin (PS) flap: outcome and predictors of failure. Int Braz J Urol. 2018; 44(1): 163–171.
14. Spencer J, Blakely S, Daugherty M, et al. Clinical and Patient‑reported Outcomes of 1 – sided Anterior Urethroplasty for Long – segment or Panurethral Strictures. Urology 2018; 111 : 208–213.
15. Mertziotis N, Konandreas A, Kyratsas Ch. Combined Dorsal and Ventral Onlay Buccal Graft Technique for Large and Complex Penile Strictures. Advances in Urology, 2018; 1846060 : 4.
16. Ženíšek J. Chirurgická léčba striktur uretry u muže, dizertační práce. Martin 2016.
17. Brandes SB, Morey AF. Advanced Male Urethral and Genital Reconstructive Surgery, 2nd edition. Springer Science+Business Media New York, 2014.
18. Fiala R, Záťura F, Reif R. Striktura a trauma mužské uretry. Praha: StudiaGeo. 1998; Edice Urolog 1/99.
19. Barbagli G, Sansalone S, Djinovic R, Romano G, Lazzeri M. Current controversies in reconstructive surgery of the anterior urethra: a clinical overview. Int Braz J Urol. 2012; 38(3): 307–316.
20. Orandi A. One stage urethroplasty. Br J Urol 1968; 40 : 717–719.
21. Goel A, Kumar M, Singh M. Orandi flap for penile urethral strikture: Polishing the gold standard; Can Urol AssocJ, 2015, 9 : 3–4.
22. McAninch JW. Reconstruction of extensive urethral strictures: Circular fasciocutaneous flap. J Urol 1993; 149 : 488–491.
23. Andrich DE, Greenwell TJ, Mundy AR. The problems of penile urethroplasty with particular reference to 2 – stage recontructions. J of Urol 2003; 170 : 87–89.
24. el‑Kasaby AW, Fath‑Alla M, Noweir AM, et al. The use of buccal mucosa patch graft in the management of anterior urethral strictures. J Urol. 1993; 149(2): 276–278.
25. Marshall SD, Raup VT, Brandes SB. Dorsal inlay buccal mucosal graft (Asopa) urethroplasty for anterior urethral stricture. Transl Androl Urol. 2015; 4(1): 10–15.
26. Pahwa M, Gupta S, et al. A comparative study of dorsal buccal mucosa graft substitution urethroplasty by dorsal urethrotom approach versus ventral sagittal urethrotomy approach. Adv Urol 2013 : 124836
27. Barbagli G, Balo S, Sansalone S, Lazzeri M. One‑stage and two‑stage penile buccal mucosa urethroplasty. African Journal of Urology 2016, 22 : 11–17.
28. Yadav SS, Singh VK, Tomar V, Agarwal N, Gulani A. Technique for single‑stage reconstruction of obliterative or near‑obliterative long urethral strictures in circumcised patients. Investig Clin Urol. 2018; 59(3): 213–219.
29. Kulkarni S, Joshi P, Surana S, Hamouda A. Management of panurethral strictures. African Journal of Urology 2016; 22, 33–39.
30. Javali TD, Katti A, Nagaraj HK. Management of recurrent anterior urethral strictures following buccal mucosal graft‑urethroplasty: A single center experience. Urol Ann. 2016; 8(1):
31–35. 31. Fu Q, Zhang Y, Zhang J.Substitution urethroplasty for anterior urethral stricture repair: comparison between lingual mucosa graft and pedicled skin flap. Scand J Urol. 2017; 51(6): 479–483.
Štítky
Dětská urologie Nefrologie Urologie
Článek EditorialČlánek Melanom ženské uretry
Článek vyšel v časopiseČeská urologie
Nejčtenější tento týden
2019 Číslo 2- Alergie na antibiotika u žen s infekcemi močových cest − poznatky z průřezové studie z USA
- Kterým pacientům se SLE nasadit biologickou léčbu?
- Nostiriazyn – spolehlivá 1. volba u nekomplikovaných infekcí močových cest
- Nitrofurantoin s řízeným uvolňováním: osvědčená účinnost, lepší snášenlivost a méně tablet při akutní cystitidě
- Jak souvisí časné zahájení biologické léčby SLE/LN s prevencí nevratného poškození?
-
Všechny články tohoto čísla
- Chirurgická léčba inkontinence moči u dětí
- Současné trendy při rekonstrukci striktur penilní uretry
- Léčba rektoanastomotických píštělí po laparoskopické radikální prostatektomii
- Cystické léze ledvin: zkušenosti jednoho urologického centra
- Miliární BCG–pneumonitida: vzácná komplikace intravezikální terapie BCG
- Melanom ženské uretry
- Využití antegrádní flexibilní ureterorenoskopie v terapii urolitiázy u pacientky s ureterosigmoideostomií po operaci extroficko-epispadického komplexu
- Zpráva z výroční konference EAU v Barceloně
- Jarní edukační urologické sympózium, 12.–13. 4. 2019, Karlovy Vary
- Komplexní novinky v onkourologii (KNOU) 2019
- Editorial
- Robotická intrakorporální ortotopická neovezika dle Hautmanna
- Miniinvazivní uzávěr vezikovaginální píštěle pomocí robota jednoportovým vstupem
- Česká urologie
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Cystické léze ledvin: zkušenosti jednoho urologického centra
- Melanom ženské uretry
- Současné trendy při rekonstrukci striktur penilní uretry
- Miniinvazivní uzávěr vezikovaginální píštěle pomocí robota jednoportovým vstupem
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání




