-
Články
Top novinky
Reklama- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
Top novinky
Reklama- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
Top novinky
ReklamaŠpatný stav chrupu u těhotných žen jako rizikový faktor předčasného porodu
Poor Dental Health as a Risk Faktor for Preterm Low Birth Weight Delivery
Introduction and aims:
Poor dental health and chronic periodontitis may be an independent risk factor for pregnancy or delivery complications. The aim of this study was to investigate and compare dental health status of pregnant women with risk and physiologic pregnancy and of low-birth-weight baby´s mothers.Materials and methods:
The study included 81 pregnant women in the third trimester (group A), 30 mothers (child birth weight ≤ 1500 g) (group B) and 61 women with a physiologic pregnancy (group C).The age, general health status, DMFT, CPI, PBI indices and the need of dental treatment have been recorded in all women.Results:
The average age of women with risk pregnancy was 34.7 years. The average age of women in both groups (B and C) was 32 years. The average value of DMF amounted to 11.3, 11.6 and 12.8 in women of C, B and A groups respectively. Untreated caries occurred in 107 women [62 women with risk pregnancy (76.5%), 13 mothers (34.2%) and 32 women with physiologic pregnancy (52.5%)]. The women with a physiologic pregnancy had significantly lower PBI score than women in groups A and B (p = 0.0194, p= 0.0199). The need of hygienic briefing and periodontal treatment (CPI ≥ 1) was found totally in 178 women [81 women (100%) with risk pregnancy, 37 mothers (97.4%) and 60 women (98%) with a physiologic pregnancy]. Periodontal pockets 3.5–5.5 mm (CPI = 3) were found in 28 women [16 women (19.75%) with risk pregnancy, six mothers (15.79%) and six women (9.84%) with physiologic pregnancy]. Three women had periodontal pockets deeper than 5.5 mm, two of them were those with risk pregnancy (2.47%) and one with physiologic pregnancy (1.64%). Periodontal pockets were detected in only 10 of 52 women, that delivered low-birth-weight babies.Conclusion:
The study has not confirmed influence periodontal pockets on the preterm delivery but confirmed the need of increased attention to periodontal tissues and oral hygiene during preventive dental appointments in pregnant women.Keywords:
dental health – low-birth-weight – periodontitis
Autoři: H. Hecová; J. Stehlíková; M. Chalupová
Působiště autorů: Stomatologická klinika LF UK a FN, Plzeň
Vyšlo v časopise: Česká stomatologie / Praktické zubní lékařství, ročník 115, 2015, 4, s. 82-88
Kategorie: Původní práce – klinická a porovnávací studie
Věnováno doc. MUDr. Evě Záhlavové, CSc., k jejímu významnému životnímu jubileu
Souhrn
Úvod a cíl:
Špatný stav chrupu, zejména přítomnost chronické parodontitidy, může působit jako rizikový faktor zvyšující možnost těhotenských a porodních komplikací. Cílem studie bylo vyšetřit a porovnat stav chrupu u těhotných žen s rizikovým i fyziologickým průběhem těhotenství a u matek, u kterých došlo k předčasnému porodu a narození dítěte s nízkou porodní hmotností.Metody:
Do studie bylo zahrnuto 81 žen s rizikovým průběhem těhotenství (skupina A) a 38 matek, u nichž došlo k narození dítěte s nízkou porodní hmotností (≤ 1500 g) (skupina B). Kontrolní skupinu C tvořil soubor 61 žen s fyziologickým průběhem těhotenství. U žen byly sledovány následující údaje: věk, celkový zdravotní stav, KPE index, PBI index, CPI index a potřeba stomatologického ošetření.Výsledky:
Ve skupině žen s rizikovým průběhem těhotenství byl průměrný věk 34,7 let. Ve skupině matek dětí s nízkou porodní hmotností a žen s fyziologickým průběhem těhotenství byl průměrný věk shodně 32 let. Průměrná hodnota indexu KPE u skupiny A byla 12,8 (SD = 6,02), u skupiny B 11,6 (SD = 6,3), u skupiny C 11,3 (SD = 5,62). Neošetřené kazy byly zjištěny celkově u 107 žen, a to u 62 žen (76,5 %) s rizikovým těhotenstvím, 13 matek (34,2 %) a 32 žen (52,5 %) s fyziologickým průběhem těhotenství. Ženy s fyziologickým průběhem těhotenství měly statisticky významně nižší hodnotu PBI indexu oproti skupině A i B (p = 0,0194, p = 0,0199). Potřeba hygienické instruktáže a parodontologického ošetření (CPI ≥ 1) byly zjištěny celkově u 178 žen [81 žen (100 %) s rizikovým průběhem těhotenství, 37 matek (97,4 %) a 60 žen (98 %) s fyziologickým těhotenstvím]. Pravé parodontální choboty o hloubce 3,5–5,5 mm (CPI = 3) se vyskytovaly u 28 žen [16 žen (19,75 %) s rizikovým průběhem těhotenství, šest matek (15,79 %) a šest žen (9,84 %) s fyziologickým průběhem těhotenství]. Parodontální choboty hlubší než 5,5 mm (CPI = 4) byly vyšetřeny celkově u tří žen. Z celkového počtu 52 žen, kterým se narodilo dítě s nízkou porodní hmotností, byly parodontální choboty při vyšetření zjištěny pouze u deseti žen.Závěr:
Naše studie nepotvrdila vliv výskytu parodontálních chobotů na předčasné narození dítěte. Ukázala však, že je nutné u těhotných žen během preventivních stomatologických prohlídek věnovat vyšší pozornost stavu parodontu a důsledné kontrole ústní hygieny.Klíčová slova:
stav chrupu – nízká porodní hmotnost – parodontitisÚVOD
Incidence předčasných porodů a dětí s nízkou porodní hmotností v posledních letech stále narůstá. Kromě gynekologických obtíží je v současné době jako důvod předčasného narození dítěte uváděna infekčně-imunologická etiologie, při čemž mezi rizikové faktory je řazena i bakteriální infekce ústní dutiny, zejména přítomnost parodontálních patogenů [10, 16].
Během těhotenství u řady žen dochází ke změně životních i stravovacích návyků. V souvislosti s tím u některých těhotných žen klesá úroveň ústní hygieny, což vede ke zvýšenému ukládání zubního plaku. Mikroorganismy obsažené v zubním plaku představují hlavní etiologický faktor vyvolávající jak vznik zubního kazu, tak rozvoj onemocnění parodontu [4, 7, 11]. K postižení parodontu u těhotných žen přispívají i hormonální změny, zejména zvýšená hodnota progesteronu. V souvislosti s vyšším věkem lze u těhotných žen při vyšetření nalézt i pravé parodontální choboty [3].
V zahraniční literatuře se opakovaně vyskytují studie, které dávají do souvislosti chronickou parodontitidu s předčasným porodem a narozením dítěte s nízkou porodní hmotností. Offenbacher a kol. [14] již v roce 1996 uvedli, že špatné orální zdraví může být u těhotné ženy příčinou komplikací. Jeffcoat a kol. [6] prezentují signifikantní vztah mezi předčasným narozením dítěte a parodontitidou u těhotných žen ve 21. až 24. týdnu gravidity. Tento nález potvrdily i studie, které provedli Lopez a kol. [8, 9]. Jejich výzkum ukázal, že incidence narození dítěte s nízkou porodní hmotností u žen se zdravým parodontem byla pouze 2,5 %, kdežto u těhotných žen s neléčenou parodontitidou 8,6 %.
Cílem naší studie bylo zjistit a porovnat stav chrupu u těhotných žen s rizikovým i fyziologickým průběhem těhotenství a u matek, u kterých došlo k předčasnému porodu a narození dítěte s nízkou porodní hmotností.
SOUBOR VYŠETŘENÝCH A METODIKA
V rámci studie bylo vyšetřeno 81 žen s rizikovým průběhem těhotenství (skupina A) a 38 matek, u nichž došlo k narození dítěte s nízkou porodní hmotností ( ≤ 1500 g) (skupina B). Kontrolní skupinu C tvořil soubor 61 žen s fyziologickým průběhem těhotenství. Všechny ženy podepsaly informovaný souhlas se zařazením do studie. Těhotné ženy byly v době vyšetření ve třetím trimestru těhotenství a po porodu u nich byla zaznamenána porodní hmotnost novorozence. Ženy skupiny B byly vyšetřeny po dovršení jednoho roku dítěte. Žádná z žen skupiny A a C nebyla současně zařazena do souboru skupiny B. Všechny ženy vyplnily anamnestický dotazník zaměřený na údaje o celkovém zdravotním stavu, průběhu a počtu těhotenství. Do počtu těhotenství byla zahrnuta těhotenství ukončená porodem, v případě skupin A a C i probíhající těhotenství v době vyšetření. Součástí klinického vyšetření chrupu bylo stanovení indexu KPE, jehož hodnota K (klinicky zjištěná kariézní léze D3) byla základem pro stanovení potřeby ošetření. Přítomnost parodontálních chobotů byla určena na základě indexu CPI. Krvácivost v oblasti mezizubních papil byla vyšetřena na základě Papillary bleeding indexu (PBI) [13]. Hodnocení prováděly dvě zubní lékařky, které se zároveň podílely na zpracování celé studie. Zjištěné údaje u sledovaných skupin A a B byly statisticky porovnány s údaji skupiny C a mezi sebou pomocí χ2 testu.
VÝSLEDKY
Věk žen a počet těhotenství
Ve skupině žen s rizikovým průběhem těhotenství byl průměrný věk 34,7 let, přičemž nejstarší ženě bylo 41 let. V této sledované skupině se vyskytla žena s nejvyšším počtem těhotenství, a to se šesti. Ve skupině matek dětí s nízkou porodní hmotností a žen s fyziologickým průběhem těhotenství byl průměrný věk shodně 32 let. Ve skupině B se vyskytla jedna žena se čtyřmi porody, což představovalo v dané skupině nejvyšší počet. Přes vyšší průměrný věk se ve všech třech skupinách u žen nejčastěji jednalo o první těhotenství (ve skupině A 32 žen, ve skupině B 20 žen, ve skupině C 36 žen (tab. 1).
Tab. 1. Věk žen v době těhotenství a počet těhotenství 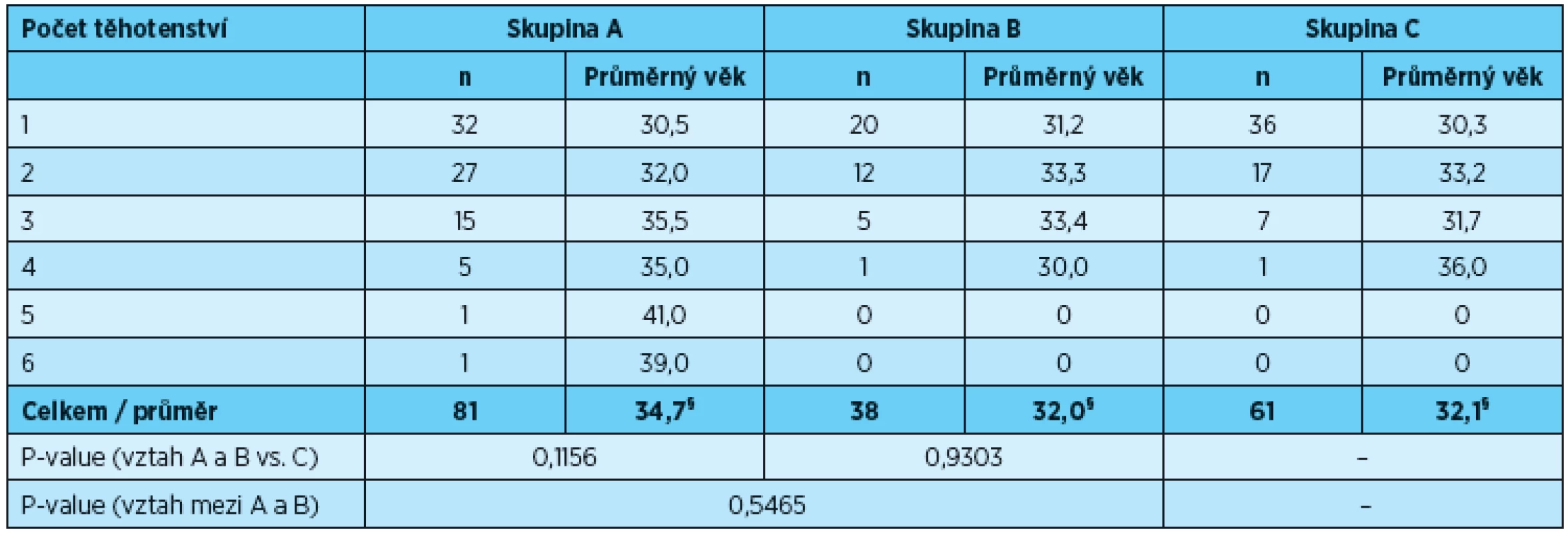
§ Průměrný věk žen v jednotlivých skupinách je počítán z neagregovaných dat Zdravotní stav žen během těhotenství
Dobrý zdravotní stav a fyziologický průběh těhotenství uvedlo všech 61 žen z kontrolní skupiny C. Ve skupině B (matky dětí s nízkou porodní hmotností) bylo osm žen zcela bez zdravotních obtíží, u 30 žen probíhalo těhotenství jako rizikové. Jako příčinu rizikového těhotenství uváděly matky nejčastěji gynekologické obtíže (16 žen) a systémová onemocnění (9 žen). Ve skupině A bylo u všech sledovaných žen těhotenství vedeno jako rizikové. Mezi hlavní příčiny rizikového těhotenství patřil gestační diabetes (31 žen), gynekologické obtíže (24 žen) a systémová onemocnění (16 žen) (tab. 2).
Tab. 2. Zdravotní stav žen během těhotenství 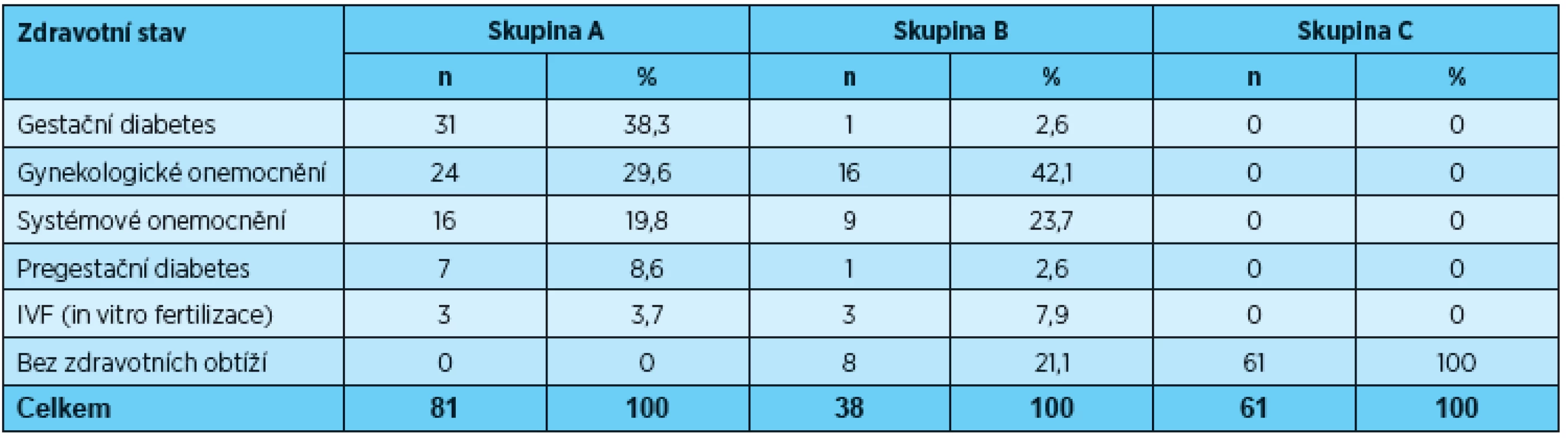
Rozdíly v hodnotách KPE indexu
Minimální hodnota KPE indexu u žen s rizikovým i fyziologickým průběhem těhotenství byla 1, ve skupině matek 0. Maximální hodnota KPE indexu u žen s rizikovým průběhem těhotenství činila 28, u matek dětí s nízkou porodní hmotností 26 a u žen s fyziologickým průběhem těhotenství 27. Průměrná hodnota indexu KPE u skupiny A byla 12,8 (SD = 6,02), u skupiny B 11,6 (SD = 6,3) a u skupiny C 11,3 (SD = 5,62). Rozdíly v hodnotách KPE mezi jednotlivými skupinami vyšetřených žen nebyly statisticky významné (A vs. C p = 0,1738; B vs. C p = 0,4589; A vs. B p = 0,142) (tab. 3).
Tab. 3. Rozdíly v hodnotách KPE 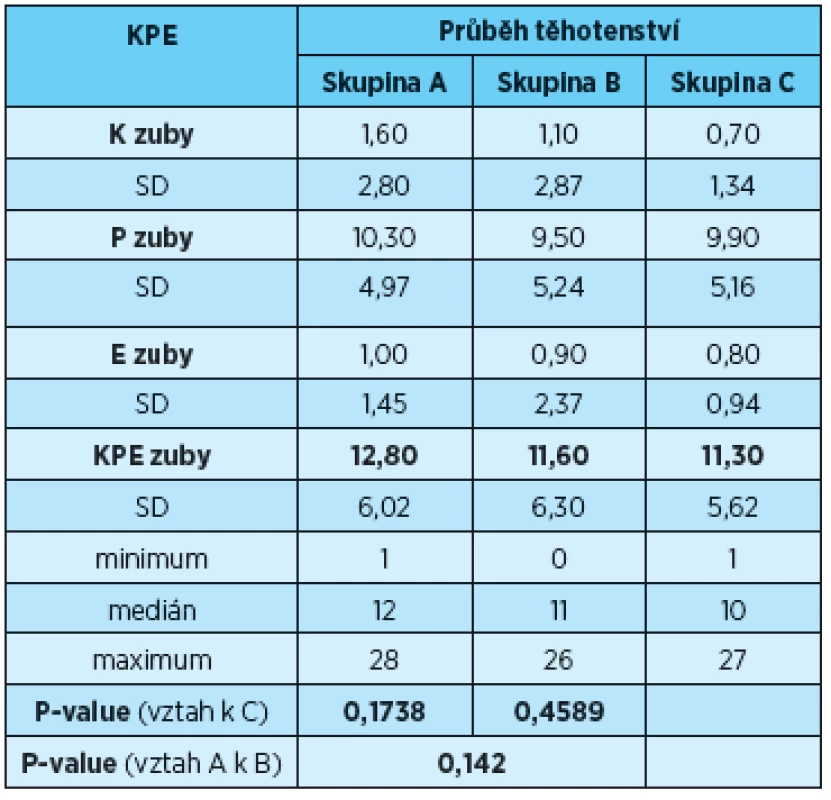
Potřeba ošetření kazů
Neošetřené kazy byly zjištěny celkově u 107 žen, a to u 62 žen (76,5 %) s rizikovým těhotenstvím, 13 matek (34,2 %) a 32 žen (52,5 %) s fyziologickým průběhem těhotenství. U čtyř žen s fyziologickým průběhem těhotenství a deseti žen s rizikovým průběhem těhotenství byla kariézní destrukce zubu indikací k extrakci. Ve skupině matek se kazy vyžadující extrakci nevyskytovaly. Statisticky významný rozdíl byl zjištěn mezi skupinami A a C (p = 0,0027) a skupinami A a B (p = 0,0001) (tab. 4).
Tab. 4. Potřeba ošetření zubních kazů 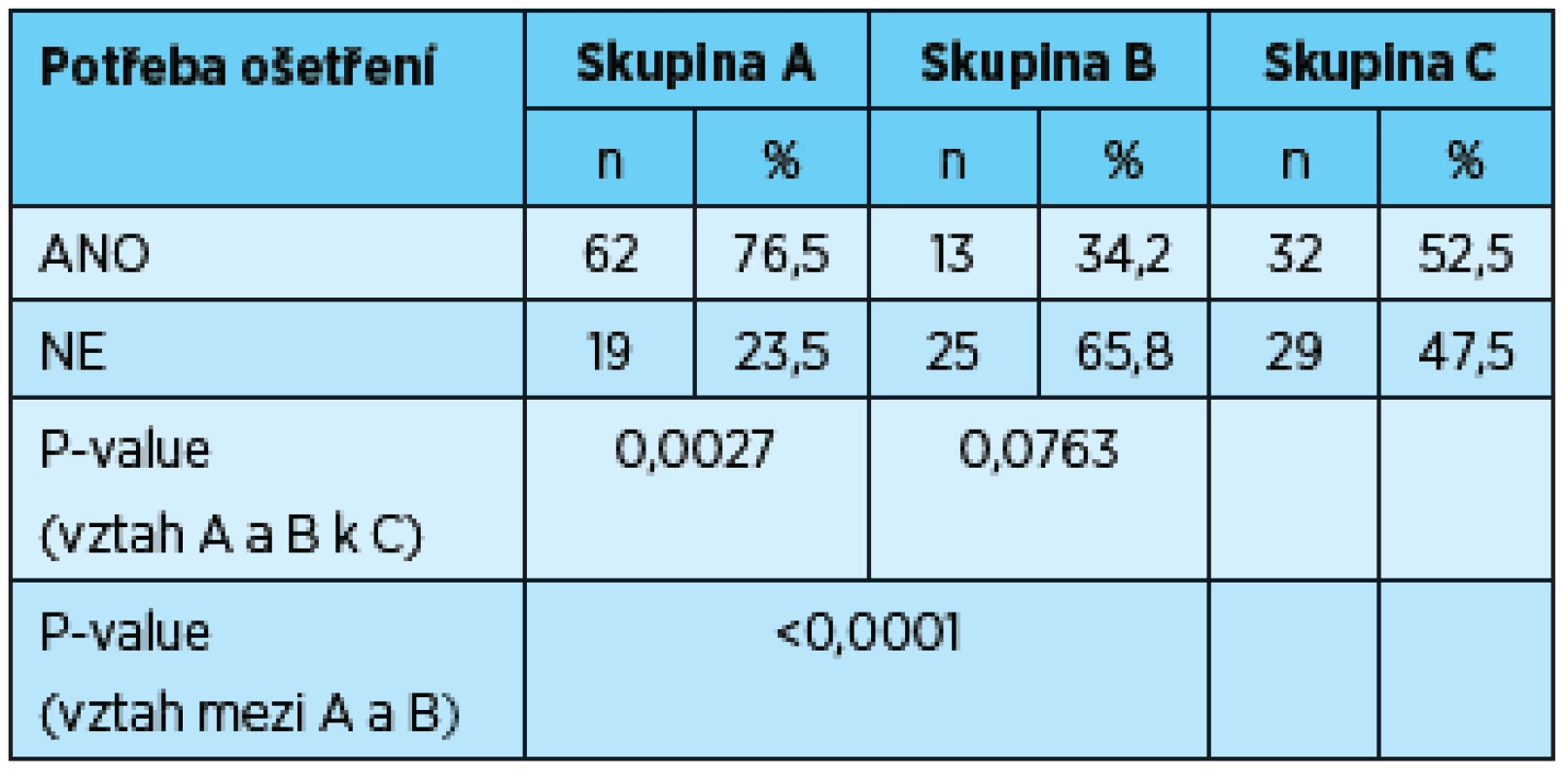
Vyhodnocení indexu PBI
U skupiny žen s rizikovým průběhem těhotenství byla průměrná hodnota PBI indexu 1,28 (SD = 0,90), u skupiny matek 1,36 (SD = 0,87) a skupiny žen s fyziologickým průběhem těhotenství 0,97 (SD = 0,74). U této sledované veličiny jsou hladiny významnosti ve vztahu ke kontrolní skupině C nižší než 0,05. Lze proto považovat za statisticky prokázané, že v našem souboru měly ženy s rizikovým průběhem těhotenství i matky dětí s nízkou porodní váhou vyšší hodnoty PBI. Naproti tomu mezi těmito dvěma skupinami (skupina A oproti skupině B) v hodnotě PBI statisticky významný rozdíl zjištěn nebyl (tab. 5).
Tab. 5. Vyhodnocení PBI indexu 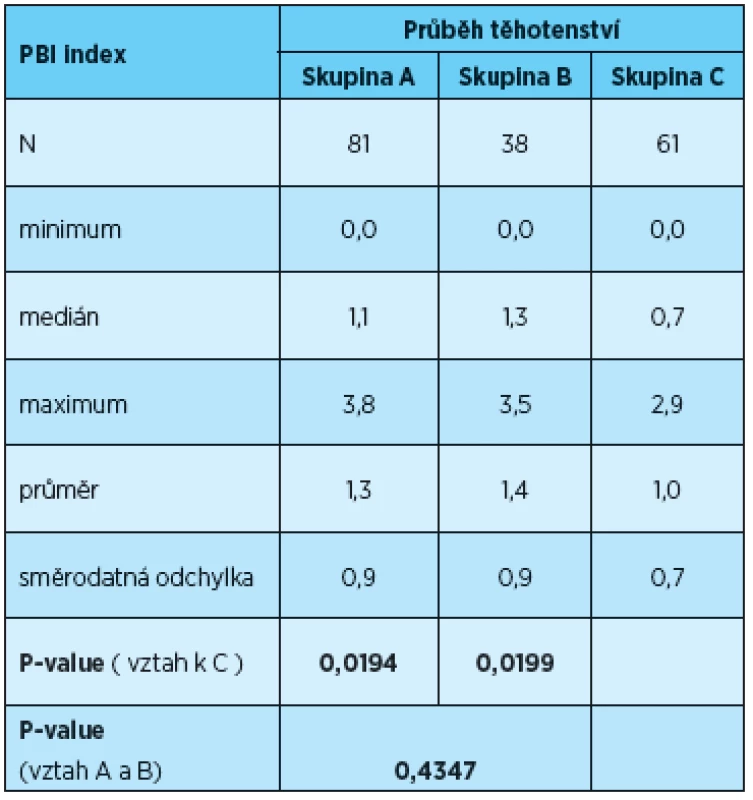
Vyhodnocení indexu CPI
Stav parodontu se sumární hodnotou CPI = 0 byl v celém sledovaném souboru zjištěn pouze u dvou žen, a to u jedné ženy ve skupině s fyziologickým průběhem těhotenství a jedné matky ze skupiny B. Hodnota indexu CPI = 1 byla celkově stanovena u 39 žen, u 23 žen (28,4 %) s fyziologickým průběhem těhotenství, pěti matek (13,16 %) a 11 žen (18,03 %) s fyziologickým průběhem těhotenství. Potřeba odstranění zubního kamene (CPI = 2) byla zjištěna celkově u 108 žen: 40 žen (49,38 %) s rizikovým průběhem těhotenství, 26 matek (68,42 %) a 42 žen (68,85 %) s fyziologickým průběhem těhotenství. Pravé parodontální choboty o hloubce 3,5–5,5 mm (CPI = 3) se vyskytovaly u 28 žen, u 16 žen (19,75 %) s rizikovým průběhem těhotenství, šesti matek (15,79 %) a šesti žen (9,84 %) s fyziologickým průběhem těhotenství. Parodontální choboty hlubší než 5,5 mm (CPI = 4) byly vyšetřeny celkově u tří žen. Jednalo se o dvě ženy s rizikovým průběhem těhotenství (2,47 %) a jednu ženu s fyziologickým průběhem těhotenství (1,64 %). Četnosti žen podle sumární hodnoty CPI = 0–1, 2, 3–4 se statisticky významně nelišily (tab. 6).
Tab. 6. Vyhodnocení indexu CPI 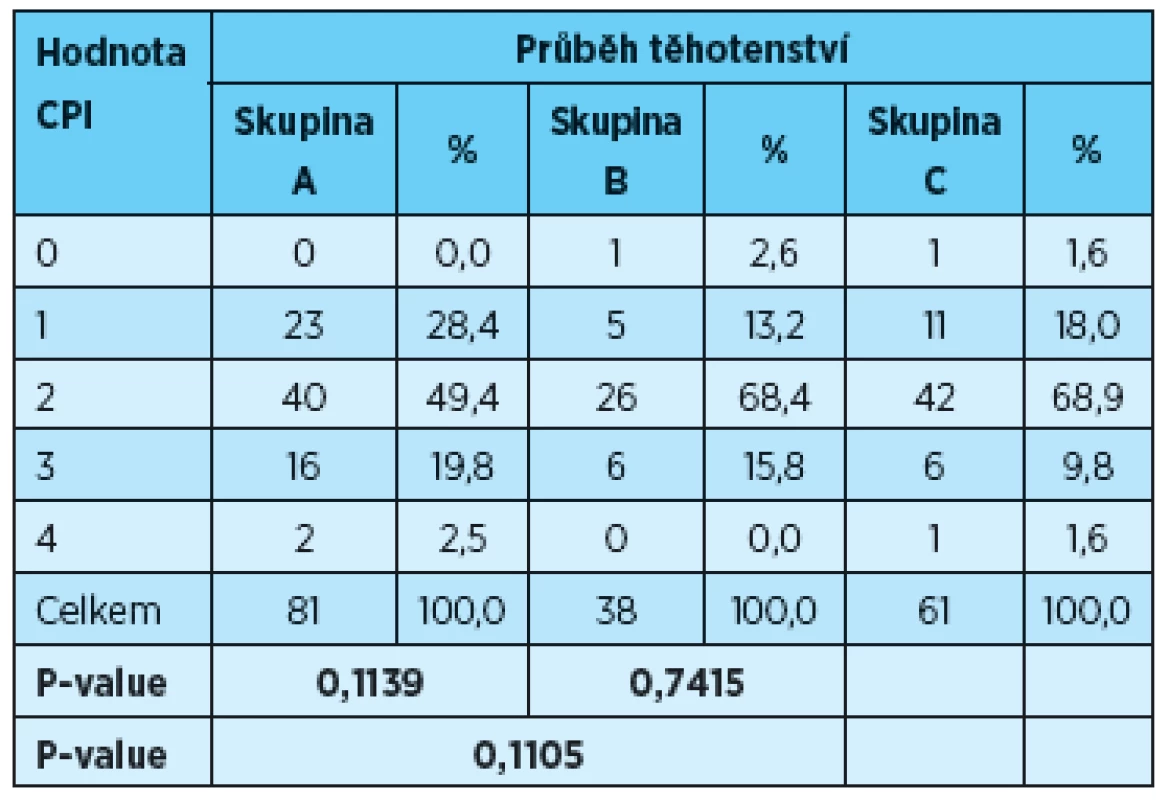
Porovnání skupin ABC z hlediska rizikového těhotenství, počtu dětí s nízkou porodní hmotností a výskytu parodontálních chobotů
Ve skupině A (100 % žen s rizikovým průběhem těhotenství) se 11 ženám (13,6 %) narodilo dítě s nízkou porodní hmotností, z toho parodontální choboty byly zjištěny pouze u čtyř žen (4,9 %). Celkově v této skupině byly parodontální choboty přítomné u 18 žen (22,2 %). Z 38 matek dětí s nízkou porodní váhou (skupina B) bylo u 30 žen (78,9 %) těhotenství vedeno jako rizikové a parodontální choboty se vyskytovaly u šesti žen (15,8 %). Ve skupině C (61 žen s fyziologickým průběhem těhotenství) byl zjištěn index CPI ≥ 3 u sedmi žen (11,5 %). V této skupině se dítě s nízkou porodní hmotností narodilo třem ženám (4,9 %), z toho u žádné z nich nebyly zjištěny parodontální choboty (tab. 7).
Tab. 7. Diagnóza rizikového těhotenství, počty dětí s nízkou porodní hmotností a výskyt parodontálních chobotů ve skupinách vyšetřených žen 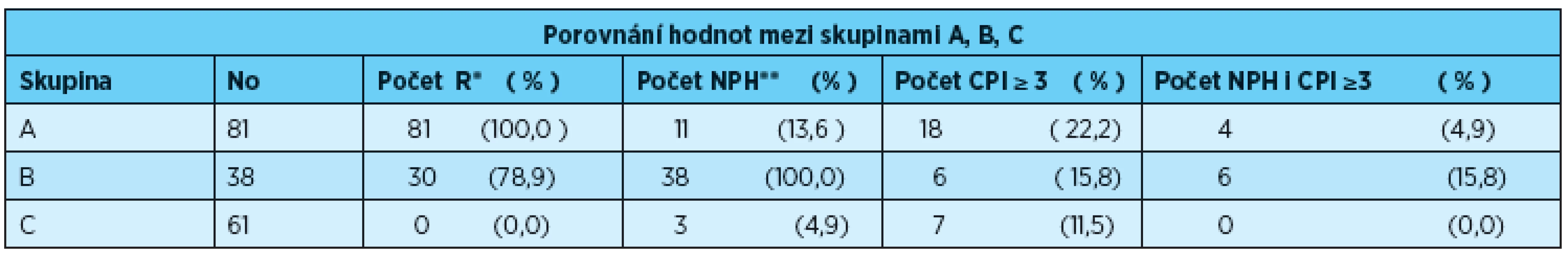
R* rizikové těhotenství NPH** dítě s nízkou porodní hmotností DISKUSE
Z hlediska orálního zdraví představuje těhotenství pro ženu určité rizikové období. Často dochází ke změně ve stravování, stoupá konzumace kyselých nebo slaných pokrmů, případně sladkostí, které jsou kariogenní. Nevolnost a opakované zvracení snižují pH sliny a mohou být též důvodem zhoršení úrovně ústní hygieny a následné tvorby zubního mikrobiálního plaku. Všechny tyto faktory představují vysoké riziko vzniku nových kariézních lézí i postižení parodontu [4, 7, 11].
V rámci naší studie byly všechny těhotné ženy (skupiny A a C) vyšetřeny ve třetím trimestru těhotenství, kdy se vliv uvedených faktorů mohl plně projevit. Zjištěné hodnoty KPE byly 12,8 u žen s rizikovým průběhem těhotenství, 11,6 u skupiny matek a 11,3 u skupiny žen s těhotenstvím fyziologickým. Tomuto výsledku odpovídaly hodnoty studie provedené Jaklovou a Novákovou [5]. Vyšší hodnoty indexu KPE (13,4 u žen s normálním průběhem těhotenství a 15,3 u těhotných žen s komplikacemi) zjistili ve své studii finští autoři Meurman a kol. [12]. Závažným nálezem našich vyšetření bylo zjištění vysokého počtu žen, u kterých se vyskytovaly neošetřené kariézní léze. Potřeba sanace kazů byla celkově zjištěna u 94 těhotných žen, a to u 62 žen (76,5 %) s rizikovým průběhem těhotenství a 32 žen (52,5 %) s fyziologickým průběhem těhotenství, přičemž ženy s rizikovým průběhem těhotenství potřebovaly ošetření signifikantně častěji (p = 0,0027). Z celkového počtu 38 matek dětí s nízkou porodní hmotností byly neošetřené zubní kazy zjištěny v 13 případech (34,2 %). Vyšší počet žen s neošetřenými zubními kazy ve skupině A mohla ovlivnit skutečnost, že v této skupině se vyskytly ve větším počtu ženy s vícečetnými porody. Ženy pečující o větší počet dětí mohou v důsledku nedostatku času opakovaně odkládat návštěvu zubního lékaře, což následně vede ke zhoršení celkového stavu chrupu. Na obdobnou situaci upozorňují i Russell a kol. na základě studie zahrnující 6501 žen [15]. Naproti tomu ve skupině matek, kdy péče o dítě s nízkou porodní hmotností je časově velice náročná, byla potřeba sanace kazů významně nižší a kariézní léze byly menšího rozsahu.
Zvýšenou pozornost u těhotných žen by měl zubní lékař věnovat stavu parodontu. Kromě mikro-biálního plaku k postižení parodontu u těhotných žen přispívají i hormonální změny, zejména zvýšená hodnota progesteronu. Zduření, zarudnutí a krvácení z dásní se objevuje již ve druhém trimestru a vrcholí v osmém měsíci. V naší studii výsledky vyšetření ukázaly u žen s rizikovým průběhem těhotenství signifikantně vyšší hodnotu PBI indexu (1,28/ SD 0,90) ve srovnání s ženami s fyziologickým průběhem těhotenství (0,97/SD 0,74) (p = 0,0194). Obdobný výsledek byl zjištěn při porovnání PBI indexu (1,36/SD 0,87) u matek dětí s nízkou porodní hmotností s ženami s fyziologickým průběhem těhotenství (p = 0,0199). Naproti tomu při porovnání CPI indexu se signifikantní rozdíl mezi jednotlivými skupinami neprokázal: p = 0,1139 (vztah A vs. C), p = 0,7415 (vztah B vs. C), p = 0,1105 (vztah A vs. B). Signifikantně vyšší hodnotu PBI indexu u žen s rizikovým průběhem těhotenství mohla ovlivnit skutečnost, že ve skupině s rizikovým průběhem těhotenství byly zařazeny ženy, u nichž byl diagnostikován gestační (38,3 %) nebo pregestační (8,6 %) diabetes mellitus. Zvýšená rezistence inzulinu může přispět k rozvoji onemocnění parodontálních tkání [17].
V našem souboru se neprokázala souvislost mezi výskytem parodontálních chobotů a předčasným narozením dítěte. Z celkového počtu 52 žen (11, 38 a 3 ve skupinách A, B, C) kterým se narodilo dítě s nízkou porodní hmotností, byly parodontální choboty při vyšetření zjištěny pouze u deseti žen. Souvislost mezi špatným stavem parodontu a těhotenskými nebo porodními komplikacemi obdobně nepotvrdili finští autoři, kteří [12] studovali retrospektivně stav orálního zdraví u 207 žen. Obdobně Davenport a kol. [1] vyšetřili stav orálního zdraví u 236 matek, které předčasně porodily, a u 507 matek s řádným termínem porodu a vztah mezi parodontálním onemocněním a narozením dítěte s nízkou porodní váhou nezjistili.
Lze předpokládat, že předčasný porod a narození dítěte s nízkou porodní hmotností budou ovlivňovat i jiné faktory. Kromě gynekologických obtíží se může uplatnit vyšší věk těhotných žen, výživa, životní styl (zejména stres, alkohol, kouření a užívání drog), případně i jiné socioekonomické faktory [2]. Přesto je nutné věnovat těhotným ženám z hlediska stomatologické péče zvýšenou pozornost. Kromě vyšetření a sanace chrupu by měl zubní lékař těhotné ženy informovat i o významu ústní hygieny a o riziku, které přináší přítomnost bakteriálních patogenů v zubním plaku [11]. Předčasný porod a narození dítěte s nízkou porodní váhou představuje nejen závažný veřejně zdravotní problém, ale je velkou zátěží pro matku a často i celou rodinu.
Závěr
Naše studie nepotvrdila vliv výskytu parodontálních chobotů na předčasné narození dítěte. Přesto však ukázala horší stav parodontu u žen s rizikovým průběhem těhotenství, a tím i nutnost věnovat ženám s rizikovým průběhem těhotenství větší pozornost.
Studie byla podpořena grantem IGA MZČR NT 14336.
MUDr. Hana Hecová, Ph.D.
Stomatogická klinika LFUK a FN
Alej Svobody 80
304 60 Plzeň
e-mail: hecova@fnplzen.cz
Zdroje
1. Davenport, E. S., Williams, C. E. C. S., Sterna, J. A. C.: Maternal periodontal disease and preterm low birthweight: Case-control study. J. Dent. Res., roč. 81, 2002, č. 5, s. 313–318.
2. Durand, R., Gunselman, E. l., Hodges, J. S., Di Angelis, A. J., Michalowicz, B. S.: A pilot study of the association between cariogenic oral bacteria and preterm birth. Oral Dis., roč. 15, 2009, č. 6, s. 400–406.
3. Hecová, H., Broukal, Z., Merglová, V., Stehlíková, J., Chaloupka, P.: Stav parodontu u těhotných žen. Čes. Stomat., roč. 113, 2013, č. 2, s. 33–41.
4. Hecová, H., Merglová, V., Stehlíková, J., Chaloupka, P.: Výskyt Streptococcus mutans a stav orálního zdraví u těhotných žen. Čes. Stomat., roč. 112, 2012, č. 1, s. 6–14.
5. Jaklová, H., Nováková, K.: Streptococcus mutans v ústní dutině a kazivost chrupu. Prakt. zub. lék., roč. 58, 2010, č. 5, s. 65–67.
6. Jeffcoat, M. K., Geurs, N. C., Reddy M. S., Cliver, S. P., Goldenberg, R. L., Hauth, J. C.: Periodontal infection and preterm birth: results of a prospective study. J. Am. Dent. Assoc., roč. 132, 2001, č. 7, s. 875–880.
7. Kilian, J., a kol.: Prevence ve stomatologii. 2. vyd., Praha, Galén, 1999.
8. Lopez, N. J., Smith, P. C., Gutierrez, J.: Higher risk of preterm birth and low birth weight in women with periodontal disease. J. Dent. Res., roč. 81, 2002, č. 1, s. 58–63.
9. Lopez, N. J., Smith, P. C., Gutierrez, J.: Periodontal therapy may reduce the risk of preterm low birth weight in women with periodontal disease: A randomized controlled trial. J. Periodontol., roč. 73, 2002, č. 8, s. 911–924.
10. Madianos, P. N., Lieff, S., Murthqa, A. P.: Maternal periodontitis and prematurity. Part II. maternal infection and fetal exposure. Ann. Periodontol., roč. 6, 2001, č. 1, s. 175–182.
11. Merglová, V.: Prenatální prevence zubního kazu. Prakt. Gyn., roč. 12, 2008, č. 3, s. 150–153.
12. Meurman, J. H., Furuholm, J., Kaaja, R., Rintamaki, H., Tikkanen, U.: Oral health in woman with pregnancy and delivery complications. Clin. Oral Investig., roč. 10, 2006, č. 2, s. 96–101.
13. Mühlemann, H. R., Son, S.: Gingical sulcus bleeding – a leading symptom in initial gingivitis. Helv. Odontol. Acta, roč. 15, 1971, č. 2, s. 107–113.
14. Offenbacher, S., Katz, V., Fertik, G., Collins, J., Boyd, D., Maynor, G., McKaig, R., Beck, J.: Periodontal infections as a possible risk factor for preterm low birth weight. J. Periodontol., roč. 67, 1996, č. 10, s. 1103–1113.
15. Russell, S. L., Ickovics, J. R., Yaffee, R. A.: Parity and untreated dental caries in US women. J. Dent. Res., roč. 89, 2010, s. 1091–1096.
16. Větr, M., Kudela, M., Dzvinčuk, P., Kilián, T., Prášilová, J., Procházka, M.: Infekce v etiologii předčasného porodu (výsledky studie CIPRACT). Prakt. Gyn., 2003, č. 3, s. 8–12.
17. Xiong, X., Elkind-Hirsch, K. E.,Vastardis, S., Delarosa, R. L., Pridjian, G., Buekens, P.: Periodontal disease is associated with gestational diabetes mellitus: A case-control study. J. Periodontol., roč. 80, 2009, č. 11, s. 1742–1749.
Štítky
Chirurgie maxilofaciální Ortodoncie Stomatologie
Článek DEN VÝZKUMNÝCH PRACÍ 2014
Článek vyšel v časopiseČeská stomatologie / Praktické zubní lékařství
Nejčtenější tento týden
2015 Číslo 4- Horní limit denní dávky vitaminu D: Jaké množství je ještě bezpečné?
- Orální lichen planus v kostce: Jak v praxi na toto multifaktoriální onemocnění s různorodými symptomy?
- Význam ústní sprchy pro čištění mezizubních prostor
- MIH – komplexní problém s nutností komplexního přístupu
- Benzydamin v léčbě zánětů v dutině ústní
-
Všechny články tohoto čísla
- Longitudinální studie zaměřená na oseointegraci implantátů a změnu kvality života u adolescentních pacientů
- DEN VÝZKUMNÝCH PRACÍ 2014
- K šedesátinám prof. MUDr. Taťjany Dostálové, DrSc., MBA
- Špatný stav chrupu u těhotných žen jako rizikový faktor předčasného porodu
- Genová variabilita v imunoregulačních faktorech u pacientů s chronickou parodontitidou a diabetes mellitus
- Faktory ovlivňující protrudování dolních řezáků při expanzní terapii fixním aparátem
- Česká stomatologie / Praktické zubní lékařství
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Faktory ovlivňující protrudování dolních řezáků při expanzní terapii fixním aparátem
- K šedesátinám prof. MUDr. Taťjany Dostálové, DrSc., MBA
- Špatný stav chrupu u těhotných žen jako rizikový faktor předčasného porodu
- Longitudinální studie zaměřená na oseointegraci implantátů a změnu kvality života u adolescentních pacientů
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



