-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
RETROSPEKTIVNÍ ANALÝZA PŘÍTOMNOSTI CHOROIDÁLNÍ NEOVASKULARIZACE METODOU OPTICKÉ KOHERENČNÍ TOMOGRAFICKÉ ANGIOGRAFIE PŘI LÉČBĚ CHRONICKÉ CENTRÁLNÍ SERÓZNÍ CHORIORETINOPATIE POMOCÍ FOTODYNAMICKÉ TERAPIE
Autoři: K. Myslík Manethová 1,2; J. Ernest 1
Působiště autorů: Oční klinika, Ústřední vojenská nemocnice – Vojenská fakultní, nemocnice v Praze 1; Oční oddělení, Fakultní Thomayerova nemocnice 2
Vyšlo v časopise: Čes. a slov. Oftal., 77, 2021, No. 3, p. 122-131
Kategorie: Původní práce
doi: https://doi.org/10.31348/2021/14Souhrn
Cíl: Analýza přítomnosti choroidální neovaskularizace (CNV) pomocí optické koherenční tomografické angiografie (OCTA) u očí léčených fotodynamickou terapií v redukovaném dávkovacím režimu (HD-PDT, poloviční dávka verteporfinu) pro chronickou formu centrální serózní chorioretinopatie (cCSC).
Metodika a soubor: Retrospektivní zhodnocení OCTA nálezů 54 očí 52 pacientů léčených pro cCSC pomocí HD-PDT. Vyšetření OCTA bylo provedeno na přístroji Angioplex Zeiss Cirrus 5000 (Carl Zeiss Meditec, Dublin, CA, USA) 1 rok po provedení HD-PDT k verifikaci změn typických pro cCSC. Analýzou výsledků tohoto vyšetření jsme hodnotili zejména přítomnost či nepřítomnost konkomitující CNV a korelaci přítomné CNV s průměrnou výslednou nejlépe korigovanou zrakovou ostrostí (NKZO).
Výsledky: Analyzovali jsme OCTA nálezy 54 očí (52 pacientů), u nichž jsme v případě 19 očí prokázali přítomnost konkomitující CNV (35,2 %). Prokázaná CNV se v 82 % vyskytovala pod undulující hyperreflexivní linií RPE. U očí s výskytem CNV byla průměrná NKZO (72 písmen ETDRS) statisticky signifikantně nižší než u pacientů bez CNV (82,7 písmen ETDRS) (p = 0,0179).
Závěr: V našem retrospektivním hodnocení souboru pacientů, kteří podstoupili HD-PDT pro cCSC, jsme 1 rok po léčbě prokázali pomocí OCTA přítomnou CNV v 35,2 %. Domníváme se, že přítomná CNV typu I je spíše komplikací samotného chronického onemocnění než nežádoucím účinkem HD-PDT.
Klíčová slova:
chronická centrální serózní chorioretinopatie – half-dose fotodynamická terapie – optická koherenční tomografická angiografie – Choroidální neovaskularizace
ÚVOD
Centrální serózní chorioretinopatie (CSC) je onemocnění zadního segmentu oka charakterizované serózním odloučením neuroretiny, které může být doprovázeno ablací retinálního pigmentového epitelu (RPE) [1]. Průběh onemocnění může mít různý charakter: akutní, rekurentní, chronický [2]. CSC nejčastěji postihuje mladší muže, ale můžeme ji diagnostikovat i u starších pacientů obou pohlaví. Fotodynamická terapie v redukovaném dávkovacím režimu se jeví jako účinná a bezpečná metoda léčby chronické formy centrální serózní chorioretinopatie (cCSC) [3,4,5]. Mezi hlavní diagnostické nástroje patří optická koherenční tomografie (OCT), fluorescenční angiografie (FAG) a indocyaninová angiografie (ICG). Nález na fluorescenční angiografii vykazuje typický průsak; v případě akutní formy CSC má FAG nejčastěji obraz fokálního průsaku skrz porušený RPE (typu „smokestacks“ nebo „inkblot“), chronická stádia jsou typická spíše širokými ložisky hyperfluorescence, často charakteru difuzní retinální pigmentové epitelopatie (DRPE) [1,6]. ICG vyšetření obvykle odhalí dilataci a zvýšenou permeabilitu choroidálního řečiště s mnohočetnými difuzními ložisky hyperfluorescence [7]. OCT, zvláště „enhanced-deep imaging (EDI), znázorňuje přítomnost subretinální tekutiny, charakter odloučení RPE a zvýšenou tloušťku choroidey [8]. CSC může být komplikována vznikem CNV [9]. CNV patří mezi hlavní příčiny poklesu zrakových funkcí u pacientů s CSC [10]. Bohužel však tato komplikace je právě u CSC velmi obtížně detekovatelná běžnými vyšetřeními (OCT, FAG i ICG). Navíc má zejména cCSC a okultní typ CNV na FAG i OCT mnoho společných znaků. Optická koherenční tomografická angiografie (OCTA) je moderní, rychlá, neinvazivní metoda s vysokou rozlišovací schopností, která se jeví jako ideální doplňková vyšetřovací technika u pacientů s CSC. Podstatou OCTA je detekce změn v krevním průtoku retinálního a choroidálního řečiště (v jinak statickém oku) bez nutnosti užití kontrastní látky [11]. Snímky OCTA lze studovat izolovanou segmentací v různých vaskulárních vrstvách, což umožňuje podrobnou analýzu vaskulární struktury bez zkreslení v důsledku sycení nebo úniku barviva [12,13]. Z recentních klinických studií vyplývá, že ačkoliv při standardních vyšetřeních pomocí OCT/FAG/ICG není CNV zcela prokazatelná, může být u CSC odhalena právě díky této zcela nové revoluční diagnostické metodě [12,14]. Cílem této práce je analýza OCTA nálezů, provedených 1 rok po fotodynamické terapii s poloviční dávkou verteporfinu (HD-PDT) u pacientů léčených pro cCSC.
Hlavním cílem této práce je retrospektivní analýza přítomnosti CNV pomocí OCTA u 52 pacientů (54 očí) léčených na Oční klinice 1. lékařské fakulty Univerzity Karlovy a Ústřední vojenské nemocnice – Vojenské fakultní nemocnice Praha v letech 2014–2018 pro cCSC pomocí HD-PDT.
MATERIÁL A METODIKA
HD-PDT (Visudyne; Novartis AG, Bülach, Switzerland, dávka 3 mg/m2) byla indikována jako primární léčba u symptomatických chronických forem CSC trvajících déle než 3 měsíce, u kterých nedošlo ke spontánní resorpci subretinální tekutiny (SRT) či po nedostatečném efektu konzervativní terapie. OCTA vyšetření bylo zhotoveno 12 měsíců po provedení HD-PDT a bylo součástí výstupního vyšetření na konci sledovací doby u pacientů, kteří ošetření pomocí HD-PDT pro cCSC podstoupili.
Všichni pacienti před provedením redukované HD-PDT splňovali tato vstupní kritéria: pacient starší 18 let; na OCT přítomná SRT nebo ablace RPE po dobu minimálně 3 měsíců; přítomnost aktivní hyperfluorescence na FAG typická pro cCSC; přítomnost choroidální cévní hyperpermeability a abnormálně dilatovaných choroidálních cév na ICG. A zároveň před provedením HD-PDT nebyla přítomna tato vylučující kritéria: známky CNV na vstupních zobrazovacích metodách; známky jiné patologie makuly (věkem podmíněná makulární degenerace, angioid streaks, polypoidální choroidální vaskulopatie, patologická myopie, tilted disk apod.); netransparentní optická media znemožňující kvalitní provedení všech vyšetření; předchozí provedení PDT, laserové ošetření nebo intravitreální aplikace anti-VEGF 3 měsíce před provedením HD-PDT.
Před provedením HD-PDT byla provedena následující vyšetření: NKZO na ETDRS optotypech, změření nitrooční tenze, provedeno vyšetření na štěrbinové lampě a biomikroskopie, vyšetření pomocí přístroje HRA+OCT Spectralis (Heidelberg Engineering, Heidelberg, Germany): SD-OCT protokol – šířka skenu 20 ° x 20 °, 49 horizontálních lineárních volumových skenů o vysokém stupni rozlišení centrovaných na foveu, FAG/ICG protokol – 30° snímky zaměřené na makulární krajinu o vysokém stupni rozlišení. Na základě těchto vyšetření byla potvrzena cCSC definovaná jako difuzní oblast hyperfluorescence v makulární krajině se serózním odloučením RPE a/nebo neuroepitelu nebo jako ložisko průsaku lokalizované v oblasti do 500 µm od centra fovey kontraindikované k ložiskové laserové fotokoagulaci, u něhož nedošlo ke spontánní resorpci SRT. Pacienti byli následně indikováni k provedení HD-PDT, které jsme provedli nejpozději do 30 dnů od vstupních vyšetření. Pacienti byli poté sledováni a vyšetřeni 1., 3., 6., 12. měsíc od provedení HD-PDT. Na konci sledovacího období (12 měsíců po HD-PDT) byla provedena tato vyšetření: kontrolní vyšetření NKZO, nitrooční tenze a předního i zadního segmentu oka (biomikroskopicky), OCT vyšetření ve formátu “follow-up” a navíc vyšetření pomocí OCTA. OCTA skeny makuly velikosti 3 x 3 mm byly provedeny na přístroji Angioplex Zeiss Cirrus 5000 (Carl Zeiss Meditec, Inc., Dublin, OH, USA) k verifikaci změn typických pro cCSC. K zisku dobře hodnotitelných snímků byly do hodnocení zařazeny pouze kvalitní OCTA vyšetření se sílou signálu 7 z 10. Na OCTA snímcích 2 nezávislí hodnotitelé (KM, JE) analyzovali abnormální průtok retinochoroidálním řečištěm, charakter retinálních vrstev a přítomnost či nepřítomnost konkomitující CNV. Dále jsme provedli statistickou korelaci přítomné CNV s průměrnou výslednou NKZO na konci sledovacího období. Pacienti byli hodnoceni pomocí OCTA retrospektivně, protože v době iniciace klinického hodnocení jsme na našem pracovišti neměli přístroj k dispozici.
V retrospektivní analýze přítomnosti CNV metodou OCTA bylo hodnoceno 54 očí 52 pacientů (40 mužů, 12 žen) v průměrném věku 50,1 let (medián 49,5, rozmezí 30–75 let), kteří byli na Oční klinice 1. LF UK a ÚVN-VFN v Praze léčení pomocí HD-PDT pro diagnózu cCSC. Pacienti byli k HD-PDT indikováni na základě vstupních vyšetření, při kterých byla stanovena diagnóza základního onemocnění cCSC s minimální délkou trvání 3 měsíce. Průměrná délka trvání onemocnění v době zahájení léčby byla 11,5 měsíců (rozmezí 3–120 měsíců). Na základě vstupního OCT/FAG/ICG vyšetření jsme bodový zdroj průsaku zjistili u 6 očí (11,1 %), difuzní ložiska hyperfluorescence u 48 očí (88,9 %) a v žádném případě jsme vstupními vyšetřeními neprokázali přítomnost CNV. Průměrná hodnota vstupní NKZO před léčbou činila 68,91 ±10,5 písmen ETDRS optotypů (medián 71; v intervalu od 35 do 85 písmen ETDRS) a průměrná hodnota vstupní CRT byla 385,6 ±118,5 µm (medián 367,5 µm; v rozmezí od 245 µm do 1000 µm). Tabulka1.
Tab. 1. Demografická charakteristika souboru, přehled parametrů 54 očí s chronickou centrální serózní chorioretinopatií léčených fotodynamickou terapií s poloviční dávkou verteporfinu před a 12 měsíců po léčbě, OCT a OCTA analýza snímků 12 měsíců po léčbě 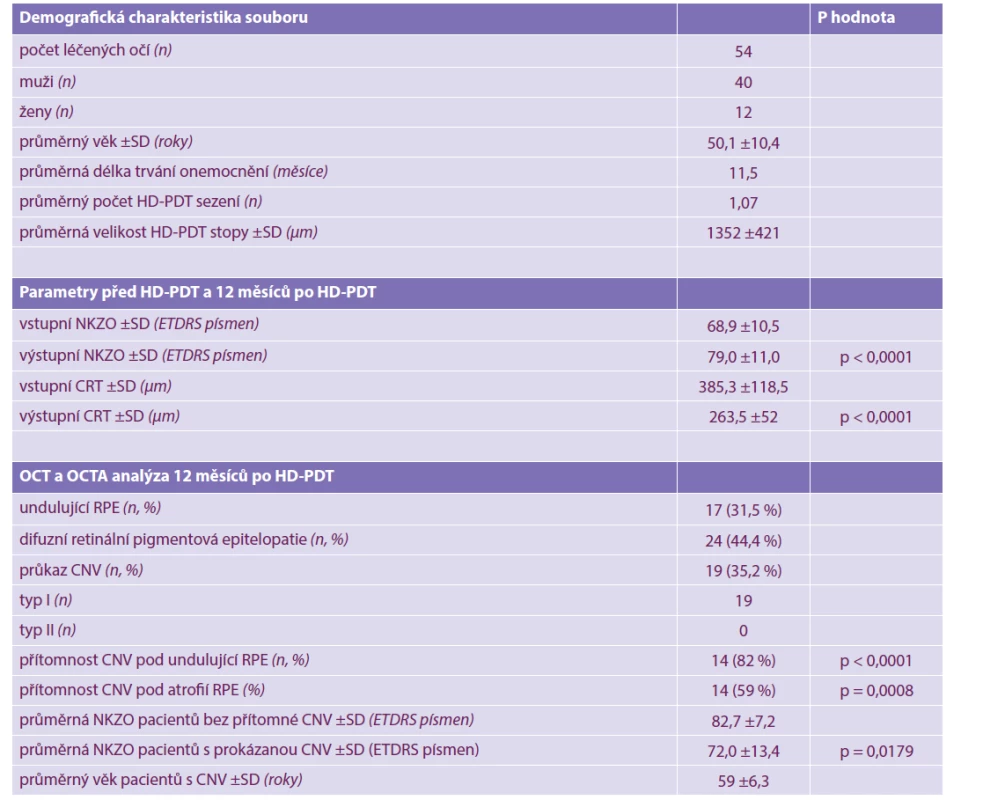
SD – standard deviation (směrodatná odchylka), HD-PDT – fotodynamická terapie s poloviční dávkou verteporfinu, NKZO – nejlépe korigovaná zraková ostrost, CRT – centrální retinální tloušťka, OCT – optická koherenční tomografie, OCTA – optická koherenční tomografická angiografie, CNV – choroidální neovaskularizace, RPE – retinální pigmentový epitel, ETDRS – Early Treatment Diabetic Retinopathy Study Statistická analýza dat
Pro porovnání výskytu CNV u očí se známkami undulujícího RPE a známkami atrofie RPE byl použit chí-kvadrát test závislosti v kontingenční tabulce. Pro porovnání rozdílů naměřených hodnot NKZO (v 12M) ve skupinách daných přítomností a nepřítomností CNV byl použit neparametrický t-test. Neparametrické testy byly vybrány z důvodu porušení předpokladu normality. Pro statistické testování byla zvolena oboustranná alternativní hypotéza a vybrána 5% hladina významnosti. Uvedené P hodnoty byly upraveny Benjamini-Hochbergovou korekcí pro vícečetné testování.
VÝSLEDKY
Do našeho hodnocení bylo zařazeno 54 očí 52 pacientů, u nichž byla na základě komplexního vyšetření stanovena diagnóza cCSC (Obrázek 1 A,B a 2 A,B). Vývoj nejlépe korigované zrakové ostrosti a změna centrální retinální tloušťky tohoto souboru pacientů byly předmětem již v minulosti publikované práce [4]. Dosáhli jsme zlepšení průměrné NKZO ze vstupní hodnoty 68,9 ±10,5 písmen ETDRS (medián 71, rozmezí 35–85) na hodnotu 79 ±11 písmen ETDRS (medián 82, rozmezí 38–93) na konci sledovacího období. Jednalo se o statisticky signifikantní zlepšení NKZO (p < 0,0001). Analogicky došlo ke snížení průměrné vstupní hodnoty CRT z 385,3 ±118,5 µm (medián 367,5 µm; rozmezí od 245 µm do 1000 µm) na hodnotu 263,5 ±52 µm (medián 258,5 µm; rozmezí 162–404 µm) na konci sledovacího období. Pokles CRT 12 měsíců po léčbě byl taktéž statisticky signifikantní (p < 0,0001).
Obr. 1. Multimodální zobrazení chronické formy centrální serózní chorioretinopatie u 52leté pacientky s extrafoveolárními ložisky (HRA-OCT Spectralis Heidelberg): (A) simultánní snímek fluorescenční a indocyaninové angiografie zobrazující časnou arteriovenózní fázi s výraznou dilatací choroidálních cév extrafoveolárně (žluté šipky) a perifoveolárně (modrá šipka); je patrné difuzní narušení choriokapilaris v centrální oblasti, snímek zároveň neprokazuje přítomnost choroidální neovaskularizace. (B) simultánní snímek fluorescenční a indocyaninové angiografie znázorňující pozdní venózní fázi angiogramu s vyznačenými ložisky difuzní hyperfluorescence zejména na indocyaninovém zobrazení (žluté šipky) a vyznačenou stopou pro redukovanou fotodynamickou terapii v místě difuzního aktivního ložiska (fialový kruh) 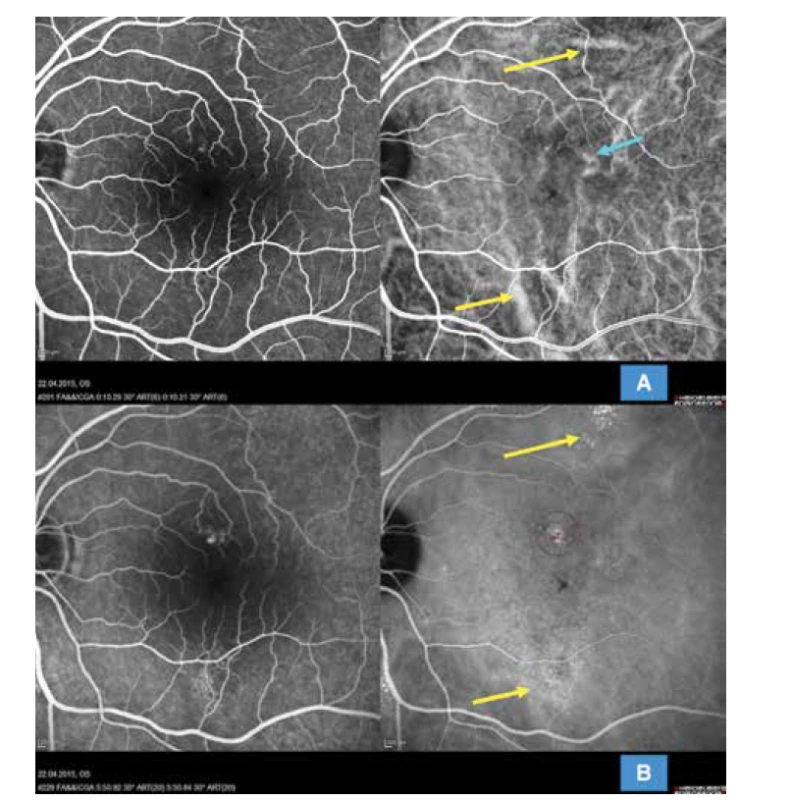
Obr. 2. Optická koherenční tomografie téže pacientky (HRA-OCT Spectralis Heidelberg): (A) znázorňuje transfoveolární lineární sken prokazující vysoké serózní odloučení neuroretiny s již dystroficky změněnými fotoreceptory (avšak poměrně dobře zachované jednotlivé retinální vrstvy). (B) zobrazuje transretinální lineární sken aktivním prosakujícím ložiskem undulujího retinálního pigmentového epitelu s mírnou exsudativní aktivitou před provedením redukované fotodynamické terapie. (C) snímek 1 rok po provedení redukované fotodynamické terapie prokazuje kompletní vstřebání subretinální tekutiny, obnovení zóny interdigitací a zřetelného pravidelného retinálního pigmentového epitelu subfoveolárně a (D) v místě původního aktivního ložiska přetrvává nepravidelný undulující retinální pigmentový list bez známek aktivity 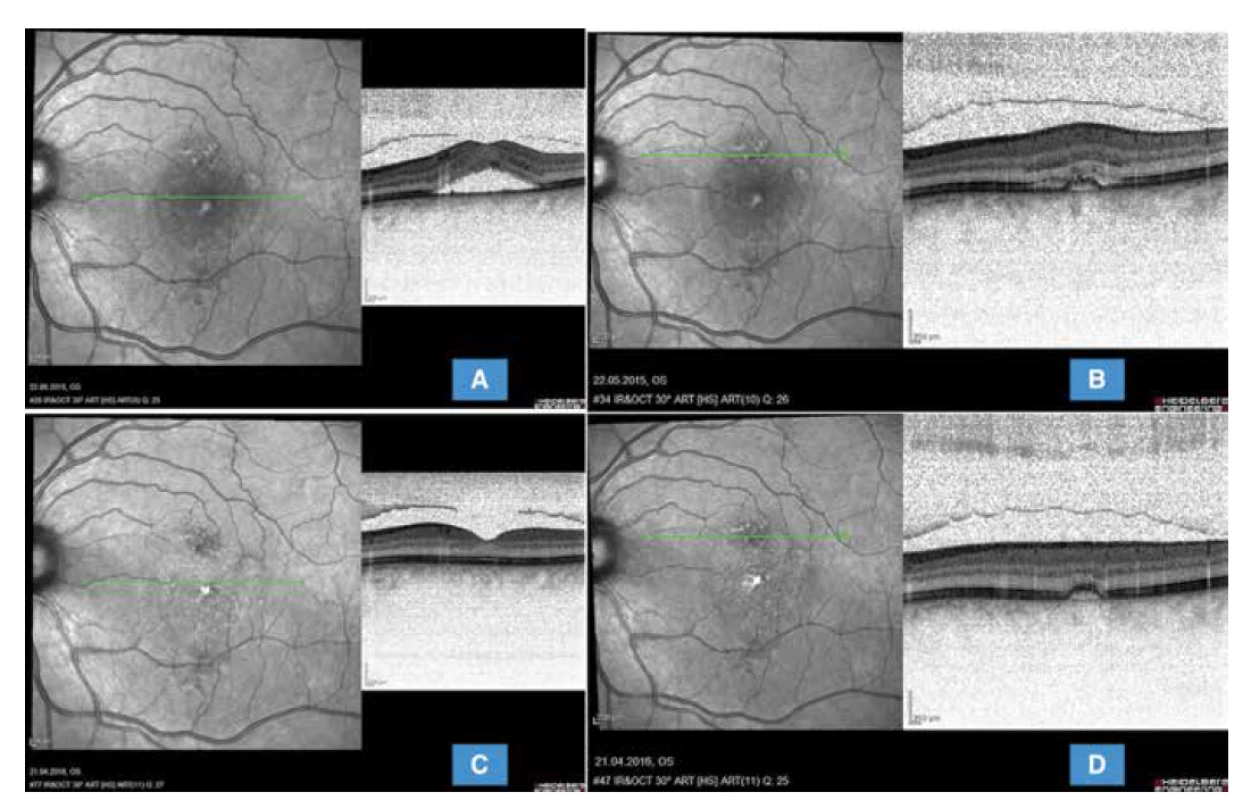
Průměrný počet HD-PDT sezení tohoto souboru byl 1,07 (rozmezí 1–2). Průměr velikosti použité laserové stopy byl 1352 µm (v intervalu od 800 µm do 2800 µm). Ozáření jednou stopou jsme provedli u 45 očí (83,3 %), u zbylých 9 očí (16,7 %) jsme ozářili vícečetná aktivní ložiska 2 laserovými stopami v jednom sezení. U 43 očí (79,6 %) jsme dosáhli úplného vstřebání SRT po samostatném provedení HD-PDT (Obrázek 2 C,D). Inkompletní resorpci SRT jsme zaznamenali u zbylých 11 očí (20,4 %), u nichž byla s odstupem času zvolena aditivní léčba, konkrétně aplikace anti-VEGF látky do sklivcového prostoru v 7 případech, u 1 oka bylo HD-PDT zopakováno s odstupem 3 a více měsíců a ve 3 případech byl zvolen přístup kombinovaný, tedy opakování HD-PDT s odstupem 3 a více měsíců i aplikace anti-VEGF do sklivce. Na konci sledovacího období jsme uspokojivého výsledku bez exsudativní aktivity dosáhli u 49 očí (90,7 %).
Z našeho souboru 54 očí s cCSC léčených pomocí HD-PDT jsme ve 2 případech odhalili vznik komplikující CNV do jednoho měsíce od provedení zákroku v místě ozáření CSC léze, jejíž aktivitu jsme angiograficky prokázali při vstupním vyšetření. Tyto 2 případy hodnotíme jako komplikaci léčby. V obou případech se jednalo o subfoveolární, respektive juxtafoveolární drobnou (avšak vysoce aktivní) CNV typu II (dle starší nomenklatury označovaná jako klasická CNV). Pacienti s rozvinutou sekundární CNV byli zaléčeni anti-VEGF léčbou (aflibercept); v jednom případě došlo k anatomické úpravě prakticky ad integrum s regresí celé klasické porce neovaskulárního komplexu, v druhém případě vznikla drobná klidná fibrovaskulární jizva juxtafoveolárně.
Výsledky OCTA vyšetření
Na konci sledovacího období, tedy 12 měsíců od provedení HD-PDT, jsme vyšetřili všech 54 očí pomocí OCTA přístroje. Oba nezávislí hodnotitelé se shodli na průkazu konkomitující CNV u 19 očí (35,2 %). Věkový průměr pacientů s prokázanou CNV činil 59 let (rozmezí 45–75).
Subanalýzou charakteru retinálních vrstev na B-skenech OCT a jejich korelaci vůči přítomnosti CNV znázorněné na OCTA jako abnormální průtok v jednotlivých retinochoroidálních vrstvách jsme dospěli k následujícím závěrům:
- korelace výskytu CNV u očí se známkami undulujícího hyperreflexivního RPE (Obrázek 3): u pacientů s nálezem undulující hyperreflexivní RPE linie se CNV vyskytuje ve velmi vysoké míře (82 %) v porovnání s pacienty, u nichž nebyla na OCT snímcích undulující RPE pozorována (14 %). Tento rozdíl je statisticky významný (p < 0,0001).
Obr. 3. Optická koherenční tomografická angiografie stejné pacientky 1 rok po provedené redukované fotodynamické terapii (Angioplex Zeiss Cirrus 5000, Carl Zeiss Meditec): v místě původního aktivního ložiska pod undulujícím retinálním pigmentovým epitelem v zóně choriokapilaris je jasně zřetelná inaktivní choroidální neovaskularizace (žlutá šipka) 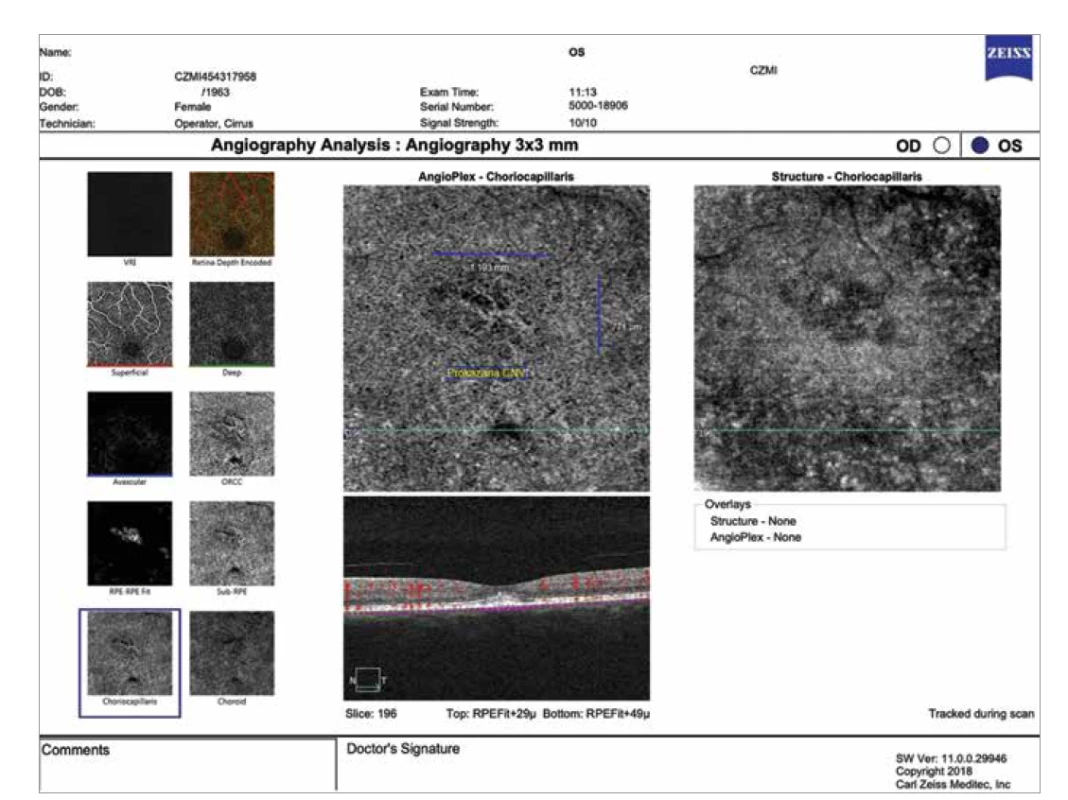
- korelace výskytu CNV u očí se známkami atrofie RPE: u pacientů s atrofií RPE se CNV vyskytuje ve vysoké míře (59 %) v porovnání s pacienty bez atrofie RPE (11 %). Tento rozdíl je statisticky významný (p = 0,0008).
- korelace přítomné CNV na průměrnou výslednou NKZO: u pacientů s výskytem CNV je průměrná NKZO na konci sledovacího období 72 písmen ETDRS; tato hodnota je statisticky významně nižší (p = 0,0179) než u pacientů bez CNV, u nichž je průměrná NKZO na konci sledovacího období 82,7 písmen ETDRS (Graf 1).
Graf 1. Krabicový graf zachycující rozdíl hodnot nejlépe korigované zrakové ostrosti u pacientů bez prokázané choroidální neovaskularizace a pacientů, u nichž byla pomocí optické koherenční tomografické angiografie přítomnost choroidální neovaskularizace prokázána
NKZO – nejlépe korigovaná zraková ostrost, CNV – choroidální neovaskularizace
DISKUZE
Chronická forma CSC je spojována s perzistující subretinální exsudací, progresivními ireverzibilními změnami sítnice a tomu odpovídajícím trvalým zhoršením centrální zrakové ostrosti. Chronická či rekurentní CSC může být vleklým onemocněním a v důsledku dlouhodobě přetrvávající separace neuroretiny vede k funkčním změnám doprovázeným dysfunkcí buněk RPE, subretinálními exsudáty a fibrózou [15], cystoidní makulární degenerací [16], komplikující CNV [12,17]. Přesná příčina vzniku CSC zůstává i nadále nejasná. Předpokládá se, že abnormální choroidální cévy hrají klíčovou roli v patogenezi tohoto onemocnění [18,19]. Zvýšená tloušťka choroidey, patrná na EDI-OCT [8], a zvýšená choroidální permeabilita, demonstrovaná na ICG, přivedla řadu autorů k domněnce, že léčba cílená právě na tato ložiska patologicky změněných choroidálních cév může být v terapii CSC efektivní [20,21]. I přes přesvědčivé výsledky mnohých prospektivních klinických studií neexistuje v současné době zlatý standard léčby tohoto onemocnění. Liší se i názory odborníků na rychlost zahájení léčby, její radikalitu a volbu nejvhodnějšího léčebného postupu. Je otázkou diskuze, zda by léčba měla být zahájena dříve než za 3 měsíce, kdy vyčkáváme na spontánní zhojení. Výsledky naší práce ukazují vysoké procento komplikací onemocnění, především přítomnost CNV, ať už z primárních či sekundárních příčin. Předpokládáme, že včasné zahájení léčby dokáže těmto komplikacím zabránit s vyšší mírou efektu.
Fotodynamická terapie ve standardním dávkovacím režimu byla prvotní metodou volby v léčbě cCSC; ačkoliv anatomické i funkční výsledky jsou uspokojivé v mnoha mezinárodních publikacích [21,22,23], užití konvenční PDT může vést k častějšímu výskytu komplikací – atrofie RPE, hypoperfuze choriokapilaris, časná hypoxie chorioretinální tkáně a vznik sekundární CNV [22]. Někteří autoři se domnívají, že užití PDT v šetrnějším režimu (reduced-dose, reduced-fluence či jejich vzájemná kombinace, rPDT) vede k podobným anatomickým i funkčním výsledkům, avšak s lepším bezpečnostním profilem a minimem zmiňovaných nežádoucích účinků [24,25,26]. Princip účinku rPDT pak shledávají spíše v remodelaci choroidálního řečiště s redukcí průsaku choroidálních cév než v jejich okluzi [27].
Fotodynamická terapie však může mít potenciální vedlejší účinky jako jsou RPE atrofie, trhlina RPE, sub-RPE hemoragie, choroidální ischemie nebo sekundární CNV [22,27,28]. Většina pacientů, u kterých byly tyto komplikace popisovány, byla léčena PDT ve standardním dávkovacím režimu [29]. Vzhledem ke skutečnosti, že anatomické i funkční výsledky jsou mezi standardní a HD-PDT srovnatelné, zdá se, že HD-PDT je metodou bezpečnější [25,30]. Fujita a kol. nepozorovali u žádného z 204 léčených očí pomocí HD-PDT komplikující CNV [25], podobně jako Karakus a kol., kteří stejnou metodou léčili 27 očí [31]. Na rozdíl od těchto autorů popisuje Tseng vznik komplikující CNV v souvislosti s HD-PDT u 2 z 56 očí (3,6 %) [32]. V naší studii došlo rovněž u 2 očí (3,7 %) k rozvoji zřetelně prokázané komplikující CNV do 1 měsíce od provedení léčby, v obou případech se jednalo o CNV typu II (tedy drobná klasická CNV) v místě ozáření PDT stopou. Rozvoj sekundární CNV u cCSC byl popisován zejména v souvislosti se standardní PDT nebo laserovou fotokoagulací, CNV však může být komplikací samotné cCSC [2,22,33]. Za předpokladu, že do naší studie byli zařazeni pouze pacienti, u nichž vstupní vyšetření (OCT/FAG/ICG) neprokázala přítomnost CNV, považujeme vznik CNV do 1 měsíce od provedení HD-PDT v našem souboru pacientů za komplikaci této léčby. Další skutečností, která nás o tomto přesvědčuje, je fakt, že CNV vznikající na podkladě dlouhotrvající cCSC bývá zpravidla typ I neovaskularizace, tedy okultní CNV [12].
Asociace CNV a cCSC je v posledních letech ústředním tématem mnoha klinických hodnocení. CNV se může vyvinout na podkladě rekurentní či chronické CSC – chronická alterace Bruchovy membrány a RPE jsou hlavní příčiny vzniku CNV. Až do roku 2015 byla publikovaná incidence CNV u cCSC ve 2–9 %, přičemž více než 80 % CNV se vyskytovalo u osob starších 50 let [10,33]. Až doposud byla diagnostika CNV při CSC obtížná z důvodu doprovodných klinických příznaků (ablace RPE, subretinální nebo intraretinální tekutina, denzní RPE změny, atrofie RPE) způsobujících zastínění nebo window efekt při standardních vyšetřeních FAG/ICG/OCT [12,30]. Recentní pokrok v multimodálním zobrazení, zejména revoluční technice OCT angiografii (OCTA), nám usnadňuje identifikaci CNV typu I ležící nad ložisky výrazně ztluštělé choroidey (patrnými na EDI-OCT) a ložisky zvýšené permeability choroidálního řečiště (patrnými na ICG) [9]. Bonini-Filho deklaroval vysokou sensitivitu a 100% záchyt CNV pomocí OCTA [12]. Autoři, kteří pro průkaz CNV při cCSC použili OCTA, identifikovali přítomnost komplikující CNV s mnohem vyšší frekvencí než při použití standardních metod vyšetření [13,34,35]. Costanzo prokázal pomocí OCTA sekundární CNV při cCSC u 8 z 32 očí (24,2 %) [34]. Quaranta-El Maftouhi dokonce identifikoval přítomnou CNV u 58 % pacientů s cCSC, u nichž byla na OCTA jasně zřetelná chorioneovaskulární síť, ačkoliv na FAG ani ICG nebyly známky CNV patrné [13].
Na základě nových poznatků jsme se rozhodli retrospektivně zhodnotit pomocí OCTA náš soubor 54 očí léčených pro cCSC metodou HD-PDT na konci sledovacího období (12 měsíců po léčbě). U 19 z 54 očí (35,2 %) se 2 nezávislí pozorovatelé shodli na přítomnosti abnormální choroidální cévní pleteně s odlišným průtokem, která jevila známky CNV typu I. Přitom 82 % takto prokázaných abnormálních choroidálních cév leželo pod hyperreflexivní undulující vrstvou RPE. Nepravidelný undulující hyperreflexivní RPE u CSC se i v dosud dostupné literatuře považuje za vysoce rizikový pro průkaz pod ním ležící CNV typu I [14,36]. Interpretace nálezu abnormálních choroidálních cév jako CNV by však měla být u CSC provedena s velkou obezřetností, protože onemocnění samo o sobě je charakterizováno změnami choroidálních cév. Domníváme se, že nepravidelný vzorec choroidálních cév a patologická choroidální vaskulatura mohou odpovídat jak abnormálně dilatovaným cévám, tak CNV. Z našeho souboru pacientů byla exaktně patrná choroidální bohatě se větvící a anastomozující vaskulární síť právě u 19 pacientů, u těchto pak byl nález hodnocen jako CNV typu I. Přítomnost CNV je negativním prognostickým faktorem pro finální funkční výsledek léčby [23]. I v našem souboru měli pacienti s prokázanou CNV signifikantně nižší NKZO na konci sledovacího období.
Otázkou však nadále zůstává, zdali CNV u těchto pacientů vznikla dlouhotrvajícím onemocněním nebo jako komplikace provedené léčby HD-PDT. Costanzo ve své práci porovnával přítomnost sekundární CNV u treatment-naivních pacientů a pacientů již léčených; mezi těmito skupinami nezaznamenal signifikantní rozdíl týkající se průkazu CNV [34]. Rabiolo se zabýval funkčně-strukturálními změnami před a po léčbě HF-PDT demonstrovanými pomocí multimodálních zobrazovacích technik. Velmi překvapivě nebyla po HF-PDT na OCTA zaznamenána žádná signifikantní změna na úrovni choriokapilaris, Sattlerovy ani Hallerovy vrstvy [37]. Tyto výsledky naznačují, že v porovnání se standardní PDT je šetrné provedení PDT účinné, aniž by docházelo k významnému poškození choroidální vaskulární architektury a riziku následné polaserové hypoxie. Proto se domníváme, že i v případě našich 19 pacientů je přítomná CNV spíše komplikací samotného chronického onemocnění než nežádoucím účinkem léčby. Výjimkou jsou výše uvedené 2 případy, u kterých CNV typu II vznikla v přímé souvislosti (do 1 měsíce) s HD-PDT. Ovšem i u těchto dvou očí byla na konci sledovacího období, po kompletním zklidnění nálezu bez exsudativní aktivity, prokázána širší léze CNV typu I, na jejímž podkladě zřejmě vznikla komplikující CNV typu II bezprostředně po HD-PDT. Domníváme se proto, že průkaz CNV na podkladě CSC se stává zvlášť důležitý před plánovanou léčbou pomocí PDT s ohledem na skutečnost, že PDT může potenciálně iniciovat hypoxii a tím i větší expresi VEGF působků a aktivovat tak klinicky dosud němou neovaskularizaci. Přítomnost sekundární CNV na podkladě CSC tak může vést ke změně léčebné strategie. V našem souboru pacientů byla u 10 očí kvůli neuspokojivému efektu samostatné HD-PDT aplikována anti-VEGF látka intravitreálně s pozitivním anatomickým i funkčním efektem. Zpětným hodnocením OCTA nálezů těchto očí jsme v 8 případech z 10 (80 %) prokázali přítomnost CNV typu I, což koresponduje s výsledky Pichiho [36].
CSC sama o sobě není spojována s vyšší hladinou VEGF ve sklivci a účinek anti-VEGF preparátů u CSC bez přítomné CNV nebyl vesměs prokázán [38]. Situace však může být odlišná u komplikovaných případů sekundární CNV jako komplikace dlouhotrvající CSC. Předchozí klinické studie prokázaly anatomický i funkční efekt bevacizumabu, ranibizumabu a afliberceptu v léčbě CNV asociované s CSC [39,40,41]. Data dokazující účinnost a bezpečnost kombinované léčby PDT a anti-VEGF jsou velmi omezená. Asahi demonstroval pozitivní výsledky kombinované terapie HD-PDT + aflibercept u pacientů nereagujících na konvenční léčbu (laserfotokoagulace, monoterapie PDT, monoterapie anti-VEGF). Větší úspěch zaznamenal především u očí s komplikující CNV [42].
Za výhody našeho hodnocení považujeme kompletní roční sledovací dobu u všech pacientů, statisticky hodnotitelná data, poměrně velký konzistentní soubor pacientů léčených a sledovaných 1 examinátorem. Limitujícími faktory této práce je retrospektivní hodnocení, vyšetření pomocí OCTA až na konci sledovacího období a absence kontrolní skupiny.
ZÁVĚR
V našem retrospektivním hodnocení souboru pacientů s cCSC jsme 1 rok po provedení redukované PDT prokázali pomocí angio-OCT přítomnost CNV ve 35,2 % případů. Pacienti s prokázanou CNV zachycenou na OCTA měli na konci sledovacího období horší funkční výsledky než pacienti, u nichž CNV nebyla na OCTA prokázána.
OCTA vyšetření je velmi slibnou vyšetřovací modalitou u pacientů s CSC. OCTA vyšetření spolehlivě detekuje přítomnou CNV, velmi často lokalizovanou pod nepravidelným hyperreflexivním undulujícím RPE. U pacientů s cCSC považujeme OCTA na základě dostupné literatury i naší dosavadní klinické zkušenosti za standardní vyšetření, které by, společně s vyšetřením OCT, FAG a ICG, vždy mělo předcházet terapeutické rozvaze.
Autoři práce prohlašují, že vznik i téma odborného sdělení a jeho zveřejnění není ve střetu zájmů a není podpořeno žádnou farmaceutickou firmou. Práce nebyla zadána jinému časopisu ani jinde otištěna, s výjimkou kongresových abstrakt či doporučených postupů.
Prezentace: Léčba chronické centrální serózní chorioretinopatie pomocí fotodynamické terapie – strukturální prognostické faktory (Manethová K., Ernest J., Hrevuš M., Románek J.), XIX. Kongres ČVRS, 29.–30.11.2019, Mikulov.
MUDr. Kateřina Myslík Manethová, FEBO
Fakultní Thomayerova nemocnice
Vídeňská 800
140 00 Praha 4 – Krč
E-mail: katerina.manethova@ftn.cz
Do redakce doručeno dne: 18. 1. 2021
Přijato k publikaci dne: 8. 3. 2021
Zdroje
1. Maumenee AE. Macular diseases: clinical manifestations. Trans Am Acad Ophthalmol Otolaryngol. 1965;69 : 605-613.
2. Daruich A, Matet A, Dirani A, et al. Central serous chorioretinopathy: recent findings and new physiopathology hypothesis. Prog Retin Eye Res. 2015;48 : 82-118.
3. Lai TY, Chan WM, Li H, Lai RY, Liu DT, Lam DS. Safety enhanced photodynamic therapy with half dose verteporfin for chronic central serous chorioretinopathy: a short term pilot study. Br J Ophthalmol. 2006;90 : 869-874.
4. Manethová K, Ernest J, Hrevuš M, Jirásková N. Assessment of the efficacy of photodynamic therapy in patients with chronic central serous chorioretinopathy. Cesk Slov Oftalmol. 2020;75(6):298-308. doi:10.31348/2019/62
5. Nicoló M, Eandi CM, Alovisi C, et al. Half-fluence versus half-dose photodynamic therapy in chronic central serous chorioretinopathy. Am J Ophthalmol. 2014;157(5):1033-1037.
6. Gass JDM. Pathogenesis of disciform detachment of the neuroepithelium. Am J Ophthalmol. 1967;63(3):Suppl:1-139.
7. Uyama M, Matsunaga T, Matsubara I, Fukushima I, Takahashi K, Nishimura T. Indocyanine green angiography and pathophysiology of multifocal posterior pigment epitheliopathy. Retina. 1999;19(1):12-21.
8. Imamura Y, Fujiwara T, Margolis R, Spaide RF. Enhanced depth imaging optical coherence tomography of the choroid in central serous chorioretinopathy. Retina, 2009;29(10):1469-1473.
9. Fung AT, Yannuzzi LA, Freund KB. Type 1 (sub-retinal pigment epithelial) neovascularization in central serous chorioretinopathy masquerading as neovascular age-related macular degeneration. Retina. 2012;32(9):1829-1837.
10. Loo RH, Scott IU, Flynn HW Jr, et al. Factors associated with reduced visual acuity during long-term follow-up of patients with idiopathic central serous chorioretinopathy. Retina. 2002;22(1):19-24.
11. Spaide RF, Klancnik JM, Cooney MJ. Retinal vascular layers imaged by fluorescein angiography and optical coherence tomography angiography. JAMA Ophthalmol. 2015;133(1):45-50.
12. Bonini Filho MA, de Carlo TE, Ferrara D, et al. Association of Choroidal Neovascularization and Central Serous Chorioretinopathy With Optical Coherence Tomography Angiography. JAMA Ophthalmol. 2015;133(8):899-906.
13. Quaranta-El Maftouhi M, El Maftouhi A, Eandi CM. Chronic central serous chorioretinopathy imaged by optical coherence tomographic angiography. Am J Ophthalmol. 2015;160(3):581-587.
14. Bousquet E, Bonnin S, Mrejen S, Krivosic V, Tadayoni R, Gaudric A. Optical Coherence Tomography Angiography of Flat Irregular Pigment Epithelium Detachment in Chronic Central Serous Chorioretinopathy. Retina. 2018;38(3):629-638.
15. Ie D, Yannuzzi LA, Spaide RF, Rabb MF, Blair NP, Daily MJ. Subretinal exudative deposits in central serous chorioretinopathy. Br J Ophthalmol. 1993;77(6):349-353.
16. Iida T, Yannuzzi LA, Spaide RF, Borodoker N, Carvalho CA, Negrao S. Cystoid macular degeneration in chronic central serous chorioretinopathy. Retina. 2003;23(1):1-7.
17. Manayath GJ, Shah VS, Saravanan VR, Narendran V. Polypoidal choroidal vasculopathy associated with central serous chorioretinopathy: Pachychoroid Spectrum of Diseases. Retina. 2018;38(6):1195-1204.
18. Nicholson B, Noble J, Forooghian F, Meyerle C. Central serous chorioretinopathy: update on pathophysiology and treatment. Surv Ophthalmol. 2013;58(2):103-126.
19. Prunte C, Flammer J. Choroidal capillary and venous congestion in central serous chorioretinopathy. Am J Ophthalmol. 1996;121(1):26-34.
20. Maruko I, Iida T, Sekiryu T, Saito M. Morphologic changes in the outer layer of the detached retina in rhegmatogenous retinal detachment and central serous chorioretinopathy. Am J Ophthalmol. 2009;147(3):489-494.e1.
21. Yannuzzi LA, Slakter JS, Gross NE, et al. Indocyanine green angiography-guided photodynamic therapy for treatment of chronic central serous chorioretinopathy: a pilot study. Retina. 2003;23(3):288-298.
22. Cardillo Piccolino F, Eandi CM, Ventre L, Rigault de la Longrais RC, Grignolo FM. Photodynamic therapy for chronic central serous chorioretinopathy. Retina. 2003;23(6):752-763.
23. Moon JW, Yu HG, Kim TW, Kim HC, Chung H. Prognostic factors related to photodynamic therapy for central serous chorioretinopathy. Graefes Arch Clin Exp Ophthalmol. 2009;247(10):1315-1323.
24. Alkin Z, Perente I, Ozkaya A, et al. Comparison of efficacy between low-fluence and half-dose verteporfin photodynamic therapy for chronic central serous chorioretinopathy. Clin Ophthalmol. 2014;5(8):685-690.
25. Fujita K, Imamura Y, Shinoda K, et al. One-year outcomes with half-dose verteporfin photodynamic therapy for chronic central serous chorioretinopathy. Ophthalmology. 2015;122(3):555-561.
26. Kim YK, Ryoo NK, Woo SJ, Park KH. Comparison of visual and anatomical outcomes of half-fluence and half-dose photodynamic therapy in eyes with chronic central serous chorioretinopathy. Graefes Arch Clin Exp Ophthalmol. 2015;253(12):2063-2073.
27. Chan WM, Lam DS, Lai TY, Tam BS, Liu DT, Chan CK. Choroidal vascular remodelling in central serous chorioretinopathy after indocyanine green guided photodynamic therapy with verteporfin: a novel treatment at the primary disease level. Br J Ophthalmol. 2003;87(12):1453-1458.
28. Colucciello M. Choroidal neovascularization complicating photodynamic therapy for central serous retinopathy. Retina. 2006;26(2):239-242.
29. Lim JI, Glassman AR, Aiello LP, Chakravarthy U, Flaxel CJ, Spaide RF. Collaborative retrospective macula society study of photodynamic therapy for chronic central serous chorioretinopathy. Ophthalmology. 2014;121(5):1073-1078.
30. Dansingani KK, Balaratnasingam C, Klufas MA, Sarraf D, Freund KB Optical Coherence Tomography Angiography of Shallow Irregular Pigment Epithelial Detachments In Pachychoroid Spectrum Disease. Am J Ophthalmol. 2015;160(6):1243-1254.e2.
31. Karakus SH, Basarir B, Pinarci EY, Kirandi EU, Demirok A. Long-term results of half-dose photodynamic therapy for chronic central serous chorioretinopathy with contrast sensitivity changes. Eye (Lond). 2013;27(5):612-620.
32. Tseng CC, Chen SN. Long-term efficacy of half-dose photodynamic therapy on chronic central serous chorioretinopathy. Br J Ophthalmol. 2015;99(8):1070-1077.
33. Spaide RF, Campeas L, Haas A, et al. Central serous chorioretinopathy in younger and older adults. Ophthalmology. 1996;103(12):2070-2079.
34. Costanzo E, Cohen SY, Miere A, et al. Optical Coherence Tomography Angiography in Central Serous Chorioretinopathy. J Ophthalmol. 2015;2015 : 134783. doi:10.1155/2015/134783
35. Teussink MM, Breukink MB, van Grinsven MJ, et al. OCT Angiography Compared to Fluorescein and Indocyanine Green Angiography in Chronic Central Serous Chorioretinopathy. Invest Ophthalmol Vis Sci. 2015;56(9):5229-5237.
36. Pichi F, Morara M, Veronese C, Ciardella AP. The overlapping spectrum of flat irregular pigment epithelial detachment investigated by optical coherence tomography angiography. Int Ophthalmol. 2018;38(3):975-983.
37. Rabiolo A, Zucchiatti I, Marchese A, et al. Multimodal retinal imaging in central serous chorioretinopathy treated with oral eplerenone or photodynamic therapy. Eye (Lond). 2018;32(1):55-66.
38. Lim JW, Kim MU, Shin MC. Aqueous humor and plasma levels of vascular endothelial growth factor and interleukin-8 in patients with central serous chorioretinopathy. Retina. 2010;30(9):1465-1471.
39. Broadhead GK, Chang A. Intravitreal aflibercept for choroidal neovascularisation complicating chronic central serous chorioretinopathy. Graefes Arch Clin Exp Ophthalmol. 2015;253(6):979-981.
40. Chan WM, Lai TY, Liu DT, Lam DS. Intravitreal bevacizumab (avastin) for choroidal neovascularization secondary to central serous chorioretinopathy, secondary to punctate inner choroidopathy, or of idiopathic origin. Am J Ophthalmol. 2007;143(6):977-983.
41. Konstantinidis L, Mantel I, Zografos L, Ambresin A. Intravitreal ranibizumab in the treatment of choroidal neovascularization associated with idiopathic central serous chorioretinopathy. Eur J Ophthalmol. 2010;20(5):955-958.
42. Asahi MG, Chon AT, Gallemore E, Gallemore RP. Photodynamic therapy combined with antivascular endothelial growth factor treatment for recalcitrant chronic central serous chorioretinopathy. Clin Ophthalmol. 2017;11 : 2051-2056.
Štítky
Oftalmologie
Článek SYNDROM SUCHÉHO OKA. PŘEHLED
Článek vyšel v časopiseČeská a slovenská oftalmologie
Nejčtenější tento týden
- Stillova choroba: vzácné a závažné systémové onemocnění
- Familiární středomořská horečka
- Diagnostický algoritmus při podezření na syndrom periodické horečky
- Možnosti využití přípravku Desodrop v terapii a prevenci oftalmologických onemocnění
- Selektivní laserová trabekuloplastika nesnižuje nitroční tlak více než argonová laserová trabekuloplastika
-
Všechny články tohoto čísla
- SYNDROM SUCHÉHO OKA. PŘEHLED
- RETROSPEKTIVNÍ ANALÝZA PŘÍTOMNOSTI CHOROIDÁLNÍ NEOVASKULARIZACE METODOU OPTICKÉ KOHERENČNÍ TOMOGRAFICKÉ ANGIOGRAFIE PŘI LÉČBĚ CHRONICKÉ CENTRÁLNÍ SERÓZNÍ CHORIORETINOPATIE POMOCÍ FOTODYNAMICKÉ TERAPIE
- OCT ANGIOGRAFIE A DOPPLEROVSKÁ SONOGRAFIE U HYPERTENZNÍCH GLAUKOMŮ
- CYKLOKRYOKOAGULÁCIA U SEKUNDÁRNYCH NEOVASKULÁRNYCH GLAUKÓMOV A NAŠE VÝSLEDKY
- NEUROTIZACE ROHOVKY U TĚŽKÉ FORMY NEUROTROFICKÉ KERATOPATIE. KAZUISTIKA
-
SKOTÓMY V ZORNOM POLI AKO PRVÝ PRÍZNAK INTRAKRANIÁLNEJ EXPANZIE.
KAZUISTIKA -
Čestná plaketa T. R. Niederlanda udelená
prof. MUDr. Andrejovi Černákovi, DrSc., FEBO,
pri príležitosti životného jubilea
- Česká a slovenská oftalmologie
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- SYNDROM SUCHÉHO OKA. PŘEHLED
-
SKOTÓMY V ZORNOM POLI AKO PRVÝ PRÍZNAK INTRAKRANIÁLNEJ EXPANZIE.
KAZUISTIKA - NEUROTIZACE ROHOVKY U TĚŽKÉ FORMY NEUROTROFICKÉ KERATOPATIE. KAZUISTIKA
- CYKLOKRYOKOAGULÁCIA U SEKUNDÁRNYCH NEOVASKULÁRNYCH GLAUKÓMOV A NAŠE VÝSLEDKY
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání




