-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
Léčba keratokonu metodou akcelerovaného cross-linkingu
Autoři: V. Veliká; P. Rozsíval; N. Jirásková; F. Raiskup
Působiště autorů: Oční klinika LFUK a FN, Hradec Králové, přednostka prof. MUDr. Naďa Jirásková, Ph. D., FEBO
Vyšlo v časopise: Čes. a slov. Oftal., 73, 2017, No. 4, p. 134-139
Kategorie: Původní práce
Souhrn
Práce se zabývá léčbou progredujícího keratokonu metodou akcelerovaného corneal cross-linkingu (ACXL). Obsahuje vyhodnocení souboru pacientů, kteří podstoupili tuto terapii na Oční klinice Fakultní nemocnice Hradec Králové v letech 2012–2013. Byly sledovány tyto parametry: nekorigovaná zraková ostrost (NZO), nejlépe korigovaná zraková ostrost (NKZO), hodnota keratometrie rohovky v nejplošším (K1) a nejstrmějším (K2) meridiánu, hodnota zakřivení rohovky na apexu keratokonu (Kmax), hodnota rohovkového astigmatismu a pachymetrie rohovky. Předoperační data byla porovnána s výsledky získanými za 6 měsíců, 1, 2 a 3 roky po operačním zákroku. Výsledky byly statisticky zpracovány neparametrickým Wilcoxonovým testem. Ve sledovaném souboru pacientů jsme zaznamenali statisticky významné snížení keratometrických hodnot (K2) a současně statisticky významné snížení hodnot tloušťky rohovky. Ostatní sledované parametry zůstaly nezměněny.
Klíčová slova:
keratokonus, ektázie, akcelerovaný corneal cross-linkingÚVOD
Keratokonus je nejčastější formou ektatického onemocnění rohovky. Projevuje se progresivním ztenčováním a kónickým vyklenováním rohovky. Následkem tohoto procesu dochází ke snížení zrakové ostrosti způsobené vznikem nepravidelného astigmatismu a v pokročilém stadiu jizvením rohovky (4). Etiopatogeneze keratokonu je multifaktoriální. Současný výzkum na úrovni molekulární genetiky podává celou řadu důkazů o vlivu genetických faktorů na rozvoj tohoto onemocnění (5, 15).
CXL je druh fotodynamické terapie, při které vznikají nové chemické vazby mezi kolagenními vlákny předního stromatu rohovky, které umožňují zpevnění rohovky a obnovení její biochemické a biomechanické stability (23). Dosud je tzv. standardní metoda (Drážďanský protokol) obecně uznávaná vzhledem k počtu publikovaných prací prokazujících účinnost a bezpečnost i v dlouhodobém sledování (14). Drážďanský protokol zahrnuje následující postup. Po odstranění epitelu rohovky se jako fotosenzibilizátor používá 0,1% roztok riboflavinu, který je aplikován na rohovku každé 2 minuty po dobu 30 minut. Plocha o průměru 8,0 mm v centrální části rohovky je poté ozářena UVA zářením o vlnové délce 370 nm a intenzitě 3 mW/cm2 po dobu 30 minut. Snahu o vylepšení konvenční procedury CXL vyvolala myšlenka možnosti snížení trvání procedury při zachování stejné celkové energie záření jako při konvenční terapii a zlepšení komfortu pacienta v průběhu zákroku (12).
Jednou ze zkoumaných metod je akcelerovaný CXL (ACXL). Bunsen-Roscoe zákon fotochemické reciprocity říká, že stejného fotochemického efektu zachováním konstantní celkové energie dosáhneme s nižším iradiačním intervalem při aplikaci zvýšené intenzity záření. Komerčně dostupné přístroje tedy dosahují zrychleného zesíťování během několika minut zvýšením UVA energie a zkrácení doby expozice při zachování stejné celkové energie. Hodnocením výsledků léčby progresívního keratokonu pomocí metody akcelerovaného cross-linkingu se zabývá tato práce.
SOUBOR
Soubor tvořilo 24 očí 21 pacientů, kteří podstoupili ACXL na Oční klinice Fakultní nemocnice Hradec Králové v letech 2012–2013. Jednalo se o 13 mužů a 8 žen. Průměrný věk byl 33 let (18–47 let). Předoperační data byla porovnána s výsledky získanými za 6 měsíců, 1, 2 a 3 roky po operačním zákroku.
Při vstupním vyšetření bylo provedeno vyšetření, které zahrnovalo: odebrání anamnézy, vyšetření nekorigované a nejlépe korigované zrakové ostrosti na dálku a do blízka, změření nitroočního tlaku (bezkontaktní tonometr, NIDEK NT-530), vyšetření refrakce (autorefraktometr, NIDEK AR 31OA), biomikroskopie, topografie rohovky a pachymetrie (Pentacam, Oculus, Inc.). K zákroku CXL jsme indikovali pacienty, kteří splňovali indikační kritérium progrese keratokonu: zvýšení hodnoty maximální keratometrie (Kmax) v apexu keratokonu o 1D a více za rok. Soubor obsahoval 6 pacientů s předoperační tloušťkou rohovky 400–450 µm včetně epitelu. U těchto pacientů jsme použili k sycení rohovky hypotonický roztok riboflavinu.
Vyřazovací kritéria byla: jizvení v centrální části rohovky, pachymetrie méně než 400 µm včetně epitelu, věk <15 let a >50 let, oční herpetická infekce nebo infekce herpes viry v anamnéze, diabetes mellitus a těhotenství. Podmínkou výběru pacientů byla důsledná pravidelnost kontrol po zákroku CXL.
Sledované parametry:
- NZO - nekorigovaná zraková ostrost.
- NKZO - nejlépe korigovaná zraková ostrost.
- Rohovkový astigmatismus.
- K1 - průměrná keratometrie přední plochy rohovky v nejplošším meridiánu(sagitální zobrazení).
- K2 - průměrná keratometrie přední plochy rohovky v nejstrmějším meridiánu(sagitální zobrazení).
- Kmax - hodnota zakřivení přední plochy rohovky v apexu keratokonu (sagitální zobrazení).
- Pachymetrie (nejtenčí místo rohovky).
Průběh zákroku, pooperační péče
Zákrok byl prováděn ambulantně za sterilních podmínek na operačním sále. Třicet minut před výkonem byly pacientovi podány léky proti bolesti a zklidňující léky. Po aplikaci lokální anestézie (Benoxi 0,4% gtt, Unimed Pharma, Slovensko) jsme nasadili rozvěrač víček a provedli manuální abrazi epitelu rohovky o průměru 9,0 mm. Jako fotosenzibilizátor jsme použili 0,1% roztok riboflavinu, který jsme aplikovali na rohovku každé 2 minuty po dobu 30 minut (MEDIO CROSS® isotonic 3,0 ml: the standard solution for CXL, Avedro Inc., USA). V případě tloušťky rohovky 400–450 µm včetně epitelu jsme aplikovali hypotonický roztok riboflavinu (MEDIO CROSS® hypotonic 3,0 ml, Avedro Inc., USA).
Plocha o průměru 8,0 mm v centrální části rohovky byla poté ozářena UVA zářením o vlnové délce 370 nm a intenzitě 9mW/cm2 (přístroj UV-X 2000, AccuTech Medical Technologies Inc., Kanada). Průběh ozáření rohovky nasycené riboflavinem UVA zářením ukazuje obr. 1. Během desetiminutového ozařování jsme na rohovku dále aplikovali riboflavin ve formě kapek, a to každých 5 minut (dle doporučení výrobce). Pacient fixoval centrální světelnou diodu sondy. V průběhu výkonu byl pacient pod nepřetržitou kontrolou centrace ozařovacího svazku záření.
Obr. 1. Průběh ozáření rohovky nasycené riboflavinem UVA zářením 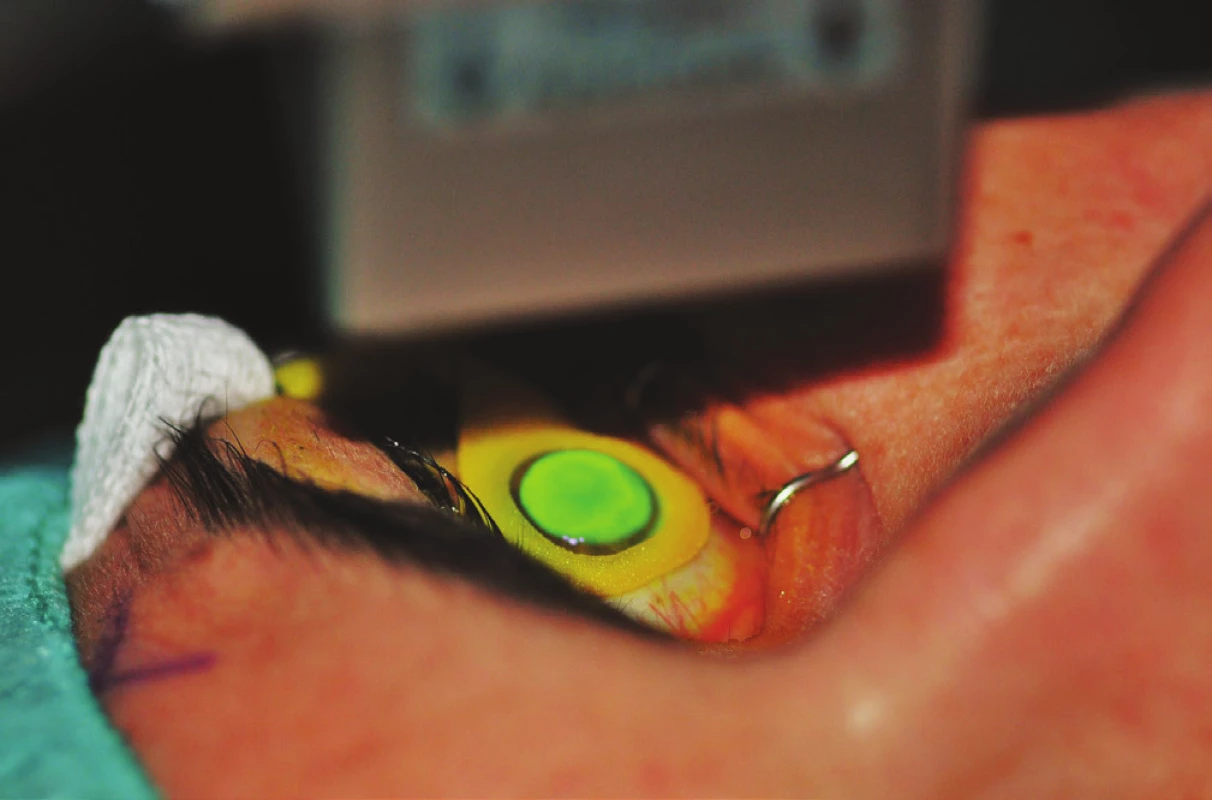
Pooperačně pacient obdržel antibiotika ve formě kapek (Gentamicin 0,3% gtt, Polfa) s poučením aplikace do spojivkového vaku každé 2 hodiny mimo noční spánek celkem 5 dní a epitelizancia (Solcoseryl gel) 5x denně. Oko bylo kryto obvazem po dobu 4 dnů. Pacienta jsme poučili o pooperační bolestivosti a pooperačním dráždění. První kontrola proběhla 4. pooperační den. Po reepitelizaci rohovky, nejčastěji 6. pooperační den, jsme nasadili lokálně kortikoidy (Flucon gtt, Alcon, Novartis company) s četností aplikace 4x denně po dobu 3 týdnů. Další kontrolu jsme provedli za 1 měsíc po operaci. V případě uspokojivého hojení, bez známek vzniku jizvení, jsme pacienta poučili o dalším postupu léčby, která spočívala v aplikaci kortikoidů 3x denně 2 týdny, 2x denně 2 týdny a 1x denně 2 týdny do spojivkového vaku. Další kontrola byla stanovena za 3 měsíce, 6 měsíců, 1 rok a každý následující rok od operace. Sledované parametry byly vyhodnoceny za 6, 12, 24 a 36 měsíců po operačním zákroku.
Statistické zpracování
Ke statistickému zpracování jsme použili neparametrický Wilcoxonův test, neboť analyzované veličiny se neřídí normálním rozdělením. Hodnocení statistické významnosti bylo hodnoceno na hladině významnosti 0,05.
VÝSLEDKY
Průměrná NZO byla před operací 0,37 ± 0,31 (decimální hodnoty), 6 měsíců po operaci došlo k mírnému nesignifikantnímu zhoršení na hodnotu 0,32 ± 0,28. Na konci sledovacího období se hodnota NZO zlepšila ve srovnání s předoperační hodnotou na 0,38 ± 0,3. Tato změna hodnot nebyla statisticky signifikantní. Průměrná NZO (brýlová korekce) byla předoperačně 0,51 ± 0,27; 3 roky po operaci se průměrná hodnota NKZO zlepšila na 0,57 ± 0,26. Změna hodnoty ale nebyla statisticky významná. Na konci sledovacího období tedy nedošlo ke statisticky významné změně nekorigované ani nejlépe korigované zrakové ostrosti ve srovnání s předoperační hodnotou, jak ukazuje graf 1.
Graf 1. Vývoj nekorigované a nejlépe korigované zrakové ostrosti v průběhu sledování vysvětlivky: NZO: nekorigovaná zraková ostrost, NKZO: nejlépe korigovaná zraková ostrost 
Astigmatismus rohovky klesl z průměrné předoperační hodnoty 3,96 ± 2,38 D na hodnotu 3,65 ± 1,64 D na konci sledovacího období. Pokles hodnoty však rovněž nebyl statisticky významný. Vývoj hodnot rohovkového astigmatismu v čase ukazuje graf 2.
Graf 2. Průměrné hodnoty rohovkového astigmatismu 
Průměrné hodnoty zakřivení v místě nejploššího a nejstrmějšího meridiánu byly před operací: K1 : 44,74 ± 3,82 D; K2 : 48,84 ± 3,98 D. 3 roky po operaci parametry dosahovaly hodnot: K1 : 44,75 ± 3,26 D; K2 : 48,40 ± 3,80 D. Na konci sledovacího období jsme zaznamenali statisticky významné snížení hodnoty K2 v porovnání s předoperační hodnotou. Průměrná předoperační hodnota maximálního zakřivení rohovky byla Kmax: 54,70 ± 5,45 D; po operaci dosahovala hodnot Kmax: 54,70 ± 5,53 D. V průběhu sledování nedošlo ke statisticky významné změně hodnoty Kmax na apexu keratokonu. Vývoj keratometrických hodnot rohovky v průběhu sledování zachycuje graf 3.
Graf 3. Průměrné hodnoty keratometrie v průběhu sledování vysvětlivky: K1 – průměrná keratometrie přední plochy rohovky v nejplošším meridiánu (sagitální zobrazení) K2 – průměrná keratometrie přední plochy rohovky v nejstrmějším meridiánu (sagitální zobrazení) Kmax – hodnota zakřivení přední plochy rohovky v apexu keratokonu (sagitální zobrazení) 
Průměrná hodnota pachymetrie v nejtenčím místě rohovky byla předoperačně 473,3 ± 30,95 μm. Za 3 roky po operaci se statisticky významně snížila tloušťka rohovky na průměrnou hodnotu 463,3 ± 31,46 μm. Hodnoty tloušťky rohovky ukazuje graf 4.
Graf 4. Průměrné hodnoty pachymetrie v průběhu sledování 
DISKUSE
Výsledky studií léčby progredujícího keratokonu metodou CXL naznačují, že dochází nejen ke stabilizaci keratektázie, ale dokonce i zlepšení keratometrických parametrů a zrakové ostrosti (16, 26). Nejrozsáhlejší publikovanou sérii na toto téma zahrnuje práce drážďanských autorů. Tato retrospektivní studie sledovala 241 očí u 130 pacientů s diagnózou keratokonu po dobu až 6 let po provedení standardního CXL. Práce potvrdila statisticky významné zlepšení nejlépe korigované zrakové ostrosti, astigmatismu a maximální hodnoty zakřivení rohovky Kmax (17).
Experimentální studie používající zvířecí i lidské rohovky prokazují srovnatelné zvýšení pevnosti rohovky po standardním a akcelerovaném CXL (2, 22). Zároveň jsou však dostupné publikace, které dokazují snížení biomechanického účinku za použití akcelerovaného CXL v porovnání se standardním protokolem. CXL je fotooxidativní reakce vyžadující kyslík během formace kovalentních vazeb. Nedostatečný efekt zrychleného CXL je zde vysvětlován nedostatečným množstvím kyslíku způsobeným nedostatečnou intrastromální difuzní kapacitou kyslíku, zvýšenou spotřebu kyslíku při vyšší intenzitě, kratším trvání záření a tím sníženou koncentraci kyslíkových radikálů (7, 18).
V souvislosti s výše uvedenými poznatky však mohou vyvstat spekulace o výsledcích experimentálních studií na enukleovaných zvířecích očích, které tedy nelze plně srovnávat s výsledky dosaženými in vivo u pacientů s keratokonem. Stejně tak průběh fotochemické reakce může být odlišný v normální rohovce a v rohovce s keratektázií (28).
Mezi základní prokazatelné účinky CXL patří zvýšení biomechanické pevnosti rohovky, zvýšení rigidity a biomechanické stability rohovky, zvýšení odolnosti k hydrataci, zvýšení průměru kolagenních lamel, zvýšení modulu pružnosti v čase, zvýšení odolnosti vůči enzymatické degradaci, snížení permeability rohovky a antimikrobiální účinky (11, 15, 24, 25, 29, 30, 31). V posledních letech se tedy objevují studie, které popisují efekt a výsledky ACXL v klinické praxi. Mezi hlavní sledované parametry patří zraková ostrost, keratometrické hodnoty, keratometrické indexy, biomechanické vlastnosti a tloušťka rohovky, hloubka demarkační linie, denzita keratocytů předního stromatu rohovky, výskyt haze a počet endotelových buněk.
V průběhu našeho sledování nedošlo ke statisticky významné změně nekorigované ani nejlépe korigované zrakové ostrosti ve srovnání s předoperační hodnotou. Ke zlepšení nebo stabilizaci NKZO došlo po třech letech sledování u 79,2 % očí. Astigmatismus rohovky klesl z průměrné předoperační hodnoty 3,96 ± 2,38 D na hodnotu 3,65 ± 1,64 D na konci sledovacího období. Pokles hodnoty však nebyl statisticky významný.
U pěti očí došlo ke zhoršení NKZO, z toho u tří očí vzniklo mírné jizvení rohovky a u dvou očí jsme zaznamenali progresi v hodnotě Kmax. Oči, u kterých jsme zaznamenali vznik jizvení rohovky po operaci, měly předoperačně hodnotu tloušťky rohovky v nejtenčím místě menší nebo rovnu 460 µm. U dvou jsme použili k sycení rohovky hypotonický roztok z důvodu tenké rohovky. Hodnota maximálního zakřivení rohovky byla předoperačně u těchto dvou očí 61 D, resp. 48,8 D. V obou případech došlo ke zlepšení tohoto parametru na hodnoty 60 D, resp. 48,3 D. K výrazné progresi hodnoty Kmax došlo v jednom případě, kdy na konci sledovacího období byla hodnota maximálního zakřivení rohovky v apexu keratokonu 58,4 D, oproti předoperační hodnotě 52 D. Tloušťka rohovky v apexu keratokonu byla předoperačně 494 µm, k sycení rohovky během operace byl tedy použit izotonický roztok riboflavinu. Tato výrazná změna v zakřivení rohovky znamenala pokles nejlépe korigované zrakové ostrosti z 0,2 na 0,15 (decimální hodnoty) bez subjektivního vnímání pacienta jako zhoršeného vidění. Stav lze vysvětlit na základě skutečnosti, že apex keratokonu nebyl lokalizován v ose vidění a tedy změna zakřivení v tomto místě neměla významný vliv na změnu pooperační zrakové ostrosti.
Statisticky významné změny hodnot zrakové ostrosti (NZO, NKZO) 1 rok po provedení zákroku neprokazuje ani studie Sadoughiho a kol. Tato práce porovnává konvenční metodu CXL (3 mW/cm², doba záření 30 minut) s akcelerovaným CXL (9 mW/cm², doba záření 10 minut) (20). Elbaz a spol. sledoval 16 očí 14 pacientů, kteří podstoupili akcelerovaný CXL (9 mW/cm², doba záření 10 minut) rok po operaci. Na konci sledovacího období prokazovala nekorigovaná zraková ostrost mírné zlepšení, nejlépe korigovaná zraková ostrost a keratometrické hodnoty byly stabilní (6). Kanellopoulos zjistil odlišný výsledek, a to signifikantní zlepšení zrakové ostrosti ve čtyřletém sledování. Zaznamenal zlepšení ZO, NKZO, astigmatismu a hodnota Kmax poklesla ze 49,5 D na 46,1 D. Autor použil akcelerovaný CXL (7mW/cm², doba záření 15 minut) s využitím odstranění epitelu technikou PTK (fototerapeutická keratektomie) (9). Dosažení výborného efektu léčby lze vysvětlit na základě současného odstranění Bowmannovy membrány během deepitelizace rohovky a tedy výskyt polymerizační reakce i v hlubších vrstvách sromatu.
Cílem CXL procedury je zabránění další progrese keratokonu a stabilizace ektázie. Primárním cílem metody není snížení refrakce oka. V případě plánované změny refrakce u keratokonu existuje několik způsobů, jak kombinovat techniku CXL s korekcí refrakce oka (10, 19, 21).
Dalším posuzovaným parametrem byly keratometrické hodnoty, které vypovídají o změně zakřivení rohovky po provedení zákroku. Na konci sledovacího období jsme zaznamenali statisticky významné snížení hodnoty K2 v porovnání s předoperační hodnotou. V průběhu sledování nedošlo ke statisticky významné změně hodnoty K1 ani Kmax. Vyhodnocení keratometrických hodnot v našem souboru prokázalo stabilizaci keratokonu následně po provedení akcelerovaného CXL ve tříletém sledování.
Průkaz stabilizačního efektu akcelerovaného a standardního CXL v krátkodobém sledování přináší řada studií. Práce autorů Ng a spol. prokázala statisticky významné zlepšení hodnot Kmax a NKZO ve skupině léčené metodou ACXL (9 mW/cm², doba ozáření 10 minut) i standardní metodou (3 mW/cm², doba záření 30 minut) (13). Demarkační linie byla však umístěna hlouběji u očí po provedení CXL standardní technikou. Hlubší demarkační linie znamená více nových kovalentních vazeb ve větší hloubce rohovky, větší objem zesíťovaného stromatu rohovky a tedy i její větší oploštění.
Skupina japonských autorů rovněž porovnávala efekt léčby progresivního keratokonu metodou akcelerovaného CXL (15 minut sycení / 3 minuty ozáření 30 mW/cm2) se standardním CXL (30 minut sycení / 30 minut ozáření 3 mW/cm2). Pooperačně nebyly zjištěny žádné statisticky významné rozdíly ve změnách nekorigované i nejlépe korigované zrakové ostrosti a v manifestním refrakčním sférickém ekvivalentu v obou skupinách. Rovněž v keratometrických hodnotách nebyly postoperačně zaznamenány žádné statisticky významné rozdíly (27).
Další větší srovnávací studie autorů Hashemian a spol. porovnávala změny morfologických parametrů a zrakové ostrosti obou metod. Zajímavým zjištěním bylo signifikantní snížení denzity keratocytů předního stromatu rohovky a subbazálního nervového plexu v obou skupinách jeden měsíc po operaci. V průběhu sledování autoři prokázali významně vyšší snížení těchto parametrů ve skupině standardního CXL. Na konci sledovacího období již ale nebyl signifikantní rozdíl v těchto parametrech v obou skupinách (8), ale tyto morfologické změny mohou být příčinou změny zakřivení rohovky a pachymetrických hodnot po operaci.
Průměrná hodnota pachymetrie v nejtenčím místě rohovky byla na konci sledovacího období statisticky významně nižší ve srovnání s předoperační hodnotou. Obdobné výsledky potvrzuje i odborná literatura (28). Hodnoty pachymetrie jsou odrazem změn ve stromatu rohovky na úrovni extracelulární i buněčné. Ztenčení rohovky po zákroku je doprovázeno excesivní apoptózou keratocytů stromatu rohovky až do hloubky 270–390 μm. Buněčná smrt keratocytů je nejvýraznější v předním stromatu rohovky. Buňky pod touto tzv. demarkační linií nejsou zářením nijak poškozeny. Repopulace začíná šest týdnů po CXL a je ukončena za šest měsíců po CXL. Předoperační množství keratocytů se však neobjevuje ani dva roky po operaci.
CXL je technicky jednoduchá a relativně bezpečná procedura. Abraze epitelu však může způsobit výraznou bolest a zhoršení vidění během prvních několika dnů po operaci až do doby, dokud se epitel kompletně neobnoví. V souvislosti s odstraněním epitelu byly v literatuře popsány infekční komplikace jako bakteriální keratitidy, herpes simplex infekce nebo akantamébová infekce rohovky. V našem souboru jsme nezaznamenali žádnou infekční komplikaci. Metoda CXL s sebou nese dále riziko vzniku haze, sterilních infiltrátů a vznik centrální stromální jizvy. Vysoká intenzita UVA záření může poškozovat subbazální nervový plexus a následkem toho narušit regulaci sodíkodraslíkové endoteliální pumpy (1). Byla prokázána i ztráta denzity a hexagonality endoteliálních buněk následně po akcelerovaném CXL (18 mW/cm2 na 5 min), největší změny byly zaznamenány 7. den po operaci, s návratností do původních hodnot za 6 měsíců (3). U pacientů ve sledovaném souboru jsme nezaznamenali žádnou vážnou pooperační komplikaci. Hlavní podíl na tom má přísné dodržení vstupních kritérií, léčebného protokolu a pooperační péče. Stejně důležitá je i důkladná edukace pacienta.
ZÁVĚR
Výsledky práce potvrzují, že akcelerovaný CXL je vedle standardního CXL další alternativou léčby keratokonu, a to i u hůře spolupracujících pacientů, která vede ke stabilizaci ektázie rohovky a ke stabilizaci nebo i zlepšení keratometrických hodnot rohovky. Tato technika má nízký výskyt komplikací a vedlejších nežádoucích účinků a zlepšuje časový komfort pacienta v průběhu zákroku. U pacientů po akcelerovaném corneal cross-linkingu bude nutné dlouhodobé sledování zmiňovaných parametrů i vzhledem k některými studiemi potvrzené méně hluboké demarkační linii a s tím související efekt zákroku.
Autoři práce prohlašují, že vznik i téma odborného sdělení a jeho zveřejnění není ve střetu zájmu a není podpořeno žádnou farmaceutickou firmou.
Do redakce doručeno dne 31. 5. 2017
Do tisku přijato dne 20. 10. 2017
MUDr. Věra Veliká
Oční klinika LFUK a FN
500 05 Hradec Králové,
e-mail: vera.velika@fnhk.cz vera.velika@fnhk.cz
Zdroje
1. Arita R., Arita M., Kawai M., et al.: Evaluation of corneal endothelial pump function with a cold stress test. Cornea, 2005 Jul; 24(5): 571–5.
2. Beshtawi IM., Akhtar R., Hillarby MC., et al.: Biomechanical properties of human corneas following low - and high-intensity collagen cross-linking determined with scanning acoustic microscopy. Invest Ophthalmol Vis Sci, 2013 Aug 7; 54(8): 5273–80.
3. Cingü AK., Sogutlu-Sari E., Cınar Y., et al.: Transient corneal endothelial changes following accelerated collagen cross-linking for the treatment of progressive keratoconus. Cutan Ocul Toxicol, 2014 Jun; 33(2): 127–31.
4. Davidson AE., Hayes S., Hardcastle AJ., et al.: The pathogenesis of keratoconus. Eye (Lond), 2014 Feb; 28(2): 189–95.
5. Edwards M., McGhee CN., Dean S.: The genetics of keratoconus. Clin Experiment Ophthalmol, 2001 Dec; 29(6): 345–51.
6. Elbaz U., Shen C., Lichtinger A., et al.: Accelerated (9-mW/cm2) corneal collagen crosslinking for keratoconus-A 1-year follow-up. Cornea, 2014 Aug; 33(8): 769-73.
7. Hammer A., Richoz O., Arba Mosquera S., et al.: Corneal biomechanical properties at different corneal cross-linking (CXL) irradiances. Invest Ophthalmol Vis Sci, 2014 May 2; 55(5): 2881–4.
8. Hashemian H., Jabbarvand M., Khodaparast M., et al.: Evaluation of corneal changes after conventional versus accelerated corneal cross-linking: a randomized controlled trial. J Refract Surg, 2014 Dec; 30(12): 837–42.
9. Kanellopoulos AJ.: Long term results of a prospective randomized bilateral eye comparison trial of higher fluence, shorter duration ultraviolet A radiation, and riboflavin collagen cross linking for progressive keratoconus. Clin Ophthalmol, 2012; 6 : 97–101.
10. Kanellopoulos AJ., Asimellis G.: Keratoconus management: long-term stability of topography-guided normalization combined with high-fluence CXL stabilization (the Athens Protocol). J Refract Surg, 2014 Feb; 30(2): 88–93.
11. Martins SA., Combs JC., Noguera G., et al.: Antimicrobial efficacy of riboflavin/UVA combination (365 nm) in vitro for bacterial and fungal isolates: a potential new treatment for infectious keratitis. Invest Ophthalmol Vis Sci, 2008 Aug; 49(8): 3402–8.
12. Meek KM., Hayes S.: Corneal cross-linking--a review. Ophthalmic Physiol Opt, 2013 Mar; 33(2): 78–93.
13. Ng AL., Chan TC., Cheng AC.: Conventional versus accelerated corneal collagen cross-linking in the treatment of keratoconus. Clin Exp Ophthalmol, 2016 Jan-Feb; 44(1): 8-14.
14. O’Brart DPS., Chan E., Samaras K., et al.: A randomised, prospective study to investigate the efficacy of riboflavin/ultraviolet A (370 nm) corneal collagen cross - linkage to halt the progression of keratoconus. Br J Ophthalmol, 2011; 95(11): 1519–1524.
15. Rabinovitz YS.: Keratokonus. Surv. Ophthalmol, 1998 Jan-Feb; 42(4): 297–319.
16. Raiskup F., Theuring A., Pillunat LE., et al.: Corneal collagen crosslinking with riboflavin and ultraviolet-A light in progressive keratoconus: ten-year results. J Cataract Refract Surg, 2015 Jan; 41(1): 41–6.
17. Raiskup-Wolf F., Hoyer A, Spoerl E. et al.: Collagen crosslinking with riboflavin and ultraviolet-A light in keratokonus: long-term results. J Cataract Refract Surg, 2008; 34(5): 796–801.
18. Richoz O., Hammer A., Tabibian D., et al.: The Biomechanical Effect of Corneal Collagen Cross-Linking (CXL) With Riboflavin and UV-A is Oxygen Dependent. Transl Vis Sci Technol, 2013 Nov; 2(7): 6.
19. Rozsival, P. et al.: Trendy soudobé oftalmologie, svazek 7, Praha, Galen, 2011 : 50.
20. Sadoughi MM., Einollahi B., Baradaran-Rafii A., et al.: Accelerated versus conventional corneal collagen cross-linking in patients with keratoconus: an intrapatient comparative study. Int Ophthalmol, 2016 Dec 29.
21. Sakla H., Altroudi W., Munoz G., et al.: Simultaneous Topography-Guided Photorefractive Keratectomy and Accelerated Corneal Collagen Cross-Linking for Keratoconus. Cornea, 2016 Jul; 35(7): 941–5.
22. Schumacher S., Oeftiger L., Mrochen M.: Equivalence of biomechanical changes induced by rapid and standard corneal cross-linking, using riboflavin and ultraviolet radiation. Invest Ophthalmol Vis Sci, 2011 Nov 25; 52(12): 9048–52.
23. Spoerl E., Huhle M., Seiler T.: Induction of cross-links in corneal tissue. Exp Eye Res, 1998 Jan; 66(1): 97–103.
24. Spoerl E., Wollensak G., Seiler T.: Increased resistance of crosslinked cornea against enzymatic digestion. Curr Eye Res, 2004 Jul; 29(1): 35–40.
25. Stewart JM., Lee OT., Wong FF., et al.: Cross-linking with ultraviolet-a and riboflavin reduces corneal permeability. Invest Ophthalmol Vis Sci, 2011 Nov 29; 52(12): 9275–8.
26. Strmeňová E., Vlková E., Michalcová L., et al.: Corneal cross-linking v liečbe keratokónusu – výsledky a komplikácie v dvojročnom sledovaní. Čes a Slov Oftal, 71; 2015 : 158–168.
27. Tomita M., Mita M., Huseynova T.: Accelerated versus conventional corneal collagen crosslinking. J Cataract Refract Surg, 2014 Jun; 40(6): 1013–20.
28. Waszczykowska A., Jurowski P.: Two-year accelerated corneal cross-linking outcome in patients with progressive keratoconus. Biomed Res Int, 2015; 2015 : 325.
29. Wollensak G., Aurich H., Pham DT., et al.: Hydration behaviour of porcine cornea crosslinked with riboflavin and ultraviolet A. J Cataract Refract Surg, 2007 Mar; 33(3): 516–21.
30. Wollensak G, Spoerl E, Seiler T.: Stress-strain measurements of human and porcine corneas after riboflavin-ultraviolet-A-induced cross-linking. J Cataract Refract Surg, 2003 Sep; 29(9): 1780–5.
31. Wollensak G., Wilsch M., Spoerl E., et al.: Collagen fiber diameter in the rabbit cornea after collagen crosslinking by riboflavin/UVA. Cornea, 2004 Jul; 23(5): 503–7.
Štítky
Chirurgie maxilofaciální Oftalmologie
Článek vyšel v časopiseČeská a slovenská oftalmologie
Nejčtenější tento týden
2017 Číslo 4- Stillova choroba: vzácné a závažné systémové onemocnění
- Familiární středomořská horečka
- Léčba chronické blefaritidy vyžaduje dlouhodobou péči
- První schválený léčivý přípravek pro terapii Leberovy hereditární optické neuropatie dostupný rovněž v ČR
- Kontaktní dermatitida očních víček
-
Všechny články tohoto čísla
- Nekorigovaná zraková ostrost do blízka po implantaci monofokální IOL
- Léčba keratokonu metodou akcelerovaného cross-linkingu
- Pars plicata vitrektomie u nedonošených novorozenců pro odchlípení sítnice v důsledku retinopatie nedonošených, naše výsledky
- Brownův syndrom: jednotlivé formy a jejich léčba (včetně expanderu vlastní konstrukce)
- In vivo konfokální mikroskopie rohovky: princip metody a současné možnosti
- MOŽNOSTI IN VIVO KONFOKÁLNÍ MIKROSKOPIE NERVOVÝCH VLÁKEN ROHOVKY U DIABETIKŮ
- Česká a slovenská oftalmologie
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Brownův syndrom: jednotlivé formy a jejich léčba (včetně expanderu vlastní konstrukce)
- Léčba keratokonu metodou akcelerovaného cross-linkingu
- Nekorigovaná zraková ostrost do blízka po implantaci monofokální IOL
- In vivo konfokální mikroskopie rohovky: princip metody a současné možnosti
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání




