-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
Drúzy papily zrakového nervu a jejich komplikace
Autoři: H. Štrofová; A. Jarošová
Působiště autorů: Vidente s. r. o. – soukromé oční ambulance, Praha, MUDr. Alena Jarošová
Vyšlo v časopise: Čes. a slov. Oftal., 72, 2016, No. 1, p. 298-308
Kategorie: Původní práce
Souhrn
Cíl:
Cílem práce bylo analyzovat soubor pacientů s drúzami papily zrakového nervu se zaměřením na možné komplikace tohoto onemocnění.Metodika:
V našem souboru jsme vyšetřili 46 očí 23 pacientů s podezřením na drúzy papily zrakového nervu v období od 05/2013 do 01/2014. U všech dospělých pacientů jsme provedli biomikroskopické vyšetření předního i zadního segmentu, zjistili vizus, změřili nitrooční tlak, provedli vyšetření zorného pole, sonografické vyšetření bulbu (A i B scan), analýzu vrstvy nervových vláken sítnice na optické koherentní tomografii a barevnou a red-free fotografii. Drúzy jsme rozlišili dle biomikroskopického nálezu na drúzy neviditelné (zjistitelné jen sonograficky) – stupeň 0, viditelné drobné drúzy – stupeň I, na mnohočetné drúzy (konglomeráty) – stupeň II.Výsledky:
Z 23 pacientů s drúzami papily zrakového nervu bylo 14 žen a 9 mužů. Věk pacientů se pohyboval v rozmezí od 8 do 82 let, s průměrným věkem 44,4 let. V souboru byly tři děti (8, 11 a 13 let). Dvaadvacet pacientů mělo drúzy papily zrakového nervu bilaterálně, jedna pacientka měla drúzy jen na pravém oku. Stupeň drúz byl hodnocen od 0 až do II u všech 45 očí v závislosti na množství drúz, uložení a viditelnosti drúz. Do stupně 0 byly zařazeny drúzy papily zrakového nervu u 11 pacientů, 10 pacientů mělo drúzy papily zrakového nervu oboustranně, jedna pacientka jednostranně. Z těchto 11 pacientů tři byly děti. Devět pacientů mělo drúzy papily zrakového nervu stupně I bilaterálně a tři pacienti se stupněm II bilaterálně. U drúz stupně 0 nebyl zaznamenán defekt zorného pole. U drúz stupně I byl zaznamenán defekt zorného pole u dvou pacientů z devíti (u čtyř očí) a u drúz stupně II byl defekt u dvou ze tří pacientů (tří očí). Srovnání tloušťky vrstvy nervových vláken - RNFL na optické koherentní tomografii bylo mezi každou ze tří skupin drúz stupně 0 až II. Vyšší stupně měly postupně tenčí RNFL. Ve srovnání s drúzami stupně 0 drúzy stupně I a II ukázaly významné ztenčení RNFL superiorně. U tří pacientů (u drúz stupně 0 a I) jsme pozorovali jiné komplikace drúzových papil. U pacientky s drúzami stupně I byla porucha vizu pro parciální hemoftalmus na levém oku a dále parapapilární hemoragie. U pacienta s drúzami stupně 0 byla oboustranná porucha vizu dána cystoidním makulárním edémem bilaterálně na podkladě drúz. Pacient měl také hemoragie parapapilárně a parciální hemoftalmus na horším levém oku. U jedné pacientky s drúzami stupně 0 byly pozorovány tortuózní cévy.Závěr:
Drúzy papily zrakového nervu se vyskytují u 0,3–1 % populace a jsou bilaterální přibližně u 75–91 % případů. Je důležité odlišit drúzy papily zrakového nervu od papiloedému. Drúzy papily zrakového nervu mohou způsobit vážné defekty zorného pole, úbytek vrstvy nervových vláken a mohou být doprovázeny cévními komplikacemi. Pacienti s drúzami papily zrakového nervu by měli pravidelně podstoupit oční kontroly se zaměřením na nitrooční tlak, zorné pole a analýzu vrstvy nervových vláken. U pacientů s poruchou zorného pole a hraničním nitroočním tlakem je doporučována antiglaukomová terapie.Klíčová slova:
drúzy papily zrakového nervu, nitrooční tlak, zorné pole, sonografie, analýza vrstvy nervových vláken sítnice, komplikace drúzové papilyÚVOD
Drúzy jsou sférická hyalinní depozita různé velikosti se sklonem ke kalcifikaci, uložená v různé hloubce prelaminární části zrakového nervu (ZN). Drúzy papily ZN se vyskytují asi u 0,3–1 % populace (předpokládá se autozomálně dominantní dědičnost s neúplnou penetrací), ale prevalence se zvyšuje na 3,4 % u osob s rodinnou anamnézou (RA) drúz papily ZN [2, 9]. Přibližně u 75–91 % klinických případů jsou bilaterální. Muži a ženy jsou postiženi stejně často. Největší prevalence onemocnění je zaznamenána u kavkazské populace [2]. Drúzy papily ZN mohou být spojeny s různými očními a celkovými nemocemi – jako například retinitis pigmentosa, glaukom otevřeného úhlu, Usherův syndrom, Noonanův syndrom a Alagilleho syndrom, Ehler-Danlosův syndrom a Pagetova nemoc [2, 3]. Drúzy papily ZN jsou také spojovány se vzácnými poruchami jako pseudoxanthoma elasticum a angioidními pruhy, které se u 85 % pacientů vyskytují současně. Incidence drúz papily ZN u pacientů s angioidními pruhy je až 21 % [2, 3, 7, 8].
Patogeneze drúz papily ZN není zcela jasná. Drúzy jsou depozita mukopolysacharidů a materiálu bílkovinné povahy (aminokyselin, nukleových kyselin), konkrementů vápníku a někdy i železa [2, 3, 9]. Někteří autoři se domnívají, že vznikají v důsledku axonální degenerace ZN nebo sekundárně chronickou obstrukcí axoplazmatického transportu v přeplněné papile ZN [9]. Nicméně, toto zůstává neprokázané. Antcliff a Spalton [1] došli k závěru, že primární patologie drúz papily ZN vyplývá z dědičné dysplazie papily ZN a jeho krevního zásobení, který je náchylný ke vzniku drúz papily ZN. Dysplazie papily ZN může být primární rizikový faktor pro rozvoj drúz papily ZN [1, 2, 3].
U většiny pacientů jde o náhodný nález, kdy je pacient bez obtíží. U části dochází k výpadům v zorném poli. Subjektivní příznaky jsou abnormality v periferním vidění nebo přechodné vizuální zatemnění, jako je „blikání“ nebo „šedivění“ dané krátkou epizodickou ischemií nervu. Pacienti si obvykle nestěžují na centrální ztrátu zraku, ta bývá ušetřena. Centrální zraková ostrost může být ovlivněna tehdy, pokud je přítomna subretinální neovaskularizace cévnatky. Vzácně jsou v literatuře popisované obnubilace (oběhové poruchy v oblasti zadních ciliárních arterií) [3, 6].
Z vyšetřovacích metod stojí na prvním místě oftalmoskopie, nejčastěji nepřímá. Existují dva hlavní typy drúz: povrchové a hluboce uložené. Typický a diagnosticky bezproblémový je obraz povrchových drúz. Jde o ojedinělá či početnější průsvitná žlutobělavá tělíska, jež mohou vytvářet větší hroznovité útvary vyklenující se nad povrch papily ZN. U drúz uložených v hlubokých vrstvách bývají hranice papily, zvláště nazálně, nepřesné a navalité. Mohou imitovat edém papily ZN. Oftalmoskopicky je nelze přesně diagnostikovat, avšak zvlněný povrch papily ZN a girlandový obrys budí podezření na tuto diagnózu. U dětí a mladých dospělých bývají ukryté v hloubce a teprve v průběhu života zřetelněji vystupují [3, 9, 17]. Drúzy častěji bývají lokalizovány nazálně. Kalcifikovaná depozita měří od 5 do 1000 µm v průměru [3]. Při perimetrickém vyšetření bývají často prokázány výpady zorného pole typu svazků nervových vláken způsobené ischemií v oblasti zadních ciliárních arterií. Frekvence poruchy zorného pole u dospělých pacientů s drúzami ZN byla hlášena v rozmezí od 24 % do 87 %. Často popsané poruchy zorného pole zahrnují zvětšení slepé skvrny, obloukovitý skotom nebo periferní skotomy. Nazální výpady a generalizované zúžení zorného pole byly také popsány [2, 3, 9]. Standardizovaná sonografie bulbu (A a B scan) je velmi spolehlivá vyšetřovací metoda díky charakteristické vysoce reflektivní povaze drúz papily ZN. B-scan je schopen detekovat hluboce se nacházející usazeniny vápníku ve ZN. Drobné solitární drúzy lze zachytit ultrazvukem (UZ) jako hyperechogenní ložiska s akustickým stínem. Kalcifikace jsou dobře patrné i při nižších hladinách ultrazvukového signálu. Větší drúzy bývají patrné na počítačové tomografii (CT). Drúzy jsou autofluorescenční (především povrchové), a tak se zobrazí jako světlé oblasti na papile ZN. Při fluorescenční angiografii (FAG) se ukazují jako nerovnoměrné hyperfluorescence, zejména v pozdní fázi. To může být užitečné pro odlišení drúz papily ZN od pravého papiloedému [3, 4]. Pomocí optické koherentní tomografie (OCT) lze detekovat úbytek RNFL. Oči s hlubokými drúzami často vykazují normální RNFL. Stupeň poškození RNFL neodpovídá vždy stupni poruch zorného pole [3].
Komplikace – zvětšující se drúzy mohou komprimovat nervová vlákna a cévní zásobení, což vede k mnoha komplikacím, včetně poruch zorného pole, uzávěru cév a krvácení. Drúzy papily ZN jsou velmi často spojeny s různými anomáliemi očních tepen a žil. Drúzy se podílejí i na cévních okluzivních komplikacích [3, 5, 9]. Sítnicové cévy bývají často výrazně tortuózní a pozorujeme dilatované žíly. Ischemická optická neuropatie v důsledku okluze cév je nejčastější příčinou ztráty zraku u drúz papily ZN [3, 15, 19, 20]. Typické rizikové faktory pro přední ischemickou optickou neuropatii (AION) u pacientů s drúzami nemusí být nutně přítomny, u mnoha pacientů chybí jakékoliv kardiovaskulární onemocnění a postižení pacienti jsou mladšího věku. Předpokládáme, že AION se vyskytuje častěji u drúz ZN, protože prelaminární a laminární piální a choroidální výživné tepny se stávají ischemické vlivem drúz, které se zvětšují [3, 10]. Okluze centrální retinální arterie (CRAO) byla pozorována u pacientů s drúzami papily ZN asociovanými se systémovou hypertenzí, migrénami, užíváním hormonální antikoncepce, s pobytem ve vysoké nadmořské výšce nebo s defekty síňového septa [3]. S drúzami papily ZN byla pozorována i okluze centrální retinální vény. Seitz a Kersting [3] předpokládají, že drúzy mohou postupně komprimovat centrální retinální vénu. Vzácně dochází ke vzniku hemoragie na papile [3]. U drúzových terčů s výpady zorného pole se vyvíjí větší či menší atrofie. Může vzniknout i hemoragický či serózní makulární edém se ztrátou vizu [3, 22, 24]. Centrální serózní chorioretinopatie či papilopatie a makulární edém jsou vzácné, ale v literatuře jsou také v souvislosti s drúzami popisovány. Centrální serózní papilopatie je atypická forma centrální serózní chorioretinopatie s náhlou poruchou vizu [23]. Drúzy papily ZN mohou také vést i k juxtapapilární neovaskularizaci choroidey s následným krvácením. Choroidální neovaskularizace u mladších pacientů je spojena s lepší prognózou než u dospělých. U mladších pacientů bývají mírné až středně závažné zrakové obtíže. I když etiologie není zcela známa, předpokládá se, že drúzy papily ZN mohou narušit cirkulaci peripapilárně. V důsledku toho se může vyvinout chorioretinální ischemie, a tak stimulovat růst novotvořených cév. Neovaskularizace se charakteristicky nachází v blízkosti papily ZN, někdy se rozšiřuje směrem k makule. Juxtapapilární choroidální neovaskularizace není spojena s drúzami ZN u starších pacientů na rozdíl od výskytu choroidální neovaskularizace u mladých pacientů s drúzami papily ZN [3]. Většina případů subretinální neovaskularizace souvisejících s drúzami papily ZN mívá mírnější průběh. Laserová fotokoagulace by měla být zvažována pouze v případech, kdy je centrální zraková ostrost ohrožena. Mezi novější metody léčby patří fotodynamická terapie a anti-VEGF (vaskulární endoteliální růstový faktor – vascular endothelial growth factor) přípravky [3, 6].
Kauzální léčba v současné době pro drúzy papily ZN neexistuje. Pacienti s prokázanými drúzami papily ZN by měli být pravidelně sledováni jednou ročně – kontroly NOT, zorného pole a analýza RNFL. Pokud dojde k výpadům zorného pole v přítomnosti drúz papily ZN, bývá doporučováno nasazení lokálních antiglaukomatik. Postupná ztráta zorného pole je způsobena přímou mechanickou kompresí axonů gangliových buněk, cirkulačními poruchami zadních ciliárních artérií a následnými ischemickými změnami. Snížení NOT může do jisté míry zmírnit tento proces a oddálit dysfunkci axonů. Význam těchto a dalších perspektivních léčebných modalit, jako jsou neuroprotektivní agens, je předmětem výzkumu [3, 6, 14]. Autoři Jirásková a kol. provedli dekompresi ZN s poruchou zorného pole a zaznamenali výrazné zlepšení zrakové funkce [11, 12, 13].
Prognóza – u většiny pacientů bývá centrální zraková ostrost v normě. Udává se však, že až 70 % pacientů bude mít poruchy zorného pole [3, 6]. Drúzy papily ZN jsou rizikové faktory pro rozvoj jiných očních nemocí (např. AION, CRAO, choroidální neovaskularizace, cystoidní makulární edém – CME, glaukom).
METODIKA PRÁCE
V našem souboru jsme vyšetřili 46 očí 23 pacientů s podezřením na drúzy papily ZN v období od května 2013 do ledna 2014. Ke sledovaným parametrům patřily věk a pohlaví pacienta, subjektivní obtíže, refrakční vada, NOT, vizus, zorné pole, analýza RNFL, UZ bulbu, fotografie fundu a případné komplikace drúzové papily. Od pacientů jsme odebrali anamnézu se zaměřením především na poruchy zrakové ostrosti, vrozené oční vady, chronická zánětlivá oční onemocnění, oční traumata a operace, předchozí oční vyšetření a případnou léčbu. V rodinné anamnéze jsme zjišťovali oční choroby a zrakové postižení. Pacienti byli vyšetřeni na štěrbinové lampě, byl změřen nitrooční tlak – NOT (Computerized tonometer CT 80A, Topcon, 2005) a refrakce (Full Auto Ref-keratometer, RK-F1, Canon) a vyšetřen vizus do dálky na optotypech a na blízko na dobře osvětlených čtecích tabulkách. Provedli jsme vyšetření očního pozadí biomikroskopicky, vyšetřili jsme zorné pole – automatickým perimetrem Humphrey 30-2 (u prvozáchytu 120-3) – (HFA II, Carl Zeiss Meditec, 2007), byly provedeny barevné a red-free snímky na fundus kameře (FF 450plus, Carl Zeiss Medinec AG, 2006). Drúzy byly potvrzeny UZ bulbu – A a B scanem (HiScan Optikon, 2000) a provedli jsme analýzu RNFL na OCT (Optický koherentní tomograf Optovue RT 100-2, 2010). Drúzy papily ZN jsme rozlišili dle biomikroskopického nálezu na drúzy neviditelné – stupeň 0 – zjistitelné pouze sonograficky, viditelné drobné drúzy – stupeň I, na mnohočetné drúzy – stupeň II. Toto dělení je převzato z literatury a bylo modifikováno ve stupních drúzové papily [21].
VÝSLEDKY
Z 23 pacientů s drúzami papily ZN bylo 14 žen a 9 mužů. Všichni pacienti byli bílé rasy, ve věku od 8 do 82 let (průměrný věk 44,4 let). V souboru byly tři děti (8, 11 a 13 let). Sedm pacientů bylo hypermetropických, šest myopických, dva měli astigmatismus, pět bylo emetropických a tři myopičtí s astigmatismem. Ve sledovaném souboru 23 pacientů bylo 18 pacientů s náhodným nálezem drúzové papily, 5 bylo vyšetřeno pro poruchy vizu. Poruchy vizu u tří pacientů byly dány porušeným zorným polem (pacient č. 1, 3, 4), u pacientky č. 4 a č. 5 parciálním hemoftalmem a u pacienta č. 5 navíc CME bilaterálně (tab. 1). Parciální atrofii terče zrakového nervu jsme u žádného pacienta nepozorovali. Z 18 pacientů s náhodným nálezem bylo 16 zcela bez obtíží (z toho dva pacienti s léčeným glaukomem, sedm s RA glaukomu) a dva s bolestí hlavy. Dvaadvacet pacientů mělo drúzy papily ZN bilaterálně, jedna pacientka měla drúzy jen na pravém oku – OP. Stupeň drúz papily ZN byl hodnocen od 0 až do II u všech 45 očí, v závislosti na množství drúz, jejich uložení a viditelnosti. Do stupně 0 byly zařazeny drúzy klinicky neviditelné – identifikované jen sonograficky, viditelné drobné drúzy do stupně I, mnohočetné povrchové drúzy do stupně II. (obr. 1). Do stupně 0 byly zařazeny drúzy papily ZN 11 pacientů, 10 pacientů mělo drúzy papily ZN oboustranně, jedna pacientka jednostranně. Z těchto 11 pacientů byly tři děti. Devět pacientů mělo drúzy papily ZN stupně I bilaterálně a tři pacienti se stupněm II bilaterálně (graf 1, 2). Z 20 dospělých pacientů má sedm v RA glaukomové onemocnění, dva s drúzami stupně 0 a pět pacientů s drúzami stupně I a II. Korigovaná zraková ostrost se pohybovala v rozmezí 5/5 do 5/15 u papil s drúzami stupně I a II, u očí s drúzami stupně 0 – v rozmezí 5/5 do 5/32.
Tab. 1. Souhrn pacientů s patologickým zorným polem a s jinými komplikacemi 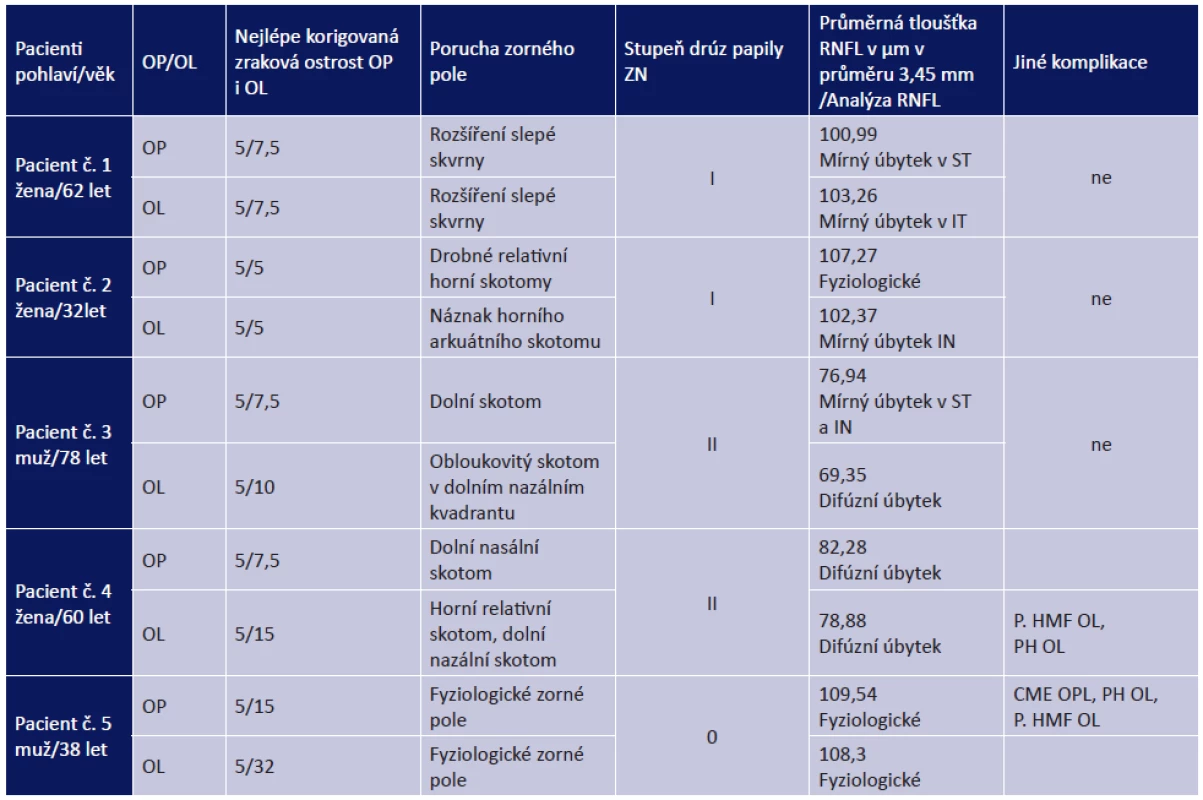
Vysvětlivky: OP – pravé oko, OL – levé oko, OPL – oko pravé i levé, RNFL – vrstva nervových vláken, ST – úsek superotemporálně, SN – úsek superonazálně, IN – úsek inferonazálně, IT – úsek inferotemporálně, P. HMF – parciální hemoftalmus, PH – parapapilární hemoragie, CME – cystoidní makulární edém. Obr. 1. Barevné fotografické snímky papily optického nervu s různými stupni drúz. 1A – Drúzy stupně 0, 1B – drúzy stupně I, 1C – drúzy stupně II 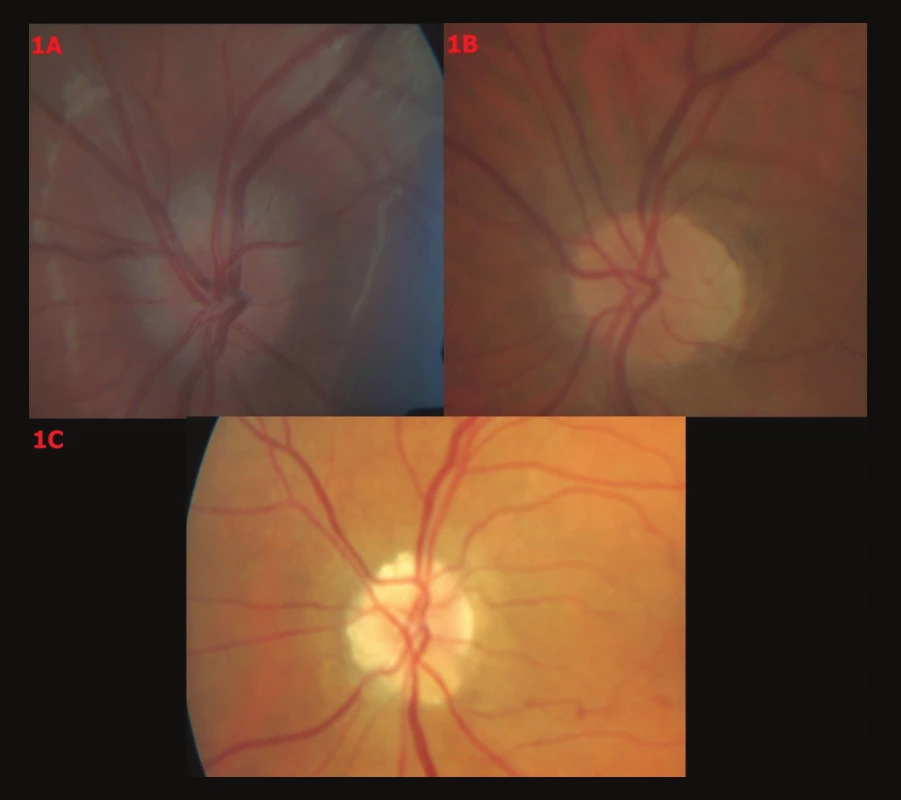
Graf 1. Rozdělení očí dle stupňů drúzové papily 0-II 
Graf 2. Zastoupení pohlaví u jednotlivých stupňů drúz papily ZN 
Nálezy na B-scan sonografii byly pozitivní u 45 očí. Průměrný NOT u 20 dospělých pacientů byl 17,1 torrů na OP a 17,3 torrů na levém oku – OL. Šest pacientů (osm očí) mělo NOT nad 21 torrů, z toho jeden pacient má nově diagnostikovaný primární glaukom otevřeného úhlu, pět pacientů (z toho dva s RA glaukomu) je sledováno pro nitrooční hypertenzi. Zorné pole bylo hodnoceno u všech dospělých očí s drúzami papily ZN. U drúz papily ZN stupně 0 nebyl zaznamenán defekt zorného pole. U drúz papily ZN stupně I byl zaznamenán defekt zorného pole u dvou pacientů z devíti (čtyř očí) a u drúz papily ZN stupně II defekt zorného pole u dvou ze tří pacientů (tří očí). U drúz papily ZN stupně I byly následující defekty zorného pole: u pacientky č. 1 rozšíření slepé skvrny oboustranně, u pacientky č. 2 na OP drobné relativní horní periferní skotomy, na OL náznak horního arkuátního skotomu (obr. 2). U drúz papily ZN stupně II byl u pacienta č. 3 zaznamenán na OP dolní skotom, na OL obloukovitý skotom v dolním nazálním kvadrantu a u pacientky č. 4 na OP dolní nazální skotom, na OL relativní horní arkuátní skotom i dolní nazální skotom (obr. 3). Všechny subjekty měly výsledek vyšetření zorného pole s méně než 33% fixačními ztrátami, falešně pozitivními a falešně negativními výsledky.
Obr. 2. Perimetrické vyšetření u pacientky č. 2. 2A – OL – náznak horního arkuátního skotomu, 2B – OP – drobné relativní horní skotomy 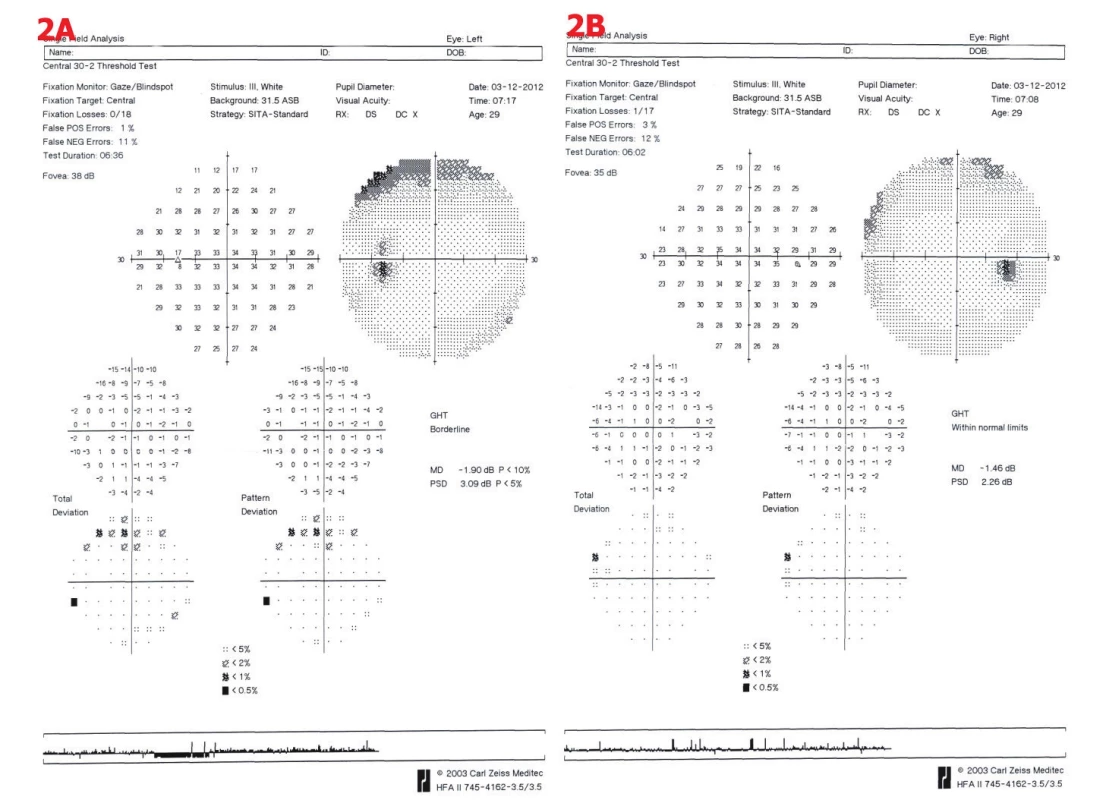
Obr. 3. Perimetrické vyšetření u pacienta č. 4. 3A – OL – obloukovitý dolní nazální skotom, relativní horní temporální skotom, 3B – OP – dolní nazální skotom 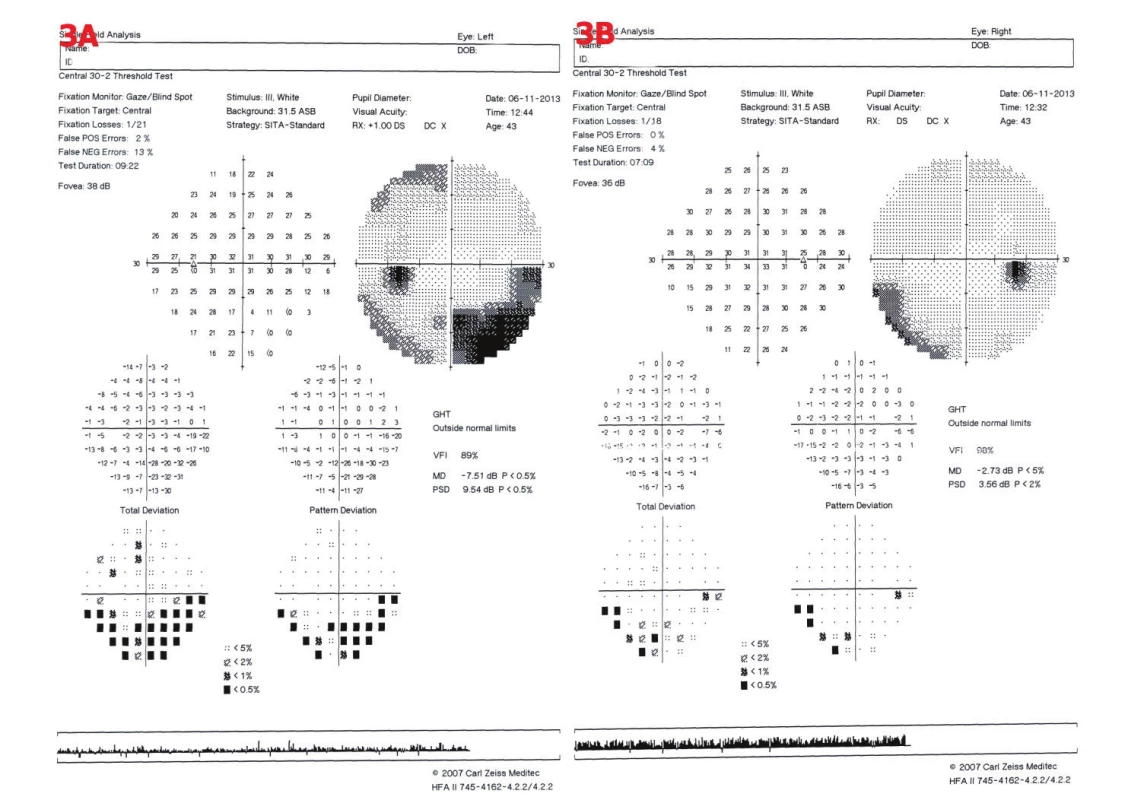
Srovnání tloušťky RNFL na OCT bylo mezi každou ze tří skupin drúzové papily stupně 0 až II. Vyšší stupně měly postupně tenčí RNFL. U drúz papily ZN stupně 0 byl zaznamenán mírný úbytek RNFL u dvou pacientů (dvou očí), i když zorné pole bylo nepostižené – u jednoho pacienta byl úbytek na OL superiorně, u druhého pacienta na OL inferiorně a superonazálně. Průměrná tloušťka RNFL o průměru 3,45 mm byla na OP 116,72 µm a na OL 107,21 µm. U drúz papily ZN stupně I byl úbytek RNFL zaznamenán u sedmi z devíti pacientů (11 očí), z toho byly středně závažné úbytky RNFL u dvou pacientů, ale nebyla u nich zaznamenaná porucha zorného pole. Úbytek RNFL byl superiorně u osmi očí, inferiorně u sedmi očí. U drúz papily ZN stupně II byl zaznamenán úbytek RNFL u všech tří pacientů, u dvou (čtyř očí) středně závažná difúzní ztráta RNFL, u jedné pacientky (dvou očí) mírný úbytek RNFL superotemporálně, navíc superonazálně a inferonazálně zahuštění RNFL v této oblasti. Průměrná tloušťka RNFL u drúz stupně I vpravo byla 101,56 µm ve srovnání s drúzami stupně II 93,35 µm, vlevo 97,26 µm u drúz stupně I ve srovnání s drúzami stupně II, kde bylo 91,64 µm (graf 3). Ve srovnání s drúzami stupně 0 drúzy stupně I a II ukázaly významné ztenčení RNFL superiorně (graf 4).
Graf 3. Porovnání RNFL v mikrometrech dle OCT u drúz stupně 0-II. Ztenčení RNFL je u pacientů s vyššími stupni – stupně I a II. 
Vysvětlivky: OP – oko pravé, OL – oko levé, RNFL – vrstva nervových vláken v mikrometrech (μm), OCT – optická koherentní tomografie Graf 4. Porovnání RNFL v mikrometrech superiorně a inferiorně dle OCT u stupňů drúzové papily. Významné ztenčení RNFL tloušťky je hlavně superiorně u pacientů s drúzami ZN stupně I a II. 
Vysvětlivky: Přerušované čáry – vynechání pacienta se ztluštěním RNFL – pod čarou. OP – oko pravé, OL – oko levé, RNFL – vrstva nervových vláken v mikrometrech (μm), OCT – optická koherentní tomografie U drúzových papil bylo navíc patrné ztluštění (zahuštění) RNFL, ve stupni 0 u čtyř pacientů (čtyř očí), ve stupni I u žádného pacienta, ve stupni II u jednoho pacienta (dvou očí).
U 3 pacientů (stupně 0 a I) jsme pozorovali jiné komplikace drúzových papil. U pacientky č. 4 s drúzami stupně I byla porucha vizu pro parciální hemoftalmus na OL a dále byla přítomna peripapilární hemoragie. U pacienta č. 5 s drúzami stupně 0 byla porucha vizu dána CME bilatelárně na podkladě drúz. Pacient měl také hemoragie peripapilárně na horším OL, parciální hemoftalmus a shunty na papile ZN. U pacientky s drúzami stupně 0 byly nalezeny výrazně tortuózní cévy (tab. 2).
Tab. 2. Oční komplikace drúz ZN u našeho souboru pacientů 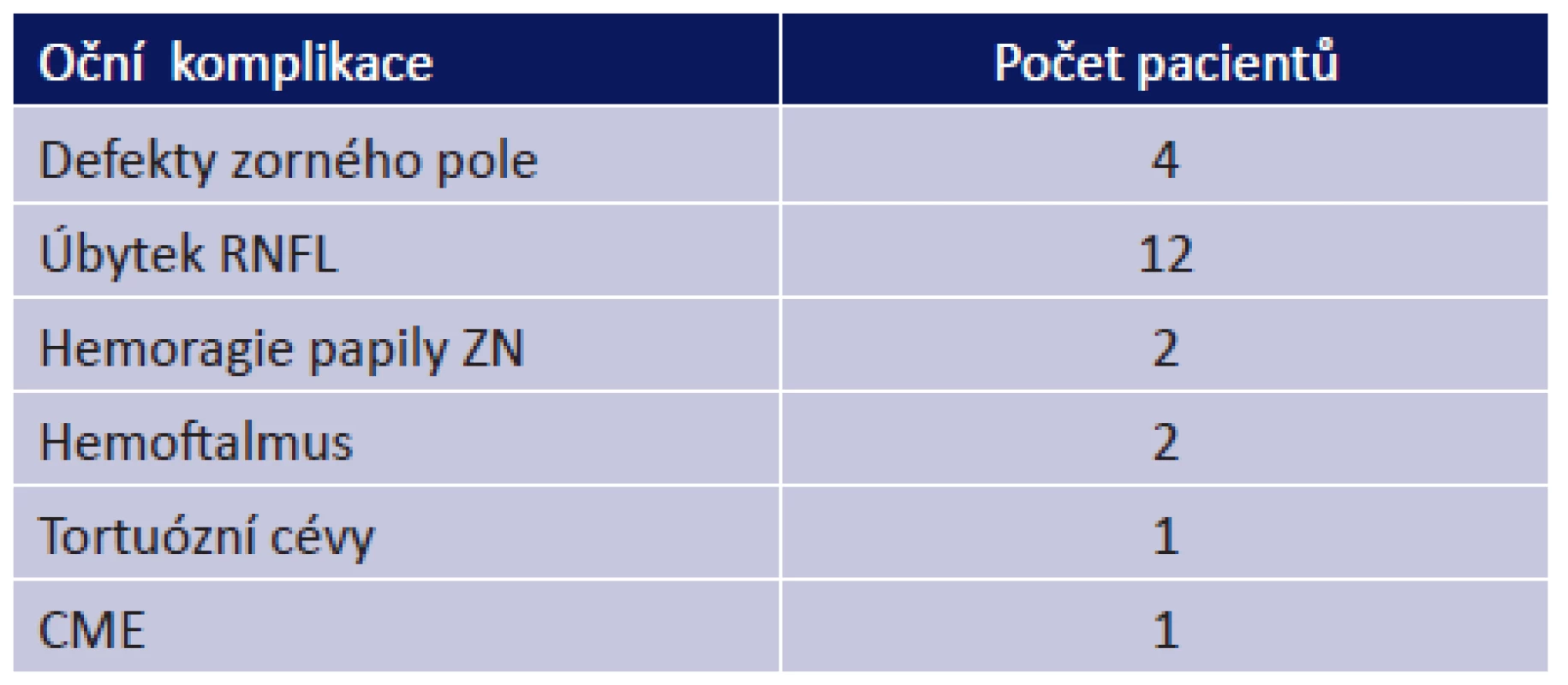
Vysvětlivky: RNFL – vrstva nervových vláken, ZN – zrakový nerv, CME – cystoidní makulární edém. Šest pacientů ze souboru je léčeno antiglaukomatiky – dva pacienti mají dříve diagnostikovaný glaukom, jeden pacient má nově diagnostikovaný primární glaukom otevřeného úhlu (pacient č. 3), u pacienta č. 5 probíhá antiglaukomová léčba pro CME na podkladě drúzových papil, u pacientky č. 1 pro poruchu zorného pole na podkladě drúzových papil a u pacientky č. 4 pro poruchu zorného pole a úbytek RNFL (nelze vyloučit normotenzní glaukom) (obr. 4, 5, 6).
Obr. 4. Drúzová papila stupně 0. 4A – Barevná fotografie – papila neostře ohraničená, nad niveau, v makule přesuny pigmentu a atrofie RPE, juxtamakulárně drúzy, ve střední periférii jemné přesuny pigmentu a drobná ložiska atrofie RPE, tortuózní cévy, 4B – Sonografie A i B scan – v oblasti papily ZN vysoce echogenní ložisko, odpovídající klinickému nálezu drúzy, 4C – OCT – analýza RNFL –zvýšení RNFL superiorně a inferiorně v místech přítomnosti drúz, průměrná tloušťka RNFL 155,12 μm. 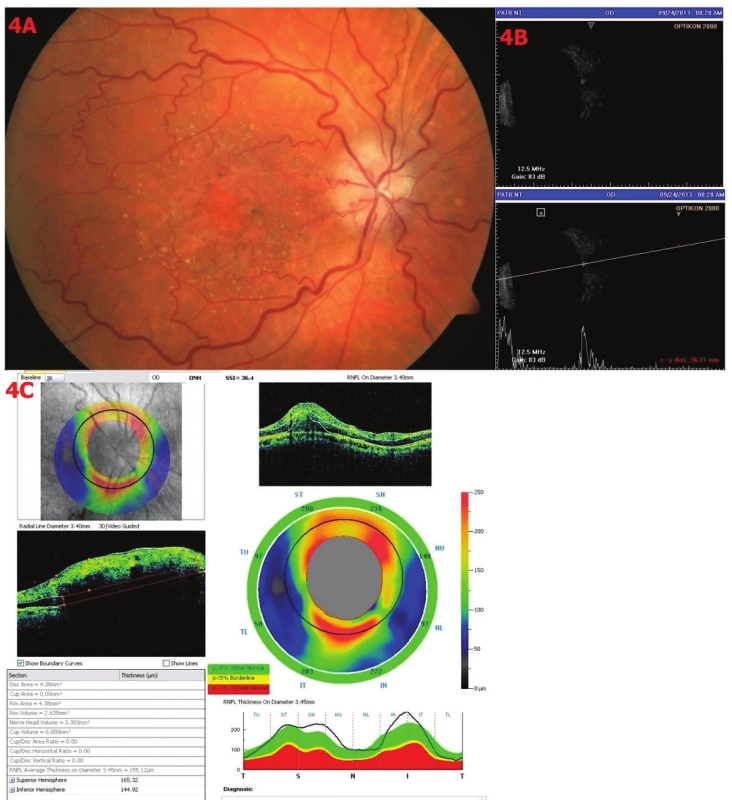
Obr. 5. Drúzová papila stupně I. 5A – Barevná fotografie – papila neostře ohraničená, lehce nad niveau, superiorně drúzy, 5B – Sonografie A i B scan – v oblasti papily ZN vysoce echogenní ložisko, odpovídající klinickému nálezu drúzy, 5C – OCT – analýza RNFL – úbytek RNFL superiorně, TSNIT křivka superiorně pod dolní hranicí, průměrná tloušťka RNFL 87,78 μm 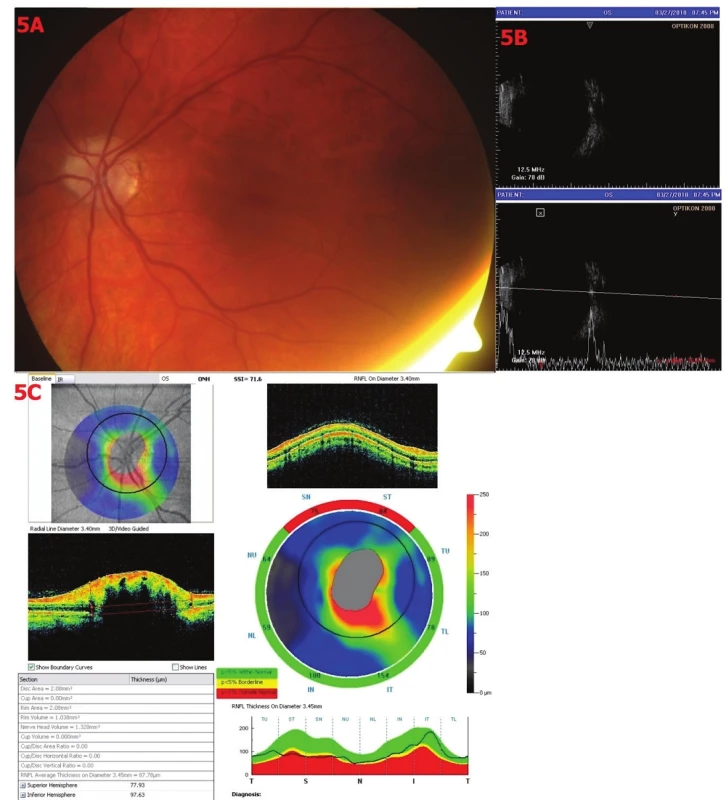
Obr. 6. Drúzová papila stupně II. 6A – Red-free fotografie – papila neostře ohraničená, okraje papily hrbolaté – drúzy, 6B – Sonografie A i B scan – v oblasti papily ZN vysoce echogenní ložisko, odpovídající klinickému nálezu drúzy, 6C – OCT – analýza RNFL – rozsáhlý úbytek RNFL, TSNIT křivka superiorně při hranici normy, pod dolní hranicí inferiorně, průměrná tloušťka RNFL je 69,35 μm 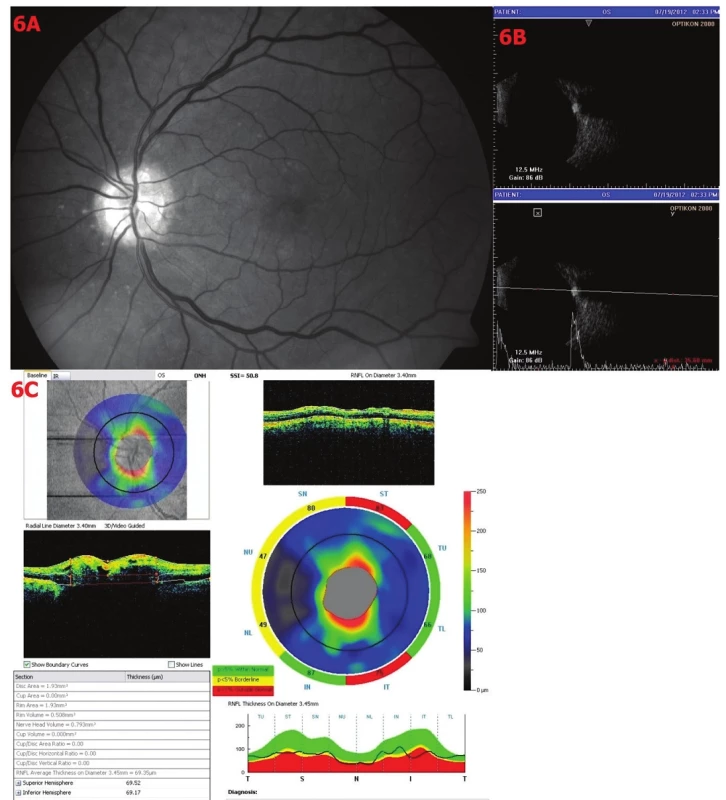
DISKUSE
Drúzy papily ZN jsou obvykle bilaterální a většinou bývají asymptomatické. Muži a ženy bývají postiženi stejně často [2]. V našem souboru byla jen jedna pacientka s jednostrannými drúzami papily ZN, tedy 95,5 % drúz jsme prokázali bilaterálně. Drúzy papily ZN se obvykle nevyskytují u dětí do čtyř let věku, náš nejmladší pacient byl ve věku 8 let a nejstarší ve věku 82 let. V našem souboru byla mírná převaha žen. U většiny pacientů jde o náhodný nález, u části pacientů dochází ke zhoršení zrakové ostrosti a výpadům v zorném poli [3]. Autoři Obuchowska a Mariak [16] poukazují na častou asociaci drúz ZN a hypermetropických očí. Ve sledovaném souboru (23 pacientů) bylo 18 pacientů s náhodným nálezem, pouze 5 bylo vyšetřeno pro poruchy vizu. Z 18 pacientů s náhodným nálezem bylo 16 zcela bez obtíží a 2 s bolestí hlavy. Zraková ostrost byla snížená jinými očními vadami či komplikacemi drúz papily ZN. Žádná refrakční vada v našem souboru nepřevažovala. Obraz povrchových drúz papily ZN je typický a diagnosticky bezproblémový. Jsou to ojedinělá či početnější průsvitná žlutobělavá tělíska, která mohou vytvářet hroznovité útvary vyklenující se nad povrch papily. U drúz uložených v hlubokých vrstvách bývá hranice papily, zvláště nazálně, nepřesná a navalitá a tyto drúzy papily ZN mohou imitovat edém papily ZN. Oftalmoskopem je není možné přesně diagnostikovat. Zvlněný povrch papily a girlandový obrys je suspektní z této diagnózy. U dětí a mladých dospělých bývají drúzy papily ZN ukryté v hloubce a teprve v průběhu života zřetelněji vystupují [3, 9, 17]. Naši pacienti byli rozděleni do stupňů 0–II dle viditelnosti drúz papily ZN. U drúz stupně 0 byly zastoupeny všechny věkové skupiny, u drúz stupně I–II byli pacienti nad 27 let. Drúzy papily ZN jsou diagnostikovány nejspolehlivěji pomocí B-scan sonografie [3]. Sonograficky jsme potvrdili drúzy papily ZN u všech 23 pacientů, jen u jedné pacientky byl nález jednostranný. Zvětšující se drúzy mohou komprimovat a ohrozit nervová vlákna a cévní zásobení, což vede k mnoha komplikacím, včetně poruch zorného pole, uzávěru cév a krvácení [3]. Defekty zorného pole u drúz papily ZN bývají časté s frekvencí od 24 % do 87 %. Defekty zorného pole připomínající glaukomové poškození jsou často pozorovány u pacientů s drúzami papily ZN. Koncentrické zúžení zorného pole, rozšíření slepé skvrny a obloukové skotomy jsou charakteristické defekty zorného pole pro drúzové papily. Nejčastěji se defekty nachází v dolním svazku nervových vláken. Tyto defekty zorného pole nemusí nutně odpovídat poloze drúz papily ZN, takže výklad defektů zorného pole drúzami papily ZN je obtížnější [3]. Ve studii autorů Wilkins a Pomeranz mělo 73 % pacientů s viditelnými drúzami papily ZN abnormální zorné pole ve srovnání s pouhými 36 % pacientů s hlubokými drúzami papily ZN [26]. Dle studie autorů Katz a Pomeranz jsou poruchy zorného pole u hlouběji uložených drúz papily ZN méně časté [16]. V našem souboru měli abnormální zorné pole dva pacienti ze tří (tři oči) s drúzovými papilami stupně II oproti dvěma z devíti pacientů (čtyři oči) s drúzovými papilami stupně I. U žádného pacienta jsme nezaznamenali koncentrické zúžení zorného pole. Nejčastější defekty zorného pole byly zaznamenány v dolních kvadrantech. Ve studii autorů Roh et al. byla popsána ztráta RNFL v korelaci se stupněm viditelných drúz ZN. Přítomnost hlubokých drúz stupně 0, které nejsou klinicky patrné, nepředstavovala žádný úbytek RNFL. U pacientů s povrchovými drúzami byl zřejmý úbytek RNFL, jak ukazoval výrazný úbytek RNFL u pacientů s drúzami stupně I a II ve srovnání s drúzami stupně 0. To znamená, že hluboce uložené drúzy papily ZN neovlivní tloušťku RNFL na rozdíl od klinicky viditelných drúz papily ZN [25]. U pacientů s hlubokými drúzami se mohou vyskytnout fokální defekty RNFL, ale s normální průměrnou tloušťkou RNFL [21]. Naše výsledky podporují tato zjištění. Pacienti s vyššími stupni drúz měli tenčí RNFL. Pacienti s drúzami stupně 0 měli nepatrná ztenčení v RNFL. Ve srovnání s pacienty s drúzami stupně 0, stupně I a II ukázaly významné ztenčení RNFL superiorně. U drúz stupně 0, II bylo navíc patrné ztluštění RNFL, zřejmě v důsledku infarktu nervových vláken a následného otoku RNFL v oblasti kalcifikací. Nicméně ztluštění nervových vláken může být také dáno hlubokými drúzami papily ZN (obr. 7) [25].
Obr. 7. Ztluštění RNFL na OCT u drúzových papil 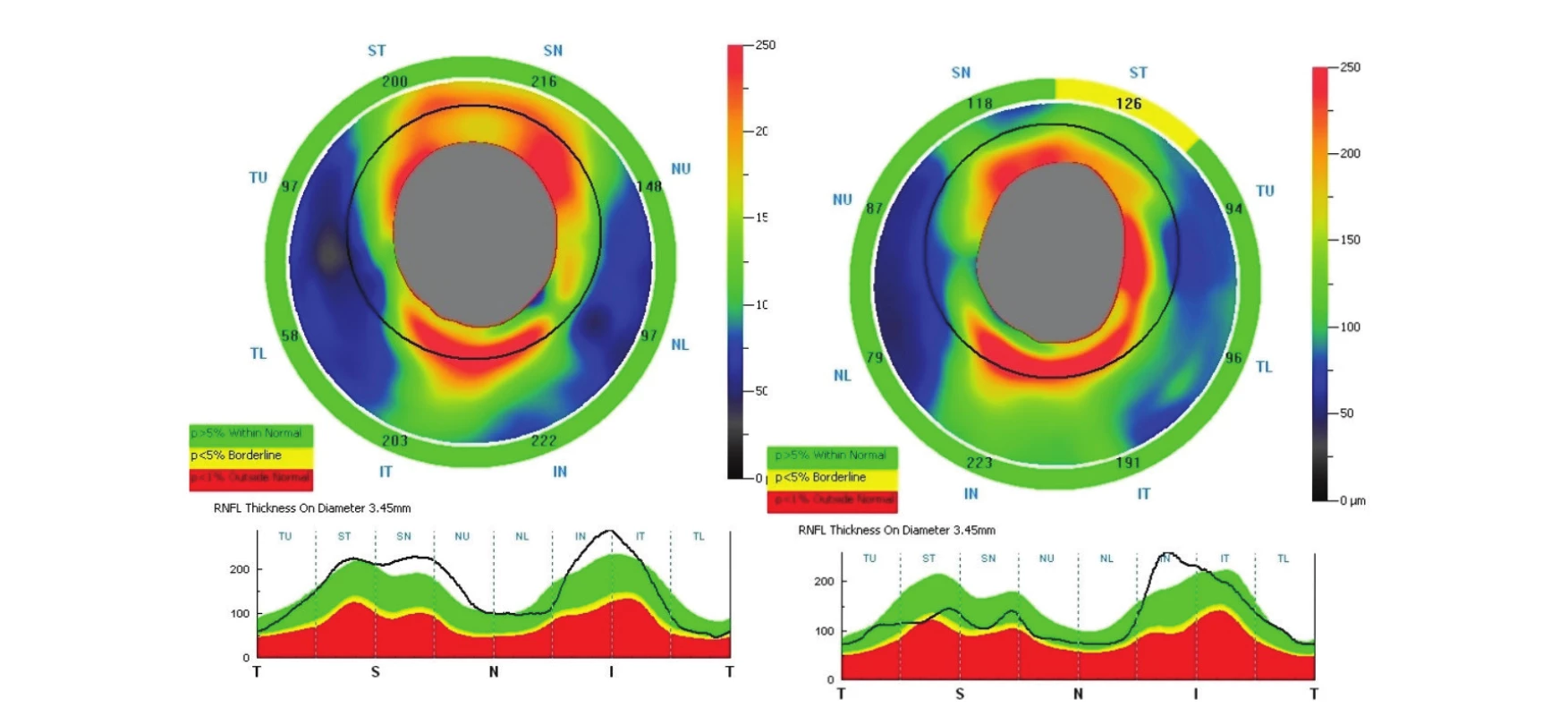
Drúzy papily ZN jsou velmi často spojeny s různými anomáliemi očních tepen a žil. Ve studii autorů Auw-Haedrich et al. u pacientů s drúzami papily ZN byla incidence retinálních hemoragií od 2 do 10 % [3]. Ve studii autorů Borruat a Sanders se u 23 očí ze 116 případů vyskytly hemoragie. Většina hemoragií se vyskytla u hlubokých drúz. Vaskulární shunty se vyskytly u 6,9 % případů, většina u povrchnějších drúz [6]. My jsme zaznamenali u dvou pacientů třískovité hemoragie na papile ZN a dva pacienty s parciálním hemoftalmem, jejichž drúzy papily ZN byly stupně 0 a I. U jednoho pacienta jsme zahájili antiglaukomovou terapii pro poruchy zorného pole, u dvou pacientů i pro úbytek RNFL a u jednoho pro CME bilaterálně na podkladě drúzových papil.
ZÁVĚR
Drúzy papily ZN se vyskytují u 0,3–1 % populace a jsou bilaterální přibližně u 75–91 % pacientů. Drúzy narůstají s věkem v důsledku pokračující apozice vápníku. Hluboké drúzy ZN by měly být zahrnuty v diferenciální diagnostice edému papily ZN. Drúzy papily ZN mohou způsobit vážné defekty zorného pole simulující defekty u glaukomu, úbytek RNFL a jsou nezřídka provázeny cirkulačními poruchami větví zadních ciliárních tepen, především terče ZN. UZ je nejspolehlivější metoda pro diagnostiku hlubokých neviditelných drúz ZN. Nemocní s drúzami ZN by měli podstoupit pravidelné oční kontroly se zaměřením na NOT, zorné pole a analýzu RNFL. U nemocných s poruchou zorného pole a hraničním NOT se doporučuje antiglaukomová terapie.
Děkuji za odbornou konzultaci doc. MUDr. Petře Svozílkové, Ph.D., z Oční kliniky 1. lékařské fakulty Univerzity Karlovy v Praze a Všeobecné fakultní nemocnice v Praze. Obrazová dokumentace i data byla získána na očním oddělení Thomayerovy nemocnice.
Autoři práce prohlašují, že vznik i téma odborného sdělení a jeho zveřejnění není ve střetu zájmu a není podpořeno žádnou farmaceutickou firmou.
MUDr. Helena Štrofová
Vinohradská 176
130 00 Praha 3
e-mail: h.strof@seznam.cz
Do redakce doručeno dne 19. 3. 2015
Do tisku přijato dne 22. 1. 2016
Zdroje
1. Anticlif, R., Spalton , D.: Are optic disk drusen inherited? Ophthalmology, 1999; vol. 106, no. 7: s. 1278–1281.
2. Aumiller, M. S.: Optic disc drusen: Complications and management. Optometry – Journal of the American Optometric Association, 2007; vol. 78, no. 1 : 10–16.
3. Auw-Haedrich, C., Staubach, F., Witschel, H.: Optic Disk Drusen. Survey of Ophtalmology, 2002; vol. 47, no. 6 : 515–532.
4. Baráková, D.: Echografie v oftalmologii. 1. vyd. Praha: Professional Publishing, 2002, 150 s. ISBN 8086419150.
5. Borruat, F. X., Sanders, M.: Vascular anomalies and complications of optic nerve drusen. Graefe‘s Archive For Clinical and Experimental Ophthalmology [online]. 1998, vol. 20, iss. 5. [cit. 1996-05-01]. Dostupné z http://www.ncbi.nlm.nih.gov/pubmed/8766031.
6. Davis, P. L., Jay, W. M.: Optic nerve head drusen. Seminars in Ophthalmology, December 2003; vol. 18, no. 4 : 222–242.
7. Fišer, I.: Angioidní pruhy. In: Kuchynka, P. et al. Oční lékařství. 1.vyd. Praha: Grada, 2007. Kapitola 10.7, s. 336-337.
8. Georgalas, I., Papaconstantinou, D., Koursandre, C., et al.: Angioid streaks, clinical course, complications and current therapeutic management. Therapeutics and Clinical Risk Management [online]. March 2009, vol. 5. [cit. 2009-03-26]. Dostupné z http://www.ncbi.nlm.nih.gov/pmc/articles/PMC2697526.
9. Grippo, T. M., Rogers, S. W., Tsai, J. C., et al.: Optic Disc Drusen: Practical implications and management. Glaucoma today, January - February 2012 : 19–24.
10. Hauptvogelová, M., Šustykevičová, Z.: Non-arteritická predná ischemická optická neuropatia pri drúzach zrakového nervu. Čes a slov Oftalmol, 2010; 66, no. 2 : 184–187.
11. Jirásková, N., Rozsíval, P.: Dekomprese obalu zrakového nervu. Čes a slov Oftalmol, 1995; vol. 51 : 254–257.
12. Jirásková, N., Rozsíval, P.: Dekomprese obalu zrakového nervu – výsledky u prvních 37 operovaných očí. Čes a slov Oftalmol, 1996; vol. 52, no. 5 : 297–308.
13. Jirásková, N., Rozsíval, P.: Výsledky 62 dekompresí obalu zrakového nervu. Čes a slov Oftalmol, 1999; vol. 55, no. 3 : 136–144.
14. Kanski, J. J.: Ophtalmology: Clinical Signs ad Differential Diagnosis. 5th edition. Mosby International Limited, 2007. 485 s. ISBN 0-7234-3121-3.
15. Karel, I., Otradovec, J., Peleška, M.: Fluorescence angiography in circulatory disturbances in druzen of the optic disc. Ophthalmologica, 164; 1972 : 449–462.
16. Katz , B. J., Pomeranz, H. D.: Visual field defects and retinal nerve fiber layer defects in eyes with buried optic nerve drusen. American Journal of Ophthalmology. February 2006; vol. 141, no. 2 : 248–253.
17. Kuchynka, P. et al.: Oční lékařství. 1.vyd. Praha: Grada, 2007. 768 s. ISBN 978-80-247-1163–8.
18. Obuchowska, I., Mariak, Z.: Refraction and the axial length of the eyeball in patients with the optic disc drusen. American Journal of Ophthalmology [online]. January 2009; vol. 111, no. 1-3: s. 33–36.
19. Otradovec, J., Karel, I.: Příspěvek k patogenezi funkčních poruch u drúzové papily. Čs Oftalmol, 29; 1973 : 262–272.
20. Otradovec, J.: Klinická neurooftalmologie. 1. vyd. Praha: Grada a.s., 2003. 504 s. ISBN 80-247-0280-0.
21. Roh, S., Noecker , R., Schuman, J. S., et al.: Effect of Optic Nerve Head Drusen on Nerve Fiber Layer Thickness. Ophthalmology, May 1998; vol. 105, no. 5 : 878–885.
22. Romero, J., - Sowka, J., Shechtman, D.: Hemorrhagic complications of optic disc drusen and available treatment options. Optometry - Journal of the American Optometric Association, September 2008; vol. 79, no. 9 : 496–500.
23. Suelves, A. M., Francés-Munoz, E., Gallego-Pinazo, R., et al.: Central serous papillopathy by optic nerve head drusen. Clinical Ophthalmology, November 2010; vol. 25, no. 4 : 1379–1382.
24. Tryfon, G. R., Marilita, M. M.: Cystoid macular edema. Clinical Ophthalmology, December 2008; vol. 2, no. 4 : 919–930.
25. Turgut, B., Kaya, M. K., Demir, T.: An atypical case of optic disc drusen with nerve fiber layer thickening. Eye and Brain [online]. May 2010, vol. 2. [cit. 2010-05-26]. Dostupné z http://www.dovepress.com/getfile.php?fileID=6430.
26. Wilkins, J.M., Pomeranz, H.D.: Visual manifestations of visible and buried optic disc drusen. Journal of Neuro-Ophthalmology, June 2004; vol. 24, no. 2 : 125–129.
Štítky
Chirurgie maxilofaciální Oftalmologie
Článek vyšel v časopiseČeská a slovenská oftalmologie
Nejčtenější tento týden
2016 Číslo 1- Stillova choroba: vzácné a závažné systémové onemocnění
- Familiární středomořská horečka
- Léčba chronické blefaritidy vyžaduje dlouhodobou péči
- První schválený léčivý přípravek pro terapii Leberovy hereditární optické neuropatie dostupný rovněž v ČR
- Kontaktní dermatitida očních víček
-
Všechny články tohoto čísla
- Oznámení
-
Perspektivy buněčné terapie v oftalmologii
1. Využití kmenových buněk v regeneraci poškozeného povrchu oka -
Perspektivy buněčné terapie v oftalmologii
2. Potenciál kmenových buněk pro léčbu onemocnění sítnice - Klinické projevy experimentální autoimunitní uveitidy
- Oční jizevnatý pemfigoid – retrospektivní studie
- Klinické zkoušky testující nové terapie pro Stargardtovu chorobu
- Drúzy papily zrakového nervu a jejich komplikace
- Bilaterální makulární edém na podkladě drúzových papil
- Česká a slovenská oftalmologie
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Drúzy papily zrakového nervu a jejich komplikace
- Klinické zkoušky testující nové terapie pro Stargardtovu chorobu
- Bilaterální makulární edém na podkladě drúzových papil
- Oční jizevnatý pemfigoid – retrospektivní studie
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání




