-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
Zrozumiteľnosť reči a klinické parametre u pacientov s Parkinsonovou chorobou
Speech intelligibility and clinical parameters in patients with Parkinson‘s disease
Introduction:
Parkinson‘s disease (PD) is very often accompanied by motor speech disorder – hypokinetic dysathria. This specific speech impairment is characterized by a variety of symptoms in phonation, articulation and resonance, but most strikingly is manifested by gradual worsening of intelligibility which greatly worsens the quality of life in these patients.Aim:
In our research, we compared speech intelligibility of patients with PD with our newly developed test with matched healthy controls to reveal a relationship between the speech characteristics of PD patients and some neurological aspects of their disease.Patients and methods:
51 patients with PD and 51 age-matched healthy subjects were included. To assess speech intelligibility, we used our experimental test battery designed for the Slovak language – Speech Intelligibility Test, Intelligibility Rating Scale for Motor Speech Disorders and procedures used in stimulation of narrative production. Clinical parameters included onset of illness, duration of disease, Hoehn and Yahr (H&Y) staging, and motor part of the Movement Disorder Society-Sponsored Revision of the Unified Parkinson’s Disease Rating Scale (MDS-UPDRS) part III.Results:
There were statistically significant differences in word and phrase intelligibility level between PD patients and control group; however, both groups achieved mostly ceiling results. Healthy individuals produced significantly greater percentage of intelligible words also in spontaneous speech production than PD patients. There were no differences in the amount and type of dysfluencies between the groups studied. The results of speech tests were significantly correlated with more neurological parameters, from motoric symptoms with bradykinesia and axial subscore. Brief assessment of speech made by the neurologist was consistent with the results of a comprehensive speech evaluation.Key words:
Parkinson‘s disease – speech – intelligibility – MDS-UPDRS IIIThe authors declare they have no potential conflicts of interest concerning drugs, products, or services used in the study.
The Editorial Board declares that the manuscript met the ICMJE “uniform requirements” for biomedical papers.
Chinese summary - 摘要
帕金森病患者的语言清晰度和临床参数
介绍:
帕金森病(PD)常伴有运动性言语障碍 - 运动功能减退性呼吸困难。 这种特定的言语障碍以发声,发音和共鸣中的各种症状为特征,但最显著的是理解能力逐渐变差,这极大地降低了这些患者的生活质量。
目标:
在我们的研究中,我们用我们新开发的测试将PD患者的语音清晰度与匹配的健康对照进行比较,以揭示PD患者的言语特征与其疾病的一些神经学方面之间的关系。
患者和方法:
包括51名PD患者和51名年龄匹配的健康受试者。 为了评估语音清晰度,我们使用了为斯洛伐克语设计的实验测试电池 - 语音清晰度测试,运动语音障碍的可理解程度评定量表和用于刺激叙事制作的程序。 临床参数包括疾病发作,疾病持续时间,Hoehn和Yahr(H&Y)分期,以及运动障碍学会 - 运动障碍协会修订统一帕金森病评定量表(MDS-UPDRS)第三部分的运动部分。
结果:
PD患者与对照组的单词和短语理解水平存在统计学差异; 然而,这两个群体都取得了大部分上限。 与PD患者相比,健康个体在自发言语产生中产生显著更高百分比的可理解单词。 研究组之间言语障碍的数量和类型没有差异。 言语测试的结果与更多的神经学参数显著相关,从运动性症状与运动迟缓和轴向子分数。 对神经病学家的言论进行简要评估与综合言语评估的结果一致。
关键词:
帕金森病 - 言语 - 可理解性 - MDS-UPDRS III
Autoři: Ľ. Mičianová 1; A. Kušnírová 2; I. Straka 2; P. Valkovič 2,3; Z. Cséfalvay 1
Působiště autorů: Katedra logopédie, PdF UK Bratislava 1; I. Neurologická klinika LF UK a UN Bratislava, Nemocnica akad. L. Dérera, Bratislava 2; Ústav normálnej a patologickej fyziológie, CEM SAV, Bratislava 3
Vyšlo v časopise: Cesk Slov Neurol N 2018; 81(5): 586-592
Kategorie: Původní práce
doi: https://doi.org/10.14735/amcsnn2018586Souhrn
Východiská:
Parkinsonovu chorobu (PCH) veľmi často sprevádza aj motorická porucha reči –hypokinetická dyzartria. Táto porucha reči sa vyznačuje rôznymi symptómami vo fonácii, v artikulácii a rezonancii, ale najmarkantnejšie sa manifestuje postupne sa zhoršujúcou zrozumiteľnosťou reči, ktorá výrazne zhoršuje kvalitu života týchto pacientov.Cieľ:
Vo výskume sme mapovali zrozumiteľnosť reči u pacientov s PCH nami vytvoreným originálnym testom, cieľom bolo porovnanie s intaktnou vekovo viazanou populáciou a zhodnotenie vzťahov medzi rečovými charakteristikami pacientov a klinickými aspektmi ochorenia.Súbor a metódy:
Výskumnú vzorku tvorilo 51 pacientov s PCH a 51 vekovo viazaných intaktných osôb. Na diagnostiku zrozumiteľnosti reči sme použili experimentálnu batériu testov, ktorá bola nami vytvorená pre slovenský jazyk – Test zrozumiteľnosti reči, Škála hodnotiaca zrozumiteľnosť pri motorických poruchách reči a metodiku na stimuláciu naratívnej produkcie. Klinické parametre zahŕňali vek nástupu ochorenia, trvanie ochorenia, stupeň progresie ochorenia podľa Hoehnovej a Yahra (H&Y) a skóre Movement Disorder Society-Sponsored Revision of the Unified Parkinson’s Disease Rating Scale (MDS-UPDRS) III – vyšetrenie motoriky.Výsledky:
Medzi pacientmi s PCH a kontrolnou skupinou sme zistili štatisticky významné rozdiely v zrozumiteľnosti na úrovni slov i viet, i keď obidve skupiny dosahovali takmer stropové výsledky. Jedinci v kontrolnej skupine produkovali signifikantne vyššie percento zrozumiteľných slov i v spontánnej reči ako pacienti s PCH. Medzi skúmanými skupinami sa nepotvrdili rozdiely v množstve a type dysfluencií. Výsledky rečových testov signifikantně korelovali s viacerými klinickými parametrami, z motorických symptómov to boli bradykinéza a axiálne subskóre. Orientačné hodnotenie reči neurológom bolo v zhode s výsledkami logopedickej diagnostiky.Kľúčové slová:
Parkinsonova choroba – reč – zrozumiteľnosť – MDS-UPDRS IIIÚvod
Parkinsonova choroba (PCH) je multisystémové degeneratívne ochorenie, ktoré sa klinicky manifestuje okrem klasickej motorickej symptomatiky celým radom ďalších príznakov nazývaných non-motorické [1].
Najnovšie zahraničné, ale i domáce výskumy sa venujú odhaľovaniu jazykových deficitov pri PCH [2 – 3]. Klasické štúdie uvádzajú, že i prevalencia rečových porúch v populácii pacientov s PCH je vysoká. Výskumy uvádzajú, že 70 – 90 % pacientov s PCH má ťažkosti s hlasom a u 45 – 55 % sa vyskytujú zmeny v reči [4 – 5]. Reč pacientov s PCH býva monotónna s možnými počiatočnými pauzami ako následok rigidity svalov. Nasleduje unáhlený nepresný rečový prejav s paliláliou – opakovaním slabík či slov. Dych pacientov býva nedostatočný a prerušovaný z dôvodu prerušenia hybnosti dýchacích svalov, hlasový prejav môže byť oslabený až do afónie. Prejav sa buď spomaľuje až do zastavenia alebo naopak zrýchľuje do nezreteľného brblania [6]. Vo výskume Harteliusovej a Svenssona na vzorke 230 pacientov 70 % z nich uviedlo, že ich reč alebo hlas sú horšie ako v čase nástupu ochorenia [7]. Niektoré z hlavných problémov, na ktoré sa títo ľudia sťažovali, súviselo s hlasom – slabý (61 % uviedlo tento problém), zachrípnutý (32 %) či monotónny hlas (17 %). Medzi ďalšie časté problémy patrili nepresná artikulácia (36 %) a ťažkosti s iniciáciou rečovej produkcie (27 %).
U pacientov s PCH viacerí autori popisujú zvýšený výskyt dysfluencií ako u intaktných osôb. Tieto sa rozdeľujú na patologické – tzv. dysfluencie ako pri zajakavosti (stuttering dysfluencies) – repetície slabík a jednoslabičných slov, prolongácie, bloky, tiché pauzy, prerušenia slov. Druhú skupinu tvoria typické dysfluencie (typical dysfluencies) – hezitácie, interjekcie, opravy, nekompletné slovné zvraty, opakovanie viacslabičných slov a slovných zvratov, ktoré bežne nachádzame aj v reči zdravých ľudí [8].
Rozsiahly výskum zameraný na opis hypokinetickej dyzartrie u osôb s PCH potvrdil, že percepčné črty dyzartrie sú u pacientov s PCH v zhode so základnou patofyziológiou ochorenia [9]. Redukovaný rozsah pohybov sa môže odraziť ako neschopnosť pacienta meniť výšku a intenzitu hlasu, modulovať dôraz a produkovať dlhšie frázy. Premenlivé tempo, krátke zrýchlenia reči a nepresná výslovnosť spoluhlások môžu tiež súvisieť s redukovaným rozsahom pohybov. Nechcené pauzy sú následkom bradykinézy a tiež problémov s iniciáciou pohybov. Odchýlky v hlase (dyšnosť, drsnosť a nízka výška) môže spôsobovať rigidita laryngeálnej muskulatúry.
Pre dyzartriu ako jednu z motorických porúch reči je zrozumiteľnosť reči najdôležitejšou premennou funkčného narušenia produkcie reči [10 – 14].
Cieľmi našej práce bolo:
- zistiť, či existujú rozdiely medzi výkonmi v zrozumiteľnosti medzi intaktnou populáciou (kontrolná skupina; KS) a pacientov s PCH;
- zistiť, či je rozdiel v množstve a type dysfluencií medzi KS a pacientov s PCH;
- zistiť, či existuje vzťah medzi zrozumiteľnosťou a klinickými parametrami u pacientov s PCH.
Súbor a metodika
V našom výskume sme sledovali klinickú (výskumnú) a kontrolnú vzorku. Výskumnú vzorku tvorilo 51 pacientov s PCH a KS tvorilo 51 intaktných osôb. Intaktnú dvojicu sme ku každému pacientovi vybrali párovou analýzou, aby spĺňala čo najbližšie kritériá veku a pohlavia. Rozdelenie pacientov a intaktnej populácie sú uvedené v tab. 1. Skúmané skupiny sa štatisticky nelíšia na základe veku (Mann-Whitney U = 1 250,5; p = 0,722) ani pohlavia (Mann-Whitney U = 1 275; p = 0,791).
Tab. 1. Charakteristika výskumnej vzorky z hľadiska veku a pohlavia. 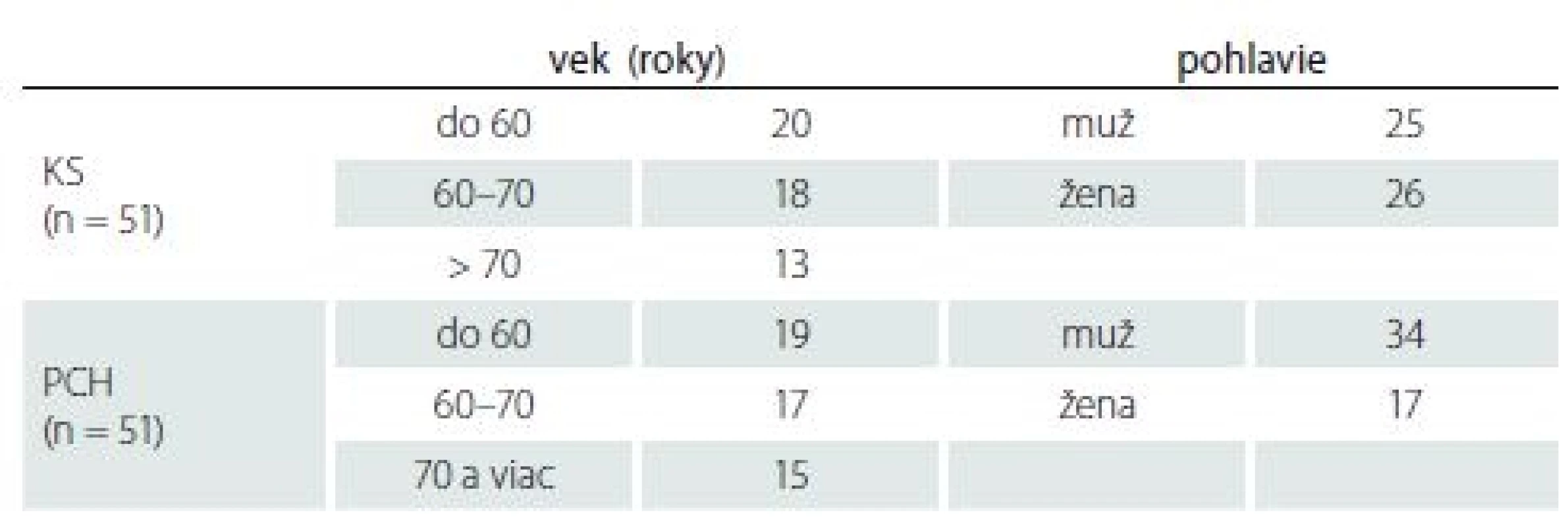
KS – kontrolná skupina; PCH – skupina pacientov s Parkinsonovou chorobou Pacientov s PCH a KS zdravých ľudí sme vyšetrili kognitívnym skríningom Montreal Cognitive Assesmant (MoCA), aby sme mohli vylúčiť kognitívnu poruchu [15 – 16]. Výkony uvádzame v tab. 2.
Tab. 2. Výkony pacientov s Parkinsonovou chorobou a kontrolnej skupiny v kognitívnom skríningu MoCA. 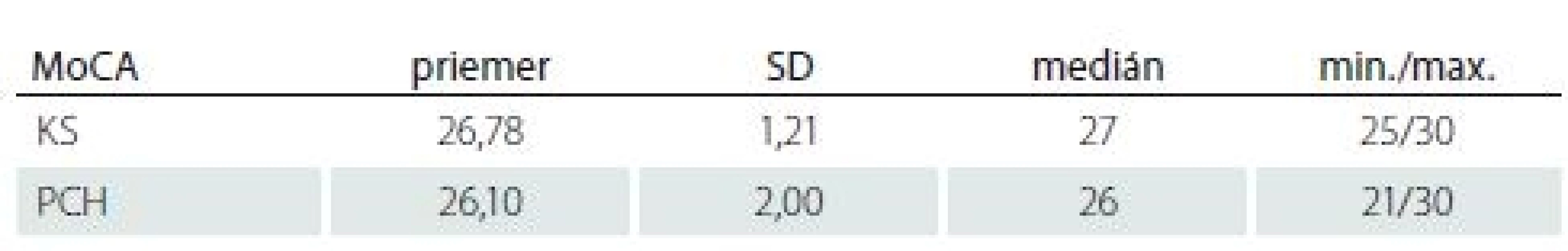
KS – kontrolná skupina; MoCA – Montrealský kognitívny test; PCH – skupina pacientov s Parkinsonovou chorobou; SD – štandardná odchýlka Všetci pacienti boli vyšetrení v „ON“ stave, čiže vtedy, keď pozitívne reagujú na liečbu. Všetci pacienti boli z Extrapyramídového centra II. neurologickej kliniky LF UK a UN Bratislava. Pri pacientoch v tab. 3 uvádzame výsledky klinického hodnotenia. Pri každom pacientovi opisujeme dĺžku trvania PCH v rokoch, vek nástupu ochorenia, štádium PCH podľa Hoehnovej a Yahra (H&Y) na škále 0 – 5 [17 – 18]. Movement Disorder Society-Sponsored Revision of the Unified Parkinson’s Disease Rating Scale (MDS-UPDRS) III je tretia časť Zjednotenej hodnotiacej škály pre Parkinsonovu chorobu (Unified Parkinson‘s Disease Rating Scale), ktorá hodnotí motorické prejavy PCH [19 – 20]. Zrozumiteľnosť spontánnej reči pacientov ohodnotil logopéd na Škále hodnotiacej zrozumiteľnosť pri motorických poruchách reči, pričom 10 znamená, že zrozumiteľnosť pacienta je bez narušení [9]. V tab. 4 uvádzame inštrukcie pre vyšetrujúceho k časti MDS-UPDRS III – 3.1 – Reč.
Tab. 3. Neurologická charakteristika pacientov s Parkinsonovou chorobou. 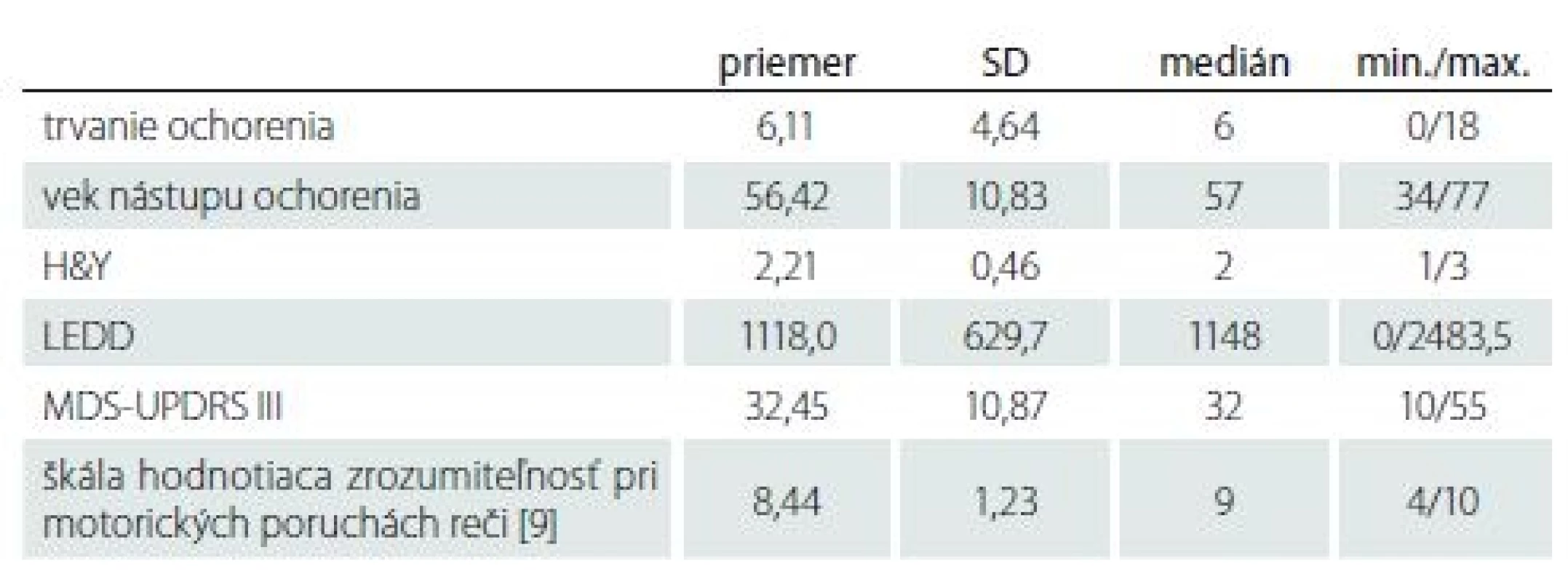
H&Y – štádium PCH podľa Hoehnovej a Yahra; LEDD – denná ekvivalentná dávka levodopy; MDS-UPDRS III – Movement Disorder Society-Sponsored Revision of the Unifi ed Parkinson’s Disease Rating Scale III; SD – štandardná odchýlka Tab. 4. MDS-UPDRS III – časť 3.1 – Reč. 
MDS-UPDRS III – Movement Disorder Society-Sponsored Revision of the Unifi ed Parkinson’s Disease Rating Scale III Všetci pacienti, rovnako aj KS, boli okrem kognitívneho skríningu MoCA vyšetrení Testom zrozumiteľnosti reči u osôb s dyzartriou – T-ZROD [21]. Diagnostický materiál obsahuje dva subtesty. Prvý je zameraný na úroveň slova a zrozumiteľnosť v užšom slova zmysle (intelligibility). Druhý subtest tvorí úroveň viet a skúma zrozumiteľnosť v kontexte „porozumiteľnosť“ reči (comprehensibility).
Test bol administrovaný prostredníctvom počítačového programu a vyšetrenie trvalo približne 15 – 20 min. Na úrovni slov sme hodnotili zrozumiteľnosť 100 slov. Úlohou vyšetrovaného bolo prečítať slovo, hodnotiteľ na svojej obrazovke označil odpoveď, ktorú počul, pričom mal na výber zo šiestich až ôsmich možností (tzv. multiple choice), ktoré boli podobné (napr. puk, muk, buk, fuk, hus, kus, Rus, džús). Na úrovni viet sme skúmali zrozumiteľnosť 40 viet. Úlohou vyšetrovanej osoby bolo prečítať vetu, hodnotiteľ ju zopakoval, vyšetrovaný potvrdil správnosť resp. nesprávnosť odpovede. V prípade neporozumenia hodnotiteľ vyšetrovanú osobu vyzval, aby použila niektorú zo stratégií na zvýšenie „porozumiteľnosti“ (zopakovanie, použitie sémantickej nápovede, gesto, vyhláskovanie, abecednú tabuľku). Pozitívom programu je automatické vyhodnotenie a vypočítanie výsledkov, čo bezpochyby šetrí čas. Pre ilustráciu pripájame ukážku obrazovky s výsledkami testu T-ZROD (obr. 1).
Obr. 1. Ukážka výsledkov v Teste zrozumiteľnosti reči u osôb s dyzartriou.
Fig. 1. Sample of the results on the Intelligibility Test for People with Dysarthria.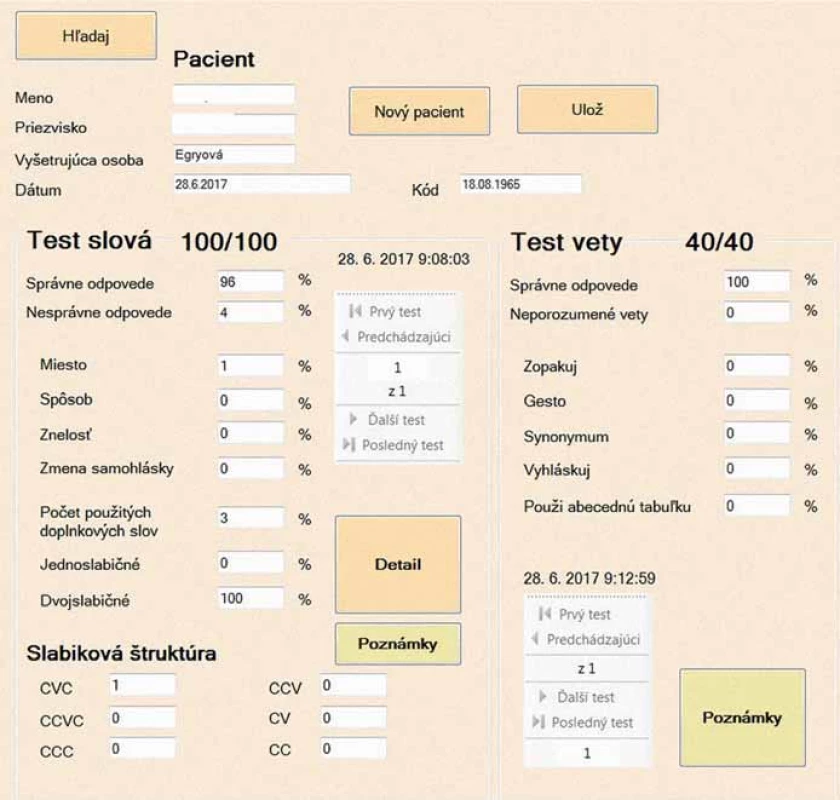
Naratívne rozprávanie bolo stimulované na základe situačného obrázka „Banková lúpež“. Úlohou vyšetrovaných osôb bolo na základe obrázkovej predlohy porozprávať príbeh [22].
Okrem uvedených diagnostických metód sme použili na vyhodnotenie dát štatistické metódy softvéru SPSS Statistics version 22 (IBM Corp., Armonk, NY, USA). Na testovanie normality rozloženia dát sme použili Kolmogorov-Smirnovov test. Keďže sme zistili nenormálne rozloženie dát, na ich analýzu sme používali neparametrické štatistické testy. Na testovanie rozdielov medzi dvomi skupinami (osôb s PCH a KS) sme použili Mann-Whitneyho U test. Štatistické testovanie sme robili na hladine významnosti α = 5 %. Pre zistenie vzťahov medzi rečovými a neurologickými parametrami sme použili neparametrickú Spearmanovu koreláciu.
Výsledky
Výkony pacientov a intaktných osôb v Teste zrozumiteľnosti reči
Výkony pacientov v hrubom skóre v slovách a vetách rozdelených do dvoch skupín uvádzame v tab. 5. V tabuľke sú uvedené základné údaje deskriptívnej štatistiky osobitne pre zrozumiteľnosť na úrovni slov a viet. Osoby z KS, ako aj pacienti s PCH dosahovali v oboch testoch v priemere takmer stropové výkony. Na úrovni slov dosiahlo plný počet bodov 30 z 51 intaktných osôb (58,8 %) a 17 pacientov s PCH (33,3 %). V prípade viet v norme dosiahlo plný počet 50 zdravých ľudí (98,0 %) a 31 pacientov s PCH (60,8 %). Napriek vysokým výkonom nielen u intaktnej populácie, ale i u pacientov sme zistili medzi našimi skupinami signifikantné rozdiely v obidvoch subtestoch – slová (Mann-Whitney U = 911,0; p = 0,006) aj vety (Mann-Whitney U = 822,0; p = 0,000).
Tab. 5. Výkony dvoch skupín v Teste zrozumiteľnosti reči u osôb s dyzartriou. 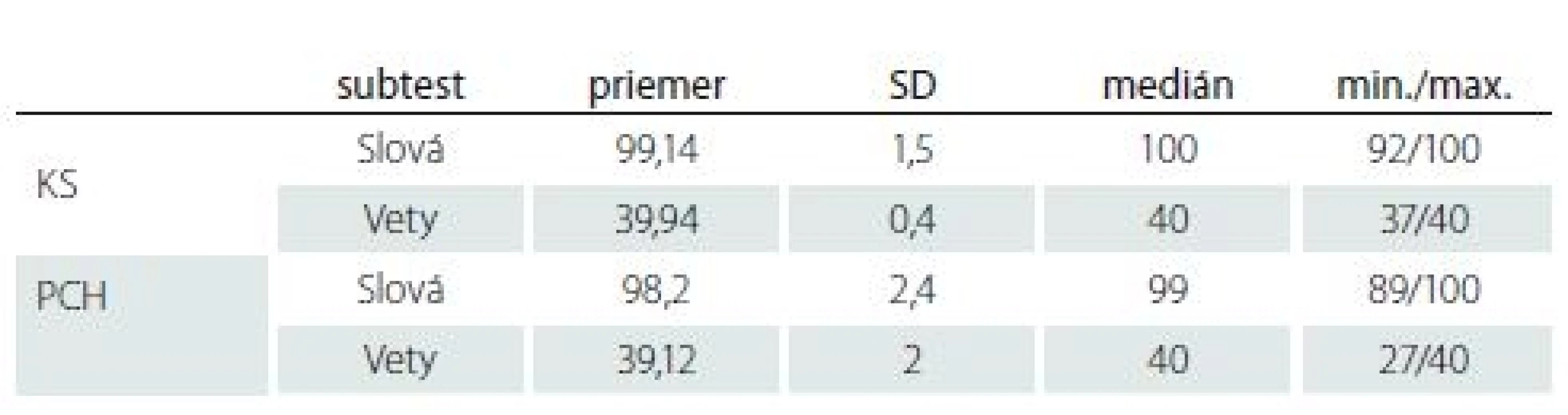
KS – kontrolná skupina; PCH – skupina pacientov s Parkinsonovou chorobou; SD – štandardná odchýlka Zrozumiteľnosť pacientov a intaktných osôb na vzorke spontánnej reči
Okrem zrozumiteľnosti reči na úrovni slov a viet sme mapovali aj zrozumiteľnosť spontánnej reči zo vzorky naratívneho diskurzu u 41 pacientov a 41 zdravých osôb. Naratívne rozprávanie bolo stimulované na základe situačného obrázka „Banková lúpež“ [22]. V transkripcii sme použili prístup podľa Justeovej a Andradeovej – prepisovali sme prvých 200 slabík prehovoru a okrem parametrov skúmajúcich zrozumiteľnosť (počet zrozumiteľných slov za min a percento zrozumiteľných slov) sme hodnotili aj typ a percento dysfluencií [8].
Na základe deskriptívnej štatistiky priemerné hodnoty a mediány skúmaných premenných vychádzajú vždy v prospech kontrolnej skupiny (tab. 6). Jedine v oblasti “percento zrozumiteľných slov za 1 min” pacienti dosahujú vyššie skóre, rozdiel medzi skupinami je však nesignifikantný. Štatisticky významný rozdiel medzi skupinami v prospech KS vyšiel v jedinom parametri – „percento zrozumiteľných slov z celej vzorky“ (Mann-Whitney U = 533,0; p = 0, 000).
Tab. 6. Výkony dvoch skupín na vzorke spontánnej reči. 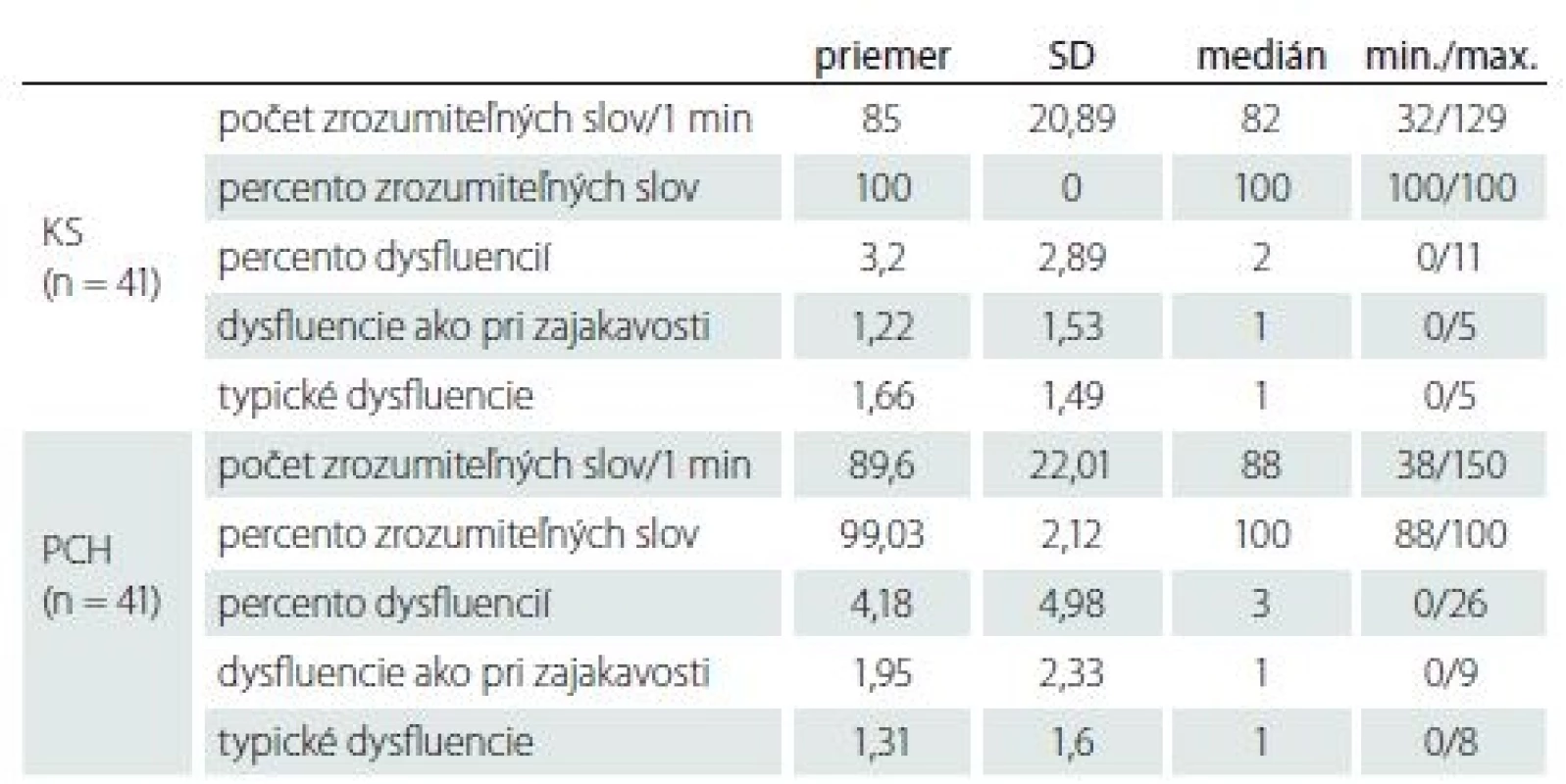
KS – kontrolná skupina; PCH – skupina pacientov s Parkinsonovou chorobou; SD – štandardná odchýlka U skúmaných osôb sme si všímali výskyt dvoch druhov dysfluencií: 1. patologických (tzv. dysfluencie ako pri zajakavosti) – repetície slabík a jednoslabičných slov, prolongácie, bloky, tiché pauzy, prerušenia slov; 2. typických – hezitácie, interjekcie, opravy, nekompletné slovné zvraty, opakovanie viacslabičných slov a slovných zvratov. I keď štatisticky sa nám nepotvrdili rozdiely medzi dvomi skupinami, pri kvalitatívnej analýze si u pacientov s PCH môžeme všimnúť vyššie hodnoty celkového počtu dysfluencií a dysfluencií ako pri zajakavosti. Naopak, KS produkovala viac neplynulostí zo skupiny „typické“, čo považujeme za fyziologické.
Vzťahy medzi výkonmi v zrozumiteľnosti reči a klinickými parametrami
Po zodpovedaní otázky, či jestvujú medzi klinickou a kontrolnou vzorkou rozdiely v rečovom prejave, sme sa bližšie zamerali na skupinu pacientov s PCH. Zaujímalo nás, či existujú vzťahy medzi rečou a motorickými symptómami ochorenia. Z rečových parametrov sme hodnotili výsledky Testu zrozumiteľnosti reči (slová, vety) a výsledky z 10bodovej Škály hodnotiacej zrozumiteľnosť pri motorických poruchách reči podľa Duffyho [9,21]. Tieto sme dávali do vzťahu ku klinickým údajom – trvanie ochorenia, vek nástupu ochorenia, štádium PCH podľa H&Y a celkové skóre v MDS-UPDRS III. Keďže výsledky boli rozložené non-normálne, pre zistenie vzťahov medzi rečovými a neurologickými parametrami sme použili neparametrickú Spearmanovu koreláciu. V tab. 7 uvádzame výšku korelačného koeficientu (rs) a hladinu štatistickej významnosti (p hodnotu).
Tab. 7. Korelácie medzi rečovými a klinickými parametrami. 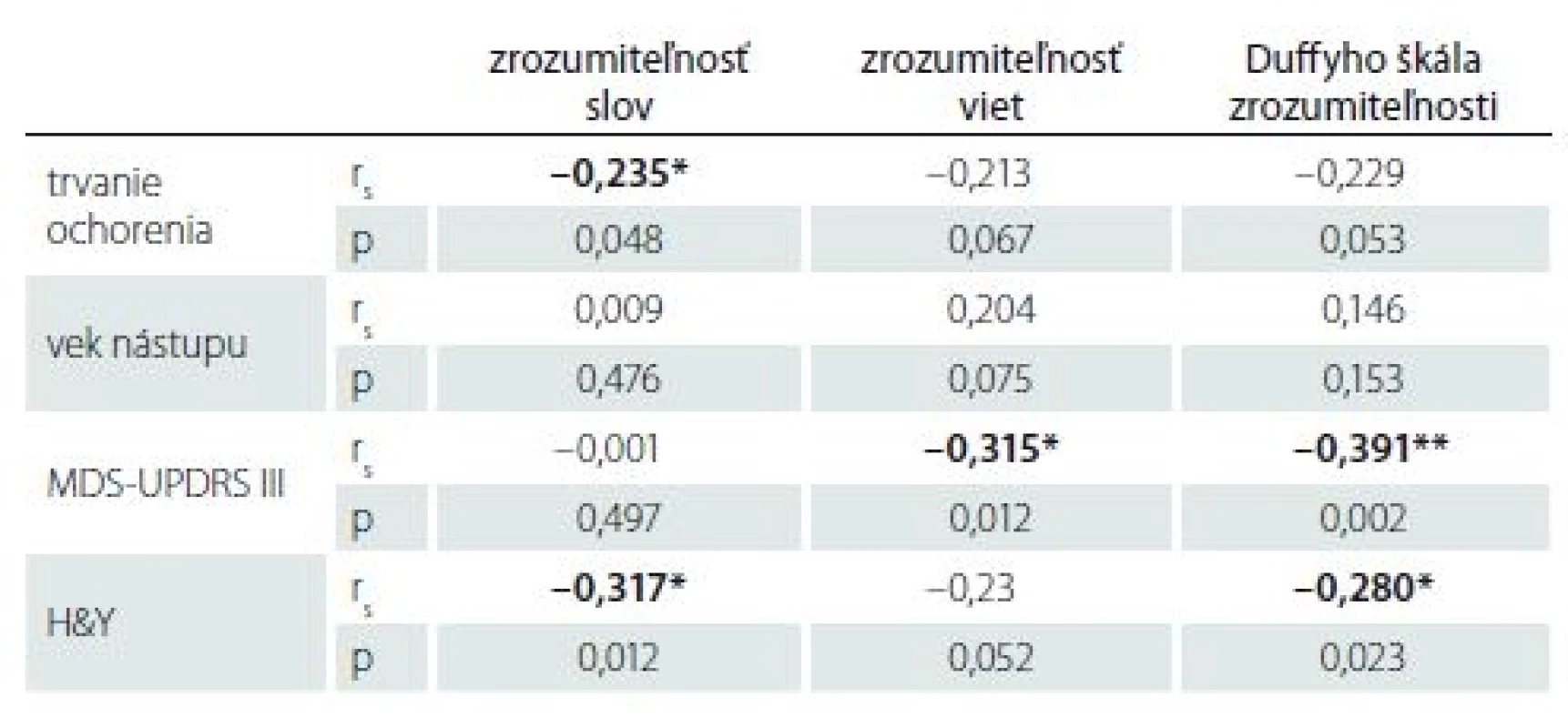
H&Y – štádium PCH podľa Hoehnovej a Yahra; MDS-UPDRS III – Movement Disorder Society- -Sponsored Revision of the Unifi ed Parkinson’s Disease Rating Scale III; rs – výška korelačného koeficientu
* p < 0,05
** p < 0,01Zrozumiteľnosť na úrovni slova signifikantne koreluje s trvaním ochorenia a škálou H&Y. Vety korelujú s celkovým skóre MDS-UPDRS III a Škála hodnotiaca zrozumiteľnosť s obidvomi premennými.
Pre potreby ďalšej analýzy sme rozdelili MDS-UPDRS III do štyroch subskóre: rigidita (položky 3.3a – 3.3e), tremor (položky 3.15 – 3.18), bradykinéza (položky 3.4a – 3.8b a 3.14) a axiálne príznaky (položky 3.9 – 3.13). Osobitne sme si všímali vzťahu logopedických vyšetrení so subskóre MDS-UPDRS 3.1 – Reč, kde rečovú produkciu pacientov hodnotil neurológ (výsledky uvádzame v tab. 8).
Tab. 8. Korelácie medzi rečovými parametrami a subskóre MDS-UPDRS III. 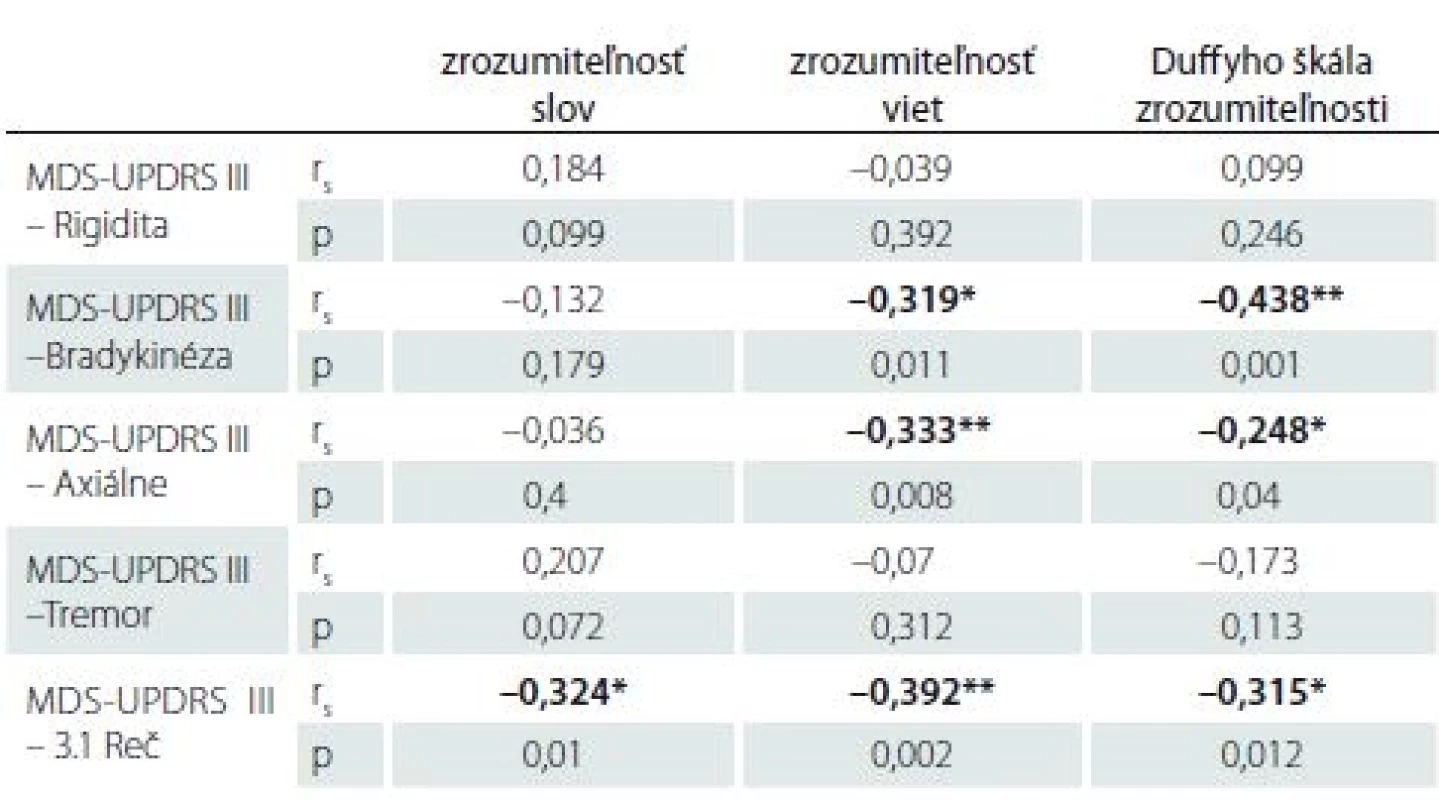
MDS-UPDRS III – Movement Disorder Society-Sponsored Revision of the Unifi ed Parkinson’s Disease Rating Scale III; rs - výška korelačného koeficientu
* p < 0,05
** p < 0,01Zrozumiteľnosť na úrovni viet a Škála hodnotiaca zrozumiteľnosť korelujú s axiálnymi príznakmi a bradykinézou. Naopak sa nepotvrdil vzťah medzi rečovými parametrami s rigiditou a tremorom. Subskóre „Reč“ koreluje signifikantne so všetkými tromi metódami hodnotiacimi reč.
Diskusia
Jedným z cieľov nášho výskumu bolo zistiť, či existujú rozdiely medzi výkonmi v zrozumiteľnosti medzi KS a pacientov s PCH. Štatisticky významné rozdiely sa potvrdili na úrovni slov i viet. Prekvapilo nás, že takmer stropové výkony v Teste zrozumiteľnosti dosahovala nielen KS, ale aj pacienti s PCH. Vysoké skóre zrozumiteľnosti na úrovni slov i viet (nad 90 %) u pacientov s PCH potvrdzujú aj zahraničné výskumy [13,23]. Myslíme si, že vysoké skóre zrozumiteľnosti na úrovni slov vyplýva z viacerých dôvodov. Prvým je samotný spôsob hodnotenia zrozumiteľnosti slov – výber z možností. Podobné výsledky nachádzame v práci Yorkstonovej et al, ktorí sa zhodujú, že pri hodnotení výberu z možností dosahujú aj pacienti s dyzartriou vysoké skóre [24]. Druhým dôvodom je, že reč skúmaných pacientov nebola ešte v čase vyšetrenia v štádiu ťažkej dyzartrie. Zahraničné výskumy potvrdzujú, že poruchy artikulácie a fluencie sa u pacientov manifestujú až v neskorších štádiách PCH [4] a zhoršená zrozumiteľnosť reči priamo súvisí so štádiom PCH podľa H&Y [25]. Štádium PCH našich pacientov bolo na škále H&Y väčšinou 2(obojstranné príznaky, bez porúch rovnováhy) z možných 5. Tretím dôvodom je, že na úrovni slova sa pacienti veľmi sústredili na zreteľnú artikuláciu a spomalili tempo reči, vďaka čomu boli schopní svoje deficity kompenzovať. Hyperartikuláciu využili ako kompenzačnú stratégiu na zlepšenie svojej reči [26].
V literatúre opisujú zrozumiteľnosť na úrovni viet u pacientov s PCH Sidtis et al. Výsledky tohto výskumu zrozumiteľnosti naznačujú, že dlhšia kontextuálna opora (keď máme k dispozícii dlhšie úseky reči) tiež môže viesť k úspešnejšiemu rozpoznaniu rečovej vzorky [27]. I keď sme sa pri zostavovaní Testu zrozumiteľnosti reči snažili voliť sémanticky ťažšie predvídateľné vety, sémantické kľúče vo vetách úplne nemôžeme eliminovať a stále do istej miery prispievajú k zvýšeniu zrozumiteľnosti. Zrozumiteľnosti napomáha i dekódovanie morfologicko-syntaktických vzťahov.
Na úrovni spontánnej reči výsledky deskriptívnej štatistiky vychádzajú vždy v prospech KS, i keď tieto rozdiely nie sú signifikantné. Jedine v oblasti ,,percento zrozumiteľných slov za 1 min” pacienti dosahujú vyššie skóre (rozdiel medzi skupinami je ale nesignifikantný). Vysvetlením môže byť zrýchlené tempo reči u našich pacientov, ktoré u pacientov s PCH opisujú niektorí autori – naoko teda produkovali viac zrozumiteľných slov za jednotku času ako KS [28 – 29]. Keď sa však pozrieme na „percento zrozumiteľných slov z celej vzorky“, vidíme výsledky v prospech intaktnej populácie, ktoré sú i štatisticky významné. Pre úplnosť však treba povedať, že viacerí autori považujú tempo reči u pacientov s PCH skôr za znížené [5,8].
I keď štatisticky sa nám nepotvrdili medzi dvomi skupinami rozdiely v množstve a type dysfluencií („dysfluencie ako pri zajakavosti“ a „typické neplynulosti“), pri kvalitatívnej analýze si u pacientov s PCH môžeme všimnúť vyššie hodnoty celkového počtu dysfluencií a dysfluencií ako pri zajakavosti. Zdraví ľudia naopak produkovali viac neplynulostí zo skupiny „typické“, čo považujeme za fyziologické [8,30,31].
Ďalším cieľom nášho výskumu bolo zistiť, či existuje vzťah medzi zrozumiteľnosťou a klinickými parametrami pacientov s PCH. Zistili sme nasledovné vzťahy: zrozumiteľnosť na úrovni slova signifikantne koreluje s trvaním ochorenia a škálou H&Y (porovnaj [32]). Vety korelujú s celkovým skóre MDS-UPDRS III a Duffyho Škála hodnotiaca zrozumiteľnosť s obidvomi premennými. Zaujímavosťou je, že s vekom nástupu nesúvisia žiadne rečové parametre. Nepreukázali sa teda rozdiely v reči pacientov, ktorí mali rané štádium a neskoršie štádium PCH (porovnaj [33]). Na základe našich výsledkov sa však javí, že s progresiou ochorenia (t. j. s dlhším trvaním ochorenia) majú poruchy reči zhoršujúcu tendenciu [33].
Rečové parametre signifikantne korelovali s dvomi zo štyroch motorických symptómov PCH. Tieto zistenia podporujú hypotézu, že patofyziologické mechanizmy, ktoré zapríčiňujú zhoršenie reči sú spôsobené práve axiálnymi príznakmi a bradykinézou [33]. Prítomnosť tremoru môže síce negatívne ovplyvniť také schopnosti, ako sú písanie a manipulácia s predmetmi, avšak neinterferuje s artikuláciou. Rigidita môže mať vplyv na reč, keďže zvýšený svalový tonus môže spôsobovať obmedzenie pohybov, ale v našej štúdii sa tieto vzťahy nepreukázali ako signifikantné. Existujú však výskumy, ktoré hovoria o tom, že bradykinéza a rigidita spolupôsobia pri znížení pohyblivosti rečových štruktúr a hrajú dôležitú úlohu v patofyziológii narušenia rečových funkcií [34].
Za pozitívne považujeme zistenie, že subjektívne hodnotenie reči neurológom (MDS-UPDRS 3.1 – reč) koreluje s objektívnymi (T-ZROD slová a vety) a subjektívnymi logopedickými metódami (Škála hodnotiaca zrozumiteľnosť). Výsledky naznačujú, že orientačné hodnotenie reči neurológom je v zhode s výsledkami logopedickej diagnostiky.
Limitom našej štúdie môže byť relatívne nízky počet participantov s PCH (51) a je jednoznačný predpoklad, že pri väčšom počet participantov v kohorte by mohli byť výsledky s trendom štatistickej signifikantnosti významnějšie. V našej štúdií boli zaradení pacienti s PCH bez kognitívneho deficitu naprieč všetkými štádiami (H&Y 1 – 3), vč. pacientov ešte bez liečby (novodiagnostikovaní pacienti, tzv. „drug naive“). Tento rozptyl taktiež mohol vplývať na výsledky.
Klinické využitie merania zrozumiteľnosti sú viaceré. Zhoršená zrozumiteľnosť môže byť pri neurodegeneratívnych ochoreniach citlivým indikátorom zmien. Zhoršenie stavu sa ako prvé môže prejaviť na reči, keďže reč si vyžaduje veľmi jemnú a presnú súhru dýchacích, fonačných a artikulačných svalov [35]. Ďalším dôvodom diagnostikovania zrozumiteľnosti je výstup do logopedickej terapie – určenie cieľov, ale i meranie efektivity terapie [36 – 37].
I keď viaceré štúdie poukazujú na vysokú reliabilitu medzi hodnotiteľmi v rámci percepčného hodnotenia zrozumiteľnosti [4,14,23], budúcnosť merania patrí objektívnej diagnostike. Prístrojové merania sa stávajú čoraz spoľahlivejším nástrojom na hodnotenie patologických zmien v reči [29,35,38] a preukázala sa vysoká zhoda medzi percepčnou a akustickou analýzou [33].
Autoři deklarují, že v souvislosti s předmětem studie nemají žádné komerční zájmy.
Redakční rada potvrzuje, že rukopis práce splnil ICMJE kritéria pro publikace zasílané do biomedicínských časopisů.
prof. PaedDr. Zsolt Cséfalvay, PhD.
Katedra logopédie, PdF UK Bratislava
Rančianská ul., č. 59
813 34 Bratislava
e-mail: csefalvay@fedu.uniba.sk
Přijato k recenzi: 22. 5. 2018
Přijato do tisku: 29. 8. 2018
Zdroje
1. Kurčová S, Menšíková K, Kaiserová M et al. Pre-motorické a non-motorické príznaky Parkinsonovej choroby – taxonómia, klinická manifestácia a neuropatologické koreláty. Cesk Slov Neurol N 2016; 79/ 112(3): 255 – 270. doi: 10.14735/ amcsnn2016255.
2. Zemanová N, Bezdíček O, Michalec J et al. Validační studie české verze Bostonského testu pojmenování. Cesk Slov Neurol N 2016; 79/ 112(3): 307 – 316. doi: 10.14735/ amcsnn2016307.
3. Brustmannová S, Anderková L, Rektorová I et al. Token test – validační studie české verze u osob vyššího věku a pacientů s neurodegenerativním onemocněním mozku. Cesk Slov Neurol N 2017; 80/ 113(3): 300 – 306. doi: 10.14735/ amcsnn2017300.
4. Ho AK, Iansek R, Marigliani C et al. Speech Impairment in a large sample of patients with Parkinson‘s disease. Behav Neurol 1999; 11(3): 131 – 137.
5. Brabo NC, Minnet TSC, Ortiz KZ. Fluency in Parkinson’s disease: disease duration, cognitive status and age. Arq Neuropsiquiatr 2014; 72(5): 349 – 355.
6. Neubauer K. Narušení článkovaní řeči. In: Škodová E, Jedlička I. Klinická logopedie. Praha: Portál 2007 : 303 – 325.
7. Hartelius L, Svensson P. Speech and swallowing symptoms associated with Parkinson‘s disease and multiple sclerosis: a survey. Folia Phoniatr Logop 1994; 46(1): 9 – 17. doi: 10.1159/ 000266286.
8. Juste FS, de Andrade CR. Speech fluency profile on different tasks for individuals with Parkinson’s disease. Codas 2017; 29(4): e20160130. doi: 10.1590/ 2317-1782/ 20172016130.
9. Duffy JR. Motor speech disorders: substrates, differential diagnosis, and management. 3rd ed. St. Louis: Elsevier Mosby 2013.
10. Kent RD. Intelligibility in speech disorders. Amsterdam: John Benjamins Publishing Company 1992.
11. Barreto SS, Ortiz KZ. Intelligibility measurements in speech disorders: a critical review of the literature. Pró-Fono Revista de Atualizacao Científica 2008; 20(3): 201 – 206.
12. Hustad KC. The relationship between listener comprehension and intelligibility scores for speakers with dysarthria. J Speech Lang Hear Res 2008; 51(3): 562 – 573. doi: 10.1044/ 1092-4388(2008/ 040).
13. Ziegler W, Zierdt A. Telediagnostic assessment of intelligibility in dysarthria: A pilot investigation of MVP-online. J Commun Disord 2008; 41(6): 553 – 577. doi: 10.1016/ j.jcomdis.2008.05.001.
14. Stipanic KL, Tjaden K, Wilding G. Comparison of intelligibility measures for adults with Parkinson’s disease, adults with multiple sclerosis, and healthy controls. J Speech Lang Hear Res 2016; 59(2): 230 – 238. doi: 10.1044/ 2015_JSLHR-S-15-0271.
15. Nasreddine ZS, Phillips NA, Bédirian V. The Montreal Cognitive Assessment (MoCA): A brief screening tool for mild cognitive impairment. J American Geriatr Soc 2005; 53(4): 695 – 699. doi: 10.1111/ j.1532-5415.2005.53221.x.
16. Cséfalvay Z, Marková J. Montreálsky test kognitívnych funkcií. Slovenská adaptácia testu Montreal Cognitive Assessment. [online]. Dostupné z URL: https:/ / www.mocatest.org/ .
17. Hoehn MM, Yahr MD. Parkinsonism: onset, progression, and mortality. Neurology 1967; 17(5): 427 – 442.
18. Goetz CG, Poewe W, Rascol O et al. Movement Disorder Society Task Force on Rating Scales for Parkinson‘s Disease. Movement disorder society task force report on the Hoehn and Yahr staging scale: status and recommendations. Mov Disord 2004; 19(9): 1020 – 1208. doi: 10.1002/ mds.20213.
19. Goetz CG, Tilley BC, Shaftman SR et al. Movement DisorderSociety UPDRS Revision Task Force. Movement Disorder Society-sponsored revision of the Unified Parkinson’s Disease Rating Scale (MDS-UPDRS): scale presentation and clinimetric testing results. Mov Disord 2008; 23(15): 2129 – 2170. doi: 10.1002/ mds.22340.
20. Škorvánek M, Košutzká Z, Valkovič P et al. Validizácia slovenskej verzie Movement Disorder Society – Unified Parkinson’s Disease Rating Scale (MDS-UPDRS). Cesk Slov Neurol N 2013; 76/ 109(4): 463 – 468.
21. Mičianová Ľ, Egryová M, Tomášová L et al. Analýza zrozumiteľnosti reči pacientov s Parkinsonovou chorobou a intaktnej dospelej populácie. Logopaedica 2017; 19(1): 37–42.
22. Kevická V, Marková J. Hodnotenie konexie a koherencie v spontánnych prejavoch. Logopaedica 2018; 20(1): 47–55.
23. Bunton K, Keintz CK. The use of dual-task paradigm for assessing speech intelligibility in clients with Parkinson disease. J Med Speech Lang Pathol 2008; 16(3): 141 – 155.
24. Yorkston KM, Beukelman DR. A comparison of techniques for measuring intelligibility of dysarthric speech. J Commun Disord 1978; 11(6): 499 – 512.
25. Miller N. Communication changes in Parkinson disease. Pract Neurol 2007; 17(4): 266 – 274. doi: 10.1136/ practneurol-2017-001635.
26. Kent RD, Kim YJ. The Assessment of intelligibility in motor speech disorders. In: Lowit A, Kent R (eds). Assessment of Motor Speech Disorders. San Diego: Plural Publishing Group 2010 : 21 – 37.
27. Sidtis D, Cameron K, Sidtis JJ. Dramatic effects of speech task on motor and linguistic planning in severely dysfluent parkinsonian speech. Clin Linguist Phon 2012; 26(8): 695 – 711. doi: 10.3109/ 02699206.2012.696307.
28. Van Nuffelen G, De Bodt M, Wuyts F et al. The effect of rate control on speech rate and intelligibility of dysarthric speech. Folia Phoniatr Logop 2009; 61(2): 69 – 75. doi: 10.1159/ 000208805.
29. Georgeton L, Meunier C. Spontaneous speech production by dysarthric and healthy speakers: temporal organisation and speaking rate. Proceedings of the 18th International Congress of Phonetic Sciences (ICPhS) 2015, Glasgow, UK. Glasgow: The University of Glasgow 2015.
30. Goberman AM, Blomgren M, Metzger E. Characteristics of speech disfluency in Parkinson disease. J Neurolinguist 2010; 23(5): 470 – 478.
31. Ortiz KZ, Brabo NC, Minett TS. Sensorimotor speech disorders in Parkinson‘s disease: programming and execution deficits. Dement Neuropsychol 2016; 10(3): 210 – 216. doi: 10.1590/ S1980-5764-2016DN1003007.
32. Miller N, Allcock L, Jones D et al. Prevalence and pattern of perceived intelligibility changes in Parkinson‘s disease. J Neurol Neurosurg Psychiatry 2007; 78(11): 1188 – 1190. doi: 10.1136/ jnnp.2006.110171.
33. Dias AE, Barbosa MT, Limong JC et al. Speech disorders did not correlate with age at onset of Parkinson’s disease. Arq Neuropsiquiatr 2016; 74(2): 117 – 121. doi: 10.1590/ 0004-282X20160008.
34. Kempster PA, Sullivan SS, Holton JL et al. Relationships between age and late progression of Parkinson‘s disease: a clinico-pathological study. Brain 2010; 133(Pt 6): 1755 – 1762. doi: 10.1093/ brain/ awq059.
35. Hlavnička J, Čmejla R, Tykalová T et al. Automated analysis of connected speech reveals early biomarkers of Parkinson‘s disease in patients with rapid eye movement sleep behaviour disorder. Sci Rep 2017; 7(1): 12. doi: 10.1038/ s41598-017-00047-5.
36. Swigert NB. The Source for Dysarthria. 2nd ed. Austin: Pro-Ed 2010.
37. Kuschmann A, Miller N, Lowit A. Motor speech disorders: issues in assessment and managment. In: Miller N, Lowit A (eds). Motor speech disorder. a cross-language perspective. Bristol: Multilingual Matters 2014 : 41 – 57.
38. Middag C, Martens JP, Van Nuffelen G et al. Automated intelligibility assessment of pathological speech using phonological features. EURASIP J Adv Signal Process 2009; 2009(1): 629030.
Štítky
Dětská neurologie Neurochirurgie Neurologie
Článek Nejlepší postup v terapii motoricky pokročilé Parkinsonovy nemoci je INTRADUODENÁLNÍ LEVODOPAČlánek Najlepší postup v terapii motoricky pokročilej Parkinsonovej nemoci je HLBOKÁ MOZGOVÁ STIMULÁCIAČlánek Vztah mezi epidemiologií a subjektivním vnímáním bolesti u pacientů se syndromem karpálního tuneluČlánek Recenze knih
Článek vyšel v časopiseČeská a slovenská neurologie a neurochirurgie
Nejčtenější tento týden
2018 Číslo 5- Metamizol jako analgetikum první volby: kdy, pro koho, jak a proč?
- Magnosolv a jeho využití v neurologii
- Zolpidem může mít širší spektrum účinků, než jsme se doposud domnívali, a mnohdy i překvapivé
- Nejčastější nežádoucí účinky venlafaxinu během terapie odeznívají
-
Všechny články tohoto čísla
- Anestezie a nervosvalová onemocnění
- Nejlepší postup v terapii motoricky pokročilé Parkinsonovy nemoci je INTRADUODENÁLNÍ LEVODOPA
- Nejlepší postup v terapii motoricky pokročilé Parkinsonovy nemoci je APOMORFINOVÁ INFUZE
- Najlepší postup v terapii motoricky pokročilej Parkinsonovej nemoci je HLBOKÁ MOZGOVÁ STIMULÁCIA
- Nejlepší postup v terapii motoricky pokročilé Parkinsonovy nemoci je intraduodenální levodopa, apomorfi nová infuze nebo DBS?
- Cervikální vertigo – fikce či realita?
-
Cervikální vertigo – fikce či realita?
Komentář k článku Z. Kadaňky Jr. et al - Péče o pacienty s dysfagií po cévní mozkové příhodě v České republice
- Matematické modelování hemodynamiky mozkových aneuryzmat a možný přínos v klinické praxi z pohledu neurochirurga
- Přehled onemocnění s obrazem restrikce difuze na magnetické rezonanci mozku
- Nové poznatky v diagnostice a léčbě amyotrofické laterální sklerózy
- Léčba recidivy či rezidua multiformního glioblastomu pomocí stereotaktické radiochirurgie gama nožem – společně hodnocený soubor dvou neurochirurgických pracovišť
- Tichý akútny a subakútny mozgový infarkt u pacientov pred koronárnou intervenciou
- Vztah mezi epidemiologií a subjektivním vnímáním bolesti u pacientů se syndromem karpálního tunelu
- Umístění bifurkace bazilární tepny ve vztahu k dorsu sellae
- Validace dotazníku pro pacienty s myotonií – česká verze Myotonia Behaviour Scale
- Zrozumiteľnosť reči a klinické parametre u pacientov s Parkinsonovou chorobou
- První dokumentovaný případ japonské encefalitidy importované do České republiky
- Spinální schwannom v oblasti hrudní páteře s masivním intratumorálním krvácením
- Časná komplikace ošetření disekujícího intrakraniálního aneuryzmatu ve vertebrobazilárním povodí flow-diverterem
- Svalová dystopie ve Fallopiově kanálu
- Harvey Cushing jako kandidát Nobelovy ceny
- Stanovisko Výboru Cerebrovaskulární sekce České neurologické společnosti ČLS JEP k dlouhodobému holterovskému EKG monitoringu u pacientů s ischemickou cévní mozkovou příhodou
- Analýza dat v neurologii LXXI.<br>Pearsonův korelační koeficient
- Recenze knih
- Česká a slovenská neurologie a neurochirurgie
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Nové poznatky v diagnostice a léčbě amyotrofické laterální sklerózy
- Přehled onemocnění s obrazem restrikce difuze na magnetické rezonanci mozku
- Cervikální vertigo – fikce či realita?
- Anestezie a nervosvalová onemocnění
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



