-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
Sonograficky navigované operace mozkových kavernomů
Ultrasound-guided Brain Cavernoma Surgery
Cavernomas are regarded as brain lesions suitable for intra-operative 2D or 3D ultrasound imaging. Sonographically, cavernomas appear as hyperechoic lesions with heterogeneous inner structure well separated from the normal brain structures. Therefore, ultrasound imaging can be used for intra-operative localisation, planning of surgical approach and control of resection completeness. For the purpose of this study, intra-operative ultrasound images of 12 patients surgically treated for brain cavernomas at the Neurosurgical department KNTB in Zlin between 2007 and 2012 were evaluated. Patients were categorized in three groups according to the quality of intra-operative ultrasound imaging. Results of this study indicate that brain cavenoma is suitable for intra-operative ultrasound navigation and resection management.
Key words:
cavernoma – sonography
Autoři: P. Linzer 1; M. Filip 1; F. Šámal 1; P. Jurek 1; D. Školoudík 2,3
Působiště autorů: Neurochirurgické oddělení Krajské nemocnice T. Bati ve Zlíně, a. s. 1; Neurologická klinika LF OU a FN Ostrava 2; Neurologická klinika LF UP a FN Olomouc 3
Vyšlo v časopise: Cesk Slov Neurol N 2013; 76/109(2): 203-206
Kategorie: Krátké sdělení
Souhrn
Kavernomy patří mezi mozkové expanze velmi dobře detekovatelné intraoperačním 2D či 3D ultrazvukovým vyšetřením. V sonografickém obraze se kavernom jeví jako hyperechogenní útvar s heterogenní vnitřní strukturou a je dobře odlišitelný od mozkových struktur. To umožňuje využít sonografické vyšetření k jeho lokalizaci, plánování operačního přístupu a ke kontrole resekce. Cílem sdělení je prezentovat naše zkušenosti s intraoperačním ultrazvukovým vyšetřením u souboru 12 pacientů operovaných pro mozkový kavernom v letech 2007–2012 na Neurochirurgickém oddělení KNTB Zlín. Sonografické nálezy jsme zařadili podle kvality zobrazení do tří skupin a zhodnotili možnosti ultrazvukového intraoperačního zobrazení u těchto expanzí.
Klíčová slova:
kavernom – ultrazvukÚvod
Mozkové kavernomy jsou z morfologického hlediska konglomerátem sinusoidně uspořádaných kapilár s pomalu protékající krví, která je v různých stadiích trombotizace, organizace a rekanalizace. Obvykle bývají obklopeny vrstvou gliózy a také hematomy v různém stáří degradace. Jejich přítomnost ohrožuje pacienty epileptickými záchvaty, intracerebrálním krvácením a vznikem fokálního neurologického deficitu. Z diagnostických zobrazovacích metod je suverénní vyšetření magnetickou rezonancí (MR). Typický vzhled v MR obraze je dán vlastnostmi rozpadových krevních produktů (hemosiderinu) okolí kavernomu. Roční frekvence krvácení se uvádí 4,2 %, ovšem u hluboko uložených lézí je riziko vyšší [1].
Mikrochirurgická resekce je standardní metoda terapie eliminující riziko krvácení a zlepšující kontrolu epilepsie. Nezbytnou součástí operačního výkonu je dostatečně přesná lokalizace léze. Stereotaktické techniky a moderní neuronavigační systémy jsou všeobecně akceptované způsoby, jak dosáhnout cílové struktury při minimálním poškození intaktního mozku [2].
Kavernomy je možné peroperačně zobrazit také sonograficky. Dobře odráží ultrazvukové vlnění o frekvenci 4–8 MHz a zobrazují se jako ohraničené hyperechogenní ložisko s heterogenní strukturou. Spolehlivé rozlišení hranice kavernom/mozková tkáň v 2D a 3D zobrazení by mělo umožnit kvalitní orientaci operatéra během výkonu, a vytvořit tak předpoklad k optimálnímu pooperačnímu výsledku pacienta. Cílem sdělení je prezentovat zkušenosti s tímto peroperačním zobrazením u našeho souboru pacientů operovaných pro mozkový kavernom v letech 2007–2012 na Neurochirurgickém oddělení KNTB Zlín.
Soubor a metodika
Sledovaný soubor tvoří 12 pacientů operovaných pro mozkový kavernom na Neurochirurgickém oddělení Krajské nemocnice Tomáše Bati ve Zlíně. Podle předoperačního MR vyšetření byla změřena nejkratší vzdálenost kavernomu k povrchu kortexu a také rozměry léze s výpočtem objemu. Kraniotomie byla lokalizována na základě předoperačního vyšetření MR. Před durotomií bylo za sterilních kautel provedeno ultrazvukové vyšetřením na přístroji BK Medical PRO Focus (BK Medical, Herlev, Dánsko), konvexní sondou o frekvenci 4–8 MHz standardním plošným 2D zobrazením ve dvou na sebe kolmých rovinách doplněným o 3D rekonstrukci na principu počítačové rekonstrukce dvojrozměrných snímků. Po provedení durotomie bylo vyšetření opakováno stejným způsobem (obr. 1). Podle provedeného vyšetření navigoval operační tým přístupovou cestu ke kavernomu a na závěr výkonu kontroloval jeho resekci. V případě hlouběji uložených kavernomů byla během preparace opakovaně ověřována správnost zvolené trajektorie. K posouzení kvality peroperačního zobrazení byla použita kategorizace původně publikovaná Shinourem pro mozkové nádory [3]. Sonografické nálezy byly podle rozlišitelnosti hranice kavernom/mozková tkáň v ultrazvukovém obraze zařazeny do tří typů (typ I – okraje ve všech částech jasně rozlišitelné; typ II – okraje místy nejasné díky edému a posthemoragickým změnám; typ III – okraje nediferencovatelné v žádné části expanze) (obr. 2, 3). Intraoperativní 2D ultrazvukové zobrazení je dle potřeby doplněno 3D rekonstrukcí (obr. 4) a cévním zobrazením.
Obr. 1a) Sonografický obraz drobného kavernomu. 
Obr. 1b) Odpovídající MR obraz k obr. 1a. k – kavernom, ten – tentorium, Sr – Sylvijská rýha 
Obr. 2a) Sonografický obraz kavernomu typ I. 
Obr. 2b) Odpovídající MR obraz k obr. 2a. k – kavernom, falx – falx cerebri 
Obr. 3a) Sonografický obraz kavernomu typ II. 
Obr. 3b) Odpovídající MR obraz k obr. 3a. k – kavernom 
Obr. 1. 3D peroperační zobrazení kavernomu. k – kavernom, falx – falx cerebri 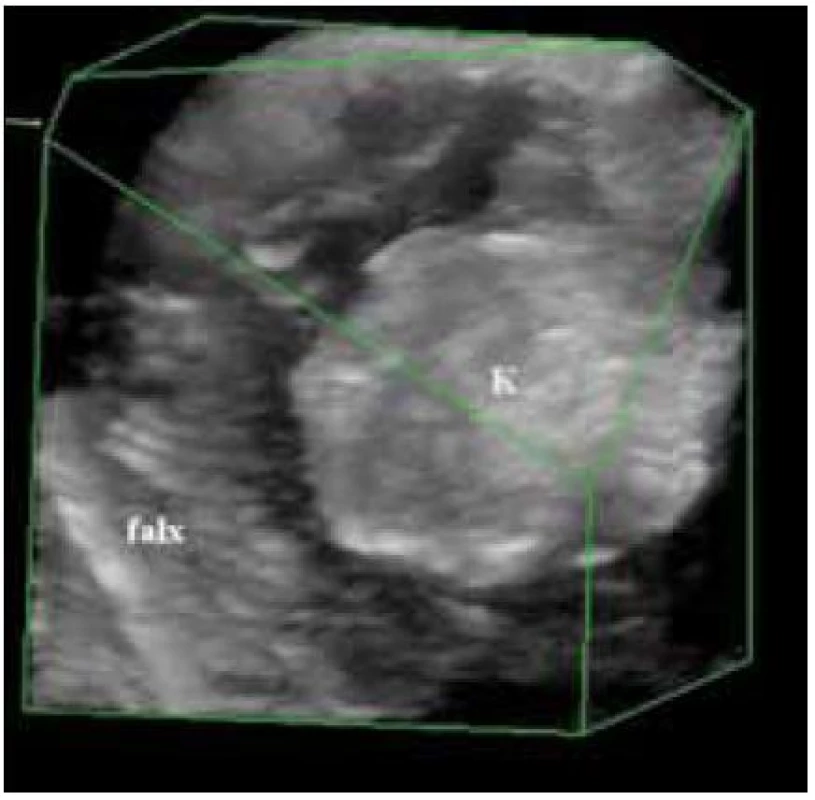
U všech pacientů byla hodnocena kvalita intraoperativního zobrazení kavernomů a spolehlivost sonografie pro navigaci přístupové cesty. Dle obrazu mikroskop/ultrazvuk na konci operace a pooperačního MR tři měsíce od výkonu byla hodnocena radikalita resekce (kompletní/nekompletní) a přesnost trajektorie přístupové cesty pomocí pooperačních změn okolní mozkové tkáně. Dále byl hodnocen klinický nález před operačním výkonem a tři měsíce po něm.
Výsledky
Charakteristika souboru je uvedena v tab. 1. Dle předoperačního MR vyšetření byla průměrná hloubka kavernomu v našem souboru 1,73 ± 0,58 SD cm (rozpětí 1,0–3,0 cm). Průměrný objem léze byl 1,94 ±1,92 SD cm³ (rozpětí 0,07–5,54 cm3). Lokalizace kavernomu ve frontálním laloku byla u tří pacientů (25 %), v temporálním laloku u čtyř (33,3 %), v parietálním u jednoho (8,3 %), v okcipitálním u dvou (16,7 %) a v mozečku u dvou (16,7 %) pacientů. Žádný z kavernomů nedosahoval na povrch mozkové kůry.
Tab. 1. Demografická a klinická data. 
Peroperačně byla hodnocena delineace (rozlišení hranice mozek/kavernom) pomocí obrazu v operačním mikroskopu a ultrazvuku dle popsané klasifikace. Ultrazvukový obraz devíti (75 %) kavernomů byl vyhodnocen jako typ I, tři (25 %) kavernomy byly typu II. Žádný kavernom nebyl v celém svém obvodu neohraničený (typ III).
Klinické hodnocení pacientů před operací a po ní ukazuje tab. 2.
Tab. 2. Klinické hodnocení pacientů před operací a po ní. 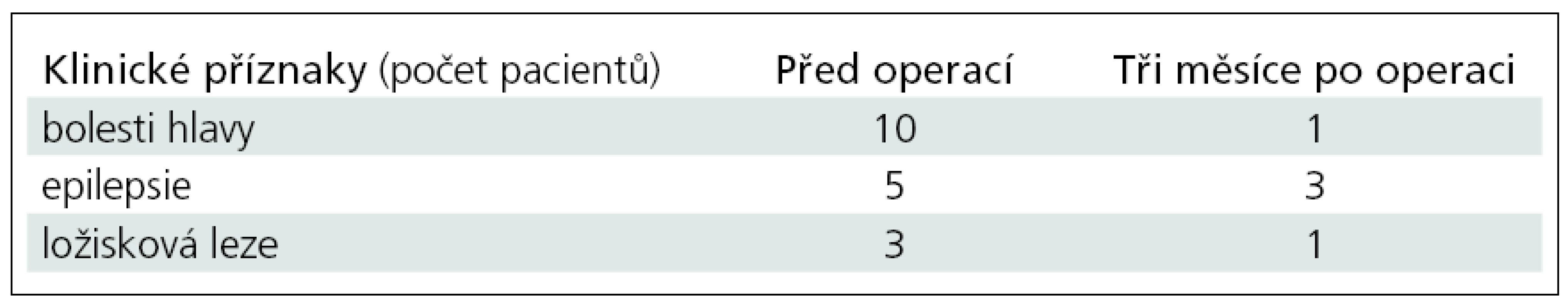
Po operaci s odstupem tří měsíců u většiny (90 %) pacientů bolesti hlavy vymizely. U jednoho bolesti s mírnější intenzitou přetrvávají. Epileptický záchvat se během tří měsíců nezopakoval jen u jednoho (25 %) z operovaných a ložiskové neurologické příznaky regredovaly u dvou (50 %) pacientů. U všech 12 pacientů byl peroperační a pooperační průběh bez komplikací. Histopatologické vyšetření u všech operovaných potvrdila diagnózu kavernomu. Kontrolní MR tři měsíce po výkonu potvrdilo u všech 12 operovaných ultrazvukový a pooperační mikroskopický nález radikálního odstranění kavernomu bez rezidua a přístupová trajektorie byla hodnocena u všech pacientů jako nejkratší s minimálním poškozením okolní mozkové tkáně.
Diskuze
Během posledních dvou dekád došlo k rychlému rozvoji intraoperativních navigačních technologií využívajících předoperačně získaná data z výpočetní tomografie (CT) a MR. V současnosti je bezrámová počítačová navigace běžnou součástí vybavení neurochirurgických sálů. Umožňuje přesnou lokalizaci kraniotomie a přístupové cesty k cílové lézi [1]. V důsledku úniku mozkomíšního moku, deformace mozku a také v závislosti na velikosti kraniotomie a resekovaném objemu patologického ložiska mohou vznikat chyby v přesnosti navigace [4,5]. Největší odchylky lze očekávat na povrchu kortexu, naopak nejtěsnější shoda mezi předoperačním a intraoperativním MR obrazem je u struktur falxu a plexus chorioideus [5]. Ve funkčně významných oblastech mohou i malé odchylky způsobit nežádoucí poškození a následně neurologický deficit [6]. Technicky podmíněné chyby v navigaci se podle literárních údajů vyskytují až v 12,4 % [7].
Vedle navigačních metod založených na předoperačních zobrazovacích vyšetřeních došlo díky technickému rozvoji k pokroku také v oblasti zobrazení v reálném čase („real-time“). Sem je možno řadit intraoperativní sonografii, jež využívá v současnosti vyšetřovací sondy vyšších frekvencí, které poskytují kvalitní zobrazení, kontrast a dále možnosti barevně kódovaného zobrazení cévních struktur [6]. Z intraoperativních zobrazovacích „near real-time“ technologií je aktuální zobrazení schopno poskytnout vyšetření pouze intraoperativní CT/MR vyšetření [5]. Dostupnost tohoto vybavení je omezena na několik center.
První publikace zabývající se intraoperativní sonografickou lokalizací subkortikálních lézí se objevují od 80. let minulého století. Chandler et al referovali již v roce 1982 ve své práci o pozitivních zkušenostech při lokalizací tumorů, AVM a komorového systému u hydrocefalu [8]. V posledních letech řada prací demonstrovala přednosti intraoperativní sonografie při navigaci a kontrole resekce gliomů, metastáz a dalších intracerebrálních lézí. [2,6,9–12]. Vedle lokalizace cílové struktury je metoda efektivní i při zobrazení struktury patologického útvaru a diferenciaci cysty a nekrózy [9]. Vyšetření cílové oblasti v power módu nebo v barevném dopplerovském zobrazení ukazuje cévní zásobení léze nebo průběh cévních struktur v přístupové cestě. Měřením rychlostí průtoku krve lze odlišit arteriální struktury od venózních [6]. Při peroperačním selhání standardní navigace je možné využít 3D ultrazvuková data k navigaci i hluboko uložených lézí [13] nebo kalkulovat posun mozkových struktur vůči vstupnímu MR vyšetření [14]. Zobrazení v reálném čase, relativní jednoduchost vyšetření, libovolná opakovatelnost, dostupnost, příznivý poměr cena/výkon a zobrazení cév jsou hlavní přednosti intraoperativního sonografického zobrazení.
První zkušenosti s intraoperativním sonografickým zobrazením kavernomů publikovali v roce 1993 Lunardi et al [15], kteří považovali sonografické zobrazení za vhodné pro léze větší než 2 cm. Dnes jsou sonograficky navigovány i kavernomy menší než 1 cm [11,16]. Tomu odpovídají i naše zkušenosti. Nejmenší léze měřila v největším rozměru 0,5 cm (obr. 1a, b).
Publikované práce shodně popisují kavernomy jako léze velmi dobře sonograficky zobrazitelné a dosud nebyl popsán případ, u kterého by tato zobrazovací modalita selhala. V sonografickém obraze jsou tyto léze charakterizovány jako hyperechogení ve srovnání s izoechogenním okolím. Jejich struktura je obvykle heterogenní a je dána změnami způsobenými intrakavernózními hemoragiemi (obr. 2) [16–18].
Krvácení do okolí kavernomu modifikuje zobrazení v závislosti na stáří krvácení. Hemoragie do 2 týdnů stáří se zobrazuje jako hyperechogenní oblast, 2–8 týdnů starý hematom je v sonografickém obraze hypechogenní a hematom starší 8 týdnů vykazuje heterogenní echogenní charakteristiku [16]. Uvedené změny po krvácení byly příčinou horší rozlišitelnosti také v našem souboru pacientu zařazených do typu II (obr. 3).
Vyšší vyšetřovací frekvence sondy (8–10 MHz) poskytují detailní obraz povrchověji uložených lézí, zatímco nižší frekvence (5 MHz) jsou vhodnější pro navigace lézí ve větších hloubkách [19]. 3D zobrazení kavernomu může dále zpřesnit informaci o tvaru a prostorových vztazích léze k okolí (obr. 4). Významným faktorem pro správné hodnocení je zkušenost se čtením sonografického obrazu a v počátku získávání zkušeností je vhodná přítomnost erudovaného specialisty. Protože sonografický obraz zaujímá jen omezený sektor, může být někdy orientace ve vztahu k MR obrazu obtížná [13]. Počítačově navigované sonografické sondy mohou orientaci v počátcích usnadnit. Zmíněné nedostatky vedly k vývoji systémů spojujících sonografické zobrazení a počítačovou bezrámovou navigaci. Komerčně dostupné jsou systémy SonoWand® (SONOWAND AS, Trondheim, Norsko). Cenově dostupnější alternativou se v budoucnu zdají být sonografické přístroje schopné fúze MR vyšetření pacienta se sonografickým zobrazením – Esaote® (Esaote, Genova, Itálie), GE® (GE Healthcare, Waukesha, USA) nebo Toshiba Aplio® (Toshiba medical systems, Tochigi-ken, Japonsko). Zatím jsou tyto systémy konstruovány pro využití v neurologické diagnostice.
Závěr
Na základě vlastních zkušeností a literárních údajů lze považovat mozkový kavernom za vhodný typ léze k peroperačnímu sonografickému zobrazení, navigaci přístupové cesty a kontrole radikality resekce.
Autoři deklarují, že v souvislosti s předmětem studie nemají žádné komerční zájmy.
Redakční rada potvrzuje, že rukopis práce splnil ICMJE kritéria pro publikace zasílané do biomedicínských časopisů.
MUDr. Petr Linzer
Neurochirurgické oddělení
Krajská nemocnice T. Bati
Havlíčkovo nábřeží 600
762 75 Zlín
e-mail: petrlinzer@volny.cz
Přijato k recenzi: 17. 5. 2012
Přijato do tisku: 24. 9. 2012
Zdroje
1. Porter PJ, Willinsky RA, Harper W, Wallace MC. Cerebral cavernous malformations: natural history and prognosis after clinical deterioration with or without hemorrhage. J Neurosurg 1997; 87(2): 190–197.
2. Golfinos JG, Fitzpatrick BC, Smith LR, Spetzler FR. Clinical use of frameless stereotactic arm: results of 325 cases. J Neurosurg 1995; 83(2): 197–205.
3. Shinoura N, Takahashi M, Yamada R. Delineation of brain tumor margins using intraoperative sononavigation: implications for tumor resection. J Clin Ultrasound 2006; 34(4): 177–183.
4. Hill DL, Maurer CR Jr, Maciunas RJ, Barwise JA, Fitzpatrick JM, Wang MY. Measurement of intraoperative brain surface deformation under a craniotomy. Neurosurgey 1998; 43(3): 514–526.
5. Nimsky C, Ganslandt O, Cerny S, Hastreiter P, Greiner G, Fahlbush R. Quantification of, visualization of, and compensation for brain shift using intraoperative magnetic resonance imaging. Neurosurgery 2000; 47(5): 1079–1080.
6. Wang J, Duan YY, Liu X, Wang Y, Gao GD, Qin HZ et al. Application of intraoperative ultrasonography for guiding microneurosurgical resection of small subcortical lesions. Korean J Radiol 2011; 12(5): 541–546.
7. Spetzger U, Hubbe U, Struffert T, Reinges MH, Krings T, Krombach GA et al. Error analysis in cranial neuronavigation. Minim Invasive Neurosurg 2002; 45(1): 6–10.
8. Chandler WF, Knake JE, McGillicuddy JE, Lillehei KO, Silver TM. Intraoperative use of real-time ultrasonography in neurosurgery. J Neurosurg 1982; 57(2): 157–163.
9. Hammoud MA, Ligon BL, elSouki BL, Shi WM, Schomer DF, Sawaya R. Use of intraoperative ultrasound for localizing tumors and determining the extent of resection: a comparative study with magnetic resonance imaging. J Neurosurg 1996; 84(5): 737–741.
10. Regelsberger J, Lohmann F, Helmke K, Westphal M. Ultrasound-guided surgery of deep seated brain lesions. Eur J Ultrasound 2000; 12(2): 115–121.
11. van Velthoven V. Intraoperative ultrasound imaging: comparison of pathomorphological findings in US versus CT, MRI and intraoperative findings. Acta Neurochir Suppl 2002; 85 : 95–99.
12. Filip M, Paleček T, Starý M, Lipina R, Mrůzek M, Školoudík D et al. Ultrazvukový peroperační monitoring glioblastomů v 2D obraze a reálném čase. Cesk Slov Neurol N 2004; 67/100(1): 42–47.
13. Miller D, Benes L, Sure U. Stand-alone 3D ultrasound navigation after failure of conventional image guidance for deep-seated lesions. Neurosurg Rev 2011; 34(3): 381–388.
14. Keles GE, Lamborn KR, Berger MS. Coregistration accuracy and detection of brain shift using intraoperative sononavigation during resection of hemispheric tumors. Neurosurgery 2003; 53(3): 556–562.
15. Lunardi P, Acqui M. The echo-guided removal of cerebral cavernous angiomas. Acta Neurochir (Wien) 1993; 123(3–4): 113–117.
16. Woydt M, Horowski A, Krone A, Soerensen N, Roosen K. Localization and characterization of intracerebral cavernous angiomas by intra-operative high--resolution colour-duplex sononography. Acta Neurochir (Wien) 1999; 141(2): 143–152.
17. Winkler D, Lindner D, Strauss G, Richter A, Schober R, Meixensberger J. Surgery of cavernous malformations with and without navigational support – a comparative study. Minim Invasive Neurosurg 2006; 49(1): 15–19.
18. Woydt M, Krone A, Soerensen N, Roosen K. Ultrasound-guided neuronavigation of deep-seated cavernous haemangiomas: clinical results and navigation techniques. Br J Neurosurg 2001; 15(6): 485–495.
19. Reinacher PC, van Velthoven V. Intraoperative ultrasound imaging: practical applicability as a real-time navigation system. Acta Neurochir Suppl 2003; 85 : 89–93.
Štítky
Dětská neurologie Neurochirurgie Neurologie
Článek Nové pokyny pro autoryČlánek Habituace je významnější na pohybový podnět ve srovnání s reverzačním podnětem – pilotní studieČlánek Pozdní forma Tay-Sachsovy choroby napodobuje spinální svalovou atrofii III. typu – dvě kazuistikyČlánek Endoskopická ventrikulocisternostomie u dětí s předchozí implantací ventrikuloperitoneální drenážeČlánek Webové okénko
Článek vyšel v časopiseČeská a slovenská neurologie a neurochirurgie
Nejčtenější tento týden
2013 Číslo 2- Metamizol jako analgetikum první volby: kdy, pro koho, jak a proč?
- Magnosolv a jeho využití v neurologii
- Moje zkušenosti s Magnosolvem podávaným pacientům jako profylaxe migrény a u pacientů s diagnostikovanou spazmofilní tetanií i při normomagnezémii - MUDr. Dana Pecharová, neurolog
- Zolpidem může mít širší spektrum účinků, než jsme se doposud domnívali, a mnohdy i překvapivé
- Nejčastější nežádoucí účinky venlafaxinu během terapie odeznívají
-
Všechny články tohoto čísla
- Nové pokyny pro autory
- Creutzfeldtova-Jakobova choroba
- Elektrofyziologické vyšetření pánevního dna
- Význam a limitace zrakových evokovaných potenciálů ve studiu patofyziologie migrény
- Habituace je významnější na pohybový podnět ve srovnání s reverzačním podnětem – pilotní studie
- Rozdíly v modulaci kortikální aktivity u pacientů po cévní mozkové příhodě s reziduální spasticitou ruky léčených botulotoxinem A
- Vyhodnocení sběru epidemiologických dat u cévních mozkových příhod z registru IKTA. Incidence cévních mozkových příhod v okrese Zlín
- Komentář k práci Z. Kality et al. Vyhodnocení sběru epidemiologických dat u cévních mozkových příhod z registru IKTA. Incidence cévních mozkových příhod v okrese Zlín
- Úloha neurootologa v záchytu poradiačních komplikací u pacientů s vestibulárním schwannomem léčených Leksellovým gama nožem
- X-viazaná adrenoleukodystrofia
- Sonograficky navigované operace mozkových kavernomů
- Endoskopická ventrikulocisternostomie u dětí s předchozí implantací ventrikuloperitoneální drenáže
- Diagnostika, terapie a dispenzarizace meningeomů na NCHK FN Brno v letech 2005–2010
- Normotenzní hydrocefalus – komplikace z předrénování a jejich závislost na použitém ventilu
- Pozdní forma Tay-Sachsovy choroby napodobuje spinální svalovou atrofii III. typu – dvě kazuistiky
- Spinocerebelární ataxie typ 7 (SCA7) – kazuistika
- Lymeská borelióza jako příčina bilaterální neuroretinitidy s výraznou jednostrannou hvězdicovitou makulopatií u osmileté dívky
- Zriedkavejšia príčina obštrukčného syndrómu spánkového apnoe – morbus Madelung. Kazuistiky
- X-vázaná myotubulární myopatie u dvou bratrů v důsledku nové mutace v MTM1 genu – kazuistiky
- Tortikolis při Griselově syndromu – kazuistiky
- Webové okénko
-
Analýza dat v neurologii
XXXVIII. Možnosti grafického znázornění výstupů asociačních analýz kontingenčních tabulek
- Česká a slovenská neurologie a neurochirurgie
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Creutzfeldtova-Jakobova choroba
- Spinocerebelární ataxie typ 7 (SCA7) – kazuistika
- Lymeská borelióza jako příčina bilaterální neuroretinitidy s výraznou jednostrannou hvězdicovitou makulopatií u osmileté dívky
- Elektrofyziologické vyšetření pánevního dna
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



