-
Články
Top novinky
Reklama- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
Top novinky
Reklama- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
Top novinky
ReklamaOboustranná léze n. phrenicus manifestující se jako ortopnoe – kazuistiky tří případů
Bilateral Phrenic Nerve Lesion Manifesting as an Orthopnea – Three Case Reports
Orthopnea is a severe dyspnea occurring at supine position. In addition to internal and pulmonary etiology, orthopnea occurs in patients with respiratory muscle weakness. Acute onset of orthopnea on the basis of bilateral phrenic nerve lesion is the most frequently seen in patients with neuralgic amyotrophy. Clinically, there is paradoxical breathing with prominent worsening after lying down, so that the patient is urged to immediately sit down. Chest radiography and chest sonography, are the most important auxiliary examinations, followed by motor nerve conduction studies of phrenic nerves and needle electromyography of diaphragm. The authors describe case reports of three patients with severe bilateral phrenic nerve lesions on the basis of neuralgic amyotrophy.
Key words:
orthopnea – spirometry – phrenic nerve – electromyography – neuralgic amyotrophy
Autoři: E. Ehler 1; J. Latta 1; P. Vojtíšek 2; M. Mrklovský 3
Působiště autorů: Pardubická krajská nemocnice, a. s. Neurologická klinika FZS UPa 1; Pardubická krajská nemocnice, a. s. Kardiologické oddělení, Interní klinika FZS UPa 2; Pardubická krajská nemocnice, a. s. Radiodiagnostické oddělení 3
Vyšlo v časopise: Cesk Slov Neurol N 2012; 75/108(3): 368-372
Kategorie: Kazuistika
Souhrn
Ortopnoe je těžká dušnost vázaná na polohu vleže. Kromě interních a plicních příčin se vyskytuje u nemocných se slabostí dýchacích svalů. Akutně vzniklá ortopnoe na podkladě oboustranné léze bráničních nervů se nejčastěji vyskytuje u neuralgické amyotrofie. V klinickém nálezu je přítomno paradoxní dýchání s výrazným zhoršením dušnosti při ulehnutí, takže se nemocný ihned musí posadit. Z pomocných vyšetření jsou nejdůležitější skiaskopie a sonografie hrudníku, pak motorická neurografie bráničních nervů a jehlová EMG bránice. Autoři prezentují tři kazuistiky nemocných s oboustrannou lézí bráničních nervů na podkladě neuralgické amyotrofie.
Klíčová slova:
ortopnoe – spirometrie – n. phrenicus – elektromyografie – neuralgická amyotrofieÚvod
Ortopnoe je těžká dušnost, která se manifestuje vleže a nutí nemocného sedět nebo stát. Potíže jsou zejména v noci. Kromě celé řady srdečních a plicních onemocnění se ortopnoe vyskytuje také u neurologických nemocí. Podkladem této formy neurogenní dušnosti je slabost dýchacích svalů, a to zejména bránice. Ortopnoe s nemožností dostatečné ventilace vleže je nejčastěji způsobena oboustrannou parézou bránice [1]. Dýchání vsedě je umožněno zapojením interkostálních svalů i pomocných dýchacích svalů [2]. Nemocný s dušností vleže je závažným léčebným problémem [3]. Pokud se ortopnoe vyvíjí delší dobu a je spojena s dalšími příznaky, pak bývá diagnostický postup snadnější. Avšak v případech, kdy se ortopnoe rozvine v průběhu několika málo dnů či dokonce několika hodin, je rychlé stanovení diagnózy urgentní [4,5]. Příčinou akutně vzniklé oboustranné léze n. phrenicus bývá nejčastěji neuralgická amyotrofie, dále akutní polyradikuloneuritida, ale také neuroborelióza, diabetická neuropatie a jiné akutní neuropatie [6,7]. Rovněž kauzální léčba nemívá (až na polyradikuloneuritidu) rychlý efekt. Nemocní v noci sedí u lůžka, jsou nevyspalí, schvácení, značně anxiózní, přitom často nesouhlasí se zahájením podpůrné ventilace a doufají v efekt podávané medikace [8].
Protože jsme v minulých letech měli možnost ošetřovat tři nemocné s ortopnoe, uvádíme jejich kazuistiky a krátký přehled problematiky.
Kazuistika 1
Devětapadesátiletá žena, která již v roce 1972 prodělala ischemickou CMP s reziduální lehkou levostrannou hemiparézou. Od té doby se léčí pro arteriální hypertenzi, dále nadváhu, depresivní syndrom, hyperlipemii, divertikulitidu, v květnu 2005 provedena operace karpálního tunelu vpravo s kompletním ústupem brnění. V lednu 2010 vznikly bolesti v pravém rameni, projekce do lopatky i prsního svalu vpravo, nevelké brnění paže s projekcí do I.–III. prstu PHK. Již druhý den po vzniku bolesti se objevila dušnost – nemohla se položit, celé noci musela sedět. Na rentgenovém snímku byl nalezen vysoký stav obou bránic s podezřením na oboustrannou parézu (obr. 1). Podle spirometrického vyšetření byla vitální kapacita (FVC) pouze 0,54 l (18 %) a vteřinový výdechový objem (FEV1) tvoří 1,08 l (87 %). Po 17 dnech vyšetřena v EMG laboratoři, kde však pro dušnost vleže nebylo možno vyšetřit bránici ani brániční nervy. Senzitivní i motorická neurografie (včetně F vln) nn. medianus, ulnaris a radialis vpravo byla s normálním nálezem. Amplituda M odpovědi n. medianus (4,6 mV) byla na dolní hranici normy. Následně byla nemocná přijata na neurologii, provedena intubace a zapojena na ventilátor. Až s pomocí ventilátoru bylo možno provést MR C úseku – s normálním nálezem. Následně bylo doplněno EMG vyšetření – n. phrenicus oboustranně bez odpovědi. Jehlovou EMG nalezeny v pravé polovině bránice četné fibrilace a pozitivní vlny (2/2) a pouze 1 MUP, v levé polovině bránice jen nečetné fibrilace a četnost MUP 2. Na podkladě výsledků jsme vyslovili podezření na neuralgickou amyotrofii s těžkým postižením nn. phrenici axonálního typu a s velmi lehkým postižením dalších nervů plexus brachialis vpravo (n. medianus). Nález v mozkomíšním moku byl zcela v normě. Nemocná byla hospitalizována na ARO, léčena metylprednizolonem i.v. v celkové dávce 5 gramů. Byla stále napojena na ventilátor, a pokud nebyla tlumena, tak byla výrazně anxiózní. Po 10 dnech byla aplikována plná dávka imunoglobulinu intravenózně (2 g/kg). Bez podstatného efektu. Až po dvou měsících byla schopna postupného odpojení od ventilátoru. Přesto je nyní ještě po roce schopna spát vleže jen krátce, a to výhradně na pravém boku. Při stimulaci n. phrenicus již výbavný velmi nízký CMAP – vpravo s latencí 7,75 a vlevo 10,25 ms (normy: amplituda 0,8 mV, latence 7,2 ms). Při spirometrickém vyšetření je FVC 1,08 l (36 %) a FEV1 0,84 l (88 %). Kromě své trvalé medikace užívá pro nepříjemné dysestezie HK, více vpravo, pregabalin a malou dávku opioidů. Ventilace se jen velmi pomalu zlepšuje. Je již schopna přejít pouze po místnosti bez podstatnější dušnosti. Jedná se o neuralgickou amyotrofii s těžkým postižením bráničních nervů axonálního typu a s velmi pomalou reinervací bránic.
Obr. 1. Nemocná 1 – rtg snímek plic PA. Výše uložené obě poloviny bránice, ploténková atelektáza nad pravou polovinou bránice. 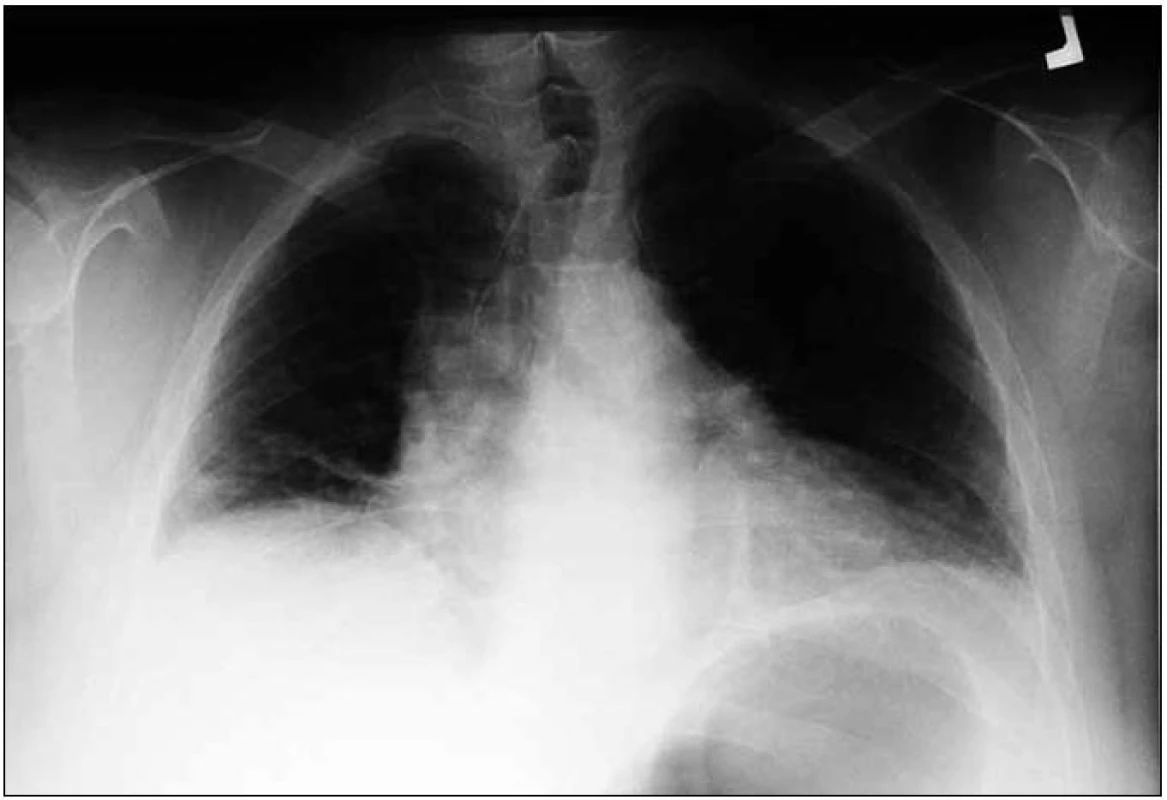
Kazuistika 2
U 64letého muže léčeného dosud pouze pro hypertenzi (Tritace) vznikla v průběhu jednoho dne dušnost, pro níž nebyl schopen ležet a pro dušnost obtížně hovořil. Měl pouze nevelké bolesti v krčním úseku páteře a v ramenou. Na skiaskopii byla zjištěna porucha hybnosti obou bránic, spirometrické vyšetření prokázalo středně těžkou smíšenou ventilační poruchu FVC 1,6 l (53,3 %) a FEV1 0,96 l (59,4 %), v mozkomíšním moku zjištěna proteinocytologická disociace a přes nevýrazný nález EMG bylo vysloveno podezření na akutní polyradikuloneuritidu. Přes čtyři plazmaferézy nedošlo ke změně dušnosti a nemožnost polohy vleže trvala, přitom se nerozvinul žádný další neurologický nález. Pro vyšetření bránice byl poslán do naší EMG laboratoře. V klinickém nálezu byla jednak areflexie, dále horší fixace pravé lopatky, stisk pravé ruky 38-36-36 kPa. Při stimulaci n. phrenicus nebyla získána odpověď, a to oboustranně. Při vyšetření bránice jehlovou elektrodou byly nalezeny středně četné fibrilace oboustranně a vlevo i pozitivní vlny. Při volní kontrakci byla četnost 1 a MUP do 250 µV. Dále bylo provedeno EMG vyšetření nn. medianus, ulnaris a radialis vlevo, nn. tibialis, peroneus, suralis oboustranně, včetně F vln a repetitivní stimulace s registrací z m. trapezius vlevo a m. abductor dig. minimi vlevo, jehlovou elektrodou vyšetřen m. interosseus dorsalis primus vlevo. Byl zjištěn lehký syndrom karpálního tunelu vlevo a těžký denervační syndrom bránice oboustranně. Na podkladě klinického nálezu, EMG průkazu těžké axonální léze obou bráničních nervů a průběhu jsme uzavřeli jako neuritis brachiálního plexu s výrazným postižením bráničních nervů a zcela lehkým dalším – avšak typickým – postižením.
Kazuistika 3
U 47letého muže pouze s nevýraznými vertebrogenními potížemi v anamnéze se v srpnu 2008 objevily bolesti v ramenou, více vlevo a více v noci. Přitom pohyby krční páteře i pasivní pohyby v ramenních kloubech byly zcela volné. Od září 2008 se mu začalo hůře dýchat, a to nejprve při zátěži a chůzi, pak i večer vleže. Od konce října schopen dýchat vleže a v noci seděl v křesle. Byl vyšetřován ambulantně s nálezem zvýšené polohy bránic, více vpravo (dle CT hrudníku). Pro tyto potíže poslán k vyšetření bráničních nervů do EMG laboratoře (13. 2. 2009). Při stimulaci n. phrenicus vlevo vybaven nízký CMAP (0,3 mV; norma 0,8 mV) s latencí 7,80 ms (norma 7,2 ms), vpravo nebyla odpověď vybavena vůbec. Při vyšetření bránice jehlovou EMG elektrodou byl vpravo prokázán totální a vlevo velmi těžký denervační syndrom (při volní aktivitě se zapne pouze 1 MJ). V rámci EMG vyšetření provedena senzitivní i motorická neurografie nn. medianus a ulnaris vpravo a nn. peroneus, tibialis, suralis vlevo. Jehlovou elektrodou vyšetřeny mm. rectus abdominis vlevo, interosseus dorsalis primus vlevo, tibialis anterior vlevo a obě poloviny bránice. Následovaly laboratorní odběry (pouze CK vyšší – 6,1 ukat/l; norma do 3,87). CT plic a mediastina bylo v normě. Rozsáhlé pátrání po nádorovém či zánětlivém (infekčním) procesu jako možné příčině v rámci paraneoplastického syndromu či axonální neuropatie bylo negativní. Při EMG vyšetření na jiném pracovišti bylo vysloveno podezření na myogenní typ léze. Proto byla indikována biopsie m. trapezius vlevo (doc. MUDr. Zámečník, Ph.D., FN v Motole, Praha), která však prokázala normální svalovou tkáň. S odstupem 13 měsíců přišel nemocný na kontrolu. Udával zlepšení dýchání. Již sedm měsíců byl schopen v noci spát vleže. Zadýchával se při práci (truhlář). Spirometrie vsedě: FVC 2,82 l (94 %) a FEV1 0,84 l (90 %). Spirometrie vleže: FVC 2,37 l (79 %) a FEV1 2,25 l (95 %). Při stimulaci bráničních nervů již vybavena odpověď oboustranně – vlevo s latencí 8,75 ms a 0,3 mV, vpravo 7,85 ms a 0,1 mV. Jehlovou EMG ještě oboustranně prokázány ne tak četné fibrilace a vpravo i komplexní repetitivní výboje. Při volní kontrakci byla četnost 2 a MUP do 280 µV. V dalších svalech byl nález v normě; bez myotonických projevů. Přesto jsme odebrali krev na genetické vyšetření – nebyla prokázána myotonická dystrofie (I i II).
Jednalo se o neuralgickou amyotrofii s mírně pomalejším a asymetrickým rozvojem axonální léze nn. phrenici a poměrně rychlou částečnou regresí (do 10 měsíců schopen spát vleže).
Diskuze
Dušnost je subjektivní pocit nedostatku vzduchu (kyslíku), který má i objektivní klinickou charakteristiku – zrychlené dýchání, tachykardii, často změny prokrvení kůže a sliznic, zejména však pocit neklidu, úzkosti a při delším trvání narůstající únavu a vysílení. Dušnost můžeme dělit na námahovou a klidovou. Někdy je dušnost vázána na polohu a dušnost vyskytující se vleže se nazývá ortopnoe [3]. Paréza bránice, zejména oboustranná, se projevuje ortopnoí a paradoxním dýcháním. U zdravého člověka dochází ve vertikální poloze vlivem gravitace k posunu abdominálních orgánů kaudálně. Jejich poloha je však zafixována kontrakcí břišních svalů. A dýchání se pak uskutečňuje pohybem bránice, jejíž funkce je usnadněna negativním nitrohrudním tlakem při posunu břišních orgánů dolů [2]. U nemocných s lézí obou bráničních nervů dochází k sestupu břišních orgánů kaudálně ve směru gravitace, jejich poloha je rovněž fixována kontrakcí břišních svalů, ale dýchání je pouze interkostální s rozšířením hrudníku. Při fyzické zátěži (nevelké) je při hyperventilaci u těchto nemocných zajištěna kontrakcí břišních svalů ve výdechu a následnou pasivní relaxací břišních svalů při vdechu. To vede ke zrychlenému, mělkému dýchání a současně výrazným paradoxním dýcháním (břišní svaly). Toto paradoxní dýchání však obsahuje aktivní složku – aktivní kontrakce břišních svalů s následnou relaxací zvyšuje dechový objem. Pokud si nemocný s oboustrannou parézou bránice lehne na záda, dojde na podkladě hydrostatického tlaku (nižší v hrudní než v břišní dutině) k přesunu paretické bránice kraniálně včetně břišních orgánů. Nato se zapojí interkostální svaly a pomocné dýchací svaly mm. sternocleidomastoidei, trapezii, scaleni), které ještě dále prohloubí negativní intrapleurální tlak. A tím se posune bránice a orgány břišní dutiny ještě více kraniálně a současně dojde k retrakci svalů břišní stěny. Tyto paradoxní respirační pohyby vedou k ventilačnímu selhání [5,9]. Paradoxní dýchání vleže má výrazné negativní projevy a vede k dalšímu snížení dechového objemu. U našich dvou nemocných došlo k rychlému vývoji dušnosti vleže (ale i při chůzi, mluvení, fyzické zátěži) a u jednoho k pomalému rozvoji ortopnoe. Jedna nemocná v období rekonvalescence pak mohla spát pouze na pravém boku, což je typický příznak asymetrického poškození bránice.
U nemocných, u nichž je dušnost a ortopnoe vedoucím příznakem, je nutné vyloučit především kardiologické a plicní příčiny. Z onemocnění srdce se jako ortopnoe typicky manifestuje levostranná srdeční insuficience, zejména její akutní formy (paroxyzmální noční dušnost a kardiální plicní edém). Zaujetí vynucené ortopnoické polohy vede ke sníženému žilnímu návratu krve z abdominální oblasti a z dolních končetin, snížené náplni levé komory srdeční a redukci městnání krve v plicním řečišti. Navíc jsou kromě bránice zapojeny i pomocné svaly dýchací. Kromě anamnézy a fyzikálního nálezu (u části nemocných poslechový nález vlhkých chrůpků na plicích a cvalu při poslechu srdce) jsou pro diagnózu levostranné srdeční insuficience užitečná některá pomocná vyšetření: elektrokardiogram, rentgenové vyšetření hrudníku, z biochemických vyšetření hladina natriuretického peptidu (BNP či NT-pro-BNP) [10]. Zásadní význam má vyšetření echokardiografické. Slouží k posouzení regionální i globální funkce srdečních komor, funkce i struktury srdečních chlopní i k posouzení stavu perikardu [3].
Ortopnoickou polohu zaujímají i nemocní s plicní příčinou dušnosti. Zde je hlavním důvodem částečné úlevy od dušnosti po jejím zaujetí zapojení pomocných dýchacích svalů. Nejčastější „plicní“ příčinou ortopnoe je astma bronchiale a chronická obstrukční choroba bronchopulmonální, neměli bychom však zapomínat ani na významný fluidotorax (bez ohledu na jeho etiologii) a pneumotorax. Také rozsáhlý ascites může donutit nemocného vyhledat ortopnoickou polohu. K diagnostice plicních příčin ortopnoe používáme podobné metody, které byly již popsány výše. Cenné je navíc vyšetření krevních plynů.
Pokud se však prokáže porucha hybnosti bránice, k tomu se vyloučí kardiální a plicní příčina, pak je nutno pátrat po příčině slabosti bránice. Na poruchu hybnosti bránice již upozorní snímek plic – „vysoký stav jedné či obou bránic“. Dalším krokem je skiaskopie, pak sonografie hrudníku a elektivně i CT hrudníku. Avšak pro průkaz charakteru oslabení bránice je nezbytné EMG vyšetření. Při vyšetření bráničních nervů je možno zjistit snížení motorické odpovědi (u axonálních poruch, ale také myogenních lézí či těžkých demyelinizačních neuropatií) až úplnou nevýbavnost CMAP, prodloužení DML (distální motorická latence; u demyelinizačních neuropatií) a při vyšetření jehlovou elektrodou (obr. 2) EMG různě těžký denervační syndrom bránice či myogenní změny akčních potenciálů motorických jednotek (MUP) [11,12]. Jen málo časté jsou poruchy nervosvalového přenosu (zejména myastenie) omezené na bránici. U našich nemocných se vždy jednalo o velmi těžký či totální denervační syndrom, a to oboustranně, s různě výrazným výskytem fibrilací, pozitivních vln či repetitivních polyfázických výbojů (ty mohou napodobit myotonické výboje). Přitom jsme nezjistili podstatnější známky postižení brachiálního plexu či tyto známky byly jen velmi malé (prvá pacientka n. medianus a nemocný číslo 2 měl odstávající lopatku).
Obr. 2. Neurofyziologické vyšetření bránice. Stimulace n. phrenicus mezi oběmi hlavami kývače s registrační elektrodou (černá) umístěnou v 7. mezižebří v úrovní přední axilární čáry. Referenční elektroda je umístěna ve stejné výši ve vzdálenosti 3–4 cm směrem nazad (modifikace metody dle Newsom-Davise, 1967). Vlevo jsou zaznačeny místa bezpečné inzerce EMG jehly – v 7.–9. mezižebří, 2–3 cm laterálně od okraje žeber (Podnar, 2007). 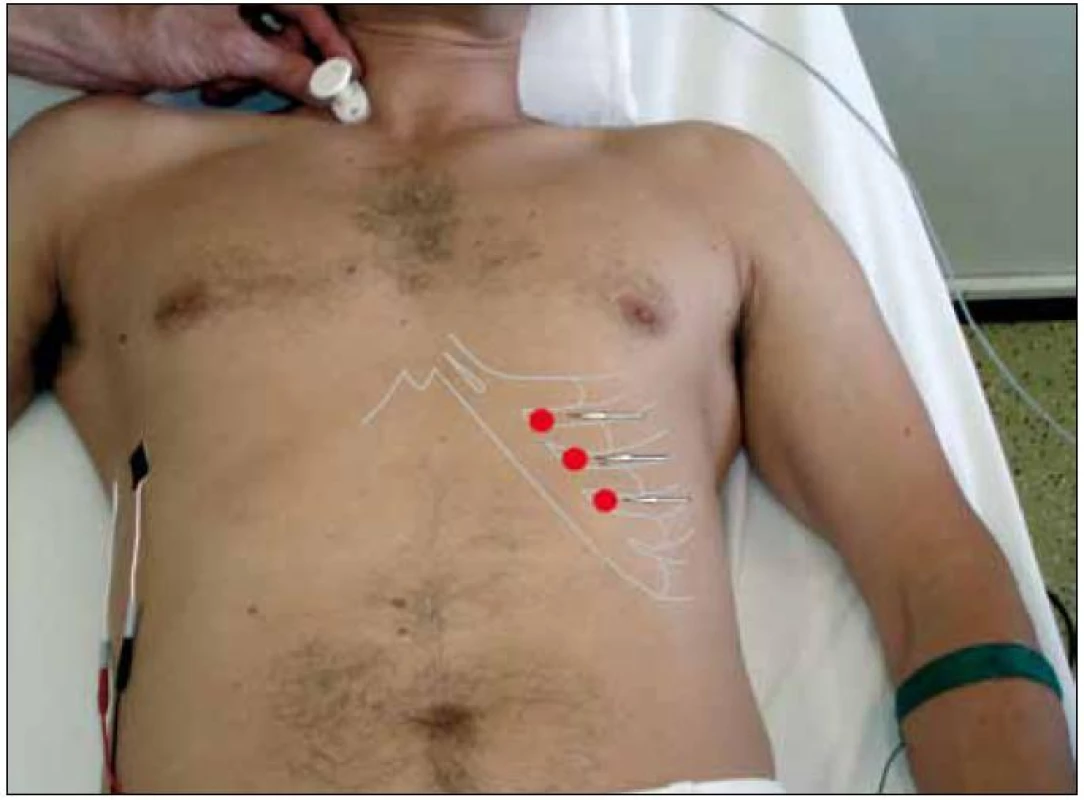
Postižení bránice či obou bráničních nervů je přítomno i u celé řady periferně neurogenních či myogenních chorob (tab. 1) [2,13–15]. Nejčastějším onemocněním, které se může projevit izolovanou lézí obou bráničních nervů axonálního typu, je neuralgická amyotrofie [16]. Sporadická forma neuralgické amyotrofie má incidenci 2–3 případy/100 000 obyvatel za rok. Hereditární forma neuralgické amyotrofie má ještě nižší incidenci a má tendenci k atakovitému průběhu [17]. Pro neuralgickou amyotrofii je charakteristický náhlý vznik bolesti, a to nejčastěji na kraniální hraně lopatky, v rameni, paži, loketním kloubu i v ruce [6,18]. Bolesti bývají intenzivní a v průběhu krátké doby (1 den až 3 týdny) se rozvíjejí parézy a atrofie. K typickým svalovým skupinám postiženým u neuralgické amyotrofie jsou svaly inervované n. thoracicus longus, n. suprascapularis, n. axillaris, n. musculocutaneus, n. interosseus antebrachii anterior a n. phrenicus, často i oboustranně. U sporadické formy je výskyt léze bráničního nervu v 6,6 % a u hereditární formy 14 % [17]. I když senzitivní příznaky – až na bolest – jsou v pozadí, přesto v 66 % dochází k rozvoji zóny hypestezie. Reinervace svalů s úpravou paréz není zdaleka rychlá a kompletní [19]. Ve studii Tsairise et al (1972) [20] se podstatné zlepšení paréz objevilo u 36 % do roka, v 75 % do dvou a v 89 % do tří let. Avšak dle novějších studií [17] je úprava paréz a atrofií ještě pomalejší. Recidivy se vyskytují asi v 5 až 26 % [19,21]. U dvou našich nemocných došlo k rozvoji dušnosti vleže v průběhu jednoho dne a u třetího pacienta v průběhu týdnů. Bolesti byly přítomny u všech tří nemocných, brnění pouze u nemocné číslo 1. U všech tří nemocných byla diagnostikována léze obou bráničních nervů s totálním či téměř totálním denervačním syndromem. U dvou nemocných byly přítomny i lehké příznaky postižení dalších nervů (u nemocné 1 n. medianus a u nemocného 2 n. thoracicus longus s odstávající lopatkou i slabší stisk). U nemocné číslo 1 došlo jen k velmi pomalé remisi a po roce má stále dušnost vleže, s nutností ležet na pravém boku. Nemocný číslo 3 měl regresi parézy bránice poměrně rychlou, po šesti měsících byl schopen spát vleže a po 13 měsících již pracoval – jako truhlář, a s akcentací dušnosti při fyzické zátěži. Nemocný číslo 2 byl u nás vyšetřen pouze jednou a pak byl předán do místa bydliště, které je velmi vzdálené.
Tab. 1. Výskyt parézy bránice. 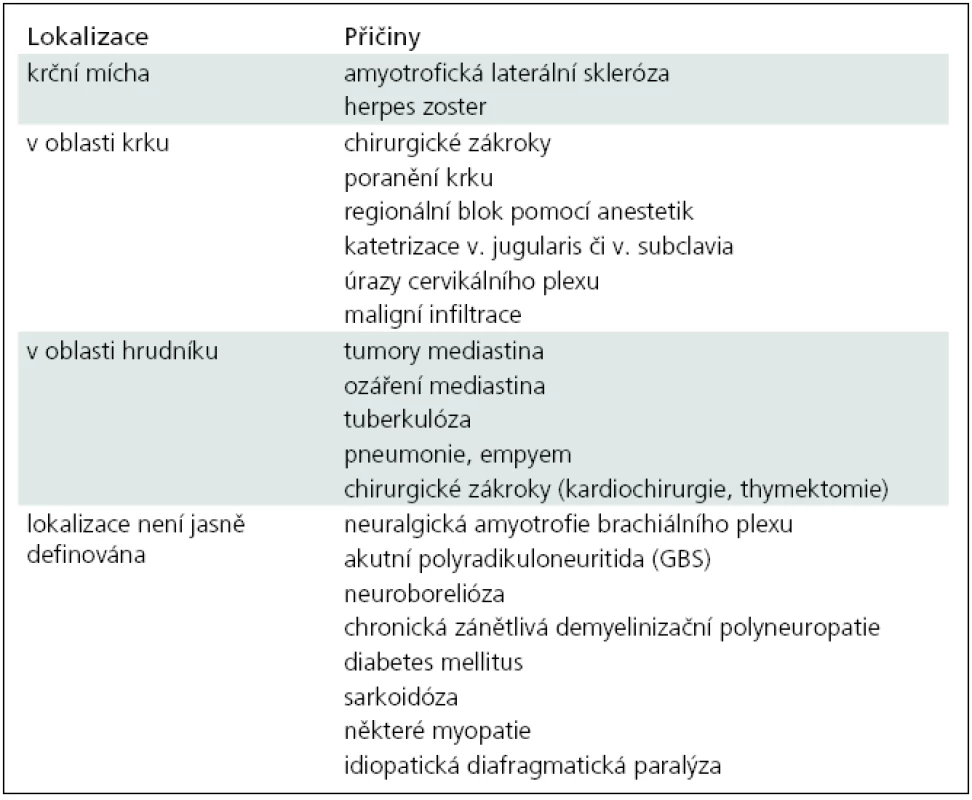
Závěr
Ortopnoe je klidová dušnost vázaná na polohu vleže. I když interní a plicní příčina ortopnoe je častá, vyskytuje se rovněž u nemocných se slabostí dýchacích svalů, zejména u oboustranné léze bráničního nervu. Tito nemocní mají paradoxní dýchací pohyby a noci prosedí – nemohou se položit pro okamžité zhoršení dušnosti. Nejčastější příčinou oboustranné náhle vzniklé léze bráničních nervů je neuralgická amyotrofie.
doc. MUDr. Edvard Ehler, CSc.
Neurologická klinika
FZS UPa a Pardubická krajská nemocnice, a.s
Kyjevská 44
532 03 Pardubice
e-mail: edvard.ehler@nemocnice-pardubice.cz
Přijato k recenzi: 10. 10. 2011
Přijato do tisku: 3. 11. 2011
Zdroje
1. Qureshi A. Diaphragm paralysis. Sem Resp Crit Care Med 2009; 30(3): 315–320.
2. Laghi F, Tobin MJ. Disorders of the respiratory muscles. Am J Resp Crit Care Med 2003; 168(1): 10–48.
3. Otto CM: Textbook of Clinical Echocardiography. 2nd ed. Philadelphia: WB Saunders Co. 2000.
4. Amato AA, Russell JA. Neuromuscular disorders. New York: McGraw Hill 2008.
5. Kumar N, Folger WN, Bolton CF. Dyspnea as the predominant manifestation of bilateral phrenic neuropathy. Mayo Clin Proc 2004; 79(12): 1563–1565.
6. Van Alfen N. The neuralgic amyotrophy consultation. J Neurol 2007; 254(6): 695–704.
7. Stewart JD. Focal peripheral neuropathies. 3rd ed. Philadelphia: Lippincott Williams Wilkins 2000.
8. Perez T. Neuromuscular diseases – assessment of the respiratory muscles. Rev Neurol 2006; 162(4): 437–444.
9. Ikegami G, Abe T, Akasaka K, Kotryama A, Souma R, Mtsuo T et al. Bilateral phrenic nerve paralysis manifested by orthopnea for 6 months in a patient with neuralgic amyotrophy. Inter Med 2009; 48(24): 2123–2127.
10. Hall C. Essential biochemistry and fysiology of (NT-pro)BNP. Eur J Heart Fail 2004; 6(3): 257–260.
11. Kawaguchi Y, Kitagawa H, Nakamura H, Gejo R, Kimura T. Neurophysiological tests for respiratory function by compound muscle action potentials from the diaphragm. J Bone Joint Surg Br 2000; 82(5): 695–701.
12. Tsao BE, Ostrovskiy DA, Wilbourn AJ, Shields RW. Phrenic neuropathy due to neuralgic amyotrophy. Neurology 2006; 66(10): 1582–1584.
13. Crausmann RS, Summerhill EM, McCool FD. Idiopathic diaphragmatic paralysis: Bell’s palsy of the diaphragm? Lung 2009; 187(3): 153–157.
14. Ehler E, Ambler Z. Mononeuropatie. Praha: Galén 2002.
15. Rubin DI. Diseases of the plexus. Continuum 2008; 14(3): 156–179.
16. Petrera JE. Electrophysiologial methods and clinical facts in neuralgic amyotrophy. Methods in Clinical Neurophysiology 1993; 4(2): 29–59.
17. Van Alfen N, van Engelen BG. The clinical spectrum of neuralgic amyotrophy in 246 cases. Brain 2006; 129(2): 438–450.
18. Horáček O, Mazanec R. Bolestivé syndromy u neuralgické amyotrofie brachiálního plexu – příspěvek k diferenciální diagnostice. Rehab Fyz Lék 2007; 14(2): 39–44.
19. Pourmand R. Immune-mediated neuromuscular diseases. Basel: Karger 2009.
20. Tsairis P, Dyck PJ, Mulder DW. Natural history of brachial plexus neuropathy. Report on 99 patiens. Arch Neurol 1972; 27(2): 109–117.
21. Sathasivam S, Lecky B, Manohar R, Selvan A. Neuralgic amyotrophy. J Bone Joint Surg Br 2008; 90(5): 550–553.
Štítky
Dětská neurologie Neurochirurgie Neurologie
Článek vyšel v časopiseČeská a slovenská neurologie a neurochirurgie
Nejčtenější tento týden
2012 Číslo 3- Metamizol jako analgetikum první volby: kdy, pro koho, jak a proč?
- Magnosolv a jeho využití v neurologii
- Zolpidem může mít širší spektrum účinků, než jsme se doposud domnívali, a mnohdy i překvapivé
- Nejčastější nežádoucí účinky venlafaxinu během terapie odeznívají
-
Všechny články tohoto čísla
- Chirurgická léčba revmatického postižení kraniocervikálního přechodu
- Konformačně specifické protilátky a diagnostika prionových chorob
- Low back pain a deprese – vzájemný vztah
- Neurosyfilis
- Diagnostika a možnosti léčby Niemann-Pickovy choroby typ C
- Tau protein a anti-tau protilátky u pacientů s roztroušenou sklerózou
- Asociace polymorfizmů v genu pro matrix metalloproteinázu-2 a tkáňový inhibitor metalloproteinázy-2 s roztroušenou sklerózou
- Neurofyziologická diagnostika poškození loketního nervu v oblasti lokte
- Rozšířený transnazální endoskopický přístup k nádorům lebeční spodiny a očnice
- Stanovení mozečkové dominance podle asymetrie svalového tonu končetin
- Vzorec posturálnych zmien v súvislosti so symetrickou vibráciou krčných svalov
- Operační léčba syndromu tarzálního tunelu
- Zadní interhemisférický prekuneální/transspleniální přístup k intrinsickým mozkovým lézím
- Atypický paraneoplastický neurologický syndrom – kazuistika
- Neurenterická cysta kraniocervikální junkce – kazuistika
- Oboustranná léze n. phrenicus manifestující se jako ortopnoe – kazuistiky tří případů
- Alzheimerova nemoc probíhající pod obrazem kortikobazální degenerace – kazuistika
- Rozsáhlý epidurální absces cervikotorakální páteře řešený kombinovaným přístupem – kazuistika
- Webové okénko
-
Analýza dat v neurologii
XXXIII. Bayesovská statistika v klinických a neurovědních aplikacích - Stanislav Kratochvíl – Experimentální hypnóza. 3. aktualizované a rozšířené vydání. Praha: Grada 2011, 363 stran.
- Adherence k léčbě u pacientů se schizofrenií
- Česká a slovenská neurologie a neurochirurgie
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Neurosyfilis
- Operační léčba syndromu tarzálního tunelu
- Oboustranná léze n. phrenicus manifestující se jako ortopnoe – kazuistiky tří případů
- Diagnostika a možnosti léčby Niemann-Pickovy choroby typ C
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



