-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
MALT lymfom žaludku, zajímavý endoskopický obraz
Interesting endoscopic image of MALT lymphoma of the stomach
We present the case of a 59-year-old male who had been diagnosed with mucosa-associated lymphoid tissue (MALT) gastric lymphoma. Endoscopic imaging of the gastric mucosa led to diagnostic discrepancies. Gastro-intestinal lymphomas may be incorrectly diagnosed due to non-specific symptoms. Infection of Helicobacter pylori is important in disease development. Eradication antibiotic therapy plays a major role in regression of MALT gastric lymphoma. The therapeutic strategy is tailored according to the individual and depends on the level of disease advancement. Correct and early diagnosis is crucial for successful treatment.
Keywords:
endoscopy – MALT gastric lymphoma – <i>Helicobacter pylori</i>
Autoři: Černá A.; Fojtík P.
Působiště autorů: Centrum péče o zažívací trakt, Vítkovická nemocnice a. s., Ostrava
Vyšlo v časopise: Gastroent Hepatol 2019; 73(3): 239-242
Kategorie: Klinická a experimentální gastroenterologie: kazuistika
doi: https://doi.org/10.14735/amgh2019csgh.info02Souhrn
Prezentujeme případ 59letého muže, u kterého byl diagnostikován MALT lymfom žaludku. Zajímavý byl endoskopický obraz sliznice žaludku, který v nás vyvolal diagnostické rozpaky. Lymfomy gastrointestinálního traktu mohou být snadno chybně diagnostikovány kvůli nespecifickým symptomům. Významnou roli vzniku onemocnění hraje infekce Helicobakter pylori. V popředí regrese MALT lymfomu žaludku stojí eradikační antibiotická terapie. Strategie léčby je individuální a záleží na pokročilosti onemocnění. Správná a včasná diagnostika je klíčová při zahájení často úspěšné léčby.
Klíčová slova:
endoskopie – MALT lymfom žaludku – <i>Helicobacter pylori</i>
Úvod
MALT lymfom patří do skupiny B buněčných primárních non-Hodgkinských extranodálních lymfomů. Vychází z lymfatické tkáně sliznice gastrointestinálního traktu (GIT). MALT lymfom vzniká častěji v oblastech s vysokým výskytem infekce Helicobacter pylori a riziko jeho vzniku je u jedinců s protilátkami proti H. pylori 6× vyšší než u neinfikovaných osob [1]. Více než 90 % případů MALT lymfomů žaludku je diagnostikováno u pacientů s chronickou H. pylori pozitivní gastritidou. Žaludeční sliznice na rozdíl od tenkého střeva za normálních okolností neobsahuje lymfatickou tkáň. Lymfatická tkáň se zde však může vyvinout při imunitní odpovědi na antigenní stimulaci, k níž většinou dochází v důsledku infekce H. pylori. U větší části pacientů s H. pylori pozitivní gastritidou (54 %) je možno v žaludku nalézt lymfatickou tkáň charakteru lymfoidních folikulů. Získaná lymfatická tkáň žaludku se sice po úspěšné eradikaci H. pylori obvykle pozvolna vytrácí, ale u některých pacientů dochází při přetrvávající antigenní stimulaci k manifestaci lymfoidní hyperplazie s rozvojem maligního lymfomu [2]. Primární lymfom žaludku se prezentuje nespecifickými gastrointestinálními potížemi, mezi nimiž dominuje bolest v epigastriu vyskytující se až u 80 % pacientů. Dalšími příznaky mohou být zejména nechutenství (30 – 54 %), ztráta hmotnosti (24 – 62 %), nevolnost (15 – 35 %), celková slabost (13 – 62 %) a krvácení do zažívacího systému (20 – 22 %) pacientů. Systémové příznaky typu B symptomů se vyskytují méně často než u nodálních variant, v průměru u 13 % pacientů. Eradikace H. pylori u orgánově lokalizovaných MALT lymfomů vede v 75 % případů k remisi onemocnění [3]. V případě negativity H. pylori (test na antigen ze stolice) je dle indikace hematoonkologa zahájena chemoterapie nebo radioterapie, imunochemoterapie nebo léčba jinými kombinovanými režimy. Chirurgický výkon je vyhrazen pro případy s obstrukcí GIT nebo s nezvladatelným krvácením [4].
V této práci je prezentován případ pacienta, u kterého byl diagnostikován MALT lymfom žaludku. Zajímavý byl endoskopický obraz sliznice žaludku, který v nás vyvolal diagnostické rozpaky.
Popis případu
Muž, 59 let, s anamnézou ischemické choroby srdeční, recentně po akutním infarktu myokardu se zavedeným lékově potaženým stentem, na duální antiagregaci, v dobrém biologickém stavu, byl přijat na naše gastroenterologické pracoviště pro bolesti břicha v oblasti epigastria trvající 3 dny, nauzeu, zvracení, nechutenství a mírný váhový úbytek. Iniciálně jsme provedli rentgen břicha, který vyloučil pneumoperitoneum či ileus. EKG křivka byla v normě. Laboratorně dominovaly vyšší amylázy a lipáza (amyláza 4,22 μkat/ l, lipáza 6,47 μkat/ l), lehká mikrocytární hypochromní anémie (Hb 118 / l, Hct 0,36 1, MCV 79), C-reaktivní protein 16, nižší nutriční parametry (urea 2,5 mmol/ l, celková bílkovina 59 / l, albumin 25 / l), ostatní základní laboratorní parametry byly v normě. Dietní chybu či abúzus alkoholu pacient negoval. Zvažovali jsme akutní pankreatitidu. Na infuzní a analgetické terapii došlo ke zlepšení. Sedmý den od vzniku bolestí břicha jsme doplnili CT vyšetření. Překvapivá byla zesílená stěna žaludku, hepatosplenomegalie a lymfadenopatie mediastina, abdominální a retroperitoneální (největší uzlina do 15 m) (obr. 1 a 2), obraz pankreatu byl bez patologického nálezu. Pacient byl po celou dobu hospitalizace bez známek poruchy pasáže GIT či krvácivých projevů. Doplnili jsme endoskopické vyšetření horní části trávicího traktu. Zajímavý byl obraz žaludku. Zúžené lumen s hypertrofickými řasami, zarudlá fragilní sliznice a desítky vředů od kardie po pylorus, s přechodným spontánním krvácením, místy hematinová stigmata a koagula (obr. 3 – 5). Pokračovali jsme v terapii inhibitory protonové pumpy. Pacient se nadále celkově zlepšoval. Hemogram byl stabilní. V časovém odstupu jsme provedli second look gastroskopii a odebrali biopsie. Obraz gastropatie byl neměnný. Bez komplikací jsme provedli biopsii z lézí těla a antra žaludku. Výsledek histologie potvrdil MALT lymfom žaludku. Pacienta jsme předali do péče hematoonkologů. Kolegové doplnili potřebná vyšetření – antigen H. pylori ze stolice, který byl negativní. Byla zahájena chemoterapie, která je vzhledem k pokročilosti onemocnění (lymfadenopatie) nekurabilní. Nicméně pacient je po roce a půl od diagnózy v dobré kondici a schopen ambulantního sledování.
Obr. 1. CT obraz zesílené stěny žaludku, hepatosplenomegálie, abdominální lymfadenopatie, sagitální řez. Fig. 1. CT scan of thick gastric wall, hepatosplenomegaly, abdominal lymphadenopathy, saggital. 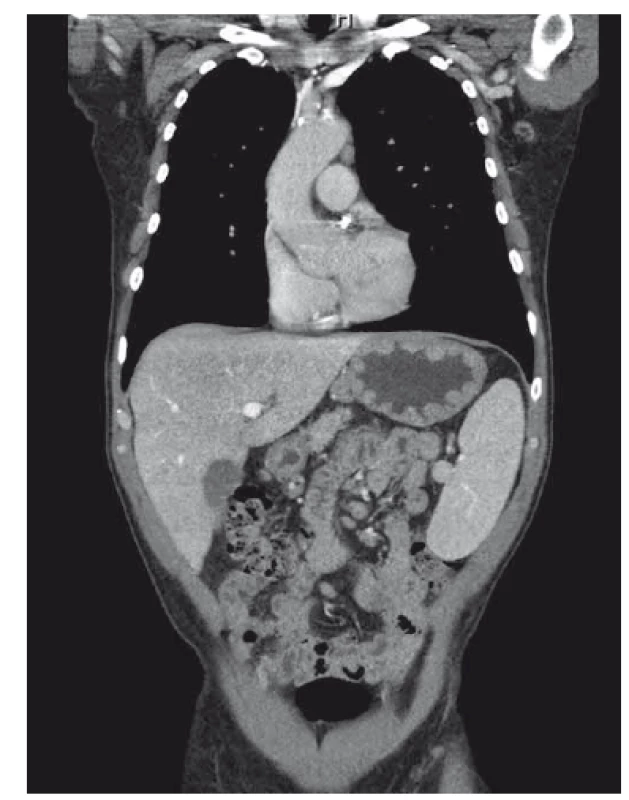
Obr. 2. CT obraz zesílené stěny žaludku, hepatosplenomegálie, abdominální lymfadenopatie, transverzální řez.
Fig. 2. CT scan of thick gastric wall, hepatosplenomegaly, abdominal lymphadenopathy, transversal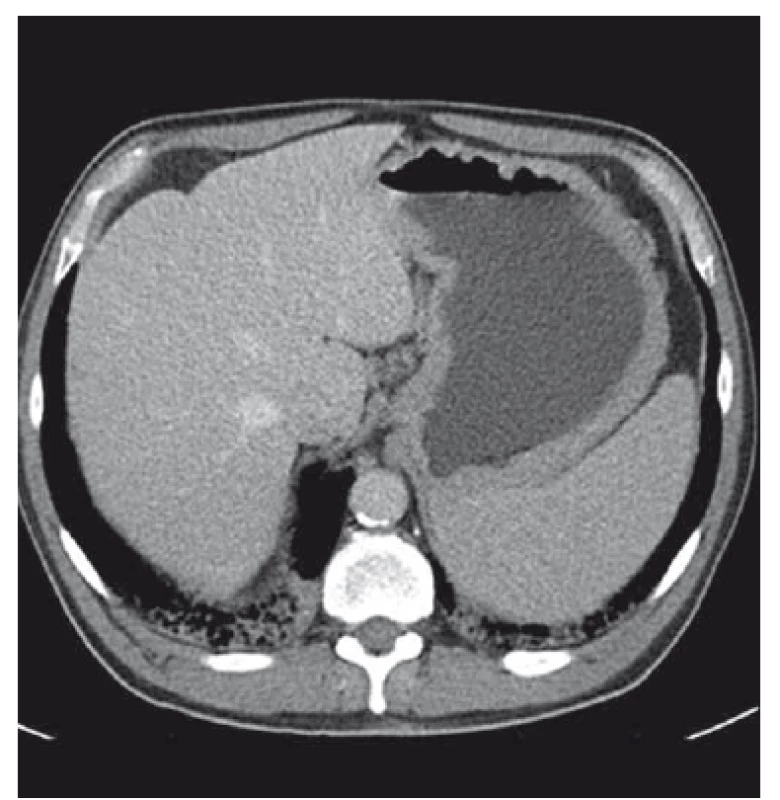
Obr. 3. Sliznice žaludku – velká křivina – tuhé navalité řasy, přechodné spontánní krvácení.
Fig. 3. Gastric mucosa – greater curvature – rigid mucosa, transient spontaneous bleeding.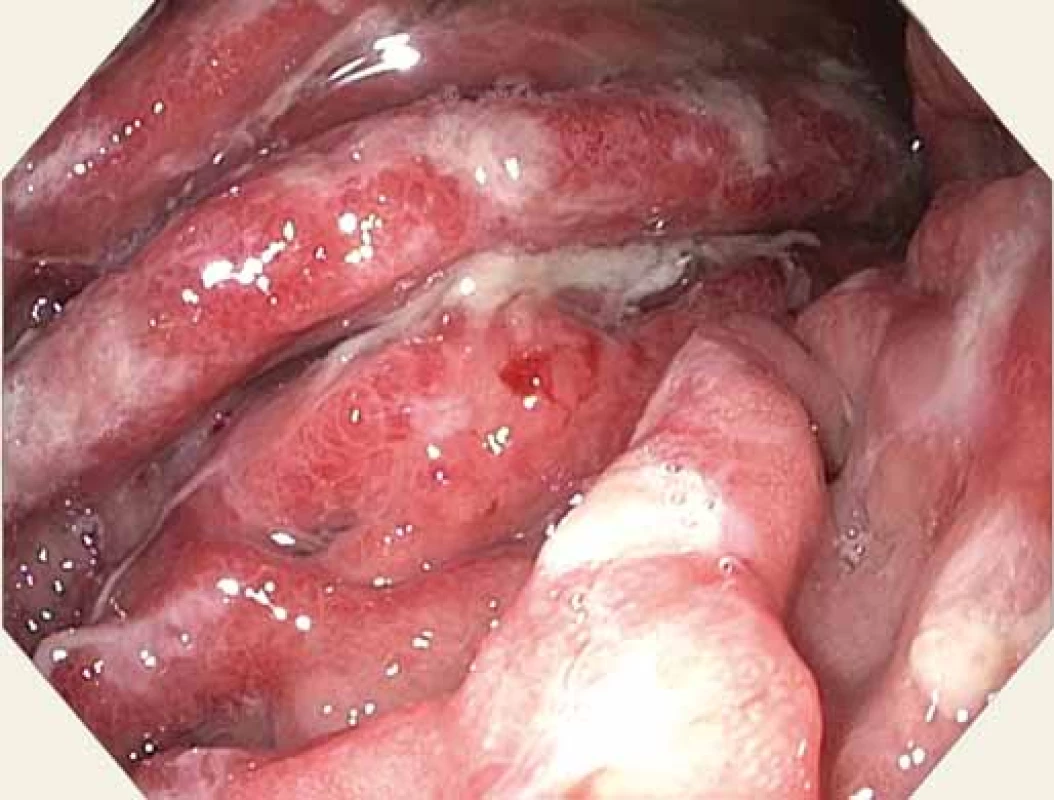
Obr. 4. Sliznice žaludku – tělo – ploché ulcerace s fibrinovými povlaky, přechodné spontánní krvácení.
Fig. 4. Gastric mucosa – body – flat ulcerations with fibrin coatings, transient spontaneous bleeding.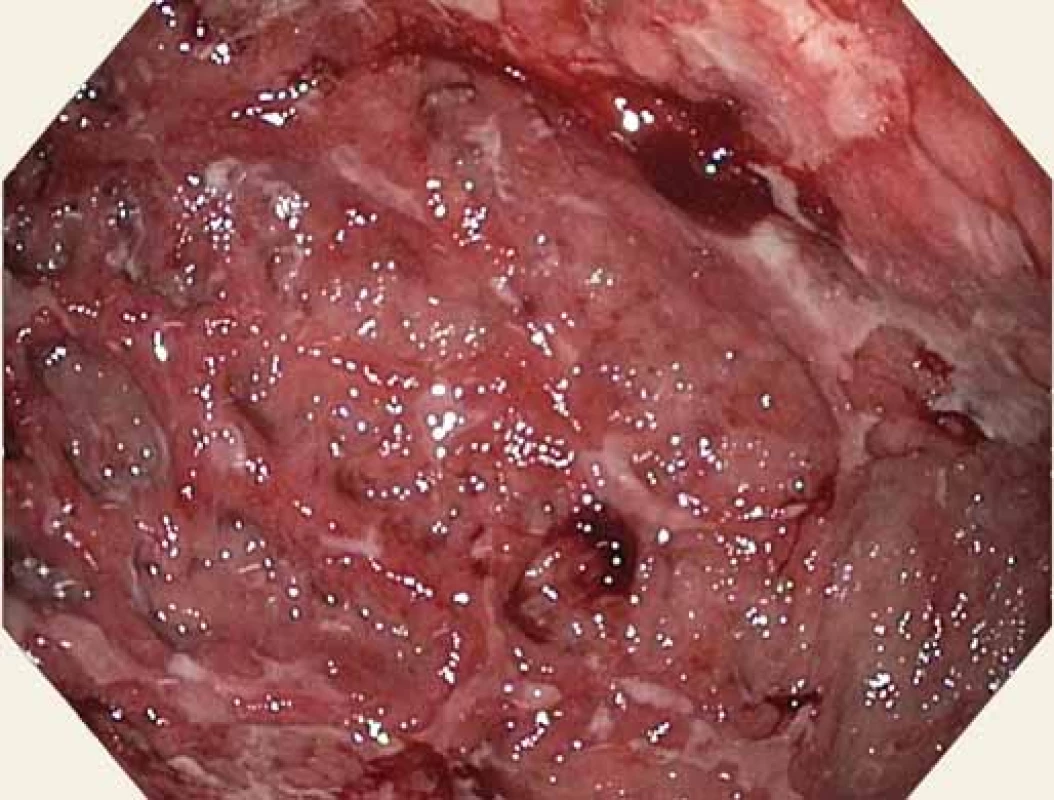
Obr. 5. Sliznice žaludku – antrum, pylorus – ploché ulcerace s fibrinovými povlaky, přechodné spontánní krvácení.
Fig. 5. Gastric mucosa – antrum, pylorus – flat ulcerations with fibrin coatings, transient spontaneous bleeding.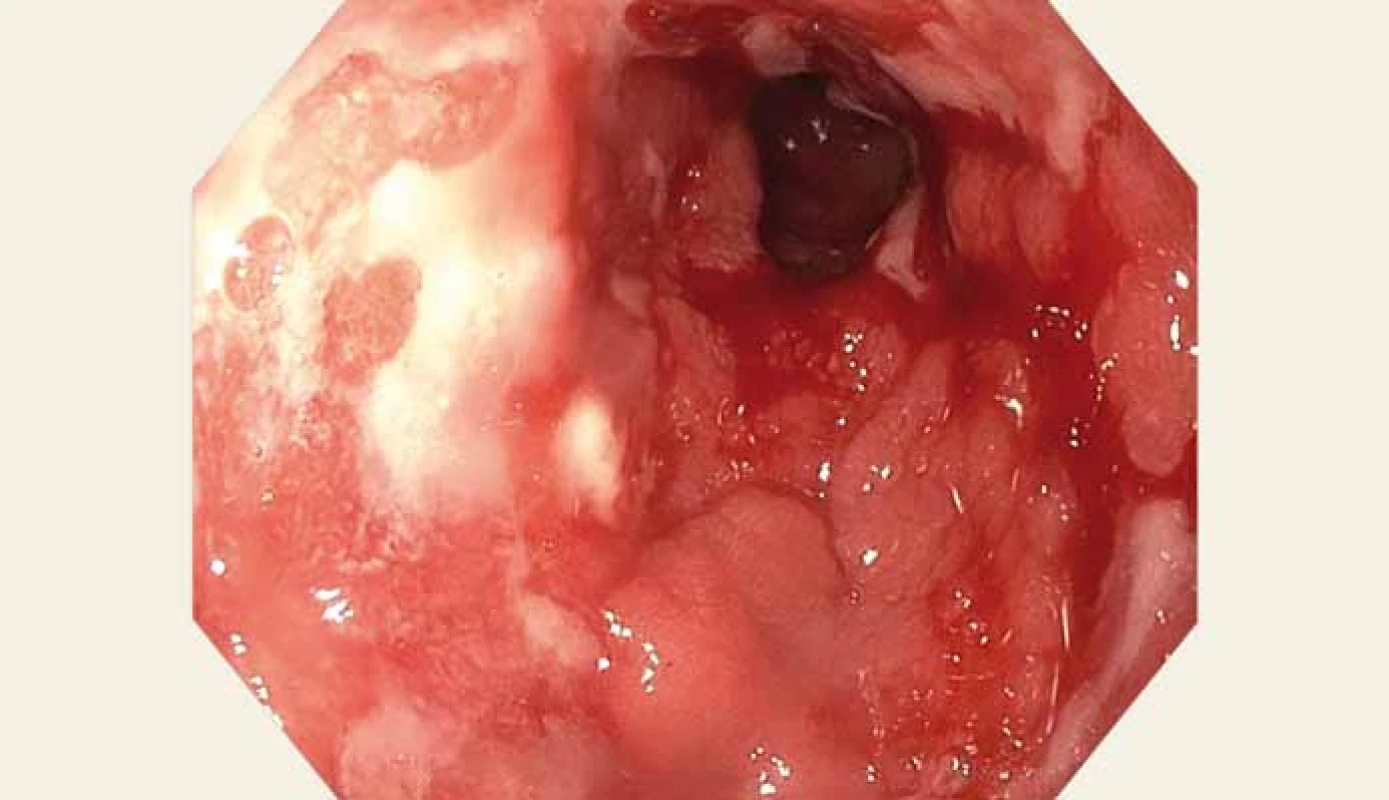
Diskuze
Nejčastější lokalizací primárních mimouzlinových forem non-Hodgkinských lymfomů (až ve 40 %) je GIT. Téměř polovinu tvoří indolentní formy, především MALT lymfomy, které tvoří 7 – 8 % ze všech nově diagnostikovaných lymfomů. Pacienti jsou v mírné převaze muži. Medián věku při diagnóze je přibližně 65 let [5].
Obvykle vznikají na podkladě dráždění sliznice chronickým zánětlivým procesem. Může se jednat o infekční nebo autoimunitní procesy. Nejčastěji postiženým místem je žaludek (60 – 75 %), případně může být postižena i jiná část GIT. Více než 90 % pacientů s MALT lymfomem žaludku je sérologicky pozitivních na přítomnost protilátek proti H. pylori, ale histologicky či kultivačně se v biopsii prokáže pouze u necelých 60 %. Eradikace H. pylori u orgánově lokalizovaných MALT lymfomů vede v 75 % případů k regresi onemocnění [6].
Endoskopický obraz v nás vyvolal diagnostické rozpaky, jelikož takový nález často nevídáme. Endoskopický obraz maligního lymfomu je většinou necharakteristický a může být různorodý. MALT lymfom a jiné typy lymfomu žaludku se endoskopicky manifestují jako povrchové difuzně granulární postižení se ztluštěním sliznice, někdy s obrazem dlažebních kostek, většinou s neostrým ohraničením. Jindy jde o mnohočetné ulcerace a eroze nebo naopak o ztluštělé prominující slizniční řasy či o uzlovitou nádorovou hmotu.
U primárních lymfomů je většinou postižena oblast antra a/ nebo těla žaludku [7].
Co se týče infekce H. pylori u našeho pacienta, tak hematoonkologové doplnili testování stolice na antigen, který byl negativní. Je zajímavé, že H. pylori má tendenci se ze sliznice vytrácet s postupující progresí žaludečního lymfomu [8], což ale neovlivní výsledek testu antigenu ve stolici.
Závěr
Primární žaludeční lymfom představuje vzácnou patologii, která může být snadno chybně diagnostikována kvůli nespecifickým klinickým příznakům. Správná a včasná diagnostika je klíčová při zahájení často úspěšné léčby. V případě pozitivity H. pylori u lokalizovaných MALT lymfomů žaludku je eradikační antibiotická léčba ve většině případů dostatečná k remisi onemocnění. Strategie léčby je individuální a záleží na pokročilosti onemocnění.
Doručeno: 21. 12. 2018
Přijato: 3. 2. 2019
MUDr. Alena Černá
Centrum péče o zažívací trakt
Vítkovická nemocnice a. s.
Zalužanského 1192/ 15, 703 84 Ostrava
Zdroje
1. Morgner A, Bayerdörffer E, Neubauer A et al. Gastric MALT lymphoma and its relationship to Helicobacter pylori infection: management and pathogenesis of the disease. Microsc Res Tech 2000; 48(6): 349 – 56. doi: 10.1002/ SICI)1097-0029(20000315)48 : 6<349::AID-JEMT5>3.0.CO;2-7.
2. Hussell T, Isaacson PG, Crabtree JE et al. Helicobacter pylori-specific tumour-infiltrating T cells provide contact dependent help for growth of malignant B cells in low-grade gastric lymphoma of mucosa-associated lymphoid tissue. J Pathol 1996; 178(2): 122 – 27. doi: 10.1002/(SICI)1096-9896(199602)178 : 2<122::AID-PATH486>3.0.O;2-D.
3. Kolve M, Fischbach W, Greiner A et al. Differences in endoscopic and clinicopathological features of primary and secondary gastric non-Hodgkin‘s lymphoma. Gastrointest Endosc 1999; 49(3): 307 – 15.
4. Belada D, Trněný M et al Kooperativní lymfomové skupiny. Diagnostické a léčebné postupy u nemocných s maligními lymfomy, IX. vydání. Hradec Králové 2016.
5. Raderer M, Kiesewetter B, Ferreri AJ. Clinicopathologic characteristics and treatment of marginal zone lymphoma of mucosa-associated lymphoid tissue (MALT lymphoma). CA Cancer J Clin 2016; 66(2): 153 – 71. doi: 10.3322/ aac.21330.
6. Zucca E, Bertoni F. The spectrum of MALT lymphoma at different sites: biological and therapeutic relevance. Blood 2016; 127(17): 2082 – 092. doi:10.1182/ lood-2015-12-624304.
7. Schechter NR and Yahalom J. Low-grade MALT lymphoma of the stomach: a review of treatment options. Int J Radiat Oncol Biol Phys 2000; 46(5): 1093 – 103.
Štítky
Dětská gastroenterologie Gastroenterologie a hepatologie Chirurgie všeobecná
Článek Editorial 2019Článek Správná odpověď na kvíz
Článek vyšel v časopiseGastroenterologie a hepatologie
Nejčtenější tento týden
2019 Číslo 3- Horní limit denní dávky vitaminu D: Jaké množství je ještě bezpečné?
- Metamizol jako analgetikum první volby: kdy, pro koho, jak a proč?
- Nejlepší kůže je zdravá kůže: 3 úrovně ochrany v moderní péči o stomii
-
Všechny články tohoto čísla
- Editorial 2019
- K životnímu jubileu prof. MU Dr. Přemysla Friče, DrSc.
- Rektální léze odstraněná technikou endoskopické submukózní disekce
- Perkutánní endoskopická gastrostomie – doporučený postup České gastroenterologické společnosti ČLS JEP
- Periprocedurálne komplikácie POEM
- Průměrný adenom na koloskopii významně koreluje s mírou detekce adenomu, ale ne s mírou detekce polypu jak pro screening, tak pro všechny koloskopie
- Akutní komplikace hiátových hernií
- Časové intervaly pro přípravu střeva nízkoobjemovými roztoky
- První zkušenosti s léčbou vedolizumabem u dětských pacientů s IBD
- MALT lymfom žaludku, zajímavý endoskopický obraz
- Metastázy v žalúdku a duodene ako raritná príčina akútneho krvácania do horného gastrointestinálneho traktu
- Renální komplikace akutních a chronických onemocnění jater
- Díl III. – Epidemiologie idiopatických střevních zánětů v české populaci – časový vývoj a statistické predikce počtu pacientů
- Výběr z mezinárodních časopisů
- Kreditovaný autodidaktický test
- Správná odpověď na kvíz
- Hemové železo v substituci sideropenie a sideropenní anémie
- Gastroenterologie a hepatologie
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Akutní komplikace hiátových hernií
- Perkutánní endoskopická gastrostomie – doporučený postup České gastroenterologické společnosti ČLS JEP
- MALT lymfom žaludku, zajímavý endoskopický obraz
- Hemové železo v substituci sideropenie a sideropenní anémie
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



