Jak léčit dyslipidemii u pacientů s renální insuficiencí
Výběr z doporučení KDIGO s klinickým komentářem
Authors:
J. Vachek; O. Zakiyanov; V. Tesař
Authors‘ workplace:
Klinika nefrologie 1. LF UK a VFN v Praze
Published in:
Kardiol Rev Int Med 2015, 17(4): 339-341
Category:
Cardiology Review
Overview
Sdělení obsahuje aktuálně platná doporučení pracovní skupiny Lipid Work Group iniciativy KDIGO (Kidney Disease: Improving Global Outcomes) týkající se terapie dyslipidemie u pacientů s chronickou renální insuficiencí. Lze shrnout, že u pacientů s onemocněním ledvin ve stadiích CKD G3– G5 je doporučena terapie statiny nebo kombinací statin/ ezetimib, u dialyzovaných doporučení navrhují terapii již nezahajovat, ale byla-li zahájena v dřívějších stadiích renální insuficience, mělo by se v ní pokračovat. Cílem sdělení je podat ucelený přehled o současných doporučeních, jak léčit dyslipidemii u pacientů se zhoršenou funkcí ledvin.
Klíčová slova:
dyslipidemie – chronické onemocnění ledvin – CKD – statiny – fibráty – ezetimib
Úvod
Pacienti s chronickou renální insuficiencí (RI) představují z hlediska kardiovaskulárního (KV) rizika vysoce rizikovou skupinu, přičemž riziko se zvyšuje s progresí RI a v poslední době je považováno za ekvivalent ischemické choroby srdeční [1,2]. U těchto nemocných je vyšší riziko úmrtí na aterosklerotickou KV příhodu než riziko progrese do stadia dialýzy nebo transplantace ledviny [3]. Při poklesu odhadované glomerulární filtrace pod 60 ml/ min se objevuje komplexní porucha lipidového metabolizmu označovaná ne zcela přesně jako uremická hyperlipoproteinemie, jež je charakterizována hypertriglyceridemií a snížením hladiny HDL cholesterolu. U nemocných v časnějších stadiích RI jsou přesvědčivé důkazy o příznivém vlivu hypolipidemické terapie na redukci KV rizika, v pozdějších stadiích a u pacientů léčených náhradou funkce ledvin je již tento efekt podstatně menší. Příčinou je dominující vliv faktorů, které již statinem nejsou ovlivnitelné – celkový podíl koronárních úmrtí u pacientů v pokročilejších stadiích RI byl ve velké studii se simvastatinem a ezetimibem zastoupen pouze 8 % [4].
Rizikové faktory KV onemocnění u pacientů s chronickým onemocněním ledvin (CKD)
Rizikové faktory KV onemocnění lze rozdělit na ovlivnitelné a neovlivnitelné, dále na obecné (tradiční) a na renálně specifické. Jejich přehled je uveden v tab. 1.
![Přehled rizikových kardiovaskulárních onemocnění u pacientů s chronickou renální insuficiencí [1–5].](https://www.prolekare.cz/media/cache/resolve/media_object_image_small/media/image/f24d1e6b98faf72f4d7f44732625d8ae.jpg)
Statinové studie na pacientech s CKD
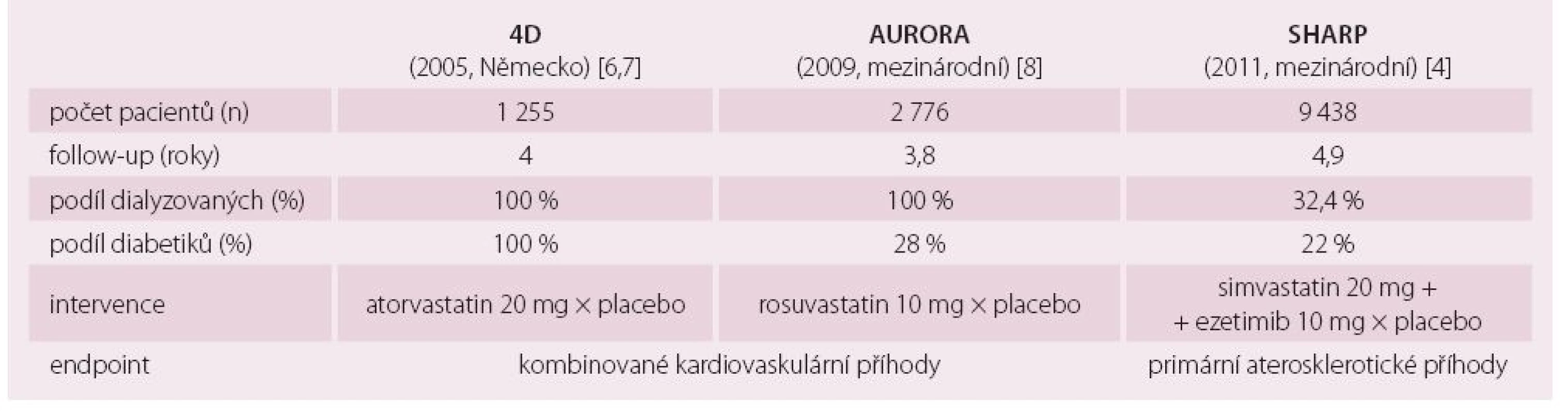
Efekt statinové terapie byl u obecné populace bez onemocnění ledvin opakovaně dobře prokázán. V posledních deseti letech byly na pacientech s CKD provedeny tři velké studie, z nichž je třeba zmínit německou studii 4D (Die Deutsche Diabetes Dialyse Studie) [6,7], mezinárodní studii AURORA (An Assessment of Survival and Cardiovascular Events) [8] a rovněž mezinárodní studii SHARP (Study of Heart and Renal Protection) [4]. Studie 4D s atorvastatinem a studie AURORA s rosuvastatinem byly provedeny výhradně na dialyzovaných pacientech, v největší studii SHARP se simvastatinem/ ezetimibem byly cca dvě třetiny pacientů ve stadiích CKD G3– G5. Ve studii 4D a AURORA nebylo dosaženo statisticky významných primárních endpointů, ve studii SHARP došlo k signifikantnímu snížení primárního endpointu (primární aterosklerotické příhody) o 17 %. Z terapie zaměřené na snížení LDL cholesterolu profitovali nedialyzovaní pacienti podstatně více než nemocní léčení dialýzou. Kombinace simvastatinu a ezetimibu se ukázala jako bezpečná a umožnila dosáhnout účinku srovnatelného s vyššími dávkami statinů.
U dialyzovaných pacientů prokázaly metaanalýzy jen malý efekt statinové terapie, takže jednoznačnou indikaci představuje jen selhání ledvin neléčené dialýzou a stav po transplantaci ledviny. Výsledky studie SHARP jsou tedy důvodem k širšímu podávání statinů u pacientů s CKD [4].
Podrobnější údaje o velkých statinových studiích shrnuje tab. 2 [4,6– 8].
Platná doporučení KDIGO k terapii dyslipidemie
Následující text shrnuje výběr ze současných doporučení iniciativy KDIGO (Kidney Disease: Improving Global Outcomes) [9] týkajících se problematiky hypolipidemické terapie u dospělých pacientů s renální insuficencí, jež jsou dostupná v nezkrácené verzi v angličtině na webové stránce www.kdigo.org [9]. V následující stati nejsou uvedena zdůvodnění („rationale“) a komentáře k jednotlivým důkazům.
Autoři hodnotili celkem 33 studií týkajících se problematiky vztahu hyperlipoproteinemie a renální insuficience. Doporučení jsou rozdělena na stupně 1 (přesvědčivá) a 2 (diskutabilní), přičemž jsou uvedeny čtyři stupně kvality důkazů (A – vysoká, B – střední, C – nízká, D – velmi nízká), věrohodnost je tedy odstupňována od 1A po 2D. Postup vhodný pro většinu pacientů je shrnut jako „doporučení“, je-li možno užít různé postupy, jde o „návrh“, vychází-li tvrzení z obecně přijatého názoru nebo není-li podloženo adekvátními důkazy, je uvedeno „not graded“ [9].
Kapitola 1 – vyšetření lipidů u dospělých s chronickým onemocněním ledvin
1.1 U pacientů s nově diagnostikovaným onemocněním ledvin jakož i u chronicky dialyzovaných a transplantovaných pacientů se doporučuje vyšetření lipidového profilu (celkový cholesterol, LDL- a HDL cholesterol, triglyceridy) (1C).
1.2 U většiny pacientů s CKD i u dialyzovaných a transplantovaných pacientů není nutné další kontrolní vyšetření lipidogramu (not graded).
Kapitola 2 – farmakologická hypolipidemická intervence u dospělých
2.1.1 U pacientů starších 50 let s eGFR pod 60 ml/ min/ 1,73 m2 (tedy ve stadiích CKD 3a– 5) neléčených dialýzou nebo transplantací se doporučuje terapie statinem nebo kombinací statin/ ezetimib (1A).
2.1.2 U pacientů starších než 50 let s CKD a eGFR nad 60 ml/ min/ 1,73 m2 (tedy ve stadiích CKD 1 a 2) se doporučuje terapie statinem (1B).
2.2 U pacientů ve věku 18– 49 let s CKD se navrhuje terapie statinem v případě přítomnosti jednoho nebo více následující kritérií: (2A)
- již známá ischemická choroba koronárních tepen (infarkt myokardu nebo koronární revaskularizace),
- diabetes mellitus,
- prodělaná ischemická cévní mozková příhoda,
- odhadované desetileté riziko pro koronární smrt nebo nefatální infarkt myokardu více než 10 %.
Toto neplatí pro chronicky dialyzované pacienty nebo pro pacienty po transplantaci ledviny.
2.3.1 U dospělých pacientů s RI vyžadující dialyzační léčbu se navrhuje nezahajovat terapii statinem nebo kombinační terapii statinem/ ezetimibem (2A).
2.3.2 U těchto pacientů se navrhuje v již nasazené terapii statinem nebo statinem/ ezetimibem pokračovat (2C).
2.4 U dospělých pacientů po transplantaci ledviny se navrhuje terapie statinem (2A).
Kapitoly 3, 4 a 6 se týkají hypolipidemické terapie u dětí a nejsou zde uváděny.
Kapitola 5 – farmakoterapie hypertriglyceridemie u dospělých
5.1 U dospělých pacientů s CKD (včetně dialyzovaných a transplantovaných) s hypertriglyceridemií se navrhují nefarmakologická režimová opatření – změna životního stylu (2D).
Komentář a závěr
Na nemocné s CKD nelze jednoduše extrapolovat výsledky studií provedených na populaci bez onemocnění ledvin. Léčba statiny je indikovaná při poklesu eGFR pod 60 ml/ min [9]. U pacientů, u nichž je indikován samotný statin, by měl být preferován atorvastatin a fluvastatin, u nichž není zapotřebí redukce dávkování při klesající renální funkci; výhodou fluvastatinu je nižší potenciál lékových interakcí ve srovnání s ostatními statiny [10], čehož lze využít např. u transplantovaných pacientů na imunosupresivní léčbě. U pacientů vyžadujících agresivnější snížení cholesterolemie jsou díky studii SHARP největší zkušenosti s kombinací simavastatinu a ezetimibu, jejichž dlouhodobé podávání zabránilo vzniku zhruba jedné čtvrtiny infarktů myokardu, ischemických cévních mozkových příhod a koronárních revaskularizací. Celkový efekt kombinované hypolipidemické terapie na KV mortalitu však byl nižší, protože u pacientů v pokročilých stadiích RI a především u dialyzovaných dominují nekoronární příčiny úmrtí, např. ve studii 4D nebyl na rozdíl od předchozích předpokladů nejčastější příčinou smrti infarkt myokardu, ale náhlé srdeční úmrtí z jiných příčin. U nemocných s pokročilou RI je přítomna celá řada netradičních rizikových faktorů (tab. 1), z nichž je třeba na předním místě uvést poruchu kalciofosfátového metabolizmu se vznikem mediokalcinózy tepen, dále např. minerálové poruchy (hyperkalemie) nebo hyperhydrataci. Nelze pominout vliv uremických toxinů, recentně bylo např. zjištěno, že jejich vlivem dochází ke změněnému složení HDL frakce cholesterolu, který pak paradoxně přispívá dalšímu poškození KV soustavy [11]. U pacientů léčených dialýzou je známým faktem, že nízká hladina celkového cholesterolu je spojena s horším přežitím podobně jako např. u pacientů s maligním onemocněním, kdy je snížená cholesterolemie odrazem malnutrice.
I přes omezený efekt hypolipidemické terapie na celkovou mortalitu by se terapie statinem, popřípadě statinem/ ezetimibem, neměla po zahájení dialýzy vysazovat – terapie je dobře snášena. Statiny se nemají vysazovat u pacientů po zahájení dialýzy i proto, že pacienti, kteří v průběhu studie SHARP zahájili dialýzu, byli ve studii hodnoceni jako pacienti nedialyzovaní.
V případě závažnější smíšené dyslipidemie je možná kombinace statinu s fibrátem, ale ve stadiích G4 a G5 (tj. při poklesu eGFR pod 30 ml/ min) by se již fibrát neměl podávat [9]. U všech pacientů s onemocněním ledvin a hypertriglyceridemií lze doporučit změnu životního stylu s cílem snížit hladinu triglyceridů [9].
I přes výše uvedené benefity hypolipidemické léčby se nepotvrdil předpoklad, že by léčba zaměřená na snižování LDL cholesterolu vedla ke zpomalení progrese CKD [4,9].
Doručeno do redakce: 24. 11. 2015
Přijato po recenzi: 2. 12. 2015
MU Dr. Jan Vachek
www.vfn.cz
jan.vachek@gmail.cz
Sources
1. Briasoulis A, Bakris GL. Chronic kidney disease as a coronary artery disease risk equivalent. Curr Cardiol Rep 2015; 15: 340. doi: 10.1007/ s11886-012-0340-4.
2. Sarnak MJ, Levey AS, Schoolwerth AC et al. Kidney disease as a risk factor for development of cardiovascular disease: a statement from the American Heart Association Councils on Kidney in Cardiovascular Disease, High Blood Pressure Research, Clinical Cardiology, and Epidemiology and Prevention. Circulation 2003; 108: 2154– 2169.
3. Schiffrin EL, Lipman ML, Mann JF. Chronic kidney disease: effects on the cardiovascular system. Circulation 2007; 116: 85– 97.
4. Baigent C, Landray MJ, Reith C et al. SHARP Investigators. The effects of lowering LDL cholesterol with simvastatin plus ezetimibe in patients with chronic kidney disease (Study of Heart and Renal Protection): a randomised placebo-controlled trial. Lancet 2011; 377: 2181– 2192. doi: 10.1016/ S0140-6736(11)60739-3.
5. Matsushita K, van der Velde M, Astor BC et al. Chronic Kidney Disease Prognosis Consortium. Association of estimated glomerular filtration rate and albuminuria with all-cause and cardiovascular mortality in general population cohorts: a collaborative meta-analysis. Lancet 2010; 375: 2073– 2081. doi: 10.1016/ S0140-6736(10)60674-5.
6. Wanner C, Krane V, März W et al. German Diabetes and Dialysis Study Investigators. Atorvastatin in patients with type 2 diabetes mellitus undergoing hemodialysis. N Engl J Med 2005; 353: 238– 248.
7. März W, Genser B, Drechsler C et al. German Diabetes and Dialysis Study Investigators. Atorvastatin and low-density lipoprotein cholesterol in type 2 diabetes mellitus patients on hemodialysis. Clin J Am Soc Nephrol 2011; 6: 1316– 1325. doi: 10.2215/ CJN.09121010.
8. Fellström BC, Jardine AG, Schmieder RE et al. AURORA Study Group. Rosuvastatin and cardiovascular events in patients undergoing hemodialysis. N Engl J Med 2009; 360: 1395– 1407. doi: 10.1056/ NEJMoa0810177.
9. Kidney Disease: Improving Global Outcomes (KDIGO) Lipid Work Group. KDIGO 2012 clinical practice guideline for lipid management in chronic kidney disease. Kidney Int Supplements 2013; 3: 259– 305.
10. Smith HT, Jokubaitis LA, Troendle AJ et al. Pharmacokinetics of fluvastatin and specific drug interactions. Am J Hypertens 1993; 6 (11 Pt 2): 375S– 382S.
11. Kon V, Yang H, Fazio S. Residual cardiovascular risk in chronic kidney disease: Role of high-density lipoprotein. Arch Med Res 2015; 46: 379– 391. doi: 10.1016/ j.arcmed.2015.05.009.
Labels
Paediatric cardiology Internal medicine Cardiac surgery CardiologyArticle was published in
Cardiology Review

2015 Issue 4
Most read in this issue
- Perikarditidy
- Myokarditidy a zánětlivé kardiomyopatie
- Srdeční vrozené vady v dospělosti
- Infekční endokarditida – diagnostika a doporučené postupy
