-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
Novinky v gastroenterologii, hepatologii a digestivní endoskopii
News in gastroenterology, hepatology and digestive endoscopy
Gastroenterology, hepatology and digestive endoscopy are rapidly evolving disciplines with significant advances in the diagnostics and treatment in the entire gastrointestinal tract. The aim of our article was to summarize new perspectives on relevant situations in gastroenterology and hepatology like acute pancreatitis, functional dyspepsia, rational indication of proton pump inhibitors, inflammatory bowel diseases (IBD), cholestatic liver diseases, alcohol induced hepatitis, non-alcoholic fatty live disease (NAFLD) and patophysiology of bilirubin and bile acids. Digestive endoscopy represents an interventional part of gastroenterology and key recent topics are mentioned like pancreatic cancer screening, arteficial intelligence, resection of low-risk neoplastic lesions, enteroscopy techniques, cholangio - and pancreatiscopy and extraluminal expansion of endoscopy techniques by means of endoscopic submucosal and transmural dissection, endoscopic myotomy and lumen apposing stents.
Keywords:
digestive endoscopy – gastroenterology – hepatology
Autoři: Přemysl Falt 1; Dana Uricová 2; Tomáš Fejfar 3; Štěpán Šembera 3; Ilja Tachecí 3
Působiště autorů: II. interní klinika gastroenterologická a geriatrická, Fakultní nemocnice a Lékařská fakulta Univerzity Palackého v Olomouci 1; Klinické a výzkumné centrum pro střevní záněty, ISCARE, Farmakologický ústav, 1. LF UK, Praha 2; II. interní gastroenterologická klinika, Fakultní nemocnice a Lékařská fakulta Univerzity Karlovy v Hradci Králové 3
Vyšlo v časopise: Vnitř Lék 2023; 69(3): 198-206
Kategorie: Co je nového v...
doi: https://doi.org/10.36290/vnl.2023.034Souhrn
Gastroenterologie, hepatologie a digestivní endoskopie jsou rychle se rozvíjející obory medicíny s množstvím recentních pokroků v diagnostice a léčbě v rozsahu celého gastrointestinálního traktu. Cílem naší práce je shrnout recentní pokroky na poli významných gastroenterologických situací, jako je akutní pankreatitida, funkční dyspepsie, racionální léčba inhibitory protonové pumpy a idiopatické střevní záněty. Pokrok zaznamenala i hepatologie v přístupu k cholestatickým chorobám, v léčbě alkoholové hepatitidy a nealkoholové choroby jater (NAFLD) a v poznání patofyziologie bilirubinu a žlučových kyselin. Digestivní endoskopie je invazivní částí gastroenterologie a zmíněna jsou klíčová témata jako screening karcinomu pankreatu, využití umělé inteligence, resekce nízkorizikových neoplázií trávicí trubice, endoskopie tenkého střeva a pankreatobiliárních cest a extraluminální expanze endoskopie v podobě endoskopické submukózní a transmurální disekce, různých typů myotomie a využití lumen apozičních stentů.
Klíčová slova:
digestivní endoskopie – gastroenterologie – hepatologie
Stejně jako téměř ve všech ostatních oblastech medicíny lze i v gastroenterologii a hepatologii pozorovat velké množství změn, objevů a inovací. Každý rok jsou publikovány tisíce studií, publikací a titulů, které tento vývoj prokazují. Klinická praxe se permanentně mění a vyvíjí. V podstatě tedy není možné vytvořit úplný a komplexní přehled novinek, zcela pokrývající oba velké obory vnitřního lékařství. Určitou pomoc v orientaci mohou poskytnout souhrny zajímavých prací publikované významnými národními a nadnárodními odbornými společnostmi a organizacemi, zpravidla spolu s doporučenými postupy. Následující odstavce tedy představují určitý výběr nejvýznamnějších či nejzajímavějších z nich, na základě osobních zkušeností, preferencí a odbornosti jednotlivých autorů sdělení.
Gastroenterologie
Závažnou a široce studovanou gastroenterologickou problematiku představuje akutní pankreatitida. Z pohledu medicíny založené na důkazech přetrvává celá řada kontroverzí v oblasti diagnostiky i léčby tohoto závažného a potenciálně smrtelného onemocnění. Všeobecně je doporučována časná a poměrně agresivní hydratace nemocných, přestože silné důkazy pro takový postup chybějí. Z tohoto pohledu zajímavá práce (Aggressive or moderate fluid resuscitation in acute pancreatitis) byla publikována v prestižním New England Journal of Medicine (1). Prospektivní randomizovaná studie probíhala v 18 centrech, zařazeno bylo celkem 249 nemocných. Nemocní s agresivním infuzním protokolem dostávali bolusově úvodní dávku Ringer‑laktátu v objemu 20 ml/kg a dále 3 ml/kg za hodinu postupnou infuzí. Pacienti ve skupině se středně intenzivní tekutinovou resuscitací dostávali v úvodu Ringer‑laktát v objemu 10 ml/kg pouze v případě známek hypovolemie a dále 1,5 ml/kg za hodinu pokračující infuzí. Tekutinová nálož byla dále upravována podle klinického stavu. Mezi oběma skupinami nebyl pozorován rozdílný výskyt středně těžké či těžké pankreatitidy (22,1 % vs. 17,3 %), studie byla předčasně zastavena pro signifikantně častější výskyt projevů hyperhydratace v první skupině (20,5 vs. 6,3 %). Pozoruhodná je také krátká střední doba (medián) hospitalizace (6 a 5 dní). Data naznačují nutnost přehodnocení dosavadního přístupu k rychlosti a objemu podávaných tekutin u nemocných s akutní pankreatitidou. V této souvislosti je důležité upozornit také na publikovaný adaptovaný klinický doporučený postup, který odpovídá na běžné otázky související s diagnostikou a léčbou tohoto závažného onemocnění (2). Pokud jsou alkohol i cholelitiáza jako příčina onemocnění vyloučeny, měly by se dále vylučovat poruchy metabolismu (hyperkalcemie nebo hypertriglyceridemie), vliv léků, mikrolitiáza, hereditární příčiny, autoimunitní pankreatitida, tumory pankreatu nebo Vaterské papily či anatomické anomálie (pancreas divisum). V iniciální fázi akutní pankreatitidy je doporučeno zvážit léčbu krystaloidními roztoky (především Ringer‑laktátem) směřující k optimalizaci hemodynamických parametrů („goal‑directed therapy“). Profylaktická léčba ATB není u nemocných s akutní pankreatitidou indikována, vynechání perorálního příjmu je doporučeno pouze při jasném důvodu (zvracení), enterální výživa je indikována do 72 hodin od přijetí. Při léčbě infikované pankreatické nekrózy je nutno individuálně zvážit, kdy je klinicky nutno provést drenáž nebo debridement časně a kdy je možno vyčkat a využít výhodnější, odložený výkon. U pacientů s akutní biliární pankreatitidou bez cholangoitidy není indikováno urgentní ERCP.
Poněkud (neprávem) opomíjenou je oblast funkčních gastrointestinálních poruch. Recentně byl hodnocen vliv dietních opatření na léčbu dráždivého tračníku bez dominující zácpy (3). Randomizovaně byla porovnávána standardní dietní opatření (pravidelné jídlo, dostatek vlákniny, tekutin, redukce množství vypitého alkoholu, kávy, omezení pálivého koření), dieta označená jako low FODMAP (dieta chudá na sacharidy s krátkým řetězcem, které se špatně vstřebávají a jsou osmoticky aktivní v tenkém střevě – pšenice, cibule, česnek, luštěniny, mléčné výrobky, med, kvašené ovoce, květák a další) a bezlepková dieta. Všechny tři diety snížily obtíže nemocných srovnatelně, tradiční dietní omezení byla hodnocena jako levnější a snazší na dodržování. Změny mikrobiomu stolice byly obdobné u všech srovnávaných diet. Další zajímavou prací z této oblasti je dvojitě zaslepená, placebem kontrolovaná, randomizovaná studie hodnotící efekt fekální bakterioterapie (známé jako transplantace stolice) na symptomy a střevní mikrobiom ve 2. a 3. roce od podání léčby u nemocných s dráždivým tračníkem (4). Pacientům bylo aplikováno placebo nebo podána fekální bakterioterapie o objemu 30 g či 60 g přímo do duodena. Odpověď na léčbu byla pozorována v 26,3 % (u placeba), 69,1 % (30 g), respektive u 77,8 % (60 g) dva roky po podání léčby. Tři roky po podání léčby byl pozorován u jednotlivých skupin efekt u 27,0 %, 64,9 % a 71,8 % přičemž bylo dosaženo statisticky významného rozdílu mezi skupinou léčenou placebem a fekální bakterioterapií. Dysbióza stolice byla nižší pouze u nemocných léčených transplantací stolice. Nebyly pozorovány žádné dlouhodobé vedlejší účinky léčby.
V posledních letech se v rámci odborných společností v USA, Kanadě apod. objevují iniciativy zaměřené na racionalizaci léčby blokátory protonové pumpy (PPI). Důvodem je časté předepisování těchto léků bez jasné indikace, a to až v 2/3 případů, a hlavně potenciální nežádoucí účinky. Mezi ty patří chronické onemocnění ledvin, fraktury, demence a další. Kauzalita mezi užíváním léků a těmito vedlejšími efekty nebyla doposud často spolehlivě prokázána, přesto doporučuje Americká gastroenterologická asociace (AGA) u všech nemocných léčených PPI kontrolu indikací a při nejasné indikaci zvážit u každého nemocného vysazení, eventuálně snížení dávky. Jasnou indikací k dlouhodobé terapii PPI je refluxní choroba jícnu, a to zejména s refluxní esofagitidou, peptickými stenózami či s Barrettovým jícnem, dále některé případy eosinofilní esofagitidy. U nemocných s vysokým rizikem krvácení z horní části GIT je doporučeno léčbu PPI nevysazovat (5). Také v České republice vznikají v režii České gastroenterologické společnosti iniciativy vedoucí k monitoraci problematiky terapie PPI (dotazníkové průzkumy mezi gastroenterology, praktickými lékaři a internisty: https:// forms.office.com/pages/responsepage.aspx?id=DzilaT95UymlMkf0Een ‑ Fjfh8vr8bPBMiAkFyaJmmLdUN0VSQTFQVDVHQk9DTzBZVE9TRzhSS0x‑KOC4u) a směřující k doporučení racionální klinické praxe při indikaci i vysazování těchto léčiv.
V gastroenterologii je jednou z nejvýznamnějších oblastí základní i klinický výzkum v oblast idiopatických střevních zánětů (IBD). V poslední době se setkáváme s významným rozšiřováním léčebného portfolia o nový typ perorální léčby (tzv. „malé molekuly“), zatím především u ulcerózní kolitidy. První skupinu těchto léčiv představují JAK inhibitory. JAK (Janus kinázy) jsou čtyři nitrobuněčné receptory (JAK 1, 2, 3 a tyrosin kináza 2), které zprostředkovávají odpovědi na různé cytokiny nebo růstové faktory zapojené do široké škály buněčných procesů, včetně zánětlivé odpovědi, hematopoézy a imunitních reakcí (6, 7). Prvním představitelem této skupiny je tofacitinib (neselektivní JAK inhibitor s preferenční inhibicí JAK 1 a 3), který byl registrován pro léčbu ulcerózní kolitidy již v roce 2018. V roce 2021 byl v Evropě registrován filgotinib (selektivní JAK 1 inhibitor) a o rok později upadacitinib (selektivní JAK 1 inhibitor). Kromě ulcerózní kolitidy jsou JAK inhibitory užívané i v léčbě revmatologických a kožních imunitně zprostředkovaných onemocnění a u upadacitinibu v současné době probíhá proces registrace i pro léčbu Crohnovy nemoci (Tab. 1). Druhou skupinu tzv. „malých molekul“ tvoří modulátory receptoru pro sfingosin-1-fosfát (S1P), které se podílejí na regulaci důležitých imunologických a kardiovaskulárních účinků (8). Zatím jediným registrovaným zástupcem této skupiny je ozanimod (registrován pro léčbu ulcerózní kolitidy v roce 2022), což je modulátor S1P1 a S1P5 receptoru, který reguluje migraci lymfocytů ze sekundárních lymfatických orgánů (lymfatické uzliny) do lymfatického a krevního řečiště. Vazbou ozanimodu na S1P1 receptor dochází k „zablokování“ migrace lymfocytů do periferního řečiště. Kromě ulcerózní kolitidy je ozanimod používám v léčbě relaps‑remitentní roztroušené sklerózy a aktuálně probíhají klinické studie u pacientů s Crohnovou nemocí (Tab. 1).
Tab. 1. Přehled registrovaných preparátů tzv. „malých molekul“ 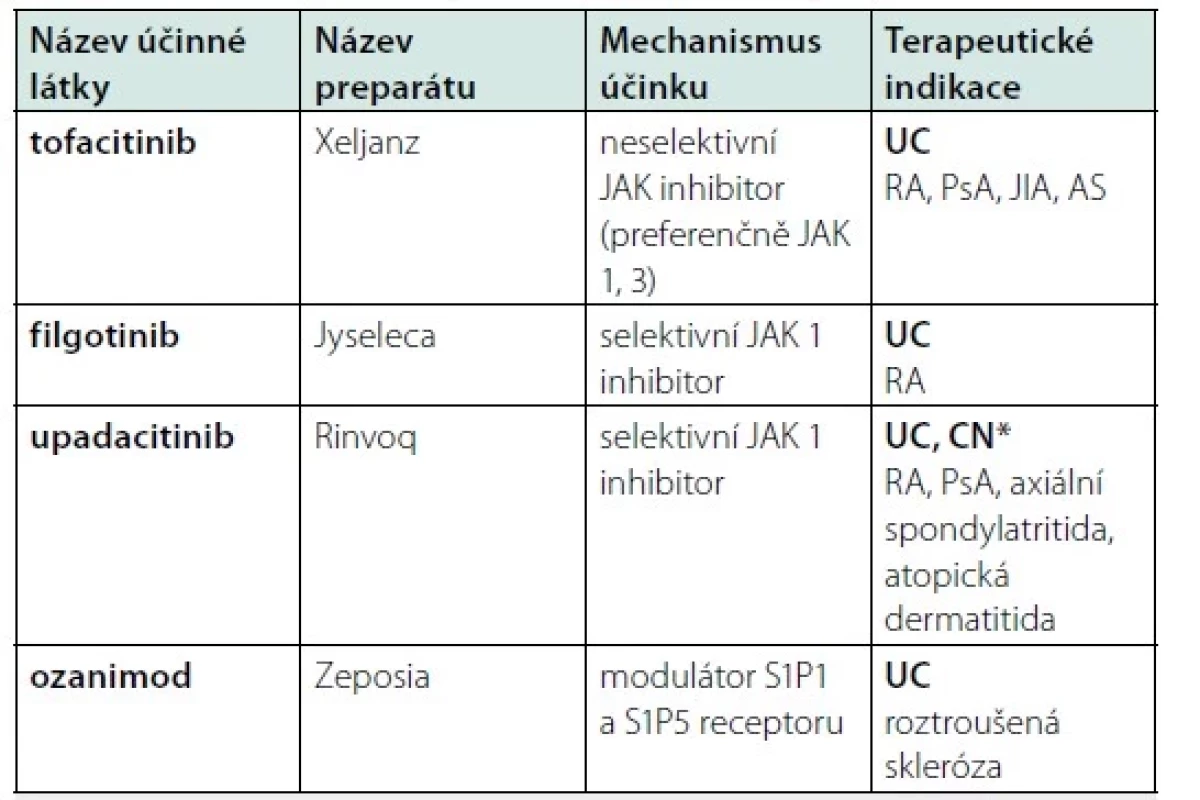
JAK – Janus kináz enzymy; S1P – sfingosin-1-fosfát
UC – ulcerózní kolitida; CN – Crohnova nemoc; RA – revmatoidní artritida; PsA – psoriatická artritida; JIA – juvenilní idiopatická artritida; AS – ankylozující spondylitida
* probíhá proces registraceVšechny registrované „malé molekuly“ jsou v současné době indikované pro léčbu pacientů se středně těžkou až těžkou ulcerózní kolitidou, u kterých selhala konvenční nebo biologická léčba nebo tuto léčbu netolerují. Vyznačují se rychlým nástupem účinku, jsou proto vhodné pro léčbu jak v indukční, tak i udržovací fázi. Účinnost JAK inhibitorů byla prokázána nejenom u biologicky naivních, ale i u pacientů již dříve léčených biologickými preparáty (9-11). U ozanimodu byla pozorována vyšší účinnost u biologicky (anti‑TNF) naivních pacientů ve srovnání s anti‑TNF exponovanými nemocnými (8).
Velkou výhodou „malých molekul“ je proti biologickým preparátům také možnost perorálního podávání, absence imunogenicity (tvorby protilékových protilátek léčeným jedincem) a celkově kratší poločas eliminace, což představuje výhodu v případě potřeby rychlého přerušení léčby. Při respektování bezpečnostního profilu těchto léčiv a jejich potencionálních rizik s ohledem na konkrétního pacienta (průběh a aktivita střevního onemocnění, případné komorbidity) poskytují malé molekuly velmi příznivý poměr rizika a benefitu a významně rozšiřují terapeutické možnosti pro nemocné s IBD.
Hepatologie
Evropská asociace pro studium jater (EASL) vydala v roce 2022 prakticky současně několik nových doporučených postupů: pro diagnostiku a léčbu primární sklerotizující cholangitidy (12), diagnostiku a léčbu cystických lézí jater (13), léčbu jaterní encefalopatie (14) a diagnostiku a léčbu hemochromatózy (15).
Doporučený postup pro diagnostiku a léčbu primární sklerotizující cholangitidy (PSC) se mimo aktualizace diagnostického algoritmu věnuje více i současnému pohledu na endoskopickou léčbu významných neboli relevantních striktur žlučovodů pomocí balonové dilatace nebo krátkodobé stentáže. Nové doporučení přináší zejména v oblasti farmakoterapie, kde potvrzuje indikaci ursodeoxycholové kyseliny v dávce 15–20 mg/kg/den a zavedení bezafibrátu (PPAR α, γ,δ agonista) do první linie léčby pruritu. Efekt bezafibrátu v byl v této indikaci dobře dokumentován ve studii FITCH (Fibrates for itch) (16), která prokázala signifikantní redukci pruritu u nemocných s PSC u 45 % nemocných (vs. 11 % ve skupině s placebem).
Velice zajímavé jsou publikované výsledky multicentrické studie ze 6 center v USA zapojených do programu transplantace jater pro alkoholovou steatohepatitidu z let 2007–2020 (17). Autoři referují výsledky transplantace u 241 nemocných. 210 nemocných z toho bylo transplantováno při první atace alkoholové hepatitidy, 31 nemocných již mělo v anamnéze předchozí ataky onemocnění. Jinak byly skupiny shodné. Jedno - a tříleté přežívání po transplantaci bylo signifikantně lepší u nemocných bez předchozí anamnézy jaterní dekompenzace na podkladě steatohepatitidy. Předchozí dekompenzace byla spojena i se signifikantně vyšším rizikem škodlivého požívání alkoholu. Autoři tedy navrhují první dekompenzaci jako kritérium pro případné zařazení nemocného k transplantaci. Práce tím dále přispívá k probíhající diskuzi o vhodnosti indikace transplantace jater u nemocných s akutní alkoholovou steatohepatitidou nereagující na podání kortikoidů. Současně je na tomto místě ale nutné zdůraznit, že v České republice je diagnóza akutní alkoholové steatohepatitidy k transplantaci jater stále kontraindikací.
Další důležitá práce je z oblasti léčby chronických cholestatických chorob a dokladuje pozitivní efekt kyseliny obeticholové v 2. linii léčby primární biliární cholangitidy (18). Indikace nemocných k léčbě vycházela z registrační studie POISE, přičemž přináší data z reálné klinické praxe. Autoři porovnali skupinu 209 nemocných léčených dle POISE kritérií s neléčenými skupinami 1381 a 2135 nemocných ze dvou PBC registrů (Global PBC a PBC‑UK). Nemocní byli sledováni a léčeni v průměru 6 let a léčba kyselinou obeticholovou byla spojena se signifikantně delším dožitím bez potřeby transplantace (2 % vs. 10 a 13 %).
Rok 2022 byl spojen s významnými publikačními aktivitami také domácích autorů. Žížalová s kol. publikovala práci na téma využití sérových hladin žlučových kyselin jako možného neinvazivního markeru klinicky významné portální hypertenze (19). S přítomností klinicky významné portální hypertenze (portosystémový tlakový gradient minimálně 10 mm Hg) silně korelovaly ze zkoumaného spektra žlučových kyselin sérové hladiny taurochenodeoxycholové (TCDCA) a glykochenodeoxycholové kyseliny (GCDCA). Zejména sérové hladiny TCDCA pak prokázaly vysokou senzitivitu, přiměřenou specificitu a vysokou prediktivní hodnotu pro přítomnost klinicky významné portální hypertenze. Výsledky byly dále validovány na kontrolní skupině 214 nemocných, kteří též podstoupili invazivní měření portosystémového gradientu, a to s obdobný nálezem (AUROCs pro TCDCA, GCDCA:0,96 ±0,01 a 0,92 ± 0,03). Autoři též sestavili prediktivní model klinicky významné portální hypertenze s využitím žlučových kyselin a dalších (dnes již známých a validovaných) neinvazivních ukazatelů a navrhují použití kombinovaného portálního indexu tvořeného velikostí sleziny v dlouhé ose, AST/ALT poměrem a TCDCA.
Bilirubin je znám jako silný endogenní antioxidant s imunomodulačním účinkem. Na jeho potenciálně prospěšný účinek se zaměřila společná česko‑slovenská práce dokumentující vyšší hladiny celkového sérového bilirubinu a prevalenci Gilbertova syndromu u českých a slovenských vrcholových sportovců v porovnání se standardní českou populací (20). Analýza byla provedena u 536 vrcholových sportovců. K porovnání byla použita data 2594 subjektů ze studie post‑MONICA reprezentující obecnou českou populaci. Analýzou byly prokázány signifikantně vyšší hladiny bilirubinu ve skupině sportovců (11,6 vs 9,6 umol/l) i vyšší prevalence Gilbertova syndromu (22 % vs. 9,6 %). Autoři dávají tyto nálezy do souvislosti s možnou predispozicí k lepším sportovním výkonům u subjektů vystavených výrazné fyzické zátěži s potřebou rychlé regenerace. Další zajímavou a rozsáhlou prací, kterou je třeba uvést, je prospektivní intervenční dvojitě slepá randomizovaná studie publikovaná Šmídem a kol. (21). Autory bylo randomizováno 60 nemocných s nealkoholovou tukovou chorobou jater (NAFLD) k podání omega-3 mastných kyselin nebo placeba a prospektivně 12 měsíců sledováno. Léčba vedla k signifikantnímu poklesu GGT jako známému ukazateli kardiovaskulární mortality i rizika rozvoje diabetes mellitus 2. typu u nemocných s NAFLD. Dále u nemocných, kteří současně redukovali hmotnost, léčba potencovala snížení jaterní steatózy dokumentované pomocí MR spektroskopie. Podávání omega-3 nenasycených mastných kyselin též vedlo ke změně složení lipidového spektra se zvýšením dokosahexaenové a eikosapentaenové kyseliny, které bylo prokázáno již po 3 měsících léčby. Léčba proti tomu nevedla ke snížení stupně jaterní fibrózy měřené pomocí elastografie jater, což je i dle závěru autorů vzhledem ke krátkodobosti intervence očekávatelné.
Digestivní endoskopie
Digestivní endoskopie je rychle se rozvíjející diagnostická a terapeutická modalita využitelná prakticky ve všech částech trávicí trubice včetně pankreatobiliární oblasti. Minimálně invazivní léčba vybraných benigních a maligních nádorových onemocnění se stává metodou volby a nahrazuje tak léčbu chirurgickou a symptomatickou. Nejvýznamnější pokroky v digestivní endoskopii lze rozdělit na diagnostiku a časný záchyt některých gastrointestinálních onemocnění, léčbu časných neoplazií trávicí trubice a luminální a extraluminální expanzi endoskopických technik.
Od počátku tisíciletí fungující program screeningu kolorektálního karcinomu (KRK) v ČR je klíčovým důvodem významného poklesu incidence a mortality na tato onemocnění. Další výzvou současné gastroenterologie v oblasti časného vyhledávání chorob je karcinom pankreatu s rychle se zvyšující incidencí a velmi špatnou prognózou (průměrné 5leté přežití nedosahuje 10 %). Současné pokroky v zobrazení pankreatu pomocí expertní endosonografie a magnetické rezonance umožňují záchyt ložisek pankreatu menších než 2 nebo dokonce 1 cm, které lze potenciálně kurativně chirurgicky resekovat s možným 5letým přežitím až 40 % (22, 23) (Obr. 1). V České republice je proto ve vybraných endoskopických centrech zahajován program časného záchytu karcinomu pankreatu ve skupině osob s vysokým rizikem jeho vzniku. Typickou indikací je tzv. familiární karcinom pankreatu, definovaný jako výskyt onemocnění alespoň u dvou příbuzných na stejné straně rodu, z nichž alespoň jeden je příbuzným 1. stupně, dále hereditární chronická pankreatitida a některé genetické syndromy (Peutz‑Jeghersův syndrom, Lynchův syndrom, FAMMM, BRCA-2, Li‑Fraumeni) a další (24). Jako rizikový faktor je diskutován i recentní diabetes mellitus (tzv. typ 3c) vznikající jako paraneoplastický projev onemocnění (25).
Obr. 1. Periampulární hypoechogenní ložisko hlavy pankreatu vel. 17 mm obsahující artefakt plastového stentu procházejícího distálním choledochem (červená šipka) a s jehlou při odběru biopsie (bílá šipka), z resekátu duktální adenokarcinom T1 N0 M0 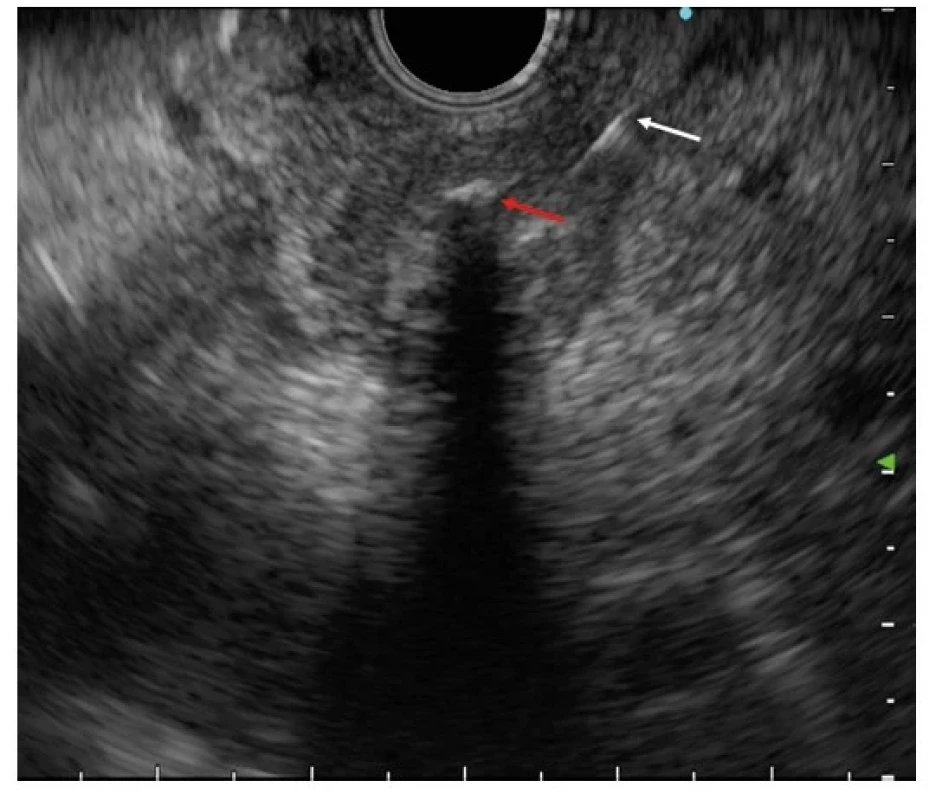
Další, rychle se rozvíjející oblastí digestivní endoskopie je využití umělé inteligence. Ze všech studovaných indikací je třeba zmínit v klinické praxi její již komerčně dostupné využití v detekci neoplastických lézí při diagnostické koloskopii (26) (Obr. 2) a její potenciál při jinak zdlouhavém manuálním odečítání nálezu kapslové enteroskopie (27).
Obr. 2. Umělá inteligence při diagnostické koloskopii – v levém zmenšeném obrázku automaticky identifikována drobná pilovitá léze na řase orálního transversa 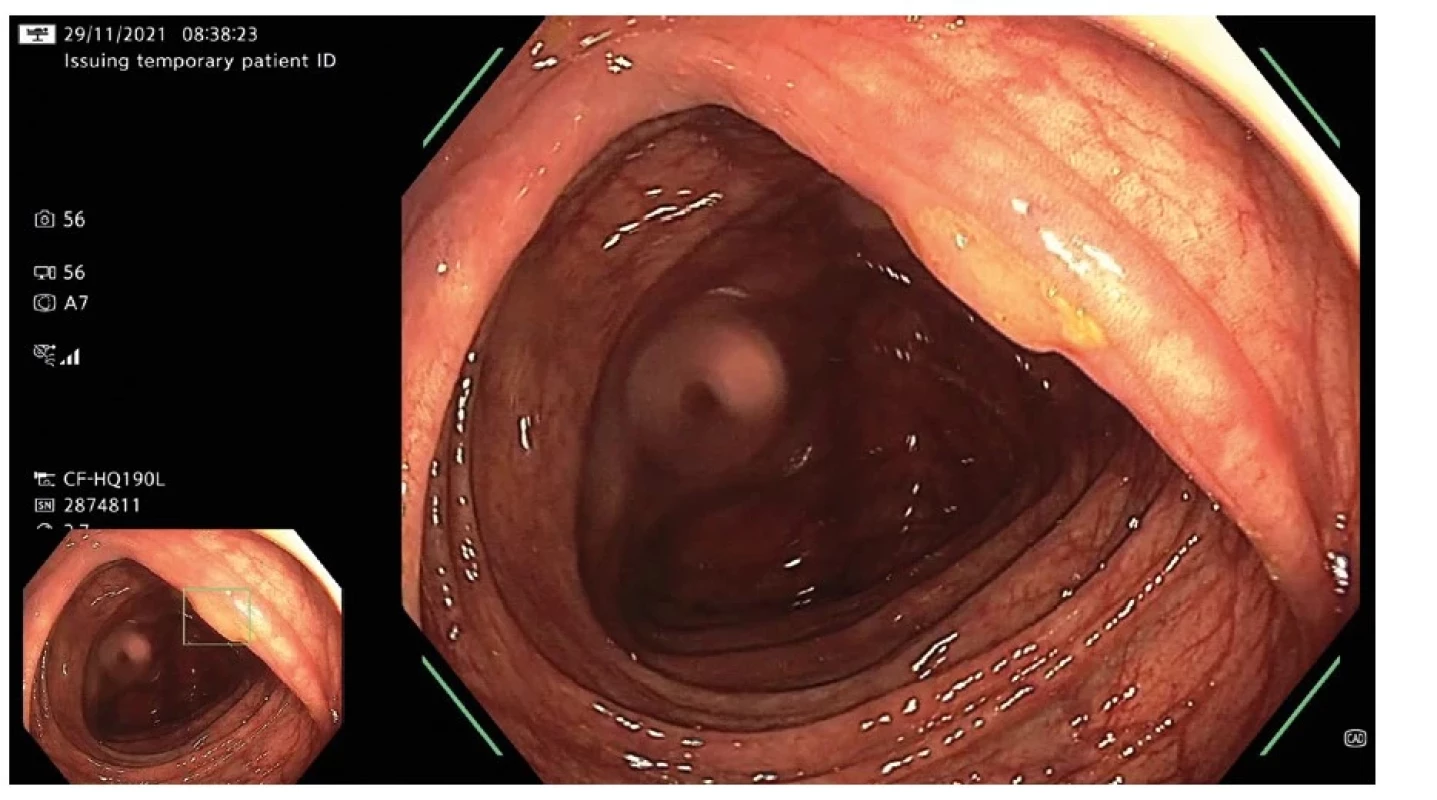
Mini‑invazivní techniky endoskopické resekce se již definitivně staly metodou volby v léčbě vybraných časných neoplazií jícnu, žaludku, duodena a tlustého střeva (28). Populačně nejvýznamnější je možnost kurativní endoskopické léčby nízkorizikového T1 kolorektálního karcinomu, který je definován R0 en bloc resekcí, maximálně povrchovou invazí do submukózy (sm1) a absencí dalších rizikových faktorů přítomnosti lymfatických metastáz (nízká diferenciace, lymfovaskulární invaze a pokročilý budding) (29). Kromě již dobře zavedené a rutinně prováděné endoskopické polypektomie a endoskopické slizniční resekce (EMR) zaznamenaly největšího rozvoje techniky endoskopické submukózní disekce (ESD) a endoskopické transmurální resekce (FTR) schopné en bloc resekce rozsáhlejších, fixovaných a obtížně lokalizovaných kolorektálních lézí (30) (Obr. 3).
Obr. 3. Neoplastická léze cékoascendentního přechodu u nemocného s vysokým operačním rizikem (vlevo), resekát po endoskopické transmurální resekci (FTR) našpendlený na korkovou podložku, histologicky R0 resekce G1 adenokarcinomu s povrchovou submukózní invazí (sm1) bez dalších rizikových známek 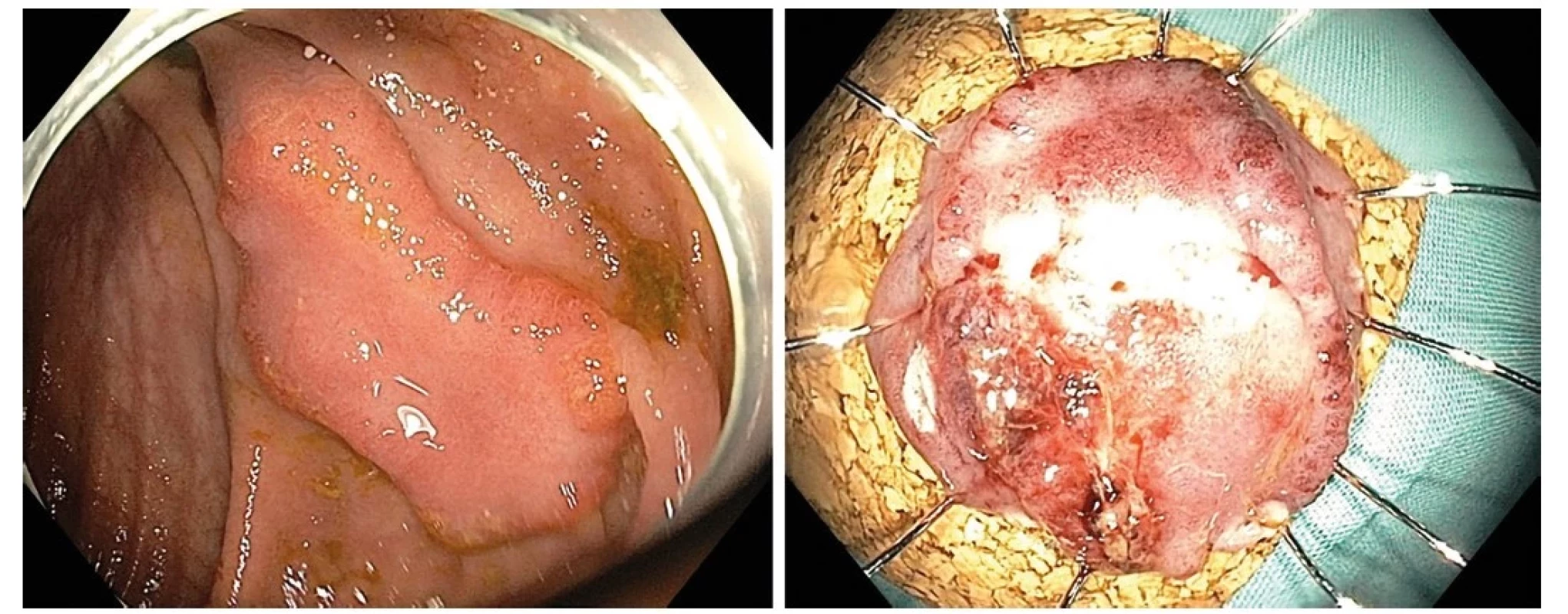
Dalším významným pokrokem digestivní endoskopie je schopnost dosažení, vizualizace a terapie v dlouhou dobu nedostupných částech gastrointestinálního traktu (tenké střevo, žlučové cesty včetně žlučníku, pankreatický vývod a chirurgicky vyřazené části trávicí trubice). K již zavedeným metodám hluboké enteroskopie, jako je jednobalónová, dvoubalónová a manuální spirální enteroskopie se nově přiřadila technika tzv. motorizované spirální enteroskopie, která je při kratším procedurálním času schopna hluboké sondáže tenkého střeva orálním i análním přístupem a dle potřeby ve většině případů i panenteroskopie s využitím běžných terapeutických procedur (biopsie, dilatace stenóz, resekce polypů a neoplastických lézí, koagulace angiektázií, stavění krvácení, extrakce cizích těles apod.) (31). Vyšetření žlučových cest pomocí cholangioskopu zavedeného pracovním kanálem duodenoskopu (tzv. systém „mother baby“) s možností biopsie a elektrohydraulické nebo laserové litotrypse se stalo metodou volby u nemocných s indeterminovanou stenózou žlučových cest a obtížnou hepatiko-, choledo - a cystikolitiázou (32, 33). Stejný systém lze ve vybraných případech využít i k tzv. pankreatikoskopii u vybraných nemocných s chronickou pankreatitidou (Obr. 4).
Obr. 4. Endoskopická retrográdní pankreatikografie u nemocného s chronickou algickou pankreatitidou s wirsungolitiázou v distální části vývodu (červená šipka) a prestenotickou dilatací vývodu, dále je patrný coiling po ošetření krvácení z pseudoaneuryzmatu lienální tepny (bílá šipka), vpravo pankreatikoskopie se zobrazeným bělavou litiázou (černá hvězdička), který byl následně rozdrcen elektrohydraulickou litotrypsí 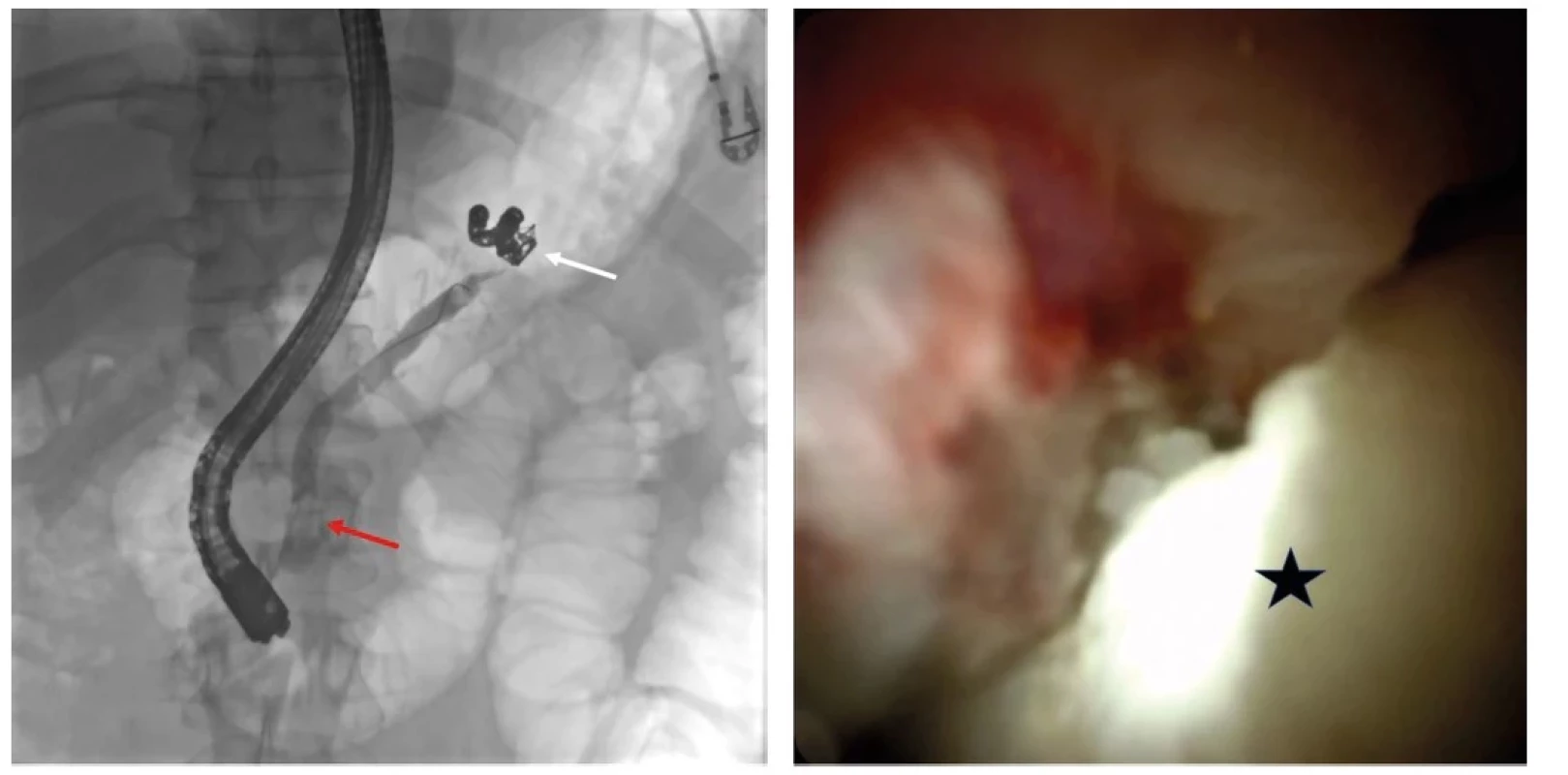
Moderní digestivní endoskopie není omezena pouze na lumen trávicí trubice, ale expanduje i do její stěny (tzv. „třetí prostor“) a extramurálně. V submukóze probíhá již výše zmíněná endoskopická submukózní disekce (ESD) slizničních neoplázií v různých modifikacích nebo resekce submukózních lézí pomocí tzv. submukózního tunelu (STER). Dalším příkladem může být tzv. intermuskulární disekce některých rektálních lézí probíhající mezi longitundinální a cirkulární vrstvou muscularis propria (34). Vytvoření submukózního tunelu s následným kontrolovaným přerušením svalové vrstvy (myotomií) se stalo také efektivní a bezpečnou alternativou chirurgické léčby některých dysmotilitních poruch, jako je achalázie (perorální endoskopická myotomie – POEM), Zenkerův divertikl (Z‑POEM) nebo gastroparéza (G‑POEM) (35, 36) (Obr. 5). Mezi extramurální techniky lze řadit také již zmíněný koncept endoskopické transmurální resekce (FTR). Jde o resekci neoplazie spolu s celou tloušťkou střevní stěny pomocí dedikovaného nástavce endoskopu, umožňujícího současné efektivní uzavření perforace stěny (speciálním klipem) způsobené transmurální resekcí pomocí kličky. V klinické praxi je již rozšířena modifikace (zjednodušení) s použitím tzv. „over‑the‑scope“ (OTS) klipu, který je nasazen ještě před vlastní resekcí kolorektálních nebo vzácněji duodenálních neoplazií (37). Terapeutické echoendoskopy a koncept tzv. lumen‑apozičních stentů (LAMS) umožňuje kontrolované propojení dutých orgánů nebo kolekcí s apozicí peritoneálních povrchů a tím i minimalizací rizika kontaminace peritoneální dutiny. Tato technika se již stala metodou volby v drenáži symptomatických pankreatických a retroperitoneálních kolekcí a čím dál častěji se používá i k cholecystogastro - nebo duodenostomii u pacientů s akutní cholecystitidou nevhodných k operačnímu řešení, paliativnímu řešení maligní obstrukce duodena (choledochoduodenoanastomóza, gastroenteroanastomóza) a v situacích chirurgicky alterované anatomie (EDGE, duodenojejunoanastomóza) (38). Vzhledem k technické náročnosti, potenciální rizikovosti a nutnosti komplexní péče jsou tyto typy výkonů určeny do specializovaných endoskopických center (Obr. 6 a 7).
Obr. 5. Z-POEM – incize a vstup do septa oddělujícího Zenkerův divertikl (červená šipka) a jícen (bílá šipka) s již příčně přerušeným krikofaryngeálním svalem, vpravo kompletní uzávěr incize endoklipy 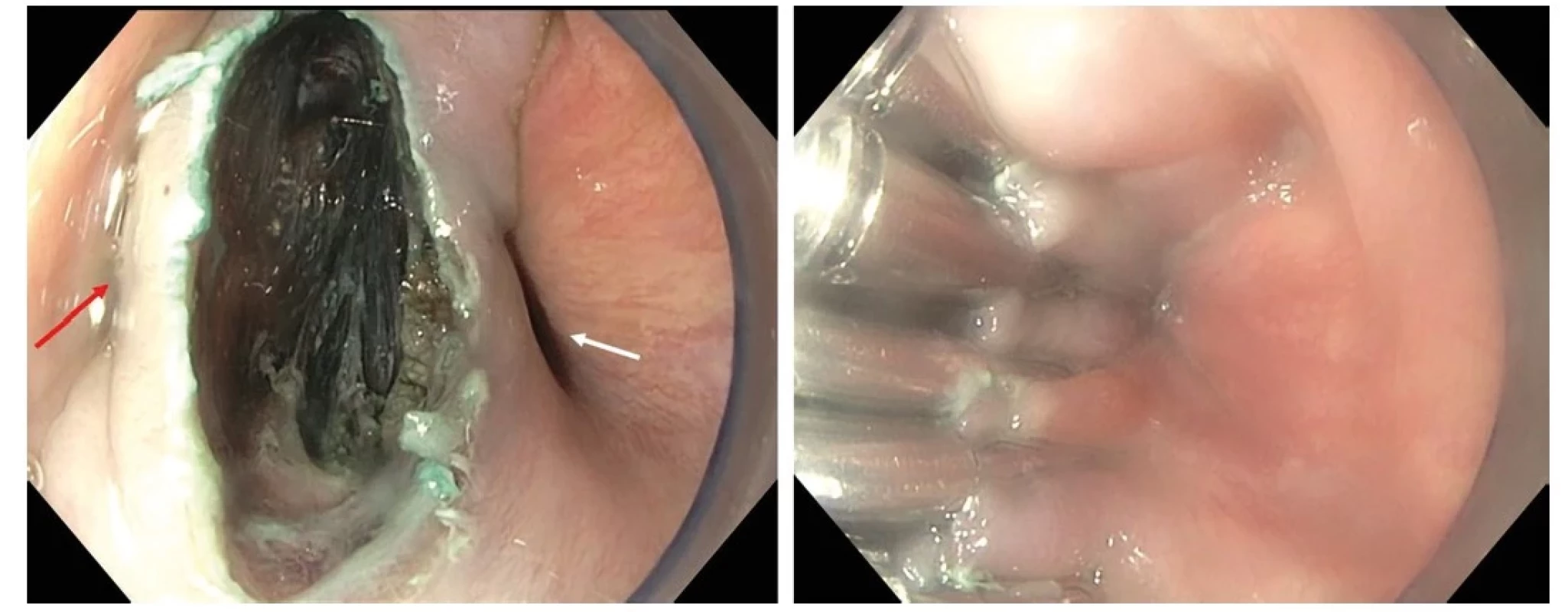
Obr. 6. Endoskopická nekrektomie po transgastrické drenáži a zpřístupnění ohraničené pankreatické nekrózy lumen-apozičním stentem, patrná nekrotická hmota uchopená kličkou a stěna dutiny tvořená granulační tkání 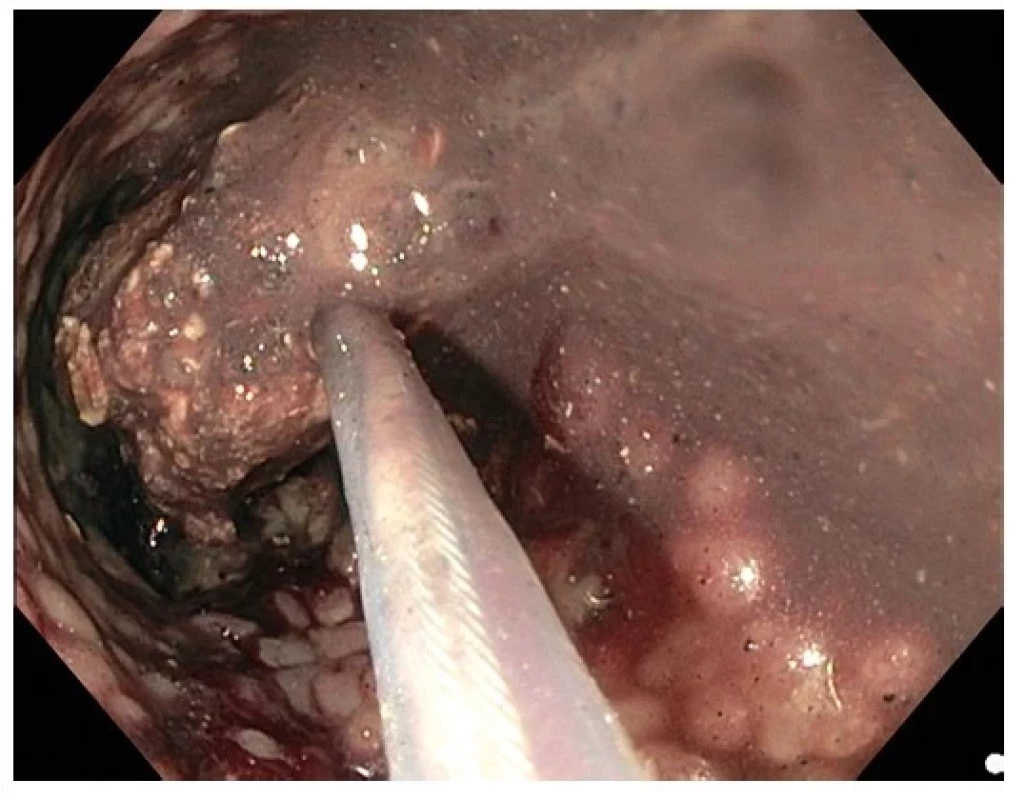
Obr. 7. Endoskopická cholecystoduodenostomie – vlevo endosonografický obraz akutní kalkulózní cholecystitidy s pericholecystitidou a empyémem, patrný transduodenálně zavedený lumen apoziční stent (část ve žlučníku označena bílou šipkou), vpravo je duodenální část stentu se zavedeným vodičem a vytékajícím hnisem 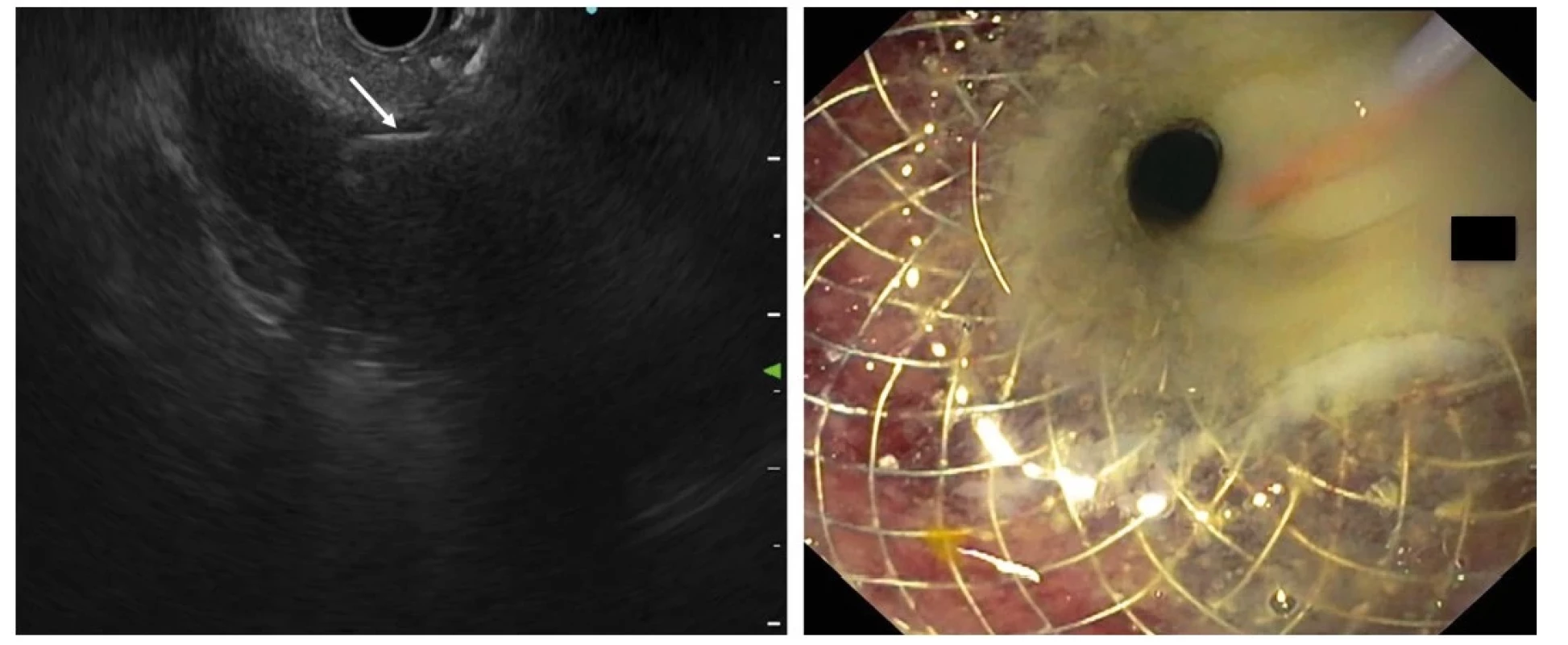
Článek přijat redakcí: 11. 4. 2023
doc. MUDr. Ilja Tachecí, Ph.D.
II. interní gastroenterologická klinika, Fakultní nemocnice a Lékařská fakulta Univerzity Karlovy v Hradci Králové
Zdroje
1. de‑Madaria E, Buxbaum JL, Maisonneuve P, et al. Aggressive or Moderate Fluid Resuscitation in Acute Pancreatitis. N Engl J Med. 2022;387(11):989-1000.
2. Manak J. 2022. Těžká akutní pankreatitida. Klinické doporučené postupy [online]. Agentura pro zdravotnický výzkum České republiky (AZV ČR) [Cit. 6. 4. 2023]. Available from: https://kdp.uzis.cz/res/guideline/37-tezka‑akutni‑pankreatitida‑final. pdf
3. Rej A, Sanders DS, Shaw CC, et al. Efficacy and Acceptability of Dietary Therapies in Non‑Constipated Irritable Bowel Syndrome: A Randomized Trial of Traditional Dietary Advice, the Low FODMAP Diet, and the Gluten‑Free Diet. Clin Gastroenterol Hepatol. 2022;20(12):2876-87 e15.
4. El‑Salhy M, Winkel R, Casen C, et al. Efficacy of Fecal Microbiota Transplantation for Patients With Irritable Bowel Syndrome at 3 Years After Transplantation. Gastroenterology. 2022;163(4):982-94 e14.
5. Targownik LE, Fisher DA, Saini SD. AGA Clinical Practice Update on De‑Prescribing of Proton Pump Inhibitors: Expert Review. Gastroenterology. 2022;162(4):1334-42.
6. Grossberg LB, Papamichael K, Cheifetz AS. Review article: emerging drug therapies in inflammatory bowel disease. Aliment Pharmacol Ther. 2022;55(7):789-804.
7. Pippis EJ, Yacyshyn BR. Clinical and Mechanistic Characteristics of Current JAK Inhibitors in IBD. Inflamm Bowel, DiS. 2021;27(10):1674-83.
8. Sandborn WJ, Feagan BG, D’Haens G, et al. Ozanimod as Induction and Maintenance Therapy for Ulcerative Colitis. N Engl J Med. 2021;385(14):1280-91.
9. Sandborn WJ, Peyrin‑Biroulet L, Sharara AI, et al. Efficacy and Safety of Tofacitinib in Ulcerative Colitis Based on Prior Tumor Necrosis Factor Inhibitor Failure Status. Clin Gastroenterol Hepatol. 2022;20(3):591-601 e8.
10. Feagan BG, Danese S, Loftus EV, Jr., et al. Filgotinib as induction and maintenance therapy for ulcerative colitis (SELECTION): a phase 2 b/3 double‑blind, randomised, placebo‑controlled trial. Lancet. 2021;397(10292):2372-84.
11. Danese S, Vermeire S, Zhou W, et al. Upadacitinib as induction and maintenance therapy for moderately to severely active ulcerative colitis: results from three phase 3, multicentre, double‑blind, randomised trials. Lancet. 2022;399(10341):2113-28.
12. European Association for the Study of the Liver. Electronic address eee, European Association for the Study of the L. EASL Clinical Practice Guidelines on sclerosing cholangitis. J Hepatol. 2022;77(3):761-806.
13. European Association for the Study of the Liver. Electronic address eee, European Association for the Study of the L. EASL Clinical Practice Guidelines on the management of cystic liver diseases. J Hepatol. 2022;77(4):1083-108.
14. European Association for the Study of the Liver. Electronic address eee, European Association for the Study of the L. EASL Clinical Practice Guidelines on the management of hepatic encephalopathy. J Hepatol. 2022;77(3):807-24.
15. European Association for the Study of the Liver. Electronic address eee, European Association for the Study of the L. EASL Clinical Practice Guidelines on haemochromatosis. J Hepatol. 2022;77(2):479-502.
16. de Vries E, Bolier R, Goet J, et al. Fibrates for Itch (FITCH) in Fibrosing Cholangiopathies: A Double‑Blind, Randomized, Placebo‑Controlled Trial. Gastroenterology. 2021;160(3):734-43 e6.
17. Weinberg EM, Dukewich M, Jakhete N, et al. Early Liver Transplantation for Severe Alcohol‑Associated Hepatitis and a History of Prior Liver Decompensation. Am J Gastroenterol. 2022;117(12):1990-8.
18. Murillo Perez CF, Fisher H, Hiu S, et al. Greater Transplant‑Free Survival in Patients Receiving Obeticholic Acid for Primary Biliary Cholangitis in a Clinical Trial Setting Compared to Real‑World External Controls. Gastroenterology. 2022;163(6):1630-42 e3.
19. Zizalova K, Novakova B, Vecka M, et al. Serum concentration of taurochenodeoxycholic acid predicts clinically significant portal hypertension. Liver Int. 2023;43(4):888-95.
20. Woronyczova J, Novakova M, Lenicek M, et al. Serum Bilirubin Concentrations and the Prevalence of Gilbert Syndrome in Elite Athletes. Sports Med Open. 2022;8(1):84.
21. Smid V, Dvorak K, Sedivy P, et al. Effect of Omega-3 Polyunsaturated Fatty Acids on Lipid Metabolism in Patients With Metabolic Syndrome and NAFLD. Hepatol Commun. 2022;6(6):1336-49.
22. Hur C, Tramontano AC, Dowling EC, et al. Early Pancreatic Ductal Adenocarcinoma Survival Is Dependent on Size: Positive Implications for Future Targeted Screening. Pancreas. 2016;45(7):1062-6.
23. Canto MI, Almario JA, Schulick RD, et al. Risk of Neoplastic Progression in Individuals at High Risk for Pancreatic Cancer Undergoing Long‑term Surveillance. Gastroenterology. 2018;155(3):740-51 e2.
24. Vaněk P, Zoundjiekpon V, Slodička P, et al. Screening karcinomu pankreatu: Nastal čas vykročit? Gastroenterol Hepatol. 2021;75(5):390-8.
25. Sharma A, Smyrk TC, Levy MJ, et al. Fasting Blood Glucose Levels Provide Estimate of Duration and Progression of Pancreatic Cancer Before Diagnosis. Gastroenterology. 2018;155(2):490-500 e2.
26. Lu Z, Zhang L, Yao L, et al. Assessment of the Role of Artificial Intelligence in the Association Between Time of Day and Colonoscopy Quality. JAMA Netw Open. 2023;6(1):e2253840.
27. Jain S, Seal A, Ojha A, Yazidi A, et al. A deep CNN model for anomaly detection and localization in wireless capsule endoscopy images. Comput Biol Med. 2021;137 : 104789.
28. Pimentel‑Nunes P, Libanio D, Bastiaansen BAJ, et al. Endoscopic submucosal dissection for superficial gastrointestinal lesions: European Society of Gastrointestinal Endoscopy (ESGE) Guideline – Update 2022. Endoscopy. 2022;54(6):591-622.
29. Falt P. Endoscopic treatment of early colorectal cancer. Vnitr Lek. 2022;68(6):355-62.
30. Falt P, Zapletalova J, Urban O. Endoscopic full‑thickness resection versus endoscopic submucosal dissection in the treatment of colonic neoplastic lesions
Štítky
Diabetologie Endokrinologie Interní lékařství
Článek vyšel v časopiseVnitřní lékařství
Nejčtenější tento týden
2023 Číslo 3- Není statin jako statin aneb praktický přehled rozdílů jednotlivých molekul
- Magnosolv a jeho využití v neurologii
- Moje zkušenosti s Magnosolvem podávaným pacientům jako profylaxe migrény a u pacientů s diagnostikovanou spazmofilní tetanií i při normomagnezémii - MUDr. Dana Pecharová, neurolog
- Biomarker NT-proBNP má v praxi široké využití. Usnadněte si jeho vyšetření POCT analyzátorem Afias 1
- S prof. Vladimírem Paličkou o racionální suplementaci kalcia a vitaminu D v každodenní praxi
-
Všechny články tohoto čísla
- Hlavní téma – Multimorbidita ve vnitřním lékařství
- Perioperační péče o pacienta s multimorbiditou
- Multimorbidita při nefrotickém syndromu
- Multimorbidní nemocný v intenzivní péči
- Specifika diagnostiky a léčby multimorbidních pacientů
- JAK inhibice v léčbě zánětlivých revmatických onemocnění
- Efekt inhibitoru sodíko‑glukózového ko‑transporteru 2 empagliflozinu na vývoj onemocnění u pacienta se srdečním selháním a zachovalou ejekční frakcí
- Diferenciální diagnostika intersticiálních plicních procesů
- Novinky v gastroenterologii, hepatologii a digestivní endoskopii
- Vnitřní lékařství
- Archiv čísel
- Aktuální číslo
- Pouze online
- Informace o časopisu
Nejčtenější v tomto čísle- Diferenciální diagnostika intersticiálních plicních procesů
- Hlavní téma – Multimorbidita ve vnitřním lékařství
- Multimorbidita při nefrotickém syndromu
- Multimorbidní nemocný v intenzivní péči
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



