-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
Delirantní stavy na chirurgické JIP – kazuistika
Delirious conditions in surgical ICU – case report
Delirious conditions are encountered in daily practice in the surgical ward, especially in intensive care units (ICUs). An ordinary surgeon must deal with these conditions very often. The case report of a patient with alcoholic delirium is presented. For a comprehensive view of the issue, we present a simple communication on delirious situations in the ICU. Deliria are classified according to their manifestations, and their etiology is briefly described. For practice, an outline of examinations and treatments is provided which is fundamentally different for alcoholic and nonalcoholic delirium.
Keywords:
intensive care – delirium – alcoholic delirium
Autoři: J. Fulík 1; P. Horák 1; I. Picmausová 2; J. Böhmová 1; R. Vobořil 1
Působiště autorů: Chirurgická klinika 1. lékařské fakulty Univerzity Karlovy a Fakultní nemocnice Bulovka, Praha 1; Oddělení hygieny a epidemiologie Fakultní nemocnice Bulovka, Praha 2
Vyšlo v časopise: Rozhl. Chir., 2021, roč. 100, č. 10, s. 497-501.
Kategorie: Kazuistika
doi: https://doi.org/10.33699/PIS.2021.100.10.497–501Souhrn
S delirantními stavy se setkáváme v denní praxi na chirurgickém oddělení, zvláště pak na jednotkách intenzivní péče (JIP). Běžný chirurg musí takové stavy řešit velmi často. Uvádíme zde kazuistiku pacienta s alkoholovým deliriem. Pro ucelení pohledu na problematiku předkládáme jednoduché sdělení o delirantních stavech na JIP. Deliria byla rozdělena z hlediska projevů, krátce popsána jejich etiologie. Pro praxi je uveden nástin vyšetření a léčby, která je zásadně rozdílná u deliria nealkoholového a alkoholového.
Klíčová slova:
intenzivní péče – delirium – alkoholové delirium
ÚVOD
Delirium je častou vážnou komplikací hospitalizovaných pacientů, vyskytuje se až u 23 % pacientů v akutní péči [1]. U pacientů hospitalizovaných na JIP se delirium rozvíjí u 16−90 % pacientů [2]. Incidence deliria stoupá s věkem, je nejčastější komplikací hospitalizace u starších pacientů [3]. Věk je jedním z neovlivnitelných faktorů vzniku deliria. Delirium svým průběhem zvyšuje morbiditu a mortalitu pacientů, projevy deliria zatěžují jak pacienta samotného, tak jeho okolí, ostatní pacienty, významně také ošetřující personál a příbuzné pacienta. Léčba delirantního stavu a zejména jeho komplikací je nákladná. Neexistuje univerzální postup ani specifický lék, který by byl použitelný u všech nemocných. Projevy deliria jsou takové, že jejich okamžitá diagnostika a terapie je nezbytná. Ve většině případů je léčba deliria (alespoň v prvotní fázi) v rukou ošetřujícího lékaře a specialista (např. psychiatr) není vždy dostupný. Proto by každý chirurg měl mít povědomí o prevenci, algoritmu základního vyšetření, diferenciální diagnostice a terapii delirantních stavů [4]. Cílem našeho sdělení je přístupnou formou shrnout nejdůležitější fakta o delirantních stavech spolu s nástinem vyšetřovacího postupu a terapie. Naše kazuistika popisuje typický průběh deliria u pacienta závislého na alkoholu a naše léčebné opatření, které mělo efekt.
KAZUISTIKA
Muž, 69 let, při přijetí připouštěl pravidelný letitý abúzus alkoholu, pije pivo, víno i destiláty. Poslední konzumace alkoholu byla asi 36–48 hodin před přijetím. V anamnéze dále udal v minulosti proběhlé blíže neurčené krvácení z trávicího traktu, vředovou chorobu gastroduodena a dyspepsii horního typu. Pacient dosud nebyl v pravidelné lékařské péči. Medikován chronicky esomeprazolem 20 mg 1x denně. Nemocný byl přijat akutně na JIP chirurgické kliniky pro krvácení z trávicího traktu – hematemézu, melénu, klinicky v hemoragickém šoku. Vstupní hodnoty: fyziologické funkce TK 62/38 mmHg, TF 120/min., EKG SR, spO2 99 %. Laboratorní vyšetření: Hb 64 g/l, makrocytóza erytrocytů 100,5 fl, počet trombocytů v normě, leukocytóza 14,6x109/l, AST 2,21 μkat/l, ALT 1,2 μkat/l, GGT 6,9 μkat/l, urea 19,5 mmol/l, kreatinin 119 μmol/l, spontánní INR 1,64. Vstupní hladina alkoholu 0 g/l.
Vzhledem k anamnéze abúzu alkoholu a hepatopatii byly vstupně podány 2 mg terlipresinu (při klinické suspekci na krvácení z jícnových varixů), zahájena volumová terapie a po základní stabilizaci stavu provedena urgentní endoskopie, kde byl (při špatné spolupráci nemocného) diagnostikován zdroj krvácení v oblasti distálního jícnu, obraz Mallory-Weiss syndromu v terénu ezofagitidy a přítomných malých jícnových varixů (drobné krvácení z varixů, které po okamžité aplikaci terlipresinu spontánně ustalo ještě před provedením endoskopie, nebylo možné vyloučit). Pacient zajištěn komplexně invazemi, podávány převody erytrocytární masy a mražené plazmy, oběh postupně stabilizován. Vstupně podána empiricky též i.v. antibiotika (cefotaxim), a to s ohledem na prvotní klinickou suspekci na krvácení z jícnových varixů. Další průběh pobytu na JIP byl záhy komplikován rozvojem těžkého alkoholového deliria (projevy začaly velmi krátce po přijetí). Delirium léčeno nejprve (při nemožnosti p.o. příjmu) i.v. diazepamem, první den celkem 80 mg, další dva dny 60 mg denně (rozděleno do jednotlivých dávek po 10 mg), následně po obnově p.o. příjmu pak klomethiazol 2400 mg za den (4x2 cps. Heminevrin 300 mg). Dále podáván tiamin 100 mg denně injekčně. Následně na doporučení psychiatra kombinováno s p.o. tiapridem 4x100 mg a klomethiazol postupně snižován a vysazen [5]. Akutní překlad na detoxifikační jednotku psychiatrie nebyl možný, protože se při kontrolní endoskopii sedmý den hospitalizace objevilo drobné krvácení v oblasti distálního jícnu, vzniklé při zavádění endoskopu, a bylo doporučeno opakovat na 48 hodin medikaci terlipresinem (tuto kontrolní endoskopii vyžadoval psychiatr před překladem do psychiatrické nemocnice s ohledem na rizikovost nemocného; terlipresin doporučil gastroenterolog, ačkoliv ligaci drobných varixů neindikoval). Po této epizodě dále pacient klinicky nekrvácel. Od desátého dne hospitalizace je pacient již v kontaktu a zcela klidný, psychiatrická medikace redukována na tiaprid 4x100 mg p.o. Třináctý den hospitalizace pak provedena kontrola psychiatrem, který doporučuje další psychiatrickou léčbu za hospitalizace v psychiatrické nemocnici, pacient přeložen z JIP na standardní oddělení chirurgie. Sám pacient byl nakloněn ústavní odvykací protialkoholní léčbě. Somatický stav v době překladu normální, klinicky bez krvácení z trávicího traktu, zatížený stravou, pasáž normální, stolice hnědá, bez známek krvácení. Po domluvě přeložen k další léčbě do psychiatrické nemocnice. Dále víme, že absolvoval odvykací protialkoholní léčbu. Posléze nastal opět relaps abúzu alkoholu, po 14 měsících byl pacient opět hospitalizován na psychiatrii, odkud na negativní reverz odešel, krátce nato ještě přijat na interní oddělení pro nespecifické trávicí potíže, kde záhy odmítl další dovyšetření, opustil nemocnici a cca měsíc nato doma zemřel. Příčinu úmrtí neznáme.
DISKUZE
Definice a rozdělení delirií
Delirium je definováno jako kvalitativní porucha vědomí, pozornosti, myšlení a paměti. Tato porucha vzniká zpravidla akutně, často nastává v průběhu prvních 48−72 hodin hospitalizace na JIP, má prudký průběh a bývá reverzibilní [5]. Klinický obraz je pestrý. Jsou definovány tři typy deliria: hyperaktivní, hypoaktivní a smíšené [2,6]. Hyperaktivní delirium se projevuje agitovaností, slovní i fyzickou agresivitou, halucinacemi a bludy. Je přítomen psychomotorický neklid, pacient mnohdy ohrožuje sebe i své okolí [7]. Tento typ deliria je snadno rozpoznatelný a sama situace často nutí k okamžité léčbě. Poměrně často (až ve 40 % ze všech delirií) se vyskytuje hypoaktivní typ deliria, které se projevuje apatií, spavostí, letargií a pasivitou nemocného [2]. Tento typ deliria (vyskytující se častěji u pacientů vyšších věkových kategorií) je obtížněji rozpoznatelný a zůstává často neléčen. V praxi nejčastěji vidíme smíšený typ deliria, kdy se hyperaktivní a hypoaktivní fáze střídají s různou intenzitou v proměnlivých časových úsecích. Všechny typy deliria bývají doprovázeny i vegetativními příznaky, jako jsou například arytmie, změny krevního tlaku apod. Delirium vznikající po vysazení alkoholu (delirium tremens) u dlouhodobého uživatele má velmi podobný nástup a průběh a v mnoha situacích jej nelze od nealkoholového hyperaktivního deliria odlišit. Významné je spolehlivé zjištění anamnézy abúzu alkoholu u nemocného. Abúzus alkoholu však pacienti i jejich nejbližší mnohdy tají nebo bagatelizují množství a soustavnost požívání alkoholu. Léčba obou delirií je však zásadně jiná, nesprávně zvolená léčebná strategie může mít pro nemocného vážné (až smrtelné) důsledky.
Patofyziologie deliria
Přesné patofyziologické mechanismy vzniku deliria nejsou známy [6]. Delirium lze popsat jako globální reakci mozku na různé podněty. Předpokládá se vliv lékové toxicity na CNS (léky sloužící k anestezii, opiáty, benzodiazepiny apod.) Při deliriu je přítomna dysbalance neurotransmiterů dopaminu, acetylcholinu, serotoninu a GABA, porucha funkce endotelu mozkových cév a porucha hematoencefalické bariéry [6]. Uplatňuje se i dysbalance pro - a protizánětlivých mediátorů. V případě látkových závislostí (alkohol, léky, drogy) se delirium typicky rozvine po přerušení podávání těchto psychoaktivních substancí. V rozvoji delirií se uplatňuje i porucha permeability membrán a iontové dysbalance.
Klinický význam deliria na JIP
Delirium má zásadní význam z hlediska krátkodobé i dlouhodobé prognózy pacientů, ovlivňuje krátkodobou i dlouhodobou mortalitu pacientů. Delirium prodlužuje dobu umělé plicní ventilace i dobu pobytu na JIP [8]. Projevy deliria vedou k nechtěným extubacím (nebo naopak k nutnosti reintubace) i extrakcím jiných invazí, dále mohou být příčinou aspirace a vzniku nozokomiální pneumonie. To vše zvyšuje náklady na péči. Některé neuropsychické projevy mohou přetrvávat dlouhodobě a vést k závislosti pacienta na péči jiné osoby či instituce. Delirium je projevem „selhání CNS“ v rámci multiorgánového selhání. Většina delirantních stavů ustoupí do 3–5 dní, ale přibližně u 20 % pacientů přetrvávají projevy deliria déle [1].
Vznik delirantního stavu
Při vzniku deliria hrají důležitou úlohu vulnerabilita pacienta a spouštěcí faktory pro vznik deliria — uvedené ve schématu (Obr. 1).
Obr. 1. Vulnerabilita a spouštěcí faktor deliria
Fig. 1: Vulnerability and the triggering factor of delirium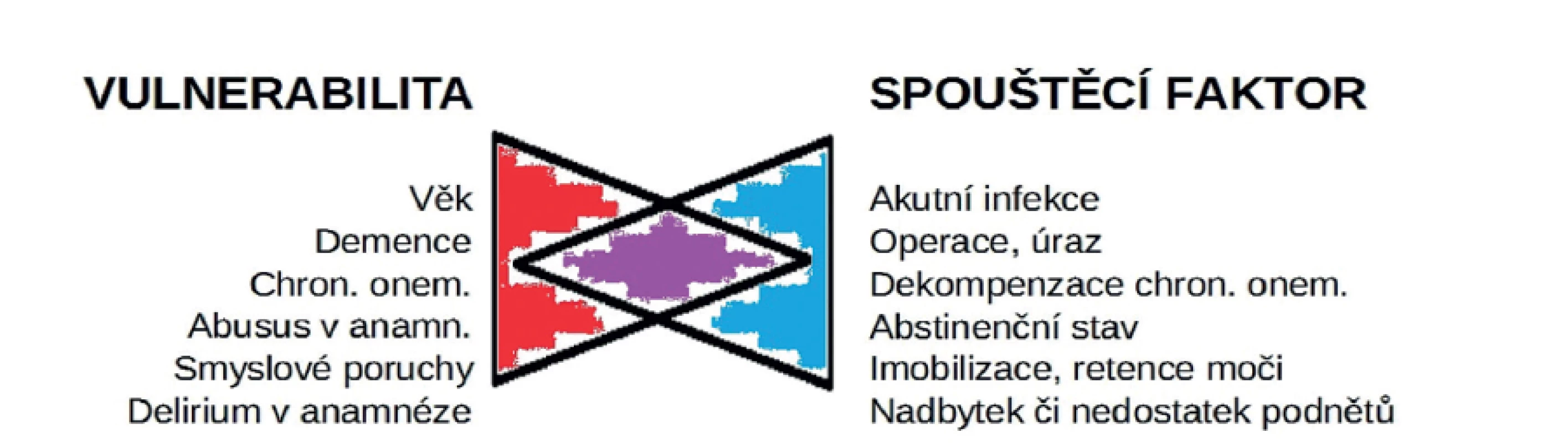
Čím více faktorů vulnerability se uplatňuje, tím menší spouštěcí faktor stačí ke vzniku deliria. Častým spouštěcím faktorem jsou právě pooperační a poúrazové stavy. Významnou roli zde hraje právě imobilizace na lůžku. Uplatňují se i vlivy podávaných léků – na chirurgické JIP zejména – anestetik (doznívající celková anestezie) a analgetik (opiáty) a jiné. Další důležitou roli hrají i změny centrálního nervového systému (CNS). Změny CNS mohou být strukturální – akutní (poúrazové) nebo chronické (stav po cévní mozkové příhodě). Dále mohou být přítomny funkční změny CNS – preexistující psychické poruchy, jako například demence. Velmi často se setkáváme s odvykacími stavy u závislostí (mnohdy první projevy), nejčastěji na alkoholu nebo na jiných látkách (lékové závislosti na benzodiazepinech nebo nebenzodiazepinových hypnoticích u starších pacientů nebo s drogovou závislostí) [5]. Nejednou je prvním projevem chronické závislosti na alkoholu právě vznik deliria např. po akutní operaci, kdy pacient (a mnohdy i jeho rodina) popírají nebo bagatelizují abúzus alkoholu. Zejména u starších nemocných je spouštěcím faktorem pouhá změna prostředí a denních stereotypů, jakož i změna režimu s nedodržením klidu v noci (noční ruch na JIP, svícení v průběhu noci...).
Algoritmus vyšetření a opatření při rozvoji delirantního stavu
Vyskytne-li se u pacienta projev deliria nebo porucha vědomí, je nutno postupovat systematicky, například dle algoritmu (Tab. 1), a posléze bývá nezbytné podat medikaci — psychofarmaka (Tab. 2).
Tab. 1. Algoritmus vyšetření při akutním deliriu (poruše vědomí)
Tab. 1: Examination algorithm for acute delirium (impaired consciousness)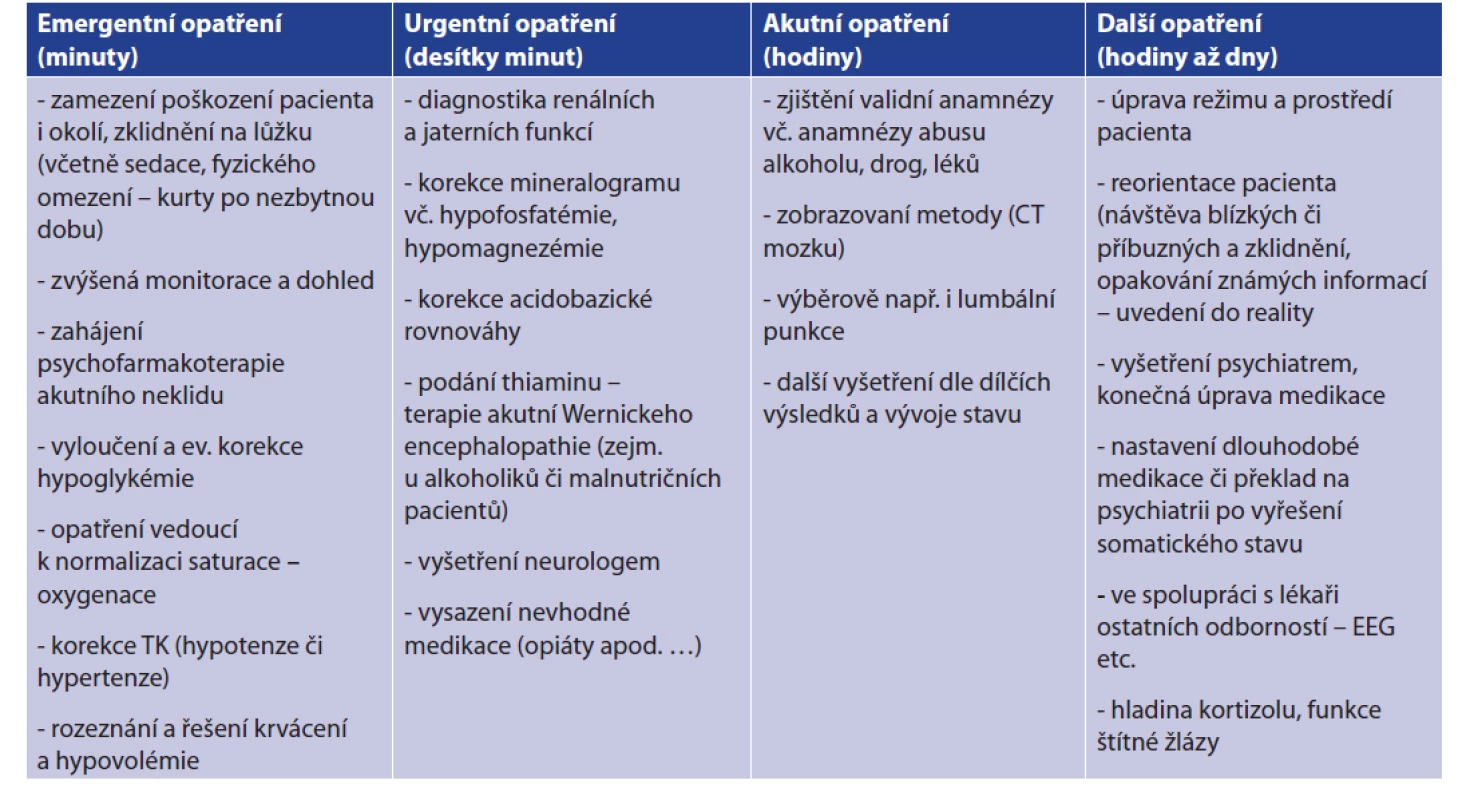
Tab. 2. Psychofarmakoterapie delirantních stavů
Tab. 2: Psychopharmacotherapy of delirious conditions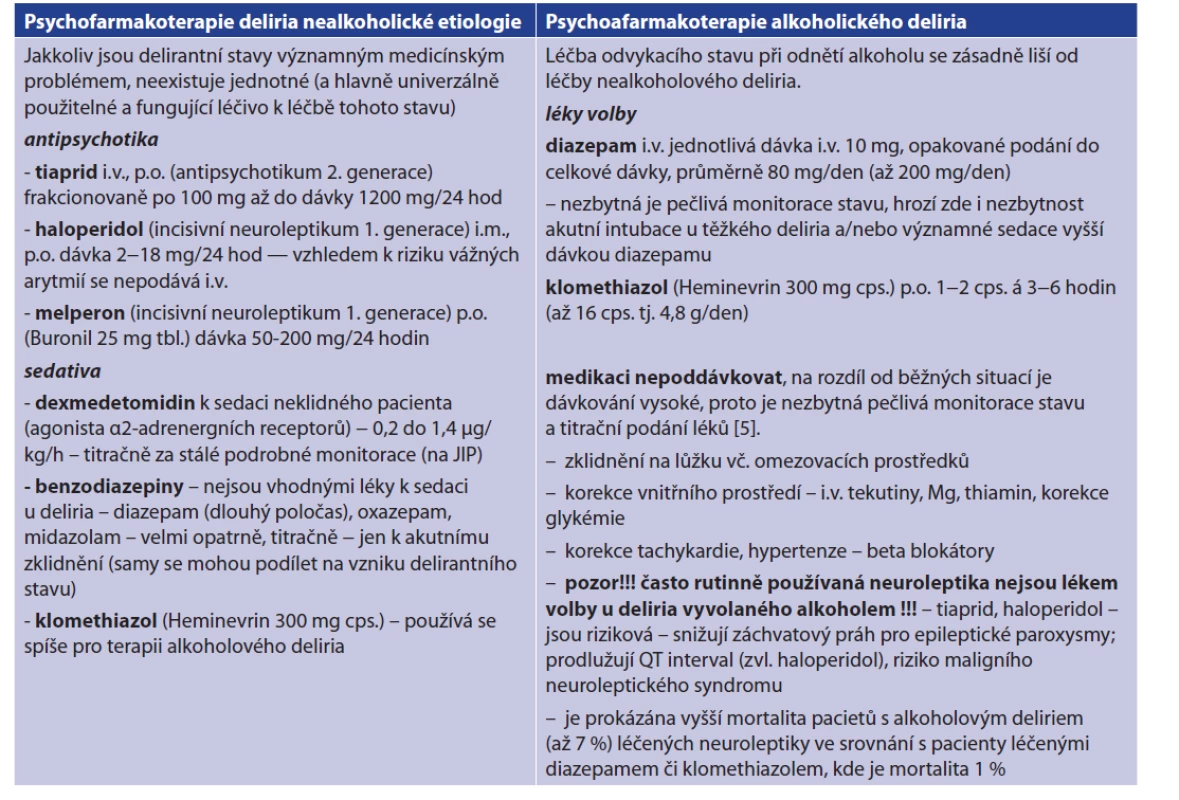
Nefarmakologické postupy u akutního nealkoholového deliria
Velmi důležitou součástí komplexního léčebného postupu při léčbě deliria jsou nefarmakologická opatření. Pokud to situace umožňuje, je vhodné dezorientovaného pacienta uvést do reality a pracovat na jeho reorientaci. Vhodné je umožnění návštěvy příbuzných, která reorientaci napomáhá. Další opatření jsou režimová – aktivizace pacienta přes den (redukce denního spánku), dodržení nočního klidu, redukce nočního osvětlení. V případě agresivního jednání ze strany nemocného je mnohdy nezbytné jeho fyzické omezení na lůžku a imobilizace (kurtáž), a to z důvodu prevence sebepoškození (např. vytržení, vytažení invazivních vstupů, zabránění pádu z lůžka) a prevence napadení druhé osoby (nejčastěji personálu nebo méně často jiného pacienta). Takovéto omezení nemocného má své právní regule a omezení, které musejí být respektovány a dodrženy (přesah do právní problematiky je nad rámec tohoto sdělení).
ZÁVĚR
Delirantní stavy jsou velmi časté, vyskytují se u hospitalizovaných nemocných napříč odbornostmi, chirurgii nevyjímaje. V naší praxi se s nimi setkáváme téměř denně. Jedná se o doprovodné projevy při somatickém onemocnění a nejedná se o prvotní důvod pro přijetí pacienta k hospitalizaci. Je výhodné mít zpracovaný algoritmus pro vyšetření možných příčin poruch vědomí a základní schéma léčby. Akutní stavy často přicházejí v situaci, kdy není možná konzultace specialisty z oboru psychiatrie (mnohdy v noci), proto je výhodné, když má lékař somatického oboru znalost jak vyšetření, tak terapie, která může být zásadní v případě delirií různé etiologie (alkoholové vs. nealkoholové). Vzhledem k rozdílnému přístupu u léčby deliria alkoholické a nealkoholické etiologie je nutné přistupovat k nemocným vždy modifikovaně. Je nezbytné aktivně diagnostikovat hypoaktivní formy deliria a vhodným způsobem léčebně zasáhnout (nefarmakologické postupy, reorientace nemocného).
Seznam zkratek:
JIP – jednotka intenzivní péče
CNS – centrální nervový systém
GABA – kyselina gama-aminomáselná
CT – výpočetní tomografie
EEG – elektroencefalografie
Konflikt zájmů
Autoři článku prohlašují, že nejsou v souvislosti se vznikem tohoto článku ve střetu zájmů a že tento článek nebyl publikován v žádném jiném časopise, s výjimkou kongresových abstrakt a doporučených postupů.
MUDr. Jan Fulík
Chirurgická klinika 1. LF UK a FN Bulovka
Budínova 67/2
180 81 Praha 8
e-mail:jan.fulik@bulovka.cz
ORCID: 0000-0003-3598-820X
Zdroje
1. Anand A, MacLullich AMJ. Delirium in older adults. Medicine in Older adults 2020; 49(1):26−31. doi:10.1016/j. mpmed.2020.10.00.
2. Černá Pařízková R. Delirium v intenzivní péči. Vnitřní lékařství 2019. Vnitř Lék. 2019; 65(6):433−439.
3. Cortés-Beringola A, Vicent L, Martín-Asenjo M, et al. Diagnosis, prevention, and management of delirium in the intensive cardiac care unit. American Heart Journal 2021;232(2):164−176. doi:10.1016/j. ahj.2020.11.011.
4. Pandharipande P, Cotton BA, Shintani A, et al. Prevalence and risk factors for development of delirium in surgical and trauma intensive care unit patients. J Trauma 2008; 65(1):34−41. doi:10.1097/ TA.0b013e31814b2c4d.
5. Pecinovská O. Delirium u závislosti na návykových látkách. Neurologie pro praxi 2011. Neurol praxi. 2011;12(5):317 : 320.
6. Arumugam S, El-Menyar A, Al-Hassani A, et al. Delirium in the intensive care unit. J Emerg Trauma Shock 2017; 10(1):37-46. doi:10.4103/0974-2700.199520.
7. Káňová M, Burda M, Povová J. Delirium v intenzivní péči. Česká a slovenská neurologie a neurochirurgie 2015. Cesk Slov Neurol N. 2015;78/111(6):662 – 667.
8. Wintermann GB, Weidner K, Strauss B, et al. Single assessment of delirium severity during postacute intensive care of chronically critically ill patients and its associated factors: post hoc analysis of a prospective cohort study in Germany. BMJ Open 2020; 10(10):e035733. doi:10.1136/ bmjopen-2019-035733.
Štítky
Chirurgie všeobecná Ortopedie Urgentní medicína
Článek vyšel v časopiseRozhledy v chirurgii
Nejčtenější tento týden
2021 Číslo 10- Vliv regulace pH na snížení výskytu peristomálních komplikací a bolesti
- INFOGRAFIKA: Inovace v péči o kůži – síla regulace pH v reálné praxi
- Metamizol jako analgetikum první volby: kdy, pro koho, jak a proč?
- Stillova choroba: vzácné a závažné systémové onemocnění
-
Všechny články tohoto čísla
- Stárnutí populace z pohledu chirurga
- Rozsev peritoneálních malignit − reoperace po cytoreduktivní chirurgii + HIPEC
- Sakrální neuromodulace v léčbě fekální inkontinence – 10leté zkušenosti a dlouhodobé výsledky specializovaného centra
- Je vysoký věk kontraindikací plicní resekce?
- Peritoneální karcinomatóza (PK) kolorektálního původu a její léčba cytoreduktivní chirurgií (CRS) a intraperitoneální peroperační chemoterapií (HIPEC) na pracovišti FN Bulovka
- Delirantní stavy na chirurgické JIP – kazuistika
- Postpneumonektomický MRSA empyém řešený podtlakovou terapií – kazuistika a přehled literatury
- Bronchogenní cysta kardie – kazuistika a přehled literatury
- Rozhledy v chirurgii
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Sakrální neuromodulace v léčbě fekální inkontinence – 10leté zkušenosti a dlouhodobé výsledky specializovaného centra
- Bronchogenní cysta kardie – kazuistika a přehled literatury
- Rozsev peritoneálních malignit − reoperace po cytoreduktivní chirurgii + HIPEC
- Delirantní stavy na chirurgické JIP – kazuistika
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Revma Focus: Spondyloartritidy
nový kurz
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



