-
Články
Top novinky
Reklama- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
Top novinky
Reklama- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
Top novinky
ReklamaČasné komplikace u operací pupečních a epigastrických kýl
Early complications in surgery of umbilical and epigastric hernias
Introduction: Repairs of umbilical and epigastric hernias are common surgical procedures; the choice of the surgical method generally depends on the size of the hernial sac and fascial defect.
Methods: Data of patients operated on for umbilical or epigastric hernias in our hospital during two years were assessed retrospectively. The study group included 264 patients; 212 had an umbilical hernia and 52 had an epigastric hernia. We assessed epidemiologic and clinical parameters and their correlation with the occurrence of early postoperative complications. We also looked for the recurrence rate, although during only a short follow-up period.
Results: In the case of umbilical hernias, early complications occurred in 6.7% (11/165) after surgery with a simple suture and in 4.3% (2/47) with mesh repair, and the recurrence rates were 3% (5/165) and 21.3% (10/47), respectively. The risk of early complications was significantly higher in larger hernias. The recurrence rate increased with older age, an increased size of the hernial sac and fascial defect, and in patients with type 2 diabetes. In epigastric hernias, early complications occurred in 5.3% (1/19) after surgery with a simple suture and in 6.1% (2/33) with mesh repair. Recurrences only occurred in operations with mesh repair, in 9% (3/33). The risk of early complications was significantly higher in type 2 diabetes patients.
Conclusion: Early complications were slightly more frequent in epigastric hernia repairs with mesh implantation, but this was not the case of umbilical hernias. We recommend mesh implantation in larger and borderline sized hernias to reduce the risk of recurrence.
Keywords:
recurrence – postoperative complication – umbilical hernia
Autoři: P. Sedláček 1; T. Fürst 2; Z. Sedláčková 3
Působiště autorů: Chirurgické oddělení Vojenské nemocnice Olomouc 1; Katedra matematické analýzy a aplikací matematiky, Přírodovědecká fakulta Univerzity Palackého 2; Radiologická klinika Fakultní nemocnice a Lékařské fakulty Univerzity Palackého Olomouc 3
Vyšlo v časopise: Rozhl. Chir., 2020, roč. 99, č. 5, s. 207-211.
Kategorie: Původní práce
doi: https://doi.org/10.33699/PIS.2020.99.5.207–211Souhrn
Úvod: Plastiky pupečních a epigastrických kýl patří mezi časté chirurgické výkony. Volba operačního postupu se zpravidla řídí velikostí kýly a její branky.
Metody: Retrospektivně jsme zhodnotili data všech pacientů operovaných s pupeční nebo epigastrickou kýlou v průběhu dvou let v naší nemocnici. Celkem bylo do studie zařazeno 264 pacientů, 212 s pupeční kýlou a 52 s epigastrickou kýlou. U pacientů jsme sledovali epidemiologické a klinické parametry a jejich souvislost s výskytem časných pooperačních komplikací. Také jsme sledovali výskyt recidiv, i když jen v krátkodobém horizontu.
Výsledky: U pupečních kýl při plastice prostou suturou se časné komplikace objevily v 6,7 % (11/165), při implantaci síťky ve 4,3 % (2/47), recidivy ve 3 % (5/165), respektive ve 21,3 % (10/47). Riziko vzniku časných komplikací bylo signifikantně vyšší u větších kýl. Riziko recidiv stoupalo s vyšším věkem, větší velikostí kýlního vaku a branky a při onemocnění diabetem II. typu. V případě epigastrických kýl byly časné komplikace u operací s prostou suturou v 5,3 % (1/19), při implantaci síťky v 6,1 % (2/33). Recidivy se objevily pouze u operací s implantací síťky, a to v 9 % (3/33). Riziko vzniku časných komplikací bylo signifikantně vyšší u pacientů s diabetem 2. typu.
Závěr: U operací epigastrických kýl byly časné komplikace mírně častější při implantaci síťky, u pupečních kýl nikoliv. Implantaci síťky pro snížení rizika recidivy bychom doporučili jak u větších kýl, tak i u kýl hraniční velikosti.
Klíčová slova:
pooperační komplikace – pupeční kýla – recidiva
ÚVOD
Pojmem kýla se rozumí výchlipka parietálního peritonea preformovaným či sekundárně vzniklým defektem břišní stěny. Kýla patří k nejčastějším chirurgickým onemocněním vůbec: postiženo je 5–10 % obyvatel [1]. U 2–13 % všech břišních operací může vzniknout kýla v jizvě [2].
V naší práci jsme se zaměřili na pupeční (v anulus umbilicalis) a epigastrické kýly (v linea alba). Tyto kýly jsou indikovány k operačnímu řešení, neboť mají sklon k inkarceraci. Při operaci kýly se nejprve uvolní kýlní vak, zreviduje jeho obsah a kýlní branka se uzavře. U malých kýl (menších než 2–3 cm) postačuje prostá či Mayo sutura. U větších defektů, u kterých je riziko recidivy v případě použití prosté sutury vyšší (30–40 %), je preferována plastika s implantací síťky [2]. Kromě otevřeného přístupu lze plastiku kýly provést i laparoskopicky [1].
V naší práci jsme hodnotili dostupné informace o pupečních a epigastrických kýlách operovaných na našem pracovišti s cílem odhalit možné rizikové faktory pro vznik časných pooperačních komplikací.
METODY
Retrospektivně jsme prošli záznamy Vojenské nemocnice Olomouc z let 2017 a 2018 a podle kódu diagnóz jsme vybrali pacienty indikované k operaci pupeční a epigastrické kýly. Ze souboru byli vyřazeni pacienti, kteří operaci nepodstoupili. Celkově byla provedena plastika 264 pacientům, z toho 212 mělo pupeční kýlu a 52 epigastrickou kýlu. U těchto pacientů jsme sledovali BMI, onemocnění diabetem II. typu, velikost kýly a její branky, způsob uzavření defektu (prostým pokračovacím stehem ve dvou vrstvách či střechovitě dle Mayo), užití síťky a její uložení – onlay/sublay – a případné následné časné komplikace a jejich typ. (V případě implantace síťky byla vždy podána antibiotika v profylaktickém režimu.) Dále jsme zaznamenávali chirurgickou historii pacientů, zda se jednalo o primární kýlu, recidivu již operované kýly či kýlu v jizvě (po jiné břišní operaci). Ze získaných dat jsme posuzovali případnou korelaci velikosti branky a kýly a vliv sledovaných parametrů včetně předchozí operační historie pacienta na riziko časných pooperačních komplikací (vznik do jednoho měsíce od operace). Hodnotili jsme i výskyt recidiv, nicméně vzhledem ke krátkému sledování pacientů jsou tyto naše výsledky pouze orientační. Recidivy jsme hodnotili rok, respektive dva roky od operace, a to hledáním informací o pacientech v databázích obou olomouckých nemocnic: Vojenské nemocnice Olomouc a Fakultní nemocnice Olomouc.
Studie byla schválena etickou komisí Vojenské nemocnice Olomouc.
Při statistickém hodnocení jsme využívali software IBM SPSS Statistics, verze 22. Význam jednotlivých parametrů byl testován chí kvadrát testem, případně Fisherovým exaktním testem. Pro hodnocení korelace jednotlivých parametrů a vzniku akutních komplikací jsme použili Kruskal-Wallisův test. Pro všechny testy jsme za statisticky signifikantní považovali hladinu významnosti 0,05.
VÝSLEDKY
Ze studie byli vyřazeni čtyři pacienti, kteří se k operaci nedostavili. Celkem bylo hodnoceno 264 pacientů, z čehož 212 podstoupilo plastiku pupeční kýly (144 mužů a 68 žen; věkové rozmezí bylo 19–81 a průměrný věk 50,2±13,6) a 52 plastiku epigastrické kýly (29 mužů a 23 žen; věkové rozmezí bylo 5–80 a průměrný věk 53±15,8).
Pupeční kýly
Při hodnocení jednotlivých parametrů na vznik časných komplikací nebyl prokázán vliv BMI, věku, pohlaví a onemocnění diabetem II. typu. Primární kýlu mělo 190 pacientů, recidivu již operované kýly mělo 15 pacientů (z čehož u tří šlo o druhou recidivu) a kýlu v jizvě mělo 7 pacientů, neprokázali jsme signifikantní vliv této chirurgické historie na vznik časných komplikací. Uzavření defektu proběhlo u 169 pacientů prostým pokračovacím stehem ve dvou vrstvách a u 43 střechovitě dle Mayo. U 47 pacientů byla implantována síťka. Typ sutury ani užití síťky neměl signifikantní vliv na časné komplikace. Statisticky signifikantně vyšší riziko vzniku časných komplikací bylo u větších kýl – s mediánem velikosti 4 cm (Graf 1; p=0,002), ale překvapivě nebylo vyšší u větších kýlních branek.
Graf 1. Závislost vzniku časných komplikací na velikosti kýlního vaku Kýly větší velikosti mají statisticky signifikantně vyšší riziko vzniku časných komplikací.
Graph 1: Impact of the size of the hernial sac on the occurrence of early complications Larger hernias have a statistically significantly higher occurrence of early complications.
Celkově jsme zaznamenali vznik časných komplikací u 13 pacientů, jejich konkrétní výčet je zobrazen v Tab. 1. V průměru si časné komplikace vyžádaly 3,5 ambulantní kontroly navíc na každého z komplikovaných pacientů (s mediánem dvou návštěv). U operací s prostou suturou se komplikace objevily v 6,7 %, při implantaci síťky ve 4,3 %.
Tab. 1. Seznam časných komplikací u jednotlivých pacientů po plastice pupeční kýly
Tab. 1: List of early complications in individual patients after umbilical hernia repair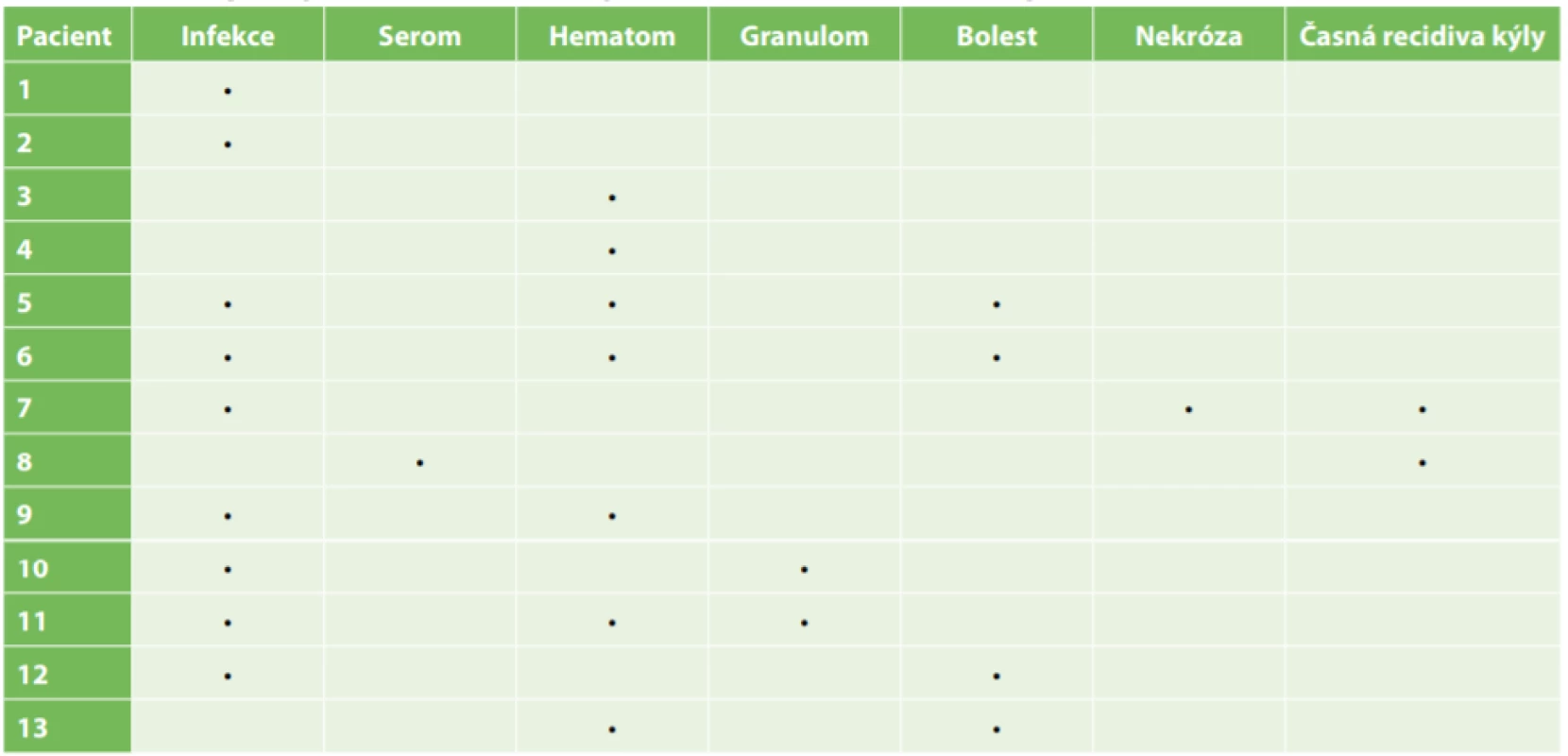
V rámci srovnání s výsledky jiných autorů jsme vyčlenili pacienty s kýlou o velikostí vaku do 4 cm. V této podskupině bylo 156 pacientů, z čehož u 20 byla implantovaná síťka. Časné komplikace u plastiky prostou suturou se vyskytly u 5,2 % pacientů, při implantaci síťky v tomto souboru komplikace nebyly. Dále při rozdělení pacientů operovaných prostou suturou s velikostí kýlní branky do 2 cm (130 pacientů) a nad 2 cm (35 pacientů) byly časné komplikace u 7,7 %, respektive u 8,6 % pacientů.
Velikost kýlního vaku korelovala s velikostí branky (p<0,001), centimetr velikosti kýly odpovídal přibližně třetině centimetru šíře branky. Graf 2 zobrazuje regresní křivku znázorňující tuto závislost a také barevně vykresluje volbu operatéra stran implantace síťky (dle očekávání převažují u větších kýl a větších kýlních branek), umístění síťky často vycházelo z lokálního nálezu, u větších kýl převažovalo sublay umístění, které bylo preferováno.
Graf 2. Regresní křivka závislosti velikosti kýlní branky a kýlního vaku s barevným vyobrazením implantací síťky V případě většího průměru kýlní branky a většího rozměru kýlního vaku bylo rozhodnutí o implantaci síťky častější.
Graph 2: Regression curve of the fascial defect size and size of the hernial sac, with the mesh use indicated in colour. Mesh implantation was more frequent in higher diameter fascial defects and in larger hernial sacs.
V naší práci jsme orientačně hodnotili i recidivy kýl, přestože pro jejich řádné zhodnocení je nutný delší časový interval. V našem případě šlo o recidivy vzniklé do jednoho, respektive dvou let (u operací z roku 2018 a 2017). Pacienti s recidivou byli významně starší (s mediánem vyšším o více než 10 let; p=0,006). Dále vznik recidivy závisel na velikosti kýlního vaku (p=0,006) a velikosti kýlní branky (p<0,001). Onemocnění diabetem II. typu mělo hraniční významnost pro vznik recidiv (p=0,05). Typ sutury neměl v našem souboru signifikantní význam (p=0,47). U operací bez implantace síťky se objevilo pět recidiv ze 165 operací, u sublay uložení síťky pět recidiv z 33 operací a u onlay uložení síťky také pět případů, ale pouze ze 14 operací, měly tedy nejhorší prognózu stran výskytu recidiv do jednoho až dvou let (p<0,001).
Epigastrické kýly
Při hodnocení vlivu jednotlivých parametrů na vznik časných komplikací nebyl prokázán vliv BMI, pohlaví, velikosti kýly a její branky, typu sutury ani implantace síťky. Primární kýlu mělo 28 pacientů, recidivu již operované kýly mělo 15 pacientů (z čehož u dvou pacientů šlo o druhou recidivu, u jednoho o pátou recidivu a u jednoho o šestou recidivu) a kýlu v jizvě mělo 9 pacientů. Neprokázali jsme signifikantní vliv předchozí operace se vznikem kýly v jizvě na výskyt časných komplikací. U pacientů s recidivou epigastrické kýly bylo riziko časných komplikací signifikantně vyšší (p=0,03). Dále bylo statisticky signifikantně významné riziko vzniku časných komplikací u pacientů s onemocněním diabetem II. typu (p=0,002). Čtyři z 10 pacientů s diabetem měli komplikace, oproti dvěma pacientům ze 42 ve skupině bez diabetu. Pacienti s komplikacemi byli starší, s mediánem vyšším o více než 10 let, nicméně rozdíl statisticky významný nebyl, a to z důvodu malé velikosti souboru.
Celkově jsme zaznamenali vznik časných komplikací u 3 pacientů. Jeden pacient měl hematom, druhý hematom s infekcí a třetí infekci, serom a píštěl. U tohoto pacienta byla velikost kýly 14 cm, branka 5 cm a byla provedena plastika síťkou onlay. Šlo o obézního (BMI 35,5) diabetika II. typu s recidivou předchozí kýly. Serom a infekce se nacházely v různých místech rány. U žádného z pacientů se neobjevila nekróza či výrazná bolest v ráně. V průměru si časné komplikace vyžádaly sedm ambulantních kontrol navíc na každého z komplikovaných pacientů (s mediánem devíti návštěv). U operací s prostou suturou se komplikace objevily v 5,3 %, při implantaci síťky v 6,1 %, přičemž u onlay uložení byly tyto komplikace statisticky signifikantně častější (p<0,001).
Při orientačním hodnocení se u tří pacientů z 52 do dvou let objevila recidiva (dva z těchto tří pacientů odpovídají prvním dvěma popsaným pacientům s časnými komplikacemi), ve všech případech šlo o operace s implantací síťky. Vzhledem k menší velikosti souboru nebylo podrobnější statistické hodnocení možné.
DISKUZE
Tab. 2 shrnuje články publikované od roku 2008 [3–11], které popisují četnost časných komplikací po operacích pupečních a epigastrických kýl. Ve všech publikacích autoři uvádějí vyšší míru komplikací při implantaci síťky. V naší práci jsme v případě epigastrických kýl došli k obdobnému výsledku, ale u pupečních kýl byly časné komplikace častější po prosté sutuře. Nicméně ani v jednom případě nebyl rozdíl statisticky signifikantní.
Tab. 2. Souhrn článků od roku 2008 hodnotících pooperační komplikace pupečních a břišních kýl a míru jejich recidiv
Tab. 2: List of articles published since 2008, reporting postoperative complications of umbilical and abdominal hernias and recurrence rates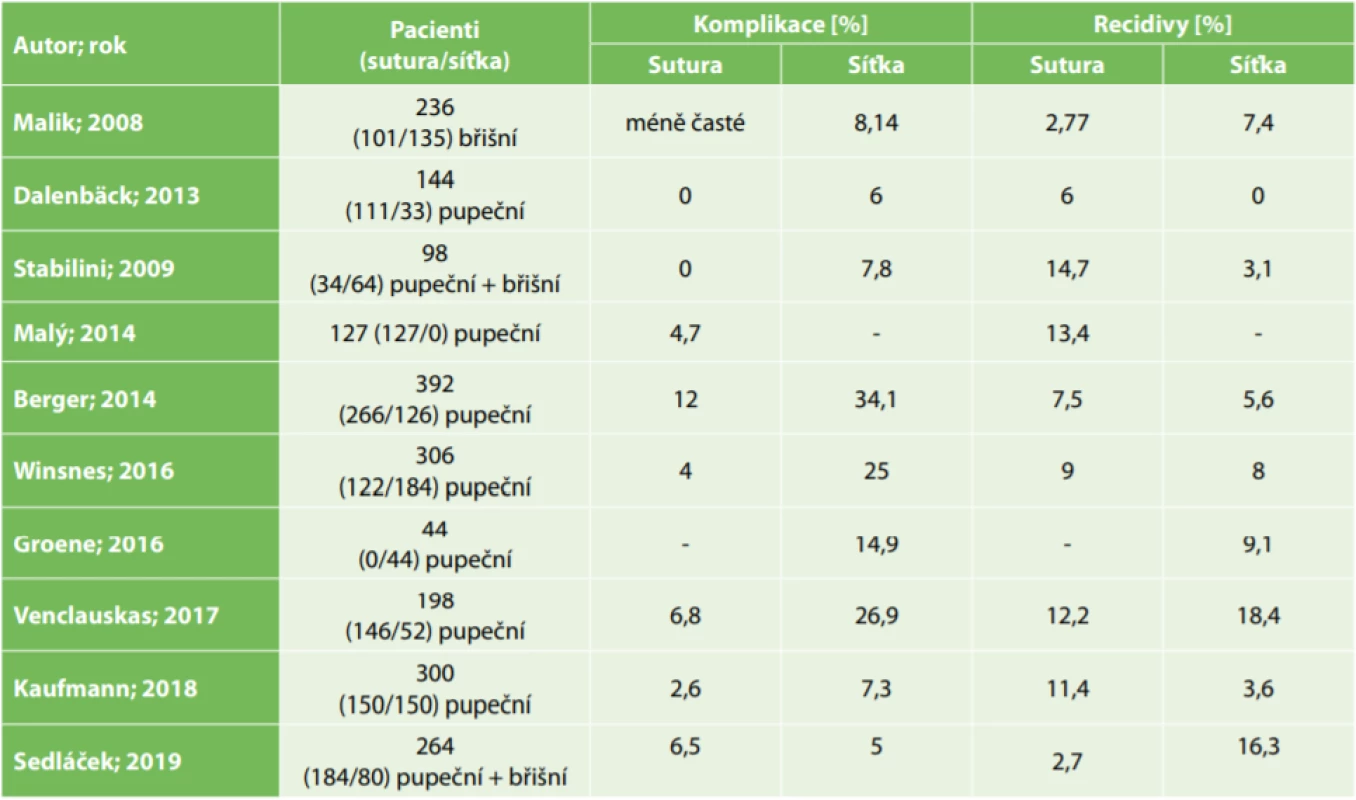
Kaufmann et al. [11] ve své multicentrické studii u pacientů s pupečními kýlami o velikosti 1–4 cm randomizovali typ operace a v jejich případě byl poměr časných komplikací u prosté sutury a síťky 2,6 % ku 7,3 %. V našem souboru při vyčlenění kýl s velikostí vaku do 4 cm převažovaly časné komplikace u prosté sutury, při implantaci síťky se komplikace nevyskytovaly.
Heise et al. [12] popisovali plastiky primárních kýl bez implantace síťky pomocí dvojitého pokračovacího stehu. V případě velikosti kýlní branky do 2 cm byly komplikace přítomny v 5 %, u kýl nad 2 cm pak v 6 %. Výskyt časných komplikací v naší práci byl u obou skupin vyšší, ale rozdíl byl podobný.
V případě implantace síťky je spíše doporučováno její umístění do preperitoneálního prostoru pod zadní list pochvy přímého břišního svalu – sublay [2]. V našem souboru mělo toto umístění síťky více než dvakrát nižší míru komplikací než uložení na přední list pochvy přímého břišního svalu – onlay.
Další variantou je laparoskopická plastika kýly. Venclauskas et al. [8] u části pacientů (18 z 216) prováděli plastiku kýl tímto způsobem, nejčastěji u kýl o velikosti 2–4 cm a z časných komplikací popisují jeden serom a jednu infekci (11,1 %), což je méně, než když prováděli operace se síťkou, ale více než u prosté sutury (viz Tab. 2). Téměř tři čtvrtiny výkonů v práci Groena et al. [7] byly též provedeny laparoskopicky. Náš soubor laparoskopické výkony neobsahuje, neboť se na našem pracovišti u těchto výkonů neprovádí.
Pouze v jedné práci jsme nalezli zmínku o rizikových faktorech časných pooperačních komplikací. Winsnes et al. [10] zmiňují, že kouření, pohlaví a diabetes II. typu nebyly prediktory pro primární ani sekundární pooperační výstup. V naší práci byla rizikovým faktorem časných komplikací pupečních kýl větší velikost kýly (s mediánem velikosti 4 cm) a u epigastrických kýl diabetes II. typu.
Vyšší míra komplikací po implantaci síťky je vyvážena převážně nižší mírou recidiv. U dvou prací byla míra recidiv vyšší po implantaci síťky [3,8], přičemž Malik et al. [3] se zaměřovali pouze na ventrální kýly. Také v naší práci byly častější recidivy po implantaci síťky. Tento rozdíl je nejspíše dán dalšími rizikovými faktory. U většiny pacientů s implantací síťky byla velikost kýl i kýlních branek oproti průměrným hodnotám významně větší a pacienti byli signifikantně starší. Dále jsme u pupečních kýl zjistili hraniční významnost diabetu II. typu pro vznik recidivy. Rozdíl v BMI nebyl signifikantní, přestože pacienti s recidivami měli spíše vyšší hodnoty BMI.
Rizikové faktory recidiv kýl se u různých autorů často liší. Mezi zmiňované parametry patří BMI 30 kg/m2, diabetes II. typu, ranná infekce [8], defekt břišní stěny nad 3 cm [13], jiná známá hernie [10], diastáza musculus rectus abdominis [14], abdominální aneuryzma [15], akutní výkon na místo elektivního [16,17]. Dále Bencini et al. [18] uvádějí, že při laparoskopických plastikách recidiv ventrálních kýl je kouření rizikovým faktorem další recidivy kýly. Námi zjištěné rizikové faktory vzniku recidivy pupeční kýly byly: vyšší stáří pacienta, větší velikost kýlního vaku a branky a onemocnění diabetem II. typu.
Limitací naší práce je zejména její retrospektivní charakter. Pro hodnocení časných komplikací byla námi zjišťovaná data dostačující, nicméně pro posouzení recidiv by bylo zapotřebí delší časové období a aktivní oslovení všech pacientů.
ZÁVĚR
Z původních publikací za poslední desetiletí vyplývá, že zatímco míra recidiv je nižší při implantaci síťky, množství časných komplikací se v tomto případě naopak zvyšuje. Naše výsledky potvrdily vyšší míru časných komplikací u operací epigastrických kýl při implantaci síťky, nicméně rozdíl těchto komplikací při srovnání s prostou suturou byl minimální. U pupečních kýl jsme vyšší míru časných komplikací při použití síťky neprokázali. Z těchto důvodů bychom pro snížení rizika recidivy doporučili implantaci síťky jak u větších kýl, tak i u kýl hraniční velikosti. V naší práci byla u pupečních kýl signifikantním rizikovým faktorem časných komplikací jejich velikost a u epigastrických kýl diabetes II. typu.
Konflikt zájmů
Autoři článku prohlašují, že nejsou v souvislosti se vznikem tohoto článku ve střetu zájmů a že tento článek nebyl publikován v žádném jiném časopise, s výjimkou kongresových abstrakt a doporučených postupů.
MUDr. Petr Sedláček
Okružní 5
779 00 Olomouc
e-mail: sedlacekp@vnol.cz
Zdroje
- Pazdírek F. Břišní stěna a kýly. In: Hoch J, Leffler J. Speciální chirurgie. 3. vydání. Praha, Maxdorf Jessenius 2011 : 83–89.
- Hazey JW. Hernia. In: Ellison ECh, Zollinger RM. Zollinger´s atlas of surgical operations. 10th ed. McGraw-Hill Education 2016 : 400–6.
- Malik AM, Jawaid A, Talpur AH, et al. Mesh versus non-mesh repair of ventral abdominal hernias. J Ayub Med Coll Abbottabad. 2008;20(3):54–56.
- Dalenbäck J, Andersson C, Ribokas D, et al. Long-term follow-up after elective adult umbilical hernia repair: low recurrence rates also after non-mesh repairs. Hernia 2013;17(4):493–497. doi:10.1007/s10029-012-0988-0.
- Stabilini C, Stella M, Frascio M, et al. Mesh versus direct suture for the repair of umbilical and epigastric hernias. Ten-year experience. Ann Ital Chir. 2009;80(3):183–187.
- Berger RL, Li LT, Hicks SC, et al. Suture versus preperitoneal polypropylene mesh for elective umbilical hernia repairs. J Surg Res. 2014;192(2):426–31. doi:10.1016/j.jss.2014.05.080.
- Groene SA, Heniford DW, Prasad T, et al. Identifying effectors of outcomes in patients with large umbilical hernias. Am Surg. 2016;82(7):613–621.
- Venclauskas L, Jokubauskas M, Zilinskas J, et al. Long-term follow-up results of umbilical hernia repair. Wideochir Inne Tech Maloinwazyjne 2017;12(4):350–356. doi:10.5114/wiitm.2017.70327.
- Malý O, Sotona O. Long-term follow-up results after open small umbilical hernia repairs. Rozhl Chir. 2014;93(4):208–211.
- Winsnes A, Haapamäki MM, Gunnarsson U, et al. Surgical outcome of mesh and suture repair in primary umbilical hernia: postoperative complications and recurrence. Hernia 2016;20(4):509–516. doi:10.1007/s10029-016-1466-x.
- Kaufmann R, Halm JA, Eker HH, et al. Mesh versus suture repair of umbilical hernia in adults: a randomised, double-blind, controlled, multicentre trial. Lancet 2018;3;391(10123):860–869. doi:10.1016/S0140-6736(18)30298-8.
- Heise JW, Ewodo Beyeme JM, Tomczak J, et al. Double running suture line repair in primary umbilical hernias − analysis after 282 cases. Zentralbl Chir. 2019;144(1):44–9. doi: 10.1055/a-0788-9533.
- Schumacher OP, Peiper C, Lörken M, et al. Long-term results after Spitzy´s umbilical hernia repair. Der Chirurg 2003;74 : 50–4. [In German]. doi:10.1007/s00104-002-0536-z.
- Köhler G, Luketina RR, Emmanuel K. Sutured repair of primary small umbilical and epigastric hernias: concomitant rectus diastasis is a significant risk factor for recurrence. Word J Surg. 2015;39(1):121–126. doi:10.1007/s00268-014-2765-y.
- Burger JW, Luijendijk RW, Wim C, et al. Long-term follow-up of a randomised controlled trial of suture versus mesh repair of incisional hernia. Annals of Surgery 2004;240 : 578–585. doi:10.1097/01.sla.0000141193.08524.e7.
- Polat C, Dervisoglu A, Senyurek G, et al. Umbilical hernia repair with the prolene hernia system. AM J Surg. 2005;190 : 61–64. doi:10.1016/j.amjsurg.2004.09.021.
- Helgstrand F, Rosenberg J, Kehlet H, et al. Outcomes after emergency versus elective ventral hernia repair: a prospective nationwide study. World J Surg. 2013;37 : 2273–2279. doi:10.1007/s00268-013-2123-5.
- Bencini L, Sanchez LJ, Bernini M, et al. Predictors of recurrence after laparoscopic ventral hernia repair. Surg Laparosc Endosc Percutan Tech. 2009;19 : 128–132. doi:10.1097/SLE.0b013e31819cb04b.
Štítky
Chirurgie všeobecná Ortopedie Urgentní medicína
Článek Covidí příležitost
Článek vyšel v časopiseRozhledy v chirurgii
Nejčtenější tento týden
2020 Číslo 5- Význam intraartikulární viskosuplementace kyselinou hyaluronovou u obézních pacientů s osteoartrózou kolene
- Metamizol jako analgetikum první volby: kdy, pro koho, jak a proč?
- Vliv regulace pH na snížení výskytu peristomálních komplikací a bolesti
- Sinogel: Nová synergie v léčbě osteoartikulárních onemocnění
-
Všechny články tohoto čísla
- Covidí příležitost
- Manažment liečby dehiscencie pažerákovej anastomózy po ezofagektómii pre karcinóm pažeráka
- Časné komplikace u operací pupečních a epigastrických kýl
- Chirurgická léčba zlomenin krční páteře v terénu ankylozující spondylitis: zadní stabilizace s užitím navigace založené na intraoperačním CT zobrazení
- Uroteliální karcinomy horních močových cest – naše zkušenosti
- “Maximálna” miniinvazívna tymektómia u pacientov s netymomatóznou myasténiou gravis – krátkodobé výsledky za obdobie 10 rokov – retrospektívna štúdia
- Nitrobřišní absces při salmonelóze − kazuistika
- Aorto-kavální píštěl – kazuistické sdělení
- Rozhledy v chirurgii
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Časné komplikace u operací pupečních a epigastrických kýl
- Uroteliální karcinomy horních močových cest – naše zkušenosti
- Manažment liečby dehiscencie pažerákovej anastomózy po ezofagektómii pre karcinóm pažeráka
- Nitrobřišní absces při salmonelóze − kazuistika
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Revma Focus: Spondyloartritidy
nový kurz
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



