-
Články
Top novinky
Reklama- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
Top novinky
Reklama- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
Top novinky
ReklamaCievna malformácia v tenkom čreve ako netypický zdroj krvácania z dolnej časti tráviaceho traktu – kazuistika
Arteriovenous Malformation in Small Intestine as Atypical Etiology of Lower Gastro-intestinal Bleeding – A Case Report
Lower gastrointestinal tract bleeding (LGIB) is the acute abdomen, defined as gastrointestinal tract bleeding under the ligament of Treitz.
We present the case report of patient iteratively hospitalized because of repeated LGIB. There were performed gastrofibroscopy, colonoscopy and capsule endoscopy, without the bleeding localization. Scintigraphy and computer tomography showed the origin of bleeding in terminal small intestine; the computer tomography diagnosed the arteriovenous malformation in this area. During laparotomy the resection of 120 cm of terminal small intestine was performed with end-to-end anastomosis. The recurrence of bleeding was not diagnosed.LGIB takes about 0.
5% of acute hospitalization at surgery departments. After the stabilization of vital functions, the exclusion of the upper gastrointestinal tract bleeding and fast gastrointestinal tract preparation, the urgent colonoscopy is recommended. In case of nonsuccesfulle colonoscopy, the most of authors recommend angiography, capsule endoscopy and double-balloon endoscopy. The conservative management is adequate in more than 2/3 of patients; in part of them the intervention during colonoscopy is possible. Surgical intervention with gastrointestinal tract resection is performed in less than 17% of patients. The urgent surgery is needed in 4.7% of patients. All the diagnostic and curative interventions have greater success and should be performed during the acute bleeding.Key words:
lower gastrointestinal bleeding – arteriovenous malformation
Autoři: T. Toporcer; M. Stančáková; M. Švajdler *; L. Lakyová; J. Radoňak
Působiště autorů: I. chirurgická klinika, Lekárska fakulta Univerzity P. J. Šafárika, Košice, Slovenská republika, prednosta: prof. MUDr. Jozef Radoňak, CSc. ; Oddelenie patológie FN L. Pasteura Košice, Slovenská republika *
Vyšlo v časopise: Rozhl. Chir., 2010, roč. 89, č. 6, s. 370-374.
Kategorie: Monotematický speciál - Původní práce
Souhrn
Krvácanie z dolnej časti gastrointestinálneho traktu (LGIB) je náhla príhoda brušná, definovaná ako krvácanie z tráviaceho traktu distálne od Treitzovho ligamenta.
Prezentovaná je kazuistika pacienta opakovane hospitalizovaného pre recidivujúce LGIB. Pacient podstúpil gastrofibroskopické vyšetrenie, kolonoskopické vyšetrenie a kapsulovú endoskopiu, bez úspešnosti lokalizácie krvácania. Scintigrafické vyšetrenie a vyšetrenie počítačovou tomografiou podobne lokalizovali zdroj krvácania do terminálneho ilea, pričom počítačová tomografia poukázala na cievnu malformáciu v tejto lokalite. Cestou laparotómie bola vykonaná resekcia 120 cm terminálneho ilea s následnou rekonštrukciou tráviaceho traktu. Po operácii nebola zaznamenaná recidíva krvácania.
Pacienti s LGIB tvoria asi 0,5 % z akútnych hospitalizácii na chirurgických oddeleniach. Po stabilizácii stavu pacienta, vylúčení krvácania z hornej časti tráviaceho traktu a rýchlej príprave hrubého čreva väčšina autorov doporučuje vykonanie urgentnej kolonoskopie. Pri neúspešnosti je ďalej doporučovaná angiografia, pri incipientnom opakovanom krvácaní, najmä z jejúna a ilea, kapsulová endoskopia, prípadne dvojbalónová endoskopia. Konzervatívna terapia je dostačujúca u viac ako dvoch tretín pacientov a u časti pacientov je možná intervencia počas endoskopie. Chirurgická intervencia s resekčným výkonom tráviacej trubice je vykonávaná u menej ako 17 % pacientov. Urgentný chirurgický výkon s resekciou čreva je nutný len u 4,7 % pacientov. Všetky diagnostické aj terapeutické intervencie pri LGIB majú jednoznačne vyššiu výťažnosť a mali by byť realizované v štádiu akútneho krvácania.Kľúčové slová:
krvácanie z dolnej časti gastrointestinálneho traktu – cievna malformáciaÚVOD
Krvácanie z dolnej časti gastrointestinálneho traktu (LGIB) je náhla príhoda brušná, definovaná ako krvácanie z tráviaceho traktu distálne od Treitzovho ligamenta. LGIB tvoria asi 0,5 % z celkového počtu akútnych hospitalizácii na chirurgických oddeleniach a asi 20 % z celkového počtu pacientov prijatých pre krvácanie do tráviacej rúry [1–5]. Klinicky sa LGIB manifestuje najčastejšie prítomnosťou čerstvej krvi v stolici, ktorá však môže byť prítomná aj pri krvácaní z vyšších častí tráviaceho traktu. Ďalej sú u pacientov prítomné symptómy spôsobené a spojené so stratou krvi a následnou anémiou, hypovolémiou, tachykardiou a hypotenziou.
V 95% pacientov s LGIB je lokalitou krvácania hrubé črevo [4, 6]. Najčastejšou etiológiou vzniku LGIB je divertikulitída hrubého čreva, ktorá je zodpovedná za ťažkosti 29 až 40 % pacientov. Ďalej sú to hemoroidálne uzly (21–24 %), tumor hrubého čreva (12–14 %), kolitída (5–10 %), zápalové ochorenia čreva (IBD) (colitis ulcerosa a m. Crohn) (5–6 %) a arteriovenózne malformácie (2–5 %). V 3 až 12 % ostáva zdroj a dôvod krvácania neobjasnený [4]. Gayer a kol. sa vo svojej štúdii zameriavajú na zmenu incidencie vyvolávajúcich ochorení LGIB a rizikových komorbidít. Autori udávajú nárast incidencie diabetes mellitus a úžívania antikoagulačných a antiagregačných liekov a pokles užívania nesteroidných antiflogistík u týchto pacientov. Ďalej poukazujú na nárast incidencie divertikulitídy a kolitídy v skupine pacientov prijatých pre LGIB, a s rozvojom vyšetrovacích metód spojený pokles neidentifikovaných zdrojov krvácania [4]. V tenkom čreve sa krvácanie nachádza asi iba u 5 % pacientov s LGIB. Tu je najčastejším zdrojom cievna ektázia, tumor, IBD a Meckelov divertikel [4, 6].
Cieľom práce je prezentovať kazuistiku netypického zdroja krvácania z cievnej malformácie v tenkom čreve. Poukázať na súčasné diagnostické i terapeutické možnosti diferencialnej diagnostiky i liečby krvácania z dolnej časti tráviacej rúry, obzvlášť krvácania z tenkého čreva.
KAZUISTIKA
Na jednotku intenzívnej starostlivosti I. chirurgickej kliniky bol prijatý 56-ročný pacient pre opakovanú melénu a slabosť. Anamnesticky udával opakované hospitalizácie pre krv v stolici a anémiu. Prvú hospitalizáciu pre tieto ťažkosti podstúpil pred 2 a pol rokom, pre čerstvú krv v stolici. Pacient pri tejto hospitalizácii absolvoval kolonoskopické vyšetrenie do céka, kde bolo zistené pritekanie krvi z tenkého čreva, gastroskopické vyšetrenie bolo bez nálezu krvácania. V tomto období bolo vykonané scintigrafické vyšetrenia značenými erytrocytmi so záverom: scintigrafický nález svedčí pre aktuálne krvácanie do kľučiek distálneho ilea. Krvácanie je strednej intenzity, z ložiska, ktoré sa premieta do umbilikálnej roviny laterálne od zvislice stredu obličky a približne do rozhrania prednej a strednej tretiny abdomenu. Pacient následne podstúpil laparotómiu, avšak bez nálezu zdroja krvácania a bez vykonanej resekcie tráviacej trubice. Následne bol v stabilizovanom stave prepustený do ambulantnej starostlivosti a bola mu vykonaná kapsulová endoskopia, ktorá tiež nepoukázala na zdroj krvácania, ani na ložisko podozrivé z krvácania. Odvtedy až do popisovanej hospitalizácie bol pacient bez ťažkostí. Pri akútnom prijatí pacienta bolo brucho v niveau hrudníka, bez známok peritoneálneho dráždenia, s počuteľnou peristaltikou, pri vyšetrení per rektum bola prítomná zmiešaná melenická stolica s čerstvou krvou. Krvný obraz pri prijatí pacienta bol 8,7 gHb/dL, inak boli biochemické i hemokoagulačné parametre v norme.
Bola započatá konzervatívna hemostyptická terapia, straty krvi boli hradené krvnými preparátmi, ultrasonografický nález brucha bol bez patologického nálezu. Pacientovi bola urgentne vykonaná gastroskopia so záverom: bez známok aktuálneho krvácania z horného gastrointestinálneho traktu. Po perorálnej príprave bolo vykonané i kolonoskopické vyšetrenie, bez nálezu zdroja krvácania v hrubom čreve, prezretá bola i časť ilea s nálezom pritekania žlčového obsahu zmiešaného s krvou z vyšších častí tráviaceho traktu. Vzhľadom na pretrvávanie krvácania i napriek konzervatívnej terapii bola na 12. deň hospitalizácie vykonaná CT enterografia, ktorá poukázala na v arteriálnej fáze sa vykresľujúcu intenzívnejšie sa sýtiacu jemnú vinutú cievu, ktorá prechádza po ventrálnom okraji kľučky ilea lokalizovanej vpravo parasagitálne, na rozhraní mezogastria a hypogastria, smerujúca ku mediálnemu okraju kľučky čreva, kde vytvára až drobný uzlík. Záverom vyšetrenia bolo, že nemožno vylúčiť zdroj krvácania v tejto lokalizácii pri diskrétnej cievnej malformácii (Obr. 1, Obr. 2). Vzhľadom na nález možného krvácania pri CT enterografii a pretrvávajúce známky krvácania, bola na 13. deň hospitalizácie vykonaná relaparotómia. Peroperačný nález poukazoval na prítomnosť krvi v asi 120 cm terminálneho ilea, v lokalite zodpovedajúcej nálezu CT enterografie. Bola vykonaná resekcia 120cm terminálneho ilea a resekcia céka s následnou ileoascendentnou anastomózou. Po operácii došlo k postupnému ústupu prítomnosti krvi v stolici s kardiopulmonálnou stabilizáciou a stabilizáciou krvného obrazu. Počas hospitalizácie bolo podaných 19 jednotiek erytrocytárnych koncentrátov. Histologické vyšetrenie resekovanej časti čreva poukázalo na jednom mieste na zmnoženie dilatovaných ciev v submukóze ako histologický obraz angiodysplázie (Obr. 3). Na 21. deň hospitalizácie bol pacient po realimentácii v stabilizovanom stave prepustený do ambulantnej starostlivosti.
Obr. 1. CT enterografia – snímok zachytávajúci cievnu malformáciu na terminálnom ileu (frontálny rez) Fig. 1. CT enterography – a view depicting a vascular malformation in the terminal ileum (frontal section) 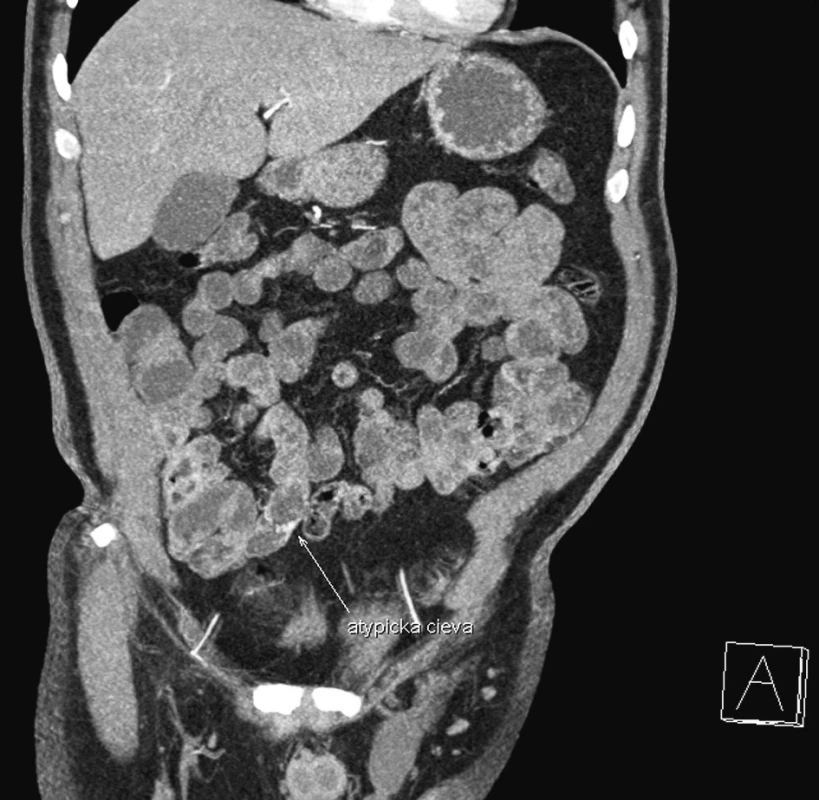
Obr. 2. CT enterografia – snímok zachytávajúci cievnu malformáciu na terminálnom ileu (transverzálny rez) Fig. 2. CT enterography – a view depicting a vascular malformation in the terminal ileum (transverse section) 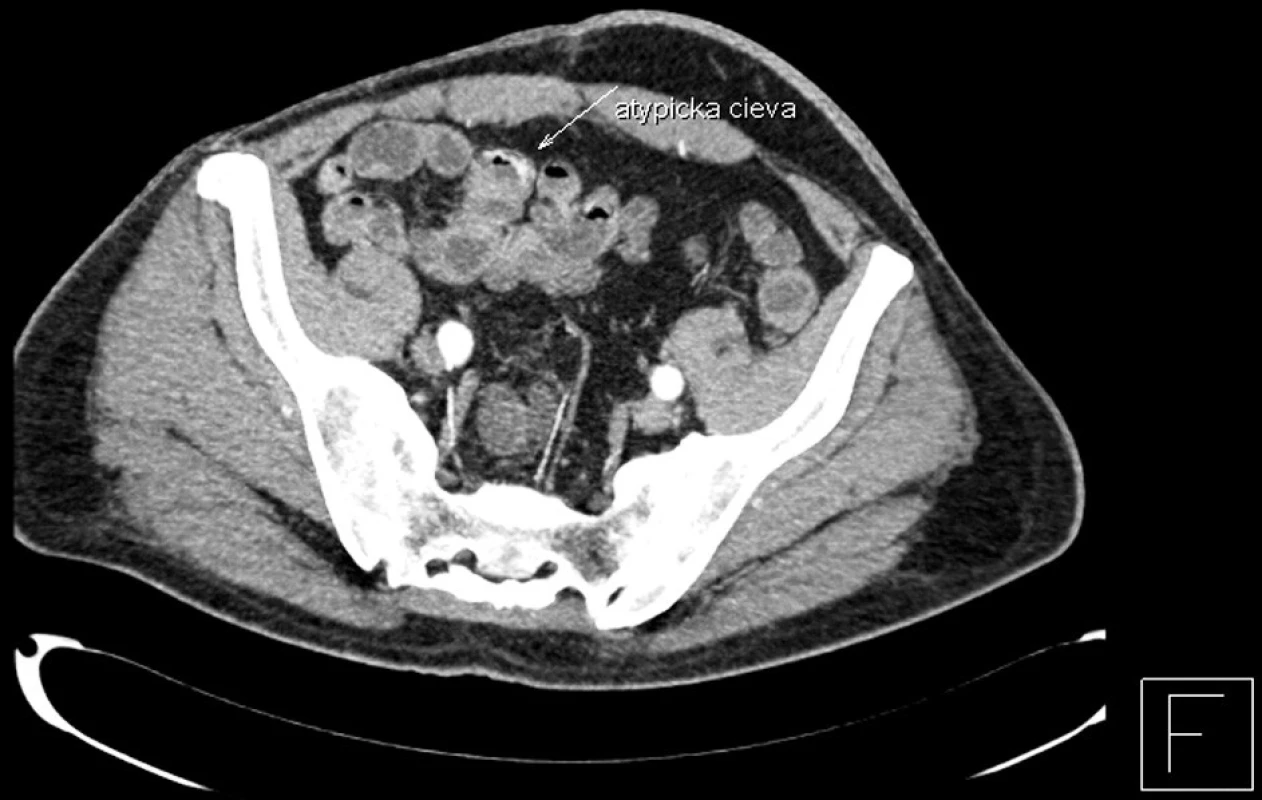
Obr. 3. Histologický obraz angiodysplázie Fig. 3. Histological view of angiodysplasia 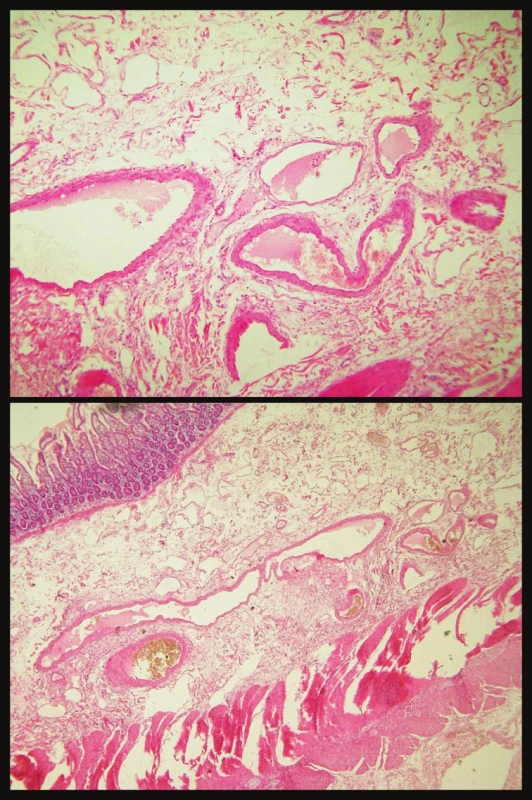
DISKUSIA
Vyšetrenie a manažment pacienta s podozrením na krvácanie do dolnej časti tráviaceho traktu (LGIB) začína v stabilizácii obehových funkcií. Náhrada strát erytrocytov a krvných doštičiek je indikovaná pri hemoglobíne ≤ 10 g/dL a krvných doštičkách ≤ 50 000, suplementácia faktorov koagulačnej kaskády čerstvo mrazenou plazmou je podľa publikovaných prác indikovaná pri INR ≤ 2,0 [7].
Väčšina prác zaoberajúcich sa manažmentom pacientov s podozrením na LGIB preferuje v priebehu stabilizácie obehových funkcií zavedenie nazogastrickej sondy a overenie prítomnosti krvácania do hornej časti tráviaceho traktu [7–9]. V prezentovanom prípade prítomná meléna ukazovala podozrenie na krvácanie z hornej časti tráviaceho traktu, preto bolo pristúpené k urgentnej gastroskopii, ktorá však tento dôvod krvácania vylúčila. Pri negativite tohto vyšetrenia a v prípade, že intenzita krvácania robí predpoklad úspešnosti (krvácanie nie je natoľko intenzívne) je podľa viacerých autorov indikovaná urgentná kolonoskopia [4, 8, 9]. Odporúčané je vykonať kolonoskopické vyšetrenie do 24 hodín od prijatia pacienta, nutná je však príprava hrubého čreva. Song a kol. doporučujú podanie 4 až 6 litrov polyetylén glykolu (PEG) zavedenou nazogastrickou sondou v priebehu 2 až 3 hodín. Jednu až dve hodiny po ukončení aplikácie PEG možno vykonať kolonoskopické vyšetrenie, ktoré súčasne dovoľuje vykonanie intervenčného výkonu [4, 7]. Ak je krvácanie natoľko intenzívne, že nedovoľuje vykonanie kolonoskopického vyšetrenia, väčšina autorov sa prikláňa k urgentnej angiografii, alebo chirurgickej intervencii [7]. V prezentovanom prípade kolonoskopické vyšetrenie len vylúčilo krvácanie z hrubého čreva, poukázalo na zdroj v tenkom čreve.
Ďalšou popisovanou diagnostickou metódou u pacientov s LGIB je irigografické vyšetrenie. Popisovaná je však neúspešnosť lokalizácie krvácania až u 80 % pacientov a nemožnosť následnej realizácie kolonoskopie a angiografie, čo ďalej znevýhodňuje túto metódu [10]. Kontroverzný je postoj autorov k použitiu scintigrafie ako ďalšej diagnostickej metódy. V literatúre je popisovaná 41% úspešnosť tejto metódy, niektorí autori uvádzajú úspešnosť len 24% [4, 11]. Autori ďalej zdôrazňujú nedostatok scintigrafie v presnej lokalizácii zdroja krvácania [4]. Na druhej strane vyšetrenie je využiteľné aj pri krvácaní z tenkého čreva a v prezentovanom prípade bolo jedným z dvoch postupov, ktoré relatívne presne diagnostikovali a lokalizovali zdroj krvácania. Angiografické vyšetrenie je ďalšou možnosťou elegantnej lokalizácie krvácania, je zaťažené komplikáciami v 2–10 % a úspešnosť metodiky sa pohybuje na 50 % [4, 12]. Vyšetrenie je však nutné vykonať v priebehu akútneho krvácania, čo ovplyvňuje jeho výťažnosť, pri krvácaní do tenkého čreva však jeho úspešnosť neklesá. V prezentovanom prípade bolo vyšetrenie nahradené počítačovou tomografiou (CT) s intravenóznym aplikovaním kontrastnej látky, ktorá nakoniec diagnostikovala cievnu malformáciu. Pri krvácaní do tenkého čreva sú ďalej doporučované dve vyšetrenia, kapsulová endoskopia a dvojbalónová endoskopia. Kapsulová endoskopia (CE) je metódou voľby najmä pri incipientných a intermitentných LGIB s diagnostickým prínosom v 49–63 % [13–15]. Napriek tomu, že v prezentovanom prípade bolo vyšetrenie negatívne, väčšina autorov ho zaradzuje medzi zlatý štandard diagnostiky incipientného a intermitentného krvácania z tráviaceho traktu [16]. Dvojbalónová endoskopia, dovoľuje diagnostické i terapeutické zásahy v celom jejúne a u väčšiny pacientov i ileu a je použiteľná najmä ako terapeutická metóda po úspešnej diagnostike pomocou CE [17, 18].
Jedným zo základných predpokladov konzervatívnej terapie LGIB je okrem objemovej resuscitácie a náhrady krvnými preparátmi aplikácia hemostyptickej terapie. Konzervatívna terapia je u veľkej časti pacientov aj dostatočnou a vedie k úplnému zastaveniu krvácania [10, 19, 20]. U ďalšej veľkej skupiny pacientov je dostatočnou terapeutickou metódou kolonoskopia so stále vzrastajúcou úspešnosťou [9, 21, 22]. Tá je však využiteľná len pri krvácaní do hrubého čreva a časti terminálneho ilea, čo v prezentovanom prípade vylučovalo jej úspešnosť. Rozvoj intervenčnej angiológie priniesol nové trendy aj do liečby LGIB. Superselektívna embolizácia prináša výhody použiteľnosti aj pri profúznom krvácaní, dosiahnuteľnosť aj v lokalite tenkého čreva a minimálnu invazivitu [23]. Gayer a kol. udávajú spontánny ústup krvácania pri konzervatívnej terapii u 78 % pacientov, endoskopickú intervenciu u 4,6 % a angiologickú intervenciu u 0,3 % pacientov. Autori ďalej udávajú u 16,5 % pacientov nutnosť chirurgickej intervencie, pričom v 11,8 % išlo o elektívny a v 4,7 % o urgentný výkon [4]. V prípade urgentnej chirurgickej intervencie bez predoperačnej lokalizácie zdroja krvácania je väčšinou vykonaná subtotálna kolektómia [10]. V prezentovanom prípade peroperačný nález krvi v lúmene tenkého čreva koreloval s predpokladanou lokalizáciou krvácania popísanou CT, preto bola indikovaná len segmentálna resekcia čreva. Urgentný chirurgický výkon je doporučovaný, ak v priebehu 24 hodín je nutná aplikácia viac ako 4 krvných erytrocytárnych konzerv, čo sa spája len s 50% úspešnosťou menej invazívnych metód [10]. Tan a kol. napriek preferovaniu metód intervenčnej angiológie v liečbe LGIB doporučujú chirurgickú intervenciu u každého pacienta pri krvácaní z tenkého čreva, ak je prítomný pokles koncentrácie hemoglobínu i trombocytov a v tejto lokalizácii krvácania upúšťajú od embolizačného výkonu [23].
Podľa literatúry je mortalita pri LGIB v rozmedzí 2,9 až 3,6 % v porovnaní s 12,6% mortalitou pri krvácaní do hornej časti tráviaceho traktu [21, 22, 24, 25]. Mortalita pacientov vyžadujúcich urgentnú chirurgickú intervenciu je podľa literatúry 9,4 % [26].
ZÁVER
Krvácanie z tenkého čreva, obzvlášť z cievnej malformácie, v tejto lokalite je raritnou, ale vyskytujúcou sa etiológiou LGIB. Táto časť tráviaceho traktu je štandardnými endoskopickými metódami ťažko dosiahnuteľná. Do praxe sú pri tejto diagnóze zavádzané nové metódy, medzi ktoré jednoznačne patrí angiografia s možnosťou intervencie, kapsulová a dvojbalónová endoskopia, ktoré však majú zatiaľ nižšiu diagnostickú, aj terapeutickú úspešnosť. V popisovanom prípade laparotómia po konzervatívnom zvládnutí krvácania, napriek pozitivite scintigrafického vyšetrenia, neumožnila chirurgický zásah bez rizika poškodenia pacienta nadmerným rozsahom resekcie čreva, preto bolo od resekcie peroperačne upustené. Rovnako aj kapsulová endoskopia v kľudovom období nedokázala lokalizovať zdroj krvácania. Z prezentovanej kazuistiky a literárneho prehľadu jednoznačne vyplýva, že všetky diagnostické aj terapeutické intervencie pri LGIB majú jednoznačne vyššiu výťažnosť a mali by byť realizované v štádiu akútneho krvácania.
MUDr. Tomáš Toporcer
I. chirurgická klinika FNLP
Tr. SNP 1.
040 01 Košice
Slovenská republika
e-mail: topyto@gmail.com
Zdroje
1. Zuccaro, G. Jr. Management of the adult patient with acute lower gastrointestinal bleeding. American College of Gastroenterology. Practice Parameters Committee. The American journal of gastroenterology, 1998, roč. 93, s. 1202–1208.
2. Eisen, G. M., Dominitz, J. A., Faigel, D. O., et al. An annotated algorithmic approach to acute lower gastrointestinal bleeding. Gastrointestinal endoscopy, 2001, roč. 53, s. 859–863.
3. Davila, R. E., Rajan, E., Adler, D. G., et al. ASGE Guideline: the role of endoscopy in the patient with lower-GI bleeding. Gastrointestinal endoscopy, 2005, roč. 62, s. 656–660.
4. Gayer, C., Chino, A., Lucas, C., et al. Acute lower gastrointestinal bleeding in 1,112 patients admitted to an urban emergency medical center. Surgery, 2009, roč. 146, s. 600–606; discussion 606–607.
5. Lanas, A., Garcia-Rodriguez, L. A., Polo-Tomas, M., et al. Time trends and impact of upper and lower gastrointestinal bleeding and perforation in clinical practice. The American journal of gastroenterology, 2009, roč. 104, s. 1633–1641.
6. Fireman, Z., Friedman, S. Diagnostic yield of capsule endoscopy in obscure gastrointestinal bleeding. Digestion, 2004, roč. 70, s. 201–206.
7. Wong Kee Song, L. M., Baron, T. H. Endoscopic management of acute lower gastrointestinal bleeding. The American journal of gastroenterology, 2008, roč. 103, s. 1881–1887.
8. Jensen, D. M., Machicado, G. A. Colonoscopy for diagnosis and treatment of severe lower gastrointestinal bleeding. Routine outcomes and cost analysis. Gastrointestinal endoscopy clinics of North America, 1997, roč. 7, s. 477–498.
9. Machicado, G. A., Jensen, D. M. Endoscopic diagnosis and treatment of severe lower gastrointestinal bleeding. Indian J. Gastroenterol., 2006, roč. 25, Suppl. 1, s. S43–51.
10. Farrands, P. A., Taylor, I. Management of acute lower gastrointestinal haemorrhage in a surgical unit over a 4-year period. Journal of the Royal Society of Medicine, 1987, roč. 80, s. 79–82.
11. Al Qahtani, A. R., Satin, R., Stern, J., et al. Investigative modalities for massive lower gastrointestinal bleeding. World journal of surgery, 2002, roč.: 26, s. 620–625.
12. Silver, A., Bendick, P., Wasvary, H. Safety and efficacy of superselective angioembolization in control of lower gastrointestinal hemorrhage. American journal of surgery, 2005, roč. 189, s. 361–363.
13. Carlo, J. T., DeMarco, D., Smith, B. A., et al. The utility of capsule endoscopy and its role for diagnosing pathology in the gastrointestinal tract. American journal of surgery, 2005, roč. 190, s. 886–890.
14. Pennazio, M., Santucci, R., Rondonotti, E., et al. Outcome of patients with obscure gastrointestinal bleeding after capsule endoscopy: report of 100 consecutive cases. Gastroenterology, 2004, roč. 126, s. 643–653.
15. Triester, S. L., Leighton, J. A., Leontiadis, G. I., et al. A meta-analysis of the yield of capsule endoscopy compared to other diagnostic modalities in patients with obscure gastrointestinal bleeding. The American journal of gastroenterology, 2005, roč. 100, s. 2407–2418.
16. Jacobson, T. B., Kolade, V. O. Massive GI bleeding in a patient with 2 small AVMs in the small intestine: a case report. Cases journal, (in press)
17. Lewis, B. S. Obscure GI bleeding in the world of capsule endoscopy, push, and double balloon enteroscopies. Gastrointestinal endoscopy, 2007, roč. 66, s. S66–68.
18. Hotta, K., Yoshida, K. Bleeding angiodysplasia of the jejunum without a visible vessel. Endoscopy, 2009, roč. 41 Suppl 2, s. E253.
19. Richter, J. M., Christensen, M. R., Kaplan, L. M., et al. Effectiveness of current technology in the diagnosis and management of lower gastrointestinal hemorrhage. Gastrointestinal endoscopy, 1995, roč. 41, s. 93–98.
20. Edelman, D. A., Sugawa, C. Lower gastrointestinal bleeding: a review. Surgical endoscopy, 2007, roč. 21, s. 514–520.
21. Green, B. T., Rockey, D. C. Lower gastrointestinal bleeding-management. Gastroenterology clinics of North America, 2005, roč. 34, s. 665–678.
22. Chaudhry, V., Hyser, M. J., Gracias, V. H., et al. Colonoscopy: the initial test for acute lower gastrointestinal bleeding. The American surgeon, 1998, roč. 64, s. 723–728.
23. Tan, K. K., Wong, D., Sim, R. Superselective embolization for lower gastrointestinal hemorrhage: an institutional review over 7 years. World journal of surgery, 2008, roč. 32, s. 2707–2715.
24. Longstreth, G. F. Epidemiology and outcome of patients hospitalized with acute lower gastrointestinal hemorrhage: a population-based study. The American journal of gastroenterology, 1997, roč. 92, s. 419–424.
25. Leitman, I. M., Paull, D. E., Shires, G. T. 3rd. Evaluation and management of massive lower gastrointestinal hemorrhage. Annals of surgery, 1989, roč. 209, s. 175–180.
26. Schuetz, A., Jauch, K. W. Lower gastrointestinal bleeding: therapeutic strategies, surgical techniques and results. Langenbeck‘s archives of surgery / Deutsche Gesellschaft fur Chirurgie, 2001, roč. 386, s. 17–25.
Štítky
Chirurgie všeobecná Ortopedie Urgentní medicína
Článek vyšel v časopiseRozhledy v chirurgii
Nejčtenější tento týden
2010 Číslo 6- Metamizol jako analgetikum první volby: kdy, pro koho, jak a proč?
- Stillova choroba: vzácné a závažné systémové onemocnění
- Hojení análních fisur urychlí čípky a gel
- Jak souvisí postcovidový syndrom s poškozením mozku?
-
Všechny články tohoto čísla
- Súčasné možnosti diagnostiky a liečby medulárneho karcinómu štítnej žľazy
- Náhrady medzistavcových platničiek v liečbe degeneratívnych ochorení krčnej chrbtice
- Kvalita života po gastrektomii
- Pooperačný ileus – patofyziológia, prevencia a liečba (prehľadová práca)
- Gastrointestinální stromální a jiné mezenchymální tumory žaludku – laparoskopické řešení?
- Abdominální katastrofa – pohled chirurga
- Detekcia minimálnej reziduálnej choroby a jej význam pre prognózu pacientov s laparoskopickou resekciou kolorektálneho karcinómu
- Cievna malformácia v tenkom čreve ako netypický zdroj krvácania z dolnej časti tráviaceho traktu – kazuistika
- Disekcia arteria poplitea riešená endovaskulárne
- Pseudodiverticulitis coeci – atypická etiológia bolesti v pravom hypogastriu
- Laparoskopická hernioplastika TAPP v liečbe slabinovej prietrže – 10-ročné skúsenosti
- K 70. narozeninám prof. MUDr. Pavla Pafka, DrSc.
- Zápis z jednání schůze výboru ČCHS dne 15. 4. 2010
- Rozhledy v chirurgii
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Náhrady medzistavcových platničiek v liečbe degeneratívnych ochorení krčnej chrbtice
- Laparoskopická hernioplastika TAPP v liečbe slabinovej prietrže – 10-ročné skúsenosti
- Abdominální katastrofa – pohled chirurga
- Kvalita života po gastrektomii
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



