-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
Fournierova gangréna – příklad mezioborové spolupráce
Fournier gangrene – an example of multidisciplinary cooperation
Fournier’s gangrene represents a rare, but very serious and life-threatening inflammatory disease that is characterized as a necrotizing infection affecting deep layers of soft tissue in the area of the external genitalia, perineum and perianal area. An early diagnosis contributes to the improvement of the treatment results and the overall prognosis of the patient. Primarily based on a complete history and physical examination, the diagnosis results are the results of laboratory tests, imaging methods are also used to clarify the diagnosis. Microbiological diagnostics and regular monitoring of laboratory values, along with monitoring of hemodynamic parameters and organ functions, should not be omitted during treatment.
In connection with this disease it is necessary to hospitalize the patient in intensive care unit and with comprehensive treatment. Therapy consists of the application of broad-spectrum antibiotics, including early surgical intervention with removal of all necrotic tissues. All measures leading to hemodynamic patient stabilization (adequate infusion hydration) and prevention of the development of multi-organ dysfunction and multi-organ failure are important. One possibility of improving the therapeutic effect is the possibility of using hyperbaric oxygen therapy.
The aim of this article is to show on the example of the patient how the theoretical knowledge of this mostly polymicrobial infection is reflected in practice and how the disease is demanding for treatment and nursing care. To find the necessary information, the authors used literary sources from freely available and licensed databases and, at the same time, experience from their own workplace - Interdisciplinary Intensive Care Unit (MOJIP) of the Havířov Hospital was compared.
Keywords:
hyperbaric oxygen therapy – Fournier’s gangrene – multiple organ failure – debridement
Autoři: J. Richtarová 1,2; I. Satinský 2,3
Působiště autorů: Ostravská univerzita v Ostravě Lékařská fakulta Ústav epidemiologie a ochrany veřejného zdraví Vedoucí: doc. MUDr. Rastislav Maďar, PhD., MBA, FRCPS 1; Nemocnice s poliklinikou Havířov Multioborová jednotka intenzivní péče Primář: MUDr. Igor Satinský, Ph. D. 2; Slezská univerzita v Opavě Fakulta veřejných politik Ústav ošetřovatelství Vedoucí: PhDr. Jana Haluzíková, Ph. D. 3
Vyšlo v časopise: Prakt. Lék. 2019; 99(3): 127-132
Kategorie: Kazuistika
Souhrn
Fournierova gangréna představuje vzácné, nicméně velmi závažné a život ohrožující zánětlivé onemocnění, které je charakterizováno jako nekrotizující infekce postihující hluboké vrstvy měkkých tkání v oblasti zevního genitálu, perinea a perianální oblasti. Ke zlepšení léčebných výsledků a celkové prognózy pacienta přispívá časná diagnostika. Primárně je stanovena na základě kompletní anamnézy a fyzikálního vyšetření, součástí stanovení diagnózy jsou výsledky laboratorních testů, k upřesnění diagnózy se také používají zobrazovací metody. V průběhu léčby nesmí být opomenuta mikrobiologická diagnostika a pravidelná monitorace laboratorních hodnot, společně s monitorací hemodynamických parametrů a orgánových funkcí.
V souvislosti s tímto onemocněním je nezbytná hospitalizace nemocného se zajištěním intenzivní péče a komplexní léčby. Terapie spočívá v aplikaci širokospektrých antibiotik, zahrnuje také časnou chirurgickou intervenci s odstraněním všech nekrotických tkání. Důležitá jsou veškerá opatření vedoucí k hemodynamické stabilizaci pacienta (adekvátní infuzní hydratace) a zabránění rozvoje multiorgánové dysfunkce a multiorgánového selhání. Jednou z možností zlepšení léčebného efektu je možnost využití hyperbarické oxygenoterapie.
Cílem tohoto článku je poukázat prostřednictvím kazuistiky pacienta, jak jsou teoretické poznatky o této většinou polymikrobiální infekci promítány do praxe a jak je toto onemocnění náročné na léčbu a ošetřovatelskou péči. K vyhledávání potřebných informací autoři využili literární zdroje z volně dostupných a licencovaných databází a současně byly srovnávány zkušenosti z vlastního pracoviště – Mezioborové jednotky intenzivní péče (MOJIP) Nemocnice Havířov, týkající se tohoto onemocnění.
Klíčová slova:
Fournierova gangréna – multiorgánové selhání – nekrektomie – hyperbarická oxygenoterapie
ÚVOD
Fournierova gangréna představuje vzácné, nicméně velmi závažné a život ohrožující zánětlivé onemocnění, které je klasifikováno jako nekrotizující infekce postihující hluboké vrstvy měkkých tkání (5). Konkrétně se jedná o infekční nekrotizující fasciitidu a gangrénu zasahující měkké tkáně v oblasti zevního genitálu, perinea a perianální oblasti. Fournierovou gangrénou jsou nejvíce postiženi muži, v menší míře se její výskyt uvádí také u žen, vzácně u dětí a novorozenců (2, 3, 10).
Toto onemocnění je známé více než 250 let, poprvé bylo popsáno Bauriennem v roce 1764 jako nekrotizující zánět fascií skrota. První literární zmínky o tomto onemocnění jsou spojeny se jménem pařížského dermatologa a venerologa Jeana Alfreda Fourniera, který v roce 1883 popsal toto onemocnění jako náhle vzniklou infekci u zdravých mladých mužů, s rychlým rozvojem gangrény a absencí jednoznačné příčiny zánětu (3, 9, 10).
Jedná se o velmi závažný typ většinou polymikrobiální infekce, která je spojena s vysokou morbiditou a mortalitou. Mortalita na Fournierovu gangrénu se podle literatury pohybuje mezi 20–75 % případů (3). Někteří autoři uvádějí rozmezí 7–50 % případů (8, 10).
Infekce se obvykle šíří z oblasti anorekta (perianální abscesy a píštěle, komplikace kolorektálního karcinomu, anální divulze, rektální biopsie, divertikulitida, Crohnova nemoc), urogenitálního traktu (periuretrální infekce, uretrální striktury, karcinom močového měchýře, dlouhodobé zavedení permanentního močového katétru, traumatická katetrizace, biopsie prostaty) či z oblasti kůže zevního genitálu (okultní trauma, komplikace vazektomie, orchidektomie, operace tříselné kýly a povrchové kožní abscesy) (10).
Obvykle se jedná o kombinaci aerobních i anaerobních mikroorganismů, jako nejčastěji se vyskytující bakteriální kmeny jsou identifikovány Escherichia coli, Klebsiella sp., Staphyloccocus aureus, Enterococcus sp., Bacteroides sp., Fusobacterium sp., Clostridium sp. Výjimečně se také mohou uplatnit patogenní houby a kvasinky (3, 8–10).
Rozvoj Fournierovy gangrény souvisí také s dalšími rizikovými faktory, mezi které patří nemoci ovlivňující imunitní systém. Nejčastěji se jedná o diabetes mellitus, malnutrici, extrémní obezitu, cévní onemocnění, nádorová onemocnění, chemoterapie, imunosuprese, alkoholismus, HIV infekce (1, 3, 8).
Patofyziologicky je nekrotizující fasciitida většinou způsobena polymikrobiální nebo monomikrobiální infekcí, hovoříme o invazi mikrobů, které jsou za běžných okolností fyziologickou součástí anogenitální krajiny. Toxiny, které bakterie produkují, způsobují trombotizaci drobných subkutánních a kožních cév, léze, které následně vznikají, tak získávají typickou barvu tmavých černošedých nekróz. Produkce exotoxinů vede k nekrotizaci tkání a tvorbě plynu, což se projevuje při palpačním vyšetření přítomností krepitace. Pro anaerobní infekce bývá typický také podkožní emfyzém, který je označován jako plynatá sněť. Narušením homeostázy může celková reakce organismu vyústit k rozvoji septického stavu a následně až septického šoku (3, 8–10).
V počátečních fázích tohoto onemocnění se infekce obvykle projevuje jako celulitida, postihující místo vstupu infekce, které je objektivně oteklé, zarudlé a bolestivé. Stav je doprovázen celkovou schváceností s horečkami a třesavkami. V typických případech Fournierovy gangrény je přítomen zánětlivý bolestivý otok v oblasti zevního genitálu, zejména skrota s nekrotickými kožními okrsky a s přítomností krepitace při podkožním emfyzému. Později dochází k postižení hlubokých fasciálních vrstev, tmavá ložiska rychle propadají nekróze a následné gangréně. V pokročilejší fázi se může flegmonózní zánět rozšířit přes perineum na přilehlou oblast břišní stěny, stehen a do oblasti anorekta. Postižení varlat, i při značně pokročilém nálezu na kůži a stěně skrota, je méně obvyklé, díky dobrému arteriálnímu zásobení. Jsou-li vzácně postižena i varlata, pátrá se po příčině infekce vycházející z retroperitonea a břišní oblasti (1, 3).
Časná diagnóza je klíčová ke zlepšení léčebných výsledků a celkové prognózy pacienta. Primárně je stanovena na základě kompletní anamnézy a fyzikálního vyšetření, zejména palpačního vyšetření genitálu a vyšetření per rektum k případnému odhalení skrytých poranění, fluktuace, krepitace, citlivosti. Součástí stanovení diagnózy jsou také výsledky krevních testů, biochemických vyšetření, které vykazují známky zánětu, dehydratace nebo glukózové intolerance. Po individuálním zhodnocení nálezů se k upřesnění diagnózy dále používají zobrazovací metody. Doporučuje se provedení nativního rentgenového snímku k případnému potvrzení plynu ve tkáních, ultrazvukové vyšetření k potvrzení přítomnosti tekutin a plynu, CT vyšetření nebo magnetická rezonance k určení případného zdroje infekce, případně i endoskopická vyšetření (rektoskopie, kolposkopie). V průběhu léčby nesmí být opomenuta mikrobiologická diagnostika a pravidelná monitorace laboratorních hodnot, společně s monitorací hemodynamických parametrů a orgánových funkcí (1, 3, 10).
VLASTNÍ POZOROVÁNÍ
Dne 11. října 2016, byl z chirurgické ambulance nemocnice v Třinci odeslán 66letý pacient s rozvinutým septickým stavem – na podkladě anaerobní infekce, s metabolickým rozvratem, s hyperglykemií, s dehydratací. Doporučen k přijetí pro Fournierovu gangrénu skrota a penisu (obr. 1), s levostrannou inguinální flegmónou při periproktálním abscesu.
Obr. 1. Nekróza předkožky penisu s nekrózou skrota ve střední linii 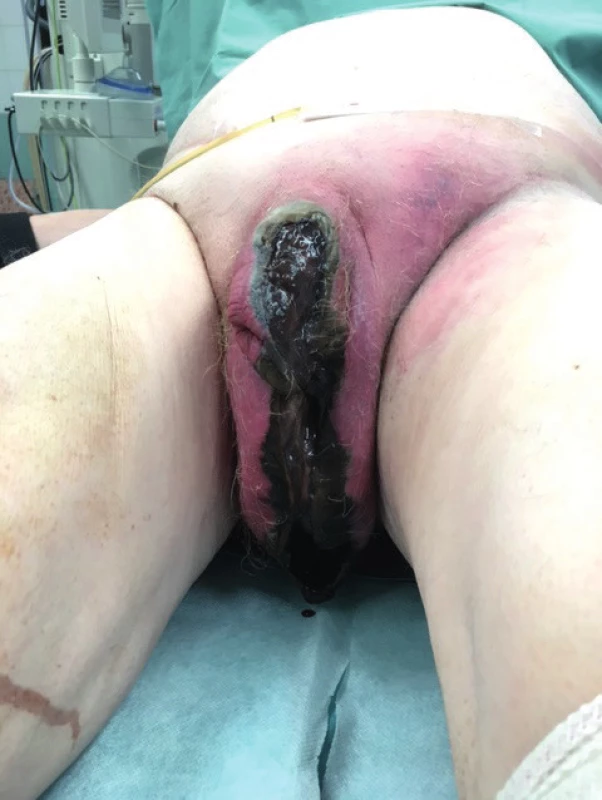
Pacient s čtrnáctidenní anamnézou a s rozvojem septického stavu byl v 18 hodin přijat na pracoviště MOJIP nemocnice v Havířově k akutnímu řešení infekce měkkých tkání a k zahájení okamžité antibiotické terapie – Metronidazol, Gentamicin, Tazocin.
Při přijetí byl pacient hypotenzní (80/50 mm Hg), tachykardický (130/min), bez kyslíkové terapie s hyposaturací 65 %, ale při vědomí a komunikující. U pacienta byl zajištěn centrální venózní katétr (CVK) a za aseptických podmínek byla zavedena punkční epicystostomie. V oblasti levého třísla byl sloužícím lékařem zaznamenán erytém, suspektně incipientní flegmóna, na zevním genitálu byla viditelná nekrotická předkožka penisu, fluktuující a oteklá. Skrotum bylo objektivně zvětšené, ve střední linii byly zaznamenány nekrotické změny kůže skrota, se zjevným erytémem a s fluktuací celého skrota (obr. 2).
Obr. 2. Klinický obraz Fournierovy gangrény při přijetí, postižení v celé tloušťce kožního krytu skrota, indurace a zarudnutí pararektálně 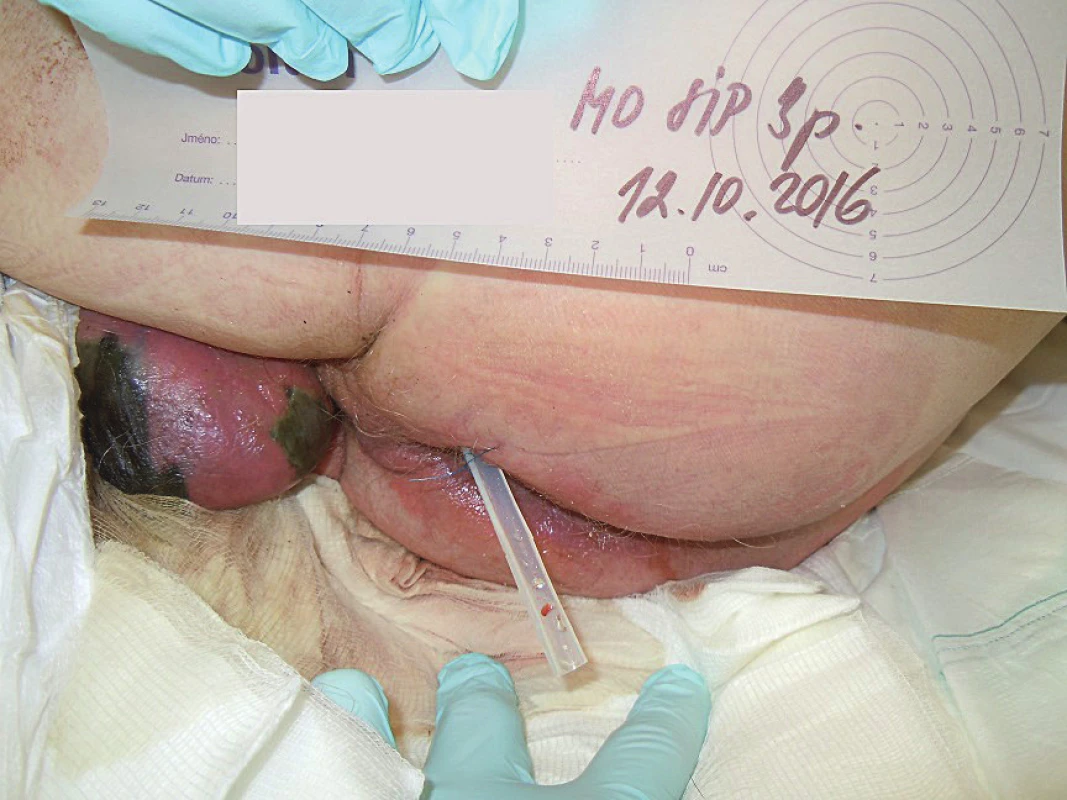
Z důvodu hemodynamické nestability pacienta a s přihlédnutím k jeho celkovému zdravotnímu stavu byl indikován zákrok na pracovišti MOJIP. V lokální anestezii a intravenózní analgosedaci byly za přítomnosti urologa provedeny incize a drenáž periproktálního abscesu, skrota a levého podbřišku, s parciální nekrektomií skrota a penisu, s odstraněním značně zapáchající avitální tkáně a s odběrem vzorků k bakteriální diagnostice.
Po primárním ošetření byly v dvouhodinových intervalech prováděny proplachy incizí 3% peroxidem vodíku (H2O2) a bylo přikládáno sterilní krytí s Octeniseptem.
Z laboratorních výsledků byla přítomna leukocytóza 26,7 (109/l), zvýšeny byly také ukazatele zánětlivých markerů CRP 392,50 mg/l, PCT 4,06 µg/l, metabolicky byla zaznamenána hyperkalemie 6,8 mmol/l, hyperglykemie 28,8 mmol/l, urea 17,8 mmol/l, kreatinin 69 µmol/l, PaO2 s hodnotou 3,5 kPa.
Z materiálu odebraného na bakteriologické vyšetření (stěr – skrotum, perineum, operační rána) byl z aerobní kultivace vykultivován Streptococcus agalactiae, Escherichia coli, Streptococcus constellatus betahemolytický kmen, z mikroskopie G+koky, G-tyčky, G labilní tyčky z anaerobní kultivace byl zjištěn +++ Bacteroides ovatus betalaktamáza (+), +++ Finegoldia magna, +++ Bacteroides thetaiotaomicron betalaktamáza (+).
Následující den, po částečné stabilizaci stavu pacienta, bylo na operačním sále v celkové anestezii přistoupeno k rozsáhlé nekrektomii v režii urologa. Chirurgem byla zajištěna incize na levé straně trupu, kde bylo během prvních hodin zaznamenáno třaskání plynu v podkoží (obr. 3, 4).
Obr. 3. Ostrá nekrektomie s odstraněním všech nekrotických částí 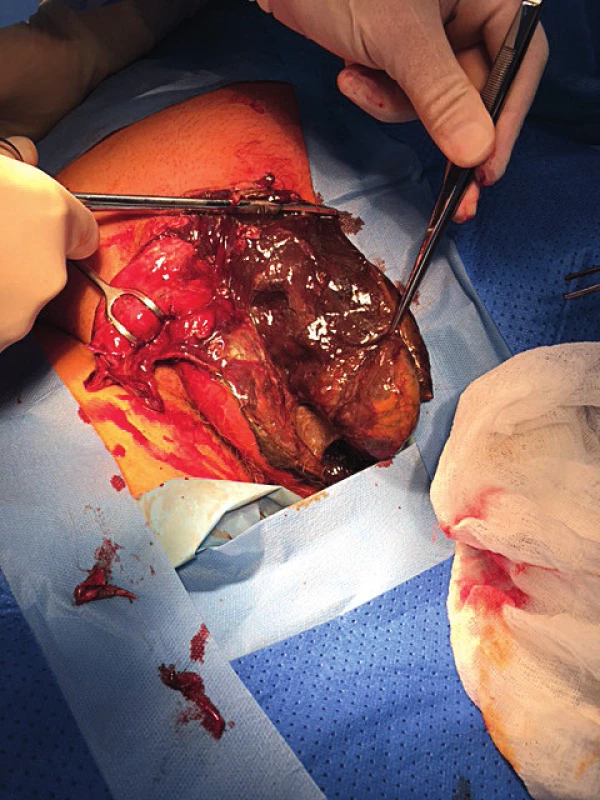
Obr. 4. Nekrotické změny sahající vysoko do levého tříselného kanálu s nutností jeho širokého otevření 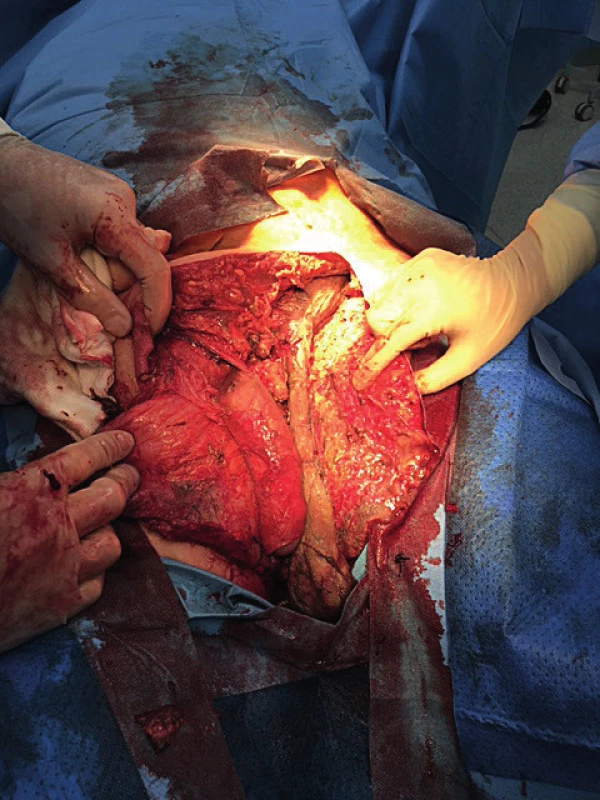
Pacient byl převzat z operačního sálu s orotracheální intubací, s následnou arteficiální ventilací, v režimu řízené ventilace. Na oddělení byl analgosedován nízkou dávkou Midazolamu a Fentanylu, byla aplikována masivní volumová náhrada kombinací roztoků krystaloidů a koloidů s nutností podpory krevního oběhu katecholaminy (noradrenalin).
Nadále bylo pokračováno v dalších léčebných opatřeních včetně aplikace širokospektrých antibiotik (Metronidazol, Gentamicin, Tazocin), výměny krytí s H2O2 v šestihodinových intervalech.
Pro podezření na anaerobní infekci a po předchozí oboustranné paracentéze absolvoval pacient ještě v den operace jednorázový pobyt v hyperbarické komoře Městské nemocnice Ostrava. Ve večerních hodinách byl přivezen zpět na oddělení, potřebná saturace živin a energie byla zajištěna plnou parenterální výživou (SMOFKabiven, Nutryelt, Cernevit), enterální výživa (Supportan) byla zahájena následující den.
Na základě konzultace s ošetřujícími lékaři anesteziologicko-resuscitačního oddělení byl pacient po 2 dnech hospitalizace na oddělení MOJIP, přeložen k poskytování další léčebné péče na anesteziologicko-resuscitační oddělení (ARO) havířovské nemocnice.
Vzhledem k nutnosti četnějších převazů byla pacientovi ponechána orotracheální intubace s protektivní umělou plicní ventilací, při částečné spontánní dechové aktivitě byl převeden na podpůrný ventilační režim (punkční dilatační tracheostomie po 14 dnech). Parenterální terapie antibiotiky byla rozšířena o aplikaci Fluconazolu (po 3 týdnech hospitalizace přidán Imipenem). Pacient nadále s nutností podpory krevního oběhu katecholaminy (Noradrenalin), s kombinací parenterální a enterální výživy.
V rámci mezioborové spolupráce byly převazy s incizemi a nekrektomiemi prováděny chirurgem i urologem. Stav zánětlivých ložisek – široce otevřena přední stěna břišní v hypogastriu, šikmým řezem vlevo protaženo až do skrota, varlata obnažena, půltrubicový drén k ložisku periproktálního abscesu, krytí s peroxidem vodíku v incizích, epicystostomie, která odvádí tmavší moč. Dle hodnocení urologa – lokálně spodina rány povleklá, levé varle volně visící na semenném provazci, pravé varle zčásti ve zbytku pravého hemiskrota. Na základě indikace urologa byla 15. den hospitalizace provedena levostranná orchiektomie.
Následovaly další převazy, s rozšířením incize v levém třísle, nekrektomie, opakované proplachy H2O2 s mechanickým očištěním všech tkání defektu, veškeré defekty byly kryty záložkami s DebriEcaSan gelem. Dle posledního hodnocení urologa – rozsáhlá raná plocha pokryta novými granulacemi, lokální nález zlepšen, doporučena konzultace plastického chirurga stran dalšího postupu.
Pacient přeložen dle spádové oblasti do nemocnice v Třinci na ARO dne 8. 11. 2016. Po 27 dnech hospitalizace je pacient při vědomí, kontaktní, klidný, výzvě vyhoví, komunikuje kýváním hlavy, snaží se o artikulaci, bolesti neguje, svalová síla se díky probíhající rehabilitaci zlepšuje. Tracheostomická kanyla funkční, umělá plicní ventilace v režimu podpory ventilace pozitivním tlakem střídá intermitentně spontánní ventilace, oběhově bez nutnosti podpory vazopresory, antibiotická terapie – pouze Imipenem (obr. 5).
Obr. 5. Aktuální stav rány, nemocnice Třinec – 16. listopadu 2016 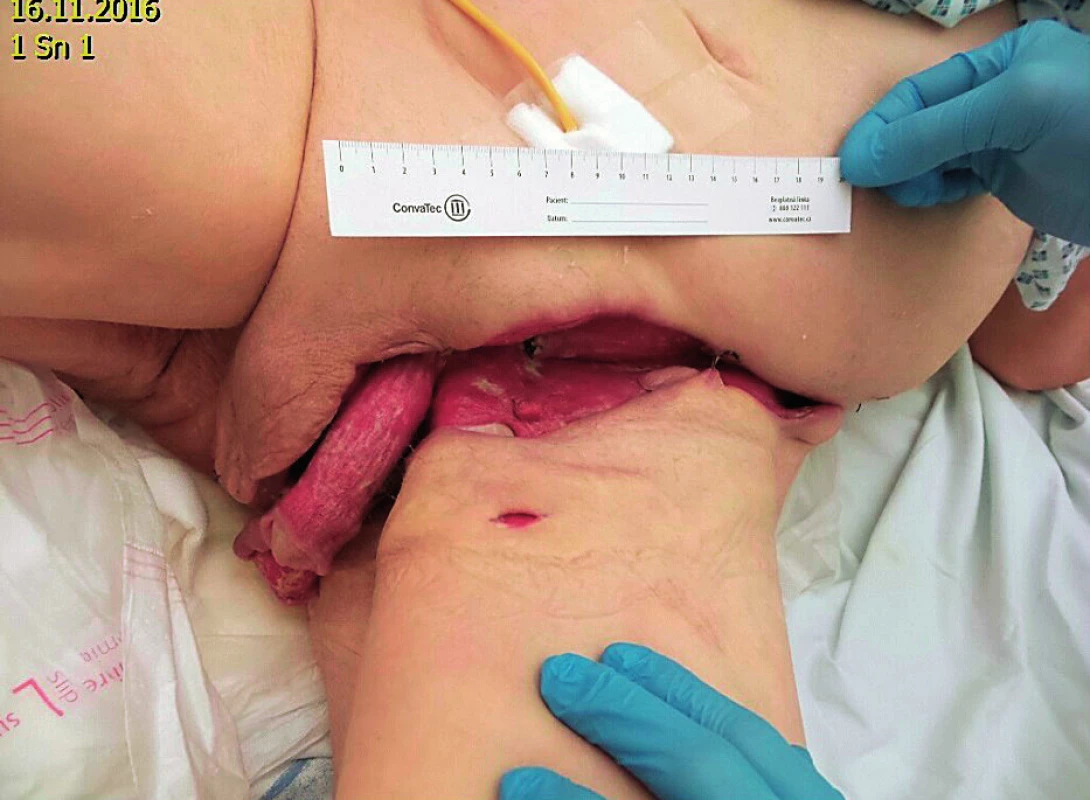
Později byl pacient přeložen z ARO na chirurgické oddělení a následně na oddělení ošetřovatelské péče. Dne 29. 11. 2016 byla provedena sutura okrajů původních excizí – pouze sblížení kůže nad granulacemi s následujícími převazy. Na základě konzultace s plastickým chirurgem byly doporučeny pouze dermoepidermální štěpy na penis. Zbývající rány musí být dohojeny (obr. 6, 7), aby byly štěpy organismem pacienta přijaty – riziko odmítnutí.
Obr. 6. Aktuální stav rány, nemocnice Třinec – 6. ledna 2017 
Obr. 7. Aktuální stav rány, nemocnice Třinec – 6. ledna 2017 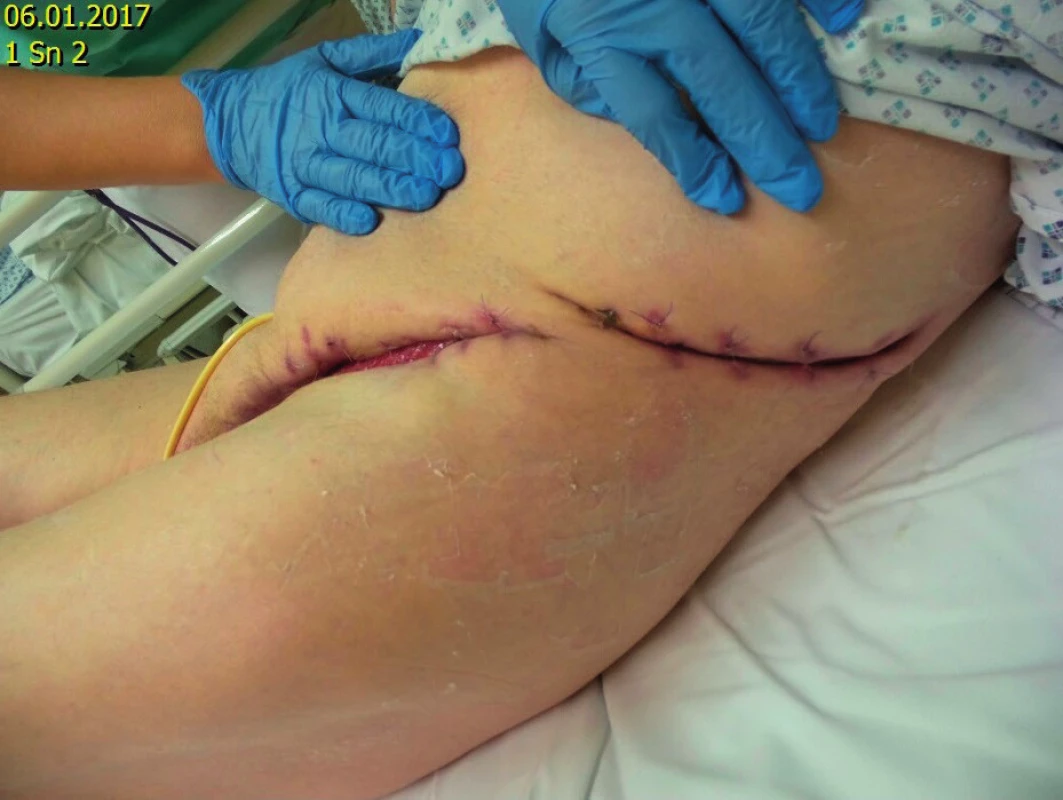
Dle posledních informací z tohoto období zvládal pacient s dopomocí ošetřovatelského personálu přesuny na klozet, chůzi v chodítku a do sprchy. Přijímal poloviční porce stravy – bylo kombinováno s parenterální výživou (Nutriflex Peri). Dle ošetřovatelského personálu se jednalo o velmi trpělivého pacienta.
DISKUZE
Fournierova gangréna představuje život ohrožující nekrotizující infekce postihující povrchové a hluboké vrstvy měkkých tkání a bývá spojena s vysokou morbiditou a mortalitou (3). Postihuje zejména oblast zevního genitálu, perinea a perianální oblasti. Rizikovou skupinu tvoří polymorbidní imunokompromitovaní muži (1, 3, 8). V tomto konkrétním případě se jedná o pacienta bez predispozičních faktorů a trvalé medikace, v osobní anamnéze je zmíněn pouze stav po appendektomii, jiné sledované nemoci neuvádí.
Z literatury je patrné, že infekce se obvykle šíří z oblasti anorekta, urogenitálního traktu či z oblasti kůže zevního genitálu (10). Jedná se o kombinaci aerobních i anaerobních mikroorganismů, výjimečně se také mohou uplatnit patogenní houby a kvasinky (3, 8–10).
Patofyziologicky je nekrotizující fasciitida způsobena invazí mikrobů, jejichž toxiny způsobují trombózu drobných kožních a podkožních cév, následně nekrózu a gangrénu, podkožní emfyzém (přítomnost anaerobů), septický stav až septický šok (3, 8,–10).
V souvislosti s tímto onemocněním je nezbytná hospitalizace nemocného se zajištěním intenzivní péče a komplexní léčby. Terapie spočívá v aplikaci širokospektrých antibiotik, které pokrývají celé spektrum grampozitivních a gramnegativních aerobních i anaerobních bakterií. Zahrnuje také časnou chirurgickou intervenci s odstraněním všech nekrotických a avitálních tkání, zásadní je excize postižené tkáně až do oblasti zdravé tkáně, se zajištěním adekvátní drenáže dolních močových cest (permanentní močový katétr, punkční epicystostomie). V rámci primárního chirurgického ošetření se zvažuje založení odlehčující kolostomie, jedná se zejména o případy, kdy zdrojem infekce je anorektum a Fournierova gangréna postihuje perirektální tkáně. Rané plochy po excizích a debridementu jsou ponechány otevřené při primárním ošetření i po dobu probíhající sepse. V případě progrese onemocnění či sporné vitalitě okolních tkání je indikována second look revize v odstupu 24–48 hodin. Důležitá jsou veškerá opatření vedoucí k hemodynamické stabilizaci pacienta (adekvátní infuzní hydratace s případnou vazopresorickou podporou) a zabránění rozvoje multiorgánové dysfunkce a multiorgánového selhání (3, 8, 10).
Výše uvedená doporučení jsou uplatněna také v rámci předkládané kazuistiky, od časné diagnostiky a laboratorních vyšetření až po časnou parciální nekrektomii, nasazení kombinace širokospektrých antibiotik a pokračování v důsledné chirurgické péči o vzniklé defekty.
Jednou z dalších možností v doplnění komplexní léčby, ať již chirurgické, či farmakologické, je využití hyperbarické oxygenoterapie (HBO), která také v tomto konkrétním případě přispěla ke zlepšení raného hojení. Mezi akutní indikace k HBO patří mimo jiné těžká anaerobní nebo smíšená bakteriální infekce měkkých tkání, fasciitida, myonekróza a plynatá sněť. Hyperbarická oxygenoterapie zlepšuje tkáňovou oxygenaci, zvyšuje množství kyslíku ve tkáních, inhibuje růst a navozuje likvidaci anaerobních bakterií, zlepšuje transport antibiotik přes bakteriální stěnu. Další výhodou je zmírnění systémové toxicity, zmenšení rozsahu nekróz a zlepšení demarkace gangrény. Uvádí se možnost zkrácení hospitalizace, zlepšení raného hojení a zamezení šíření infekce.
Z publikovaných klinických studií je patrné, že průměrná úmrtnost pacientů s těžkou nekrotizující infekcí měkkých tkání s využitím pouze přiměřeného debridementu nekrotických tkání v kombinaci s antibiotickou léčbou je vyšší (46%) než ve srovnání s kombinací chirurgických metod, antibiotické terapie a s využitím HBO (22%). U nekrotizující fasciitidy se doporučuje aplikace HBO zpravidla až po chirurgickém ošetření. Záleží na zkušenostech daného pracoviště a dostupnosti hyperbarického centra. Někteří autoři však poukazují na horší dostupnost této léčebné metody a čas nezbytný k zajištění převozu pacienta, který lze lépe využít k časnějšímu chirurgickému debridementu. V České republice je k dispozici 13 klinických pracovišť provádějících HBO, v Čechách se jedná o 12 zařízení, na Moravě existuje pouze jedno pracoviště (Ostrava), které disponuje léčebnou kapacitou – 10 míst v komoře. V rámci České republiky (13 krajů) tedy existuje šest krajů bez dostupnosti pracoviště HBO (3, 7, 10).
Mimo výše uvedené je v literatuře také často zmiňován systém využívající řízený podtlak, který může velmi příznivě ovlivnit hojení ran (VAC – vacuum-assisted closure). Přínos této léčby spočívá v urychlení hojení ran růstem granulací, odvádí exsudát z rány a tím snižuje riziko bakteriální kontaminace rány, napomáhá mechanickému debridementu, ale v případě výše uvedené kazuistiky nebyla tato léčebná metoda použita (3, 4, 6).
Po stabilizaci celkového stavu pacienta a bezpečném zvládnutí sepse se může přistoupit k sekundárnímu uzavření raných ploch a plastické rekonstrukci (překrytí defektů kožními štěpy) (3, 10). V našem případě je k tomuto kroku přistoupeno až v dalším zdravotnickém zařízení, kde byl dle spádové oblasti pacient následně přeložen.
Z výše uvedeného vyplývá, že život nemocného může zachránit rozsáhlá nekrektomie, kombinace širokospektrých antibiotik a důsledná chirurgická péče o vzniklé defekty.
ZÁVĚR
Časná diagnóza je klíčová ke zlepšení léčebných výsledků a celkové prognózy pacienta. Onemocnění často bývá spojeno s vysokou morbiditou a mortalitou. Přes veškeré doporučené léčebné postupy zůstává stěžejní dobrá mezioborová spolupráce napříč všemi obory – urolog, chirurg, intenzivista, mikrobiolog a v neposlední řadě také nelékařský ošetřovatelský personál.
Konflikt zájmů: žádný.
Mgr. Jana Richtarová
Mezioborová JIP, NsP Havířov
Dělnická 24, 736 01 Havířov
e-mail: jana.richtarova@nsphav.cz
Zdroje
1. Brož L, Kapounková Z, Pafčuga I, Švecová, C. Termický úraz jako příčina Fournierovy gangrény. Postgrad Med 2007; 9(7): 732–734.
2. Cundy TP, Boucaut HAP, Kirby CP. Fournier’s gangrene in a child with congenital genitourinary anomalies. J Pediatr Surg 2012; 47(4): 808–811.
3. Kolombo I, Poršová M, Pabišta R, a kol. Fournierova gangréna v současné urologické praxi. Urol praxi 2011; 12(4): 234–237.
4. Perry TL, Kranker LM, Mobley EE, et al. Outcomes in Fournier’s gangrene using skin and soft tissue sparing flap preservation surgery for wound closure. Wounds 2018; 30(10): 290–299.
5. Plodr M, Čermák P, Ferko A. K problematice klasifikace infekcí měkkých tkání. Rozhl Chir 2006; 85(11): 560–565.
6. Pšenčík L, Hynčica J. Fournierova gangréna a její možné komplikace. Urol praxi 2014; 15(1): 33–35.
7. Ševčík P, a kol. Intenzivní medicína. Praha: Galén 2014; 133–142.
8. Trávníček I, Hora M. Akutní stavy v urologii. Urol praxi 2011; 12(1): 44–49.
9. Veselský Z, Macek P, Rýdel L, a kol. Fournierova gangréna. Rozhl Chir 2002; 81(7): 357–359.
10. Zonča P, Mrázek T, Matušek A, a kol. Septický šok u pacienta s Fournierovou gangrénou s fatálním koncem. Rozhl Chir 2009; 88(7): 398–402.
Štítky
Praktické lékařství pro děti a dorost Praktické lékařství pro dospělé
Článek vyšel v časopisePraktický lékař
Nejčtenější tento týden
2019 Číslo 3- Alergie na antibiotika u žen s infekcemi močových cest − poznatky z průřezové studie z USA
- Není statin jako statin aneb praktický přehled rozdílů jednotlivých molekul
- Horní limit denní dávky vitaminu D: Jaké množství je ještě bezpečné?
- Magnosolv a jeho využití v neurologii
- Metamizol jako analgetikum první volby: kdy, pro koho, jak a proč?
-
Všechny články tohoto čísla
- Screening karcinomu prostaty v České republice
- Posouzení rizika poruch příjmu potravy u dospívajících dívek a žen s diabetes mellitus – hodnotící nástroje
- Profesionální onemocnění hlášená v České republice v roce 2018
- Typické symptómy – jasné ochorenie, na ktoré treba myslieť: primárna hyperparatyreóza
- Fournierova gangréna – příklad mezioborové spolupráce
- Solferino roku 1859, Henri Dunant a Červený kříž
- Kalendářní věk a zdatnostní věk (fitness age)
- Praktický lékař
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Screening karcinomu prostaty v České republice
- Fournierova gangréna – příklad mezioborové spolupráce
- Posouzení rizika poruch příjmu potravy u dospívajících dívek a žen s diabetes mellitus – hodnotící nástroje
- Typické symptómy – jasné ochorenie, na ktoré treba myslieť: primárna hyperparatyreóza
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



