-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
Screening karcinomu prostaty v České republice
Prostate cancer screening in the Czech Republic
Screening je metoda vyhledávání onemocnění v časném stadiu, ve kterém se onemocnění neprojevuje žádnými příznaky. Screening se provádí, pokud je v populaci vysoké riziko daného onemocnění, existuje vhodná diagnostická metoda a je možné včas zachycené onemocnění účinně léčit. Pojem „časný záchyt“ je nejčastěji používán pro oportunistický nebo selektivní screening. Primárním cílem screeningu je snížení mortality na dané onemocnění při udržení stejné kvality života, jako kdyby nebylo onemocnění diagnostikováno, sekundárními cíli jsou záchyt většího množství časnějších a menšího počtu pokročilých stadií a přesné zmapování výskytu daného onemocnění a jeho stadií v určitém regionu. Zásadní význam pro screening karcinomu prostaty mělo zavedení vyšetření prostatického specifického antigenu. V řadě zemí byl zaznamenán obrovský nárůst incidence a pokles záchytu metastatického stadia. Přesto bylo provádění screeningu velmi kontroverzním tématem, zejména pro nejasný vliv na snížení mortality a diagnostiku a léčbu klinicky nevýznamných stadií a s tím spojených vedlejších nežádoucích účinků screeningu. V současné době však bylo jasně prokázáno, že většina studií nebyla provedena metodologicky správně a že teprve při délce sledování 10–15 let dochází u skrínovaných pacientů k významnému snížení mortality na karcinom prostaty srovnatelnému s ostatními onemocněními, pro které je běžně populační screening prováděn.
Ve shodě s publikovanými daty není v současné době ve většině zemí otázkou, zda screening karcinomu prostaty provádět, ale jak ho provádět. Screening, resp. program časného záchytu, by měl v současné probíhat selektivně na základě doporučení odborných společností s přihlédnutím k epidemiologické, zdravotnicko-organizační a ekonomické situaci v dané zemi a individuálnímu zdravotnímu stavu a přání informovaného pacienta.
Hlavní téze onkologické prevence nedávno jasně definovala Česká onkologická společnost ČLS JEP a Ministerstvo zdravotnictví ČR. Česká republika splňuje všechny uvedené odborné požadavky na provádění selektivního screeningu karcinomu prostaty, a to zejména pro určitou definovanou věkovou skupinu mužů a pro muže s předchozím výskytem nádorového onemocnění. Na provádění screeningu těchto populací nyní panuje shoda mezi odbornými společnostmi (Česká urologická společnost a Česká onkologická společnosti ČLS JEP), Ústavem zdravotnických informací a statistiky ČR a Ministerstvem zdravotnictví ČR a dominantními plátci péče v České republice.
Keywords:
mass screening – časný záchyt – karcinom – prostata
Autoři: R. Zachoval 1,2; L. Dušek 2,3; M. Babjuk 4
Působiště autorů: Univerzita Karlova v Praze 3. lékařská fakulta Urologická klinika Thomayerovy nemocnice Přednosta: doc. MUDr. Roman Zachoval, Ph. D. 1; Masarykova univerzita, Brno Lékařská fakulta, Institut biostatistiky a analýz Ředitel: prof. RNDr. Ladislav Dušek, Ph. D. 2; Ústav zdravotnických informací a statistiky ČR, Praha Ředitel: prof. RNDr. Ladislav Dušek, Ph. D. 3; Univerzita Karlova v Praze 2. lékařská fakulta Urologická klinika FN Motol Přednosta: prof. MUDr. Marek Babjuk, CSc. 4
Vyšlo v časopise: Prakt. Lék. 2019; 99(3): 102-109
Kategorie: Přehledy
Souhrn
Screening is an attempt to identify individuals with a certain disease in a broad segment of the population – those for whom there is no reason to suspect the disease. The screening is performed if there is a high risk of a disease within a population, if a proper diagnostic method exists, and if there is the possibility to treat the disease effectively. The term “early detection” is mainly used for the opportunistic or selective screening.
The primary objective of screening is to reduce mortality while keeping the same quality of life as if no disease was diagnosed. Secondary objectives are related to identifying more individuals in less advanced stages of the disease and mapping the incidence of the disease precisely in a respective region.
The implementation of Prostate Specific Antigen examination played a key role for prostate screening. In several countries, a large increase in incidence was seen, as was a decrease in metastatic stage identification. Nevertheless, the screening was still controversial, mainly for the uncertain impact on mortality reduction and for the diagnosis and treatment of clinically non significant stages and related adverse screening side-effects. However, it was recently clearly demonstrated that most of the studies were not performed properly. Now there is a clear evidence that screening reduces mortality in case of 10–15 years of duration and this mortality reduction is the same as in other diseases for which screening is performed.
In accordance with the published literature, it is not a question if prostate screening should be performed, but how it should be performed. Screening, or the early detection program, should be performed selectively based on the recommendation of expert organizations regarding the epidemiological, health, structural and economic situation of a respective country, and regarding the individual health condition and wishes of an informed patient.
Recently, the main thesis of oncological prevention was defined by the Czech Oncological Society and by the Ministry of Health of the Czech Republic. The Czech Republic meets all the above mentioned professional requirements to perform selective prostate screening, particularly for a certain age group of men and for men with a history of other tumour disease with a life expectancy of 10–15 years. There is now an agreement for screening performance for these populations between professional societies (the Czech Urological Society and the Czech Oncological Society, the Institute of Health Information and Statistics of the Czech Republic, the Ministry of Health of the Czech Republic, and the country’s main health care payers..
Klíčová slova:
screening – early detection – cancer – prostate
DEFINICE, METODIKA A CÍLE SCREENINGU
Screening je metoda k vyhledávání onemocnění u „zdravých“ osob – tedy v časném stadiu, kdy se onemocnění neprojevuje žádnými příznaky.
Screening se provádí:
- pokud je v dané populaci (např. v určité věkové skupině) přiměřeně vysoké riziko daného onemocnění
- pokud je k dispozici vhodná diagnostická metoda
- pokud je možné včas zachycené onemocnění účinně léčit
Screeningová metoda musí být:
- relativně levná a nenáročná, protože vyšetřením procházejí tisíce osob
- dostatečně senzitivní (senzitivita = procento osob s daným onemocněním, které metoda zachytí)
- •dostatečně specifická (specificita = procento osob s daným onemocnění, které metoda označí a které onemocnění skutečně mají) (1)
Pojmu screening se v obecném slova smyslu používá pro všechna vyšetření asymptomatických osob. V přesné definici se rozlišují:
- Populační nebo masový screening: jedná o systematické vyšetřování asymptomatických osob s rizikem vzniku daného onemocnění, které bývá obvykle iniciováno státními orgány.
- Selektivní screening: jedná o systematické vyšetřování asymptomatických osob s rizikem vzniku daného onemocnění, jejichž okruh je blíže specifikován (např. užší vymezení věkem, dalšími diagnózami apod.).
- Oportunistický screening: jedná se o individuální vyšetřování asymptomatických osob s rizikem vzniku daného onemocnění, které je iniciováno vyšetřovanou osobou nebo ošetřujícím lékařem.
Často je také používán termín „program časného záchytu“ nebo „časný záchyt“ daného onemocnění. Obecně ho lze použít pro jakýkoliv screening, nejčastěji je používán pro screening selektivní.
Primárním cílem screeningu je snížení mortality na dané onemocnění při udržení minimálně stejné kvality života (vyjádřené v QALY – Quality Adjusted Life Years), jako kdyby nebylo onemocnění diagnostikováno.
Dalšími přínosy screeningu mohou být:
- záchyt většího množství časnějších stadií a menšího množství pokročilých stadií daného onemocnění, což může vést k menší zdravotní i ekonomické zátěži pro individuálního pacienta i společnost
- přesné zmapování výskytu daného onemocnění a jeho stadií v daném regionu a z toho vyplývající doporučení pro specifikaci metodiky screeningu (2)
SCREENING KARCINOMU PROSTATY POMOCÍ PSA
Implementace vyšetření prostatického specifického antigenu (PSA) mělo pro screening, detekci a stanovení prognózy karcinomu prostaty velký význam. Od zahájení rutinního využití PSA byl zaznamenán výrazný nárůst záchytu karcinomu, zejména jeho lokalizovaného stadia (3–7). V řadě vyspělých zemí byl zaznamenán obrovský nárůst incidence a významný pokles záchytu metastatického stadia (8–10). Přes tyto pozitivní výsledky a snadnost odběru PSA je screening karcinomu prostaty stále velmi kontroverzním tématem, screening pomocí jiného markeru než PSA nemá v současné době opodstatnění. Po zahájení screeningu pomocí PSA byla v rizikových populacích mužů v některých zemích po počátečním poklesu mortality a morbidity pozorována jejich stagnace. Tato kinetika v epidemiologických datech, i když publikovaná data měla nízkou úroveň evidence, vedla nedávno Americkou urologickou společnost k přijetí závěru, že populační screening karcinomu prostaty pomocí PSA není v USA v současné době doporučen (9).
Toto doporučení bylo vydáno na základě rozhodnutí United States Preventive Services Task Force (USPSTF) (doporučení stupně D) (10), které bylo založeno na odlišných výsledcích dvou největších studií, které na toto téma proběhly: European Randomized Study of Screening for Prostate Cancer (ERSPC) (3) a Prostate, Lung, Colorectal, and Ovary Cancer Screening Trial (PLCO) (11). Vyhodnocení správnosti tohoto postupu bude možné až s dlouhým časovým odstupem. Nicméně již v roce 2017 došlo na základě dalších poznatků k přehodnocení tohoto doporučení. Ukázalo se totiž, že po ukončení nebo utlumení screeningových programů v různých zemích došlo k nárůstu primozáchytu karcinomu prostaty v pokročilém nebo metastatickém stadiu a byla zaznamenána stagnace nebo dokonce nárůst mortality. V současně je USPSTF doporučováno neprovádět screening ve věkové skupině nad 70 let a screening ve věku 55–69 poskytuje potencionální benefit (doporučení stupně C).
PŘÍNOSY SCREENINGU KARCINOMU PROSTATY POMOCÍ PSA
Mezi jednotlivými zeměmi světa existuje velká variabilita incidence a mortality karcinomu prostaty. Rozdíly v incidenci jsou až 24násobné a rozdíly v mortalitě až 10násobné. Přestože je mortalita karcinomu prostaty relativně nízká, stále na toto onemocnění ročně umírá velké množství mužů. V ekonomicky vyspělých zemích je medián pětiletého přežití od diagnózy 64 %, zatímco v rozvojových zemích je to 41 %. Světový průměr je 58 %, což znamená přibližně 258 000 úmrtí za rok (12).
Redukce mortality
Podle posledních údajů z registru nádorových onemocnění v USA se mortalita karcinomu prostaty snížila během let 1990–2004 o 34 % (13). Oficiálně zveřejněná data ukazují na redukci mortality po zahájení programu screeningu, a to především vzhledem k nárůstu záchytu pacientů s méně pokročilými stadii (14). Analýza vývoje incidence a mortality v poslední dekádě ukazuje na rozdílnou situaci mezi různými zeměmi. Zatímco v zemích, které implementovaly programy prevence (např. USA, Kanada), bylo dosaženo maxima hodnot incidence a dále se zde udržuje fáze plateau nebo dochází i k jejímu poklesu, v jiných zemích incidence stále stoupá. Mortalita v zemích provádějících screening začala klesat, ale v jiných zemích stále neklesá nebo dokonce roste. Tento rozdíl může být způsobem právě prováděním nebo neprováděním screeningu.
Studie PLCO s téměř 77 000 účastníky a sedmiletým sledováním prokázala mortalitu 2/10 000 mužů/1 rok (50 úmrtí) u skrínované populace oproti 1,7/10 000 mužů/1 rok (44 úmrtí) u populace kontrolní (11). Závěry studie konstatovaly, že specifická mortalita u skrínované populace je tak nízká, že neopravňuje k provádění screeningu (LE 1B). Nedávno provedená metaanalýza Cochranovy databáze, založená na vyhodnocení pěti relevantních studií s celkem 341 342 muži, rovněž neprokázala redukci mortality při době sledování 10 let (15). Hodnocené studie však neměly odpovídající počet vyšetřovaných mužů, měly metodické nedostatky a velký podíl kontaminace nesprávně zařazenými muži a především měly dobu trvání kratší než 10 let. Je jistě velice kontroverzní, že k vypracování analýzy byly použity studie s dobou sledování kratší než 10 let při vědomí skutečnosti, že nově diagnostikovaný karcinom prostaty málokdy vede k úmrtí pacienta během prvních 10 let sledování.
Studie ERSPC provedená na 162 000 mužích ve věku 55–69 let naproti tomu prokázala, že při době sledování 11 let poklesla mortalita o 21 %. Signifikantní redukce mortality však byla zjištěna pouze u mužů ve věku 65–69 let. Relativní riziko úmrtí na karcinom prostaty bylo u skrínované populace nižší o 38 % při době sledování 11 let, avšak pouze u populace mužů mladší 70 let (3). Tyto benefity však byly spojeny s významným nárůstem overtreatmentu. Závěry původní studie zjistily, že k prevenci jednoho úmrtí na karcinom prostaty je třeba skrínovat 1410 a léčit 48 mužů, poslední kompletní update této studie při jedenáctiletém sledování tato čísla aktualizoval na potřebu skrínovat 1055 a léčit 37 mužů.
Nedávno zveřejněná data z Goteborgské sekce ERSPC s delším, 14letým sledováním prokázala snížení relativního rizika úmrtí na 50 % a 41% snížení pravděpodobnosti vzniku metastáz u skrínované populace (4). Výsledky Goteborgské sekce při 14letém sledování prokázaly, že k prevenci jednoho úmrtí na karcinom prostaty je třeba skrínovat 293 a léčit 12 mužů, což jsou již čísla porovnatelná s údaji některých současně standardně probíhajících screeningových programů ve světě i České republice.
Redukce záchytu pokročilých stadií onemocnění
Senzitivita a specificita PSA roste s agresivitou karcinomu prostaty, PSA je tedy lepším markerem pro více agresivní než méně agresivní onemocnění. Při provádění screeningu byl pozorován nárůst záchytu lokalizovaných stadií oproti metastatickým a histologicky agresivnějším stadiím o 31 % (4). Důsledkem toho je snížené množství patologických fraktur, skeletových bolestí a potřeby zahájit léčbu onemocnění a také zlepšení kvality života pacientů a jejich rodin. V období před zavedením PSA do klinické praxe bylo pouze 27 % pacientů diagnostikováno v lokalizovaném stadiu, zatímco při provádění screeningu je v lokalizovaném stadiu zachyceno 97–98 % pacientů (3, 11, 16). V období před zavedením PSA do klinické praxe byl karcinom prostaty příčinou úmrtí u 75 % pacientů s tímto onemocněním a průměrná doba přežití byla 41 měsíců (16).
Riziko záchytu metastatického onemocnění bylo u skrínované populace nižší o 30 % ve studii ERSPC a o 49 % u Goteborgské sekce, ve které bylo v tomto stadiu zachyceno 10,6 % kontrolní populace a 2,6 % skrínované populace (4). Matematický model výpočtu redukce záchytu metastatického stadia po zavedení využívání PSA se pokusili vytvořit Etioni et al. Zjistili pokles záchytu ze 77/100 000 mužů v roce 1990 na 37/100 00 v roce 2000, což znamená 80% snížení záchytu pokročilých stadií (17).
V řadě provedených studií bylo zjištěno snížení výskytu biochemické recidivy u pacientů diagnostikovaných pomocí screeningu (18), což vedlo k redukci potřeby aplikovat hormonální terapii, radioterapii a chemoterapii – léčebných modalit, které mají významné riziko výskytu nežádoucích účinků a nemalé ekonomické náklady. Nedávno byla publikována studie porovnávající výskyt záchytu pokročilých stadií karcinomu prostaty a prsu pomocí screeningu a snížení výskytu pokročilých stadií bylo zjištěno pouze u karcinomu prostaty (19).
Zjištění rizika vzniku onemocnění během života muže
Stran vývoje karcinomu prostaty v čase a s tím spojeného vztahu ke screeningu stále nebyly zodpovězeny tři základní otázky: Kdy s časnou detekcí začít? V jakých intervalech provádět vyšetření PSA a digitální rektální vyšetření? V jakém věku screening ukončit?
Bylo prokázáno, že stanovení určité hladiny PSA ve věku 40–45 let je spojeno s vyšším rizikem výskytu karcinomu prostaty v pozdějším věku (20, 21), což zohledňují i doporučení Evropské urologické společnosti (EAU) (úroveň evidence B) (2). Hladina PSA vyšší než 1,0 ng/ml u muže ve věku 45 let je spojena s významně vyšším rizikem úmrtí na karcinom prostaty a s výskytem pokročilejších stadií onemocnění po 25 letech sledování (22).
Střední hodnota PSA u zdravých mužů (u kterých nebyl v období pozdějšího sledování diagnostikován karcinom prostaty) se liší podle věku a charakteristik provedených studií (tab. 1). Bylo prokázáno, že hodnota PSA vyšší než uvedené hodnoty je spojena s vyšším výskytem karcinomu prostaty v budoucnosti (3, 6, 21, 23).
Tab. 1. Střední hodnota PSA u zdravých mužů 
V rámci studie Vasterbotten Intervention Project (24) bylo zjištěno, že u mužů s počáteční hodnotou PSA menší než 1,0 ng/ml byl karcinom prostaty později diagnostikován u 3,9 %. Oproti této skupině mají muži s hodnotou 1–2 ng/ml riziko diagnózy o 9,1 % vyšší, muži s hodnotou 2–3 ng/ml o 23,3 % vyšší a muži s hodnotou 3–4 ng/ml o 43,9 % vyšší. Na druhou stranu data získaná ze studie Malmo Preventive Project (21) naznačila, že screening by mohl být implementován i u mužů s počáteční hodnotou PSA nižší, než je střední hodnota pro danou věkovou skupinu zdravé populace, protože 28 % mužů s metastatickým onemocněním mělo v průběhu sledování hodnoty PSA pod touto hodnotou.
I u mužů starších 65 let má PSA význam v predikci rizika záchytu karcinomu prostaty, vývoji metastatického stadia a úmrtí na toto onemocnění při sledování do věku 85 let. Muži v této věkové skupině s hodnotou PSA vyšší než 2 ng/ml mají 26krát vyšší riziko úmrtí na karcinom prostaty než muži s hodnotou nižší (25, 26).
Bazální hodnota PSA získaná ve věku 45–59 let může pomoci při určení intervalu, ve kterém je nutné dále muže sledovat. Na základě výsledků Rotterdamské sekce ERSPC je doporučeno provádět další vyšetření po 2–4 letech u mužů s PSA vyšším než 1,0 ng/ml a po 8 letech u mužů s PSA nižším než 1,0 ng/ ml. V této studii bylo sledováno 1703 mužů ve věku 55–65 let s PSA nižším než 1,0 ng/ml a při intervalu 8 let sledování bylo zjištěno pouze osm (0,47 %) nových případů karcinomu prostaty (27). Interval sledování se v různých centrech ERSPC lišil, nejčastěji byl použit interval 4 let. V Götteborgské sekci byl použit interval 2 let, který vedl ke snížení rizika úmrtí na karcinom prostaty o 44 % a snížení rizika výskytu pokročilého onemocnění u 43 % mužů. Současně však byl zjištěn zvýšený výskyt záchytu nízkorizikového karcinomu prostaty, a tím i zvýšený overtreatment. Doposud proto přesný interval sledování nebyl definován a je doporučeno sledování provádět individuálně podle přítomnosti komorbidit a life expectancy konkrétního muže (3).
NEDOSTATKY V METODICE PROBĚHLÝCH STUDIÍ
Doba sledování
V současné době je považován za relevantní názor, že přirozený průběh onemocnění karcinomem prostaty je na populační úrovni možné ovlivnit teprve po 11,5 letech průběhu screeningu (33). Z tohoto pohledu je velkým paradoxem prezentování výsledků studie PLCO s dobou sledování kratší než 10 let, a to přesto že AUA nedoporučuje provádět vyšetření PSA u mužů s life expectancy kratší než 10 let. Je však třeba vzít v úvahu skutečnost, že design všech velkých studií byl vytvořen před více než 20 lety, kdy znalosti o přirozeném průběhu onemocnění a dalších aspektech karcinomu prostaty tvořily pouze zlomek znalostí současných.
Vzhledem k tomu, že průměrný věk mužů ve vyspělých zemích je vyšší než 70 let a do screeningových programů jsou zařazováni muži starší 50 let, jeví se jako ideální doba sledování při provádění screeningových projektů minimálně 14 let.
Sběr onkologických data a jejich hodnocení, kontaminace studií
Ve studii PLCO bylo diagnostikováno více mužů s méně lokálně pokročilým a méně agresivním karcinomem prostaty než do studie ERSPC (3, 11). Mortalita u těchto stadií je přitom významně nižší než u stadií pokročilejších a je známo, že muži s takovými charakteristikami nádoru ze screeningových programů profitují nejméně. Důvodem tohoto složení zkoumané populace byl preselekční a selekční bias – téměř polovina účastníků měla již před zařazením alespoň dvakrát odebráno PSA a muži se zjištěným karcinomem prostaty na základě těchto předchozích odběrů nebyli do studie vůbec zařazeni.
Ve většině studií je akceptována kontaminace těmito muži maximálně do výše 20 %. Ve studii PLCO bylo však kontaminována téměř polovina pacientů. Z epidemiologického hlediska v ní tedy ve skutečnosti byly hodnoceny dva druhy screeningu: více a méně intenzivní a nikoliv dvě populace tak, jak bylo designováno – jedna skrínovaná a druhá bez screeningu (11).
Statistická významnost studií
Studie PLCO byla statisticky navržena pro vyhodnocení 37 000 mužů v každém rameni, ale po 10 letech sledování byla dostupná data jen u 67 % populace. V průběhu studie byla rovněž změněna její metodika, zejména spodní hranice věku pro náběr mužů. Tyto dvě skutečnosti snižují podle statistiků statistickou významnost studie o 50 % (34).
RIZIKA SCREENINGU KARCINOMU PROSTATY POMOCÍ PSA
Diagnostika klinicky nevýznamného stadia onemocnění (overdiagnóza)
Řada odborníků uvádí, že screening pomocí PSA vede k výraznému nárůstu overdiagnózy a následně i overtreatmentu se všemi svými důsledky na kvalitu života (7, 28). Dříve, v období digitálního rektálního vyšetření, byli k operační léčbě indikováni především pacienti s lokálně pokročilým stadiem onemocnění. Po implementaci PSA byli naopak k radikální léčbě indikováni všichni pacienti s karcinomem prostaty, což vedlo k výraznému nárůstu overdiagnózy a overtreatmentu. V současné době je velké množství mužů s karcinomem prostaty diagnostikovaných pomocí PSA indikováno k aktivní surveillance.
Studie, které ve svých závěrech zveřejnily nárůst overdiagnózy, často hodnotily sledovanou populaci mužů jako celek, nikoliv rozdělenou podle věku (29). Téměř polovina diagnóz nízkorizikového karcinomu prostaty byla zjištěna u mužů starších 70 let, u kterých je indikace k provádění screeningu velmi sporná. Pokud by k této praxi nedošlo, bylo by riziko overtreatmentu sníženo na polovinu. Dalším opatřením, které by riziko overtreatmentu snížilo, by byla například redukce mužské skrínované populace na muže starší 60 let s PSA vyšším než 1,0 ng/ml.
Vedlejší účinky screeningu a léčby karcinomu prostaty
Nedávno publikované studie vyhodnotily výskyt středně závažných a závažných komplikací biopsie prostaty: závažnější komplikace ve smyslu hemospermie se vyskytují ve 27 %, bolesti v 75 %, hematurie v 6 %, horečky v 6 % a rizika hospitalizace 0,5–1,3 % (30, 31). Mortalita radikální prostatektomie se pohybuje kolem 0,5 % a riziko závažné inkontinence a erektilní dysfunkce je 11% a 43%. Vedlejší účinky operační léčby a radioterapie jsou v dlouhodobém měřítku podobné (32).
DOPORUČENÍ EAU PRO PROVÁDĚNÍ SCREENINGU KARCINOMU PROSTATY POMOCÍ PSA
- Muž testovaný na PSA musí být seznámen s potencionálními riziky a benefity vyšetření (LE 3, GR B).
- Program časného záchytu by měl být nabídnut dobře informovaným mužům v dobrém biologickém stavu s life expectancy minimálně 10–15 let (LE 3, GR B).
- Vyšetření PSA by mělo být nabídnuto mužům se zvýšeným rizikem karcinomu prostaty:
- muži starší 50 let
- muži starší 45 let s rodinnou anamnézou karcinomu prostaty
- muži s PSA vyšším než 1,0 ng/ml ve věku 40 let
- muži s PSA vyšším než 2,0 ng/ml ve věku 60 let (LE 2b, GR A)
- Rizikovým mužům (podle počátečního PSA) by mělo být nabídnuto sledování po 2 letech:
- muži s PSA vyšším než 1,0 ng/ml ve věku 40 let
- muži s PSA vyšším než 2,0 ng/ml ve věku 60 let
U pacientů bez vyššího rizika by mělo být nabídnuto sledování po 8 letech (LE 3, GR C).
- Program časného záchytu by měl být ukončen na základě biologického stavu a life expectancy kratší než 15 let (LE 3, GR A) (2).
METODIKA A VÝSLEDKY SCREENINGOVÝCH PROGRAMŮ NÁDOROVÝCH ONEMOCNĚNÍ V ČESKÉ REPUBLICE
Zhoubná nádorová onemocnění prsu, tlustého střeva a konečníku a děložního hrdla představují v České republice závažný zdravotní problém. V České republice byly úspěšně celoplošně implementovány screeningové programy pro všechny tři výše uvedené diagnózy. Programy probíhají pod dohledem odborných komisí a sdružení a disponují akreditovanými screeningovými pracovišti, která podléhají pravidelnému monitoringu kvality. Od začátku roku 2014 došlo k posílení a zajištění větší efektivity programů zavedením adresného zvaní cílové populace ke screeningu, kam jsou zvány osoby, které se dlouhodobě neúčastní, a programy se tak změnily v populační. Údaje o metodice a informacích o screeningu přináší tabulka 2.
Tab. 2. Metodika a informace o screeningových programech v České republice 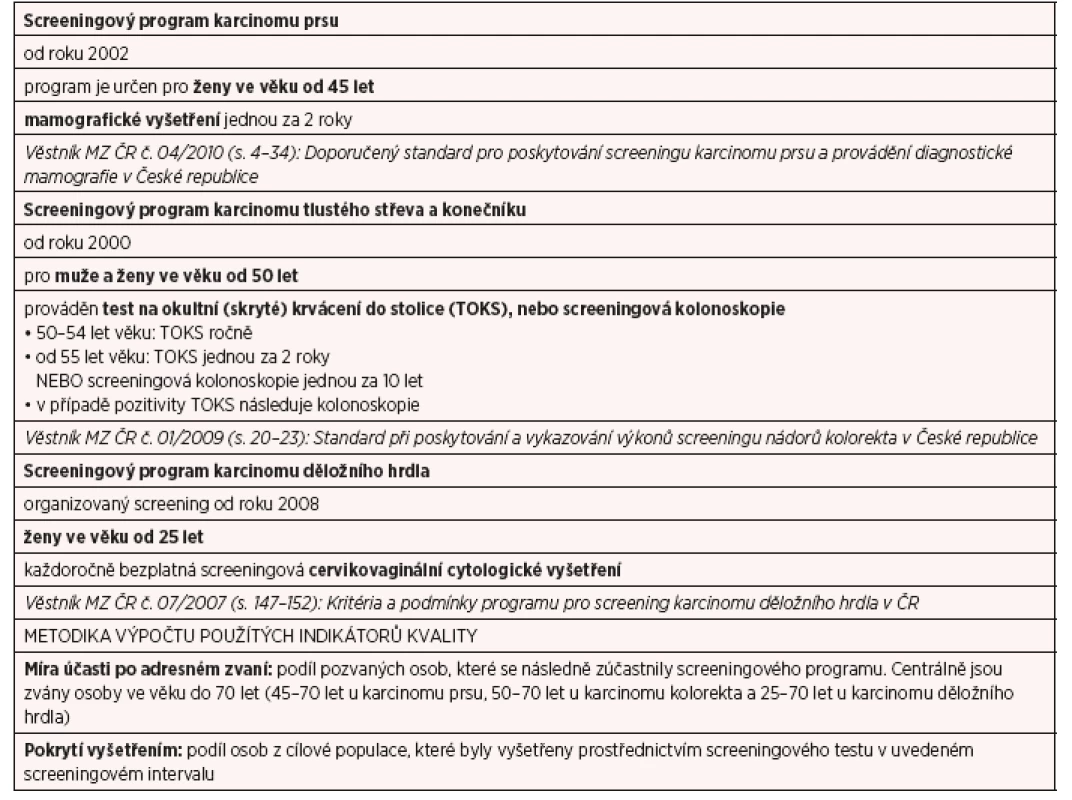
VÝSLEDKY
Během pilotního projektu adresného zvaní ke screeningu bylo od ledna 2014 do června 2015 zdravotními pojišťovnami rozesláno přes 3,5 milionu pozvánek, do jednotlivých programů screeningu karcinomu prsu, kolorekta a děložního hrdla bylo zasláno v tomto období zhruba 1 milion, 2,7 milionu a 1,1 milionu pozvánek. Na první pozvánku ke screeningu prsu (587 tisíc žen), kolorekta (1,7 milionu osob) a děložního hrdla (665 tisíc žen) zareagovalo 19,7 %, 19,5 % a 13,5 %. Po adresném zvaní došlo k navýšení pokrytí screeningovými programy (pokrytí u mamografického z 58,2 % v roce 2014 na 61,5 % v roce 2015, u kolorektálního z 26,9 % na 33,1 % a u cervikálního screeningu z 55,8 % na 56,3 %). Na základě údajů z Národních registrů screeningu vyplývá, že onemocnění jsou opravdu detekována v raných stadiích. U screeningu karcinomu prsu v 72 % v prvním stadiu (96 % stadium I nebo II), kolorekta 44 % (65 % stadium I nebo II) a u děložního hrdla sledujeme 4 % abnormálních výsledků. Při hodnocení hrubé mortality sledujeme v období 2004–2014 pokles o 18 % u karcinomu prsu, o 24 % u karcinomu kolorekta a o 15 % u karcinomu děložního hrdla.
Populační údaje ČR svědčí o viditelném dopadu časného záchytu na zátěž české populace těmito onemocněními. V rámci pilotního projektu adresného zvaní byla ověřena funkčnost navrženého systému adresného zvaní a jeho monitoringu, pojišťovny v rámci udržitelnosti projektu budou pokračovat v rozesílání adresných pozvánek. V České republice byl připraven akční plán pro rozvoj programů zdravotního screeningu, který bude realizován prostřednictvím série projektů řešených Ústavem zdravotnických informací a statistiky ČR ve spolupráci s ministerstvem zdravotnictví. Tyto projekty směřují k efektivnímu zavádění vědecky podložených programů časného záchytu a vytvoří národní koordinační centrum programů časného záchytu onemocnění, zázemí pro tým odborníků, který by strategicky plánoval a realizoval pilotní testování nových programů a dohlížel na jejich praktickou realizaci (36–39).
SOUČASNÝ POHLED NA VYUŽITÍ SCREENINGOVÝCH PROGRAMŮ KARCINOMU PROSTATY V ČESKÉ REPUBLICE
Česká republika splňuje všechny výše uvedené odborné požadavky na provádění selektivního screeningu karcinomu prostaty, a to zejména pro určitou úžeji definovanou věkovou skupinu mužů a pro muže s předchozím výskytem nádorového onemocnění. Demografické údaje o vysokém nárůstu incidence onemocnění a neklesající mortalitě zobrazuje graf 1 (40). Na provádění screeningu u těchto populací nyní panuje shoda mezi odbornými společnostmi (Česká urologická společnost a Česká onkologická společnosti ČLS JEP), Ústavem zdravotnických informací a statistiky ČR a Ministerstvem zdravotnictví ČR a dominantními plátci péče v České republice.
Graf 1. Vývoj incidence a mortality na karcinom prostaty 
Screeningový program pro určitou věkovou skupinu mužů podporovala v minulých letech určitým způsobem autonomně Oborová zdravotní pojišťovna a od roku 2016 rovněž Všeobecná zdravotní pojišťovna při spolupráci s Českou urologickou společností. Pro tento projekt byla vytvořena funkční síť několika desítek referenčních urologických ambulantních zařízení a v minulých 2 letech byla ověřena funkčnost celého systému, zejména technického a webového zázemí. Tento projekt začal v loňském roce produkovat první zajímavé výsledky a měl by pokračovat i v dalších letech. Nyní bude záležet především na dalších jednáních ČUS ČLS JEP a VZP ohledně pokračování projektu a vylepšení některých nedostatků (především nedostatečná medializace projektu ze strany VZP a krátká doba náboru umožňující zařazování mužů do projektu v daném roce), aby byl tento projekt skutečně dlouhodobě udržitelný, a tím i smysluplný.
Česká urologická společnost a Česká onkologická společnost ve spolupráci s ÚZIS ČR a Ministerstvem zdravotnictví ČR zahájila v roce 2018 realizaci programu časného záchytu karcinomu prostaty u mužů s předchozím nádorovým onemocněním. U této skupiny mužské populace je dle dat prezentovaných ÚZIS ČR pravděpodobnost výskytu karcinomu prostaty několikanásobně vyšší než u zbývající části populace a screening má tedy své jasné zdravotnické i ekonomické odůvodnění. Smyslem projektu je skutečnost, že u pacienta s dobrou prognózou předchozího nádorového onemocnění by měl být karcinom prostaty zachycen v časném stadiu. V současné době probíhá přípravná a administrativní fáze projektu, jeho reálné zahájení je očekáváno již v prvním pololetí roku 2019.
ZÁVĚR
Ve shodě s publikovanými daty není v současné době ve většině zemí otázkou, zda screening karcinomu prostaty provádět, ale jak ho provádět. Většina odborníků se nyní shoduje v tom, že již není vhodné provádět populační screening pomocí každoročního odběru PSA u všech mužů starších 50 let. Screening, resp. program časného záchytu, by měl v současné probíhat selektivně na základě doporučení odborných společností s přihlédnutím k epidemiologické, zdravotnicko-organizační a ekonomické situaci v dané zemi a individuálnímu zdravotnímu stavu a přání informovaného pacienta.
Česká republika splňuje všechny výše uvedené odborné požadavky na provádění selektivního screeningu karcinomu prostaty, a to zejména pro určitou úžeji definovanou věkovou skupinu mužů a pro muže s předchozím výskytem nádorového onemocnění. Na provádění screeningu těchto populací nyní panuje shoda mezi odbornými společnostmi (Česká urologická společnost a Česká onkologická společnosti ČLS JEP), Ústavem zdravotnických informací a statistiky ČR a Ministerstvem zdravotnictví ČR a dominantními plátci péče v České republice.
Práce byla vytvořena s podporou projektu MPSV a ÚZIS CZ.03.2.63/0.0/0.0/15_039/0008167.
Konflikt zájmů: žádný.
doc. MUDr. Roman Zachoval, Ph.D.
Urologická klinika 3. LF UK a Thomayerovy nemocnice
Vídeňská 800, 140 59 Praha 4
e-mail: roman.zachoval@ftn.cz
Zdroje
1. Liga proti rakovině Brno. Co je to skríning [online]. Dostupné z: http://www.onko.cz/lekar-co-je-to-skrining-screening/ [cit. 2019-03-19].
2. European Association of Urology. Guidelines [online]. Dostupné z: http://uroweb.org/guideline/prostate-cancer/ [cit. 2019-03-19].
3. Schroder FH, Hugosson J, Roobol MJ, et al. Screening and prostate-cancer mortality in a randomized European study. N Engl J Med 2009; 360 : 1320–1328.
4. Hugosson J, Carlsson S, Aus G, et al. Mortality results from the Goteborg randomised population-based prostate-cancer screening trial. Lancet Oncol 2010; 11 : 725–732.
5. Schroder FH, Hugosson J, Roobol MJ, et al. Prostate-cancer mortality at 11 years of follow-up. N Engl J Med 2012; 366 : 981–990.
6. Jacobsen SJ, Katusic SK, Bergstrahl EJ, et al. Incidence of prostate cancer diagnosis in the eras before and after serum prostate-specific antigen testing. JAMA 1995; 274 : 1445–1449.
7. Kim EH, Andriole GL. Prostate-specific antigen-based screening: controversy and guidelines. BMC Med 2015; 13 : 61.
8. Stanford JL, Stephenson RA, Coyle LM, et al. Prostate cancer trends 1973–1995, SEER Program, National Cancer Institute. NIH Pub. No. 99–4543. Bethesda, MD, 1999.
9. Carter HB, Albertsen PC, Barry MJ, et al. Early detection of prostate cancer: AUA Guideline. J Urol 2013; 190 : 419–426.
10. Moyer VA. Preventive Services Task Force. Screening for prostate cancer: U.S. Preventive Services Task Force recommendation statement. Ann Intern Med 2012; 157 : 120–134.
11. Andriole GL, Crawford ED, Grubb RL, et al. Mortality results from a randomized prostate-cancer screening trial. N Engl J Med 2009; 360 : 1797.
12. Center MM, Jemal A, Lortet-Tieulent J, et al. International variation in prostate cancer incidence and mortality rates. Eur Urol 2012; 61 : 1079–1092.
13. Lima CA, Silva AM, Kuwano AY, et al. Trends in prostate cancer incidence and mortality in a mid-sized Northeastern Brazilian city. Ver Assoc Med Bras 2013; 59 : 15–20.
14. National Cancer Institute. List of cancer registries [online]. Dostupné z: https://seer.cancer.gov/registries/list.html [cit. 2019-03-19].
15. Ilic D, Neuberger MM, Djulbegovic M, Dahm P. Screening for prostate cancer. Cochrane Database Syst Rev 2013; 1: CD004720.
16. Shteynshlyuger A, Andriole GL. Prostate cancer: to screen or not to screen? Urol Clin North Am 2010; 37 : 1–9.
17. Etzioni R, Gulati R, Falcon S, Penson DF. Impact of PSA screening on the incidence of advanced stage prostate cancer in the United States: a surveillance modeling approach. Med Decis Making 2008; 28 : 323–331.
18. Crawford ED, Abrahamsson PA. PSA-based screening for prostate cancer: how does it compare with other cancer screening tests? Eur Urol 2008; 54 : 262–273.
19. Welsh HG, Gorski DH, Albertsen PC. Trends in metatatic breast and prostate cancer – lessons in cancer dynamics. N Engl J Med 2015; 373 : 1685–1687.
20. Lilja H, Cronin AM, Dahlin A, et al. Prediction of significant prostate cancer diagnosed 20 to 30 years later with a single measure of prostate-specific antigen at or before age 50. Cancer 2011; 117 : 1210–1219.
21. Vickers AJ, Ulmert D, Sjoberg DD, et al. Strategy for detection of prostate cancer based on relation between prostate specific antigen at age 40–55 and long term risk of metastasis: case-control study. BMJ 2013; 346: f2023.
22. Pena SD, di Pietro G, Fuchshuber-Moraes M, et al. The genomic ancestry o individuals from different geographic regions of Brazil is more uniform than expected. PLoS One 2011; 6: e17063.
23. Heidenreich A, Abrahmsson PA, Artibani W, et al. Early detection of prostate cancer: European Association of Urology recommendation. Eur Urol 2013; 64 : 347–354.
24. Holmström B, Johansson M, Bergh A, et al. Prostate specific antigen for early detection of prostate cancer: longitudinal study. BMJ 2009; 339: b3537.
25. Vickers AJ, Cronin AM, Björk T, et al. Prostate specific antigen concentration at age 60 and death or metastasis from prostate cancer: case-control study. BMJ 2010; 341: c4521.
26. Carlsson S, Assel M, Sjöberg D, et al. Influence of prostate specific antigen levels at age 60 on benefits and harms of prostate cancer screening: population based cohort study. BMJ 2014; 348: g2206.
27. Aus G, Bergdahl S, Lodding P, et al. Prostate cancer screening decreases the absolute risk of being diagnosed with advanced prostate cancer – results from a prospective, population-based randomized controlled trial. Eur Urol 2007; 51 : 659–664.
28. Hayes JH, Barry MJ. Screening for prostate cancer with the prostate-specific antigen test: a review of current evidence. JAMA 2014; 311 : 1143–1149.
29. Draisma G, Etzioni R, Tsodikov A, et al. Lead time and overdiagnosis in prostate-specific antigen screening: importance of methods and context. J Natl Cancer Inst 2009; 101 : 374–383.
30. Rosario DJ, Lane JA, Metcalfe C, et al. Short term outcomes of prostate biopsy in men tested for cancer by prostate specific antigen: prospective evaluation within Protect study. BMJ 2012; 344: d7894.
31. Chou R, Croswell JM, Dana T, et al. Screening for prostate cancer: a review of the evidence for the U.S. Preventive Task Force. Ann Intern Med 2011; 155 : 762–771.
32. Wilt TJ, Brawer MK, Jones KM, et al. Radical prostatectomy versus observation for localized prostate cancer. N Engl J Med 2012; 367 : 203–213.
33. Vickers AJ, Sjöberg DD, Ulmert D, et al. Empirical estimates of prostate cancer overdiagnosis by age and prostate-specific antigen. BMC Med 2014; 12 : 26.
34. Gulati R, Tsodikov A, Wever EM, et al. The impact of PLCO control arm contamination on perceived PSA screening efficacy. Cancer Causes Control 2012; 23 : 827–835.
35. Institut biostatistiky a analýz Masarykovy univerzity. Mamografický screening [online]. Dostupné z: www.mamo.cz [cit. 2019-03-19].
36. Institut biostatistiky a analýz Masarykovy univerzity. Screening kolorektálního karcinomu [online]. Dostupné z: www.kolorektum.cz [cit. 2019-03-19].
37. Institut biostatistiky a analýz Masarykovy univerzity. Cervikální screening [online]. Dostupné z: www.cervix.cz [cit. 2019-03-19].
38. Ústav zdravotnických informací a statistiky České republiky. Regionální zpravodajství Národního zdravotnického informačního systému [online]. Dostupné z: http://reporting.uzis.cz/ [cit. 2019-03-19].
39. Ústav zdravotnických informací a statistiky České republiky. Národní onkologický registr (NOR) [online]. Dostupné z: https://www.uzis.cz/registry-nzis/nor [cit. 2019-03-19].
Štítky
Praktické lékařství pro děti a dorost Praktické lékařství pro dospělé
Článek vyšel v časopisePraktický lékař
Nejčtenější tento týden
2019 Číslo 3- Alergie na antibiotika u žen s infekcemi močových cest − poznatky z průřezové studie z USA
- Není statin jako statin aneb praktický přehled rozdílů jednotlivých molekul
- Horní limit denní dávky vitaminu D: Jaké množství je ještě bezpečné?
- Metamizol jako analgetikum první volby: kdy, pro koho, jak a proč?
- Magnosolv a jeho využití v neurologii
-
Všechny články tohoto čísla
- Screening karcinomu prostaty v České republice
- Posouzení rizika poruch příjmu potravy u dospívajících dívek a žen s diabetes mellitus – hodnotící nástroje
- Profesionální onemocnění hlášená v České republice v roce 2018
- Typické symptómy – jasné ochorenie, na ktoré treba myslieť: primárna hyperparatyreóza
- Fournierova gangréna – příklad mezioborové spolupráce
- Solferino roku 1859, Henri Dunant a Červený kříž
- Kalendářní věk a zdatnostní věk (fitness age)
- Praktický lékař
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Screening karcinomu prostaty v České republice
- Fournierova gangréna – příklad mezioborové spolupráce
- Posouzení rizika poruch příjmu potravy u dospívajících dívek a žen s diabetes mellitus – hodnotící nástroje
- Typické symptómy – jasné ochorenie, na ktoré treba myslieť: primárna hyperparatyreóza
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



