-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
Přehled profesionálních onemocnění z vibrací hlášených v Královéhradeckém kraji v letech 1997–2006 a úloha závodní preventivní péče
A Review of Professional Diseases from Vibrations Reported in the Hradec Králové Region in 1997–2006 and the Role of the Occupational Health Care
2835 cases of hand-arm vibration syndrome were reported in the Czech Republic in 1997–2006. They formed 42% of diseases caused by physical agents. The sample of 134 persons is presented in which overall 135 professional diseases of upper extremities caused by vibrations were reported by the Clinic of Occupational Diseases of the Faculty Hospital in Hradec Králové in 1997–2006. The sample is divided into 3 groups: 1. vascular diseases, 2. diseases of peripheral nerves, 3. diseases of bones and joints. Diseases of peripheral nerves (96/135), i. e. the carpal tunnel syndrome (83%), the cubital tunnel syndrome (12%) and the combination of a carpal and cubital tunnel (5%), form the most important group. The diseases are predominantly present in males. The most frequently affected professions are: grinders, foundry workers, forrest workers and locksmiths. Maximum of occupational diseases were reported in relation to the exposure until 5 (resp. 10) years and then over 25 (resp. 30) years. Adequate occupational health care based on a recommended content of health examinations enables only the objective assessment of affections of hands vessels. The standard objective method for assessing the most frequent affections of peripheral nerves is not available (electromyography).
Key words:
professional hand-arm vibration syndrome, occupational disease, vibration, Raynaud’ syndrome, carpal tunnel syndrome, cubital tunnel syndrome, prevention of hand-arm vibration syndrome
Autoři: J. Bubeníčková
Působiště autorů: Klinika nemocí z povolání, Fakultní nemocnice Hradec Králové přednosta kliniky Doc. MUDr. Jiří Chaloupka, CSc.
Vyšlo v časopise: Pracov. Lék., 60, 2008, No. 3, s. 99-105.
Kategorie: Původní práce
Souhrn
Profesionální onemocnění způsobená účinky nadlimitních vibrací přenášených na horní končetiny byla v České republice hlášena v letech 1997-2006 ve 2835 případech, a tvořila tak 42 % onemocnění z fyzikálních příčin. Autorka prezentuje soubor 134 osob, kterým bylo Klinikou nemocí z povolání Fakultní nemocnice v Hradci Králové hlášeno v letech 1997–2006 celkem 135 profesionálních onemocnění horních končetin z vibrací. Tento soubor je dále rozdělen na 3 skupiny: 1. onemocnění cév; 2. onemocnění periferních nervů; 3. onemocnění kostí a kloubů. Nejvýznamnější skupinu tvoří onemocnění periferních nervů (96/135), a to syndrom karpálního tunelu (83 %), syndrom kubitálního tunelu (12 %) a kombinace syndromu karpálního a kubitálního tunelu (5 %). Až na výjimky se jedná o onemocnění mužů. Nejčastěji zastoupenými profesemi jsou: brusiči, slévárenští dělníci, lesní dělníci a zámečníci. Maximum profesionálních onemocnění bylo hlášeno při expozici do 5 (respektive 10) let a dále nad 25 (respektive 30) let. Adekvátně prováděná závodní preventivní péče umožňuje na podkladě stanovené náplně zdravotních prohlídek posoudit objektivně pouze případné postižení cév rukou. Pro nejčastější postižení periferních nervů dosud chybí standardně zařazená objektivní metoda (elektromyografie).
Klíčová slova:
profesionální onemocnění z vibrací, nemoc z povolání, vibrace, Raynaudův syndrom, syndrom karpálního tunelu, syndrom kubitálního tunelu, prevence onemocnění z vibracíÚvod
Nadlimitní vibrace přenášené na ruce mohou vést ke vzniku řady profesionálních onemocnění.
Podle seznamu nemocí z povolání, který je přílohou k nařízení vlády č. 290/1995 Sb., jsou tato onemocnění zařazena do kapitoly II – nemoci z povolání způsobené fyzikálními faktory – pod položky 6 (nemoci cév rukou), 7 (nemoci periferních nervů horních končetin) a 8 (nemoci kostí a kloubů rukou nebo zápěstí nebo loktů) [12].
Společně s onemocněními horních končetin z jednostranné, nadměrné a dlouhodobé zátěže (JNDZ) zaujímají v České republice v posledních 10 letech průměrně 90,7 % hlášených profesionálních onemocnění z fyzikálních příčin. V letech 1997–2006 bylo hlášeno celkem 6 757 profesionálních onemocnění z fyzikálních příčin, z toho 2835 onemocnění z vibrací (42,0 %) a 3290 onemocnění z JNDZ (48,7 %).
Metodika
Sledovaný soubor tvoří 134 osob, jimž bylo v letech 1997–2006 hlášeno Klinikou nemocí z povolání Fakultní nemocnice v Hradci Králové 135 profesionálních onemocnění z vibrací. Tento soubor je dále rozčleněn na 3 skupiny podle položky hlášeného profesionálního onemocnění: 1. onemocnění cév, 2. onemocnění periferních nervů (dále ještě rozděleno na syndrom karpálního tunelu a syndrom kubitálního tunelu) a 3. onemocnění kostí a kloubů.
Ve všech skupinách je sledováno věkové složení, zastoupení nemocných podle pohlaví, přehled vykonávaných profesí, délka expozice, současná přítomnost dalšího profesionálního či neprofesionálního onemocnění horních končetin a pracovní uplatnění po ohlášení nemoci z povolání (NzP). Ve skupině onemocnění cév je navíc sledováno kuřáctví před hlášením NzP a po něm, ve skupině onemocnění nervů pak zastoupení pacientů s chirurgickou léčbou.
K hodnocení jednotlivých parametrů byly využity standardní statistické metody.
Výsledky
Z celkového počtu 135 hlášených profesionálních onemocnění se jedná o 117 NzP a 18 ohrožení NzP.
V jednom případě byly hlášeny dvě různé diagnózy jako jedna NzP (rizartróza palce levé ruky a artróza radiokarpálních (RC) kloubů bilaterálně).
U jednoho pacienta byly v rozhodném období hlášeny dvě NzP, a to syndrom karpálního tunelu vpravo (r. 2002) a Raynaudův syndrom (r. 2003).
Největšího významu co do počtu hlášených profesionálních onemocnění z vibrací dosahuje poškození periferních nervů horních končetin. V našem souboru jde o 96 profesionálních onemocnění (71,1 %). Raynaudův syndrom tvoří s 32 onemocněními 23,7 % a onemocnění kostí a kloubů hlášené v 7 případech zbývajících 5,2 %. Z celkového počtu 135 pacientů bylo zastoupeno pouze 9 žen.
Přehled profesionálních onemocnění z vibrací podle kapitoly a položky seznamu NzP je uvedeno v tabulce 1.
Tab. 1. Přehled hlášených profesionálních onemocnění z vibrací podle položek seznamu NzP 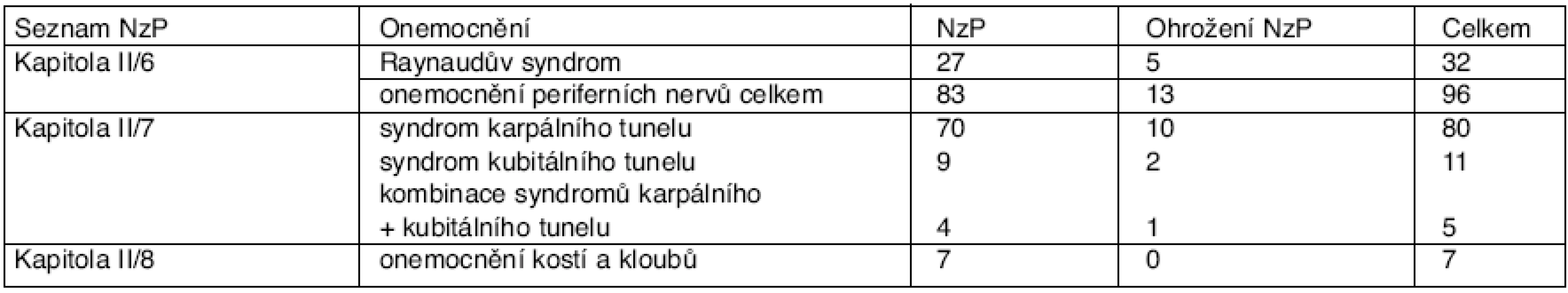
Raynaudův syndrom
V letech 1997–2006 bylo hlášeno 32 profesionálních onemocnění, a to 27 NzP a 5 ohrožení NzP. Ve všech případech se jednalo o muže. Průměrný věk v době zjištění činil 43,3 ± 10,4 roku, průměrná doba expozice byla 12,5 ± 13,0 roku (tab. 2, graf 1). Maximum profesionálních onemocnění bylo hlášeno při expozici do 5 let, a to 46,9 % (tab. 3). Kuřáků bylo celkem 11, tedy 34,4 %, s průměrnou spotřebou 16 cigaret denně.
Tab. 2. Věk a expozice u pacientů s profesionálním onemocněním z vibrací 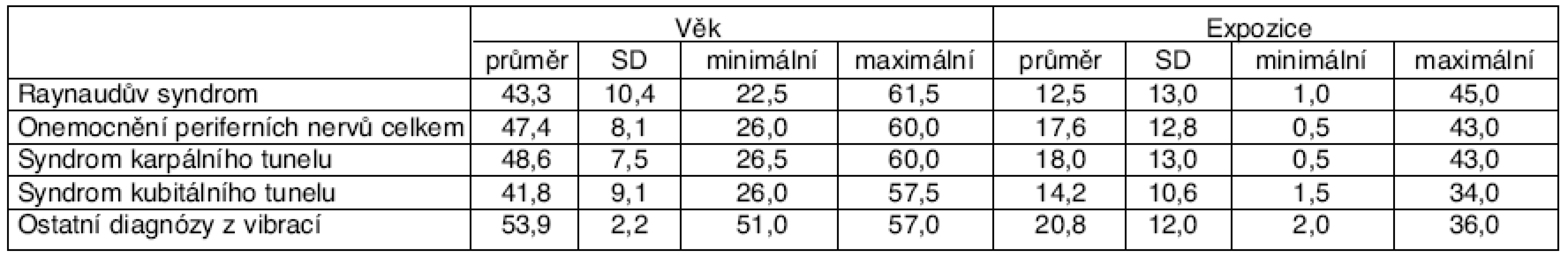
Graf 1. Vztah délky expozice k počtu hlášených profesionálních onemocnění 
Tab. 3. Vliv délky expozice vibracím na vznik jednotlivých profesionálních onemocnění 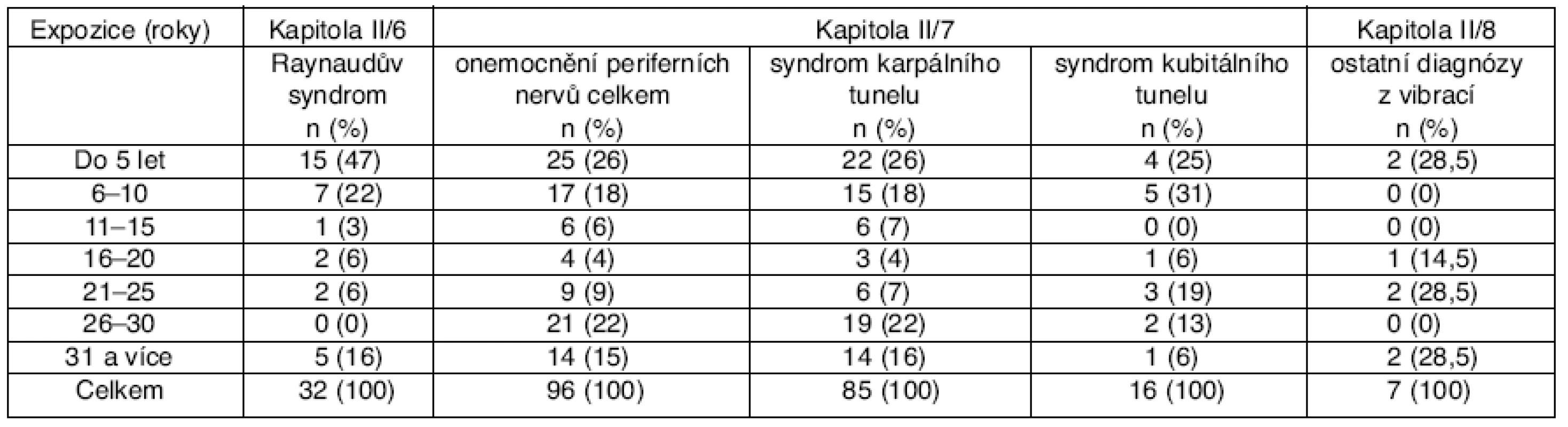
Další onemocnění horních končetin byla současně přítomna celkem u 7 pacientů (21,9 %) (tab. 4). Třem pacientům (9,4 %) bylo současně hlášeno další profesionální onemocnění, a to: syndrom karpálního tunelu vpravo (1krát), syndrom kubitálního tunelu vlevo (1krát) a radiální epikondylitida humeru bilaterálně (1krát; z JNDZ). U dalších 4 pacientů (12,5 %) byla přítomna neprofesionální onemocnění horních končetin: syndrom karpálního tunelu bilaterálně (2krát), impingement syndrom pravého ramene (1krát), u jednoho pacienta pak současně radiální a ulnární epikondylitida bilaterálně a syndrom karpálního tunelu vlevo (tab. 5). V profesním zastoupení šlo nejčastěji o: zámečníka (5krát), brusiče (5krát), kokiláře (5krát), cídiče odlitků (3krát), lesního dělníka (3krát), kotláře (2krát), leštiče kovů (2krát), slévárenského dělníka (2krát), dále izolovaně o truhlářského dělníka, zedníka, hladináře, dělníka při výrobě pian a silničního dělníka. Pracovní uplatnění po hlášení profesionálního onemocnění našlo 18 pacientů (56,3 %), dlouhodobě nezaměstnaní jsou 3 pacienti (9,4 %.); v 7 případech (21,9 %) nebyly údaje zjištěny (tab. 6).
Tab. 4. Současná přítomnost dalšího profesionálního onemocnění horních končetin 
Tab. 5. Současná přítomnost dalšího onemocnění horních končetin s neprokázanou profesionalitou 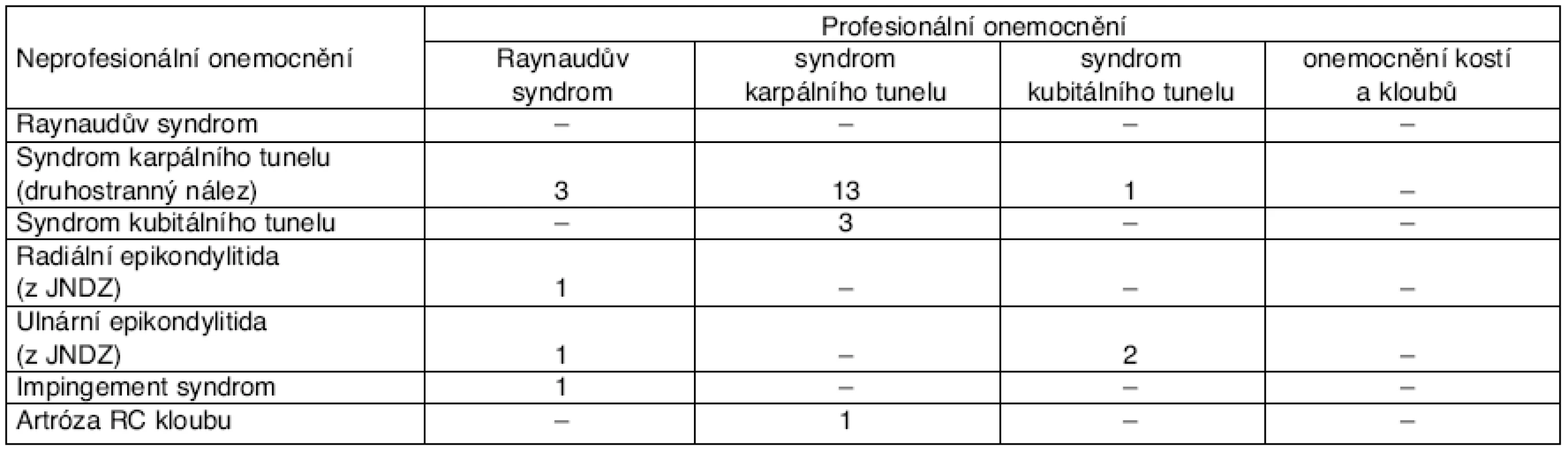
Tab. 6. Pracovní uplatnění po hlášení jednotlivých profesionálních onemocnění z vibrací 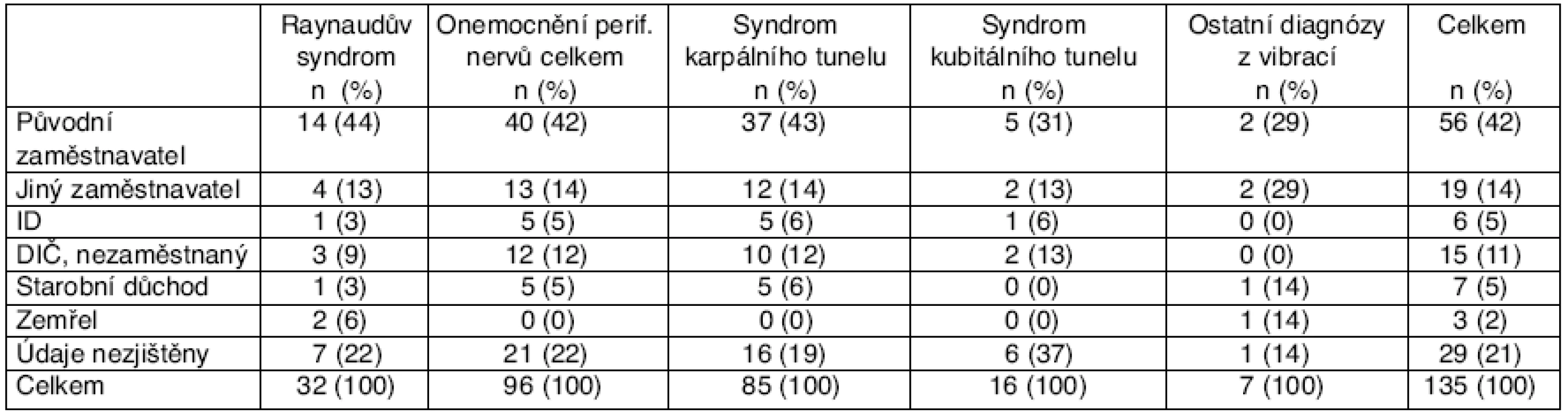
Onemocnění periferních nervů:
1. Syndrom karpálního tunelu
V letech 1997–2006 bylo hlášeno 85 profesionálních onemocnění, z toho v 59 případech se jedná o oboustranný nález. Pokud by byly případy oboustranného syndromu karpálního tunelu hlášeny jako dvě samostatné NzP, jak činíme dnes, jednalo by se o 144 profesionálních onemocnění.
Podíl oboustranných, pravo - či levostranných postižení a rozlišení, zda jde o NzP či ohrožení NzP, zachycuje tabulka 7.
Tab. 7. Profesionální syndrom karpálního tunelu – členění 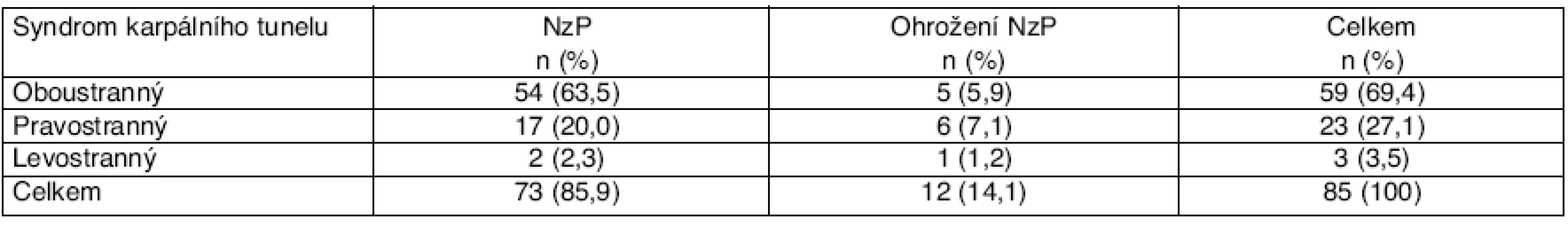
V této skupině je zastoupeno 8 žen. Průměrný věk v době zjištění profesionálního onemocnění činí 48,6 ± 7,5 roku, průměrná doba expozice 18,0 ± 13,0 roku (viz tab. 2). Maximum onemocnění bylo hlášeno do 10 let expozice (v 37 případech – 43,5 %) a nad 25 let expozice (31 případů – 36,4 %) – viz tabulka 3. Další profesionální onemocnění bylo současně hlášeno u 8 pacientů (9,4 %), jednalo se nejčastěji o diagnózu syndromu kubitálního tunelu (5krát), dále Raynaudův syndrom (1krát), radiální epikondylitidu (3krát, z JNDZ), ulnární epikondylitidu (1krát, z JNDZ) – viz tabulka 5.
Vyšší byl i podíl neprofesionálních onemocnění horních končetin. U 14 pacientů (16,5 %) nebyla prokázána profesionalita (tj. nebyla splněna klinická kritéria nutná pro přiznání profesionality): syndromu karpálního tunelu (druhostranný nález) ve 13 případech, syndromu kubitálního tunelu ve třech případech a artrózy RC kloubu v jednom případě (viz tabulka 6). Celkově byla současně prokázána přítomnost dalšího profesionálního či neprofesionálního onemocnění (nebyla splněna klinická kritéria profesionality) v 19 případech (22,4 %). Nejčastěji zastoupenými profesemi jsou: slévárenský dělník (11krát), brusič (10krát), lesní dělník (7krát), kovodělník (6krát), zámečník (5krát), dělník při výrobě pian (5krát), stavební dělník (5krát), autoklempíř (5krát), razič-tunelář (4krát), kotlář (4krát), svářeč (3krát), cídič odlitků (3krát), karosář (3krát) a traktorista (3krát), dále: kokilář (2krát), dělník dřevovýroby (2krát) a izolovaně řidič nákladního vozu, kameník, odjehlovač, montážní dělník, silniční dělník, opravář zemědělských strojů a bagrista. Operaci profesionálního syndromu karpálního tunelu podstoupilo 44 pacientů (51,8 %). Pracovní uplatnění našlo po ohlášení NzP 49 pacientů (57,6 %), přičemž u původního zaměstnavatele jich setrvalo 37 (43,5 %) – viz tabulka 4.
2. Syndrom kubitálního tunelu
V letech 1997–2006 bylo hlášeno 16 profesionálních onemocnění, a to 13 NzP a 3 ohrožení NzP.
Pouze v jednom případě šlo o ženu. Průměrný věk v době zjištění profesionálního onemocnění činí 41,8 ± 9,1 roku, průměrná doba expozice 14,2 ± 10,6 roku (viz tab. 2). Maximum onemocnění bylo hlášeno do 10 let expozice, a to v 9 případech (56,0 %). Další profesionální onemocnění bylo současně hlášeno u 6 pacientů (37,5 %): v 5 případech oboustranný syndrom karpálního tunelu a v jednom případě Raynaudův syndrom (viz tab. 5). Dalším třem pacientům nebyla přiznána profesionalita pro diagnózy: syndrom karpálního tunelu (1krát), ulnární epikondylitida pravého humeru (1krát) a ulnární epikondylitida levého humeru (1krát) – viz tabulka 6.
Z hlášených profesí dominují brusiči (5krát), stavební dělník (2krát), dále jde o samostatné případy svářeče, traktoristy, zámečníka, kotláře, dělníka při výrobě pian, autoklempíře, montážního dělníka, lesního dělníka a vyklepávače odlitků.
Operační řešení podstoupilo celkem 5 pacientů (31,3 %).
Po hlášení profesionálního onemocnění trvale pracuje 7 pacientů (43,8 %), u 6 pacientů (37,5 %) však nemáme potřebné údaje k dispozici (viz tab. 4).
Mírnou subjektivní úlevu udávají po vyřazení z rizika vibrací vesměs všichni pacienti s periferní neuropatií. Výraznější úlevu potíží popisovali zejména pacienti po chirurgické léčbě. Přes výraznou subjektivní úlevu či vymizení subjektivních potíží nedošlo v žádném ze sledovaných případů k normalizaci EMG nálezu.
Ostatní diagnózy z vibrací podle kapitoly II, položky 8
V této skupině je 7 pacientů (6 mužů a 1 žena) s průměrným věkem v době zjištění NzP 54,8 ± 2,2 roku. Průměrná doba expozice činí 20,8 ± 12,0 roku (viz tab. 2). Jedná se o následující diagnózy: rizartróza (3krát z toho 2krát oboustranná), artróza RC kloubu (2krát, z toho 1krát oboustranná), artróza lokte (2krát, z toho 1krát oboustranná), artróza ručních kloubů (1krát). V jednom případě byly hlášeny současně, jako jedna NzP, dvě diagnózy: rizartróza palce levé ruky a artróza RC kloubů bilaterálně. Pokud by byly hlášeny oboustranné nálezy jako samostatné NzP, bylo by hlášeno celkem12 NzP. U žádného z pacientů nebylo zjištěno další profesionální či neprofesionální onemocnění horních končetin. Profesně se jednalo o: slévárenského dělníka (2krát), dělníka při výrobě pian (2krát), dále svářeče, lesního dělníka a obsluhu bagru.
Vzhledem k charakteru onemocnění nedošlo po hlášení NzP k regresi subjektivních potíží. Nadále pracují 4 pacienti (57,1 %) – viz tabulka 4.
Úloha závodní preventivní péče (ZPP)
V našem souboru jsme se dále zabývali tím, zda se jednalo o pacienty z pracovišť s již vyhlášeným rizikem vibrací přenášených na horní končetiny, zda byla prováděna závodní preventivní péče formou preventivních prohlídek a zda bylo možno vzniku profesionálního onemocnění předejít včasným rozpoznáním počínajícího stadia onemocnění a včasným pracovním přeřazením.
- U 32 pacientů s diagnózou profesionálního Raynaudova syndromu byly ve 27 případech zajištěny preventivní prohlídky. Onemocnění bylo diagnostikováno v rámci preventivní prohlídky nebo v období mezi preventivními prohlídkami. Preventivní prohlídky svůj „preventivní“ účel v těchto případech nepotvrdily. K diagnostice bylo využito vodních chladových testů a prstové pletyzmografie. Nevýhodou pletyzmografického vyšetření však je, že u jediného pacienta můžeme nacházet v průběhu několika dní naprosto odlišné nálezy – od zcela normálních až po patologické. Nelze proto při jediném patologickém nálezu doporučit vyřazení pacienta z rizika vibrací. Z tohoto pohledu se jeví jako přesnější metoda termometrie. Kombinací obou metod pak dále stoupá senzitivita i specificita vyšetření [8]. Zbývajících 5 případů profesionálního Raynaudova syndromu bylo zjištěno u pacientů z jednoho pracoviště, které nebylo kategorizováno z hlediska vibrací, a neprobíhaly tak ani preventivní prohlídky.
- Z 96 pacientů s periferní neuropatií horních končetin bylo 39 případů (40,6 %) profesionálního onemocnění hlášeno u prací, které nebyly původně zařazeny do rizika vibrací. Nejčastěji šlo o řidiče (traktoru, nákladního vozu, bagru), stavební dělníky a dále pracovníky malých firem (dělníky v kovovýrobě či dřevovýrobě), které zpravidla nezajišťovaly žádnou formu lékařských prohlídek.
- Čtyři pacienti s profesionálním poškozením kloubů horních končetin pracovali ve vyhlášeném riziku vibrací, ve třech případech byly nadlimitní vibrace zjištěny až v rámci šetření profesionality.
Pro práce rizikové z hlediska rizika přenosu vibrací na horní končetiny jsou nařízeny vstupní, výstupní a periodické prohlídky. Minimální termíny periodických prohlídek jsou podle kategorie práce (2R, 3, 4) 1krát ročně až 1krát za 2 roky. Stanovenou minimální náplní prohlídky je základní vyšetření, chladový vodní test a prstová pletyzmografie (eventuálně termometrie). Z toho vyplývá, že prohlídkou v rámci ZPP lze na podkladě objektivní metody jednoznačně posoudit pouze případné cévní postižení.
Zásadní otázkou zůstává, do jaké míry je možno snížit počet hlášených profesionálních onemocnění z vibrací na podkladě adekvátně prováděných zdravotních prohlídek.
Případné cévní postižení, jak bylo uvedeno výše, prokazujeme objektivně chladovým testem a prstovou pletyzmografií; další pokles hlášených onemocnění tedy nelze od zdravotních prohlídek očekávat. Ke včasnému záchytu počínající periferní neuropatie a následnému přeřazení pacienta by bylo nutné objektivní posouzení elektromyografií. Bez tohoto vyšetření nám nezbývá, než se spoléhat na subjektivní údaje pacienta a klinický nález. Opakovaně narážíme na problém disimulace ze strany pacienta (obava ze sociálně ekonomických dopadů). V rámci klinického vyšetření využíváme posouzení přítomnosti svalových hypotrofií či atrofií, orientační posouzení svalové síly a vyšetření Tinelova, případně Phalenova příznaku (senzitivita těchto testů se podle různých literárních zdrojů pohybuje mezi 20–70 %). Případné trofické změny svalů signalizují již pokročilou neuropatii; jejich nálezu by měl jistě předcházet údaj o subjektivních obtížích a v našem hodnoceném souboru jsme je nezaznamenali. Tinelův příznak má proti Phalenově flexi zápěstí vyšší specificitu pro syndrom karpálního tunelu [9].
Preventivní RTG vyšetření horních končetin, s cílem odhalit možné poškození kostí a kloubů, by bylo vzhledem k radiační zátěži a minimální výtěžnosti postupem non lege artis; jedná se o ojedinělé případy.
Diskuse
Profesionální onemocnění z vibrací se vyskytují u celé řady profesí. Vzhledem k povaze těchto profesí postihují až na výjimky muže [2].
V žádném ze sledovaných případů profesionálního Raynaudova syndromu nedošlo po vyřazení z expozice, ve shodě s literárními údaji [1, 3], k progresi. Subjektivní obtíže regredovaly. Pokud přetrvávaly, obtěžovaly pacienty minimálně. Žádný ze sledovaných pacientů neužíval dlouhodobě vazoaktivní léčbu a z původních 11 kuřáků zanechal kouření pouze jediný pacient. Kvalita života pacientů s profesionálním Raynaudovým syndromem je v porovnání s poškozením periferních nervů lepší [10]. Ve všech sledovaných případech došlo v čase k ústupu fenoménu bílých prstů. Ani jednou nenastala úplná normalizace pletyzmografického nálezu, posuzováno je však období maximálně deseti let.
V našem souboru převládá poškození periferních nervů horních končetin nad poškozením cév v poměru 3 : 1. Tento poměr vychází z počtu pacientů (oboustranné postižení periferního nervu je posuzováno jako jedna nemoc), a je tak lépe srovnatelný s profesionálním Raynaudovým syndromem, u kterého je vždy v případě oboustranného postižení hlášena jedna nemoc. Pokud bychom oboustranné periferní neuropatie posuzovali samostatně, uvedený poměr by činil 5 : 1, což je výsledek srovnatelný s prací Gromnici [3].
Poškození ulnárního nervu se vyskytuje výrazně méně často než poškození n. medianus [3, 4]. Poměr v našem souboru činil 5 : 1. V některých zahraničních studiích byly ovšem popsány i soubory s převažujícím postižením n. ulnaris nad n. medianus [6].
Chirurgická léčba syndromu karpálního a kubitálního tunelu vedla k výraznějšímu zlepšení subjektivních potíží i EMG nálezů oproti pacientům s konzervativní léčbou, shodně s literaturou [4]. V jediném případě došlo i přes reoperaci k progresi obtíží i EMG nálezu; zde se domníváme, že se mohou uplatnit i mimopracovní vlivy.
Onemocnění kostí a kloubů se vyskytuje v průměrném vyšším věku než poškození cév a periferních nervů a jde o ojedinělé případy.
Počty hlášených profesionálních onemocněních ve vztahu k délce expozice ukazují v našem souboru dvě maxima: první do 5–10 let expozice, druhé po 25 letech expozice. Domníváme se, že v prvním případě se uplatňují zejména individuální vlivy jedince, jako je zvýšená vnímavost, nedůkladný zácvik a v některých případech jistě i primárně nevhodné pracovní zařazení. V případě druhém pak zejména kumulativní efekt celkové expozice již zkušených pracovníků, věk a s ním související další změny zdravotního stavu nepodmíněné prací; tomu odpovídá vyšší průměrný věk u pacientů s profesionálními artrózami horních končetin.
Prevenci poškození zdraví účinkem vibrací nelze ztotožňovat pouze s preventivními lékařskými prohlídkami. Primárně je nutné snižovat expozici vibracím omezením doby působení, používáním nástrojů s vhodnými technickými parametry, volbou vhodných technologických postupů, automatizací výroby, vhodnou ergonomií pracovního místa a v neposlední řadě důkladným zácvikem pracovníka a volbou správné pracovní techniky [1, 5, 7]. Při vyšší vynaložené síle při silnějším stisku či přítlaku ruky dochází při práci s vibračními nástroji k nárůstu energie přenášené na ruce, čímž narůstá riziko vzniku onemocnění z vibrací [11]. Tyto skutečnosti však řada zaměstnavatelů zcela opomíjí a od lékaře závodní preventivní péče očekává jediné – vyjádření ke zdravotní způsobilosti svého zaměstnance.
V případě fungující komplexní péče o zaměstnance v riziku vibrací a zodpovědného zaměstnavatele by se pacient nemusel obávat sdělit své zdravotní obtíže lékaři závodní preventivní péče. Na jeho doporučení by byl, často jen přechodně, převeden na jinou práci. Realita je však, zejména kvůli obavám ze sociálně ekonomických dopadů, zcela odlišná. Pacient z obavy o ztrátu zaměstnání potíže neuvádí či neguje a zmíní se o nich teprve tehdy, kdy již svou intenzitou narušují či znemožňují výkon dosavadní práce [5]. Navíc u některých zaměstnavatelů není pracovní přeřazení možné, protože jiné než rizikové práce nenabízejí.
Pro výrazný pokles počtu profesionálních onemocnění z vibrací je nutné se zaměřit na včasné odhalení počínající periferní neuropatie horních končetin. To však lze na pokladě elektromyografie, která není v rámci ZPP náplní preventivních prohlídek. Standardní EMG vyšetření by v rámci ZPP bylo jistě přínosem, ale stávající kapacitní možnosti odborných EMG laboratoří by tím byly výrazně překročeny. V současné době, kdy k EMG vyšetření odesíláme pouze pacienty se suspekcí na neuropatie rukou, máme z našeho pracoviště zkušenosti s 2–3měsíční objednací lhůtou. Vzhledem k dominujícímu postižení n. medianus by bylo jistou alternativou screeningové využití přístroje Mediracer. Ten zpracovává a hodnotí údaje z přiložených povrchových elektrod, nevyžaduje znalosti neurologa a jeho obsluhu provádí zdravotní sestra. Hodnotí pouze n. medianus, nikoli n. ulnaris. Ve srovnání s klasickým EMG vyšetřením je výrobcem uváděna 94% senzitivita a 98% specificita [13]. Zkušenosti z ČR nám zatím nejsou známy.
Závěr
Jakkoli pokračuje v celé ČR sestupný trend počtu hlášených nemocí z povolání, profesionální onemocnění z vibrací se na tomto poklesu – podle zkušeností z našeho pracoviště – podílí jen malou měrou. Postupně dochází ke změnám ve spektru posuzovaných profesí tak, jak se mění celostátní struktura průmyslu. Markantní změny jsou patrné v souvislosti s útlumovým procesem v hornictví. V našem regionu pozorujeme vzrůstající počet posuzovaných pracovníků v kovovýrobě.
Použité zkratky:
EMG – elektromyografie
JNDZ – jednostranná, nadměrná a dlouhodobá
zátěž
NzP – nemoc z povolání
RC – radiokarpální
ZPP – závodní preventivní péče
Došlo dne 30. 6. 2008. Přijato do tisku dne 18. 7. 2008.
Kontaktní adresa:
MUDr. Jana Bubeníčková
Ve Stromovce 643/1
500 11 Hradec Králové
e-mail: bubenickova@fnhk.cz
Zdroje
1. BRHEL, P., ŘÍHOVÁ, A., BENEŠOVÁ, E. Traumatická vazoneuróza po ohlášení nemoci z povolání. Pracov. Lék., 2001, 53, 4, s. 153–157.
2. FALKINER, S. Diagnosis and treatment of hand-arm vibration syndrome and its relationship to carpal tunnel syndrome. Aust. Fam. Physician., 2003, 32, 7, s. 530–534.
3. GROMNICA, R. Dlouhodobé sledování pracovníků vyřazených z rizika vibrací pro nemoc z povolání. Pracov. Lék., 2002, 54, 4, s. 180–182.
4. GROMNICA, R. Nemoci z povolání z nadlimitních vibrací – přešetření souboru po 15 letech od vyřazení z expozice. Pracov. Lék., 2004, 56, 3, s. 105–109.
5. GROMNICA, R., STRAKOVÁ, V. Některé aspekty posuzování nemocí z povolání prezentované na příkladu hodnocení onemocnění z vibrací. Pracov. Lék., 2003, 55, 4, s. 163–168.
6. HIRATA, M., SAKAKIBARA, H. Sensory nerve conduction velocities of median, ulhar and radial nerves in patiens with vibration syndrome. Int. Arch. Occup. Environ. Health, 2007, 80, s. 273–280.
7. JETZER, T., HAYDON, P., REYNOLDS, D. Effective intervention with ergonomics, antivibration gloves, and medical surveillance to minimize hand-arm vibration hazards in the workplace. J. Occup. Environ. Med., 2003, 45, 12, s. 1312–1317.
8. LAROCHE, G. P., THÉRIAULT, G. Validity of pletysmography and the digital temperature recovery test in the diagnosis of primary and occupational Raynaud’s phenomenon. Clin. Invest. Med., 1987, 10, 2, s. 96–102.
9. MACDERMID, J. C., DOHERTY, T. Clinical and electrodiagnostic testing of carpal tunnel syndrome: a narrative review. J. Orthop. Sports Phys. Ther., 2004, 34, 10, s. 565–588.
10. POOLE, K., MASON, H. Disability in the upper extremity and quality of life in hand-arm vibration syndrome. Disabil. Rehabil., 2005, 30, 27, 22, s. 1373–1380.
11. ŠVÁBOVÁ, K., JANDÁK, Z., DOUŠOVÁ, L., LVONČÍK, S., SLAVÍK, M., SOUKUPOVÁ, I. Vibrace a přetěžování horních končetin. Pracov. Lék., 1999, 51, 1, s. 9–13.
12. Nařízení vlády č. 290 /1995 Sb., kterým se stanoví seznam nemocí z povolání.
13. www.mediracer.com.
Štítky
Hygiena a epidemiologie Hyperbarická medicína Pracovní lékařství
Článek Vzdělávací akce IPVZČlánek Souhrny kongresových sdělení
Článek vyšel v časopisePracovní lékařství
Nejčtenější tento týden
2008 Číslo 3- Parazitičtí červi v terapii Crohnovy choroby a dalších zánětlivých autoimunitních onemocnění
- V ČR chybí specializovaná péče o pacienty s nervosvalovým onemocněním
- Historický milník v renoprotekci − účinnost kombinace trandolapril + verapamil ve studii BENEDICT
-
Všechny články tohoto čísla
- Videosekvenční studie sezení u počítače
- Profesionálna rinitída z pohľadu pracovného lekára*
- Vzdělávací akce IPVZ
- Z historie organizační ochrany horníků OKR před následky rizika fibrogenního prachu*
- Psychická pracovní zátěž a legislativa
- Souhrny kongresových sdělení
- Souhrny kongresových sdělení - pokračování
- Souhrny kongresových sdělení - pokračování
- Pletyzmografické vyšetření a chladový vodní test na Oddělení nemocí z povolání, Hornická poliklinika, s. r. o. – historie a současnost*
- Posudkové hlavolamy při uznávání nemocí z povolání
- Přehled profesionálních onemocnění z vibrací hlášených v Královéhradeckém kraji v letech 1997–2006 a úloha závodní preventivní péče
- Pracovní lékařství
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Pletyzmografické vyšetření a chladový vodní test na Oddělení nemocí z povolání, Hornická poliklinika, s. r. o. – historie a současnost*
- Psychická pracovní zátěž a legislativa
- Profesionálna rinitída z pohľadu pracovného lekára*
- Přehled profesionálních onemocnění z vibrací hlášených v Královéhradeckém kraji v letech 1997–2006 a úloha závodní preventivní péče
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



