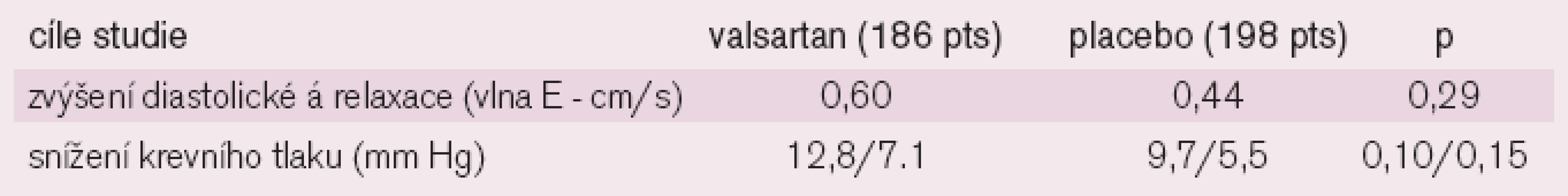-
Články
Top novinky
Reklama- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
Top novinky
Reklama- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
Top novinky
ReklamaKlinické studie ACC 2007 – I.
Autoři: J. Vítovec; J. Špinar
Vyšlo v časopise: Kardiol Rev Int Med 2007, 9(3): 187-190
Kategorie: Klinické studie
V této části uvádíme závěry velkých klinických studií zaměřených na srdeční selhání či diastolickou dysfunkcí a prezentovaných na sjezdu American College of Cardiology 2007, který letos proběhl 24.–27. března v New Orleans v Louisianě, 18 měsíců po katastrofických záplavách způsobených hurikánem Katrina. Konání sjezdu bylo první velkou akcí po této tragické události, a jak řekl prezident ACC prof. Steven E. Nissen: „Je to vrácení významné role tomuto městu, je to šance vrátit něco, co mu dlužíme, a my víme, že New Orleans to oceňuje. Hurikán Katrina, protržení hrází a následné rabování toto unikátní město značně poškodily. Opravena je jen Francouzská čtvrť (obr. 1), downtown a malá část okolí. Zbytek jsou stále opuštěné ruiny. Slavná Bourbon street vítala účastníky kongresu netradičně (obr. 2) i tradičně (obr. 3).
Obr. 1. Opravená Francouzská čtvrť. 
Letošní sjezd byl přehlídkou mnoha studií, které postupně čtenářům Kardiologické revue představíme.
ALPHA
Prognostic Valueof T–wave ALternans in Patients with Heart FAilure Due to Nonischemic Cardiomyopathy (G.M. De Ferarri – Italy)
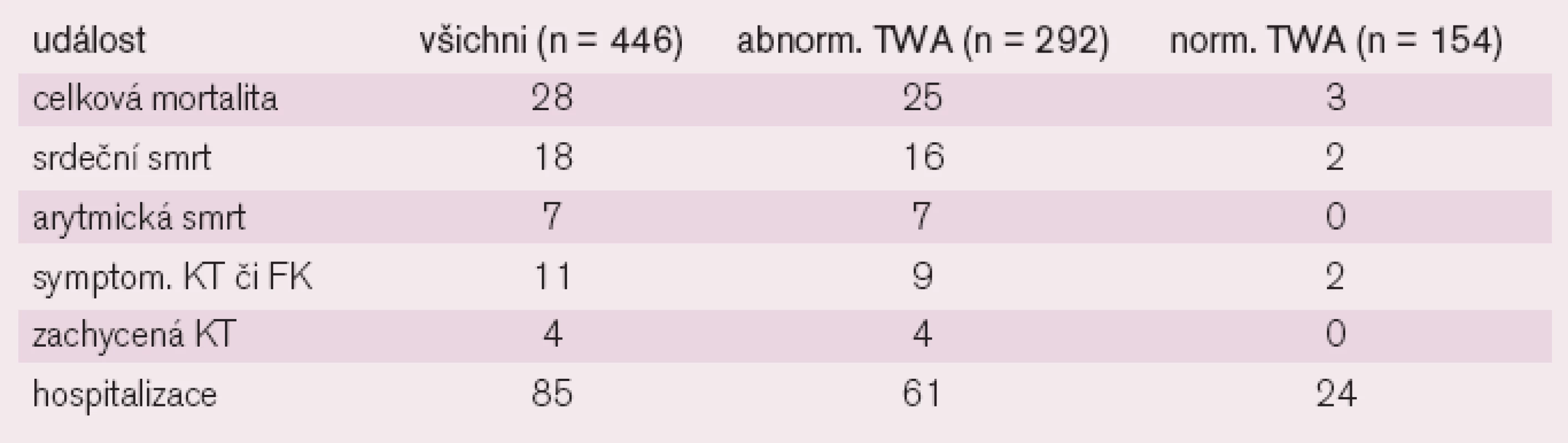
Cíl: stanovit/ určit prognostický význam alternující T vlny (TWA) u nemocných s dilatační (neischemickou) kardiomyopatií (DKM) pro identifikaci kandidátů implantace vnitřního defibrilátoru (ICD).
Charakteristika souboru: 446 nemocných s DKM, funkční třídy NYHA II–III, EF pod 0,4 a bez výskytu maligní arytmie v anamnéze. Doba sledování byla 18–24 měsíců. Nemocní vyšetřeni pomocí EKG Heartwave systému nebo CH 2000. U 154 nemocných byl normální nález TWA a 292 nemocných mělo abnormální TWA.
Primárním cílem studie bylo zaměření na srdeční úmrtí nebo výskyt maligní komorové arytmie.
Výsledky studie ALPHA jsou uvedeny v tab. 1.
Výskyt primárního cíle (srdeční úmrtí nebo komorová arytmie) byl u normální TWA 2,6 % a u abnormální TWA 12,3 % se statistickou významností p = 0,002.
Závěr: Abnormální výskyt alternující T vlny v EKG–záznamu u nemocných s DKM NYHA II–III zvyšuje riziko srdečního úmrtí nebo výskytu maligní komorové arytmie 4krát, zatímco nemocní s normální TWA mají dobrou prognózu, bez nutnosti implantace ICD.
EVEREST
Efficacy of Vasopressin Antagonism in Heart Failure Outcome Study With Tolvaptan Study (M. A. Konstamfor EVEREST Investigators)
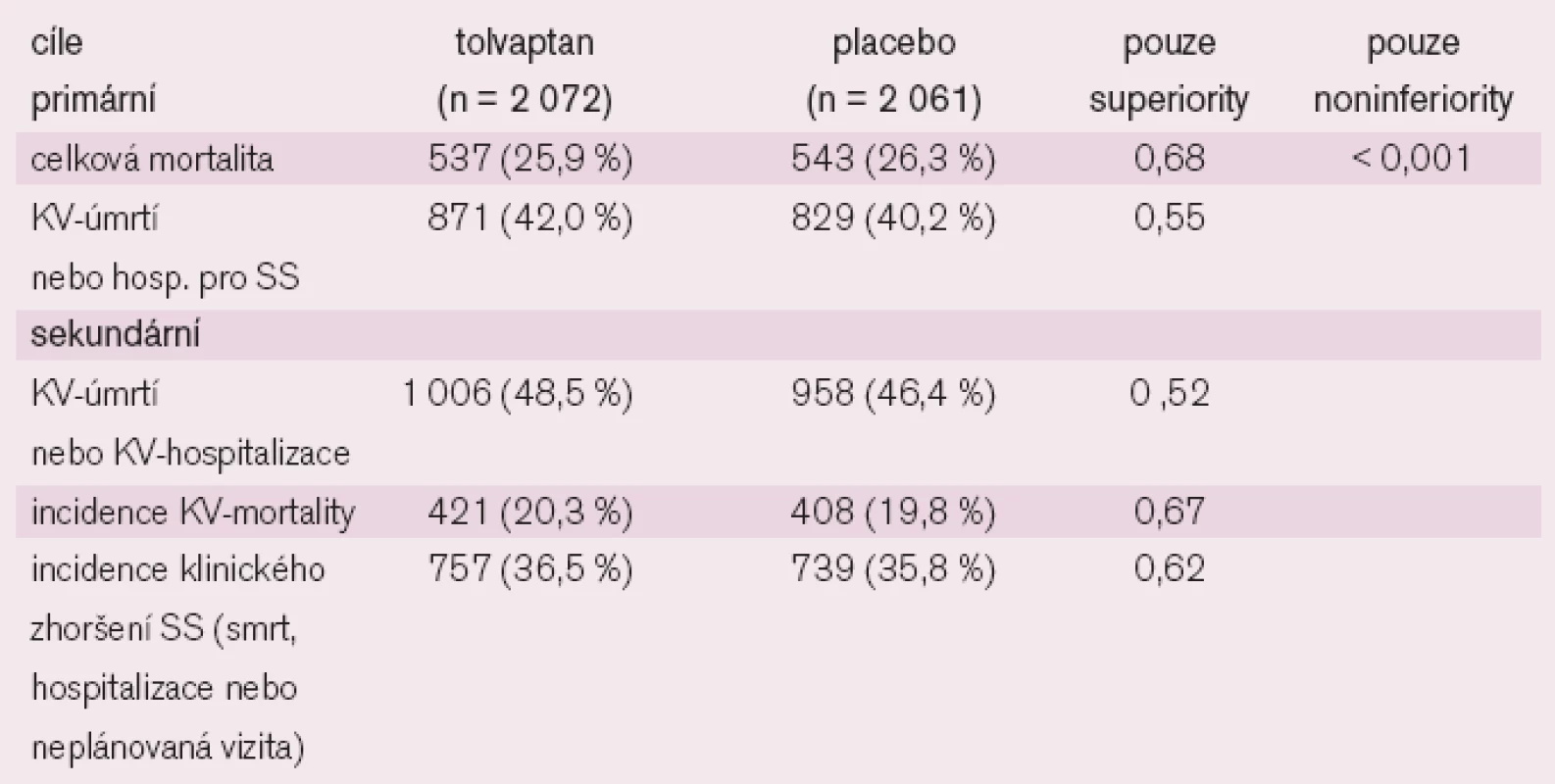
Cíl studie: určit účinek tolvaptanu (antagonisty V2 receptorů pro vazopresin) u nemocných s akutním srdečním selháním vyžadujícím hospitalizaci, a to jak v krátkodobém účinku (7 dní), tak dlouhodobě.
Design a soubor nemocných: randomizovaná, dvojitě slepá, placebem kontrolovaná studie, zahrnující 4 133 pacientů, kteří byli hospitalizování pro zhoršené srdeční selhání.
Intervence: Během 48 hodin po přijetí byli nemocní randomizováni k podání tolvaptanu per os v dávce 30 mg/denně (n = 2 072) nebo placeba (n = 2 061) po dobu minimálně 60 dní a všem byla samozřejmě poskytnuta standardní léčba srdečního selhání, včetně podání kličkových diuretik.
Hlavní cíle: Primárním cílem bylo zjištění celkové mortality (superiority and noninferiority) a kardiovaskulární mortality nebo hospitalizace pro srdeční selhání (pouze superiority). Sekundární cíle zahrnovaly zjištění změn dušnosti, hmotnosti a výskytu otoků
Výsledky studie EVEREST jsou shrnuty v tab. 2.
Při krátkodobém sledování první a sedmý den byl po tolvapatnu shledán patrnější ústup dušnosti a otoků, 7. den pouze ústup otoků (graf 1–3).
Graf 1. Studie EVEREST – změny v hmotnosti. 
Graf 2. Studie EVEREST – celková mortalita. 
Graf 3. Studie EVEREST – mortalita a hospitalizace pro srdeční selhání. 
Závěr: Tolvaptan podaný per os přináší krátkodobou úlevu dušnosti a ústup otoků, dlouhodobě neměl vliv na celkovou mortalitu ani na klinický průběh srdečního selhání.
FUSION II
Resultes of the Follow–up Serial Infusions of Nesiritide for the management of PatientsWith (Advanced) Heart Failure Trial (C. M. Yancy behalf on Fusion II Investigators)
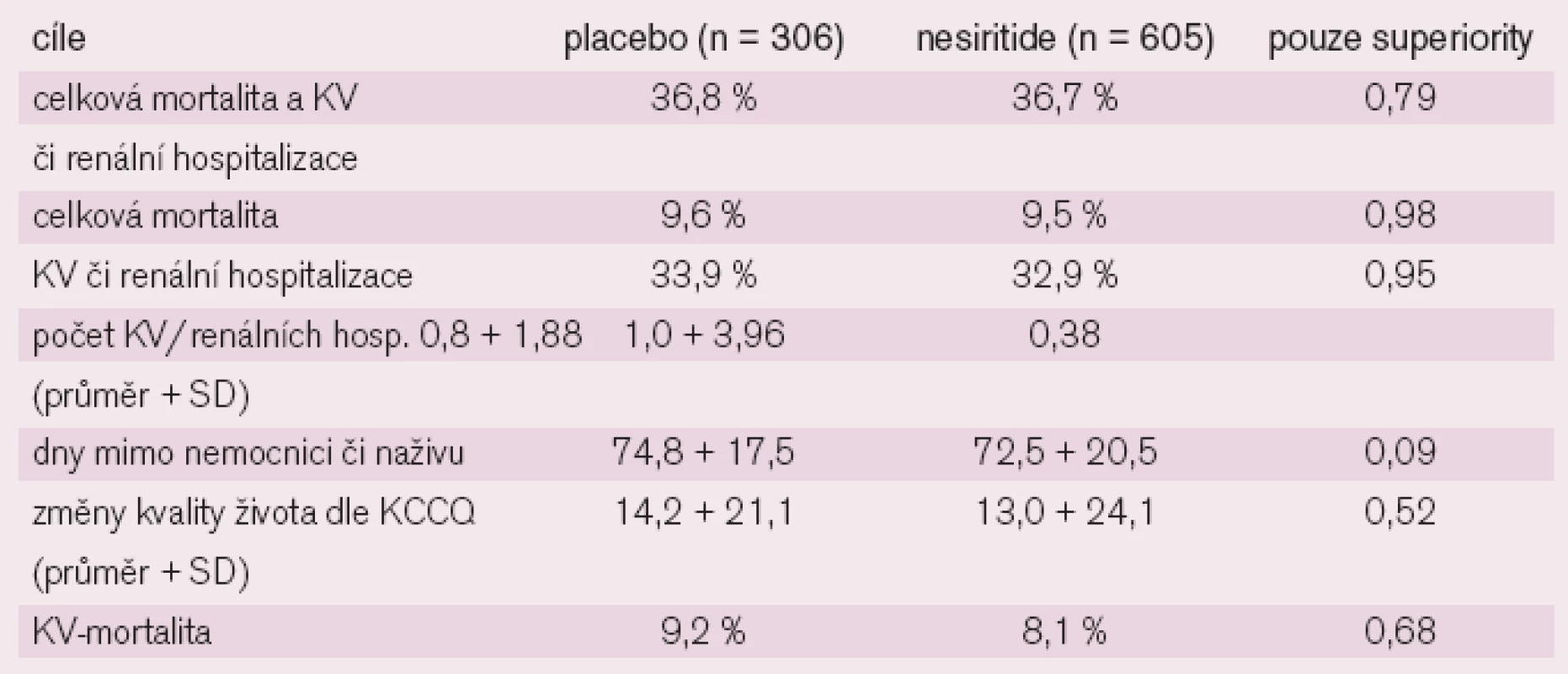
Cíl studie: určit účinnost a bezpečnost nesiritidu u ambulantních nemocných s pokročilým srdečním selháním.
Design a soubor nemocných: multicentrická, randomizovaná, dvojitě slepá, placebem kontrolovaná studie, zahrnující 911 pacientů s pokročilým srdečním selháním maximálně zaléčeným (NYHA IV; stadium D), kteří ambulantně dostávali 1 nebo 2krát týdně po 6 hodinách infuzi neseritidu či placeba po dobu 12 týdnů.
Intervence: Po randomizaci na aktivní léčbu nesiritidem v dávce: bolus 2,0 μg/kg a poté 0,01 μg/kg infuze po dobu 4–6 hodin nebo placebem byli pacienti dále rozdělení na skupiny, které dostávaly tuto léčbu 1krát nebo 2krát týdně. V aktivních skupinách bylo po 300 nemocných v placebových po 150 nemocných.
Hlavní cíle: Primárním cílem byla zjištění incidence celkové mortality nebo hospitalizace pro kardiovaskulární či renální zhoršení během 12 týdnů. Sekundární cíle zahrnovaly zjištění počtu hospitalizací z kardiovaskulárních či renálních příčin a počtu dní naživu či mimo nemocnici, změny kvality života KV dle dotazníku Kansas City Cardiomyopathy Questionnaire (KCCQ) a dobu, kdy nemocný zemřel.
Výsledky studie FUSION II jsou v tab. 3.
Závěr: U nemocných s pokročilým srdečním selháním opakované infuze nesiritidu ve srovnání s placebem nezhoršily renální funkce ani nezvýšily úmrtí. V kontextu s optimální a maximální léčbou těchto nemocných již nesiritid neukázal jejich další zlepšení.
VALIDD
Valsartan In Diastolic Dysfunction: Effect of the Angiotensin II Antagonist Valsartan on Diastolic Functionin Patient with Hypertensionand Diastolic Dysfunction (S.D. Solomon Behalf of Validd Investigators)
Cíl studie: testovaní hypotézy, že valsartan u nemocných s hypertenzí zlepší diastolickou poruchu nad rámec snížení TK jinými antihypertenzivy.
Design a soubor nemocných: multicentrická, randomizovaná, dvojitě slepá, placebem kontrolovaná studie, zahrnující 384 pacientů nad 45 let s hypertenzí 1 a 2 stupně dle JNC 7, normální ejekční frakcí nad 0,5 a známkami diastolické dysfunkce, zjištěné echokardiograficky pomocí tkáňového dopplerovského vyšetření (DTI) měřením rychlosti relaxačního času mitrálního anulu vlny E’ (zařazovací hodnoty rychlosti vlny E’: 45–54 roků pod 10 cm/s; 55–65 pod 9 cm/s a nad 65 let pod 8 cm/s).
Intervence: Nemocní dostávali ke stávající léčbě buď 2160 mg valsartanu nebo placebo s cílem dosáhnout krevního tlaku 135/80 mm Hg a níže, byla povolena současná léčba diuretiky, betablokátory, antagonisty vápníku nebo alfablokátory, celková doba sledování byla 9 měsíců.
Hlavní cíle: změna relaxace levé komory při TDI vyšetření a změny krevního tlaku.
Výsledky: V obou skupinách došlo k podobnému zlepšení relaxace levé komory (p = 0,29), tab. 4.
Závěr: Bylo pozorováno obdobné zlepšení diastolické dysfunkce u obou skupin léčených nemocných s léky i bez léků, které blokují receptory AT1 pro angiotenzin II. I zde se ukázalo, že nejdůležitější pro zlepšení diastolické dysfunkce je snížení krevního tlaku.
MERLIN TIMI 36
Metabolic Efficiency with Ranolazine for Less Ischemia in Non–ST elevation Acute Coronary Syndromes
Cíl studie: Primárním cílem studie bylo porovnat účinnost ranolazinu na snížení počtu kardiovaskulárních úmrtí, infarktu myokardu (IM) nebo rekurentní ischemie během dlouhodobé terapie pacientů s akutním koronárním syndromem (AKS) bez ST elevací oproti placebu.
Dosud bylo provedeno 5 randomizovaných, dvojitě zaslepených studií s ranolazinem, které prokazují jeho účinnost u pacientů s chronickou stabilní anginou pectoris. První 3 z těchto studií zkoumaly zejména okamžitou účinnost a perorální dávkování, testována byla zátěžová tolerance. Všechny tyto studie prokázaly zvýšenou toleranci zátěže o podání ranolazinu.
Další z těchto studií byla studie MARISA (Monotherapy Assessment of Ranolazine in Stable Angina) porovnávající efekt 3 dávek ranolazinu (500, 1000, 1 500 2krát denně) oproti placebu u 191 pacientů se stabilní anginou pectoris. Podávání ranolazinu vedlo k signifikantnímu prodloužení tolerance zátěže při zátěžovém testu, a to v závislosti na velikosti dávky.
Paralelní studií byla studie CARISA (Combination Assessment of Ranolazine in Stable Angina), porovnávající efekt 2 dávek ranolazinu (750 a 1000 mg 2krát denně) v kombinaci s diltiazemem, amlodipinem nebo atenololem oproti placebu u 823 pacientů se stabilní anginou pectoris. Po 12 týdnech terapie došlo k signifikantnímu zvýšení tolerance zátěže, verifikovanému opět podle zátěžového testu.
Design a soubor: Do studie byli zařazováni pacienti s akutním koronárním syndromem, s klidovými anginózními symptomy v předchozích 48 hodinách se středním až zvýšeným rizikem (pozitivní kardiomarkery nebo ST deprese 0,1 mV nebo diabetes mellitus nebo TIMI risk score 3. Randomizace ranolazine/placebo probíhala co nejdříve po hospitalizaci pro AKS v poměru 1 : 1. Ranolazine/placebo byl podáván zpočátku v infuzi v dávce 200 mg/hod po dobu 1 hodiny, dále v dávce 80 mg/hod. Dávka byla redukována při případných nežádoucích účincích, při renální insuficienci nebo při prodloužení QT–intervalu. Intravenózní fáze terapie trvá 12–96 hodin, potom je pacient převeden na perorální dávky po 12 hodinách, tedy 2 denně. Velikost perorální dávky (1000, 750, 500, 375 mg 2krát denně) byla opět určena podle tolerance. Perorální medikace je podávána do ukončení sledování ve studii. Ostatní terapie byla standardní podle stávajících guidelines, včetně invazivní terapie a revaskularizace.
Celkem bylo zařazeno 6 560 nemocných ve 440 centrech v 17 zemích (včetně České republiky). Průměrná doba sledování byla 348 dní.
Výsledky: Primární cíl – stanovení míry úmrtí z kardiovaskulárních příčin, srdeční infarkt a němá ischemie se statisticky významně nelišily (21,8 % ranolazin, 23,5 % placebo, ns, HR 0,92). Ranolazin statisticky významně snížil počet ischemických příhod (13,9 % vs 16,1 %, p = 0,30) při holterovském monitorování. Po 30 dnech měl ranolazin naznačený trend i u primárního cíle (p = 0,055). Statisticky signifikantně by snížen výskyt zhoršení anginy pectoris o 23 % a nutnosti navyšování antianginozní terapie o 19 %.
Výskyt nežádoucích účinků byl po ranolazinu i placebu stejný, což ukazuje na dobrou snášenlivost preparátů.
Závěr: Autoři konstatují, že studie potvrdila antianginozní efekt ranolazinu.
V České republice bylo zařazeno 392 nemocných. Poděkování patří všem aktivním centrům, především ale 3 nejlepším – Jihlava (MUDr. Klimsa), IKEM Praha (MUDr. Janek) a Kroměříž (MUDr. Navrátil).
COURAGE
Clinical Outcomes Utilising percutaneous coronary Revascularisation and Aggressive Guideline–driven drug Evaluation.
Cíl studie: posoudit strategii časné revaskularizace angioplastikou a stentem proti agresivní – plné – medikamentózní léčbě u nemocných se stabilní ischemickou chorobou srdeční.
Design a soubor: Zařazeno bylo 2 287 nemocných s anginou pectoris a s prokázanou ischemií a s minimálně 70% stenózou na koronární cévě. Pacienti byli randomizováni k angioplastice (případně se stentem), následované maximální medikamentozní terapií nebo k maximální medikamentózní terapii bez koronární intervence. Doba sledování byla 2,5 až 7,0 let s průměrem 4,6 roku.
Výsledky: Mezi uvedenými dvěma strategiemi nebyl shledán rozdíl, výskyt primárního cíle ??? (úmrtí, nefatální IM nebo CMP) byl 211 (19 %) ve větvi s PTCA a 202 (18,5 %) na medikamentózní terapii. Výskyt recidivy infarktu myokardu byl statisticky nevýznamně vyšší ve větvi s PTCA (13,2 % vs 12,3 %), obdobně výskyt hospitalizací pro ischemickou příhodu (12,4 vs 11,8 %).
Asi třetina nemocných randomizovaných pouze k medikamentózní terapii podstoupila v průběhu studie revaskularizaci a přešla tak do větve s plastikou. Ve větvi s úvodní angioplastikou potřebovalo během studie 21,1 % nemocných další revaskularizaci.
Závěr: Autoři konstatují, že medikamentózní terapie bez angioplastiky byla stejně účinná jako strategie s okamžitou angioplastikou u nemocných se stabilní formou ischemické choroby srdeční. Navíc 2/3 nemocných s medikamentózní terapií v průběhu téměř 5 let nepotřebovala revaskularizaci. Znamená to, že u nemocných se stabilní formou ischemické choroby srdeční bychom měli léčbu zahájit agresivní farmakoterapií, a teprve pokud je nemocný nadále symptomatický přistoupit ke koronarografii a angioplastice.
Poznámka: po zveřejnění studie akcie firmy Boston Scientific klesly z 15,22 USD na 14,22 USD (The New York Times 27. 3. 2007).
Práce byla vypracována v rámci Výzkumného záměru MŠMT – MSM0021622402
prof. MUDr. Jiří Vítovec, CSc., FESC1
prof. MUDr. Jindřich Špinar, CSc., FESC2
1I. interní kardioangiologická klinika LF MU a FN U sv. Anny, Brno
2Interní kardiologická klinika LF MU a FN Brno, pracoviště Bohunice
Štítky
Dětská kardiologie Interní lékařství Kardiochirurgie Kardiologie
Článek vyšel v časopiseKardiologická revue – Interní medicína
Nejčtenější tento týden
2007 Číslo 3- S MUDr. Štěpánem Budkou o rizicích obezity pro fertilitu ze všech úhlů pohledu
- S prof. Vladimírem Paličkou o racionální suplementaci kalcia a vitaminu D v každodenní praxi
- Není statin jako statin aneb praktický přehled rozdílů jednotlivých molekul
-
Všechny články tohoto čísla
- Plicní arteriální hypertenze
- Přínos stanovení B-natriuretického peptidu pro monitoraci léčby chronického srdečního selhání
- Monitorování perorální antikoagulační léčby v ambulantní praxi
- Deprese u kardiovaskulárního onemocnění
- Metody nukleární medicíny v diagnostice kardiovaskulárních onemocnění
- Význam implantabilní monitorovací jednotky u pacientů s neobjasněnou synkopou
- Fallotova tetralogie
- Prof. Paul Wood a jeho kardiologie
- Klinické studie ACC 2007 – I.
- Studie ADVANCE – významný pokrok v předcházení kardiovaskulárním komplikacím u DM 2. typu
- Klinické studie ukončené, přednesené nebo publikované v nedávné době
- Kardiologická revue – Interní medicína
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Monitorování perorální antikoagulační léčby v ambulantní praxi
- Význam implantabilní monitorovací jednotky u pacientů s neobjasněnou synkopou
- Fallotova tetralogie
- Plicní arteriální hypertenze
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání