-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
Metformín u pacientov s chronickým obličkovým a kardiovaskulárnym ochorením
Metformin in patients with chronic kidney disease and cardiovascular disease
Metformin is the first-line pharmacologic treatment for type 2 diabetes. Provided that the dose is adjusted for renal function, metformin treatment appears to be safe and still pharmacologically efficacious in moderate-to-severe chronic kidney disease. According to consensus report by ADA EASD 2018 advantages of metformin include its high efficacy, low cost, minimal hypoglycaemia risk when used as monotherapy, and the potential for some weight loss. UKPDS study have suggested a benefit for preventing cardiovascular disease. Metformin may lower risk for cardiovascular mortality compared with sulfonylurea therapy. Rare cases of lactic acidosis have been reported, usually in the setting of severe illness or acute kidney injury.
Received 13. 4. 2019
Accepted 10. 5. 2019
Keywords:
treatment – continuous glucose monitoring – cardiovascular disease – guidelines
Autoři: Vladimír Uličiansky 1; Zbynek Schroner 2
Působiště autorů: Via medica, s. r. o., Košice 1; SchronerMed, s. r. o., Košice 2
Vyšlo v časopise: Diab Obez 2019; 19(37): 45-53
Kategorie: Farmakoterapia
Souhrn
Metformín je liek prvej voľby pri farmakologickej liečbe diabetes mellitus 2. typu. Za predpokladu, že dávka je upravená vzhľadom na obličkové funkcie, liečba metformínom je bezpečná a stále farmakologicky účinná pri strednom až závažnom chronickom ochorení obličiek. Podľa konsenzuálnej správy ADA EASD 2018 výhody metformínu zahŕňajú jeho vysokú účinnosť, nízku cenu, minimálne riziko hypoglykémie pri použití v monoterapii a potenciál na určité zníženie telesnej hmotnosti. Štúdia UKPDS poukazuje na benefit pri prevencii kardiovaskulárnych ochorení. Metformín môže znižovať riziko kardiovaskulárnej mortality v porovnaní so sulfonylureou. Prípady laktátovej acidózy boli zriedkavo hlásené, zvyčajne pri závažnom ochorení alebo pri akútnom obličkovom poškodení.
Klíčová slova:
chronické ochorenie obličiek – diabetes mellitus 2 typu – odporúčania – srdcové zlyhávanie
Úvod
Z celosvetového hľadiska je dobre dokumentovaný vzostup incidencie diabetes mellitus 2. typu (DM2T). Menej jasné sú medzinárodné trendy v komplikáciách tohto ochorenia. Podľa dostupných údajov v krajinách s vysokými príjmami (napr. USA) v priebehu ostatných 20 rokov je výrazný pokles klasických komplikácií DM2T, ako sú infarkt myokardu, cievna mozgová príhoda, amputácie, a z nich vyplývajúca mortalita. Naproti tomu výskyt obličkového ochorenia pretrváva viac ako iných komplikácií. Kombinácia zníženej mortality a zvýšenej prevalencie DM2T zvyšuje priemerné roky prežité s diabetom a vedie k diverzifikácii morbidity na DM2T, vrátane vysokého výskytu obličkového ochorenia, invalidity podmienenej vekom a rakoviny. Údaje z iných krajín s nízkymi a strednými príjmami sú nejednoznačné [1].
Podľa údajov Národného centra zdravotníckych informácií publikovaných v roku 2018 bolo v roku 2009 dispenzarizovaných 303 265 chorých s DM2T, v roku 2017 bol pozorovaný nárast na 321 987 chorých, t. j. o 18 722 chorých. Obličkové komplikácie malo v roku 2009 celkovo 37 134 diabetikov a v roku 2017 celkovo 45 010 diabetikov. V prepočte na 1 000 diabetikov ide o nárast v tomto období zo 110,1 na 126,9 chorých/1 000 diabetikov.
Infarkt myokardu malo v roku 2009 celkovo 22 849 diabetikov a v roku 2017 celkovo 26 397 diabetikov. V prepočte na 1 000 diabetikov ide o nárast zo 67,8 na 77,5 chorých/1000 diabetikov [2].
Pozícia diabetológa v klinickej praxi
Vzhľadom na závažnosť DM a rôznorodosť diabetických komplikácií pri starostlivosti o pacienta s DM je dôležitá multidisciplinárna spolupráca diabetológa, kardiológa, nefrológa, internistu, endokrinológa, angiológa, neurológa, oftalmológa a iných špecialistov, vrátane všeobecného praktického lekára.
Výber liečby DM2T má byť zameraný na personalizovaný prístup so zhodnotením základných charakteristík pacienta už od prvého kontaktu s pacientom s DM2T, či už v rámci úvodnej monoterapie metformínom, ako aj pri výbere ďalších liekov do kombinácie s metformínom [3].
Diabetológ v klinickej praxi pri zvažovaní diagnostických a liečebných postupov si často kladie otázky: Aké sú indikácie a kontraindikácie postupov? Aký je rozsah? Aké je dávkovanie? Aký je spôsob podania? Aká je častosť opakovania? Aké môžu byť kombinácie? Aké môžu byť interakcie pri kombinácii postupov? Aké môžu byť komplikácie a nežiaduce účinky? Ako im predchádzať a ako ich liečiť? A tiež doplňujúce farmakologické otázky: Aká je farmakodynamika a farmakokinetika vhodných liekov? Aké môžu byť interakcie liekov s potravinami a požívatinami (alkohol, fajčenie)? [4].
V ďalšom texte budú bližšie rozobrané otázky týkajúce sa metformínu v kontexte chronického ochorenia obličiek a vybraných kardiovaskulárnych ochorení.
Chronické obličkové ochorenie a diabetická nefropatia
Diabetická nefropatia je závažná chronická mikrovaskulárna komplikácia DM. Pre jej vznik je rozhodujúce diabetické prostredie s chronickou hyperglykémiou, ktorá spôsobuje zmeny v štruktúre a funkcii glomerulov, tubulárnych buniek, interstícia a ciev v obličkách. Podporný význam majú hemodynamické zmeny v glomeruloch a genetické faktory [5].
Celková prevalencia diabetickej nefropatie u pacientov s DM2T v našich geografických podmienkach je 10–20 % [6]. U pacienta s DM2T sa môže vyskytovať celé spektrum obličkových ochorení. Prítomnosť diabetického ochorenia obličiek nielen zhoršuje celkovú a predovšetkým kardiovaskulárnu prognózu diabetikov, ale zvlášť v pokročilých štádiách tiež významne obmedzuje možnosti ich liečby [7]. Častým limitujúcim faktorom pri výbere farmakoterapie je znížená glomerulová filtrácia (GF). S poklesom GF sa znižuje eliminácia niektorých antidiabetík alebo ich aktívnych metabolitov obličkami. V ostatných rokoch sa zvýšená pozornosť venuje problematike liečby diabetes mellitus v rôznych stupňoch obličkového poškodenia, nielen v kontexte diabetickej nefropatie (DN) alebo aj zo širšieho pohľadu chronického ochorenia obličiek (chronic kidney disease – CKD).
Názory sa dynamicky menia pod vplyvom nových poznatkov, ktoré prináša medicína dôkazov a uvádzanie nových antidiabetík do klinickej praxe.
Intenzívna liečba diabetes mellitus vo veľkých prospektívnych randomizovaných klinických štúdiách viedla k zníženiu rizika a k spomaleniu progresie diabetickej nefropatie (hodnotené podľa rozvoja mikroalbuminúrie, prípadne jej progresie do makroalbuminúrie a podľa spomalenia poklesu GF) u diabetikov 1. a 2. typu. Väčšina odborných spoločností odporúča na prevenciu alebo oddialenie mikrovaskulárnych komplikácií DM, vrátane diabetickej nefropatie, cieľové hodnoty glykovaného hemoglobínu – HbA1c < 7,0 % DCCT (53 mmol/mol IFCC). Z terapeutického pohľadu je dôležité dosiahnuť primeranú glykemickú kompenzáciu včasne po stanovení diagnózy DM, ale klinický význam má aj snaha o metabolickú kontrolu u pacientov s renálnou insuficienciou [8–13].
V závislosti od veku, dĺžky trvania DM a glykemickej kompenzácie, u 20–40 % pacientov s DM2T dochádza k miernemu alebo výraznému zhoršeniu obličkových funkcií. To ovplyvňuje výber antidiabetickej liečby a vyžaduje častejšie monitorovanie obličkových funkcií a glykemickej kompenzácie [9].
Skríningové vyšetrenie diabetickej nefropatie a klasifikácia CKD podľa KDIGO
Pri výbere antidiabetickej liečby pri obličkovom poškodení (Chronic Kidney Disease – CKD) je nutné zvážiť metabolizmus a elimináciu lieku, farmakokinetiku a farmakodynamiku pri obličkovom ochorení, glykemickú účinnosť, riziko hypoglykémie, vplyv na telesnú hmotnosť, vplyv na obličkové funkcie a možnosť kombinovanej liečby pri zníženej GF [5,13]. Základné skríningové vyšetrenie pri DN je v kompentencii diabetológa (podľa Kidney Disease: Improving Global Outcomes – KDIGO):
- vyšetrenie albuminúrie (minimálne raz ročne)
- pomer albumín/kreatinín (Urine Albumin-to-Creatinine Ratio – UACR) vo vzorke ranného moču (mg/mmol)
- kvantitatívne vyšetrenie v zbieranom 24 hod moči (mg/24 hodín) alebo v 8-hodinovom nočnom moči (mg/8 hodín)
- reagenčné prúžky
- (Mikroalbuminúria je aj markerom zvýšeného kardiovaskulárneho rizika u diabetikov aj nediabetikov)
- koncentrácia kreatinínu v sére – výpočet eGFR (ml/min/1,73 m2; ml/s/1,73 m2)
V bežnej klinickej praxi sa uprednostňuje výpočet odhadu glomerulovej filtrácie (estimated GFR – eGFR) pomocou vzorca CKD-EPI (CKD-Epidemiology Collaboration) so 4 premennými (kreatinín v sére, vek, pohlavie, rasa).
Na základe týchto parametrov je založená klasifikácia pracovnej skupiny KDIGO 2012 [13] , ktorá rozdeľuje CKD do 5 štádií podľa glomerulovej filtrácie (GF): G1, G2, G3a, G3b, G4, G5 a do 3 kategórií albuminúrie (A1, A2, A3). Táto klasifikácia má zároveň prognostický význam (tab. 1).
Tab. 1. Prognóza chronických obličkových chorôb podľa štádia GF a kategórie albuminúrie. Upravené podľa [13] ![Prognóza chronických obličkových chorôb podľa štádia GF a kategórie albuminúrie.
Upravené podľa [13]](https://www.prolekare.cz/media/cache/resolve/media_object_image_small/media/image_pdf/6524a4b3fcc9dee809fd1eae37dab2e8.png)
Stanovenie funkcie obličiek má kľúčový význam pre indikáciu a dávkovanie metformínu v liečbe DM2T
Metformín
Metformín je považovaný za liek prvej voľby pri liečbe DM2T. Patrí medzi najviac predpisované farmaká v tejto indikácii buď v monoterapii alebo v kombinácii s inzulínom alebo inými antidiabetikami. Vzhľadom na vysokú účinnosť pri znižovaní HbA1c, dobrý bezpečnostný profil a nízku cenu si túto pozíciu udržal aj v najnovšej konsenzuálnej správe ADA/EASD 2018: Manažment hyperglykémie pri DM2T 2018. Predpokladom jeho použitia je neprítomnosť nežiaducich účinkov a kontraindikácií [11,12,14].
Miesto metformínu v konsenzuálnej správe ADA/EASD 2018 ukazuje schéma 1.
Schéma 1 | Miesto metformínu v konsenzuálnej správe ADA EASD 2018. Upravené podľa [14] ![Schéma 1 | Miesto metformínu v konsenzuálnej správe ADA EASD 2018. Upravené podľa [14]](https://pl-master.mdcdn.cz/media/image_pdf/1d782bcdec0990d5cabf3730c82b55b3.png?version=1573473316)
Charakteristické vlastnosti metformínu: primárny fyziologický účinok spočíva v znížení hepatálnej produkcie glukózy, ale význam majú aj viaceré ďalšie mechanizmy, ktoré nie sú sprostredkované inzulínom.
Výhodou sú rozsiahle dlhodobé skúsenosti, minimálne riziko hypoglykémie pri použití v monoterapii a potenciál na zníženie telesnej hmotnosti. V štúdii UKPDS bol dokázaný kardiovaskulárny benefit metformínu u obéznych novodiagnostikovaných pacientov s DM2T. Na základe systematického prehľadu a metaanalýzy metformín v porovnaní s derivátmi sulfonylurey znižuje riziko kardiovaskulárnej mortality.
Medzi nevýhody metformínu patria gastrointestinálne nežiaduce účinky, ktoré sa môžu zlepšiť v priebehu času alebo po znížení dávky. V klinickej praxi je nutné sledovanie obličkových funkcií s prípadnou úpravou dávky v štádiu G3b CKD. Metformín môže viesť k deficitu vitamínu B12. Z tohto hľadiska sa odporúča periodické monitorovanie vitamínu B12 a prípadná suplementácia jeho nedostatku, zvlášť u pacientov s anémiou alebo neuropatiou.
Často diskutovaná laktátová acidóza je zriedkavá. Najčastejšie sa vyskytuje pri závažnom ochorení alebo pri akútnom obličkovom zlyhávaní. Jej hlavnou prevenciou je dodržiavanie kontraindikácií podávania metformínu [12,14–16]. Metformín je nutné vynechať v prípade závažného ochorenia, dehydratácie alebo zvracania.
Medzi kontraindikácie metformínu patria:
- precitlivenosť na liečivo alebo na ktorúkoľvek z pomocných látok
- akýkoľvek typ akútnej metabolickej acidózy (ako napr. laktátová acidóza, diabetická ketoacidóza), diabetická prekóma
- závažné zlyhanie obličiek (GFR < 30 ml/min), akútne stavy s možnosťou zmeny renálnej funkcie, ako sú dehydratácia, závažná infekcia, šok
- akútne alebo chronické ochorenie, ktoré môže spôsobiť tkanivovú hypoxiu, ako sú kardiálne alebo respiračné zlyhanie, nedávny infarkt myokardu, šok
- hepatálna insuficiencia, akútna intoxikácia alkoholom, alkoholizmus
- podľa súhrnu charakteristických vlastností metformínu (SPC) intravaskulárne podanie jódových kontrastných látok [17]
Metformín sa má vysadiť v čase chirurgického zákroku s celkovou, spinálnou alebo epidurálnou anestéziou. Opatrnosť je nutná pri liečbe nesteroidnými antireumatikami a pri diuretikách.
Pri liečbe metformínom je dôležitá znalosť jeho farmakokinetiky. Metformín sa vstrebáva z tenkého čreva. Maximálnu plazmatickú koncentráciu po podaní 500–850 mg dosahuje za 2,5 hodiny. Plazmatické hladiny sú nízke. Neviaže sa na proteíny plazmy, nepodlieha biotransformácii v pečeni, nemá interakciu s inhibítormi ani induktormi pečeňových enzýmov. Eliminuje sa výlučne obličkami v nezmenej forme, zvlášť glomerulovou filtráciou, ale aj tubulárnou sekréciou v proximálnych tubuloch. Pri poruche obličkových funkcií je jeho vylučovanie významne spomalené [17,18].
Metformín, znížené obličkové funkcie a laktátová acidóza
V rokoch 2014–2016 sa v odborných kruhoch intenzívne diskutovalo o reštriktívnej indikácii metformínu pri znížených obličkových funkciách.
Inzucchi et al v roku 2014 hľadali odpoveď na otázku ohľadom vzťahu CKD a laktátovej acidózy. V systémovom prehľade zistili, že hoci metformín je vylučovaný obličkami, u pacientov s miernym až stredným stupňom chronického ochorenia obličiek (eGFR 30–60 ml/min/1,73 m2), hladiny tohto lieku zostávajú vo všeobecnosti v terapeutickom rozmedzí a koncentrácie laktátu sa v priebehu liečby metformínom podstatne nezvyšujú. Incidencia laktátovej acidózy u pacientov, ktorí užívajú metformín, varíruje medzi štúdiami v rozmedzí od 3/100 000 paciento-rokov do 10 /100 000 paciento-rokov, pričom sa nelíši s výskytom oproti bežnej populácii s diabetom. Autori v závere konštatujú, že dostupné dôkazy podporujú rozšírenie použitia metformínu u pacientov s miernym až stredným stupňom CKD (definícia podľa eGFR), s primeraným znížením dávky a so sledovaním obličkových funkcií [19].
Európska lieková agentúra (European Medicine Agency – EMA)) v roku 2016 publikovala záver, že lieky obsahujúce metformín sa v súčasnosti môžu používať na liečbu DM2T u pacientov s mierne zníženou funkciou obličiek (GFR – rýchlosť glomerulárnej filtrácie = 30–59 ml/min) [20]. Ide o poruchu funkcie obličiek stupeň G3a a G3b KDIGO. Dávkovanie metformínu v rôznych štádiách CKD je uvedené v tab. 2.
Tab. 2. Dávkovanie metformínu v rôznych štádiách chronického ochorenia obličiek 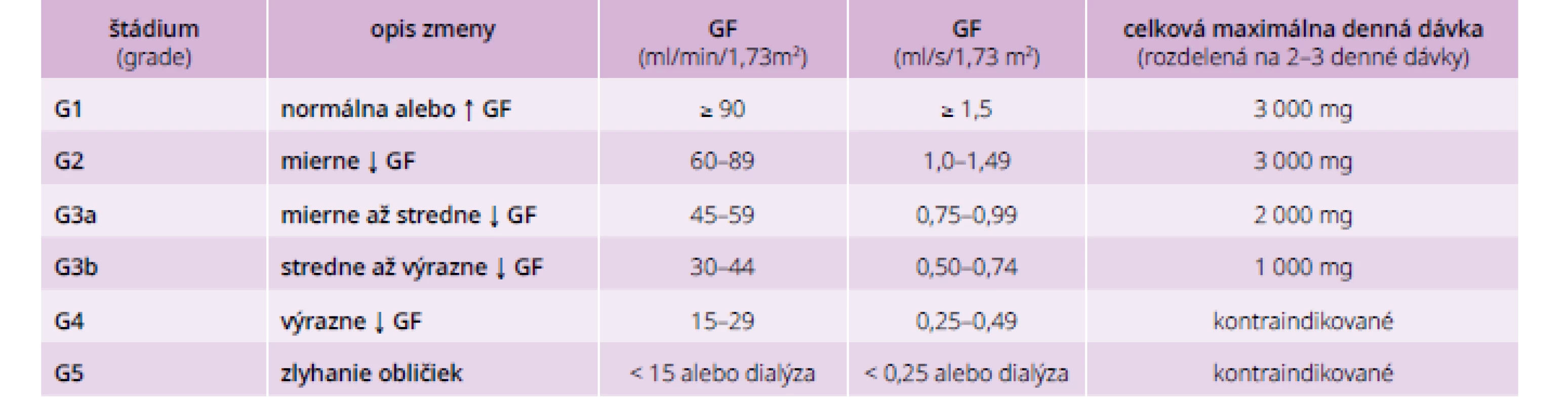
U pacientov so zníženou funkciou obličiek v štádiu G3a a G3b je nutné zvážiť podávanie znížených dávok. Kontraindikácia pre pacientov so závažne zníženou funkciou obličiek sa zachováva (GFR < 30 ml/min) [20].Tieto zmenené odporúčania boli výsledkom preskúmania liekov obsahujúcich metformín agentúrou EMA z dôvodu výhrad, že vtedajšie vedecké dôkazy neodôvodňovali kontraindikáciu u pacientov so stredne zníženou funkciou obličiek. Použitie metformínu môže byť prínosom pre veľkú populáciu pacientov so stredne zníženou funkciou obličiek.
EMA v ďalšom texte uvádza, že metformín môže zvýšiť riziko zriedkavej, ale závažnej komplikácie s názvom laktátová acidóza, ktorá sa vyskytuje v prípade, že prirodzene vytváraná kyselina mliečna sa hromadí v krvi rýchlejšie, než sa môže odstrániť.
Pred začatím liečby metformínom a minimálne raz ročne po jej začatí je potrebné vyhodnotiť GFR. U pacientov so zvýšeným rizikom ďalšej progresie poruchy funkcie obličiek a u starších osôb je potrebné funkciu obličiek hodnotiť častejšie, napr. každé 3–6 mesiace [17,20].
V klinickej praxi je k dispozícii niekoľko kombinovaných liekov s fixnou dávkou obsahujúcich metformín. Ak sa tieto lieky použijú u pacientov so zníženou funkciou obličiek, treba vziať na vedomie obmedzenia a účinnosť týkajúce sa ďalšej účinnej látky v kombinácii, realizovateľnosť úpravy dávky a alternatívu použitia individuálnych tabliet [20].
Po uvoľnení medzinárodných indikačných kritérií pre metformín pri CKD Lalau et al sledovali bezpečnosť a účinnosť rôznych dávkovacích režimov metformínu u pacientov so stredne závažným až závažným chronickým ochorením obličiek (G3a, G3b alebo G4 CKD). Na základe sledovania plazmatických koncentrácií metformínu pri G3a CKD vhodné dávkovanie bolo ráno 500 mg a 1 000 mg večer, pri G3b CKD dávkovanie bolo ráno 500 mg a večer 500 mg a v štádiu G4 CKD bola vhodná dávka 500 mg ráno. Po 4 mesiacoch mali pacienti stabilnú plazmatickú koncentráciu metformínu, ktorá nikdy neprekročila akceptovaný horný limit 5 mg/l. Nebola prítomná hyperlaktatémia (> 5 mmol/l) a hladiny HbA1c sa nezmenili. Neboli signifikatné rozdiely vo farmakokinetických parametroch medzi jednotlivými skupinami CKD. Autori v štúdii zistili, že metformín je bezpečný a farmakologicky účinný pri úprave dávky vo vzťahu k obličkovým funkciám u pacientov so stredne závažným až závažným CKD [21].
Metformín a kardiovaskulárne ochorenia
Možný mechanizmus vplyvu metformínu na kardiovaskulárny systém vyplýva z mechanizmu účinku metformínu a z jeho metabolických a vaskulárnych účinkov: zlepšenie glykemickej kompenzácie, zníženie hladín metylglyoxalov, zníženie sekrécie lipoproteínu o veľmi nízkej hustote (very-low-density lipoprotein – VLDL) a hladín triacylglycerolov (TAG) a zníženie postprandiálnej glykémie [22]. Metformín vedie k zníženiu endoteliálnej dysfunkcie a zníženiu hladín PAI-1. Pri liečbe metformínom dochádza k miernemu poklesu hmotnosti [23,24].
Vplyv intenzívnej glykemickej kompenzácie metformínom na komplikácie u pacientov s nadhmotnosťou s novozisteným DM2T bol sledovaný v štúdii UKPDS 34. Pacienti, ktorí boli randomizovaní na liečbu metformínom, v porovnaní s konvenčnou skupinou mali signifikantne znížené riziko diabetických komplikácií o 32 % (p = 0,002), infarktu myokardu o 39 % (p = 0,01), mortality asociovanej s diabetom o 42 % (p = 0,017) a celkovej mortality o 36 % (p = 0,011). V porovnaní s inzulínom a derivátmi sulfonylurey intenzívna glykemická kompenzácia metformínom bola asociovaná s nižším hmotnostným prírastkom a nižším výskytom hypoglykémií. Na základe výsledkov tejto štúdie sa stal metformín liekom prvej voľby u týchto pacientov. Po 10-ročnom sledovaní intenzívnej glykemickej kontroly, napriek včasnej strate rozdielov v glykemickej kompenzácii, v skupine liečenej metformínom pretrvávalo zníženie vyššie spomenutých kardiovaskulárnych rizík – ide o efekt metabolickej pamäte (tzv. glycemic memory, legacy efect) [15].
Lekári aj pacienti potrebujú aktualizáciu medicíny dôkazov ohľadom porovnania účinnosti a bezpečnosti antidiabetík, aby mohli mať podklady pre racionálny výber liečby.
Marurtur et al vykonali u dospelých s DM2T metaanalýzu 179 klinických štúdií a 25 observačných štúdií, aby porovnali účinnosť a bezpečnosť monoterapie tiazolidíndiónom, metformínom, sulfonylureou, inhibítormi DPP4, inhibítormi SGLT2 a agonistami GLP1 receptorov a vybraných kombinácií založených na metformíne. Zistili, že kardiovaskulárna mortalita bola nižšia pri liečbe metformínom v porovnaní so sulfonylureou. Výsledky potvrdili postavenie metformínu ako lieku prvej voľby pre DM2T na základe relatívnej bezpečnosti a priaznivého účinku na HbA1c, telesnú hmotnosť a kardiovaskulárnu mortalitu. Výsledky pre prídavné liečby k metformínu boli podobné ako v monoterapii, ale mali nižšie hodnotenie medicíny dôkazov [25].
Chang et al sledovali vývoj fibrilácie predsiení u 9 983 pacientov. Po adjustovaní na komorbidity a liečbu, metformín mal nezávislý protektívny účinok na vznik novej fibrilácie predsiení u diabetikov: HR 0,81 (p = 0,0001) [26].
Eurich et al v systematickom prehľade observačných štúdií , ktoré zahrnuli 34 000 pacientov, pozorovali, že metformín je prinajmenšom tak bezpečný ako iné hypoglykemické lieky u pacientov s DM a so srdcovým zlyhávaním. Dokonca aj u tých, ktorí majú zníženú ejekčnú frakciu ľavej komory alebo konkomitantné chronické obličkové ochorenie [27].
Podľa odporúčaní Európskej kardiologickej spoločnosti (ESC) pre diagnostiku a liečbu akútneho a chronického srdcového zlyhávania (2016) u pacientov s DM a srdcovým zlyhávaním (SZ) glykemická kompenzácia má byť dosahovaná postupne s preferenciou liekov, ktoré majú dokázanú bezpečnosť a účinnosť. Liekom prvej voľby pri SZ so zachovanou ejekčnou frakciou ľavej komory (SZZEF) a s redukovanou ejekčnou frakciou ľavej komory (SZREF) môže byť metformín. Na rozdiel od predchádzajúcich názorov, metformín je bezpečný aj u pacientov so SZREF, ale je kontraindikovaný u pacientov s ťažkým obličkovým alebo hepatálnym poškodením vzhľadom na riziko laktátovej acidózy [28].
V odporúčaniach ESC pre manažment fibrilácie predsiení (2016) sa uvádza, že liečba metformínom je asociovaná so zníženým dlhodobým rizikom fibrilácie predsiení u pacientov s DM a môže byť spojená s nižším dlhodobým rizikom cievnej mozgovej príhody [29].
Miesto metformínu v konsenzuálnej správe ADA EASD 2018 pri dokázanom kardiovaskulárnom alebo chronickom ochorení obličiek
Aj pri dokázanom kardiovaskulárnom alebo chronickom ochorení obličiek je metformín liekom prvej voľby. V liečbe metformínom sa pokračuje, ak nie sú kontraindikácie alebo nežiaduce účinky. Je potrebné zvažovať úpravu dávky, prípadne vynechať metformín pri klesajúcej eGFR. [14].
Ak nie sú dosiahnuté cieľové hodnoty HbA1c, vychádza sa z princípov uvedených na schéme 1.
Ak prevláda kardiovaskulárne ochorenie, postupuje sa podľa odporúčaní, ktoré sú znázornené na schéme 2.
Schéma 2 | Prevláda kardiovaskulárne ochorenie. Upravené podľa [14] ![Schéma 2 | Prevláda kardiovaskulárne ochorenie. Upravené podľa [14]](https://pl-master.mdcdn.cz/media/image_pdf/3e3fd1d83145e3d01f2ef689549b0fdb.png?version=1573473342)
eGFR – odhadovaná glomerulárna filtrácia/estimated Glomerular Filtration Rate GLP1 – glukagónu podobný peptid/Glucagon-Like Peptid SGLT2 – sodíkovo-glukózový kotransportér 2/Sodium-GLucose co-Trasporter 2 Ak prevláda chronické srdcové zlyhávanie alebo chronické ochorenie obličiek, postupuje sa podľa odporúčaní, ktoré sú znázornené na schéme 3.
Schéma 3 | Prevláda chronické srdcové zlyhávanie alebo chronické ochorenie obličiek. Upravené podľa [14] ![Schéma 3 | Prevláda chronické srdcové zlyhávanie alebo chronické ochorenie obličiek.
Upravené podľa [14]](https://pl-master.mdcdn.cz/media/image_pdf/e197e803dcc0118eeca1308e419511c2.png?version=1573473355)
Kontrolované randomizované klinické štúdie sú dizajnované tak, že sa sleduje účinok nového lieku v porovnaní s placebom alebo iným komparátorom pri pokračovaní v štandardnej antidiabetickej liečbe. Vzhľadom na to, že metformín je široko používaným liekom, aj v týchto klinických štúdiách je veľké percento pacientov, ktorí súčasne užívajú metformín. Jedným z príkladov sú nedávno publikované výsledky zo štúdie EMPA-REG OUTCOME. Pri vstupe do štúdie užívalo metformín asi 74 % pacientov, bez ohľadu na predchádzajúcu prítomnosť alebo neprítomnosť infarktu myokardu a cievnej mozgovej príhody (tab. 3) [30].
Tab. 3. Bazálne charakteristiky pacientov pri vstupe do štúdie EMPA-REG OUTCOME vo vzťahu k liečbe metformínom 
EMPA – pacienti liečení empagliflozínom MET – pacienti liečení metformínom Záver
Metformín je klasickým perorálnym antidiabetikom zo skupiny bigvanidov. Základnou látkou tejto skupiny je gvanidín, ktorý bol extrahovaný z rastliny galega officinalis (jastrabina lekárska), ktorá bola používaná v stredoveku na liečbu diabetu. Metformín bol uvedený do klinickej praxe v roku 1957. V priebehu rokov po vzostupoch a pádoch z pohľadu používania sa metformín dostal na úroveň lieku prvej voľby pri liečbe DM2T. Metformín má široký terapeutický potenciál, ale je potrebný racionálny prístup k jeho indikácii.
MUDr. Vladimír Uličiansky
Doručené do redakcie 13. 4. 2019
Prijaté po recenzii 10. 5. 2019
Zdroje
- Gregg, EW, Sattar N, Ali MK. The changing face of diabetes complications. Lancet Diabetes Endocrinol 2016; 4(6):537–547. Dostupné z DOI: <http://dx.doi.org/10.1016/S2213–8587(16)30010–9>.
- Činnosť diabetologických ambulancií v SR 2017. Národné centrum zdravotníckych informácií, Bratislava 2018, ZŠ-11/2018. Dostupné z WWW: <http://www.nczisk.sk/Documents/publikacie/2017/zs1811.pdf>.
- Uličiansky V, Schroner V, Némethyová Z et al. Personalizovaná medicína v diabetológii v kontexte odporúčaní ADA/EASD 2015. Forum Diab 2015; 4(2): 102–118.
- Uličiansky V, Lazúr I. Rozhodovací algoritmus v klinickej praxi (Vnútorný dialóg lekára). Vnitř Lék 1985; 31(4): 391–397.
- Okša A, Ponťuch P, Spustová V et al. Diabetická nefropatia: Diagnostika, prevencia a liečba. Odporúčané postupy Slovenskej nefrologickej spoločnosti a Slovenskej diabetologickej spoločnosti. Forum Diab 2013; 2(2; Suppl 1): 1–6.
- Ponťuch P, Lištiaková D, Černá K. Výskyt mikroalbuminúrie, klinickej proteinúrie a artériovej hypertenzie u diabetikov 2. typu na Slovensku. Diabetes a obezita 2004; 4(7): 41–48.
- Haluzík M, Rychlík I. Léčba diabetiků s chronickým onemocněním ledvin. In: Haluzík M, Rychlík I et al. Léčba diabetu u pacientů s onemocněním ledvin a jater. Mladá fronta: Praha 2012 : 63–99. ISBN 978–80–204–2671–0.
- Uličiansky V. Prevencia alebo spomalenie progresie diabetickej nefropatie. Skutočnosť alebo fikcia? Via Pract 2016; 13(4): 144–148.
- Bailey CJ, Day C. Diabetes Therapies in Renal Impairment. Br J Diabetes Vasc Dis 2012; 12(4): 167–171. Dostupné z DOI: <https://doi.org/10.1177/1474651412458811>.
- Bailey CJ. Metformin. In: Umpierrez G (ed). Therapy for Diabetes Mellitus and Related Disorders. 6th ed. American Diabetes Association 2014 : 341–358. ISBN 978–1580405096.
- American Diabetes Association Standards of Medical Care in Diabetes 2018. Diabetes Care 2018; 41(Suppl 1): S1-S59.
- Garber AJ, Abrahamson MJ, Barzilay JI et al. Consensus Statement by the American Association of Clinical Endocrinologists and American College of Endocrinology on the Comprehensive Type 2 Diabetes Management Algorithm – 2018 Executive Summary. Endocr Pract 2018; 24(1): 91–120. Dostupné z DOI: <http://dx.doi.org/10.4158/CS-2017–0153>.
- KDIGO 2012 Clinical Practice Guideline for the Evaluation and Management of Chronic Kidney Disease. Kidney Int Suppl 2013; 3(1): 1–150.
- Davies MJ, Alessio DA, Fradkin J et al. Management of Hyperglycemia in Type 2 Diabetes, 2018. A Consensus Report by the American Diabetes Association (ADA) and the European Association for the Study of Diabetes (EASD). Diabetologia 2018; 41(12):2669–2701. Dostupné z DOI: <https://doi.org/10.1007/s00125–018–4729–5>.
- [UK Prospective Diabetes Study (UKPDS) Group]. Effect of intensive blood-glucose control with metformin on complications in overweight patients with type 2 diabetes (UKPDS 34). Lancet 1998; 352(9131): 854–865. Erratum in Lancet 1998; 352(9139): 1558.
- Maruthur NM, Tseng E, Hutfless S et al. Diabetes medications as monotherapy or metformin-based combination therapy for type 2 diabetes: a systematic review and meta-analysis. Ann Intern Med 2016; 164(1): 740–751. Dostupné z DOI: <http://dx.doi.org/10.7326/M15–2650>.
- Súhrn charakteristických vlastností lieku metformín (Siofor). Dostupné z WWW: <https://www.adc.sk/databazy/produkty/spc/siofor-500–990352.html>.
- Rena G, Hardie G, Pearson EW. The mechanisms of action of metformin. Diabetologia 2017; 60(9): 1577–1585. Dostupné z DOI: <http://dx.doi.org/10.1007/s00125–017–4342-z>.
- Inzucchi SE, Lipska KJ, Mayo H et al. Metformin in Patients with Type 2 Diabetes and Kidney Disease: A Systematic Review. JAMA 2014; 312(24): 2668–2675. Dostupné z DOI: <http://dx.doi.org/10.1001/jama.2014.15298>.
- EMA/868987/2016. Použitie metformínu na liečbu cukrovky sa v súčasnosti rozšírilo na pacientov s mierne zníženou funkciou obličiek. V informáciách o lieku sa aktualizovali odporúčania pre pacientov s poruchou funkcie obličiek. Dostupné z WWW: <https://www.ema.europa.eu/medicines/human/referrals/metformin-metformin-containing-medicines>.
- Lalau JD, Kajbaf F, Bennis Y et al. Metformin Treatment in Patients with Type 2 Diabetes and Chronic Kidney Disease Stages 3A, 3B, or 4. Diabetes Care 2018; 41(3): 547–553. Dostupné z DOI: <http://dx.doi.org/10.2337/dc17–2231>.
- Ferrannini E, DeFronzo RA. Impact of glucose-lowering drugs on cardiovascular disease in type 2 diabetes. Eur Heart J 2015; 36(34):2288–2296. Dostupné z DOI: <http://dx.doi.org/10.1093/eurheartj/ehv239>.
- Schroner Z, Uličiansky V. Metformín – súčasné postavenie v liečbe diabetes mellitus 2. typu a diskutované otázky ohľadom jeho použitia. Via Pract 2015, 12(4): 152–154.
- Uličiansky V. Metformín a kardiovaskulárne riziko. In: Schroner Z, Haluzík M, Mráz M et al. Antidiabetiká a kardiovaskulárne riziko. SchronerMED: Košice 2017 : 34–50. ISBN: 978–80–8129–073–2.
- Maruthur NM, Tseng E, Hutfless S et al. Diabetes medications as monotherapy or metformin-based combination therapy for type 2 diabetes: a systematic review and meta-analysis. Ann Intern Med 2016; 164(11): 740–751. Dostupné z DOI: <http://dx.doi.org/10.7326/M15–2650>.
- Chang S-H, Wu L-S, Chiou M-J et al. Association of metformin with lower atrial fibrilation risk among patients with type 2 diabetes mellitus: a population-based dynamic cohort and in vitro studies. Cardiovasc Diabetol 2014; 13 : 123. Dostupné z DOI: <http://dx.doi.org/10.1186/s12933–014–0123-x>.
- Eurich DT, Weir DL, Majumdar SR et al. Comparative safety and effectiveness of metformin in patients with diabetes mellitus and heart failure: systematic review of observational studies involving 34 000 patients. Circ Heart Fail 2013; 6(3): 395–402. Dostupné z DOI: <http://dx.doi.org/10.1161/CIRCHEARTFAILURE.112.000162>.
- Ponikowski P, Voors AA, Anker SD et al. 2016 ESC Guidelines for the diagnosis and treatment of acute and chronic heart failure: The Task Force for the diagnosis and treatment of acute and chronic heart failure of the European Society of Cardiology (ESC)Developed with the special contribution of the Heart Failure Association (HFA) of the ESC. Eur Heart J 2016; 37(27): 2129–2200. Dostupné z DOI: <http://dx.doi.org/10.1093/eurheartj/ehw128>.
- Kirchhof P, Benussi S, Kotecha D et al. 2016 ESC Guidelines for the management of atrial fibrillation developed in collaboration with EACTS. Eur Heart J 2016; 37(38): 2893–2962. Dostupné z DOI: <http://dx.doi.org/10.1093/eurheartj/ehw210>.
- Fitchett D, Inzucchi S, Cannon Ch et al. Empagliflozin Reduced Mortality and Hospitalization for Heart Failure Across the Spectrum of Cardiovascular Risk in the EMPA-REG OUTCOME Trial. Circulation 2019; 139(11): 1384–1395. Dostupné z DOI: <http://dx.doi.org/10.1161/CIRCULATIONAHA.118.037778>.
Štítky
Diabetologie Obezitologie
Článek vyšel v časopiseDiabetes a obezita
Nejčtenější tento týden
2019 Číslo 37- Biomarker NT-proBNP má v praxi široké využití. Usnadněte si jeho vyšetření POCT analyzátorem Afias 1
- S prof. Vladimírem Paličkou o racionální suplementaci kalcia a vitaminu D v každodenní praxi
- Dávkování a správná titrace dávky pregabalinu
- Pregabalin je účinné léčivo s příznivým bezpečnostním profilem pro pacienty s neuropatickou bolestí
- Tirzepatid – nová éra v léčbě nadváhy a obezity
-
Všechny články tohoto čísla
- DNA diagnostika najčastejších monogénových foriem diabetu na Slovensku
- Hypoglykémia pri diabetes mellitus
- Nové technológie kontinuálneho monitorovania – nové možnosti pre liečbu diabetes mellitus
- Naša odborná spoločnosť a jej časopis v roku 2019
- Protizápalová liečba redukuje aterotrombotické riziko
- Cesta od EBM ku najnovšej konsenzuálnej správe ADA a EASD: manažment hyperglykémie u pacientov s DM2T, 2018
- Metformín u pacientov s chronickým obličkovým a kardiovaskulárnym ochorením
- 50 rokov Slovenskej diabetologickej spoločnosti
- Odišiel MUDr. Peter Pavlov, MPH (*8. 6. 1962 – †19. 4. 2019)
- 15. vedecká konferencia venovaná pamiatke prof. MUDr. Rudolfa Koreca, DrSc. 29. 3. 2019, Topoľčianky
- XXXIV. kongres Slovenskej hypertenziologickej spoločnosti SLS a Konferencia pracovnej skupiny preventívnej kardiológie SKS, 4.–6. 4. 2019, Jasná, Demänovská dolina
- Jiří Šimek. Lékařská etika
- Familiárna hypercholesterolémia a projekt MedPed FH
- Diabetes a obezita
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- 50 rokov Slovenskej diabetologickej spoločnosti
- Hypoglykémia pri diabetes mellitus
- Odišiel MUDr. Peter Pavlov, MPH (*8. 6. 1962 – †19. 4. 2019)
- 15. vedecká konferencia venovaná pamiatke prof. MUDr. Rudolfa Koreca, DrSc. 29. 3. 2019, Topoľčianky
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



