-
Články
Top novinky
Reklama- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
Top novinky
Reklama- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
Top novinky
ReklamaFunkční výsledky pacientů s rozštěpem patra v letech 1993–2006 na Moravě III – ORL výsledky
Functional results of patients with cleft palate between 1993 and 2006 in Moravia III – ENT results
Objective: To evaluate the results of palatal reconstruction in children with cleft palate based on the therapeutic results of the multidisciplinary team of the Cleft Center at the Department of Plastic and Aesthetic Surgery of St. Anna’s Faculty Hospital in Brno (KPECH) focusing on the results of ENT controls.
Material and method: The group was formed of patients with cleft palates born from January 1, 2001 to December 31, 2006 and treated at KPECH. The group included 114 patients (67 boys and 47 girls) with a monitoring period of 2 to 7 years.
Results: The preoperative incidence of chronic secretory otitis was approximately 60% in all groups of patients. The incidence of recurrent otitis media varied between 6 to 10% in all patients. The type of cleft and the gender of the patient do not significantly affect the course and consequences of chronic secretory otitis. The patients with the isolated cleft palate, patients with the Furlow procedure and patients with the early adenoidectomy have the smallest incidence of permanent hearing loss and the smallest number of ventilation tubes for the recovery of chronic secretory otitis. In patients with the early adenoidectomy, there is no difference in speech development and in the occurrence of hypernasality compared to patients who have not been adenotomized.
Conclusion: The best surgical results are achieved by Furlow's palatoplasty in patients with isolated cleft palate. The smallest number of ventilation tubes was needed at this procedure for the recovery of chronic secretory otitis. When finding adenoid vegetation II. and III. grade and type B, C it is advisable to perform adenoidectomy during the primary reconstruction of cleft palate without the risk of ipairment of speech development or greater occurence of hypernasality.
Keywords:
cleft lip – cleft palate – orofacial cleft – Eustachian tube – otitis media with effusion
Autoři: Z. Dvořák 1,2; P. Horník 3
Působiště autorů: Lékařská fakulta Masarykovy Univerzity, Brno 1; Klinika plastické a estetické chirurgie FN U sv. Anny, Brno 2; Dětská ORL, s. r. o., Brno 3
Vyšlo v časopise: Čes-slov Pediat 2019; 74 (6): 339-348.
Kategorie: Původní práce
Souhrn
Cíl studie: Zhodnotit výsledky rekonstrukce patra u dětí s rozštěpem patra na základě terapeutických výsledků multidisciplinárního týmu rozštěpového centra při Klinice plastické a estetické chirurgie FN U sv. Anny Brno (KPECH) se zaměřením na výsledky ORL kontrol.
Materiál a metoda: Soubor byl tvořen pacienty s rozštěpem patra narozenými od 1. 1. 2001 do 31. 12. 2006 a léčenými na Klinice plastické a estetické chirurgie FN U sv. Anny. Do souboru bylo zařazeno 114 pacientů (67 chlapců a 47 dívek) s dobou sledování 2 až 7 let.
Výsledky: Předoperační výskyt chronické sekretorické otitidy byl u všech skupin zhruba 60 %. Výskyt rekurentních otitid se u všech pacientů se pohyboval mezi 6–10 %. Typ rozštěpu a pohlaví pacienta neovlivňují signifikantně průběh a následky chronické sekretorické otitidy. Nejméně trvalých následků na sluchu a nejmenší počet ventilačních trubiček k sanaci chronické sekretorické otitidy bylo třeba u pacientů s izolovaným rozštěpem patra, u pacientů operovaných metodou dle Furlowa a u pacientů, kteří podstoupili časnou adenotomii. U časné adenotomie nevzniká žádný rozdíl ve vývoji řeči a ve výskytu hypernazality oproti pacientům, u kterých nebyla adenotomie provedena.
Závěr: U pacientů s izolovaným rozštěpem patra dosahuje nejlepších terapeutických výsledků operační metoda dle Furlowa. Pro sanaci chronické sekretorické otitidy bylo u ní třeba nejmenšího počtu ventilačních trubiček. Při nálezu adenoidní vegetace II. a III. stupně a typu B, C je vhodné provést adenotomii při primární sutuře patra bez rizika narušení vývoje řeči a většího výskytu hypernazality.
Klíčová slova:
rozštěp rtu – rozštěp patra – orofaciální rozštěp – Eustachova trubice – chronická sekretorická otitida
ÚVOD
Obličejový rozštěp výrazně mění fyziologické funkce celého horního aerodigestivního traktu. Dopad tohoto jevu se projevuje i v otologické problematice, která se stejně jako u zdravých dětí výrazně mění s věkem. V časném dětském věku jsou častější akutní otitidy a chronická sekretorická otitida, v dalším vývoji se problematika posouvá směrem k řešení následků chronické dysfunkce Eustachovy trubice.
Otitis media je definována jako zánět v oblasti středního ucha a pneumatického systému spánkové kosti. Další klasifikace tohoto zánětu je založena na délce, povaze výpotku a přítomnosti či absenci dalších příznaků (tab. 1).
Tab. 1. Charakteristika jednotlivých typů otitis media. 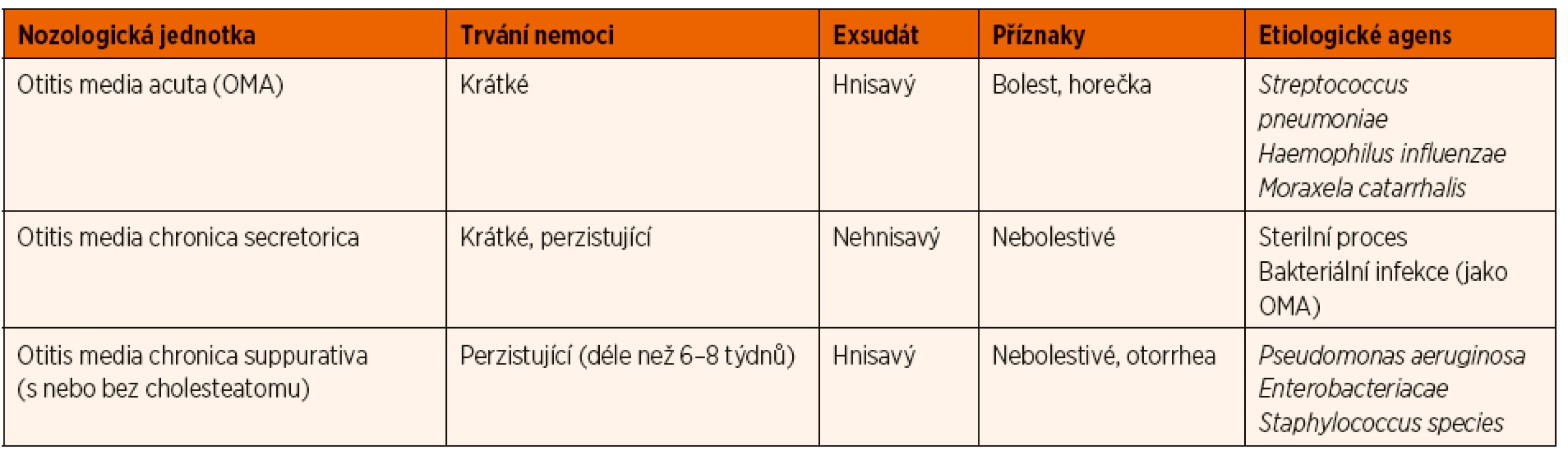
(Vytvořeno dle Patrick JA. Otolaryngologic needs of individuals with oral clefts. In: Wyszynski DF (ed). Cleft Lip & Palate: From Origin to Treatment. 1st ed. Oxford: Oxford University Press, 2002) Hlavní příčinou vzniku sekretorické otitidy je dysfunkce Eustachovy trubice, jejímž následkem je postupná resorpce kyslíku a oxidu uhličitého ze středouší se vznikem podtlaku ve středouší. Tento poté vede ke transudaci a akumulaci sterilního výpotku. Dále dochází k metaplazii výstelky středouší se změnou epitelu na cylindrický se zmoženými pohárkovými buňkami a častou poruchou mukociliárního transportu. Tento patogenetický mechanismus je popsán jako „hydrops ex vacuo“ teorie [1].
Eustachova trubice má 3 základní funkce: ventilační, protekční (zábrana ascendentní infekce) a drenážní (čisticí řasinkový epitel) [2]. U dětí má tuba obecně delší chrupavčitou část v poměru k části kostěné, menší průsvit a je uložena horizontálněji, což zvyšuje dispozici k obstrukci tuby. Za normálních podmínek je Eustachova trubice pasivně uzavřená a otvírá se cca 2000–3000x denně na zlomek sekundy [3]. Uzávěr je způsobem tlakem měkkých tkání na mediální a laterální chrupavku trubice. Patrové svaly se přímo do chrupavčité části tuby neupínají. Kontrakcí m. ten-sor veli palatini se ústí Eustachovy trubice posouvá laterálně a dolů, kontrakcí m. levator veli palatini se snižuje tlak měkkých tkání na mediální chrupavku a dochází k otevření tuby [4]. Existují ale práce, které podíl levátoru na dilataci Eustachovy trubice vylučují a za jediný dilatátor je považován m. tensor veli palatini [5].
U pacientů s rozštěpovou vadou je změněnou inzercí a pozicí patrových svalů mechanismus dilatace tuby narušen. Abnormality nosu a patra mají sekundárně vliv také na sníženou pneumatizaci temporální kosti a menší vzduchový objem středouší přispívá k snadnějšímu vzniku patologických změn [6]. Dále jsou přítomny i abnormity kraniofaciálního skeletu, jako např. menší hloubka i výška mastoidálního systému.
K obstrukci tuby také může mechanicky přispívat adenoidní vegetace (AV), která je často současně i infekčním fokusem. Podle velkosti AV jsou rozlišovány 3 stupně:
- I. AV nepřesahuje 1/3 choan
- II. AV v rozsahu 1/3–2/3 choan
- III. AV přesahuje 2/3 choan
Ve vztahu k tubárním torům jsou vegetace rozděleny na 3 typy:
- A. AV nedosahuje k tubárním torům
- B. AV dosahuje, ale neutlačuje tory
- C. AV přesahuje a utlačuje tubární tory a zakrývá ústí Eustachovy trubice [7].
Protože zevní ústí Eustachovy trubice během polykání není chráněno měkkým patrem, existuje možnost jeho dráždění potravou či regurgitace žaludečního obsahu (83 % výpotků obsahuje pepsin/pepsinogen v koncentraci 1000x vyšším než v séru [8]).
Výsledkem chronické dysfunkce Eustachovy trubice bez bakteriální infekce je tedy nejčastěji chronická sekretorická otitida (OMCHS). Její výskyt u dětí s rozštěpem patra je obvykle udáván v 75 – 95 % [9–11] již ihned po narození [12], oproti 1/3 výskytu u dětí bez rozštěpu obličeje.
Mezi další rizikové faktory pro vznik OMCHS patří: starší sourozenec, mužské pohlaví, nekojené děti [13], dětské kolektivy, kouření rodičů a imunodeficience [14].
Perzistence dysfunkce Eustachovy tuby vede k chronickému negativnímu podtlaku, vpáčení a nakonec k ireverzibilním změnám bubínku, tj. k atelektáze, perforaci či eventuálně vzniku cholesteatomu. Tyto změny v sebe přechází kontinuálně, takže atelektáza obvykle předchází vzniku perforace či cholesteatomu [2, 4].
Klasifikace retrakcí bubínku způsobených podtlakem a fibrózním zánětem ve středouší je uvedena v tabulce 2 [4]. Perforace bubínku vede obvykle k vzniku chronické supurativní otitidy a umožňuje kontaminaci středouší cestou zevního zvukovodu, např. vodou. Třetí důsledek – cholesteatom – vznikne nahromaděním a opouzdřením odloupaných epitelií v retrakčním vaku bubínku. Klinicky je chronická sekretorická otitida relativně bezpříznaková. Nejčastější manifestací je převodní nedoslýchavost v průměru okolo 25 až 30 dB [15]. I tato lehká až střední nedoslýchavost u dětí nepříznivě ovlivňuje vývoj řeči a jazyka, vývoj kognitivních funkcí (horší školní prospěch) a také se opožďuje sociální maturace dítěte. Výskyt intratemporálních komplikací (akutní mastoiditida, subperiostální absces, obrna lícního nervu, labyrintitida) a intrakraniálních komplikací (meningitida, trombóza sigmoidálního sinu, mozkový absces, otogenní hydrocefalus) je nízký.
Tab. 2. Klasifikace retrakcí částí bubínku podle různých autorů. 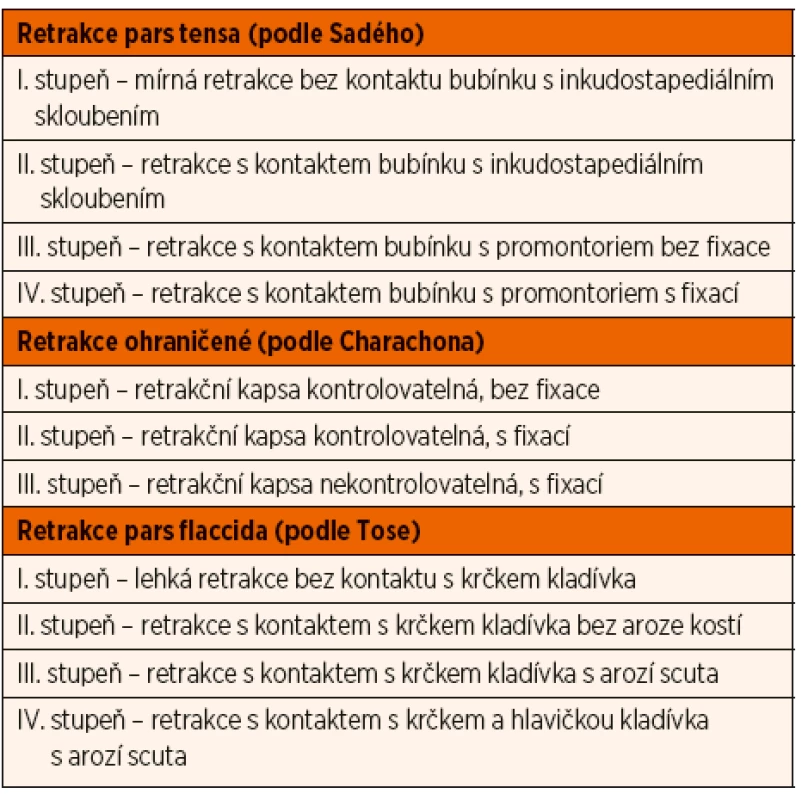
Základním nástrojem diagnostiky OMCHS je diagnostická otoskopie či otomikroskopie (obr. 1). Audiometrické vyšetření, verifikující tíži převodní nedoslýchavosti, je možno použít až u starších spolupracujících dětí. Proto se tympanometrie stává jednoduchou metodou v diagnostice výpotku ve středouší a v posouzení funkce Eustachovy trubice [16].
Obr. 1. Charakteristika jednotlivých typů otitis media.
(Kresba autora dle Stool SE. Disease of the ear in children with cleft palate and craniofacial anomalies. In: Berkowitz S (ed). Cleft Lip and Palate. 2nd ed. Berlin: Springer-Verlag Berlin Heidelberg, 2006, Ch.16:355-362, a fotoarchiv MUDr. Horníka)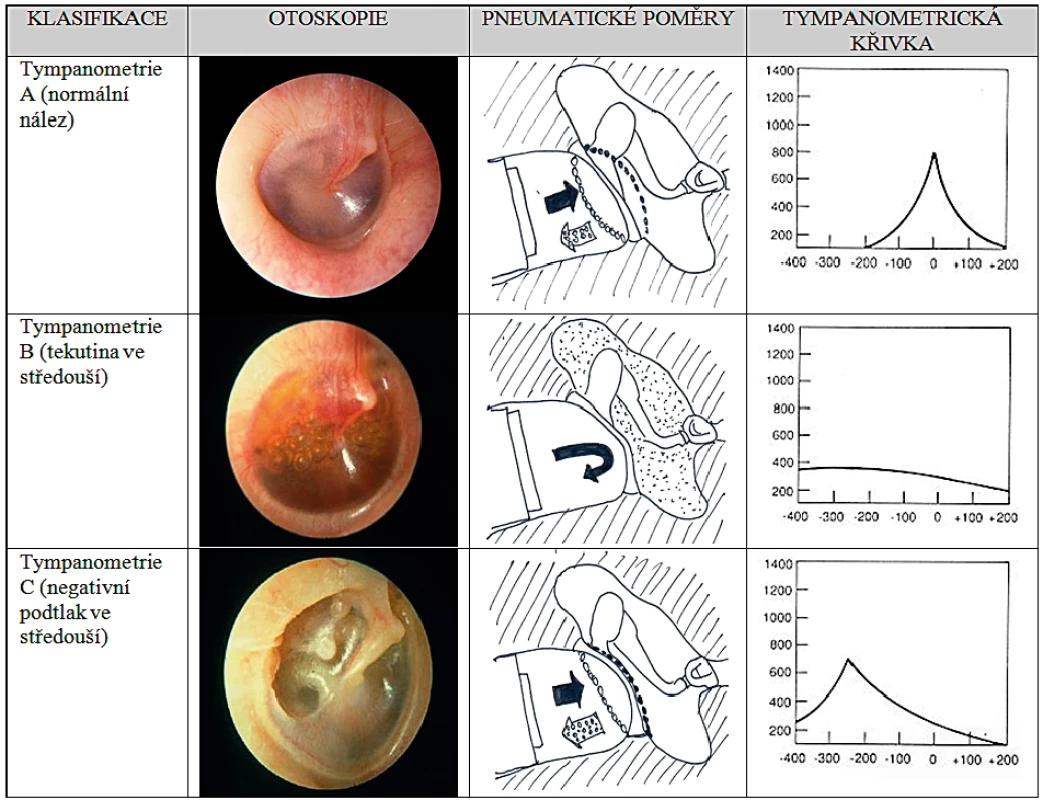
Jejím principem je sledování impedance a komplience (tedy pohyblivosti) bubínku v závislosti na změně tlaku ve zvukovodu. Jednotlivé tympanometrické křivky a klinické situace jsou zobrazeny přehledně na obrázku 1.
Terapie OMCHS je medikamentózní, amplifikační a chirurgická. Medikamentózní terapie OMCHS zůstává kontroverzní. Nejčastěji užívanými léčebnými prostředky jsou antibiotika, steroidy, dekongestiva a antihistaminika, ale výsledkem léčby jsou často spíše projevy nežádoucích účinků těchto léků [17] a je považována na základě evidence base obecně za neúčinnou [2]. Amplifikace je založena na použití zesilujících sluchadel. Bohužel neexistuje studie srovnávající vývoj kognitivních funkcí u dětí s rozštěpem léčených amplifikací či chirurgicky. Chirurgická léčba zahrnuje jednorázovou myringotomii s odsátím středoušního sekretu, inzerci ventilačních trubiček a adenotomii.
Inzerce ventilačních trubiček se pro svoji jednoduchost a okamžitý efekt stala nejčastější chirurgickou procedurou u dětí v USA a u dětí s rozštěpem byla zpočátku doporučována časná agresivní léčba [18] s opakovaným zavedením ventilačních trubiček, protože po palatoplastice dochází k snížení výskytu OMCHS jen u malého procenta pacientů (pokles z 97 % na 80 %) [4, 19–21]. Zavedení ventilačních trubiček vede ke zvýšenému výskytu myringosklerózy (obvykle klinicky němá nebo se projevuje snížením prahu slyšitelnosti do 10 dB). Dlouhodobě zavedené ventilační trubičky vedou k vysoké incidenci chronické perforace bubínku a riziku cholesteatomu. Mimo jiné Seagle a kol. zjistili vyšší, tj. 70% výskyt audiologických problémů u amerických dětí léčených inzercí ventilačních trubiček než u ruských dětí (50%) neléčených vůbec [22], proto je v dnešní době více obhajován konzervativnější přístup k zavádění ventilačních trubiček. V České republice je dávána přednost sanaci horních cest dýchacích endoskopickou adenoidektomií, zavedení ventilačních trubiček je obvykle indikováno až v druhé době [23, 24].
Adenoidektomie má zásadní dopad na výskyt OMCHS a minimalizuje výskyt výpotku, rekurence zánětu a nutnost opakovaného zavádění ventilačních trubiček [25, 26]. Benefit dříve kontraindikované adenoidektomie [27] je větší než samostatně zavedené ventilační trubičky. Proto v dnešní době při nálezu OMCHS po palatoplastice je metodou první volby provedení adenoidektomie s myringotomií či zavedením ventilačních trubiček [7, 26, 28].
MATERIÁL A METODA
Pravidelné sledování pacientů ušním lékařem bylo v rozštěpovém centru na Klinice plastické a estetické chirurgie FN U sv. Anny zavedeno do léčebného protokolu obligátně zhruba od roku 2000. Od té doby musí být každé dítě před provedením sutury patra vyšetře-no ORL lékařem. Soubor pro zhodnocení výsledků sluchu je vymezen pacienty narozenými od 1. 1. 2001 do 31. 12. 2006, u kterých byla přítomna rozštěpová vada obličeje postihující patro. Plánovaný soubor tvořilo 213 pacientů (114 chlapců a 99 dívek). Ze souboru bylo vyřazeno 32 pacientů pro přidružený syndrom nebo mnohočetné těžké vrozené vady a další 2 pro psychomotorickou retardaci. U dalších 25 se nepodařilo dohledat žádný záznam nebo jsou sledováni na jiném spádovém ORL pracovišti. U zbývajících 154 pacientů byly záznamy dohledány. Avšak 40 pacientů bylo vyšetřeno ušním lékařem rozštěpového centra 1x před operací nebo 2x, poté se již pacienti na kontroly nedostavili, nebo byli sledováni v místě bydliště. Do souboru dlouhodobě sledovaných dětí tedy bylo zařazeno 114 pacientů (67 chlapců a 47 dívek) s dobou sledování 2 až 7 let. Byl sledován výskyt chronické sekretorické otitidy a rekurentních akutních zánětů, potřeba a počet implantovaných ventilačních trubiček, výskyt komplikací a trvalých následků a doba sledování pacienta. Všechny parametry byly statisticky posouzeny vzhledem k typu rozštěpové vady, typu provedené operace, provedení adenoidektomie a pohlaví pacienta pomocí Pearsonova chí-kvadrát testu a Fisherova exaktního testu. U pacientů s časnou pozdní nebo neprovedenou adenoidektomií byl zhodnocen vývoj řeči Mannovým-Whitneyovým testem a přítomnost hypernazality ve 3, 4, 5 a 6 letech věku byla testována Fisherovým exaktním testem.
VÝSLEDKY
Veškeré výsledky ORL kontrol jsou uvedeny v tabulce 3. Předoperační výskyt chronické sekretorické otitidy při nálezu tympanometrické B křivky oboustranně byl u všech skupin zhruba v 60 %. Normální nález, tedy tympanometrický nález A křivky bilaterálně, byl diagnostikován u 6–14 % pacientů. U 20 % pacientů se vyskytly různé kombinace jiných tympanometrických nálezů, u zbývajících 10 % pacientů nebyla pře-doperační tympanometrie z různých důvodů provedena.
Tab. 3. Srovnání výsledků ORL kontrol u jednotlivých skupin pacientů. 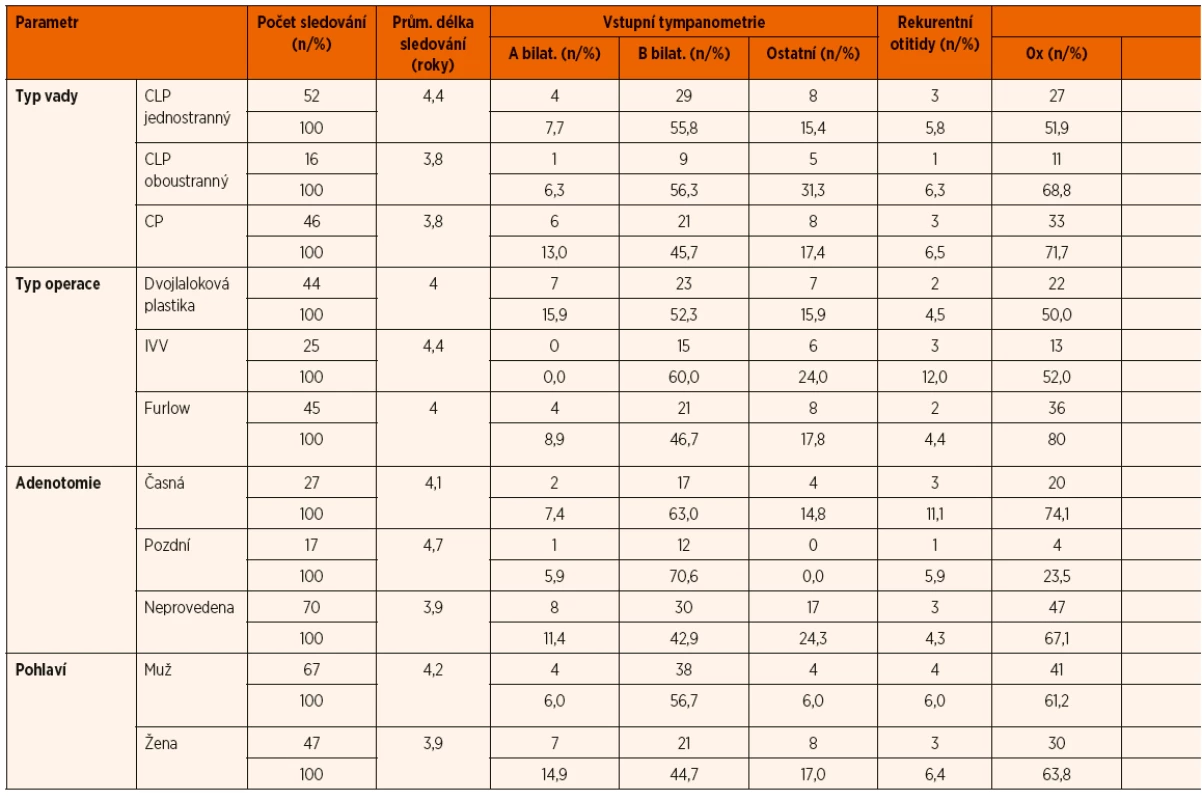
CLP – celkový rozštěp, CP – izolovaný rozštěp patra, IVV – intravelární veloplastika, n – počet pacientů, TVT – ventilační trubičky, prům. – průměr Výskyt rekurentních otitid se u všech pacientů v jednotlivých sledovaných skupinách ukázal jako jeden z nejvíce stabilních ukazatelů a jeho hodnota se pohybovala mezi 6–10 % u všech pacientů ve všech skupinách bez statisticky významného rozdílu.
Nejméně trvalých následků na sluchu, ať už přítomných či potencionálních, bylo registrováno u pacientů s rozštěpem patra, dále u pacientů operovaných metodou podle Furlowa a u pacientů, kteří podstoupili časnou adenotomii při primární operaci patra. Naopak nejvíc přítomných či potencionálních trvalých následků s poškozením sluchu se vyskytlo u pacientů, u kterých byla adenotomie indikována až ve vyšším věku.
Dalším ukazatelem, který se ukázal ve sledovaném souboru variabilní, byla potřeba ventilačních trubiček, které bylo nutno u jednotlivých pacientů implantovat při sanaci chronické sekretorické otitidy. Tato potřeba byla vyjádřena průměrným počtem implantací ventilačních trubiček v jednotlivých skupinách pacientů. Podle typu vady bylo nejméně trubiček třeba u pacientů s izolovaným rozštěpem patra, z operačních metod u rekonstrukce patra podle Furlowa, dále u skupiny pacientů, ve které byla adenotomie provedena při primární operaci patra. Všechna tato zjištění byla statisticky ověřena Pearsonovým chí-kvadrát testem a Fisherovým exaktním testem a výsledky statistické analýzy jsou zobrazeny v tabulce 4.
Tab. 4. Výsledky statistické analýzy ORL kontrol. 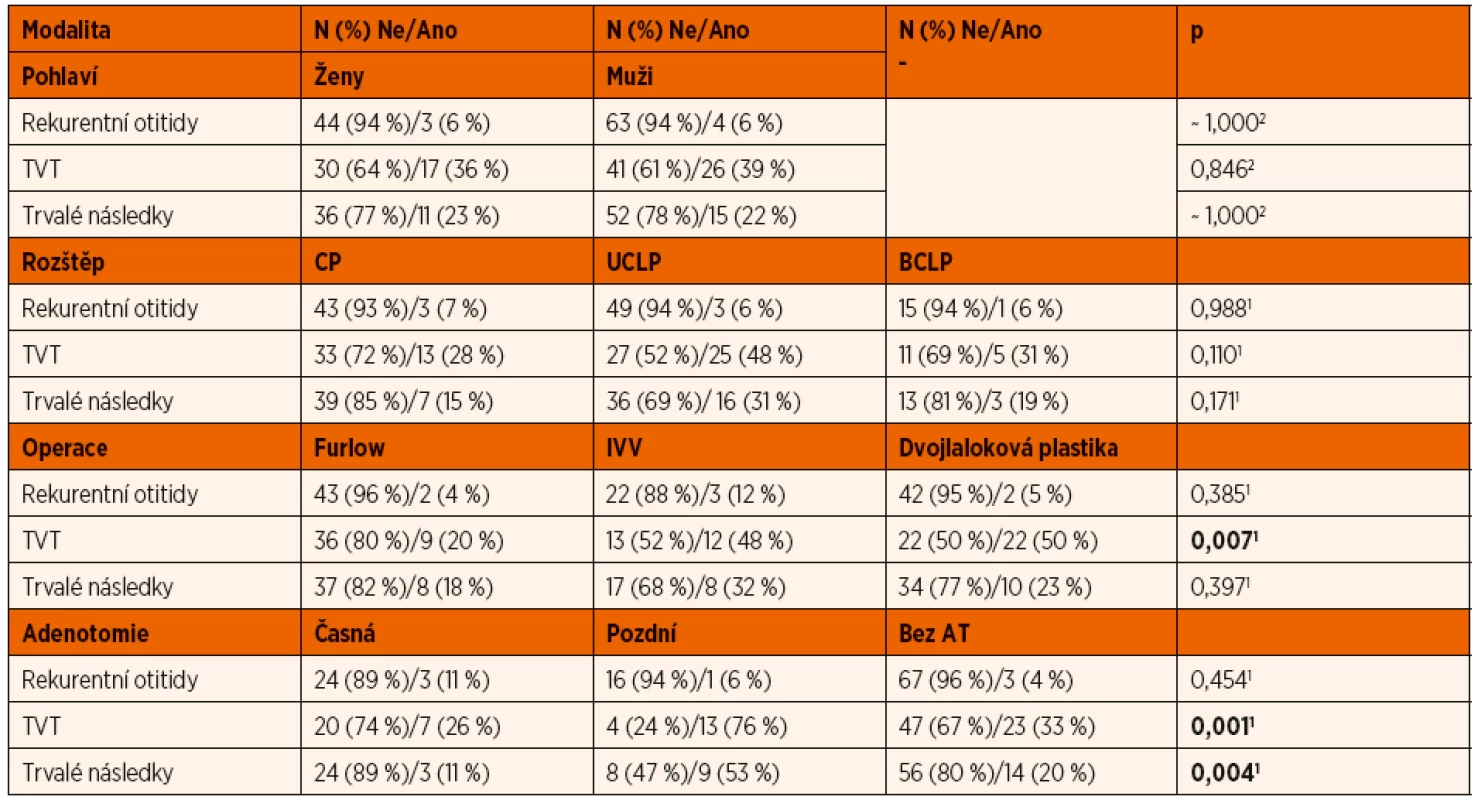
TVT – zavedení ventilačních trubiček, CP – rozštěp patra, UCLP – celkový jednostranný rozštěp, BCLP – celkový oboustranný rozštěp, IVV – intravelární meloplastika, AT – adenotomie
1Pearsonův chí-kvadrát test, 2Fisherův exaktní testNa jejím základě můžeme prohlásit, že typ rozštěpu (celkový nebo izolovaný rozštěp patra) a pohlaví pacienta neovlivňují signifikantně průběh a následky chronické sekretorické otitidy. Při srovnávání jednotlivých operačních technik je užití metody podle Furlowa provázeno implantací menšího počtu ventilačních trubiček pro sanaci středouší. Co se týče trvalých následků, není mezi operačními metodami rozdíl. Zásadně se na výskytu a průběhu chronické sekretorické mediotitidy podepisuje timing a provedení adenotomie. Nejhorší výsledky má adenotomie indikována v pozdějším věku dítěte, kdežto adenotomie provedená při primární operaci má statisticky signifikantně nejméně trvalých následků a je třeba nejméně ventilačních trubiček pro sanaci středouší.
V dřívějších dobách u pacientů s rozštěpovou vadou patra nebyla adenotomie z důvodů možného narušení vývoje řeči a vzniku velofaryngeální dysfunkce vůbec doporučována. Proto byly srovnány výsledky vývoje řeči podle Brohma [29] a výskytu hypernazality („otevřené huhňavosti“) u 27 pacientů s časně provedenou adenotomií (při primární operaci patra), u 17 pacientů s později provedenou adenotomií a u 70 pacientů s neprovedenou adenotomií. Uvedené výsledky foniatrických kontrol byly sledovány ve 3, 4, 5 a 6 letech věku dítěte a jsou zaznamenány v tabulce 5 a grafu 1.
Tab. 5. Srovnání vývoje řeči a přítomnosti hypernazality u časně, pozdně a neadenotomovaných pacientů s rozštěpem patra. 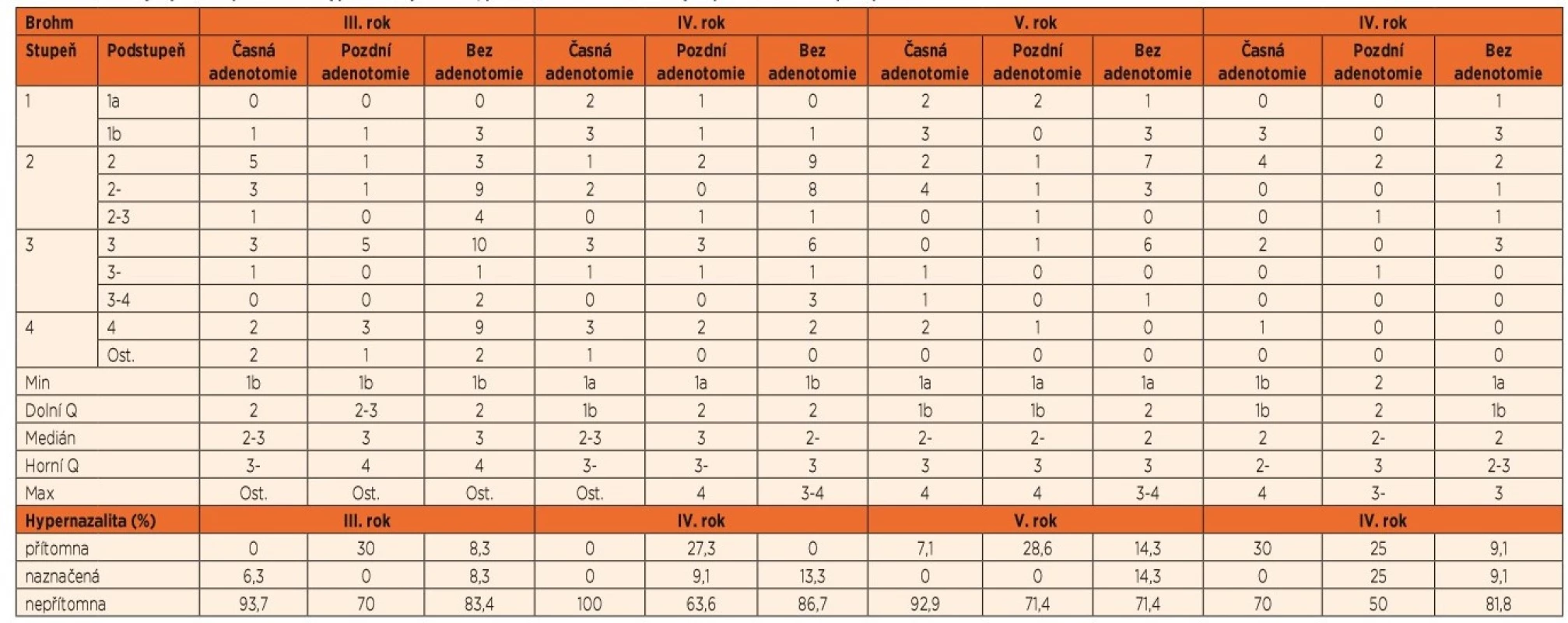
IVV – intravelární veloplastika, n – počet pacientů, % – procentuální zastoupení, Min – minimum, Dolní Q – dolní kvartil, Horní Q – horní kvartil, Max – maximum, Ost. – ostatní, neměřitelná hodnota Graf 1. Výskyt hypernazality u pacientů s časnou, pozdní nebo neprovedenou adenotomií.
Legenda: časná adenotomie – operace provedená při sutuře patra, pozdní adenotomie – adenoidektomie provedená sekundárně, bez adenotomie – adenoidektomie u pacienta neprovedena
Při provedení statistické analýzy bylo zjištěno, že nevzniká žádný rozdíl ve vývoji řeči u jednotlivých skupin pacientů a paradoxně u čtyřletých pacientů po časné adenotomii byl zjištěn statisticky signifikantně nejnižší výskyt hypernazality oproti ostatním skupinám dětí (p = 0,036), viz tabulka 6. Vývoj řeči nebyl u žádné skupiny pacientů po anebo bez adenotomie významně alterován a odchylky v grafech lze přičíst na vrub velikosti sledovaných souborů. Přítomnost hypernazality v jednotlivých skupinách adenotomovaných pacientů je názorně zobrazena v grafu 1. Právě její nejnižší výskyt je překvapivě přítomen ve skupině časně adenotomovaných pacientů mimo exces v 6 letech věku, který již na vrub adenotomie nelze přičíst. Největší výskyt hypernazality je u pacientů s později provedenou adenotomií. U pacientů, kteří adenotomii nepodstoupili, dosahuje výskyt hypernazality průměrných hodnot.
Tab. 6. Statistická analýza výsledků vývoje řeči a výskytu hypernazality v závislosti na provedení adenotomie. 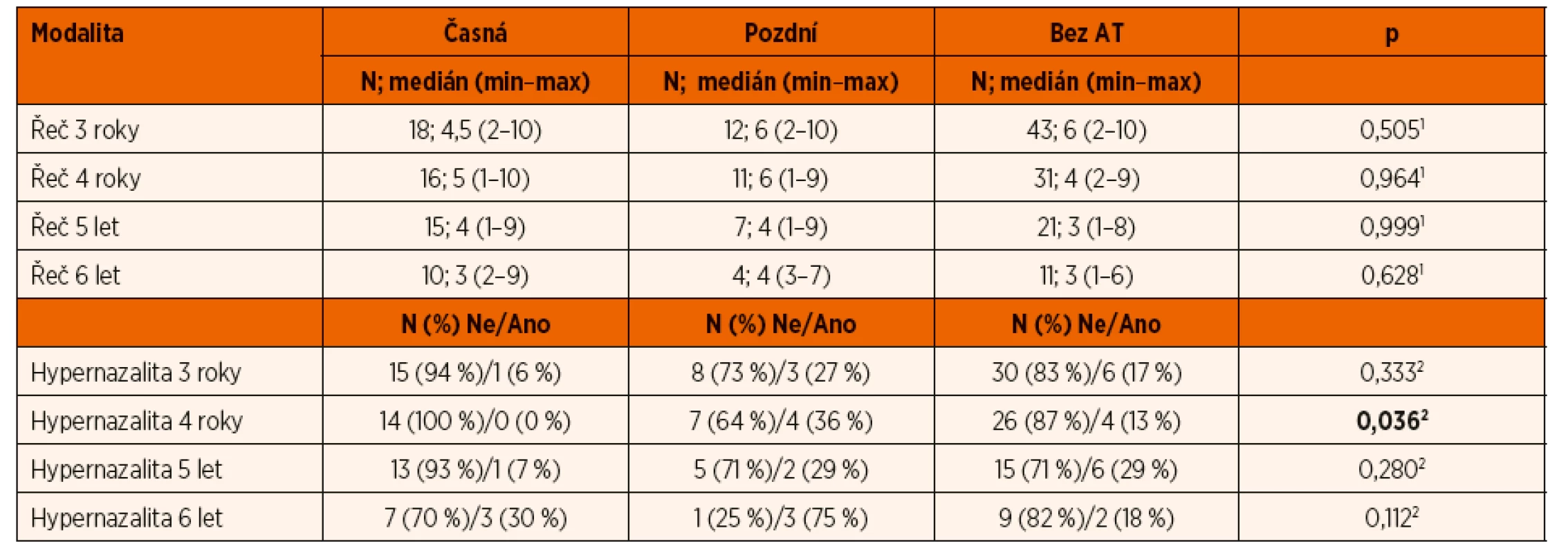
1Mannův-Whitneyův test; 2Fisherův exaktní test DISKUSE
Další významnou úlohou střední obličejové etáže je ventilace středního ucha pomocí Eustachovy trubice. Při poruše jejího mechanismu dochází u pacientů k rozvoji chronické sekretorické otitidy. U dětí bez rozštěpové vady patra se její relativní riziko pohybuje okolo 30 %, u dětí s rozštěpem má sekretorická otitida incidenci okolo 75–95 % [9–11]. Ve sledovaném souboru pacientů, předoperačně vyšetřených ušním lékařem za objektivizace nálezu tympanometrií, byla bilaterální chronická sekretorická otitida nalezena zhruba u 60 % pacientů a u 6–14 % pacientů byl nalezen bilaterálně normální středoušní nález. Toto zjištění odpovídá i výsledkům z jiných studií v středoevropském prostoru, které uvádějí 60% výskyt OMCHS u pacientů s rozštěpem [4, 7, 21].
V dětské ORL, která spolupracuje s rozštěpovým centrem KPECH Brno, jsou pacienti léčeni světově etablovanou konzervativní metodou [30]. Při tomto terapeutickém postupu jsou ventilační trubičky implantovány při simultánním nálezu bilaterální sekretorické otitidy a jednoho z následujících faktorů: 1) déle než 6 měsíců trvající tekutina v středouší s otoskopickým nálezem vpáčeného bubínku Sadé I; 2) opakované epizody akutní otitidy (více jak 3 za 6 měsíců); 3) audiologicky prokázána ztráta sluchu o více než 30 dB, nebo 4) subjektivně rodiči pociťovaná ztráta sluchu. V ostatních případech jsou pacienti s pozitivním nálezem jen pravidelně observováni. Rekurentní otitidy, počet ventilačních trubiček a trvalé následky byly sledovány vzhledem k pohlaví, typu vady, typu operace, typu a provedení adenotomie. Pohlaví nemá podle statistické analýzy na výskyt a průběh onemocnění středouší vliv, protože distribuce ukazatelů odpovídá spíše predominanci obou pohlaví k jednotlivým typům rozštěpů. V literatuře se nepravidelně, ale často objevuje vyšší kumulativní incidence a prevalence sekretorické otitidy u mužského pohlaví [31]. Stejně jako v jiných studií se typ vady ukázal jako statisticky nevýznamná proměnná [32]. Typ operace se ukázal jako statisticky významný vzhledem k počtu implantovaných trubiček u jednotlivých pacientů ve prospěch Furlowovy metody, na rozdíl od prací jiných autorů, kteří žádné ovlivnění operační technikou ve svých souborech pacientů nenalezli [33].
Jedním z nejdůležitějších nálezů ve sledovaných sestavách pacientů bylo zjištění vlivu adenotomie a jejího timingu na průběh chronické sekretorické otitidy. Vokurková jako první začala rutinně prosazovat a provádět adenotomie u rozštěpových pacientů na KPECH Brno [34]. Z dosažených výsledků vyplynulo, že časně provedená adenotomie – tedy při primární operaci – vede k redukci nálezu chronické mediotitidy se statisticky významným poklesem počtu trvalých následků. Vliv adenotomie vyplynul již z dřívějších studií, kdy Gates [26] zjistil, že kombinace adenotomie s implantací ventilačních trubiček přináší na poli chronické sekretorické otitidy lepší terapeutické výsledky než samostatně provedená implantace trubiček. Příznivý účinek adenotomie na léčbu OMCHS byl potvrzen též ve studii hradeckých autorů [7]. Adenotomie ale byla dříve jinými autory u pacientů s rozštěpem patra obecně odmítána [27] s argumentací ve smyslu zhoršení funkce velofaryngeálního uzávěru. Tento argument ale neobstojí, zvláště když si uvědomíme, že vývojem dítěte dochází fyziologicky k postupné involuci adenoidní vegetace. Zvláště důležité bylo i následující zjištění, že u dítěte po časné adenotomii nedochází k narušení vývoje řeči a u čtyřletých pacientů byl dokonce zjištěn nejnižší výskyt hypernazality v souboru. Naopak se ukázalo, že v případech, kdy se s adenotomií otálelo a byla nakonec provedena v pozdějším věku dítěte, byly nalezeny častěji trvalé následky na kvalitě sluchu a sekretorická otitida probíhala u těchto pacientů urputněji. Toto zjištění by mohlo vysvětlovat předchozí odpor různých operatérů k provedení adenotomie, protože v dřívějších dobách byl timing operace patra posunut do vyššího věku dítěte, kdy se benefit časné adenotomie již nemohl projevit a pozdě provedená adenotomie situaci nezlepšila. Na základě výsledků studie tedy můžeme s velkou pravděpodobností konstatovat, že přínos adenoidní vegetace pro kvalitu patrohltanového uzávěru není zásadní a u dětí s rozštěpem patra se přítomnost adenoidní vegetace projevuje spíše negativně díky kombinaci jejího vlivu na obturaci ústí Eustachovy trubice a jejího vlivu ve smyslu možného infekčního fokusu.
ZÁVĚR
Typ rozštěpu a pohlaví pacienta neovlivňují signifikantně průběh a následky chronické sekretorické otitidy.
U pacientů s izolovaným rozštěpem patra dosahuje nejlepších terapeutických výsledků operační metoda podle Furlowa. Jeví se nejlepší jak z hlediska výsledků vývoje řeči, výskytu hypernazality, časných i pozdních pooperačních komplikací, tak i z pohledu nejmenšího počtu ventilačních trubiček pro sanaci chronické sekretorické otitidy, pokud se vyvine. Pacienti operovaní touto metodou mají také nízké procento trvalých následků ve smyslu poruchy sluchu.
Celkový rozštěp znamená primárně těžší postižení, u kterého je nutno od počátku počítat s horšími terapeutickými výsledky i z hlediska postižení středního ucha.
Vždy, pokud je indikována (tj. AV II. a III. stupně a typu B, C), je vhodné provést při primární sutuře patra simultánně adenotomii.
Pacienty s rozštěpem patra je třeba sledovat v rámci multidisciplinárního rozštěpového týmu od narození až do dospělosti. Pro možnost budoucího porovnání terapeutických výsledků v rámci intercentrických studií musí frekvence kontrol odpovídat minimálně režimu stanovenému směrnicemi EUROCLEFT Project [35].
Došlo: 2. 10. 2018
Přijato: 3. 6. 2019
MUDr. Zdeněk Dvořák, Ph.D.
Klinika plastické a estetické chirurgie
FN U sv. Anny
Berkova 34
612 00 Brno
e-mail: zdenek.dvorak@fnusa.cz
Zdroje
1. Patrick JA. Otolaryngologic needs of individuals with oral clefts. In: Wyszynski DF (ed). Cleft Lip and Palate: From Origin to Treatment. Oxford, New York: Oxford University Press, 2002 : 397–407.
2. Urík M, Macháč J. Chronický zánět středního ucha v dětském věku. Čes--slov Pediat 2017; 72 (8): 504–509.
3. Otruba L, Fuhrman L. Poruchy sluchu u rozštěpových pacientů a způsoby jejich řešení. In: Dušková M (ed). Pokroky v sekundární léčbě nemocných s rozštěpem. Hradec Králové: Olga Čermáková, 2007 : 157–164.
4. Fuhrmann L, Otruba L, Dušková M. Rozštěpové vady a jejich podíl na vzniku chronické otitidy u starších dětí a adolescentů. Otorinolaryngol Foniatr 2008; 57 (1): 22–30.
5. Finkelstein Y, Talmi YP, Nachmani A, et al. Levator veli palatini muscle and eustachian tube function. Plast Reconstr Surg 1990; 85 (5): 684–692; discussion 693–697.
6. Tadinada A, Mahdian M, Porto F, et al. Cone beam CT analysis of tempora bone pneumatization in subjects with unilateral cleft lip and palate. J Mass Dent Soc 2016; 65 (2): 22–26.
7. Školoudík L, Vokurka J, Kalfeřt D, et al. Adenoidní vegetace a chronická sekretorická otitida. Otorinolaryngol Foniatr 2010; 59 (2): 62–66.
8. Tasker A, Dettmar PW, Panetti M, et al. Reflux of gastric juice and glue ear in children. Lancet 2002; 359 (9305): 493.
9. Flynn T, Möller C, Jönsson R, Lohmander A. The high prevalence of otitis media with effusion in children with cleft lip and palate as compared to children without clefts. Int J Pediatr Otorhinolaryngol 2009; 73 (10): 1441–1446.
10. Frisina A, Piazza F, Pasanisi E, et al. Cleft palate and dysfunction of the eustachian tube. Acta Bio-Medica Ateneo Parm Organo Della Soc Med E Sci Nat Parma 1998; 69 (5–6): 129–132.
11. Grant HR, Quiney RE, Mercer DM, Lodge S. Cleft palate and glue ear. Arch Dis Child 1988; 63 (2): 176–179.
12. Frans N, Scheuerle J, Bequer N, Habal MB. Middle ear tissue mass and audiometric data from otologic care of infants with cleft palate. Cleft Palate J 1988; 25 (1): 70–71.
13. Aniansson G, Svensson H, Becker M, Ingvarsson L. Otitis media and feeding with breast milk of children with cleft palate. Scand J Plast Reconstr Surg Hand Surg 2002; 36 (1): 9–15.
14. Robb PJ. Otitis media with effusion. In: Graham JM (ed). Pediatric ENT. Berlin: Springer, 2007 : 413–420.
15. Fria TJ, Paradise JL, Sabo DL, Elster BA. Conductive hearing loss in infants and young children with cleft palate. J Pediatr 1987; 111 (1): 84–87.
16. Stool SE. Diseases of the ear in children with cleft palate and craniofacial anomalies. In: Cleft Lip and Palate 2006 : 355–362.
17. Lalwani AK. Current Diagnosis & Treatment in Otolaryngology: Head & Neck Surgery. New York: McGraw-Hill Medical, 2008 : 1–1056.
18. Broen PA, Moller KT, Carlstrom J, et al. Comparison of the hearing histories of children with and without cleft palate. Cleft Palate-Craniofacial J Off Publ Am Cleft Palate-Craniofacial Assoc 1996; 33 (2): 127–133.
19. Dhillon RS. The middle ear in cleft palate children pre and post palatal closure. J R Soc Med 1988; 81 (12): 710–713.
20. Doyle WJ, Reilly JS, Jardini L, Rovnak S. Effect of palatoplasty on the function of the Eustachian tube in children with cleft palate. Cleft Palate J 1986; 23 (1): 63–68.
21. Valentova S, Lehocký J, Somorová Z, et al. Vplyv rozštepových malformácií tváre na ochorenie stredného ucha. Otorinolaryngol Foniatr 2012; 61 (3): 178–183.
22. Seagle MB, Nackashi JA, Kemker FJ, et al. Otologic and audiologic status of Russian children with cleft lip and palate. Cleft Palate-Craniofacial J Off Publ Am Cleft Palate-Craniofacial Assoc 1998; 35 (6): 495–499.
23. Čelakovský P, Chrobok V, Vokurka J. Současné názory na léčbu chronické sekretorické otitidy – vyhodnocení dotazníkové akce. Otorinolaryngol Foniatr 1999; 48 (1): 10–14.
24. Šlapák I, Horník P, Machač J, et al. Chronická sekretorická otitis media – časné výsledky léčby zavedením ventilační trubičky. Otorinolaryngol Foniatr 1999; 48 (3): 146–149.
25. Paradise JL, Bluestone CD, Rogers KD, et al. Efficacy of adenoidectomy for recurrent otitis media in children previously treated with tympanostomy-tube placement. Results of parallel randomized and nonrandomized trials. JAMA 1990; 263 (15): 2066–2073.
26. Gates GA, Avery CA, Prihoda TJ, Cooper JC. Effectiveness of ade-noidectomy and tympanostomy tubes in the treatment of chronic otitis media with effusion. N Engl J Med 1987; 317 (23): 1444–1451.
27. Yules RB. Current concepts of treatment of ear disease in cleft palate children and adults. Cleft Palate J 1975; 12 : 315–322.
28. American Academy of Family Physicians, American Academy of Otolaryngology-Head and Neck Surgery, American Academy of Pediatrics Subcommittee on Otitis Media with Effusion. Otitis media with effusion. Pediatrics 2004; 113 (5): 1412–1429.
29. Brohm F. O vývoji dětské řeči a jejich vadách. Praha: Orbis, 1956 : 1–152.
30. Phua YS, Salkeld LJ, de Chalain TMB. Middle ear disease in child-ren with cleft palate: protocols for management. Int J Pediatr Otorhinolaryngol 2009; 73 (2): 307–313.
31. Teele DW, Klein JO, Rosner B. Epidemiology of otitis media during the first seven years of life in children in greater Boston: a prospective, cohort study. J Infect Dis 1989; 160 (1): 83–94.
32. Robinson PJ, Lodge S, Jones BM, et al. The effect of palate repair on otitis media with effusion. Plast Reconstr Surg 1992; 89 (4): 640–645.
33. Güneren E, Ozsoy Z, Ulay M, et al. A comparison of the effects of Veau--Wardill-Kilner palatoplasty and furlow double-opposing Z-plasty operations on eustachian tube function. Cleft Palate-Craniofacial J Off Publ Am Cleft Palate-Craniofacial Assoc 2000; 37 (3): 266–270.
34. Vokurková J. Rozštěpové vady obličeje. Disertační práce. Brno: LF Masarykovy univerzity, 2000 : 1–75.
35. Dvořák Z, Veselý J, Konvičková E, et al. Standardy multidisciplinární péče o dítě s rozštěpem obličeje. Čes-slov Pediat 2009; 64 (5): 236–241.
Štítky
Neonatologie Pediatrie Praktické lékařství pro děti a dorost
Článek vyšel v časopiseČesko-slovenská pediatrie
Nejčtenější tento týden
2019 Číslo 6- Nejnovější pokroky v péči o pacienty s NCL2: Kauzální léčba je v Česku dostupná, klíčem k úspěchu je včasná diagnostika
- S MUDr. Robertem Šáhó o dnešním pohledu na mukopolysacharidózy: Od fatální prognózy k novým nadějím a možnostem léčby
- Horní limit denní dávky vitaminu D: Jaké množství je ještě bezpečné?
- Mikrobiota orofaryngu pod kontrolou − význam biofilmů a role oktenidinu
-
Všechny články tohoto čísla
- Funkční výsledky pacientů s rozštěpem patra v letech 1993–2006 na Moravě I – Epidemiologie a chirurgické výsledky
- Funkční výsledky pacientů s rozštěpem patra v letech 1993–2006 na Moravě II – Vývoj řeči
- Funkční výsledky pacientů s rozštěpem patra v letech 1993–2006 na Moravě III – ORL výsledky
- Jaké jsou možnosti podpory kojení po časné plastice rozštěpu rtu v porodnici se statutem Baby-Friendly Hospital?
- Falešná pozitivita v novorozeneckém screeningu deficitu 21-hydroxylázy
- Vplyv etnicity a miery integrácie/segregácie rómskeho etnika na antropometrické parametre u ich novorodencov, narodených v oblasti severovýchodu Slovenska
- Problematika časné diagnostiky neuroinfekcí
- 14. česko-slovenský kongres dětské anestezie, intenzivní péče a urgentní medicíny Praha, 8.–9. listopad 2019
- Protilátkami zprostředkovaná rejekce u dětských pacientů po transplantaci ledviny
- Česko-slovenská pediatrie
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Problematika časné diagnostiky neuroinfekcí
- Funkční výsledky pacientů s rozštěpem patra v letech 1993–2006 na Moravě I – Epidemiologie a chirurgické výsledky
- Falešná pozitivita v novorozeneckém screeningu deficitu 21-hydroxylázy
- Protilátkami zprostředkovaná rejekce u dětských pacientů po transplantaci ledviny
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Revma Focus: Spondyloartritidy
nový kurz
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání




