-
Články
Top novinky
Reklama- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
Top novinky
Reklama- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
Top novinky
ReklamaXantomy
XANTHOMAS
Xanthomas are clusters of foam cells located in connective tissue. They arise from the transformation of macrophages which take up oxidatively modified lipoproteins, especially LDL (ox-LDL), by means of specific ("scavenger") receptors. Another mechanism of foam cell formation is phagocytosis of LDL aggregates or LDL complexes with antibodies. The origin of xanthomas is similar to the development of the early stage of an atherosclerotic lesion. Tendon and tuberous xanthomas are specific for autosomal dominant familial hypercholesterolemia (FH). Eruptive xanthomas are a skin manifestation of severe hypertriglyceridemia and signal the risk of acute pancreatitis and the manifestation of diabetes. Xanthoma striatum palmare is a pathognomonic manifestation of primary dys-β-lipoproteinemia. Tendon and tuberous xanthomas are further specific for rare disorders such as cerebrotendinous xanthomatosis and familial β-sitosterolemia. Increased concentrations of LDL-cholesterol, or phytosterols (in sitosterolemia) and cholestanol (in cerebrotendinous xanthomatosis), and their depositions in tissues are associated with the development of xanthomas, atheromatous plaques and premature atherosclerosis. Xanthelasma palpebrarum, until recently considered as a cosmetic lesion, is associated with a 15-year reduction in the average life expectancy by 15 years, increases the risk of atherosclerotic cardiovascular diseases by more than 40%, and is also often associated with non-alcoholic steatosis of the liver. The presence of tendon xanthomas in patients with FH which was proven by molecular biological methods increased the risk of cardiovascular disease 2–4 times compared to individuals with FH without tendon xanthomas. Necrobiotic xanthogranuloma, diffuse plane xanthomas and normolipidemic xanthomas are often associated with paraproteinemia and lymphoproliferative disorders.
Keywords:
inflammation – dyslipidemia – xanthoma – cardiovascular risk – oxidatively modified low-density lipoproteins – foam cells
Autoři: A. Žák
Působiště autorů: IV. interní klinika – klinika gastroenterologie a hepatologie 1. LF UK a VFN v Praze, přednosta prof. MUDr. Radan Brůha, CSc.
Vyšlo v časopise: Čes-slov Derm, 97, 2022, No. 6, p. 231-246
Kategorie: Souborné referáty (doškolování lékařů)
Souhrn
Xantomy jsou shluky pěnových buněk lokalizované v pojivové tkáni. Vznikají transformací makrofágů, které vychytávají oxidativně modifikované lipoproteiny, především LDL (ox-LDL) pomocí specifických („zametacích“) receptorů. Dalším mechanismem vzniku pěnových buněk je fagocytóza agregátů LDL nebo komplexů LDL s protilátkami. Vznik xantomů je podobný vývoji časného stadia aterosklerotické léze. Šlachové a tuberózní xantomy jsou specifické pro autozomálně dominantní familiární hypercholesterolemie (FH). Eruptivní xantomy jsou kožní manifestací těžké hypertriglyceridemie a signalizují riziko akutní pankreatitidy a manifestace diabetu. Xanthoma striatum palmare je patognomonickým projevem primární dys-β-lipoproteinemie. Šlachové a tuberózní xantomy jsou dále specifické pro vzácné jednotky, jako je cerebrotendinózní xantomatóza a familiární β-sitosterolemie. Zvýšené koncentrace LDL-cholesterolu, resp. fytosterolů (u sitosterolemie) a cholestanolu (u cerebrotendinózní xantomatózy) a jejich ukládání v tkáních jsou spojeny s rozvojem xantomů, ateromatózních plátů a předčasnou aterosklerózou. Xanthelasma palpebrarum, donedávna považované za benigní projev kosmetického charakteru, je asociováno se zkrácením průměrné délky života o 15 let a zvýšením riziko aterosklerotických kardiovaskulárních onemocnění o více než 40 %, a také s nealkoholovou steatózou jater. Přítomnost šlachových xantomů u nemocných s FH, která byla prokázaná molekulárně biologickými metodami, zvyšovala 2–4krát riziko kardiovaskulárních chorob ve srovnání s jedinci s FH bez šlachových xantomů.
Nekrobiotický xantogranulom, difuzní plošné xantomy a normolipidemické xantomy jsou často asociovány s paraproteinemií a nádorovými lymfoproliferativními chorobami.
Klíčová slova:
dyslipidemie – zánět – kardiovaskulární riziko – xantomy – oxidativní modifikace LDL – pěnité buňky
ÚVOD
Xantomy jsou shluky pěnových buněk lokalizované v pojivové tkáni kůže, šlach, fascií a periostu. Někteří autoři užívají název pěnové buňky [67], jiní se přidržují termínu pěnité buňky [64]. Pěnové buňky vznikají transformací monocytů/makrofágů, ve kterých se akumulují lipidy obsažené v lipoproteinech, především v lipoproteinu o nízké hustotě (LDL, low density lipoprotein). Makrofágy vychytávají LDL pomocí specifických „zametacích“ (scavenger) receptorů. Dalším mechanismem je fagocytóza agregátů LDL nebo komplexů LDL s protilátkami. Klinicky se xantomy, resp. xantelasmata, manifestují jako měkké až polotuhé makuly (či plochy), papuly a uzly, nažloutlé barvy (řecky xanthos žlutý, -oma přípona pro tumor, elasma destička), která je podmíněna přítomností karotenu v lipidech pěnových buněk [6, 7, 32, 67, 80].
Někteří autoři rozdělují xantomy na normolipidemické, hyperlipidemické a nekrobiotický xantogranulom [62]. Z klinicko-patologického hlediska vytvářejí normolipidemické xantomy plochá difuzní ložiska. Naproti tomu hyperlipidemické xantomy jsou polymorfní; častěji se manifestují jako xantomy tuberózní, šlachové, palmární a eruptivní. Nekrobiotický xantogranulom vytváří mnohočetná nažloutlá (někdy modrofialová až hnědočervená) papulo-nodulární depozita (či plochá ložiska) lokalizovaná především periorbitálně, se sklonem k ulceracím. Histologickým substrátem normolipidemických a hyperlipidemických xantomů jsou pěnové buňky lokalizované v kůži (resp. podkoží) a tkáni šlach a periostu. Podkladem nekrobiotického xantogranulomu jsou, vedle pěnových buněk, také gigantické mnohojaderné Toutonovy buňky, cholesterolové štěrbiny (jako reziduum po cholesterolových krystalech) a kolagenní nekróza. Normolipidemické xantomy a nekrobiotický xantogranulom jsou často spojeny s monoklonální gamapatií a lymfoproliferativními nádorovými chorobami [46, 58, 62, 67].
EPIDEMIOLOGIE
Přesné epidemiologické údaje o výskytu rozličných typů xantomů v odborné literatuře chybějí a nezmiňují je ani starší či recentní lipidologické monografie [5, 11, 66].
Ze všech xantomatózních infiltrací naprostou většinu (více než 95 %) představuje xanthelasma palpebrarum (XP) [6]. Starší práce uváděly prevalenci XP mezi 0,3–1,1 %, přičemž ženy měly téměř dvojnásobnou frekvenci nálezu oproti mužům. Převažovalo postižení osob starších 50 let [6, 13, 29]. Novější práce udávají průměrnou prevalenci XP v běžné populaci 4,4 % s rovnoměrným postižením mužů i žen. Nicméně, prevalence XP ve 3. dekádě činí 1 % a v 7. dekádě dosahuje až 9 % s rovnoměrným postižením mužů i žen [22, 23]. Podobná data byla získána i při analýze pacientů naší lipidové poradny [79]. U nemocných s hyperlipoproteinemií IV. typu (izolovaná hypertriglyceridemie) se vyskytovalo XP v 10 % [63]. Přechodně se může vyskytnout XP v 1. trimestru gravidity a po porodu u části žen vymizí [11].
Xanthoma tendineum (XT), šlachové xantomy byly prokázány u pacientů s familiární hypercholesterolemií (FH) diagnostikovanou na podkladě mutací v LDLR v průměru u 30 % postižených jedinců. Prevalence XT se zvyšovala u neléčených jedinců ve 3. dekádě ze 7 % na 40 % v 6. dekádě [9]. Podobné údaje (20–50 %) udávají i další autoři při ultrasonografickém vyšetření Achillovy šlachy pacientů s FH. Abnormální textura Achillovy šlachy a její zesílení, jako ultrasonografický ekvivalent xantomu Achillovy šlachy, i bez klinicky/palpačně zjevného průkazu xantomu, prokázali až u 68 % osob s FH [26, 51]. Frekvence xantomů Achillovy šlachy v Japonsku byla zjištěna u pacientů s akutním koronárním syndromem v 11,4 % [14].
Xanthoma eruptivum (XE), eruptivní xantomy, jsou patognomonickým kožním projevem těžké hypertriglyceridemie (HTG). Těžká HTG, tj. sérová koncentrace triglyceridů (TG) nad 11,2 mmol/l, má odhadovanou prevalenci 18 případů/100 tis. obyvatel [36]. U pacientů s těžkou HTG byla retrospektivně zjištěna prevalence XE 10–30 % [56]. Japonští autoři popsali výskyt eruptivních xantomů v 8 % u pacientů s velmi těžkou HTG (TG nad 20 mmol/l) [49]. Podle starších monografií se eruptivní xantomy prokazovaly až u 60 % pacientů s familiární chylomikronemií [63], avšak prevalence tohoto onemocnění se udává zhruba v počtu 1 případ na 250 tis. osob [44 ].
Xanthoma striatum palmare (XSP) bylo popsáno u 3 % nemocných s těžkou HTG [56]. Data týkající se prevalence tuberózních xantomů i dalších forem xantomů v odborné literatuře chybějí [53, 61].
ETIOLOGIE A PATOGENEZE
Histologickým podkladem xantomů jsou pěnové buňky, které vznikají transformací monocytů a makrofágů. Charakteru pěnových buněk nabývají zvýšeným obsahem lipidů, které se akumulují vychytáváním lipoproteinů, především LDL, z extracelulárního prostoru pomocí specifických receptorů nebo fagocytózou agregátů LDL, nebo komplexů LDL se specifickými protilátkami [6]. Z chemického hlediska xantomy obsahují především cholesterol. Šlachové xantomy sestávají převážně z lipidů (33 %) a z kolagenu (24 %). Převažující frakcí lipidů je neesterifikovaný cholesterol (55 %), estery cholesterolu (28 %) a fosfolipidy (13 %) [68].
Z formálně-patogenetického hlediska se při vzniku a vývoji xantomů předpokládá zvýšená extravazace lipoproteinů cévní stěnou do tkání, ve kterých jsou lipoproteiny vychytávány monocyty a makrofágy. Při vzniku xantomů se uplatňuje několik mechanismů, které vedou ke zvýšené koncentraci lipidů/resp. lipoproteinů v pojivové tkáni:
a) zvýšená plazmatická koncentrace lipidů, resp. lipoproteinů;
b) přítomnost kvalitativně odlišných lipoproteinů při normálních koncentracích lipidů;
c) porucha reverzního transportu cholesterolu;
d) lokální poruchy vedoucí ke zvýšení extravazace lipoproteinů, jako je zvýšená cévní permeabilita, zesílení místní cirkulace a místní zánět;
e) systémový zánět a oxidační stres;
f) zvýšená retence lipidů/lipoproteinů v pojivové tkáni;
g) syntéza lipidů in situ s jejich ukládáním do histiocytů;
h) kombinace faktorů [6, 11, 66, 80].
Ke zvýšení místní cirkulace přispívají pohyb a tření; oba tyto faktory se podílejí na vzniku xanthelasma palpebrarum s převažujícím postižením horního víčka, šlachových xantomů v oblasti šlach s predilekčním postižením v oblasti Achillovy šlachy, šlachových xantomů nad extenzory prstů či v oblasti tuberositas tibiae, jakož i tuberózních xantomů nad loketními a kolenními klouby a xantomů v liniích ruky (xanthoma striatum palmare) [67].
Nativní (chemicky nemodifikované) lipidy/lipoproteiny nejsou schopny indukovat tvorbu pěnových buněk. Nejčastěji se na přeměně makrofágů na pěnové buňky uplatňuje lipoprotein o nízké hustotě (LDL, low density lipoprotein). Intracelulární katabolismus LDL prostřednictvím LDL-receptorů (apoB/E receptory) probíhá pomalu a homeostáza cholesterolu je efektivně regulována. Volný (neesterifikovaný) cholesterol, uvolněný z částice LDL po její internalizaci, inhibuje syntézu cholesterolu de novo, a to inhibicí 3-hydroxy-3-methyl-glutaryl-CoA reduktázy (HMG-CoAR), a inhibuje syntézu LDL-receptorů, čímž potlačuje vstup cholesterolu z krve do buňky cestou LDL [41, 43, 80].
Vznik a vývoj xantomů je podobný vývoji časného stadia aterosklerotické léze. V obou případech má rozhodující význam několik patofyziologických dějů:
a) aktivace endotelu;
b) zachycení a průnik monocytů do cévní stěny;
c) přestup lipoproteinů, zejména LDL, extravaskulárně;
d) oxidativní modifikace LDL a vstup do makrofágu;
e) odsun nadbytečného cholesterolu z makrofágů, resp. pěnové buňky pomocí reverzního transportu cholesterolu (obr.1) [41, 43].
Obr. 1. Schéma metabolické dráhy lipoproteinů a vznik xantomu, resp. ateromatózní léze a reverzního transportu cholesterolu Zkratky: VLDL – lipoprotein o velmi nízké hustotě; IDL – lipoprotein o intermediární hustotě, LDL – lipoprotein o nízké hustotě, HDL – lipoprotein o vysoké hustotě; LPL – lipoproteinová lipáza, HL – jaterní lipáza, B100 – apolipoprotein B100, CII, CIII – apolipoprotein CII, CIII, LDL-R – LDL-receptor, SR B1 – scavenger receptor B1, SR – scavenger receptor A1, ox-LDL – oxidativně modifikované LDL, ABCA1, ABCG1, ABCG4 – ATP dependentní kazetové transporéry A1, - G1, - G4. 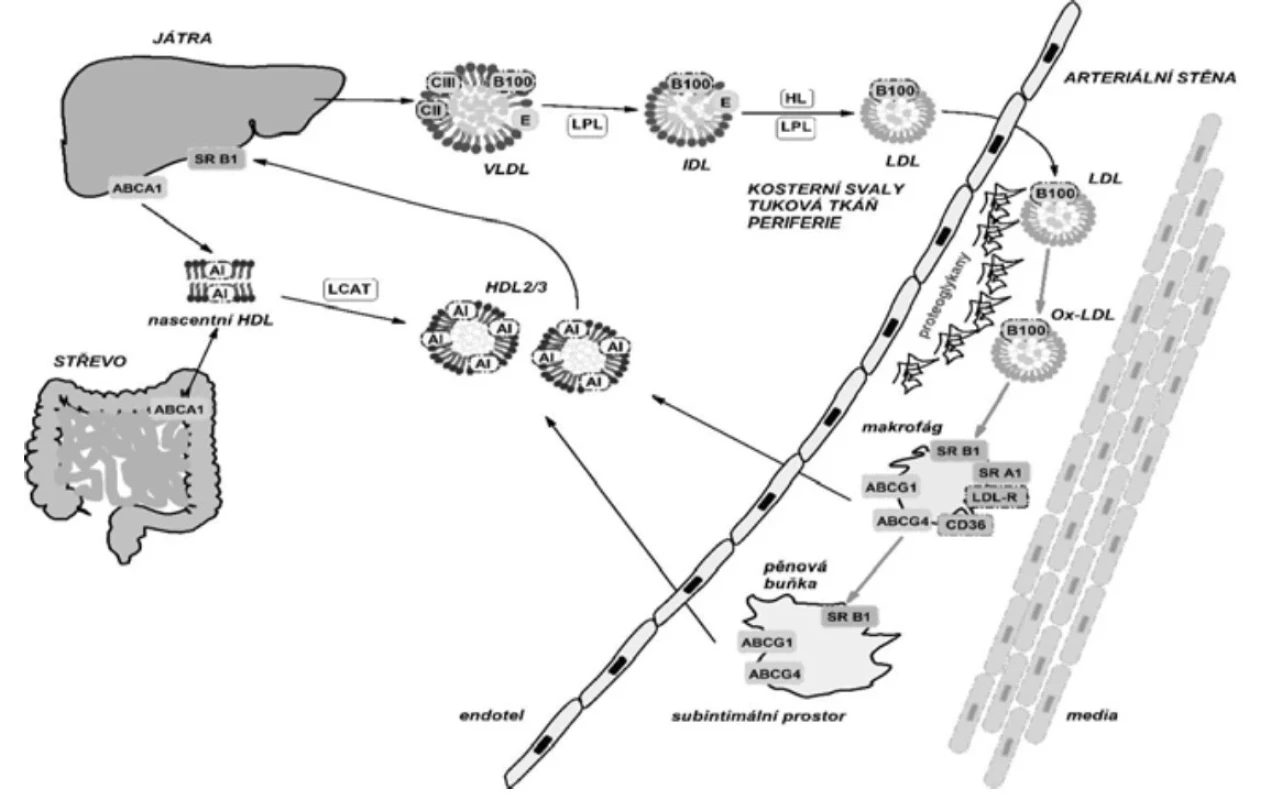
Legenda: VLDL je v krevním oběhu působením LPL a HL (a dalších enzymů) přeměněn na LDL, který je po přestupu do subintimálního prostoru a vazbě na proteoglykany oxidačně modifikován na ox-LDL a vychytán zametacími receptory (SR B1, CD36).
(volně podle (41, 43, 80))Oxidativní modifikace LDL (působením malondialdehydu či 9-hydroxynonenalu) mění lipidovou i proteinovou složku LDL, která vede ke ztrátě afinity k LDL-R a zvyšuje afinitu částice k „zametacím“ receptorům (SR, scavenger receptor). Na oxidativní modifikaci LDL se podílejí neenzymatické složky (ionty Cu2+, Fe3+) i enzymatické systémy (myeloperoxidáza, lipoxygenázy, NADPH oxidázy) obsažené v buňkách endotelu, monocytech, makrofázích a fibroblastech. Katabolismus oxidativně modifikovaných LDL (ox-LDL) zametacími receptory je rychlý. Cholesterol vychytaný zametacími receptory (SRA, SR-B1, CD36 a další) neaktivuje zpětnovazebnou regulaci intracelulární syntézy cholesterolu ani syntézu LDL-receptorů, takže se rychle zvyšuje obsah cholesterolu v buňce. Buňka je schopna udržet homeostázu cholesterolu pouze jeho vyloučením s pomocí zpětného (reverzního) transportu cholesterolu, který prostřednictvím HDL zajišťuje přesun cholesterolu z periferních tkání do jater. Pokud vychytávání cholesterolu překročí kapacitu zpětného transportu cholesterolu, vznikají tukové kapénky a makrofág se mění na pěnitou buňku, která již není schopna vycestovat z masy xantomu [41, 43]. Na obrázku 2 je zjednodušeně ukázána regulace reverzního transportu cholesterolu z xantomu. V případě vzniku eruptivních xantomů a xantomů v dlaňových rýhách (xanthoma striatum palmare) dochází k infiltraci a akumulaci remnantních lipoproteinů střevního (β-VLDL, lipoprotein o velmi nízké hustotě s pohyblivostí β-lipoproteinů) a jaterního původu (IDL, lipoprotein o intermediární hustotě) do podkožní pojivové tkáně, kde jsou vychytány prostřednictvím vazby apolipoproteinu E (apo E) na receptory monocytů a makrofágů [49]. Xantomy v dlaňových a interfalangeálních rýhách asociované s přítomností lipoproteinu-X (Lp-X) vznikají vazbou apo E, přítomného v obalu částice Lp-X, se zametacími receptory monocytů a makrofágů. Vazba Lp-X na receptory monocytů a makrofágů nevyžaduje, na rozdíl od LDL, předchozí oxidativní modifikaci. Navíc, Lp-X má vyšší potenciál tvorby pěnových buněk než ox-LDL [61].
Obr. 2. Regulace homeostázy cholesterolu, oxidativní modifikace LDL a vznik xantomu 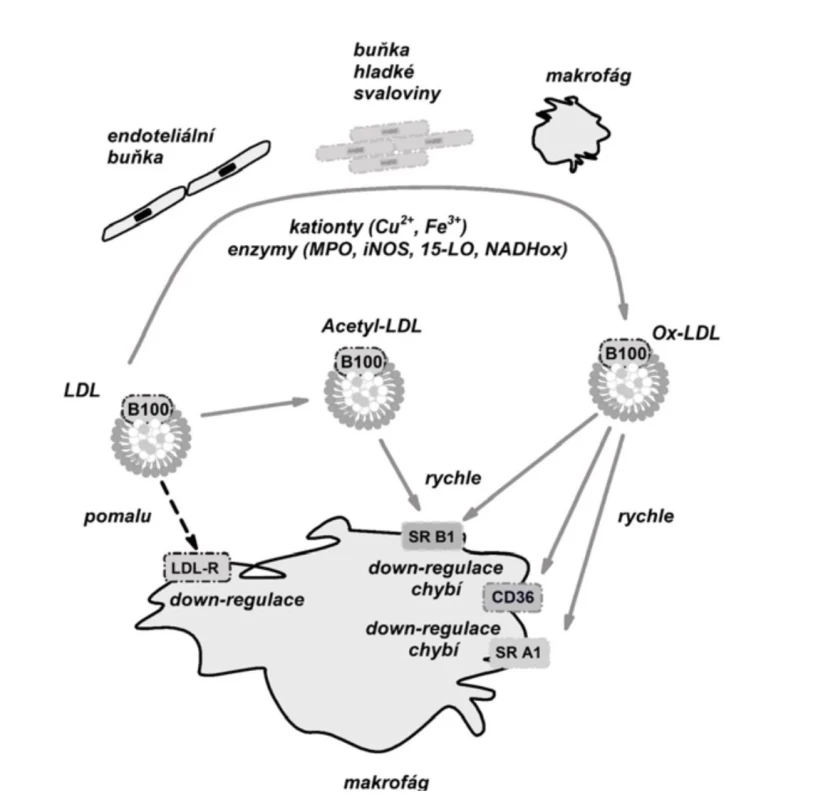
Zkratky: viz obrázek 1; MPO – myeloperoxidáza, iNOS – indukovatelná oxidáza oxidu dusnatého, 15-LO – 15 lipoxygenáza, NADHox – NADPH oxidáza (volně podle [43, 80]) Reverzní transport cholesterolu je komplexní a dynamický děj, kterým je přenášen cholesterol z periferních tkání zpět do jater. Je závislý na dostupnosti apo A-I, který je secernován z buněk jater a střeva a je „lipidován“ cholesterolem za vzniku diskoidního HDL. Celý proces zahrnuje sled několika kroků:
a) přenos cholesterolu z intracelulárního prostoru k buněčné membráně;
b) externalizaci (eflux) cholesterolu řadou mechanismů [prostá difuze, přenos pomocí specifických transportních proteinů (ABCA1, ABCG1, ABCG4), transport pomocí SR B1;
c) esterifikace cholesterolu působením enzymu lecithin: cholesterol acyltransferasy (LCAT) na estery cholesterolu (CE), který je spojen se vznikem sférických HDL;
d) přenos CE z HDL na LP částice s nižší hustotou, nesoucí apoB (VLDL, IDL a LDL) působením transferového proteinu pro CE (cholesteryl ester transfer protein, CETP);
e) posledním krokem je vychytávání všech LP částic nesoucích estery cholesterolu specifickými receptory v játrech [scavenger receptor B1 (SR B1) pro HDL, LDL-receptor related protein (LRP) pro IDL, β-VLDL a velké HDL, LDL-receptor (LDLR) pro IDL a LDL)].
Limitujícím krokem reverzního transportu cholesterolu je jeho přenos z buněčné membrány pomocí specifických transportérů (ABCA1, ABCG1, ABCG4) na HDL a koncentrace apoA-I. Mutace v genu pro transportér ABCA1 je vzácná a účinnost (resp. rychlost) reverzního transportu cholesterolu je limitována u osob s nízkou koncentrací HDL a apo A-I (viz obr. 2) [7].
Hypotézu o vztahu mezi oxidativní modifikací lipoproteinů, reverzním transportem cholesterolu a rozvojem xantomatózních lézí podpořily výsledky několika klinických studií. U nemocných s FH korelovala velikost xantomů Achillovy šlachy pozitivně s titrem protilátek proti ox-LDL a průměrnou koncentrací cholesterolu během roku. Velikost šlachových xantomů (XT, xanthoma tendineum) negativně korelovala s koncentrací subfrakce HDL3 [68]. Pacienti s FH a XT byli starší, častěji se jednalo o muže a měli vyšší koncentrace LDL-C a častěji arteriální hypertenzi [9]. U osob s xanthoma palpebrarum (XP) byly zjištěny vyšší koncentrace celkového cholesterolu (TC, total cholesterol), LDL-cholesterolu (LDL-C), apoB, triglyceridů (TG) a nižší koncentrace HDL-C i apoA-I [22]. U normolipidemických pacientů s nálezem xantomů Achillovy šlachy byla popsána porucha reverzního transportu cholesterolu spojená s poklesem subfrakce HDL3 [40]. Tkáň xantomů má vysoký potenciál indukce oxidačního stresu. Inkubace částic LDL s tkání z xantomů zvyšovala koncentraci malonaldehydu v LDL až 15krát, na rozdíl od inkubace LDL s kontrolní tkání, při níž došlo ke vzestupu malonaldehydu pouze 2krát [18, 73].
Nizozemští autoři prokázali u heterozygotů FH asociaci polymorfismu genu ALOX5AP, který kóduje aktivační protein 5-lipoxygenázy, s xantomy Achillovy šlachy a zvýšeným rizikem koronární choroby srdeční. Nositelé alely A polymorfismu rs9551963 genu ALOX5AP mají zvýšené koncentrace aktivačního proteinu (ALOX5AP), vyšší aktivitu 5lipoxygenázy i koncentrace leukotrienů B, které indukují chemotaxi leukocytů a zvyšují cévní permeabilitu. Zvýšená cévní permeabilita zvětšuje průnik imunogenních buněk a LDL do intersticia, kde jsou LDL rychle oxidovány a zachyceny v cévní stěně. Vysoké koncentrace prozánětlivých mediátorů a lokální zánět stimulují rozvoj a růst xantomů a také zvyšují nositelům tohoto polymorfismu riziko infarktu myokardu [50]. Při srovnání pacientů s molekulárně-geneticky diagnostikovanou FH zapříčiněnou mutacemi LDL-receptoru (LDLR) byly zjištěny u osob se šlachovými xantomy vyšší plazmatické koncentrace TNF-α, IL-6, IL-8 i aktivity plazmatické tryptázy, ve srovnání s pacienty s FH podmíněnou stejnou mutací LDLR, ale bez šlachových xantomů [4]. Navíc, inkubace makrofágů, izolovaných od pacientů s FH a šlachovými xantomy, s ox-LDL, vyvolala vyšší zánětlivou reakci ve srovnání s inkubací makrofágů osob s FH bez šlachových xantomů. Inkubace makrofágů osob s FH a TX vyvolala na stimulaci ox-LDL vyšší zánětlivou reakci ve srovnání s inkubací makrofágů osob s FH bez TX. Předpokládá se tudíž, že na vzniku šlachových xantomů se podílí vedle hypercholesterolemie také geneticky podmíněná vyšší intenzita zánětu a oxidačního stresu. Navíc, uvolněná tryptáza pocházející z žírných buněk degraduje HDL3, které se podílejí na reverzním transportu cholesterolu [4].
Celogenomové studie (GWAS, genome wide association studies) prokázaly vazbu mezi xantomy a 7 geny regulujícími homeostázu lipidů – ABCG5, ABCG8, LDLRAP1, PCSK9, APOE, LDLR, APOA1, a genem je ALOX5, který ovlivňuje intenzitu zánětlivé reakce [21]. Mutace nebo polymorfismy uvedených genů, buď se ztrátou (LOF, loss of function) či ziskem funkce (GOF, gain of function), které se fenotypicky manifestují dyslipidemií, také významně ovlivňují riziko aterosklerotických kardiovaskulárních onemocnění i dalších chorob [21, 39, 44, 54].
LDLRAP1 je gen, který reguluje syntézu adaptorového proteinu 1 pro LDL-receptor. LDLRAP1 je bílkovina nezbytná pro clathrin-dependentní internalizaci a degradaci komplexu LDL s LDL-receptorem (LDLR) v játrech. Mutace s LOF LDLRAP1 je příčinou vzácné autozomálně recesivní hypercholesterolemie. PCSK9 je gen kódující proprotein konvertázu subtilisin/kexin typu 9 (PCSK9). Mutace s GOF vede v heterozygotní konstituci k jedné z forem autozomálně dominantní FH. Bílkovina PCSK9 se váže na LDL-receptor (LDLR) a indukuje zvýšenou degradaci komplexu LDLR-PCSK9 v lysozomech. Mutace PCSK9 se manifestuje zvýšenou vazbou PCSK9 na LDLR a jeho degradací v lyzozomech. LDLR je gen regulující syntézu LDL receptorů (LDLR). Mutace spojené s LOF jsou hlavní příčinou familiární hypercholesterolemie. Mutace s LOF v LDLR se podílí na fenotypické manifestaci autozomální dominantní familiární hypercholesterolemie v 50–68 %. Geny kódující ATP vázající kazetové hemi-transportéry G5 (ABCG5) a G8 (ABCG8) se podílejí na transportu sterolů (cholesterolu i fytosterolů) z enterocytů do střevního lumen a z hepatocytu do žluče. ABCG5/G8 jsou exprimovány na apikálním pólu enterocytů a hepatocytu a regulují homeostázu cholesterolu a fytosterolů. Mutace s LOF genů ABCG5/G8 se manifestují jako sitosterolemie, která je autozomálně recesivním onemocněním. APOA1 je hlavní proteinovou složkou/komponentou HDL a je syntetizován v játrech a střevě. Je nezbytný pro sestavení malých diskoidních HDL a pro iniciální fáze reverzního transportu cholesterolu. Mutace s LOF genu APOA1 se projevují nízkými koncentracemi HDL-C a často se manifestují předčasnou ischemickou chorobu srdeční. APOE je gen kódující apo E. Ten se se vyskytuje ve 3 variantách, a to ε2, ε3, ε4. V částicích LDL je ligandem pro LDL-R, v remnantních chylomikronech působí jako ligand pro LRP (LDL receptor related protein). Homozygocie E2/E2 je podmínkou pro vznik HLP III. typu („primární dys-β-lipoproteinemii“). ApoE se účastní reverzního transportu cholesterolu a je ligandem pro „zametací“ receptory monocytů a makrofágů [21, 39, 44, 54].
Nejčastější formou xantomů je xanthelasma palpebrarum. Předpokládá se multifaktoriální patogeneze s významnou účastí negenetických činitelů – jako je vyšší věk, kouření, nadváha/obezita, diabetes mellitus 2. typu (2TDM), zvýšení plazmatické koncentrace glukózy, arteriální hypertenze, vliv pohlaví – i genetických faktorů. Zhruba polovina nemocných s XP nemá zvýšené koncentrace ani abnormální složení plasmatických lipidů/ lipoproteinů [28, 45]. U nemocných s XP a patologickou koncentrací nebo složením lipidů byly popsány zvýšené koncentrace celkového cholesterolu v plazmě a cholesterolu v lipoproteinech o nízké hustotě (LDL-C), pokles cholesterolu v lipoproteinu o vysoké hustotě (HDL-C), zvýšené koncentrace apolipoproteinu (apo) B a pokles apoA-I. U normolipidemických XP byla popsána vyšší prevalence isoforem apo E2 a apo E3 [28]. Xanthelasma palpebrarum se také častěji vyskytuje u alergické kontaktní dermatitidy a periorbitálních hyperpigmentací. Je nežádoucím účinkem po aplikacích kyseliny hyaluronové jako dermální výplni do nasoretních a periorbitálních oblastí obličeje. Kyselina hyaluronová v extracelulární matrix váže částice LDL, které podléhají oxidací a jako oxidativně modifikované LDL jsou vychytávány makrofágy. Navíc, kyselina hyaluronová, podobně jako ostatní glykosaminoglykany, potencuje oxidační modifikaci LDL. Vznik XP bývá popisován ve spojení s rinoseptoplastikou a v souvislosti s léčbou chronické myeloidní leukemie nilotinibem (inhibitor tyrozinkinázy BRCA-ABL) [57]. Rizikové/etiologické faktory vzniku a vývoje xanthelasma palpebrarum jsou uvedeny v tabulce 1.
Tab. 1. Rizikové faktory vzniku a vývoje xanthelasma palpebrarum 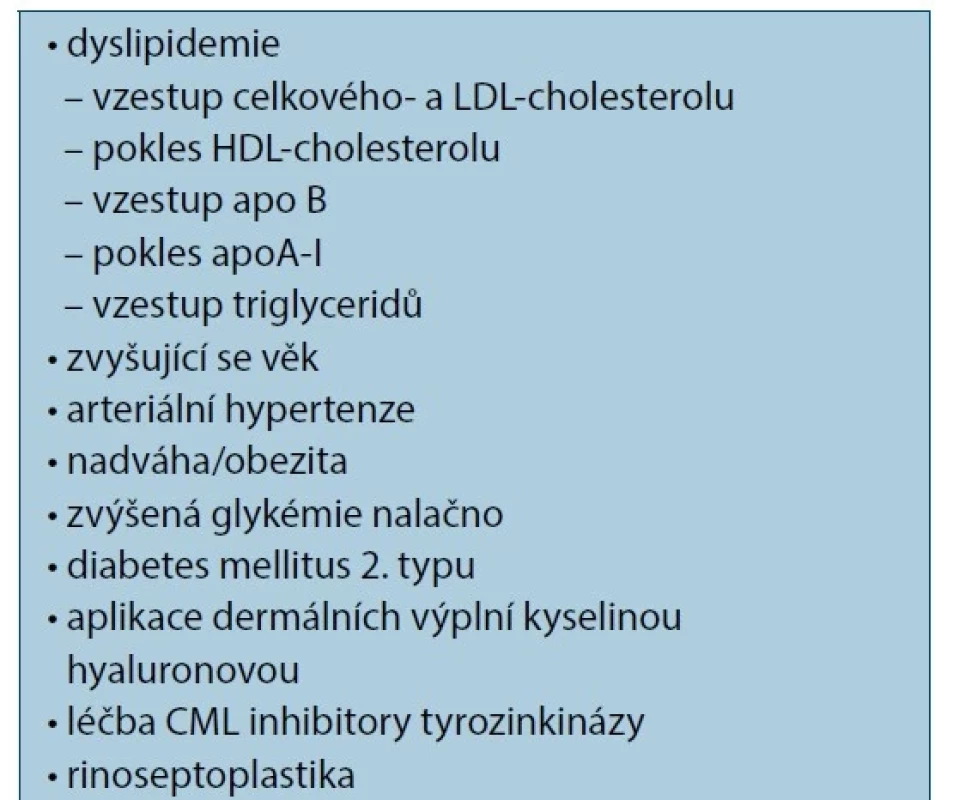
(podle [6, 20, 23, 28, 51, 57]) Eruptivní xantomy jsou popisovány jako kožní příznaky u vzácných hereditárně podmíněných onemocnění, jako je generalizovaná lipodystrofie (Berdanelliův a Seipův syndrom) nebo glykogenózy (von Gierkeho choroba), jejichž společným laboratorním příznakem je těžká HTG [19, 38, 78].
KLASIFIKACE, KLINICKÉ FORMY A KOMORBIDITY XANTOMŮ
V současné době je možno xantom klasifikovat z několika hledisek. Někteří autoři rozdělují xantomy na normolipidemické, hyperlipidemické a nekrobiotický xantogranulom [25, 62].
Klinicky lze rozlišovat dvě podskupiny xantomů:
1. papulo-nodulární xantomy – xanthoma eruptivum, xanthoma tuberosum, xanthoma tendineum, xanthoma articulare;
2. ploché xantomy – xanthoma diffusum planum, xanthoma intertriginosum, xanthoma striatum palmare (resp. xantochromia striatum palmaris) a xanthelasma palpebrarum [64].
Je známo, že určité klinické varianty xantomů jsou asociovány s poruchou metabolismu lipidů (dyslipidemií). Tyto xantomy můžeme označit jako lipidové dermadromy, tj. kožní projevy, které mají více nebo méně těsný vztah k dyslipidemií [67].
1. Papulo-nodulární xantomy
Xanthoma eruptivum – (XE) je klinickým projevem těžké hypertriglyceridemie (HTG) a součástí chylomikronemického syndromu. Chylomikronemický syndrom zahrnuje kromě těžké HTG („hypertriglyceridemická krize“) přítomnost alespoň jednoho z dalších klinických nálezů: eruptivní xantomy, lipemia retinalis, bolesti (nebo diskomfort) břicha, akutní pankreatitidu, hepato-splenomegalii] [36, 56, 60].
Nález XE dále signalizuje riziko akutní pankreatitidy a možnost nově zjištěného nebo dekompenzovaného diabetu (DM) [33, 36, 49, 55, 56, 75]. XE jsou často jediným symptomem nediagnostikovaného DM [59].
Eruptivními xantomy se mohu manifestovat také vzácná, hereditárně podmíněná onemocnění, jejichž součástí je těžká HTG. Byly popsány u glykogenózy I. typu (von Gierkeho choroby) [78] a u generalizované lipodystrofie. Mezi kožní klinické projevy lipodystrofických syndromů patří acanthosis nigricans a xanthoma eruptivum [19, 38].
Eruptivní xantomy jsou charakterizovány rychlým výsevem [zpravidla do tří týdnů od rozvoje těžké HTG (TG > 11,2 mmol/l)] četných růžovo-žlutavých makulo - papulózních eflorescencí o průměru 1–4 mm, které mohou mít erytematózní lem („halo“). Predilekční oblastí eruptivních xantomů jsou hýždě, záda (bederní krajina) a oblasti nad extenzory končetin. Vlastní žlutá barva je dobře viditelná, pokud je kůže nad xantomy napjatá, nebo po stlačení vitropresí (obr. 3). Při delším trvání mohou papuly splynout ve větší tuberózní léze.
Obr. 3. a, b, c. Xanthoma eruptivum
Výsev papul (a, b) žlutavě prosvítajících při vitropresí (c).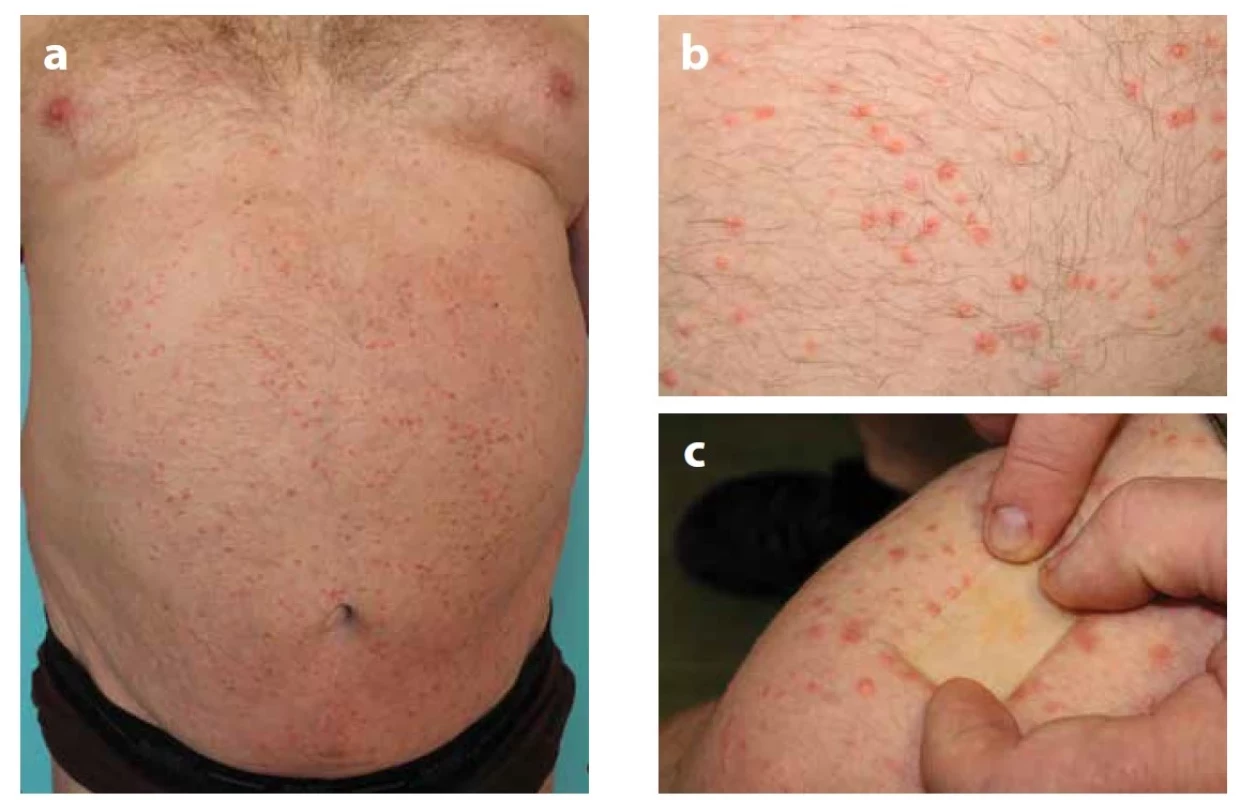
Xanthoma tuberosum – tuberózní xantomy jsou žlutavé papulo-nodulární útvary (uložené v koriu a podkoží) velikosti od 3 mm do několika cm (obr. 4). Bývají lokalizovány převážně na hýždích a extenzorových plochách končetin (lokty, kolena, ruční a nožní klouby). Zpočátku mají žluto-červenou (pomerančovou), či žluto-modrou barvu a jejich růstem se mění v nodulární útvary [67].
Obr. 4. Xanthoma tuberosum 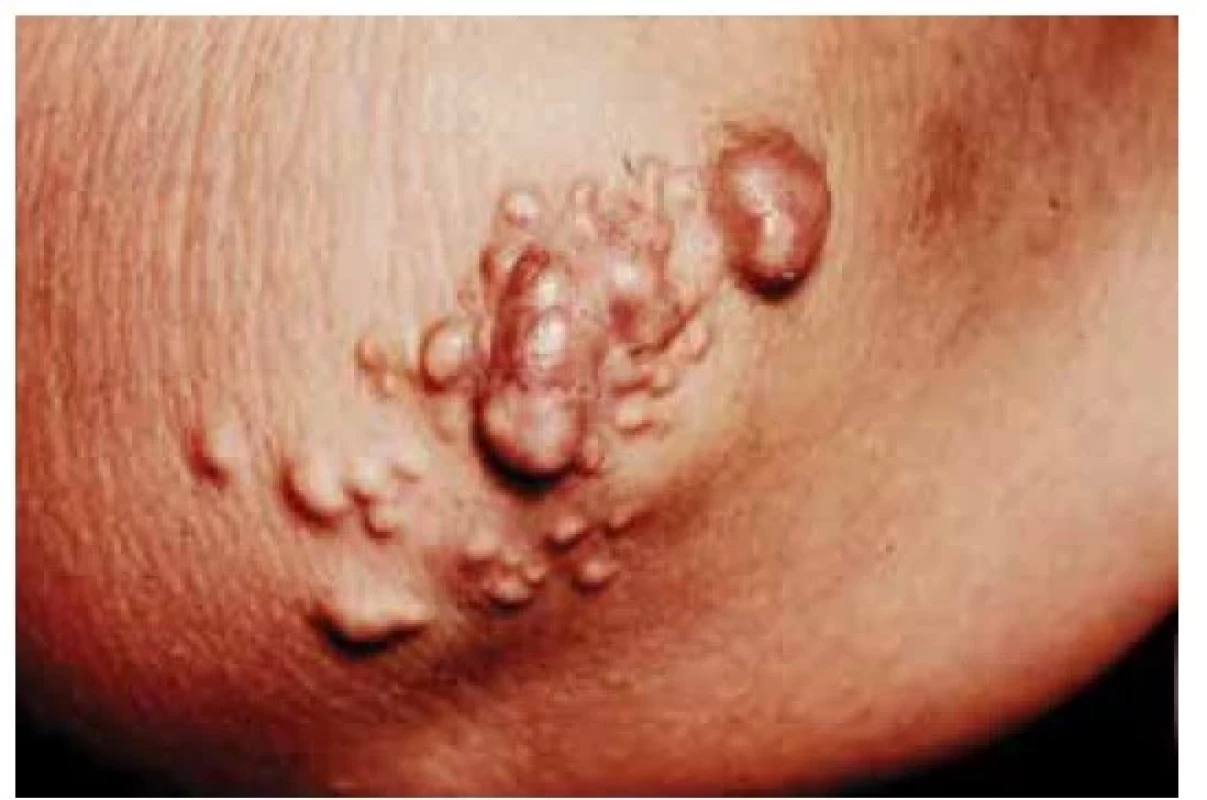
(archiv Dermatovenerologické kliniky 1. LF UK a VFN v Praze) Tuberózní xantomy jsou patognomonickým příznakem autozomálně dominantní FH. Ta je nejčastěji zapříčiněna genovými mutacemi, které mají za následek ztrátu funkce (LOF, loss of function). Jedná se o klasickou FH s mutací genu pro LDL receptor (LDLR), familiární defekt apoB100 (FDB) způsobený mutací genu pro apoB (APOB) a non-FH/non-FDB ADH (FH3, ADH3) podmíněnou defektem genu kódujícího proprotein konvertázu subtilisin/kexin typu 9 (PCSK9).
Xanthoma tendineum – šlachové xantomy (XT) difuzně infiltrují šlachy, ligamenta a fascie. Jsou uloženy subkutánně a kryty normální kůží. Predilekční lokalizaci představuje Achillova šlacha a šlachy extenzorů prstů rukou, kolen a loktů. Často jsou uloženy subperiostálně v oblasti tuberositas tibiae (úpon patelární šlachy). Tvar šlachových xantomů je nodulární či fusiformní; nad klouby mohou mít tuhou konzistenci (obr. 5). Pokud se diagnostikují v oblasti Achillovy šlachy před rozvojem hrbolu, lze zjistit šlachové ztluštění, případně změnu šlachové textury, které je možno kvantifikovat zobrazovacími metodami). Nález XT je příznačný pro dyslipidemie uvedené u tuberózních xantomů s výjimkou familiární dys-β-lipoproteinemie (hyperlipoproteinemie III. typu).
Obr. 5. Xanthoma tendineum (Achillovy šlachy) 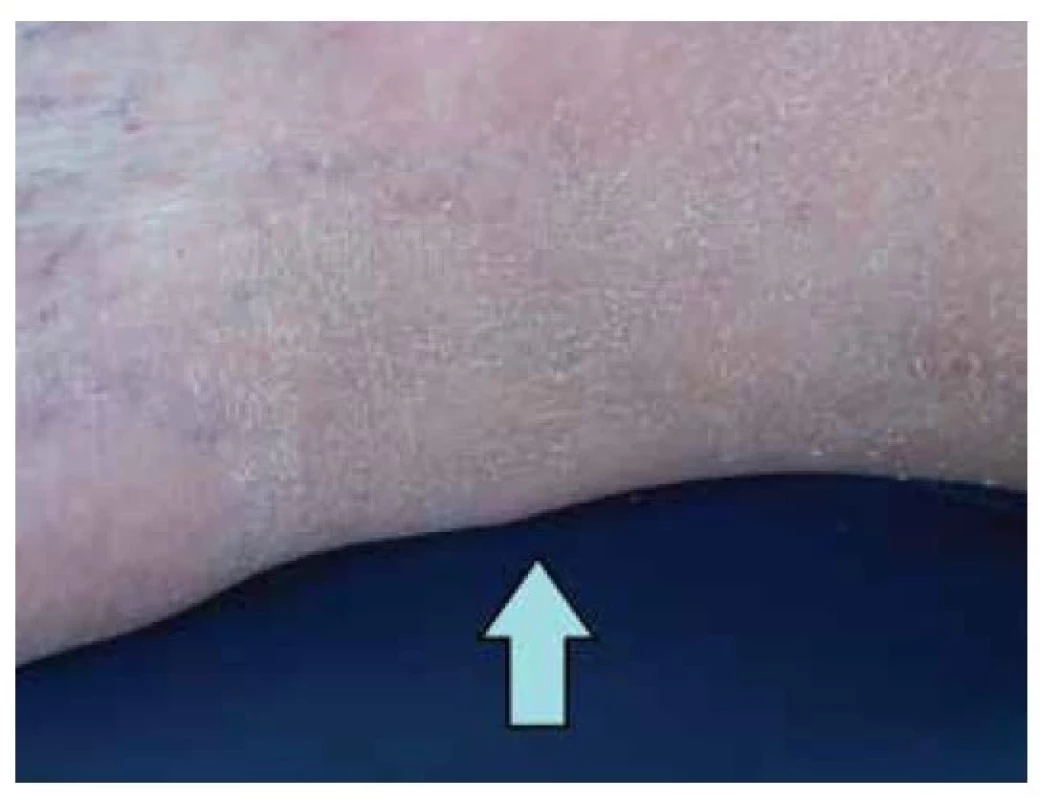
Šlachové a tuberózní xantomy jsou specifické také pro vzácné jednotky, jako je cerebrotendinózní xantomatóza (CTX) vznikající na podkladě defektu genu 27-sterolové hydroxylázy (CYP27A) a familiární β-sitosterolemie (synonymum fytosterolémie) s mutacemi genů (ABCG5/G8) kódující specifické transportéry ABCG5 a ABCG8, které jsou odpovědné za sekreci sterolů – cholesterolu i fytosterolů (β-sitosterol, kampesterol, stigmasterol, brasikasterol) z enterocytů do střevního lumina a z hepatocytu do žluče. Uvedené poruchy lipidového metabolismu jsou charakterizovány zvýšenými koncentracemi LDL-cholesterolu, případně fytosterolů (u sitosterolemie) a cholestanolu (u CTX) a spojeny s jejich zvýšeným ukládáním v tkáních, což se projevuje zejména rozvojem xantomů, ateromatózních plátů v cévách a s tím související předčasnou klinickou manifestací aterosklerózy [47, 65, 80].
Šlachové xantomy mohou být negativně vnímány z estetického hlediska, dále mohou zvláště v oblasti Achillovy šlachy působit bolesti (achillodynie) a zapříčinit i spontánní rupturu šlachy. Achillodynie trvající déle než 3 týdny, případně ruptura Achillovy šlachy, která se vyskytla u nemocných s hypercholesterolemií (blíže nespecifikovanou), by měla iniciovat vyšetření zaměřené na diagnózu FH [1].
Ve skupině pacientů s geneticky prokázanou FH v důsledku mutací genu LDLR zvyšovala přítomnost šlachových xantomů riziko aterosklerotických kardiovaskulárních onemocnění 2–4krát, ve srovnání s jedinci s identickou molekulárně-geneticky prokázanou mutací bez xantomů Achillovy šlachy. Japonská studie EXPLORE-J prokázala zhruba 5krát vyšší prevalenci xantomů Achillovy šlachy u pacientů s akutním koronárním syndromem [15]. Šlachové xantomy byly spojeny s vyšším kardiovaskulárním rizikem bez ohledu na mutaci; u žen mladších 51 let 3,6krát, mužů až 17krát, a to nezávisle na mutaci LDLR [9]. Xantomy Achillovy šlachy byly častým nálezem u nemocných s akutním koronárním syndromem a tito nemocní měli častěji STEMI než pacienti s akutním koronárním syndromem bez xantomů Achillovy šlachy [30, 69]. Plazmatické koncentrace LDL-C korelovaly pozitivně, HDL-C a apoAI negativně s tloušťkou Achillovy šlachy [71]. Tloušťka Achillovy šlachy byla pozitivně asociována se závažností koronární srdeční choroby a identifikovala nemocné s pokročilou koronární aterosklerózou [31], dále byla asociována s nestabilními pláty a vícečetným postižením koronárních tepen [17].
Xanthelasma palpebrarum (XP), xantelasma víček je nejčastější formou xantomů (obr. 6). Jde o plochý xantom, lokalizovaný nejčastěji na horním víčku u vnitřního koutku oka. V korelativní dermatologii má malý význam, protože pouze u zhruba 50 % jedinců je přítomna dyslipidemie [72]. Rozsáhlé periorbitálně ploché xantomy se mohou vyskytovat u cholestatického syndromu (primární biliární cirhózy, primární sklerozující cholangitidy) [53, 61]. Až donedávna bylo XP považováno za pouhý benigní projev kosmetického charakteru. Nicméně italská prospektivní studie prokázala, že přítomnost XP výrazně ovlivňuje délku života u mužů středního věku. Jejich nález, podobně jako dalších faktorů vesměs definovaných jako kardiovaskulární rizikové faktory, byl asociován se zkrácenou průměrnou délkou života o 15 let [42]. Předpokládá se, že nositelé XP mají dyslipidemii zhruba v 50 % (rozsah 20–70 %) [20, 28]. Dánská prospektivní studie (The Coppenhagen City Heart Study) u téměř 13 tisíc osob sledovaných po dobu delší dvaceti let prokázala, že přítomnost XP byla spojena u nositelů se zvýšeným rizikem infarktu myokardu o 48 %, ischemické choroby srdeční o 38 % a ischemické choroby dolních končetin o 70 %. Tyto změny byly průkazné i po adjustaci na věk, pohlaví, BMI, DM, kouření, hypolipidemickou léčbu i postmenopauzální status [22]. Jiné studie doložily u osob s XP vyšší prevalenci nealkoholické steatózy jater (NAFLD) [21, 52]. Xantelasmata víček byla asociována se zvýšenou frekvencí aterosklerotických, klinicky asymptomatických plátů [48], větší tloušťkou komplexu intima-media (IMT, intima-media thickness) [20, 48] a vyšší tuhostí tepen [3]. Relativní diagnostický význam má XP u jedinců mladších 45 let, u nichž spolu s arcus lipoides cornae upozorňuje na přítomnost autozomálně dominantní FH [1, 37] (obr. 7).
Obr. 6. Xanthelasma palpebrarum 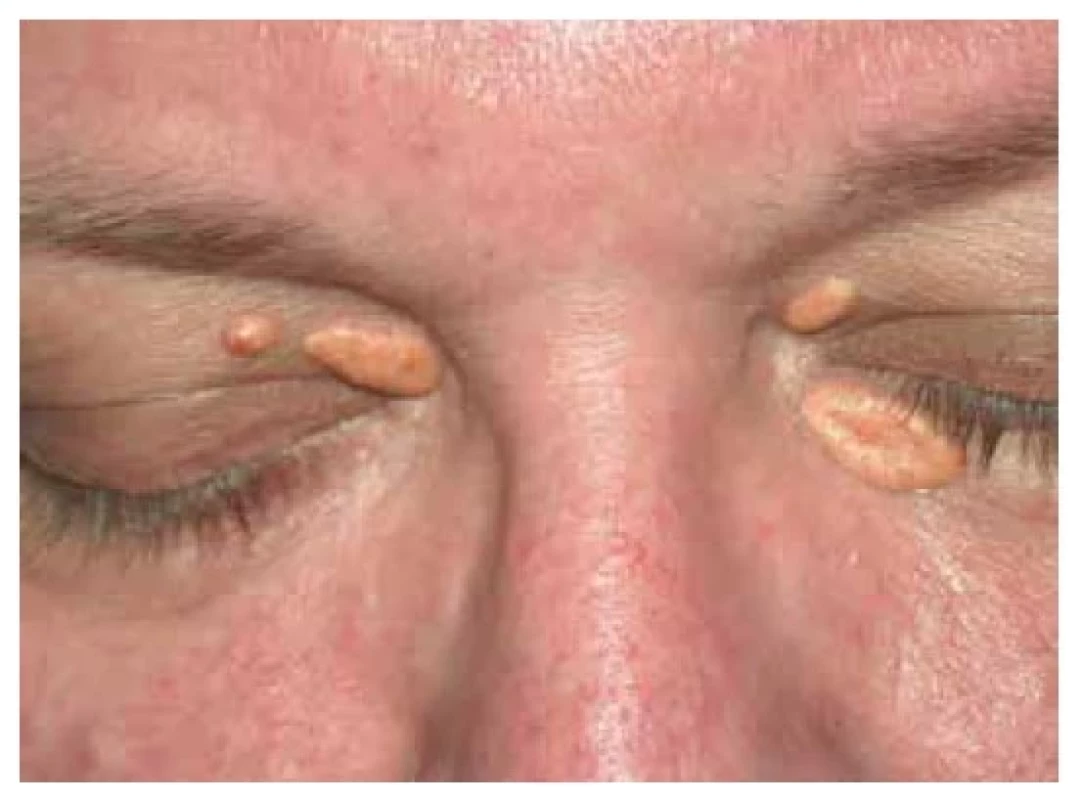
(archiv Dermatovenerologické kliniky 1. LF UK a VFN v Praze) Obr. 7. Arcus lipoides cornae (gerontoxon) a xanthelasma palpebrarum 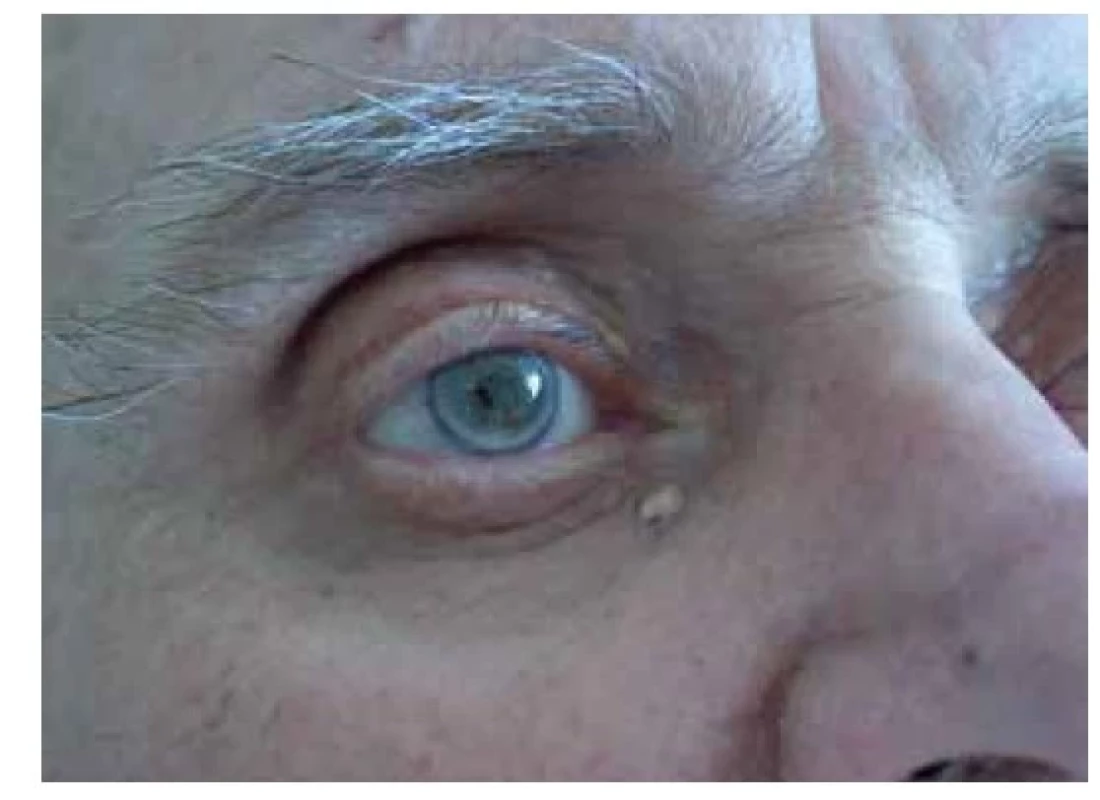
2. Plošné xantomy
Xanthoma diffusum planum – jde o vzácný typ xantomu, který se prezentuje jako plochá difuzní žluto - oranžová ložiska, nejčastěji lokalizovaná na horní polovině těla, s postižením obličeje, axil, krku, ramen a vzácně hýždí (obr. 8). Zpravidla nebývají spojena s dyslipidemií. Jejich nález nutí pomýšlet na přítomnost monoklonální gamapatie (mnohočetný myelom, monoklonální gamapatie neurčeného významu, MGUS), či na přítomnost nádorového lymfoproliferativního onemocnění (non-Hodgkinův lymfom, chronickou lymfocytární leukemii, chronickou myeloidní leukemii, myelodysplastický syndrom) [80]. Difuzní ploché xantomy mohou být asociovány s onkohematologickými malignitami, jako je Mycosis fungoides (epidermoidní kožní T lymfom) nebo Sézaryho syndromem (leukemická forma Mycosis fungoides, současně s výskytem erytrodermie, generalizovanou lymfadenopatií a hepatosplenomegalií) [25, 74].
Obr. 8. Xanthoma diffusum planum et intertriginosum u nemocné s monoklonální gamapatií IgG kappa a asymptomatickým mnohočetným myelomem IgG bez orgánového postižení 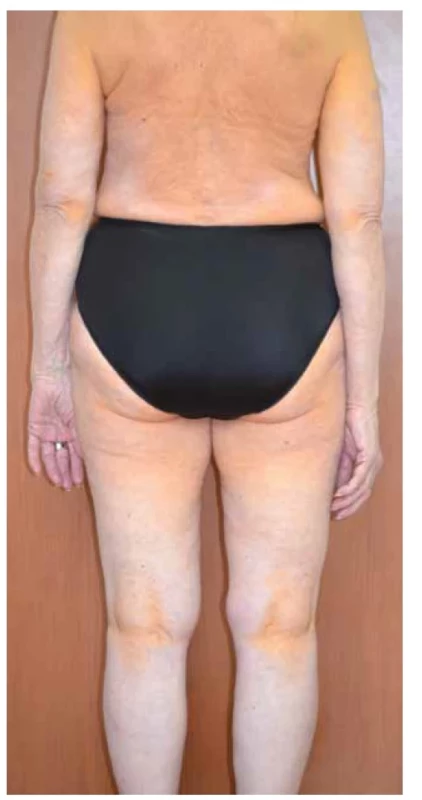
(archiv Dermatovenerologické kliniky 3. LF UK a FNKV) Xanthoma intertriginosum – jde o žlutavá ložiska infiltrující intertriginózní prostory s lokalizací v axilách, meziprstí, ohybech loktů a kolen (obr. 9). Byly popsány u autozomálně dominantní FH na podkladě mutace LDLR, dále se mohou vyskytovat u sekundární dyslipidemie podmíněné přítomností Lp-X (nejčastěji u chronického cholestatického syndromu) [53, 61, 67].
Obr. 9. Xanthoma striatum palmare u 30leté nemocné s ulcerózní kolitidou a primární sklerotizující cholangitidou 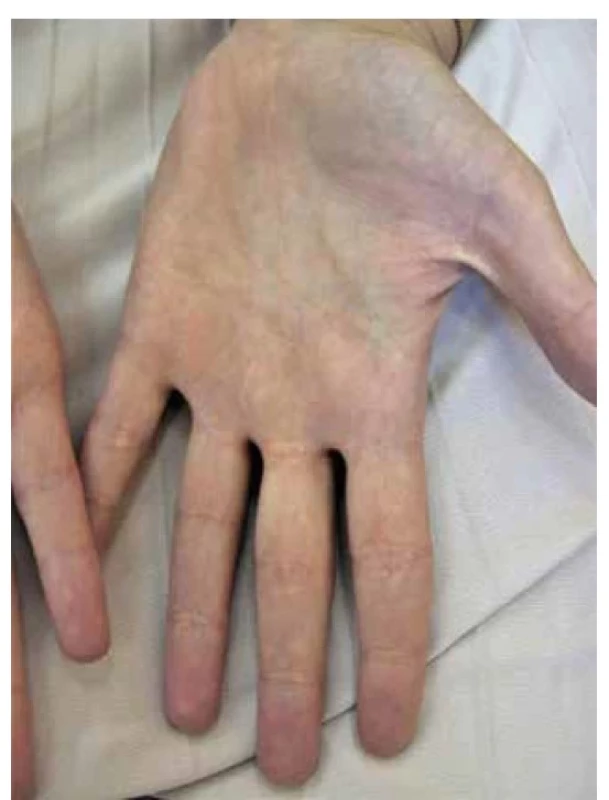
(archiv Dermatovenerologické kliniky 1. LF UK a VFN v Praze) Xanthoma striatum palmare. Tato varianta se projevuje jako žluté linie na dlaních a v ohybových rýhách prstů. Jedná se o ploché žlutooranžové xantomy ve flekčních liniích ruky (xanthoma striatum palmare), nebo pouze žlutavé zbarvení flekčních rýh (xantochromia striatum palmaris) (obr. 9). Nález těchto xantomů je patognomonický pro primární dys-β-lipoproteinemii (synonymum broad-β-disease, či hyperlipoproteinemie III. typu). Někdy se též vyskytují u nově diagnostikovaného DM, hypotyreózy, či primární biliární cirhózy (resp. u chronického cholestatického syndromu) [53, 61, 80].
Xanthoma disseminatum. Tato vzácná benigní histiocytóza postihuje převážně muže a manifestuje se u adolescentů. V obličeji (periorbitálně, periorálně) a v intertriginózních prostorách se objevují oranžovo-žluto-hnědé papulo-nodulární eflorescence. Někdy postihují vnitřní orgány (dýchací cesty, ústní dutina, hypofýzu a CNS) [67].
Xanthogranuloma necrobioticum – nekrobiotický xantogranulom se klinicky prezentuje jako mnohočetné oranžovo-žluté, hnědo-červené či modro-fialové papulo-nodulární útvary s predilekční lokalizací periorbitálně, ale i jinde, symetricky na hlavě, krku a trupu (obr. 10). Bývá spojen s normolipidemií i sekundární hyperlipidemií provázející monoklonální gamapatie [25, 67]. Nekrobiotický xantogranulom postihuje převážně ženy (ve dvou třetinách případů), průměrného věku 60 let. Jeho výskyt je v 80 % asociován s monoklonální gamapatií (MGUS, převážně IgG-κ, mnohočetný myelom, lymfomy), vzácně se solidními nádory (karcinom plic a kolorekta). Byla popsána též asociace s bronchiálním astmatem dospělých, rinosinusitidou, DM2T a lymfadenopatií [2, 8, 46, 58, 77].
Obr. 10. Xanthogranuloma necrobioticum 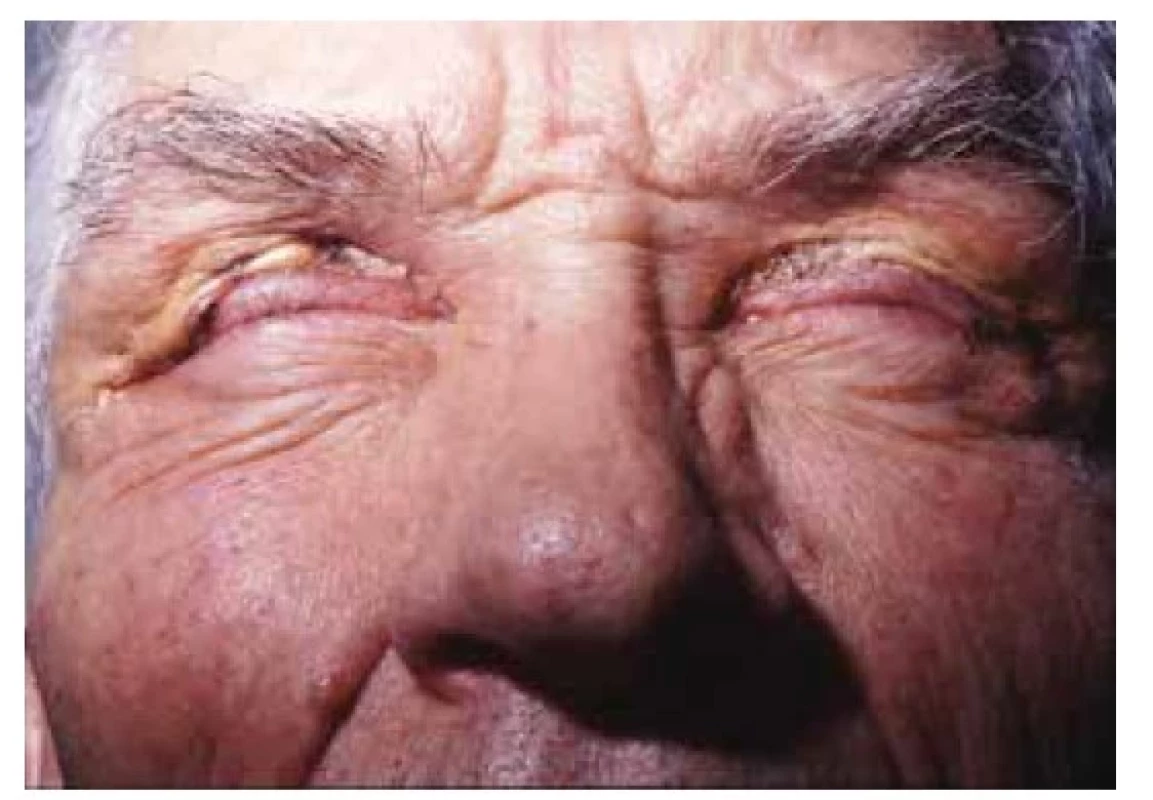
(archiv Dermatovenerologické kliniky 1. LF UK a VFN v Praze) DIAGNÓZA A DIFERENCIÁLNÍ DIAGNOSTIKA
Diagnóza xantomů je většinou snadná. Opírá se o klinický (resp. morfologický) obraz a v nejasných případech o histologické a zobrazovací vyšetření. Cílem diagnostického postupu je:
a) zjistit klinickou variantu xantomu,
b) diagnostikovat základní chorobu (dyslipidemie, onko-hematologické onemocnění), která vedla k vzniku a rozvoji xantomatózní léze,
c) pátrat po komplikacích základního onemocnění, které mohou ohrožovat zdraví a život nemocného.
Klinická varianta xantomu může upozornit na specifickou poruchu lipidového metabolismu. Nález šlachových xantomů při klinickém nebo zobrazovacím vyšetření pomůže stanovit diagnózu autosomálně dominantní FH nezávisle na genetickém vyšetření.
V tabulce 2 jsou přehledně uvedeny asociace hlavních variant xantomů s chorobnými jednotkami a syndromy. Přítomnost xantomů asociovaných s dyslipidemií (xanthelasma palpebrarum, xanthoma tendineum, xanthoma tuberosum, xanthoma striatum palmare, xanthoma eruptivum) vyžaduje pečlivou anamnézu, klinické a zobrazovací vyšetření i cílené laboratorní analýzy zaměřené na aterosklerotické kardiovaskulární choroby, chronická onemocnění jater a metabolická onemocnění.
Tab. 2. Asociace xantomů a chorobných jednotek, resp. syndromů 
Zkratky: FHC – familiární hypercholesterolemie, HTG – hypertriglyceridemie; MM – mnohočetný myelom; MGUS – monoklonální gamapatie nejasného určení; NHL – non-Hodgkinský lymfom; CLL – chronická lymfocytární leukemie; CML – chronická myeloidní leukemie; MDS – myelodysplastický syndrom; PHC – polygenní hypercholesterolemie, FCH – familiární kombinovaná hyperlipidemie; FHC – podkladě mutací genu pro LDL receptor (LDLR), apolipoprotein B (APOB), proprotein konvertáza subtilisin/kexin typu 9 (PCSK9)
*primární deficit lecitin: cholesterol acyltransferázyNormolipidemické xantomy, jako je plochý difuzní xantom či nekrobiotický xantogranulom, vyžadují doplnit klinická, laboratorní i zobrazovací vyšetření cílená na přítomnost monoklonální gamapatie (mnohočetný myelom, monoklonální gamapatie neurčitého významu) nebo nádorového lymfoproliferativního onemocnění, jako je chronická lymfocytární leukemie, chronická myeloidní leukemie, non-Hodgkinský lymfom, myelodysplastický syndrom (FACS, histologické vyšetření lymfatických uzlin, PET/ CT) [8, 25, 46, 58].
Přítomnost xantomů je indikací pro odborné vyšetření dermatologem a internistou doplněné cílenými biochemickými analýzami lipidogramu. V indikovaných případech jsou nezbytná další speDiferenciální diagnostikacializovaná vyšetření (kardiologické, angiologické, neurologické, oční, imunologické a revmatologické). Algoritmus orientovaný na diagnostiku, diferenciální diagnostiku a léčbu dyslipidemií, aterosklerotických kardiovaskulárních onemocnění a onko-hematologických onemocnění je podrobně popsán v učebnicích vnitřního lékařství, lipidových a hematologických monografiích [5, 24].
Z laboratorních testů je vždy indikován kompletní lipidogram – celkový cholesterol (TC, total cholesterol), HDL-cholesterol (HDL-C), triglyceridy (TG), LDL-cholesterol (LDLC), apoB, apoA-I], koagulační parametry (fibrinogen, D-dimery, APTT, INR), krevní obraz, glykemie, glykovaný hemoglobin, mikroalbuminurie, reaktanty akutní fáze zánětu (hsCRP), funkční jaterní testy (bilirubin, ALT, AST, GGT, ALP), urea, kreatinin, kyselina močová. Podezření na familiární hypercholesterolemii, familiární deficit apoB (FDB) a primární dys-β-lipoproteinemii optimálně doplňuje molekulárně genetické vyšetření mutací LDLR, apoB, PCSK9 i vyšetření isoforem apoE. Při podezření na sitosterolemii je indikováno kvantitativní vyšetření fytosterolů plynovou chromatografií (GC) a molekulárně genetické vyšetření ABCG5/ABCG8 transportérů [80]. Analýza pomocí GC, resp. GC-s hmotnostní spektroskopií (GC-MS)] prokazuje 10–60krát vyšší koncentrace β-sitosterolu, 3–6krát vyšší koncentrace kampesterolu a stigmasterolu [12, 80].
Cerebrotendinózní xantogranulomatóza je potvrzena zjištěním zhruba 6krát vyšší koncentrace plasmatického cholestanolu a zvýšeného výdeje 25 hydroxylovaných žlučových alkoholů do moči, v séru jsou snížené koncentrace primárních žlučových kyselin, tj. kyseliny cholové a chenodeoxycholové. Vyšetření může být doplněna genetickým vyšetřením CYP27 (sterolová 27-hydroxyláza) [47].
Nález xanthoma striatum palmare (resp. xanthochromia striatum palmaris) a xanthoma intertriginosum (resp. interphalangeale) je zapříčiněn přítomností akumulovaných remnantních lipoproteinů střevního (β-VLDL) a jaterního (IDL) původu či akumulací lipoproteinu-X (Lp-X). Přítomnost těchto xantomů je patognomonická pro familiární dys-β-lipoproteinemii (FDBL, synonymum HLP III. typu, „broad band disease“). Laboratorně se prokazují zvýšené koncentrace TC i TG a molární poměr TC/TG v plazmě je blízký 2,0. Pro diagnostiku je důležitá přítomnost široké frakce β-LP při elektroforéze plazmy na agaróze (splynutí frakce pre-β a β-LP). Ve frakci VLDL je molární poměr TC/TG > 0,69, při elektroforéze supernatantu (VLDL, d < 1,006 g/ml) pak nález β-VLDL („flotující“ β-LP). Varianty apoE se analyzují kombinací polymerázové řetězové reakce s analýzou polymorfismu délky restrikčních fragmentů.
Lp-X se vyskytuje u chronické cholestázy (intra - i extrahepatální), dále byl popsán u primárního či sekundárního deficitu lecitin : cholesterol-acyltransferázy (LCAT) a po intravenózní aplikaci tukových emulzí [53, 61].
U dyslipidemie podmíněné přítomností Lp-X se koncentrace celkového cholesterolu v plazmě pohybují od horní hranice normy až ke koncentracím 40 mmol/l, přičemž koncentrace apoB100 zůstávají v pásmu normy. Z praktického hlediska ke zjištění Lp-X lze použít elektroforézu lipoproteinů na agaru/ agaróze a poměru celkového cholesterolu v plazmě k apo B100. Na rozdíl od primárních či sekundárních dyslipidemií jiné etiologie je poměr koncentrace celkového cholesterolu k apoB100 (w/w) v přítomnosti Lp-X zvýšen (7–10/1 vs. 1–3/1). Při elektroforéze lipoproteinů vytváří Lp-X splývající společný pás s β-lipoproteiny sahající ke startu nebo vytvářející pás s katodickou pohyblivostí (tj. opačnou, než mají ostatní lipoproteiny) [53, 61].
Zjištění hypercholesterolemie, i blíže nespecifikované, zvláště v kombinací s achillodynií (případně rupturou Achillovy šlachy) či aterosklerotickým kardiovaskulárním onemocněním vyžaduje, kromě pečlivého vyšetření zaměřeného na tuberózní a šlachové xantomy také vyšetření Achillovy šlachy pomocí zobrazovacích metod. Dříve se na některých pracovištích používal měkký tangenciální RTG snímek Achillovy šlachy, v současné době se provádí převážně USG vyšetření, v indikovaných případech vyšetření MRI. Ultrasonografické vyšetření zaměřené na tloušťku Achillovy šlachy a její texturu se provádí 2 cm nad inzercí Achillovy šlachy k patní kosti. Vyšetřuje se příčný i sagitální rozměr Achillovy šlachy. Pro FH je charakteristické zesílení tloušťky Achillovy šlachy (jsou tabelovány prahové hodnoty pro věk a pohlaví), ztráta pravidelné fibrilární textury a přítomnost jednoduchých či mnohočetných echolucentních okrsků. Zesílení a změna textury Achillovy šlachy je výlučným nálezem u autozomálně dominantní hypercholesterolemie a může být metodou pomáhající diferenciálně diagnosticky odlišit FH od jiných primárních dyslipidemií (polygenní hypercholesterolemie, familiární kombinovaná dyslipidemie) [26, 69].
Diferenciální diagnostika
Diferenciální diagnostika zahrnuje nálezy podobného klinického obrazu a predilekční lokalizace, přičemž je nutno vycházet z typu xantomu. U papilózních eflorescencí se zvažují syringomy, milia, histiocytóza a dnavé tofy [1]. U šlachových xantomů degenerativní tendopatie, nádory, ganglia, zánětlivé entezopatie a revmatoidní uzly. Dále je nutno odlišit širokou škálu pseudoxantomů (papilózních dermadromů charakteru žlutavých papulek a splývajících v plochá infiltrovaná ložiska). Do skupiny pseudoxantomů se řadí pseudoxanthoma elasticum, amyloidní elastóza, naevus sebaceus, tumor sebaceus, juvenilní xantogranulom; někteří autoři do této skupiny začleňují xanthogranuloma necrobioticum. Pro podrobnější informaci odkazujeme na dermatologické monografie [64, 67]. Při podezření na xanthoma eruptivum je nezbytné vyloučit molluscum contagiosum, juvenilní a nekrobiotický xantogranulom a lichen planus aj. [59].
LÉČBA
Strategie léčby je odlišná u xantomů asociovaných s dyslipidemií a xantomů normolipidemických. Léčba xantomů asociovaných s onkohematologickými a chronicky zánětlivými chorobami přesahuje náplň tohoto sdělení, lze odkázat na publikace, které se tomuto tématu podrobně věnují [2, 58, 74, 77].
Léčba pacientů s dyslipidemickými xantomy závisí na typu dyslipidemie a na odhadu kardiovaskulárního rizika metodou SCORE (Systematic Coronary Risk Evaluation). Tato metoda vyvinutá na podkladě výsledků velkých evropských prospektivních studií (www.escardio. com) umožňuje zařadit pacienta do konkrétní rizikové kategorie [37].
Základem léčby dyslipidemií je úprava životosprávy zahrnující především pravidelnou fyzickou aktivitu, omezení sedavého způsobu života (resp. zvýšení habituální pohybové aktivity), zanechání kouření a dietní opatření. Primárním cílem léčby jsou koncentrace LDL-C odpovídající stratifikaci pacienta podle jeho individuálního kardiovaskulárního rizika. Bylo prokázáno, že snížení LDL-C o 1 mmol/l je spojeno s poklesem rizika kardiovaskulární morbidity a mortality o 22 %. U nemocných s hypertriglyceridemií (metabolický syndrom, diabetes mellitus 2. typu) je přesnější vycházet z koncentrací non-HDL-C, jejichž hodnoty jsou oproti LDL-C vyšší o 0,80 mmol/l. Bez ohledu na kategorii rizika jsou žádoucí hodnoty TG pod 1,7 mmol/l a koncentrace HDL-C nad 1,0 mmol/l u mužů (resp. nad 1,30 mmol/l u žen).
Léčba pacientů s dyslipidemií se řídí obecnými zásadami platnými pro jednotlivá základní onemocnění. Účinná hypolipidemická léčba by měla vést nejen k dosažení cílových koncentrací aterogenních lipidů a lipoproteinů (TC, LDL-C, TG, apoB, HDL-C), ale i k regresi xantomů. Byla popsána regrese eruptivních, palmárních a tuberózních xantomů. K regresi, případně vymizení eruptivních xantomů a xantomů v liniích ruky došlo v horizontu jednoho až pěti měsíců po normalizaci hladiny lipidů a kontrole diabetické poruchy [33, 59, 710]. U šlachových xantomů, pokud je přítomno pouze zesílení tloušťky Achillovy šlachy, dochází zhruba po dvanácti měsících léčby k výrazné regresi [1, 27, 35]. Léčba cerebrotendinózní xantomatózy se opírá o podávání kyseliny chenodeoxycholové a statinů [80]. Léčba sitosterolemie vychází z omezení fytosterolů v potravě, podávání sekvestrantů žlučových kyselin (colestid, cholestyramin) a inhibitorů absorpce cholesterolu (ezetimib) [12, 47]. Hypolipidemická léčba u sekundární hypercholesterolemie podmíněné přítomností Lp-X není účinná. Statiny jsou kontraindikovány, protože většina z nich se vylučuje do žluče, což vede k jejich zvýšeným koncentracím a nežádoucím účinkům (elevace jaterních testů, myopatie/rabdomyolýza a další). Pokud je nutno hypercholesterolemii podmíněnou přítomností Lp-X léčit, zvažuje se LD-aferéza. Po odstranění příčiny cholestázy částice Lp-X vymizí a hypercholesterolemie se zpravidla normalizuje. Starší práce popisovaly regresi či vymizení xanthelasma palpebrarum a šlachových xantomů po podávání probucolu, novější práce pak jejich regresi po léčbě ezetimibem, monoklonálními protilátkami proti PCSK9 (alirocumab, evolocumab), nebo po aplikaci monoklonálních protilátek proti interleukinu-1β (canakinumab), které měly ve studii CANTOS také příznivý vliv na manifestaci aterosklerotických kardiovaskulárních příhod.
Léčba osob s xanthelasma palpebrarum, vzhledem k asociaci s preklinickou aterosklerózou, resp. zvýšenou tuhostí arterií, by měla dosáhnout minimální cílové koncentrace LDL-C 2.60 mmol/l, tj. hodnoty, která je uváděna pro skupinu se středním rizikem [37]. K regresi xanthoma palpebrarum u pacientů s FH došlo po léčbě statin/ezetimib a alirocumab po téměř 2 letech léčby [10]. Starší studie popisovaly regresi xanthelasma palpebrarum u všech pacientů léčených probucolem a jejich vymizení ve 40 % případů [16, 27].
Pokud dojde při dosažení požadovaných koncentrací aterogenních lipidů a lipoproteinů k vymizení xantomů, další léčba není nutná. V opačném případě, pokud není kontraindikace chirurgické léčby, doporučuje se excize xantelasmat. V případě kontraindikace chirurgické léčby, nebo pokud pacient tuto léčbu odmítá, nabízejí se další léčebné modality, podle zvyklostí příslušného pracoviště a zkušeností s konkrétní metodou.
Mezi nechirurgické modality patří:
a) lokální aplikace kyseliny trichloroctové;
b) nízkovoltážová radiofrekvenční ablace;
c) kryoterapie (CO2);
d) použití ablativních nebo neablativní laserů (CO2, Argon, KTP, Er:Yag);
e) lokální aplikace pingyanmycinu (bleomycinové protinádorové antibiotikum).
Uvedené lokální způsoby léčby jsou spojeny s různou mírou rekurence xantelasmat i komplikací [13, 28, 34, 71]. Nejčastější rekurence XP jsou po aplikaci kyselinou trichloroctovou a kryoterapií (29 a 33 %), po chirurgickém odstranění xantelasmat (16 %). Literární zdroje udávají prakticky nulovou rekurence po lokální laserové léčbě [72].
Mezi nežádoucí účinky lokální léčby se udává rekurence XP, ektropium a jizvení (po chirurgické excizi); aplikace kyseliny trichloroctové je spojena s rekurencí XP, hyper - a hypopigmentacemi, jizvením a Koebnerovým fenoménem, nízkovoltážová radiofrekvenční ablace je spojena s hyper - a hypopigmentací, kryoablace s rekurencí XP, hypopigmentací a zpomaleným hojením. U laserové terapie jsou popisovány hypera hypopigmentace, jizvení a erytém. Aplikaci pingyanmycinu nebyla spojena s žádnými nežádoucími účinky [28].
ZÁVĚR
Xantomy jsou shluky pěnových buněk lokalizované v pojivové tkáni. Vznikají transformací makrofágů, které vychytávají oxidativně modifikované lipoproteiny, především LDL (ox-LDL) pomocí specifických („zametacích“) receptorů. Dalším mechanismem vzniku pěnových buněk je fagocytóza agregátů LDL nebo komplexů LDL s protilátkami. Většinu xantomů můžeme označit za lipidové dermadromy, které jsou asociovány se specifickou poruchou lipidového metabolismu. Včasná diagnóza a léčba dyslipidemie je základem primární a sekundární prevence aterosklerotických kardiovaskulárních onemocnění.
Šlachové a tuberózní xantomy jsou specifické pro autozomálně dominantní familiární hypercholesterolemie (FH). Eruptivní xantomy jsou kožní manifestací těžké hypertriglyceridemie a signalizují riziko akutní pankreatitidy a manifestace diabetu. Xanthoma striatum palmare je patognomonickým projevem primární dys-β-lipoproteinémie. Šlachové a tuberózní xantomy jsou dále specifické pro vzácné jednotky, jako je cerebrotendinózní xantomatóza a familiární β-sitosterolemie. Zvýšené koncentrace LDL-cholesterolu, resp. fytosterolů (u sitosterolemie) a cholestanolu (u cerebrotendinózní xantomatózy) a jejich ukládání v tkáních jsou spojeny s rozvojem xantomů, ateromatózních plátů a předčasnou aterosklerózou. Xanthelasma palpebrarum, donedávna považované za benigní projev kosmetického charakteru, je asociováno se zkrácením průměrné délky života o 15 let, se zvýšeným rizikem aterosklerotických kardiovaskulárních onemocnění o více než 40 % a je také často asociováno s nealkoholovou steatózou jater. Přítomnost šlachových xantomů u nemocných s FH, která byla prokázaná molekulárně biologickými metodami, zvyšovala 2–4krát riziko kardiovaskulárních chorob ve srovnání s jedinci s FH bez šlachových xantomů. Nekrobiotický xantogranulom, difuzní plošné xantomy a normolipidemické xantomy jsou často asociovány s paraproteinemií a nádorovými lymfoproliferativními chorobami.
Podpořeno výzkumnými projekty MZ ČR – RVO VFN64165 a Cooperatio 11158207034-2 gastroenterology.
Do redakce došlo dne 24. 10. 2022.
Adresa pro korespondenci:
prof. MUDr. Aleš Žák, DrSc.
IV. interní klinika – klinika gastroenterologie a hepatologie 1. LF UK a VFN v Praze
U Nemocnice 499/2
128 00 Praha 2
e-mail: zak.ales@email.cz
Zdroje
1. ABATE, M., SCHIAVONE, C., SALINI, V. et al. Occurrence of tendon pathologies in metabolic disease. Rheumatology, 2013, 52(4), p. 599–608.
2. ADAM, Z., VESELÝ, I., MOTYČKOVÁ, I. et al. Oční víčka se žlutými granulomy – periokulární xantogranulom dospělých spojený s astmatem. Popis případu a přehled klinických forem juvenilního xantogranulomu a terapie. Vnitř. Lék., 2012, 58(5), s. 365–367.
3. AKYÜZ, A. R., TURAN, T., ERKUS¸ M. E. et al. Xanthelasma palpebrarum associated with increased cardio-ankle vascular index in asymptomatic subjects. Wien Klin Wochenschr., 2016, 128(Suppl. 8), p. S610–S613.
4. ARTIEDA, M., CENARRO, A., JUNQUERA, C. et al. Tendon xanthomas in familial hypercholesterolemia are associated with differential inflammatory response of macrophages to oxidized LDL. FEBS Lett., 2005, 579(20), p. 4503–4512.
5. BALLANTYNE, C. M. Clinical Lipidology. A Companion to Braunwald´s Heart Disease. 2nd Ed. Philadelphia: Elsevier Saunders, 2015, 550 p. ISBN 978-0 - 323-28786-9.
6. BERGMAN, R. The pathogenesis and clinical significance of xanthelasma palpebrarum. Int. J. Dermatol., 1994, 30(2 Pt 1), p. 236–242.
7. BREWER, H. B., Jr. High-density lipoprotein metabolism. In: Clinical Lipidology. A Companion to Braunwald ´s Heart Disease. Ballantyne, C. M. Ed. 2nd Ed. Philadelphia: Elsevier Saunders, 2015, p. 43–52.
8. CAVALLAZZI, R., HIRANI, A., VASU, T. S. et al. Clinical manifestation and treatment of adult-onset asthma and periocular xanthogranuloma. Can Respir J., 2009, 16(5), p. 159–162.
9. CIVEIRA, F., CASTILLO, S., ALONSO, R. et al. Tendon xanthomas in familial hypercholesterolemia are associated with cardiovascular risk independently of the low-density lipoprotein receptor gene mutations. Arterioscler Thromb Vasc Biol., 2005, 25(9), p. 1960–1965.
10. CIVEIRA, F., PEREZ-CALAHORRA, S., MATEO-GALLEGO, R. Rapid resolution of xanthelasmas after treatment with alirocumab. J Clin Lipidol., 2016, 10(5), p. 1259–1261.
11. DURINGTON, P., SNIDERMAN, A. Hyperlipidemia. 2nd Ed. Oxford: Health Press 2002. 144 p. ISBN 1-903734-23-1.
12. FLORIÁNKOVÁ, M., URBANOVÁ, Z., BLÁHOVÁ, Š. et al. Sitosterolémie: klinická, biochemická a molekulárně genetická charakteristika 3letého chlapce s významnou hypercholesterolémií. Čes-slov Pediat., 2017, 72(8), s. 495–503.
13. GHOSH, Y. K., PRADHAN, E., AHLUWALIA, H. S. Excision of xanthelasmata – clamp, shave, and suture. Int J Dermatol., 2009, 48(2), p. 181–183.
14. HARADA, T., INAGAKI-TANIMURA, M, NAGAOU, M. et al. Frequency of Achilles tendon xanthoma in patients with acute coronary syndrome. J Atheroscler Thromb., 2017, 24(9), p. 949–953.
15. HARADA-SHIBA, M., AKO, J., ARAI, H. et al. Prevalence of familial hypercholesterolemia in patients with acute coronary syndrome in Japan: Results of the EXPLOPRE-J study. Atherosclerosis, 2018, 277, p. 362–368.
16. HARRIS, R. S., JR, HUGH, R., GILMORE III, H. R., BRICKER, L. A. et al. Long-Term Oral Administration of Probucol [4, 4‘-(Isopropylidenedithio) bis (2, 6-di-t-Butylphenol)] (DH-581) in the Management of Hypercholesterolemia. J Am Geriatr Soc., 1974, 22(4), p. 166–175.
17. HASHIMOTO, T., MINAMI, Y., KAKIZAKI, R. et al. Achilles tendon thickening is associated with disease severity and plaque vulnerability in patient with coronary artery disease. J Clin Lipidol., 2019, 13(1), p. 194–200.
18. HIRATA, Y., OKAWA, K., IKEDA, M. et al. Low density lipoprotein oxidized in xanthoma tissue induces the formation and infiltration of foam cells. J Dermatol Sci., 2002, 30(3), p. 248–255.
19. HUSSAIN, I., GARG, A. Lipodystrophy Syndromes. Endocrinol Metab Clin North Am., 2016, 45(4), p. 783 – 797.
20. CHANG, H.-C., SUNG, C.-W., LIN, M. H. Serum lipids and risk of atherosclerosis in xanthelasma palpebrarum: A systematic review and meta-analysis. J Am Acad Dermatol., 2020, 82(3), p. 596–605.
21. CHEN, H.-W., LIN, J.-C., WU, Y.-H. et al. Risk of non-alcoholic fatty liver disease in xanthelasma palpebrarum. J Inflamm Res., 2021, 14, p. 1891–1899.
22. CHRISTOFFERSEN, M., FRIKKE-SCHMIDT, R., SCHNOUT, P. et al. Xanthelasmata, arcus lipoides cornae, and ischaemic vascular disease and death in general population: prospective cohort study. BMJ., 2011, 343, d5497.
23. CHRISTOFFERSEN, M., TYBJÆRG-HANSEN, A. Visible aging signs as risk markers for ischemic heart disease: Philadelphia: Epidemiology, pathogenesis and clinical implications. Ageing Res Rev., 2016, 25, p. 24–41.
24. JAMESON, J. L. Harrison´s Principles of Internal Medicine. 20th Ed. Ohio, United States, McGraw-Hill Education, 2018, 4048 p. ISBN 1259644030.
25. JEZIORSKA, M., HASSAN, A., MACKNESS, M, I. et al. Clinical, biochemical, and immunohistochemical features of necrobiotic xanthogranulomatosis. J Clin Pathol., 2003, 56(1), p. 64–68.
26. JUNYENT, M., GILABERT, R., ZAMBÓN. D. et al. The use of Achilles tendon sonography to distinguish familial hypercholesterolemia from other genetic dyslipidemias. Arterioscl Thromb Vasc Biol., 2005, 25(10), p. 2203–2208.
27. KAJINAMI, K., NISHITSUJI, M., TAKEDA, Y. et al. Long-term probucol treatment results in regression of xanthomas, but in progression of coronary atherosclerosis in a heterozygous patient with familial hypercholesterolemia. Atherosclerosis, 1996, 120(1-2), p. 181–187.
28. KHODE, S., TAN, S. H. T., TAN, E-P. A. Xanthelasma palpebrarum: More than meets the eye. Indian J Otolaryngol Head Neck Surg., 2019, 71(Suppl. 1), p. S439–S446.
29. KIM, J., KIM, Y. J., LIM, H., LEE, S. I. Bilateral circular xanthelasma palpebrarum. Arch Plast Surg., 2012, 39(4), p. 435–437.
30. KITAHARA, H., MORI, N., SAITO, Y. et al. Prevalence of Achilles tendon xanthoma and familial hypercholesterolemia in patients with coronary artery disease undergoing percutaneous coronary intervention. Heart and Vessels, 2019, 34(10), p. 1595 – 1899.
31. KITAHARA, H., NAKAYAMA, T., FUJIMOTO, Y. et al. Association between Achilles tendon xanthoma and severity of coronary artery disease in patients undergoing percutaneous coronary intervention. J Cardiol., 2020, 75(6), p. 654–658.
32. KOUMAR, V., ABBAS, A. K., FAUSTO, N. et al. Cellular response to stress and toxic insult: adaptation, injury, and death. In: Pathologic basis of disease. 8th ed. Philadelphia: Saunders Elsevier, 2010, p. 3–42.
33. LADIZINSKI, B., LEE, K. C. Eruptive xanthomas in a patient with severe hypertriglyceridemia and type 2 diabetes. CMAJ., 2013, 185(18), p. 1600.
34. LAFTAH, Z., AL-NIAIMI, F. Xanthelasma: An update on treatment modalities. J Cutan Aesthet Surg., 2018, 11(1), p. 1–6.
35. LAKEY, W. C., GREYSHOCK, N., GUYTON, J. R. Adverse reactions of Achilles tendon xanthomas in three hypercholesterolemic patients after treatment intensification with niacin and bile acid sequestrants. J Clin Lipidol., 2013, 7(2), p. 178–181.
36. LEAF, D. A. Chylomicronemia and chylomicronemia syndrome: a practical approach to management. Am J Med., 2008, 121(1), p. 10–12.
37. MACH, F., BAIGENT, C., CATAPANO, A. L. et al. 2019 ESC/EAS guidelines for the management of dyslipidaemias: Lipid modification to reduce cardiovascular risk. Atherosclerosis, 2019, 290, p. 140–205.
38. MACHADO, P. V., DAXBACHER, E. L., OBADIA, D. L. et al. Do you know this syndrome? Berardinelli-Seip syndrome. Ann Bras Dermatol., 2013, 88(6), p. 1011–1013.
39. MARAIS, A. D. Apolipoprotein E and Atherosclerosis. Curr Atheroscler Rep., 2021, 23(7), p. 34.
40. MATSUURA, F., HIRANO, K., KOSEKI, M. et al. Familial massive tendon xanthomatosis with decreased high-density lipoprotein-mediated cholesterol efflux. Metabolism, 2005, 54(8), p. 1095–1101.
41. MEHTA, A., SHAPIRO, M. D. Apolipoproteins in vascular biology and atherosclerotic disease. Nat Rev Cardiol., 2022, 19(3), p. 168–179.
42. MENOTTI, A., PUDDU, P. E., LANTI, M. et al. Cardiovascular risk factors predict survival in middle-aged men during 50 years. Eur J Intern Med., 2013, 24(1), p. 67–74.
43. MILLER, Y. I., TSIMIKAS, S. Lipoprotein oxidation: Mechanisms and Biotheranostic Applications. In: Clinical Lipidology. A Companion to Braunwald´s Heart Disease. Ballantyne, C. M., Ed. 2nd Ed. Philadelphia: Elsevier Saunders, 2015, p. 78–89.
44. MOTAZACKER, M. M., KASTELEIN, J., KUIVENHOVEN, L. A. Impact of rare and common genetic variants on lipoprotein metabolism. In: Clinical Lipidology. A Companion to Braunwald´s Heart Disease. Ballantyne, C. M., Ed. 2nd Ed. Philadelphia: Elsevier Saunders, 2015, p. 68–77.
45. NAIR, P. A., SINGHAL, R. Xanthelasma palpebrarum – a brief review. Clin Cosmet Investig Dermatol., 2017, 11, p. 1–5.
46. NELSON, C., A., ZHONG, C. S., HASHEMI, D. A. et al. A multicenter cross-sectional study and systematic review of necrobiotic xanthogranuloma with proposed diagnostic criteria. JAMA Dermatol., 2020, 156(3), p. 270–279.
47. NIE, S., CHEN, G., CAO, X. et al. Cerebrotendinous xanthomatosis: a comprehensive review of pathogenesis, clinical manifestations, diagnosis, and management. Orphanet J Rare Dis., 2014, 9, p. 179.
48. NOËL, B. Premature atherosclerosis in patients with xanthelasma. J Eur Acad Dermatol Venereol., 2007, 21(9), p. 1244–1248.
49. OHTAKI, S., ASHIDA, K., MATSUO, Y. et al. Eruptive xanthomas as a marker for metabolic disorders: A specific form of xanthoma that reflects hypertriglyceridemia. Clin Case Rep., 2022, 10, e05671.
50. OOSTERVEER, D. M., VERSMISSEN, J., YAZDANPANAH, M. et al. 5-Lipoxygenase activating protein (ALOX5AP) gene variants associate with the presence of xanthomas in familial hypercholesterolemia. Atherosclerosis, 2009, 206(1), p. 223–227.
51. OOSTERVEER, D. M., VERMISSEN, J., YAZDANPANAH, M., HAMZA, T. H. Differences in characteristic and risk of cardiovascular disease in familial hypercholesterolemia patients with and without tendon xanthomas: a systematic review and metaanalysis. Atherosclerosis, 2009, 207(2), p. 311–317.
52. PANDHI, D., GUPTA, P., SINGAL, A. et al. Xanthelasma palpebrarum: a marker of premature atherosclerosis (risk of atherosclerosis in xanthelasma). Postgrad Med J., 2012, 88(1038), p. 198–204.
53. PHATLHANE, D. V., ZEMLIN, A. E. Severe hypercholesterolemia mediated by lipoprotein X in a patient with cholestasis. Ann Hepatol., 2015, 14(6), p. 924 – 928.
54. RAMASAMY, I. Update on the molecular biology of dyslipidemias. Clinica Chimica Acta, 2016, 454, p. 143–185.
55. ROHITH, G., RAJESH, B. S., KEERTHI A. R. et al. Hypertriglyceridaemic pancreatitis with eruptive xanthomas. BMJ Case Rep., 2021, 14(7), e241970.
56. SANDHU, S., AL-SARRAF, A., TARABOANTA, C. et al. Incidence of pancreatitis, secondary cause, and treatment of patients referred to special lipid clinic with severe hypertriglyceridemia: a retrospective cohort study. Lipids Health Dis., 2011, 10, p. 157.
57. SAYIN, I., AYLI, M., OĞUZ, A. K., Seval G. C. Xanthelasma palpebrarum: a new side effect of nilotinib. BMJ Case Rep., 2016, 2016, bcr2015213511.
58. SIVAK-CALLCOTT, J. A., ROOTMAN, J., RASMUSSEN, S. L. et al. Adult xanthogranulomatous disease of the orbit and ocular adnexa: new immunohistochemical findings and clinical review. Br J Ophthalmol., 2006, 90(5), p. 602–608.
59. SOLAK, B., KARA, R. O., ACIKGOZ S., B. et al. First and only symptom of undiagnosed diabetes mellitus: eruptive xanthoma. BMJ Case Rep., 2015, 2015, bcr2015212160.
60. STARK, M., STUART, J. Eruptive xanthoma in the setting of hypertriglyceridemia. Am J Emerg Med., 2018, 36(8), p. 1524e5–1524e7.
61. SUZUKI, L., HIRAYAMA, S., FUKUI, M. et al. Lipoprotein - X in cholestatic patients causes xanthomas and promotes foam cell formation in human macrophages. J Clin Lipidol., 2017, 11(1), p. 110–118.
62. SZALAT, R., ARNULF, B., KARLIN, L. et al. Pathogenesis and treatment of xanthomatosis associated with monoclonal gammopathy. Blood, 2011, 118(14), p. 3777–3784.
63. ŠOBRA, J. Vrozené poruchy metabolismu lipoproteinů. In: Hyánek, J. ed. Klinické a biochemické aspekty vrozených metabolických vad. Praha: Avicenum, 1980, p. 200–240.
64. ŠTORK, J. Kožní projevy z poruch metabolismu a nutrice. In: Štork, J., Arenberger, P., Pizinger, K., Semrádová, V., Vosmík, F. ed. Dermatologie. Praha: Galén, Karolinum, 2008, p. 259–274.
65. TADA, H., NOHARA, A., INAZU, A. et al. Sitosterolemia, hypercholesterolemia, and coronary artery disease. J Atheroscler Thromb., 2018, 25(9), p. 783 – 789.
66. THOMPSON, G. R. A handbook of hyperlipidemia. London: MSD, Merk Sharp & Dohme, Current Science Ltd., 1990, 236 p. ISBN 1-870485-16-5.
67. TÖRÖK, L. Kožní projevy při chorobách vnitřních orgánů. Praha: Česká lékařská společnost J. E. Purkyně, 1998. 228 s. ISBN 3-335-00593-7.
68. TSOULI, S. G., KIORTSIS, D. N., ARGYROPOULOU, M. I. et al. Pathogenesis, detection and treatment of Achilles tendon xanthomas. Eur J Clin Invest., 2005, 35(4), p. 236–244.
69. TSOULI, S. G., XYDIS, V., ARGYROPOULOU, M. I. et al. Regression of Achilles tendon thickness after statin treatment in patients with familial hypercholesterolemia: An ultrasonographic study. Atherosclerosis, 2009, 205, p. 151–155.
70. VANGARA, S. S., KLINGBEIL, K. D., FERTIG, R. M. et al. Severe hypertriglyceridemia presenting as eruptive xanthomatosis. J Family Med Prim Care, 2018, 7(1), p. 267–270.
71. WANG, B., ZHANG, Q., PAN, L.-L. et al. Association of Achilles tendon thickness and LDL-cholesterol levels in patients with hypercholesterolemia. Lipids Health Dis., 2018, 17(1), p. 131.
72. WANG, K. Y., HSU, K. C., LIU, W. C. et al. Relationship between xanthelasma palpebrarum and hyperlipidemia. Ann Plast Surg., 2018, 80(2S Suppl. 1), p. S84–S86.
73. WEN, Y., LEAKE, D. S. Low density lipoprotein undergoes oxidation within lysosomes in cells. Circ Res., 2007, 100(9), p. 1337–1343.
74. WINKLER, J. K., HOFFMANN, J., ENK, A. et al. Diffuse plane Xanthome bei Mycosis fungoides. Hautartz, 2019, 70(6), p. 438–442.
75. WOLLINA, U., KOCH, A., HANSEL, G. et al. Eruptive xanthomas – Two case reports with distinct features. Maced J Med Sci., 2018, 6(11), p. 2152 – 2154.
76. XU, S., OGURA, S., CHEN, J. et al. LOX-1 in atherosclerosis: biological functions and pharmacological modifiers. Cell Mol Life Sci., 2013, 70(16), p. 2859 – 2872.
77. ZAHRADOVÁ, L., ADAM, Z., FEIT, J. et al. Nekrobiotický xantogranulom – vzácná kožní komplikace u nemocného s mnohočetným myelomem. Vnitř Lék., 2010, 56(Suppl. 2), p. 2S179–2S182.
78. ZAKON, S. J., OYAMADA, A., ROSENTHAL, I. H. Eruptive xanthoma and hyperlipemia in glycogen storage disease (von Gierke‘s disease). AMA Arch Derm Syphilol., 1953, 67(2), p. 146–151.
79. ZEMAN, M., ŽÁK, A., HERDOVÁ, J. Analýza plazmatických lipidů a klinická charakteristika pacientů s nálezem xanthelasma palpebrarum. Čas Lék čes., 1981, 120(26), p. 806–808.
80. ŽÁK, A., ZEMAN, M., SLABY, A. et al. Xanthomas: clinical and pathophysiological relations. Biomed Pap Med Fac Univ Palacky Olomouc, 2014, 158(2), p. 181–188.
Štítky
Dermatologie Dětská dermatologie
Článek KONTROLNÍ TESTČlánek Odborné akce 2023
Článek vyšel v časopiseČesko-slovenská dermatologie
Nejčtenější tento týden
2022 Číslo 6- Isoprinosin je bezpečný a účinný v léčbě pacientů s akutní respirační virovou infekcí
- Condylomata accuminata a jejich prevence i léčba
- Pacienti s infekcemi HPV a EBV a možnosti léčebné intervence pomocí inosin pranobexu
- Isoprinosine nově bez indikačních a preskripčních omezení
- Co s NSTI? NPWT!
Nejčtenější v tomto čísle- Xantomy
- Dermatoskopie v „netypických“ lokalizacích – ploché pigmentové projevy v obličeji
- Profesor MUDr. Karel Pizinger, CSc. – 70
- Hypertrofická ložiska v axilách
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



