-
Články
Top novinky
Reklama- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
Top novinky
Reklama- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
Top novinky
ReklamaBotulotoxin v léčbě spasticity
Botulinum Toxin in Spasticity Management
Spasticity is characterized by a velocity - dependent incre ase in muscle tone. Spasticity can be divided into three gro ups according to the level of affecti on: generalized, multifocal, and focal. Two different types of spasticity can be discerned according to localizati on of the lesi on: 1) spasticity of cerebral origin (mostly developing after stroke); and 2) spasticity of spinal origin (typically in multiple sclerosis, spinal cord injury, degenerative disorder of the spinal canal). Physical therapy is used in all spastic pati ents. In pati ents with uncontrolled intractable spasticity, after common physical therapy it is important to discuss new possibiliti es of spasticity management. In pati ents with generalized spasticity, myorelaxati on is used in the first place. In pati ents with focal or multifocal spasticity, botulinum toxin administrati on into spastic muscle is recommended. Botulinum toxin injecti on in superfici ally located large muscles is a relatively simple technique, however, infiltrati on to deeply located muscles is recommended thro ugh EMG guidance or stimulati on of the muscle itself by hollow EMG electrode. Currently, two types of botulinum toxin and three commerci al products for spasticity tre atment are available.
Key words:
spasticity – baclofen – botulinum toxin
Autoři: E. Ehler 1; I. Štětkářová 2
Působiště autorů: Ne urologická klinika, Pardubická krajská nemocnice, a. s., 2Neurologické oddělení Nemocnice Na Homolce, Praha 1
Vyšlo v časopise: Cesk Slov Neurol N 2009; 72/105(4): 317-321
Kategorie: Přehledný referát
Souhrn
Spasticita se projevuje zvýšením svalového tonu v závislosti na rychlosti protažení. Podle stupně postižení je možno dělit spasticitu na generalizovano u, multifokální a fokální. Podle lokalizace léze je spasticita cerebrálního původu (nejčastěji vzniklá na podkladě cévní mozkové příhody) a spinálního původu (v rámci roztro ušené sklerózy, míšních tra umat, kompresivních degenerativních změn páteře). U všech spastických nemocných využíváme fyzikální terapii. U paci entů, u kterých přes dostatečně provedeno u fyzikální léčbu představuje spasticita nadále výrazný problém, je nutno zvolit další léčebný postup. U nemocných s generalizovaným typem spasticity je na prvém místě využití myorelaxanci í. U nemocných s fokální a multifokální spasticito u je lokální aplikace botulotoxinu prvým léčebným krokem. Podání botulotoxinu do povrchně uložených svalů je snadné, avšak do hluboko uložených svalů je nutná aplikace za EMG kontroly či využití stimulace svalu zavedeno u duto u jehlo u. K léčebnému po užití jso u u nás nyní dva typy botulotoxinu a celkem tři preparáty.
Klíčová slova:
spasticita – baklofen – botulotoxinÚvod
Spasticita je častým následkem poškození mozku nebo míchy. Nejvíce se vyskytuje po cévních mozkových příhodách, po traumatech mozku či míchy, u roztroušené sklerózy, nádorů mozku a míchy, zánětech a dalších chorobách včetně dětské mozkové obrny. U těchto stavů je spasticita specifickým problémem, který nemocného invalidizuje a vede k dalším komplikacím, jež jsou mnohdy finančně nákladné [1]. Zhoršuje pacientovu hybnost, omezuje ho v běžných denních činnostech, limituje jeho soběstačnost, zhoršuje kvalitu života nemocného. Při výrazném prohloubení spasticity narůstá náročnost péče ošetřovatelského týmu a vzniká nutnost hospitalizace.
Spasticita je porucha motoriky charakterizovaná zvýšením svalového tonu v závislosti na rychlosti protažení. Jsou přítomny zvýšené šlachové reflexy na podkladě hyperexcitability napínacího reflexu související s dalšími projevy syndromu léze centrálního motoneuronu [2,3]. Zvýšená tonická svalová odpověď je výsledkem abnormálního zpracování proprioceptivní aferentace na míšní úrovni. Při přerušení descendentních inhibičních drah dochází k reorganizaci neuronálních míšních okruhů a k hyperexcitabilitě periferního motoneuronu, je přítomna porucha reciproční a presynaptické míšní inhibice. Důležitou roli hraje léze dorzálního retikulospinálního traktu [4].
Pokud není spasticita léčena, vede k hyperaktivitě svalů se zvýšeným svalovým napětím a následně dochází ke zkrácení svalu a k vazivovým změnám. Z praktického pohledu je klinická symptomatologie podstatně více závislá na lokalizaci a rozsahu léze, na období po vzniku léze než na vlastním patofyziologickém podkladu spasticity, tj. na abnormálně zvýšených spinálních reflexech [4]. Klinický obraz spasticity záleží nejen na lokalizaci, tíži a přítomnosti dalších příznaků léze centrálního motoneuronu, ale také na věku, rychlosti vzniku léze a na rozsahu léze (tab. 1) [5]. Do mimovolní aktivity, která je projevem léze centrálního motoneuronu, patří kromě spasticity zvýšené reflexy a klony. Existuje proto celá řada syndromů, jež spasticita provází [6].
Tab. 1. Příznaky syndromu centrálního motoneuronu. 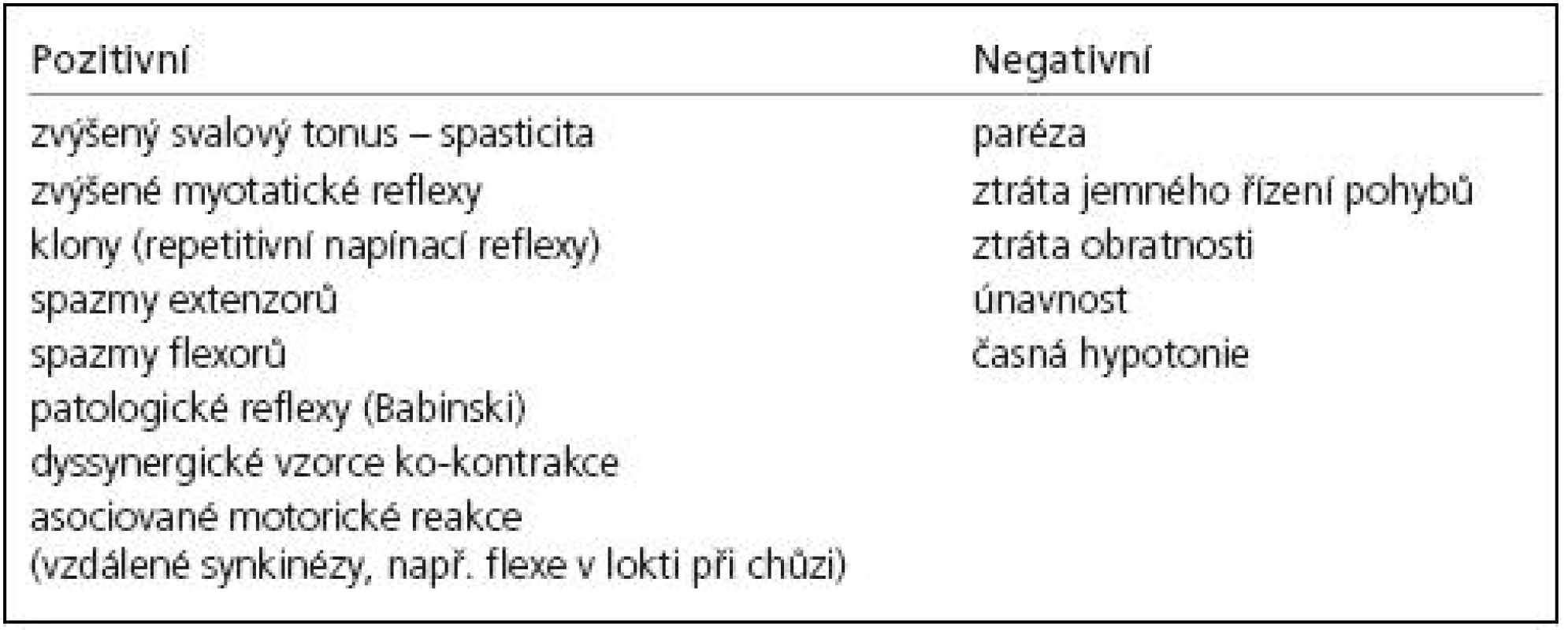
Podle rozsahu postižení je spasticita klasifikována jako generalizovaná, multifokální a fokální. Fokální spasticita má stejný patofyziologický podklad jako generalizovaná spasticita. Je charakterizována výrazným postižením v oblasti jednoho svalu či menší skupiny svalů a přilehlých kloubů. V těchto svalových skupinách a segmentech končetiny pacient pociťuje nejvíce potíží – hypertonie svalů, omezení rozsahu pohybů i ztrátu obratnosti [7]. Podle lokalizace léze v centrálním nervovém systému se spasticita dělí na dva základní typy – cerebrální a spinální typ. Oba je možno dále diferencovat na celou řadu podtypů (např. kapsulární či kmenový subtyp). Z klinického hlediska existují mezi cerebrální a spinální spasticitou podstatné rozdíly. U cerebrálního typu – např. spastická hemiplegie po cévní příhodě hemisferální lokalizace – jsou spastické zejména ty svaly, které působí proti gravitaci. Na horní končetině to jsou flexory a na dolní končetině extenzory. Cerebrální typ spasticity mívá více postižené jednotlivé svaly nebo skupiny svalů. U spinálního typu – např. spastické paraplegie v rámci roztroušené sklerózy – jsou také postiženy flexory dolních končetin. Výskyt spazmů, bolesti, tíže spasticity i stupeň motorického postižení jsou častější a výraznější u spasticity spinálního původu. I v terapii jsou podstatné rozdíly. Zatímco cerebrální spasticita s fokálními projevy svalového hypertonu v jednotlivých svalech nebo svalových skupinách podstatně lépe ustupuje po lokální aplikaci botulotoxinu [7], spinální spasticita lépe odpovídá na intratekální aplikaci baklofenu pomocí programovatelné pumpy [8,9].
Jednotlivé klinické projevy spasticity a možný cíl léčby
Pokud spasticita nemocnému nevadí a nijak ho neomezuje, nemá být léčena. Když však některé klinické projevy spastického syndromu pacienta obtěžují a omezují, je nutno nemocného systematicky vyšetřit a zvážit jednotlivé léčebné možnosti. Může se jednat o fokální projev spasticity (např. spastické prsty, palec v dlani, pronační spasticita předloktí), klonus nohy (zabraňuje nemocnému došlápnout na nohu), zkrácení spastických svalů, přílišná ko-kontrakce (např. extenzorů ruky), pomalý pohyb, vymizení důležitých souhybů, bolestiváplanta se spastickými prsty a další. Uvedené změny v rámci spastického syndromu působí problémy a omezují aktivitu nemocného a zvyšují zátěž pro ošetřující osoby (tab. 2) [10].
Tab. 2. Komplikace v souvislosti se spasticitou. 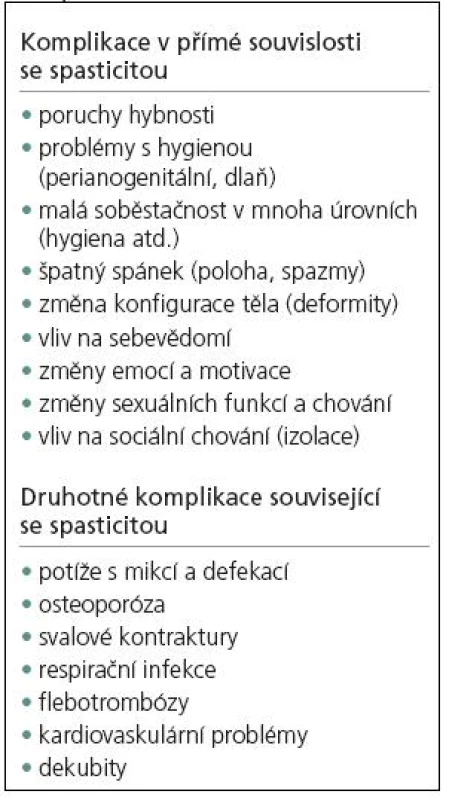
U spasticity cerebrálního původu (hemiparéza cévního původu) je největším problémem flekční spasticita prstů, následovaná flekční spasticitou v lokti a ruky, addukční spasticitou v rameni a pronační spasticitou předloktí. Na dolní končetině je největším problémem extenční spasticita s ekvinózní posturou nohy a méně často s inverzní deformitou hlezna. Se změněným došlapem pak souvisí i nejistota při chůzi, která se projeví vysokou incidencí pádů se vznikem komplikujících poranění (fraktury bérce, fraktury krčku stehenní kosti, poranění kolena) [1,7].
U myelopatie (v rámci roztroušené sklerózy, míšního traumatu, cervikální spondylogenní myelopatie apod.) je na horní končetině nejvýraznější potíží flekční spasticita prstů, předloktí a ruky. Další projevy spastického syndromu (např. addukční spasticita v rameni) se již málo funkčně projeví. Na dolních končetinách je funkčně nejzávažnější flekční spasticita v kyčli, ekvinózní deformita nohy, inverzní typ deformity nohy, flekční nebo extenční spasticita v kolenním kloubu, flekční spasticita prstů (kladívkovitá deformita prstů) [1,11,12].
Po náležité individuálně pojaté terapeutické rozvaze můžeme využít tyto typy léčby: rehabilitaci (včetně fyzikální léčby a nácviku denních aktivit), medikamentózní terapii (perorální, lokální, intratekální) a léčbu chirurgickou (od zákroků na míše až po transfer šlach na akru končetin) [8,9,13]. Před zahájením léčby je nutno zaměřit pozornost na všechny faktory, které mohou zhoršovat či provokovat spasticitu (tab. 3) [1].
Tab. 3. Faktory zhoršující či provokující spasticitu. 
Základním postupem je včasné zahájení fyzikální léčby (cvičení, protažení, posilování, dlahování, postupný nácvik hybnosti), správné cílení i dostatečně dlouhé trvání jednotlivých úkonů. Ve snaze protáhnout spastické svaly, zabránit vzniku kontraktur a dalších komplikací je nezbytné zredukovat nadměrnou senzorickou aferentaci, a tím snížit hyperexcitabilitu alfa‑motoneuronů. Hyperexcitabilita alfa‑motoneuronů je důsledkem poruchy descendetních drah (pyramidové, retikulospinální) a je součástí syndromu centrálního motoneuronu. Redukce aferentních stimulů k těmto alfa‑motoneuronům vede ke snížení jejich aktivity, k omezení eferentních impulzů („pálení motoneuronů“), a tak dochází ke snížení hypertonie spastických svalů. Delší dobu trvající pasivní protažení svalů vede ke snížení množství aferentních stimulů z těchto svalů. Protažení spastických svalů má denně trvat několik hodin (minimálně 1,5 hod), což není možné dosáhnout v rámci běžně prováděné aktivní rehabilitace. Dlahování spastických končetin je nutností. Vzhledem k široké problematice terapie spasticity je ve vybraných případech velmi vhodné konzultovat multi‑profesionální tým pracovníků, který je zaměřen na léčbu spasticity [1,14].
Veškerá farmakoterapie snižuje spasticitu ovlivněním neuromediátorů, které hrají důležitou roli v rozvoji spastického syndromu: glutamát, noradrenalin, serotonin, GABA a glycin. Snahou léčby je snížit uvolňování excitačních neurotransmiterů a redukovat facilitační supraspinální vlivy a naopak je nutné potencovat funkci inhibičních interneuronů.
Stanovení léčebného plánu
Prvním krokem racionálního přístupu k terapii spasticity je ošetření všech faktorů, které spasticitu provokují nebo zhoršují. V dalším sledu je nezbytné na základě funkční diagnostiky stanovit krátkodobý a dlouhodobý rehabilitační program.
Úkolem fyzioterapie je aktivně se podílet na obnovení hybnosti trupu a končetin včetně nácviku lokomoce, zabránění vzniku kontraktur, udržení kloubní pohyblivosti a fyziologické délky končetin. Vyrovnaná svalová aktivita zajišťuje optimální statické zatížení jednotlivých kloubů. Pro zajištění správné lokomoce je důležitá posturální aktivita fázických svalů. Fyzioterapeut používá techniky na fylogenetickém neuronálním podkladě, např. proprioceptivní neuromuskulární facilitaci (PNF), senzomotorickou stimulaci, techniky reflexní lokomoce. Velmi důležitý je trénink jemné motoriky ruky. Nelze zapomínat na ergoterapii, která by měla probíhat od počátku současně s fyzioterapií. Ergoterapeut s fyzioterapeutem a pacientem nacvičují a provádějí jemnou motoriku ruky na bázi senzomotorické funkční terapie, hodnotí a provádí nácvik soběstačnosti (mobilita v rámci lůžka, přesuny, vertikalizace, soběstačnost v oblékání, intimní hygiena, schopnost orientace, komunikace a spolupráce).
U nemocných s generalizovanou spasticitou a s nedostatečným efektem samostatné fyzikální terapie je dalším krokem zahájení perorální myorelaxační terapie. Farmakoterapie je nejčastějším a nejjednodušším způsobem léčby spasticity. Nejvíce se používá baklofen, tizanidin a benzodiazepiny. Antiepileptika (klonazepam, gabapentin, pregabalin) se podávají méně často a mají rovněž menší účinnost na snížení svalového hypertonu.
U vybrané skupiny nemocných s těžkou spasticitou zejména dolních končetin je nutno zvážit možnost zavedení kontinuální intratekální aplikace baklofenu [8,9,15]. U nemocných s fokální a multifokální spasticitou a při nedostatečné účinnosti fyzikální léčby je lokální aplikace botulotoxinu do spastických svalů na prvém místě [7,16]. Při nedostatečném antispastickém efektu se v další fázi jednotlivé léčebné modality kombinují (např. k botulotoxinu se přidá myorelaxans) [13]. Pouze malá část nemocných s různými typy spasticity je indikována k neurochirurgickému výkonu (DREZ, Dorsal Root Entry Zone) či ortopedické korekční operaci (transfer šlach, osteotomie) [1]. Je nutno mít na paměti, že farmakoterapie neléčí již vyvinuté kontraktury a u plegie nenavrátí aktivní hybnost (tab. 4) [13].
Tab. 4. Současné terapeutické možnosti spasticity. 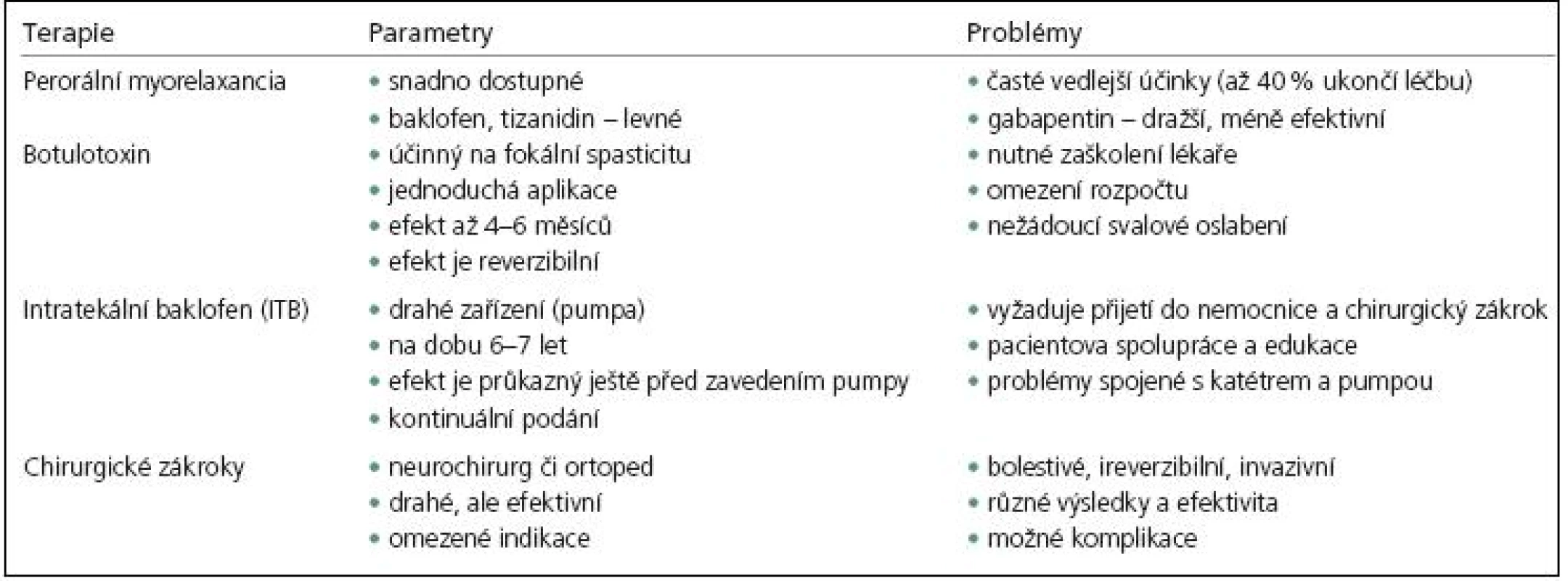
Léčba pomocí botulotoxinu
Lékař aplikuje botulotoxin do vybraných hyperaktivních svalů, které odpovídají klinickému obrazu. Botulotoxin A se naváže se na membránu presynaptické části nervosvalové ploténky, dojde k internalizaci toxinu a rozštěpení transportního proteinu (SNAP 25 a syntaxin). Zablokuje uvolnění synaptických vezikul s acetylcholinem do synaptické štěrbiny. Tímto mechanizmem dojde k dlouhodobé blokádě neuromuskulárního přenosu. Oslabení svalu trvá 3–4 měsíce, ale může být prodlouženo řízeným rehabilitačním programem. Klinický efekt, který se projevuje oslabením a relaxací spastického svalu, bývá patrný již 2.–7. den po aplikaci. Uvolnění svalu vede k dalším biomechanickým změnám, které dovolí vydatnější protažení a prodloužení svalu. Oslabení infiltrovaného svalu umožňuje posílení antagonisty, a tím nastolení rovnováhy mezi těmito svaly.
Velmi dobrá znalost anatomie a funkce jednotlivých svalů je nezbytná pro správnou aplikaci botulotoxinu. Aplikace do ploténkových zón svalu je podle mnoha autorů účinná, avšak nebyla prokázána efektivita této metody v klinických studiích. Z praktického hlediska je důležitý počet míst aplikace. Pro menší sval stačí dva body (např.m. flexor carpi ulnaris), pro objemnější sval je aplikace účinnější do čtyř bodů (m. biceps brachii). Svou důležitost má i ředění preparátu. Pro větší svaly se doporučuje ředění ve větším objemu roztoku (např. 500 jednotek Dysportu® do 5ml, 100 jednotek Botoxu® do 5ml) [7,16].
Aplikace botulotoxinu do povrchově uložených a dobře palpačně přístupných svalů je po nabytí dostatečných zkušeností možná i přímo bez EMG kontroly. Přímá infiltrace je jednoduchá, rychlá, nebolestivá a pro nemocného velmi dobře tolerovatelná. Pro menší svaly, svaly uložené v hloubce či svaly dělené na jednotlivé části je velmi výhodná aplikace pomocí duté EMG jehly. Dutá aplikační jehlová elektroda je pokryta teflonem (izolační vrstva) a pouze špička jehly představuje registrační plošku. Tímto způsobem je snímána EMG aktivita z hloubi svalu a z místa aplikace. Botulotoxin se aplikuje vždy do místa s největší pohybovou aktivitou (svaly předloktí nebo dolní končetiny). Pokud jsou svaly uloženy hluboko nebo mají dělenou funkci, pak je vhodné využít stimulace pomocí zavedené jehlové elektrody. Tím je možno jednak přesně identifikovat malý sval (např. flexor pollicis longus) nebo jednotlivé porce svalu, do kterých chceme infiltrovat botulotoxin (např.m. flexor digitorum profundus – porce pro 2. + 3. prst). Pomocí zavedené teflonové elektrody je možno stimulovat v motorických bodech, aktivovat jednotlivé fascikly, a tím zlepšit navázání botulotoxinu na neuromuskulární ploténky, a zvýšit tak účinnost botulotoxinu. Efekt stimulace byl prokázán v experimentu, ale dosud nebyl jednoznačně potvrzen v humánních studiích [7].
V individuálních případech se využívá CT zobrazení k určení lokalizace aplikační jehly zavedené do svalu. Tato metoda je pro určení správného svalu drahá a má své bezpečnostní problémy. Její výhodou je přesnost. Lepší je použití ultrazvuku k lokalizaci spastického svalu a k přesnému uložení aplikační jehly. Na některých EMG pracovištích, kde je k dispozici ultrazvukový přístroj a elektromyografista má patřičné vzdělání v ultrasonografii, pak není problémem dobře odečíst polohu jehly v cílovém svalu.
Po aplikaci botulotoxinu do svalů musí bezprostředně následovat fyzioterapie, a to včetně natahování a protahování svalů. Někdy se stává, že i jediné sezení s aplikací botulotoxinu do několika svalů je dostačující a nemocný se již k opakování této léčby nevrací. Po aplikaci je nutno procvičovat a polohovat končetinu, a to nejméně po dobu čtyř týdnů. Většina nemocných se nevyhne dlahování, zejména v noci. V průběhu dne se má využít i pracovní terapie [7].
V naší republice jsou v současné době dostupné tři preparáty. Dva z nich mají účinnou látku botulotoxin typu A (Botox®, Dysport®) a jeden preparát, který obsahuje botulotoxin typu B (Myobloc/Neurobloc®). V blízké budoucnosti bude k dispozici Xeomin®, jehož účinná látka je butolotoxin typu A. Tyto preparáty se liší v mnoha směrech, například v obsahu bílkovin, ve tvorbě komplexů botulotoxin A + bílkovina, ve velikosti a homogenitě komplexu, v jejich stabilitě, v rychlosti degradace botulotoxinu. Čím větší je komplex, čím vyšší je homogenita a stabilita, tím méně uniká botulotoxin do okolních tkání po intramuskulární aplikaci. Trvalým problémem pro aplikátora je přepočet jednotek mezi jednotlivými preparáty. Identické dávky mají Botox® a Xeomin®, zatímco poměr k Dysportu® se liší podle autorů a diagnóz, při kterých byl přepočítáván poměr (spasticita, dystonie) [17,18].
Organizace léčby spasticity – použití botulotoxinu
Péče o nemocné se spasticitou má být organizována systémově tak, aby každý nemocný se spasticitou byl podrobně vyšetřen specialistou a cíleně léčen. Pro dosažení tohoto cíle je důležité založení multidisciplinárního týmu, ve kterém je důležitou osobou neurolog se znalostmi o poruchách motoriky, se zkušenostmi v použití perorální léčby antispastickými léky, případně vyškolený v léčbě botulotoxinem, a který má možnost EMG vyšetření a aplikaci botulotoxinu pod EMG kontrolou. Dalšími členy týmu jsou rehabilitační lékař (také s možností aplikace botulotoxinu a EMG diagnostiky), fyzioterapeut, v komplikovaných individuálních případech ortoped a neurochirurg. Po mnohaletých diskuzích a na podkladě celé řady mezinárodních, multicentrických placebem kontrolovaných klinických studií byla lokální léčba botulotoxinem akceptována jako součást komplexní systematické péče o nemocné se spasticitou [19–22]. Botulotoxin v léčbě fokální spasticity po cévní mozkové příhodě je v současné době součástí léčebných standardů [7]. V zahraniční literatuře se uvádí termín STAR (Specific, Time-frame, Achievable, Realistic), tj. léčba botulotoxinem je specifická, má daný časový rámec, je běžně dostupná a její cíle jsou realistické.
doc. MUDr. Edvard Ehler, CSc.
Neurologická klinika
Pardubická krajská nemocnice, a.s.
Kyjevská 44
532 03 Pardubice
e‑mail: eda.ehler@tiscali.cz
Zdroje
1. Barnes MP, Johnson GR. Upper Motor Ne urone Syndrome and Spasticity. 1st ed. Cambridge: Cambridge University Press 2001.
2. Kaňovský P, Bareš M, Dufek J. Spasticita. Mechanismy, di agnostika a léčba. Praha: Maxdorf 2004.
3. Yo ung RR. Spasticity: a revi ew. Ne urology 1994; 44 (11 Suppl 9): S12 – S20.
4. Shee an G. The pathophysi ology of spasticity. Eur J Ne urol 2002; 9 (Suppl 1): 3 – 9.
5. Graci es JM. Pathophysi ology of spastic paresis. I: Paresis and soft tissue changes. Muscle Nerve 2005; 31(5): 535 – 551.
6. Thompson AJ, Jarrett I, Lockley I, Marsden J, Stevenson VI. Clinical management of spasticity. J Ne urol Ne urosurg Psychi atry 2005; 76(4): 459 – 463.
7. Ward AB. Spasticity tre atment with botulinum toxins. J Ne ural Transm 2008; 115(4): 607 – 616.
8. Plassat R, Perro uin Verbe B, Menei P, Menegalli D, Mathé JF, Richard I. Tre atment of spasticity with intrathecal Baclofen administrati on: long‑term follow‑up, revi ew of 40 pati ents. Spinal Cord 2004; 42(12): 686 – 693.
9. Zahavi A, Geertzen JH, Middel B, Staal M, Ri etman JS. Long term effect (more than five ye ars) of intrathecal baclofen on impairment, disability, and qu ality of life in pati ents with severe spasticity of spinal origin. J Ne urol Ne urosurg Psychi atry 2004; 75(11): 1553 – 1557.
10. Bi ering - Sørensen F, Ni elsen JB, Klinge K. Spasticity - assessment: a revi ew. Spinal Cord 2006; 44(12): 708 – 722.
11. Kamen L, Henney HR 3rd, Runyan JD. A practical overvi ew of tizanidine use for spasticity secondary to multiple sclerosis, stroke, and spinal cord injury. Curr Med Res Opin 2008; 24(2): 425 – 439.
12. Mo ore AP, Ade - Hall RA, Smith CT, Rosenblo om L, Walsh HP, Mohamed K et al. Two - ye ar placebo - controlled tri al of botulinum toxin A for leg spasticity in cerebral palsy. Ne urology 2008; 71(2): 122 – 128.
13. Abbruzzese G. The medical management of spasticity. Eur J Ne urol 2002; 9 (Suppl 1): 30 – 34.
14. Reichel G. Therapy guide spasticity – dystoni a. 1st ed. Bremen: Uni - Med - Sci ence 2005.
15. Štětkářová I, Šro ubek J, Vrba I, Peregrin J, Havrdová E. Jednorázové intratékální podání baklofenu a následné zavedení pumpového systému v léčbě těžké spasticity u osob s roztro ušeno u sklerózo u. Cesk Slov Ne urol N 2007; 70/ 103(2): 190 – 195.
16. Aoki KR. Future aspects of botulinum ne urotoxins. J Ne ural Transm 2008; 115(4): 567 – 573.
17. Comella CL, Pullman SL. Botulinum toxins in ne urological dise ase. Muscle Nerve 2004; 29(5): 628 – 644.
18. Dressler D, Benecke R. Xe omin: perspectives of a novel therape utic botulinum toxin preparati ons. Akt Ne urol 2006; 33(4): 138 – 141.
19. Brashe ar A, Gordon MF, Elovic E, Kassici eh VD, Marcini ak C, Do M et al. Intramuscular injecti on of botulinum toxin for the tre atment of wrist and finger spasticity after a stroke. N Eng J Med 2002; 347(6): 395 – 400.
20. Slawek J, Bogucki A, Reclawowicz D. Botulinum toxin type A for upper limb spasticity following stroke: an open - label study with individu alised, flexible injecti on regimens. Ne urol Sci 2005; 26(1): 32 – 39.
21. Bareš M, Kaňovský P. Praktické po užití botulotoxinu A v léčbě spasticity dospělé populace. Cesk Slov Ne urol N 2002; 65/ 98(6): 421 – 425.
22. Minks E, Bareš M, Husárová I, Ferencová K. Dlo u-hodobá léčba spasticity dolních a horních končetin botulotoxinem A u dětí s dětsko u mozkovo u obrno u: retrospektivní studi e. Ne urol pro praxi 2008; 9 (Suppl C): 3 – 22.
Štítky
Dětská neurologie Neurochirurgie Neurologie
Článek vyšel v časopiseČeská a slovenská neurologie a neurochirurgie
Nejčtenější tento týden
2009 Číslo 4- Metamizol jako analgetikum první volby: kdy, pro koho, jak a proč?
- Moje zkušenosti s Magnosolvem podávaným pacientům jako profylaxe migrény a u pacientů s diagnostikovanou spazmofilní tetanií i při normomagnezémii - MUDr. Dana Pecharová, neurolog
- Magnosolv a jeho využití v neurologii
- Nejčastější nežádoucí účinky venlafaxinu během terapie odeznívají
-
Všechny články tohoto čísla
- Editori al
- Nádory tretej mozgovej komory
- Botulotoxin v léčbě spasticity
- Po užití metod magnetické rezonance pro poso uzení cerebrovaskulární rezervní kapacity
- Přání k významnému životnímu jubileu
- Eti ologi e a epidemi ologi e purulentní meningitidy u dospělých paci entů
- Změny parametrů páteře po implantaci bederní interspinózní rozpěrky DIAM
- Analýza psychologického profilu a spánkových vide o- EEG u dětí s vývojovo u dysfázi í
- Bimanu ální sekvenční motorická úloha u roztro ušené sklerózy mozkomíšní v obraze funkční magnetické rezonance: vliv fyzioterapeutických technik – pilotní studie
- Hodnocení cerebrovaskulární rezervní kapacity po EC- IC bypassu pomocí TCD
- Elektrotaktilní stimulace jazyka: nová možnost rehabilitace posturální stability – kazuistika
- Paroxysmální kinezigenní dyskineze: případ mladé ženy s alternující hemidystoni í – kazuistika
- Získaná neuromyotonie s nevelkými centrálními příznaky s průkazem protilátek proti napěťově řízeným kaliovým kanálům – kazuistika
- Zlepšení sledovacích pohybů očí a fonace po selektivní dorzální rizotomii
- Multimodální monitorování mozku u pacientů s těžkým kraniocerebrálním traumatem a subarachnoidálním krvácením v neuro intenzivní péči
- Webové okénko
-
Analýza dat v neurologii
XVI. Zlatý standard statistického testování: t‑test
- Zpráva z kurzu mikrodialýzy v Praze
- Česká a slovenská neurologie a neurochirurgie
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Nádory tretej mozgovej komory
- Získaná neuromyotonie s nevelkými centrálními příznaky s průkazem protilátek proti napěťově řízeným kaliovým kanálům – kazuistika
- Botulotoxin v léčbě spasticity
- Paroxysmální kinezigenní dyskineze: případ mladé ženy s alternující hemidystoni í – kazuistika
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



