-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
Eozinofilní fasciitida
Eosinophilic fasciitis
Eosinophilic fasciitis is a systemic autoimmune disease that manifests with fibrosing inflammation of the fascia and the surrounding skin, sometimes even muscle tissue is involved. Clinically, the disease manifests as rigid indurations or sclerotization of the skin that may resemble systemic sclerosis. In laboratory tests, elevated levels of ESR, increased C-reactive protein in serum and marked eosinophilia dominate. Autoantibodies are usually negative. Inflammation of the fascia can be best viewed by magnetic resonance imaging, and the diagnosis is confirmed by histological examination. The therapy includes the administration of glucocorticoids. In refractory forms, the combination of glucocorticoids with immunosuppressive agents (methotrexate, etc.) is used. A beneficial effect of infliximab has been described as well.
Key words:
Eosinophilic fasciitis, systemic sclerosis, glucocorticoids, connective tissue disease, systemic autoimmune diseases
Autoři: M. Olejárová 1; E. Stehlíková 1; R. Bečvář 1; H. Ciferská 1; Z. Velenská 2; D. Procházková 3; K. Šimonová 4
Působiště autorů: Revmatologický ústav Praha 1; Ústav patologie 1. LF UK a VFN Praha 2; Oddělení MR, Poliklinika Budějovická, Praha 3; Oddělení nukleární medicíny a PET centrum, Nemocnice Na Homolce, Praha 4
Vyšlo v časopise: Čes. Revmatol., 21, 2013, No. 2, p. 86-92.
Kategorie: Přehledný článek a kazuistika
Souhrn
Eozinofilní fasciitida je systémové autoimunitní onemocnění, které se projevuje fibrotizujícím zánětem fascií a přilehlé kůže, někdy i svalové tkáně. Klinicky se onemocnění projevuje tuhou indurací až sklerotizací kůže, jež může připomínat systémovou sklerodermii. V laboratorních vyšetřeních dominuje zvýšení sedimentace erytrocytů, zvýšení C-reaktivního proteinu v séru a výrazná eozinofilie. Autoprotilátky jsou zpravidla negativní. Zánětlivé postižení fascie nejlépe zobrazí magnetická rezonance, diagnózu potvrdí histologické vyšetření. Terapie spočívá v podávání glukokortikoidů, u refrakterních forem v kombinaci s imunosupresivy (methotrexát aj.). Byl popsán i příznivý vliv infliximabu.
Klíčová slova:
Eozinofilní fasciitida, systémová sklerodermie, glukokortikoidy, difuzní onemocnění pojiva, systémová autoimunitní onemocněníÚvod
Eozinofilní fasciitida (EF) je poměrně vzácné systémové autoimunitní onemocnění, které se projevuje otoky, zarudnutím a tuhnutím kůže, zpravidla končetin, připomínajícím sklerodermii, a nápadnou eozinofilií a hypergamaglobulinemií.
Jedná se o relativně nové onemocnění, první případy eozinofilní fasciitidy popsal v r. 1974 Shulman. Jednalo se o dva muže ve věku 19 a 53 let, se sklerotickou kůží, periferní eozinofilií a hypergamaglobulinemií. Histologicky bylo zjištěno ztluštění a sklerotizace fascie s výraznými lymfocytárními zánětlivými infiltráty s příměsí plazmatických buněk, avšak bez histologických změn, typických pro sklerodermii nebo myozitidu. U obou mužů se rozvinuly flekční kontraktury loktů a kolen, neměli však Raynaudův fenomén ani jiné viscerální postižení. Tento stav označil Shulman jako difuzní fasciitidu s hypergamaglobulinemií a eozinofilií. Terapie kortikoidy vedla v jednom případě k úplné remisi onemocnění, u druhého byl efekt minimální (1).
V r. 1975 popsal Rodnan skupinu 7 pacientů s podobnými projevy a pro novou chorobu navrhl termín „eozinofilní fasciitida“ (2). Podrobnou histologickou charakteristiku onemocnění u skupiny 20 pacientů publikovali v r. 1979 Barnes et al. (viz dále) (3).
Etiologie
Etiologie EF je neznámá; manifestaci může předcházet excesivní fyzická námaha, infekce, neoplazie, allogenní transplantace kostní dřeně aj., jedná se však spíše o ojedinělá pozorování. Moriguchi et al. popsali např. vývoj EF u 40leté ženy po usilovném cvičení (4). Několikrát byla popsána asociace EF s lymeskou borreliózou; Kikuchi např. popsal případ 58leté ženy, s prokázanou EF, u které byly navíc zjištěny protilátky IgG proti Borrelia afzelii ve třídě IgM i IgG. Pacientka byla úspěšně léčena prednisonem, doxycyklinem a amoxycilinem (5). Asociaci EF s infekcí B. burgdorferi, prokázanou pozitivními protilátkami ve třídě IgG metodou ELISA i WB, popsali Belot et al. (6).
Dále byl popsán případ výskytu EF současně s primární biliární cirhózou (7) a několik případů EF jako paraneoplastického syndromu. Eozinofilní fasciitida se rozvinula např. u 72letého pacienta s anamnézou kolorektálního karcinomu 1. stadia, který byl chirurgicky odstraněn 4 roky před manifestací EF. Onemocnění nereagovalo na terapii kortikoidy ani methotrexátem a o rok později bylo u pacienta diagnostikováno postižení jater metastazujícím kolorektálním karcinomem. Systémová chemoterapie vedla k parciální remisi tumoru i zlepšení indurace předloktí a bérců (7). Byl též popsán jeden případ asociace EF s polycythemia vera (9).
Zajímavý je rozvoj EF v návaznosti na allogenní transplantaci kostní dřeně. Ve skupině 189 pacientů po transplantaci kostní dřeně pro hematologickou malignitu se u dvou pacientů objevily s odstupem 9 a 11 měsíců projevy EF, u prvního v asociaci s Hashimotovou thyreoiditidou, u druhého se současnou pozitivitou antinukleárních, anti-ENA a antigliadinových protilátek. Kortikoterapie byla v obou případech úspěšná (10). Podobný případ, rovněž s příznivou odpovědí na terapii glukokortikoidy, popsal i Ustun (11).
Klinický obraz
Eozinofilní fasciitida postihuje spíše dospělé pacienty, častěji muže, typicky středního věku (maximum incidence je v páté dekádě). Byl však popsán i výskyt v dětském věku s velmi rychlou progresí a rychlým rozvojem flekčních kontraktur během tří měsíců (12).
Eozinofilní fasciitida má většinou subakutní až chronický průběh a klinicky se projevuje bolestivými otoky, zarudnutím a následně tuhnutím kůže, zpravidla končetin (v typických případech předloktí a bérců), změny však mohou být i na trupu. Charakteristické je též dolíčkování kožního povrchu zejména stehen a paží, podmíněné tahem sklerotizovaných vazivových sept podkoží tukové tkáně. Na rozdíl od sklerodermie nejsou u pacientů s EF postiženy ruce, nenacházíme ani Raynaudův fenomén, sklerodaktylii či ezofagitidu. Není přítomno ani postižení plic nebo ledvin, nenacházíme ani kožní ulcerace. V pozdějších stadiích vznikají flekční kontraktury končetinových kloubů (typicky lokty, kolena), které mohou být velmi těžké až imobilizující.
První větší skupinu pacientů s EF popsal Barnes (n = 20). Jednalo se o 9 mužů a 11 žen ve věku 20–68 let. U všech nemocných byla prvním projevem nemoci bolest, otok a palpační bolestivost kůže předloktí a dolních končetin, následně se rozvinula těžká indurace kůže a podkožních tkání a flekční kontraktury s výrazným omezením hybnosti rukou a nohou. U 11 pacientů byly přítomny změny jen na končetinách, u zbývajících devíti pak i na trupu. U třetiny z nich byl jedním z prvních příznaků i syndrom karpálního tunelu (3). Naoui et al. publikovali demografickou a klinickou charakteristiku EF retrospektivně u skupiny 11 pacientů s EF a pozorovali vazbu spíše na mužské pohlaví (poměr mužů a žen 7 : 4) (13).
Poměrně vzácné je postižení periferních nervů, Moriguchi popsal např. 40letou pacientku s klinickými projevy EF a paresteziemi obou dolních končetin, u které byla diagnostikována porucha čití na podkladě mononeuritis multiplex. Po zahájení kortikoterapie ustoupily poměrně rychle projevy fasciitidy, ale periferní neuropatie se upravila až po 6 měsících terapie (4).
V laboratorních vyšetřeních nápadně dominuje výrazná eozinofilie, vyšší nežli 600/mm3. V Barnesově skupině dosahovaly počty eozinofilů v periferní krvi 610–9434/mm3 (3). Častá je hypergamaglobulinemie a zvýšení sedimentace erytrocytů a sérové hladiny C-reaktivního proteinu (CRP). Gamapatie může být polyklonální i monoklonální a přibližně u pětiny nemocných mohou být přítomny i autoprotilátky, které nejsou pro toto onemocnění diagnostické, jejich pozitivita však diagnózu EF nevylučuje. Nejčastěji se jedná o antinukleární protilátky, dále byl popsán v souvislosti s EF výskyt protilátek anti-ENA, antifosfolipidových protilátek aj. (10, 14, 15).
Diagnóza
Pro diagnózu EF svědčí typický klinický obraz a nápadná periferní eozinofilie, potvrdí ji biopsie kůže, fascie a svalu, např. z předloktí.
Histologické změny u EF podrobně popsal Barnes. Epidermis může být z počátku v akutním stadiu normální, později je atrofická a sklerotická, v bazální vrstvě epidermis mohou být depozita melaninu. Korium může být rovněž z počátku bez nápadných změn, u rozvinutého onemocnění je korium fibrotizované, sklerotické a prostoupené zánětlivými infiltráty, obsahujícími lymfocyty, plazmatické buňky, histiocyty a roztroušené eozinofily. Kalcifikace ani depozita mucinu nejsou pro EF typické. V podkoží jsou rovněž patrné zánětlivé změny, které postihují septa i tukovou tkáň, později dochází k mírné až těžké sklerotizaci interlobulárních sept, která v pokročilých stadiích fúzují s fascií a někdy i retikulární dermis. Vlastní fascie je ztluštělá, sklerotická, s podobnými zánětlivými změnami a infiltráty stejného složení. Fascie je poměrně ostře ohraničena a pevně spojena s epimyziem.
Svaly mohou být rovněž prostoupeny perivaskulárními zánětlivými infiltráty, může být patrná intersticiální fibróza a atrofie. Nekrózy svalových vláken se u EF vyskytují jen vzácně. Sklerotické změny mohou být patrné i na cévách, nejsou však přítomny vaskulární nekrózy nebo trombózy. Imunohistologicky lze ve tkáních prokázat depozita IgG, IgM a komplementu C3 (3). Podobný histologický obraz fibrotického procesu kůže a podkoží může mít i systémová sklerodermie či lokalizovaná sklerodermie (morfea), u systémové sklerodermie můžeme navíc zastihnout i vaskulární změny (nekrózy) a kalcifikace, které u EF zpravidla chybí.
Velmi přínosná pro diagnostiku EF je i magnetická rezonance (MR). První dva případy v obraze MR popsali de Clerk et al. v r. 1989. Změny v EF jsou velmi výrazné – fascie je zesílená a její signál je zvýšený a odpovídá zánětlivému postižení (16).
Spektrum MR změn ve všech stadiích EF popsali Moulton et al. u skupiny 6 pacientů (16). V akutním stadiu je signál fascie zvýšený zejména v sekvencích, senzitivních pro přítomnost tekutiny, velmi výrazné je i zesílení signálu fascie po podání kontrastu. Změny svalové tkáně nejsou výrazné, mohou být patrné edematózní změny svalových vláken naléhajících na fascii. V T1 váženém obraze je fascie zesílená s mírně zvýšeným signálem oproti signálu svalové tkáně.
V subakutním stadiu jsou změny obdobné – tedy zvýšený signál fascie v T2 váženém obraze, zesilující kontrastem, změny jsou však oproti akutnímu stadiu méně nápadné, stejně jako edematózní změny naléhajících svalových vláken. V podkoží nebývají patrné žádné změny.
V chronickém stadiu jsou MR projevy rovněž méně nápadné a spíše mírné, v T2 váženém obraze je signál mírně zvýšen v podkožním tuku a na povrchu fascie, ale autoři nepopsali žádné nápadnější změny v hlubších vrstvách fascie a v intermuskulárních septech. MR obraz citlivě reaguje na terapii kortikoidy, po které došlo k výraznému ústupu T2 abnormalit i postkontrastního zesílení při srovnání s akutní fází (17).
Podobné nálezy popsali i Baumann et al., kteří vyšetřili skupinu rovněž 6 pacientů s EF, celkem 8 vyšetření. Na rozdíl od předchozích autorů popsali tyto změny i v hlouběji uložených fasciích intermuskulárních sept (u sedmi z osmi vyšetření) a v souhlase s nimi popsali úzkou korelaci MR nálezu s klinickou odpovědí na terapii, přičemž u šesti z osmi provedených vyšetření se nález kompletně normalizoval (18).
Diferenciální diagnóza
Diferenciální diagnostika EF je poměrně široká a zahrnuje jiná systémová autoimunitní onemocnění a celé spektrum dalších chorob, připomínajících sklerodermii.
Progresivní systémová skleróza se odlišuje především vaskulárními změnami (Raynaudův fenomén, teleangiektazie, ulcerace), systémovými projevy (plicní postižení, dysfagie) a odlišnou distribucí postižení (sklerodaktylie, postižení kůže v obličeji). U EF tyto projevy chybí a postižena je kůže zejména v oblasti předloktí a bérců.
Pro dermatomyozitidu je patrná charakteristická dermatitida v obličeji, ve výstřihu, na zevní straně končetin a Gottronovy skvrny. Svalové postižení ve smyslu svalové slabosti, zvýšení svalově specifických enzymů či myogenní léze na EMG se u EF nevyskytují.
Idiopatický hypereozinofilní syndrom je vzácné hematologické onemocnění, charakterizované výraznou periferní eozinofilií a eozinofilními infiltráty mnoha orgánů (srdce, plíce, slezina, centrální i periferní nervový systém, játra, kůže, svaly). Infiltráty jsou často provázeny vaskulárními lézemi a fokálními nekrózami. Tyto změny ani multiorgánové postižení se u eozinofilní fasciitidy nevyskytuje.
Proliferativní fasciitida je lokalizovaný zánětlivý proces fascie horních či dolních končetin, který se objevuje u dospělých jedinců, často v návaznosti na trauma. Histologicky se jedná se pseudosarkomatózní reakci. Onemocnění neprovází eozinofilie.
Těžké formy a terminální stadium panikulitidy se projevuje vaskulárními nekrózami nebo trombózami cév tukové tkáně a nekrózami tukové tkáně. Nemá difuzní charakter a rovněž zde chybí eozinofilie.
Scleredema Buschke je onemocnění kůže neznámé etiologie, které se projevuje difuzní nezánětlivou indurací kůže primárně v oblasti krku, trupu a proximální části horních končetin. Prsty rukou a nohou zůstávají obvykle beze změn. Indurace kůže je podmíněna ukládáním zvýšeného množství kyseliny hyaluronové mezi vlákna kolagenu. Nejsou přítomny žádné výraznější zánětlivé změny ani vaskulitida, chybí eozinofilie.
Terapie
Základem terapie EF jsou glukokortikoidy. Pacientům podáváme prednison v dávce 20 mg denně nebo ekvivalent methylprednisolonu, dlouhodobě. Příznivý efekt glukokortikoidů popsala u malých skupin nemocných řada autorů (13, 19).
Na úvod terapie nebo u rychle progredujících forem je možné glukokortikoidy podat ve vysoké dávce (0,5–1 mg prednisonu /kg) nebo formou intravenózních pulzů (12, 19). Klinické zkušenosti autorů Lebeaux et al., kteří léčili celkem 34 pacientů s EF, ukazují, že efekt terapie je závislý na včasné diagnóze a výsledky jsou lepší při zahájení intravenózní pulzní léčbou. Takto léčení pacienti mají i nižší potřebu souběžné imunosupresivní léčby.
U pacientů, refrakterních k monoterapii glukokortikoidy, se osvědčil zejména methotrexát v běžném dávkování jako u revmatoidní artritidy (19).
U pacientů refrakterních k terapii glukokortikoidy je možné dále užít D-penicilamin (20) nebo cyklosporin (21). Cyklosporin v dávce 100 mg denně vedl také k remisi EF u pacienta se současnou primární biliární cirhózou, přičemž ke zlepšení stavu došlo již po 4 týdnech léčby (7).
U refrakterních pacientů byl popsán i velmi příznivý efekt infliximabu. Khanna et al. popsali skupinu tří pacientů s EF refrakterní k terapii glukokortikoidy v monoterapii nebo kombinaci s imunosupresivy, kteří byli léčeni infliximabem v dávce 3 mg/kg i. v. po osmi týdnech. Terapie vedla ke zlepšení kožního nálezu i flekčních kontraktur až do remise onemocnění, která přetrvávala i po ukončení léčby (22).
Úspěšnou terapii těžké eozinofilní fasciitidy, refrakterní k terapii, po allogenní transplantaci kostní dřeně popsali i čeští autoři Tetkovský, Koza et al. Terapie vedla k remisi onemocnění, ale s odstupem 8 měsíců choroba relabovala, patrně v souvislosti s chronickou reakcí štěpu proti hostiteli. Reakce byla úspěšně zvládnuta kortikoterapií a s ústupem této reakce ustoupily i projevy EF. Dosažená remise byla dlouhodobá, při poslední kontrole s odstupem 34 měsíců nejevil pacient známky EF ani reakce štěpu proti hostiteli (23).
Důležitou a nezbytnou součástí léčby zejména u pacientů s rozsáhlými flekčními kontrakturami je i rehabilitace a fyzikální léčba. U pacientů v akutním stadiu je nutné pravidelné, cílené cvičení, pod vedením fyzioterapeuta, zaměřené na prevenci flekčních kontraktur, udržení rozsahu hybnosti a svalové síly. U pokročilé choroby s rozvinutými kontrakturami se doporučuje intenzivní rehabilitace, optimálně v lůžkovém zařízení. Rehabilitační léčba zahrnuje analgetické procedury – blokády nervů horních a dolních končetin, fyzikální procedury, dále masáže a pohybovou léčbu (cvičení dle instruktáže, strečink, posilování) (24).
Popis případu
60letý pacient byl poprvé vyšetřen v ambulanci RÚ v dubnu 2012 pro progredující tuhnutí kůže končetin a trupu s horečkami a únavou.
Mimo současné obtíže pacient udával postižení lupénkou od 30 let věku, v minulosti prodělal operace menisků obou kolenních kloubů, jinak se s ničím neléčil. Zánětlivá revmatická onemocnění se v rodině nevyskytla. Pacient uvedl, že pracuje v restauraci, je kuřák a piják piva, do styku s průmyslovými jedy nepřišel.
Koncem roku 2011 začal pacient pozorovat zarudnutí na levé noze a jelikož měl v létě 2011 přisáté klíště, bylo nejprve vysloveno podezření na lymeskou borreliózu, pro niž svědčila i pozitivita protilátek proti borreliím. Pacient byl počátkem roku 2012 vyšetřen infektologem a léčen antibiotiky – doxycyklinem a metronidazolem, ovšem i přes terapii kožní nález progredoval, zarudnutí se rozšířilo přes bérec až na stehno, přidalo se i postižení druhé končetiny, bolesti kloubů a omezení jejich hybnosti. Diagnóza lymeské borreliózy byla následně zpochybněna, resp. hodnocena jako spíše náhodný záchyt a pacient byl v březnu 2012 odeslán k hospitalizaci na interním oddělení s podezřením na systémové autoimunitní onemocnění. Během hospitalizace byl pacient podrobně vyšetřen, bylo vyloučeno cévní postižení dolních končetin a erysipel, vyšetření autoprotilátek bylo negativní. Dále bylo provedeno kožní vyšetření (suspektní sklerodermie) a následně kožní biopsie s necharakteristickým nálezem, který nevylučoval ani jednu z diagnóz, tedy sklerodermii ani acrodermatitis chronica atrophicans. DNA borrelie v bioptickém materiálu zastižena nebyla.
Stav se v dubnu dále horšil, přidaly se subfebrilie, sklerotizace kůže se rozšířila i na předloktí a trup a v tomto stavu byl pacient vyšetřen na naší ambulanci a následně přijat k hospitalizaci.
Při přijetí byl pacient ikterický, kůže v obličeji byla nažloutlá, měkká a pohyblivá, na trupu tuhá, s ojedinělými ložisky psoriasis vulgaris, kůže předloktí byla ložiskově hyperpigmentovaná a tuhá, kůže rukou však postižena nebyla. Kůže dolních končetin byla rovněž silně hyperpigmentovaná, na levé dolní končetině i zarudlá, s četnými psoriatickými erupcemi, kůže byla oboustranně tuhá, zejména v oblasti lýtek a nohou, více vlevo, pravá dolní končetina byla navíc difuzně oteklá (obr. 1a). Klouby dolních i horních končetin byly bez otoků, bolestivé na pohmat, hybnost byla omezena zejména na kloubech dolních končetin tuhou kůží. Pracovní diferenciální diagnostická rozvaha zahrnovala atypickou, rychle progredující sklerodermii, dermatomyozitidu, acrodermatitis chronica atrophicans a paraneoplastický syndrom.
Obr. 1. Kožní nález na dolních končetinách při stanovení diagnózy (a) a po terapii (b). Kožní nález je částečně modifikován současným výsevem psoriázy, kterou pacient trpí dlouhodobě. 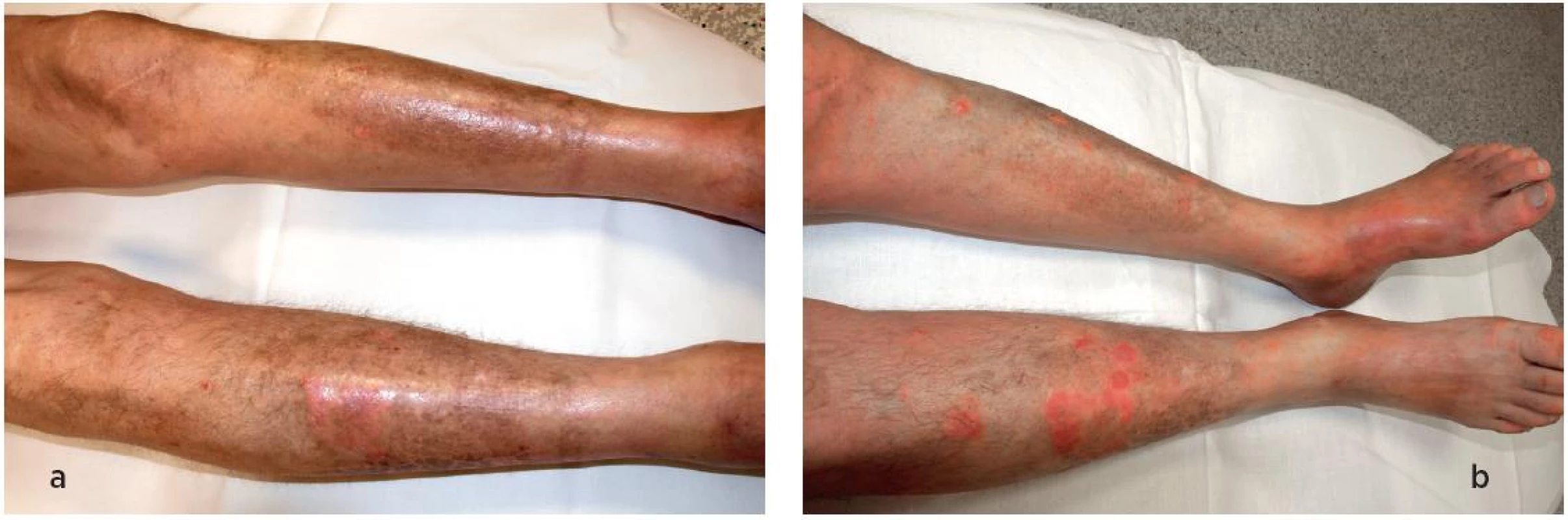
V rámci paraneoplastického screeningu byla dále vyšetřena i abdominální sonografie, pouze s nálezem steatózy jater, a dále PET-CT vyšetření, které viabilní neoplazii neprokázalo. Jako vedlejší, nespecifický nález byla popsána difuzně lehce vyšší konzumpce glukózy v síťovitě zastřeném podkoží na trupu (především v oblasti pánve) a na končetinách, nejspíše zánětlivé etiologie (obr. 2).
Obr. 2. PET-CT vyšetření. Difuzně lehce vyšší konzumpce glukózy v síťovitě zastřeném podkoží na trupu. 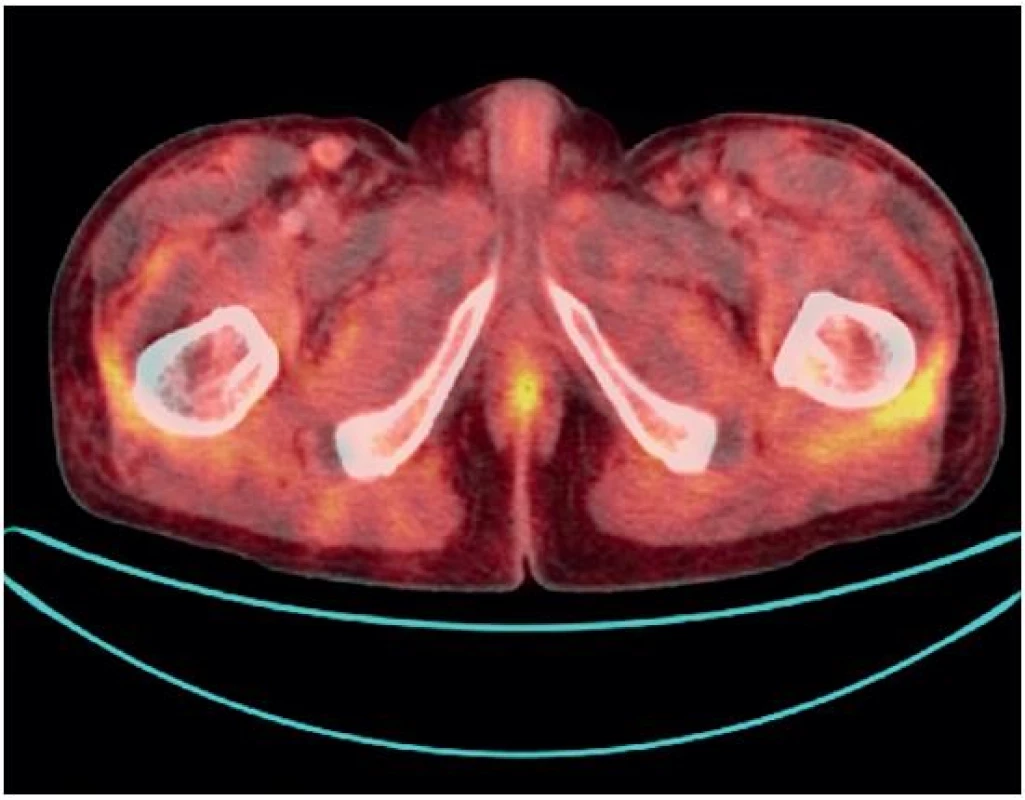
S ohledem na klinický obraz a provedená vyšetření, zejména nápadnou eozinofilii, jsme vyslovili podezření i na eozinofilní fasciitidu. Byla provedena magnetická rezonance svalů horních končetin. Vyšetření svalů v T1 i T2 váženém obraze včetně postkontrastního vyšetření přineslo normální nález, zvýšený signál, zejména postkontrastně, byl popsán v oblasti kůže, svalové fascie a intramuskulárních sept. Závěr MR vyšetření byl s diagnózou eozinofilní fasciitidy plně kompatibilní (obr. 3a, 3b).
Obr. 3. MR svalů předloktí při stanovení diagnózy (a, b) a po 3 měsících terapie (c). V T1 váženém nativním obraze je zvýrazněn pouze signál kožní vrstvy, která je současně i rozšířená, svaly mají normální strukturu (a). V T2 obraze postkontrastně je v téže oblasti patrné zvýraznění fascií, intramuskulárních sept a kůže (b). Na třetím snímku (c) z kontrolního vyšetření po terapii (T2 obraz, postkontrastně) je patrná kompletní regrese zánětlivých změn. 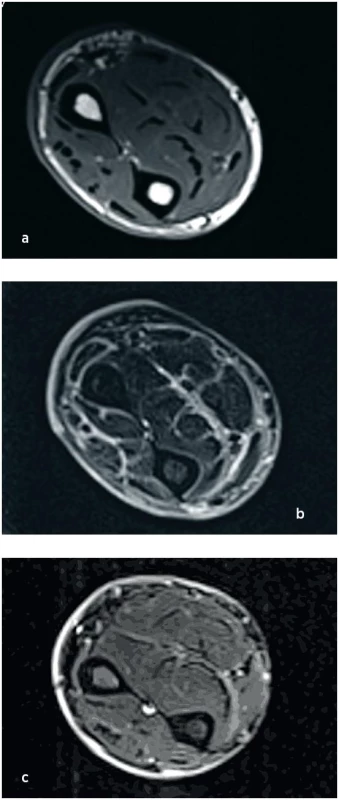
Diagnózu jsme finálně potvrdili histologickým vyšetřením kůže, podkoží, svalové tkáně z oblasti volární strany pravého předloktí a dvou inguinálních lymfatických uzlin. V obou kožních excizích byla na povrchu patrná atrofická epidermis s mírnou hyperkeratózou, v bazálních vrstvách s typicky zmnoženým melaninovým pigmentem. Korium bylo rozšířené, fibrotizované hrubými kolagenními vlákny, zasahujícími v širokých septech i do podkožní tkáně tukové (obr. 4a). V horním koriu byla zastižena i ložiska chronické lymfocytární zánětlivé infiltrace s příměsí eozinofilů (obr. 4b). Zánětlivý infiltrát byl nalezen i ve fibrotizované podkožní tukové tkáni s maximem na spodině excize, naléhající na povrch svalu, kde byl zachycen ve vazivu, odpovídajícímu fascii, pásovitý zánětlivý infiltrát s četnými eozinofily (obr. 4a). Ve vazivu byly místy nalezeny i dystrofické kalcifikace, na periferii i s obrovskobuněčnou granulomatózní reakcí typu cizích těles. Ve svalové tkáni byla rovněž přítomna ložiska kulatobuněčné zánětlivé celulizace, nekrózy svalových vláken zastiženy nebyly. V lymfatických uzlinách byly zastiženy pouze reaktivní změny, nádorové elementy neprokázány.
Obr. 4. Histologické vyšetření kůže, podkoží a svalů. V přehledném obraze (a) je patrná atrofická epidermis, rozšířené fibrotizované korium s lymfocytárními zánětlivými infiltráty. V detailu (b) je patrná i příměs eozinofilů v infiltrátech. 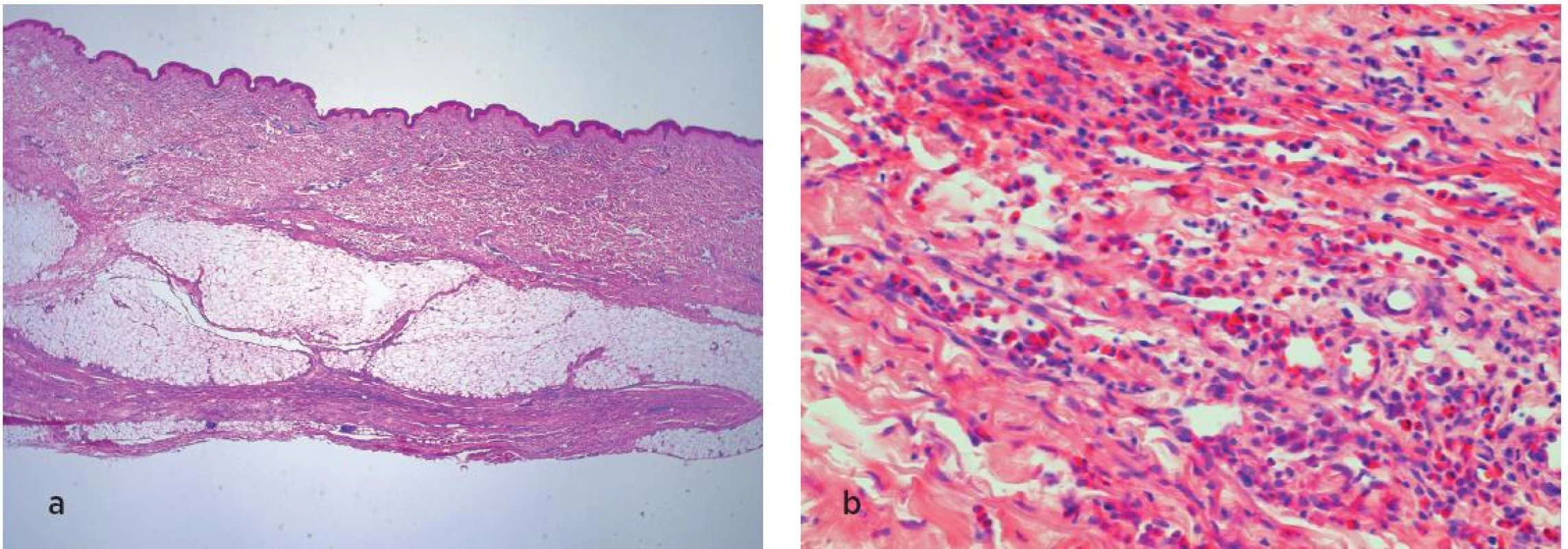
Diskuse
Eozinofilní fasciitida je relativně vzácné autoimunitní onemocnění, které, jak dokládá naše kazuistika, může v průběhu svého vývoje imitovat či připomínat řadu kožních a revmatických onemocnění (acrodermatitis chronica atrophica, erysipel, systémová sklerodermie, cirkumskriptní sklerodermie, dermatomyozitida, aj.). Pro diagnózu je mimo klinického obrazu příznačná výrazná periferní eozinofilie, která byla u námi popsaného pacienta přítomna již řadu měsíců před stanovením diagnózy.
Diagnosticky cenná je zejména magnetická rezonance končetinového svalstva, která je schopna velmi citlivě odlišit zánětlivé postižení fascie od myozitidy, a biopsie kůže, optimálně s podkožím, přilehlou fascií a svalem. Eozinofilní fasciitida reaguje obvykle dobře na monoterapii glukokortikoidy, možná je i úplná remise onemocnění bez funkčního postižení, ovšem čím později je terapie zahájena, tím jsou její výsledky horší. U našeho pacienta představoval interval od prvních kožních příznaků (léto 2011) až k diagnóze eozinofilní fasciitidy (červen 2012) přibližně 10 měsíců, což zřejmě ovlivnilo i efekt terapie. Monoterapie methylprednisolonem po dobu 3 měsíců vedla k výraznému, avšak jen částečnému zlepšení stavu, proto byl po 3 měsících do terapie přidán methotrexát ve standardním dávkování. Kombinovaná imunosupresivní terapie přinesla další zlepšení. Nevedla sice ke kompletní regresi kožních změn, dosáhli jsme však úplného ústupu subjektivních obtíží a obnovení normálního rozsahu hybnosti v kloubech končetin, což byly hlavní faktory limitující fyzickou funkci a kvalitu života pacienta.
Závěr
Eozinofilní fasciitida je relativně vzácné onemocnění, na které je třeba v klinické praxi myslet zejména u nemocných s atypickým sklerodermiformním postižením kůže a mírnou až výraznou periferní eozinofilií. Magnetická rezonance končetinového svalstva a biopsie kůže s podkožím, fascií a svalem jsou diagnostické metody volby. Terapii glukokortikoidy je třeba zahájit včas a při nedostatečné odpovědi přidat imunosupresivum, zpravidla methotrexát. U části nemocných s časnou diagnózou a časně zahájenou terapií je možná kompletní remise onemocnění. Prodleva v terapii může vést pouze k částečné regresi kožních a kloubních změn.
Adresa pro korespondenci:
MUDr. Marta Olejárová, CSc.
Revmatologický ústav
Na Slupi 4
128 50 Praha 2
Zdroje
1. Shulman LE. Diffuse fasciitis with hypergammaglobulinaemia and eosinophilia: a new syndrome? (Abstract) J Rheumatol 1974;1(Suppl):46.
2. Rodnan GP, DiBartolomeo A, Medsger TA, Barnes, EL. Eosinophilic fasciitis: report of seven cases of a newly recognized scleroderma-like syndrome. Arthritis Rheum 1975;18 : 422-3.
3. Barnes L, Rodnan GP, Medsger TA, Short D. Eosinophilic fasciitis. Am J Pathol 1979;96(2):493-518.
4. Moriguchi M, Terai C, Kuroki S, et al. Eosinophilic fasciitis complicated with peripheral polyneuropathy. Intern Med 1998;37(4):417-20.
5. Kikuchi O, Murai H, Ikezoe K, Kawajiri M, Ohyagi Y, Isogai E, Kira J. Eosinophilic fasciitis associated with Borrelia afzelii infection. Rinsho Shinkeigaku 2004;44 : 299-302.
6. Belot V, Mulleman D, Perrinaud A, Abdallah-Lotf M, Machet MC, Machet L. Eosinophilic fasciitis associated with Borrelia burgdorferi infection. Ann Dermatol Venereol 2007; 134 (8-9): 673-7.
7. Tahara K, Yukawa S, Shoji A, Hayashati H, Tsuboi N. Long term remission by cyclosporine in a patient with eosinophilic fasciitis associated with primary biliary cirrhosis. Clin Rheumatol 2008;27 : 1199-201.
8. Philpott H, Hissaria P, Warrren L, Singhal N, Brown M, Proudman S, Cleland L, Gillis D. Eosinophilic fasciitis as a paraneoplastic phenomenon associated with metastatic colorectal carcinoma. Australas J Dermatol 2008;49(1):27-9.
9. Jacob SE, Lodha R, Cohen JJ, Romanelli P, Kirsner RS. Paraneoplastic eosinophilic fasciitis: a case report. Rheumatol Int 2003;23(5):262-4.
10. Minciullo PL, Morabito F, Mandaglio R, Iacopino P, Gangemi S. Eosinophilic fasciitis associated with autoimmune phenomena after bone marrow transplantation: report of two cases. Clin Rheumatol 2006;25(1):80-2.
11. Ustun C, Ho G Jr. Eosinophilic fasciitis after allogeneic stem cell transplantation: a case report and review of the literature. Leuk Lymphoma 2004;45(8):1707-9.
12. Huppke P, Wilken B, Brockmann K, Sattler B, Hanefeld F. Eosinophilic fasciitis leading to painless contractures. Eur J Pediatr 2002;161(10):528-30.
13. Naoui A, Bouslama K, Abdallah M, et al. Eosinophilic fasciitis (Shulman's disease): a case series of 11 patients. Rev Med Interne 2010;31(8):535-9.
14. Bischoff L, Derk CT. Eosinophilic fasciitis: demographics, disease pattern and response to treatment: report of 12 cases and review of the literature. Int J Dermatol 2008;47(1):29-35.
15. Castanet J, Lacour JP, Perrin C, Taillan B, Dubois D, Ortonne JP. Association of eosinophilic fasciitis, multiple morphea and antiphospholipid antibody. Dermatology 1994;189(3):304-7.
16. De Clerck LS, Degryse HR, Wouters E, et al. Magnetic resonance imaging in the evaluation of patients with eosinophilic fasciitis. J Rheumatol. 1989;16(9):1270-3.
17. Moulton SJ, Kransdorf MJ, Ginsburg WW, Abril A, Persellin S. Eosinophilic fasciitis: spectrum of MRI findings. AJR Am J Roentgenol 2005;184(3):975-8.
18. Baumann F, Brühlmann P, Andreisek G, Michel BA, Marincek B, Weishaupt D. MRI for diagnosis and monitoring of patients with eosinophilic fasciitis. AJR Am J Roentgenol 2005; 184 (1): 169-74.
19. Lebeaux D, Francès C, Barete S, et al. Eosinophilic fasciitis (Shulman disease): new insights into the therapeutic management from a series of 34 patients. Rheumatology (Oxford) 2012;51(3):557-61.
20. Manzini CU, Sebastiani M, Giuggioli D, et al. D-penicillamine in the treatment of eosinophilic fasciitis: case reports and review of the literature. Clin Rheumatol 2012;31(1):183-7.
21. Bukiej A, Dropiński J, Dyduch G, Szczeklik A. Eosinophilic fasciitis successfully treated with cyclosporine. Clin Rheumatol 2005;24(6):634-6.
22. Khanna D, Agrawal H, Clements PJ. Infliximab may be effective in the treatment of steroid-resistant eosinophilic fasciitis: report of three cases. Rheumatology (Oxford) 2010;49(6):1184-8.
23. Cetkovský P, Koza V, Cetkovská P, Svojgrová M. Successful treatment of severe Shulman's syndrome by allogeneic bone marrow transplantation. Bone Marrow Transplant 1998; 21(6):637-9.
24. O'Laughlin TJ, Klima RR, Kenney DE. Rehabilitation of eosinophilic fasciitis. A case report. Am J Phys Med Rehabil 1994;73(4):286-92.
Štítky
Dermatologie Dětská revmatologie Revmatologie
Článek Oznámení
Článek vyšel v časopiseČeská revmatologie
Nejčtenější tento týden
2013 Číslo 2- Kterým pacientům se SLE nasadit biologickou léčbu?
- Isoprinosin je bezpečný a účinný v léčbě pacientů s akutní respirační virovou infekcí
- Stillova choroba: vzácné a závažné systémové onemocnění
- Metamizol v léčbě různých bolestivých stavů – kazuistiky
-
Všechny články tohoto čísla
- Doporučení České revmatologické společnosti pro diagnostiku a sledování nemocných se systémovým lupus erythematodes
- Oznámení
- Průběh těhotenství u žen se systémovým lupus erythematodes
- Ranní a večerní chronotypy u revmatoidní artritidy
- Eozinofilní fasciitida
- Je ultrazvuk spolehlivým pomocníkem revmatologa?
- Co bychom měli vědět o diagnostických testech
- Česká revmatologie
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Průběh těhotenství u žen se systémovým lupus erythematodes
- Eozinofilní fasciitida
- Doporučení České revmatologické společnosti pro diagnostiku a sledování nemocných se systémovým lupus erythematodes
- Co bychom měli vědět o diagnostických testech
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



