-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
Srovnání strategií dekontaminace povrchu implantátu při ošetření periimplantitidy
12. 6. 2024
Dosažení optimální dekontaminace povrchu implantátu vyžaduje vyvážený přístup. Mechanické metody, i když jsou nezbytné, často samy o sobě nestačí. Účinnost dekontaminace a minimalizovat poškození povrchů implantátů může zvýšit kombinace chemických látek a pokročilých bezkontaktních mechanických metod. V tomto článku přinášíme souhrnný přehled aktuálně dostupných metod k dekontaminaci povrchu implantátů.
Úvod
Zubní implantáty účinně obnovují jak funkčnost chrupu, tak estetiku u bezzubých pacientů, ale komplikace, jako je periimplantitida, mohou ohrozit jejich dlouhodobou prognózu a ovlivnit spokojenost pacientů emocionálně i finančně. Periimplantitida, zánětlivý stav způsobený biofilmem, vede ke ztrátě kostní hmoty a kvůli své mikrobiální složitosti se liší od parodontitidy (viz obr. 1). Periimplantitické léze jsou větší a dominují jim plazmatické buňky. Periimplantitidou trpí přibližně 20 % osob s implantátem, i když nemusejí být postiženy všechny implantáty u jednoho pacienta.
Léčba má za cíl posunout prostředí do aerobního stavu, narušit biofilm a řešit predisponující faktory. Primárním klinickým cílem je snížení hloubky sondáže chobotu (PPD) spolu s minimalizací krvácení při sondování, odstraněním supurace a stabilizací úrovní marginální kosti. K odstranění biofilmu se používají chirurgické i nechirurgické metody včetně mechanických, farmakologických a chemických prostředků. Mezi související problémy patří zdrsněný povrch implantátů (viz obr. 2), který brání dekontaminaci.
InzerceKlíčový význam ošetření povrchu implantátu spočívá v jeho vlivu na oseointegraci. Titanové implantáty vytvářejí tenkou pasivační vrstvu TiO2, díky čemuž jsou vysoce osteokonduktivní a odolné vůči korozi. Kontaminace biofilmem však snižuje cytokompatibilitu a může vést k biokorozi, při níž se uvolňují částice titanu. Samotné odstranění biofilmu plně neobnoví cytokompatibilitu a metody abrazivní dekontaminace mohou zhoršit uvolňování škodlivých titanových částic, které mají cytotoxické a osteolytické účinky. K dosahování lepších klinických výsledků tak pomáhají různé strategie s využitím chemických prostředků, lokálních antibiotik, laserů, implantoplastiky či elektrolýzy.
Obr. 1 Periimplantitida charakterizovaná zánětem a ztrátou kosti
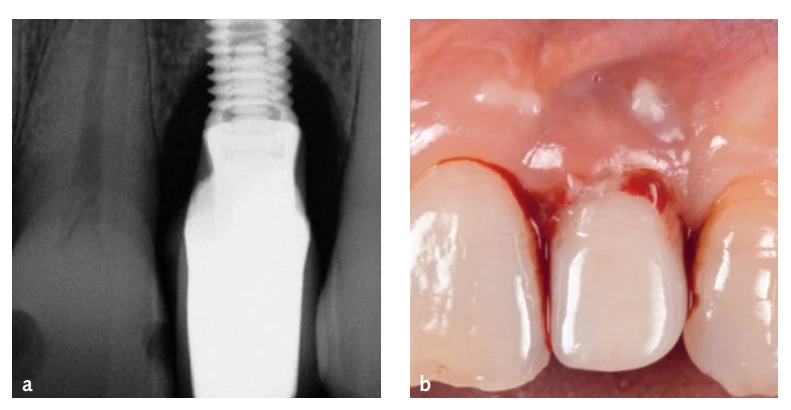
Obr. 2 Nerovnosti na povrchu implantátu zhoršující možnost dekomtanimace

Metody dekontaminace povrchu implantátů
Mechanické metody
Mechanické metody pro řešení periimplantitidy se zaměřují na odstranění biofilmu a tvrdých usazenin. Techniky zahrnují plastové a kovové kyrety, ultrazvukové nástroje a titanové a chitosanové kartáče. Účinná dekontaminace musí zabránit poškození povrchu implantátu, aby se předešlo rekolonizaci bakteriemi a podpořila se proliferace tkáně.
In vitro studie
Studie in vitro ukazují, že ultrazvukové scalery mohou poškodit povrch, zatímco vzduchová abraze (AA) je jemnější, ale méně účinná na zvápenatělé usazeniny. Titanové kartáče používané s násadci vykazují účinnost při odstraňování biofilmu, zejména v náročných oblastech.
In vivo studie
Studie in vivo často kombinují mechanickou dekontaminaci s chemickými či farmakologickými metodami. Běžně se používají kovové kyrety, navzdory obavám ze změny povrchu implantátu. Slibně se jeví ultrazvukové scalery s plastovými hroty, vyžadují však další výzkum svých účinků.
Klinické výsledky se liší, některé studie uvádějí významné snížení hloubky sondáže chobotu a úspěšnost léčby pouze za použití mechanických metod. Titanové kartáče účinně zabraňují změnám povrchu a vykazují pozitivní výsledky u úzkých, hlubokých defektů. Srovnávací studie odhalují vyšší míru úspěšnosti a větší snížení PPD u titanových kartáčků než u plastových kyret či AA.
Shrnutí mechanických metod
Kovové kyrety a ultrazvukové scalery jsou nejpoužívanějšími mechanickými débridementovými zařízeními, jež se zaměřují především na odstraňování tvrdých usazenin z povrchu implantátu. Účinnost plastových ultrazvukových scalerů zůstává nejasná a panují obavy ohledně možných klinických důsledků zbytků plastu na povrchu implantátu, jak se ukázalo ve studiích in vitro. Naproti tomu titanové kartáčky nabízejí výhody zlepšeného přístupu k úzkým infraoseálním defektům a drobným povrchovým změnám a v rekonstrukční chirurgii byly hlášeny dobré výsledky léčby s použitím titanových kartáčků. Efekt různých mechanických metod je vidět na obr. 3.
Obr. 3 Snímky povrchu implantátu z rastrovací elektronové mikroskopie po různých metodách dekontaminace:
a) kovový scaler (povšimněte si povrchových změn)
b) polyetheretherketonový scaler (povšimněte si zbytků plastu)
c) vzduchová abraze (povšimněte si minimálních povrchových úprav)
d) titanový kartáček (povšimněte si snížené drsnosti povrchu)
Vzduchová abraze
Od 80. let 20. století se k mechanickému čištění zubů používají přístroje pro vzduchovou abrazi na bázi prášku, které byly do stomatologie zavedeny v roce 1945. Původně byly navrženy pro supragingivální čištění pomocí hydrogenuhličitanu sodného, subgingiválně se dříve nepoužívaly, aby se zabránilo poškození tkáně a emfyzému. AA funguje nanášením abrazivního prášku proudem stlačené vody k odstranění biofilmu plaku.
Moderní nízkoabrazivní prášky jako glycin, fosforečnan sodnovápenatý, uhličitan vápenatý, hydroxid hlinitý a erythritol, používané s vhodnými subgingiválními tryskami, účinně čistí subgingivální povrchy kořenů a dekontaminují implantáty. Důkazy podporují biokompatibilitu a účinnost AA, ale pro optimální výsledky by měly být kombinovány s jinými metodami. Rozhodující pro efektivní využití AA při léčbě periimplantitidy jsou faktory jako povrchová struktura, typ prášku, tlak vzduchu a doba aplikace.
Implantoplastika
Implantoplastika je doplňkové mechanické opatření k detoxikaci kolonizovaného povrchu implantátu úpravou jeho makro - a mikrogeometrie. Tato technika omezuje reformaci plaku a upravuje retenční struktury, jako jsou závity implantátů.
Před implantoplastikou je nutná důkladná dekontaminace exponovaných povrchů. Časný zánět na rozhraní implantát/abutment, zejména u dvoudílných implantátů (na úrovni kosti), může vést ke ztrátě kosti, kvůli čemuž jsou implantáty náchylnější k bakteriální kolonizaci. Středně drsné povrchy více podporují rozvoj periimplantitidy, takže vyhlazení těchto povrchů může pomoci zabránit recidivě onemocnění tím, že se vytvoří leštěný transepitelový pilíř spojující kost a protetickou část, čímž se sníží marginální kostní úbytek. Neadekvátní profil okraje protetické práce v oblasti gingivy může jedince predisponovat k periimplantitidě, zejména u implantátů na úrovni kosti. Přeměna implantátu na úrovni kosti na implantát na úrovni tkáně může zlepšit čistitelnost.
Periimplantátové léze často vykazují charakteristiku dvou - nebo třístěnných defektů, takže kompletní rekonstrukce je náročná. Apikální přemístění slizničního laloku a vyhlazení povrchu implantátu usnadňuje samostatně prováděnou ústní hygienu a pomáhá udržovat prostředí bez plaku. Drsné povrchy negativně ovlivňují růst fibroblastů a zvyšují sekreci růstových faktorů a zánětlivých mediátorů.
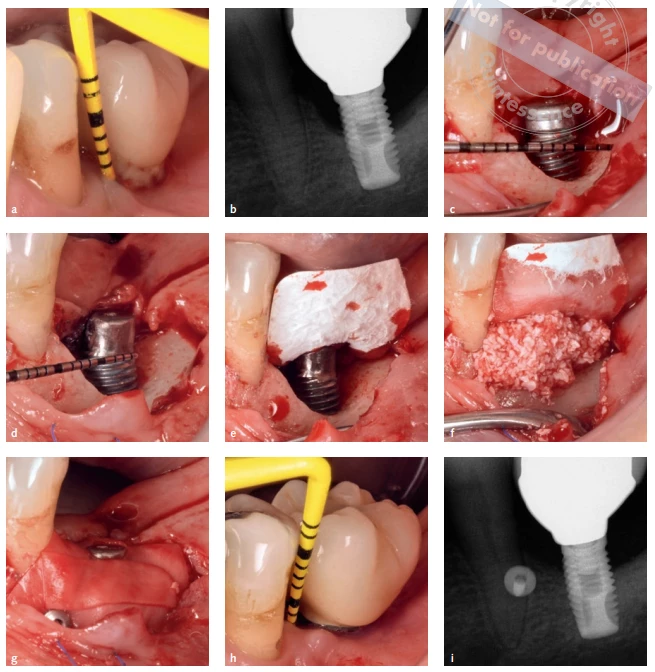
Klinická data naznačují, že implantoplastika je bezpečná a účinná pro zvládnutí periimplantitidy jako doplněk k resekční a rekonstrukční terapii, ačkoliv její vliv na hojení kostí vyžaduje další studium.
Obr. 4 Implantoplastika jako doplněk k resekční operaci vedoucí k uzdravení měkké tkáně. Klinickým následkem implantoplastiky je slizniční recesus s inherentními estetickými problémy. V tomto případě bylo účinně vyřešeno onemocnění a dosaženo stabilní kostní hladiny po 36měsíčním sledování.
Chemické metody
Chemické metody pro dekontaminaci povrchu implantátu zahrnují použití různých činidel k narušení biofilmu a zbytkových nečistot, čímž se zvýší účinnost mechanických opatření. Mezi hlavní chemické látky v této indikaci patří sterilní fyziologický roztok (SS), peroxid vodíku (H2O2), kyselina citronová (CA), kyselina ethylendiamintetraoctová (EDTA), kyselina fosforečná (PA) a chlorhexidin (CHX).
Sterilní fyziologický roztok
Využití SS je nejkonzervativnější metodou, empiricky byla používána při léčbě parodontu. Jejím cílem je zabít bakterie a odstranit biofilm a bakteriální endotoxiny bez cytotoxických účinků na lidské buňky. Samotný SS však může zanechat mnoho kokoidních bakterií a obecně se používá spíše v kombinaci s jinými látkami pro zvýšení účinnosti.
Kyselina citronová
CA má antimikrobiální vlastnosti a zlepšuje smáčivost povrchu implantátu, podporuje adhezi krevních sraženin a potenciálně reoseointegraci. Působí tak, že proniká mikrobiálními membránami při nízkém pH, což způsobuje intracelulární okyselení a narušení funkce buněk. I když má dobré detoxikační vlastnosti, měla by být používána společně s dalšími dekontaminačními metodami.
Peroxid vodíku
H2O2 je širokospektrální antimikrobiální látka produkující reaktivní formy kyslíku (ROS), jež zabíjejí bakterie poškozením nukleových kyselin, lipidů a proteinů. Je snadno dostupný a nákladově efektivní, takže je praktickým doplňkem mechanické terapie. Důkazy potvrzují jeho bezpečnost a baktericidní účinnost.
Kyselina ethylendiamintetraoctová
EDTA je chelatační činidlo, jež sekvestruje kovové ionty z bakterií a dentinu, oslabuje bakteriální buněčné membrány a zvyšuje účinnost dalších antimikrobiálních činidel, jako je CHX. I když nemá téměř žádnou přímou antimikrobiální aktivitu, její biologická kompatibilita a schopnost posilovat účinek dalších látek ji činí užitečnou v této indikaci.
Kyselina fosforečná
PA má antiseptické vlastnosti a používá se k odstranění vrstvy smear layer ve stomatologii. Její nízké pH má baktericidní účinky na podkladu zvýšení intracelulární koncentrace vodíkových iontů, což vede k lýze bakteriálních buněk. Navzdory svému potenciálu není použití PA pro dekontaminaci implantátů dostatečně podloženo důkazy.
Chlorhexidin
CHX je širokospektrální antiseptikum účinné proti gramnegativním a grampozitivním bakteriím, plísním a některým virům. Snižuje zánět a kontroluje plak tím, že narušuje bakteriální buněčné membrány. U CHX však byly prokázány cytotoxické účinky na osteoblasty a zároveň nebyly potvrzeny žádné klinické přínosy z hlediska dekontaminace implantátů či reoseointegrace.
Shrnutí chemických metod
Chemická činidla hrají důležitou roli v doplňkové léčbě periimplantitidy tím, že narušují biofilm a pomáhají s débridementem. I když každý prostředek má své silné stránky a omezení, jejich kombinované použití spolu s mechanickými metodami obvykle přináší velmi dobré výsledky. SS se často kombinuje s jinými chemikáliemi pro zvýšení účinnosti, CA nabízí dobré antimikrobiální vlastnosti a H2O2 je bezpečný a účinný. EDTA může zvýšit účinek jiných látek, zatímco PA a CHX mají potenciál, ale nejsou příliš podporovány současnými důkazy o vlivu na dekontaminaci implantátů.
Farmakologické prostředky pro dekontaminaci povrchu implantátu
Lokální antibiotika a antiseptika jsou účinnými prostředky pro dekontaminaci povrchu implantátů. Mezi běžně používaná antibiotika patří metronidazol, minocyklin, doxycyklin a tetracyklin, které všechny prokázaly úspěch v léčbě parodontitidy. Pro dosažení maximální účinnosti musejí antibiotika/antiseptika udržovat správnou koncentraci v průběhu určitého času – jejich působení může být nepřetržité, trvalé nebo formou řízeného uvolňování. Zvláště slibné jsou formulace s řízeným uvolňováním trvajícím 7–15 dnů. Příklady zahrnují doxycyklinový gel, metronidazolový gel, minocyklinové mikrokuličky či masti, tetracyklinová vlákna, CHX glukonátový čip, gel a lak.
Mechanismus účinku tetracyklinů
Tetracykliny jsou rodinou antibiotik, jež inhibují syntézu proteinů soutěží s aminoacyl-tRNA o vazbu na ribosomovou podjednotku 30S, čímž brání translaci. Tato interakce blokuje vazbu antikodonu aminoacyl-tRNA na kodon místa A mRNA.
První tetracyklin, chlortetracyklin neboli aureomycin, byl objeven v roce 1948 a později upraven na výrobu tetracyklinu. Tetracykliny 2. generace, jako jsou doxycyklin a minocyklin, mají chemické modifikace, které zvyšují jejich antimikrobiální účinnost a snižují toxicitu. Minocyklin je výrazně účinnější − in vitro inhibuje translaci 2–7× efektivněji než tetracyklin díky své 20× vyšší afinitě k ribosomu.
Využití farmakoterapie
Ačkoliv lokálně podávaná antibiotika vykazují příznivé krátkodobé výsledky, jejich omezená schopnost dekontaminovat biofilm naznačuje, že by měla být používána jen jako doplněk k mechanickým a chemickým metodám pro optimální účinnost při dekontaminaci povrchu implantátu.
Laserem asistované metody
Dekontaminace povrchu zubních implantátů je náročná vzhledem k jejich složité topografii, kvůli níž jsou tradiční mechanické nástroje často neúčinné. Slibnou alternativu nabízejí lasery se svými baktericidními a biostimulačními vlastnostmi. Navzdory rozsáhlým studiím jsou však komplexní důkazy zatím omezené, což vyžaduje pečlivé prozkoumání bezpečnosti, účinnosti a klinických výsledků laserového ošetření.
Erbiové lasery
Ve stomatologii jsou široce využívány lasery Er:YAG a Er,Cr:YSGG, pracující ve středním infračerveném spektru (2940 a 2790 nm). Vynikají absorpcí vodou a hydroxyapatitem, což jim umožňuje efektivně ošetřit měkké i tvrdé tkáně pomocí termomechanické ablace.
Studie naznačují, že při správném nastavení výkonu a dostatečném vodním oplachu mohou tyto lasery dekontaminovat povrchy implantátů, aniž by způsobily významné poškození. Některé výzkumy však uvádějí potenciální poškození anodicky oxidovaných povrchů. Navzdory svému potenciálu erbiové lasery neprokázaly lepší klinické výsledky ve srovnání s tradičními metodami, ačkoliv lasery Er,Cr:YSGG se jeví jako slibné pro další výzkum.
Diodové lasery
Diodové lasery, pracující mezi 810 a 980 nm, se zaměřují na měkké tkáně a používají se vedle metod mechanické dekontaminace. Zabíjejí bakterie prostřednictvím fototermických účinků. Nastavení vysokého výkonu obecně nepoškozuje povrchy implantátů, i když existuje riziko zvýšení teploty kosti, které může způsobit nevratné poškození tkáně. Přestože jsou diodové lasery relativně bezpečné, neprokázalo se, že by byly klinicky výhodnější než jiné dekontaminační strategie.
Ostatní lasery
K dekontaminaci implantátů se také používají CO2 a Nd lasery, emitující při 9600–10 600 nm, respektive 1064 nm. Dosavadní údaje však nenaznačují žádnou klinickou převahu těchto laserů nad jinými metodami.
Shrnutí metod s použitím laseru
Souhrnně lze říci, že i když lasery představují slibné možnosti dekontaminace povrchu implantátů, žádný z nich v klinických výsledcích definitivně nepřekonal konvenční techniky. K potvrzení potenciálních výhod konkrétních typů a nastavení laserů je zapotřebí dalšího výzkumu.
Fotodynamická terapie
Fotodynamická terapie (PDT) se v medicíně používá k inaktivaci buněk, molekul a mikroorganismů. Zahrnuje 3 klíčové složky: viditelné světlo, netoxický fotosenzibilizátor a kyslík. Jakmile je fotosenzibilizátor aktivován světlem o specifické vlnové délce, produkuje reaktivní formy kyslíku, jako je singletový kyslík, který poškozuje bakteriální cytoplazmatickou membránu a účinně zabíjí bakterie, viry, prvoky a houby v blízkosti fotosenzibilizátoru.
PDT je výhodná v těžko dostupných anatomických oblastech pro své cílené působení a minimální dopad na vzdálené buňky. Fotosenzibilizátory mohou aktivovat různé světelné zdroje včetně laserů (dioda, argon, helium-neon) a LED. Běžnými fotosenzibilizátory jsou toluidinová modř a methylenová modř.
Zatímco PDT nabízí krátkodobé klinické výhody, její účinnost je vyšší v nechirurgických aplikacích. V chirurgických kontextech často – díky lepšímu přístupu k povrchům implantátů – postačuje samotný mechanický débridement. Proto PDT přidává větší hodnotu, když se používá nechirurgicky spíše než u otevřených operací s odklopeným lalokem.
Elektrolytická metoda
Elektrolytická metoda (EM) se používá při chirurgické dekontaminaci v rámci léčby periimplantitidy. Jedná se o aplikaci záporného napětí a maximálního proudu 600 mA na implantát pomocí zařízení, které pumpuje roztok mravenčanu sodného přes rozprašovací hlavici. Tento roztok funguje jako elektrolyt produkující vodíkové kationty, jež pronikají biofilmem na povrchu implantátu a narušují jej. Tvoří se vodíkové bubliny, které napomáhají odstraňování biofilmu. I když EM vykazuje slibný efekt proti biofilmu, není účinná proti zubnímu kameni a měla by být používána spolu s jinými mechanickými metodami.
Diskuse a závěr
Mechanické postupy samy o sobě nestačí k účinné dekontaminaci povrchu implantátu, proto se doporučuje použití doplňkových opatření.
Titanové kartáčky jsou účinné při odstraňování usazenin zubního kamene, zatímco AA zařízení jsou efektivní při odstraňování měkkých usazenin u drobných povrchových poškození. Implantoplastika prokazuje klinickou účinnost v resekční a kombinované terapii, avšak implantáty s úzkým a vnitřním spojením nemusejí být pro tento zákrok vhodnými kandidáty vzhledem k následnému zvýšenému riziku zlomeniny implantátu.
Bylo prokázáno, že doplňková chemická činidla, zejména H2O2 a CA, optimalizují dekontaminaci snížením koncentrací bakterií, ničením jejich organických složek a eliminací endotoxinů. Doplňkové farmakologické prostředky, zejména tetracyklinové, mohou dále přispívat k povrchové dekontaminaci snížením bakteriální zátěže.
Lasery jsou účinné při dekontaminaci povrchu, zejména Er:YAG a Er,Cr:YSGG, s omezeným škodlivým účinkem na topografii povrchu implantátu. A konečně použití EM se ukázalo jako účinné při narušení biofilmu a reoseointegraci, ale nezávislých údajů prokazujících jeho klinickou účinnost je zatím málo.
(norg)
Zdroj: Monje A., Amerio E., Cha J. K. et al. Strategies for implant surface decontamination in peri-implantitis therapy. Int J Oral Implantol (Berl) 2022; 15 (3): 213–248.
Líbil se Vám článek? Rádi byste se k němu vyjádřili? Napište nám − Vaše názory a postřehy nás zajímají. Zveřejňovat je nebudeme, ale rádi Vám na ně odpovíme.
Štítky
Pediatrie Praktické lékařství pro děti a dorost Praktické lékařství pro dospělé Stomatologie Dentální hygienista Dentální hygienistka Student stomatologie
Přihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



