-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
Léčba hypertenze u metabolického syndromu – update 2019
Treatment of arterial hypertension in metabolic syndrome
High-normal blood pressure/arterial hypertension is one of the diagnostic criteria of metabolic syndrome. Metabolic syndrome is connected with an increased cardiometabolic risk. The cornerstone of treatment is lifestyle intervention. Pharmacotherapy is iniciated with ACE inhibitors/angiotensin receptor blockers and calcium chanel blockers or diuretic according to current guidelines.
Keywords:
arterial hypertension – metabolic syndrome – pharmacotherapy – lifestyle intervention – target values
Autoři: Barbora Nussbaumerová
Působiště autorů: 2. interní klinika Fakultní nemocnice Plzeň ; Centrum preventivní kardiologie, Univerzita Karlova, Lékařská fakulta v Plzni
Vyšlo v časopise: Vnitř Lék 2020; 66(1): 10-14
Kategorie: Hlavní téma
Souhrn
Vysoký normální tlak/arteriální hypertenze je jedním z rizikových faktorů a diagnostických kritérií metabolického syndromu. Metabolický syndrom přináší zvýšené kardiometabolické riziko. Základem intervence zůstávají režimová opatření. Farmakoterapie je zahajována v souladu s aktuálními odbornými doporučeními, ve většině případů fixními kombinacemi antihypertenziv ze skupin inhibitorů ACE/sartanů a blokátorů kalciových kanálů nebo diuretik.
Klíčová slova:
metabolický syndrom – arteriální hypertenze – změny životního stylu – farmakoterapie – cílové hodnoty
Úvod
Metabolický syndrom (MS) je soubor kardiometabolických rizikových faktorů. Ke stanovení přítomnosti MS jsou nutné minimálně tři z pěti následujících faktorů: některá ze složek aterogenní dyslipidemie (zvýšené triglyceridy nebo snížený HDL‑cholesterol), porucha glukózové homeostázy, nadváha nebo obezita abdominálního typu a zvýšený krevní tlak (Tab. 1) (1). Za kritérium metabolického syndromu je považován již tzv. vysoký normální krevní tlak v hodnotě systolického krevního tlaku ≥130 mm Hg a/nebo diastolického krevního tlaku ≥ 85 mm Hg, neboť je nezávislým prediktorem poruchy metabolismu lipidů a rozvoje diabetes mellitus 2. typu v horizontu přibližně 10 let. Ve vyspělých zemích, včetně České republiky, je prevalence MS velmi vysoká (u 1/3 mužů a ¼ žen) v souvislosti s nevhodným životním stylem (2). V souvislosti s arteriální hypertenzí je třeba zmínit, že v české populaci jsou nejčastějšími rizikovými faktory u osob s MS právě vysoký normální krevní tlak a hypertenze spolu s obezitou (3). Na pacienty s MS se v současné době pohlíží jako na osoby s vysokým kardiometabolickým rizikem. Tyto osoby mají 2–3× vyšší kardiovaskulární (KV) riziko (riziko pro aterosklerotická vaskulární onemocnění, které je zde vyšší u žen než u mužů) a 5× vyšší riziko rozvoje diabetes mellitus 2. typu.
Tab. 1. Současná definice metabolického syndromu: přítomnost tří a více z následujících pěti faktorů dle Harmonizing definition of Metabolic Syndrome (2009) 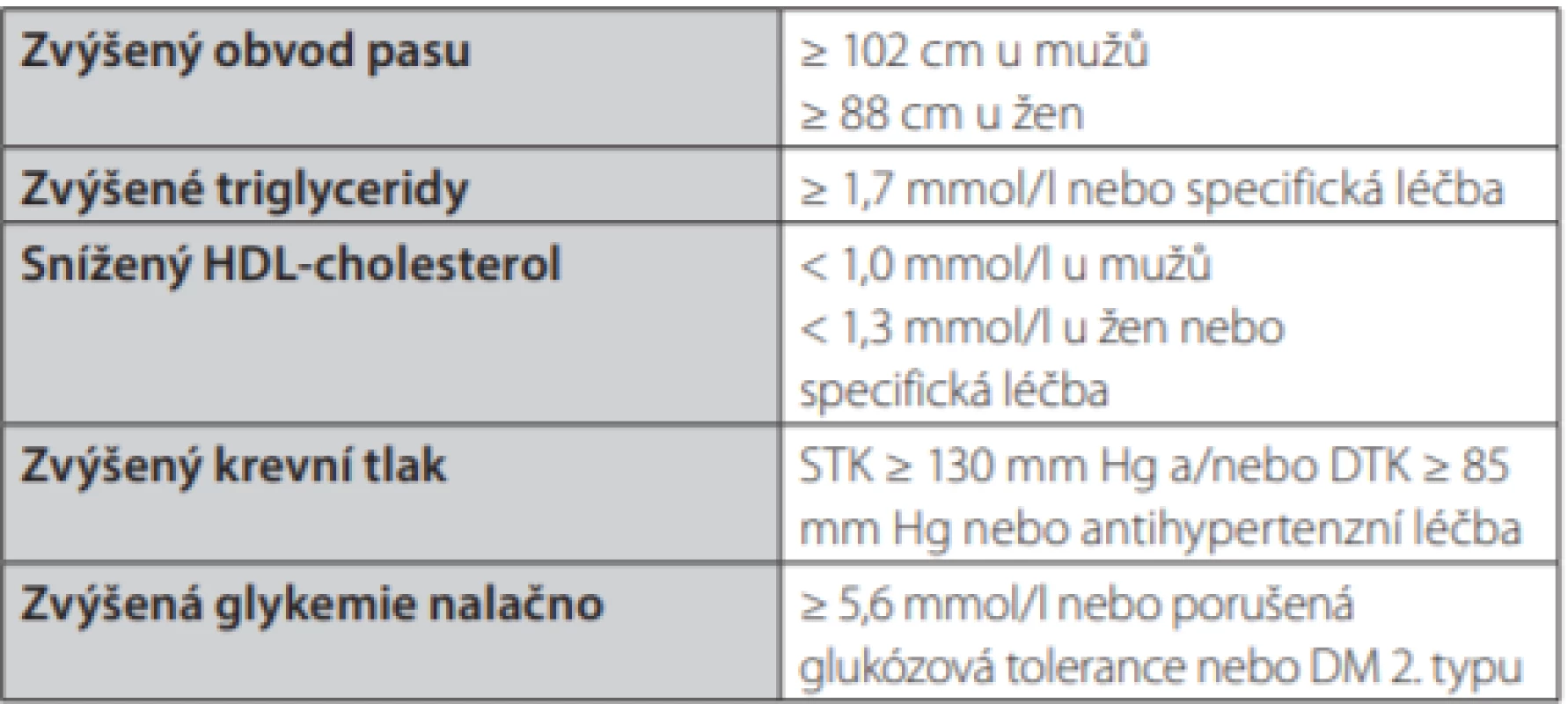
STK – systolický krevní tlak, DTK – diastolický krevní tlak, DM – diabetes mellitus (1) Esenciální arteriální hypertenze tvoří většinu diagnostikovaných a léčených hypertenzí. Arteriální hypertenze je současně nejčastějším KV onemocněním a jedním ze základních rizikových faktorů aterosklerózy a jejích komplikací. Nelze opomenout, že arteriální hypertenze je významným rizikovým faktorem i pro hemorhagické cévní mozkové příhody a srdeční i renální selhání. Esenciální arteriální hypertenze má multifaktoriální etiologii. Na jejím rozvoji se podílí kromě genetické predispozice i řada faktorů zevního prostředí. Je známo mnoho kandidátních genů, jejichž polymorfismy se mohou podílet na kvalitě různých mechanismů řídících krevní tlak – zejména genů pro řízení renin‑angiotenzinového systému, sympatického nervového systému, metabolismu sodíku atd. Co je důležité v kontextu propojení patofyziologických mechanismů mezi arteriální hypertenzí a poruchami glycidového hospodářství, i v rámci v tomto článku diskutované léčby arteriální hypertenze u MS, je prokázané propojení genů určujících senzitivitu tkání k vlastnímu inzulinu s geny regulujícími krevní tlak (4). Hypertenze proto není v současné době vnímána jako pouhé zvý ‑ šení systolického (≥ 140 mm Hg) anebo diastolického (≥ 90 mm Hg) krevního tlaku, ale její častý výskyt s metabolickými rizikovými faktory (hypercholesterolemií, poruchami glukózové homeostázy, inzulinovou rezistencí aj.) vede některé odborníky k označení arteriální hypertenze jako metabolické choroby (5).
Co říkají o léčbě hypertoniků s metabolickým syndromem nejnovější odborná doporučení?
Nejnovější odborná doporučení pro diagnostiku a léčbu arteriální hypertenze z r. 2018 vzniklá ve spolupráci Evropské kardiologické společnosti a Evropské společnosti pro hypertenzi (ESC/ESH) se léčbě hypertenze u MS konkrétněji nevěnují (6). Jako specifická situace jsou uvedeni pouze pacienti s diabetem jako jedním z možných rizikových faktorů obsažených v definici MS. Léčba arteriální hypertenze má být započata v závislosti na vstupních hodnotách krevního tlaku s přihlédnutím k výši KV rizika (které je mimo jiné zvýšené právě u osob s MS).
Nefarmakologická léčba
Nefarmakologická opatření jsou základem ovlivnění všech rizikových faktorů MS. Změna životního stylu může být někdy dostačující k oddálení nebo předcházení potřeby farmakoterapie zejm. u osob s vysokým normálním tlakem a hypertenzí 1. stupně (viz Tab. 2). Též může zvýšit antihypertenzní účinek již zavedené farmakoterapie. Z druhé strany je třeba poznamenat, že čekání na účinek změn životního stylu nesmí oddálit zavedení farmakoterapie u osob s poškozením cílových orgánů nebo vysokým KV rizikem. Je známo, že perzistence k opatřením zdravého životního stylu je v dlouhodobém horizontu slabá (7). K prokázaným nefarmakologickým opatřením vedoucím ke snižován hodnot krevního tlaku patří restrikce příjmu sodíku, omezení spotřeby alkoholu, vysoký příjem ovoce a zeleniny, snížení hmotnosti a její udržení v ideálním rozmezí a pravidelná fyzická aktivita. Právě snížení příjmu soli pod 5g denně (odpovídající 2g sodíku, tzn. 1 čajová lžička kuchyňské soli) je spojeno se statisticky významný snížením hodnot krevního tlaku, kdy tento účinek je akcentován mj. u jedinců MS (8). Příjem sodíku je v našich zemích asi 2× vyšší. Naopak draslík obsažený v ovoci a zelenině vede ke snižování hodnot krevního tlaku. Velmi zajímavé je doporučení ke snižování tělesné hmotnosti nejen k cílovému body mass indexu (BMI), ale i k cílové hodnotě obvodu pasu. Při redukci hmotnosti totiž dochází u pacientů zejména s MS nejprve ke zmenšení viscerální tukové tkáně, takže stačí pokles hmotnosti o 5–10 % a viscerální tuková tkáň se zmenší o 20–30 %! Dojde ke zlepšení inzulinové senzitivity a následně ke zlepšení dalších rizikových faktorů.
Tab. 2. Definice a klasifikace arteriální hypertenze podle měření v ordinaci (6) 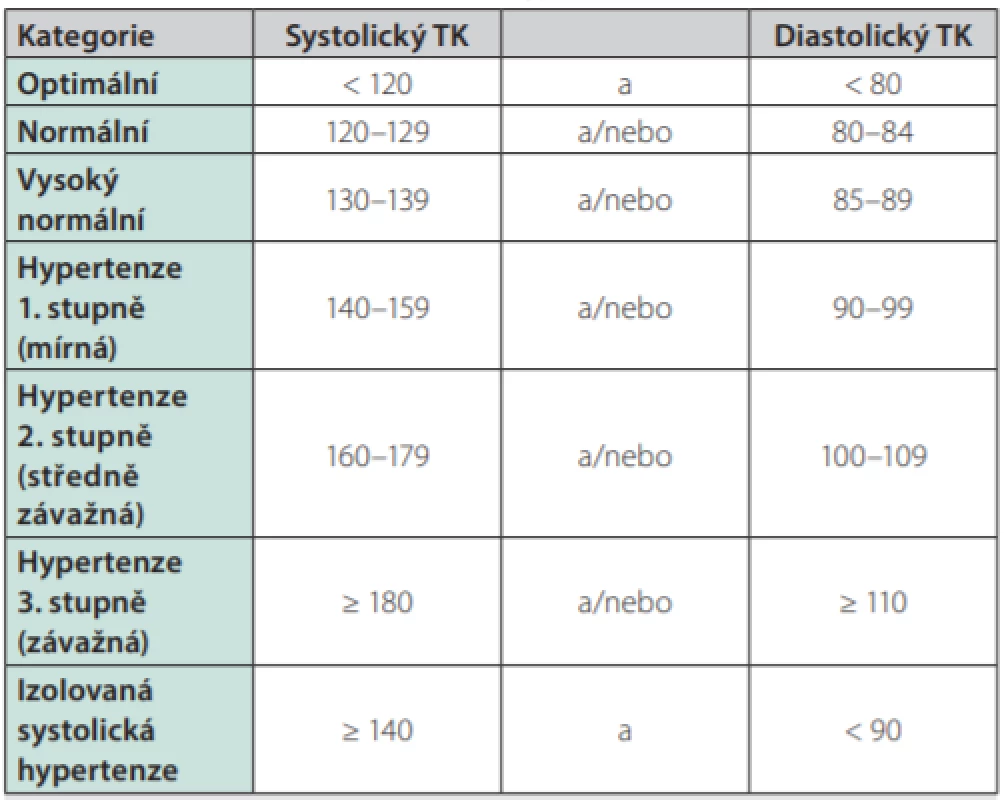
TK – krevní tlak v mm Hg Dále je prokázáno, že kouření tabáku má okamžitý i prodloužený účinek na zvýšení hodnot krevního tlaku cestou aktivace sympatického nervového systému, a proto je zanechání kouření dalším důležitým milníkem v nefarmakologické léčbě arteriální hypertenze. Z dalších zlozvyků je velmi pozoruhodný vývoj stran doporučené, resp. spíše povolené maximální dávky alkoholu, která se od předcházejících doporučení liší svým dalším snižováním. Souhrnná tabulka 3 ukazuje změny životního stylu vhodné ke snížení hodnot krevního tlaku.
Tab. 3. Nefarmakologická opatření v léčbě hypertenze, upraveno dle 6 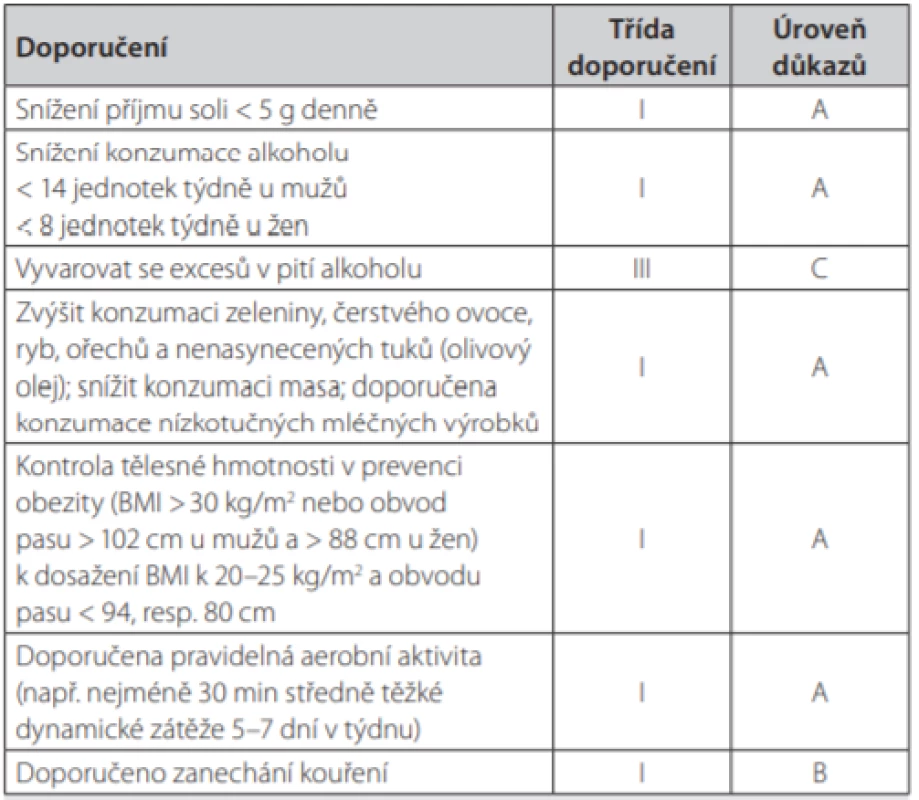
BMI – body mass index. Jednotka alkoholu odpovídá 125 ml vína nebo 250 ml piva Zahajování farmakoterapie hypertenze u metabolického syndromu
Nejnovější odborná doporučení pro léčbu arteriální hypertenze ESC/ESH z r. 2018, jak bylo již výše zmíněno, nevěnují pozornost léčbě hypertenze u samotného MS. Léčba je u nekomplikovaných hypertoniků zahajována primárně dle hodnoty krevního tlaku a pak se dále rozhodujeme dle celkového KV rizika (dle Tab. 2).
Otázka farmakologické léčby v případě vysokého normálního tlaku (definice a klasifikace arteriální hypertenze viz Tab. 2), který je jedním z diagnostických kritérií MS, je řešena pouze u pacientů s velmi vysokým KV rizikem, kteří již mají KV onemocnění, a to zejména ischemickou chorobou srdeční (třída doporučení IIb, úroveň důkazů A) (6). U pacientů s MS platí stejně jako u ostatních osob s vysokým normálním tlakem v primární prevenci KV onemocnění doporučení změn životního stylu (třída doporučení I, úroveň důkazů A). Toto doporučení je v rozporu s předchozím z českých doporučení, kde např. u diabetiků je považování za „rozumné“ zahajovat farmakoterapii i u osob s vysokým normálním tlakem.
U hypertenze 1. stupně (mírná hypertenze) se doporučuje okamžité zahájení farmakoterapie u osob s vysokým KV rizikem (což většinou pacienti s MS splňují); nebo velmi vysokým KV rizikem v přítomnosti KV onemocnění, postižení ledvin a přítomnosti orgánových změn hypertenze (např. hypertrofie levé komory srdeční, nález na očním pozadí, albuminurie aj.). Pokud jsou hypertonici v nízkém nebo středním KV riziku (zřejmě bychom našli mladší hypertoniky 1. stupně s MS a např. méně vyjádřenou tíží ostatních KV rizikových faktorů), lze vyčkat 3–6 měsíců po implementaci režimových opatření a teprve při neúspěchu zavést farmakoterapii. Středně těžká nebo těžká hypertenze se u osob s nejen MS léčí farmakologicky vždy a nová doporučení kladou důraz na dosažení kontroly hypertenze do 3 měsíců.
Vhodná antihypertenziva k farmakoterapii hypertenze u metabolického syndromu
Naše národní doporučení České společnosti pro hypertenzi z r. 2017 uvádějí, že pro hypertoniky s metabolickým syndromem je třeba vybrat antihypertenziva s metabolicky příznivým efektem, tj. inhibitory ACE nebo sartany, které zlepšují citlivost k inzulinu a snižují riziko vzniku diabetes melllitus 2. typu (9). Pokud nestačí v monoterapii k dosažení cílové hodnoty krevního tlaku, kombinují se s metabolicky neutrálním blokátorem kalciových kanálů nebo metabolicky neutrálním diuretikem (indapamidem).
U pacientů s metabolickým syndromem a hypertenzí nebylo provedeno velké množství studií. Nejvýznamnější z nich je studie STAR (the Study of Trandolapril‑verapamil And insulin Resistance). Nemocní byli randomizováni na léčbu trandolaprilem s verapamilem nebo losartanem s hydrochlorothiazidem. První léčebná kombinace po téměř roční léčbě významně snížila hladinu glykemie ve 2. hodině orálního glukózového testu (oGTT) a druhá kombinace naopak významně zvýšila hladinu této glykemie. Na konci studie STAR bylo dosaženo stejného poklesu krevního tlaku v obou léčebných větvích. Hladiny glykovaného hemoglobinu (HbA1C) a plazmatického inzulinu byly významně vyšší ve větvi léčené losartanem a thiazidovým diuretikem ve srovnání se skupinou léčenou trandolaprilem a verapamilem. Dalším velmi důležitým výsledkem studie STAR bylo snížení rizika vzniku diabetes mellitus 2. typu u nemocných léčených trandolaprilem v kombinaci s verapamilem oproti druhé léčebné větvi; léčba trandolaprilem v kombinaci s verapamilem snížila relativní riziko vzniku diabetes mellitus 2. typu u hypertenzních nemocných s metabolickým syndromem a porušenou glukózovou tolerancí ve srovnání s nemocnými léčenými losartanem s hydrochlorothiazidem téměř o 17 % (10). Thiazidová diuretika v závislosti na dávce zhoršují inzulinovou rezistenci a zvyšují riziko vzniku diabetes mellitus 2. typu v průměru o 30 % a je evidentní, že tento negativní účinek nedokázal ve výše zmíněné studii STAR vyrovnat ani přidaný losartan. Proto u pacientů s diabetem nebo v prediabetu volíme dle našich národních doporučení raději diuretika podobná thiazidům, což je chlorthalidon a především indapamid, který je u nás dostupný samostatně nebo i ve fixní kombinaci.
Nová evropská doporučení tento postup preferující indapamid až tak nepodporují. Připouštějí proběhlou debatu o možné superioritě indapamidu a chlorthalidonu nad hydrochlorothiazidem co do jejich kardioprotektivity a pozitivních účinků na metabolismus glycidů, nicméně stavějí všechny tyto tři léky na stejnou úroveň. Jako důvod uvádějí neprovedení klinických studií, kde by byla thiazidová a thiazidům podobná diuretika zkoumána v přímém porování; jako další důvod uvádějí širokou dostupnost fixních kombinací ACE inhibitorů nebo sartanů s thiazidovými diuretiky.
Nová evropská doporučení nezatracují roli metabolicky neutrálních antihypertenziv (ACE inhibitorů, sartanů a blokátorů kalciových kanálů) u MS, naopak je doporučují jako léky první volby u úplně všech nekomplikovaných hypertoniků a diabetes ani MS přitom již nezmiňují. Podporují koncept zahajování farmakoterapie hypertenze nekomplikovaných hypertoniků fixní dvojkombinací (kromě hypertoniků 1. stupně s nízkým KV rizikem, kde lze užít pouze monoterapie ACE inhibitorem nebo sartanem), kde má své jasné místo ACE inhibitor nebo sartan s blokátorem kalciových kanálů nebo diuretikem. Pokud tato dvojkombinace nestačí k dosažení cílových hodnot krevního tlaku, přidává se opět do fixní trojkombinace chybějící diuretikum nebo blokátor kalciového kanálu (tato fixní trojkombinace je mimochodem u nás dostupná pouze s indapamidem jako zástupcem diuretik). Užití fixních kombinací zlepšuje complianci a perzistenci k léčbě, čímž zlepšuje ve výsledku kontrolu arteriální hypertenze (11–14). Teprve jako další antihypertenziva přicházejí do 4 - a vícekombinací spironolakton, betablokátory a centrálně působící antihypertenziva.
Právě centrální antihypertenziva jsou vhodná do kombinační terapie arteriální hypertenze u jedinců s MS, protože snižují inzulinovou rezistenci až o 25 %: alfablokátory nebo relativně nová generace centrálně působících antihypertenziv – inhibitory imidazolinových receptorů (tj. rilmenidin nebo moxonidin). Tato antihypertenziva nejsou dle národních ani evropských doporučeních řazena mezi antihypertenziva první volby a měla by být užita až jako součást vícekombinační léčby.
Cílové hodnoty krevního tlaku
V národních doporučeních z r. 2017 se uvádí nutnost snížení krevního tlaku v ambulanci pod hodnoty 140/90 mm Hg. Na základě výsledků studie SPRINT (Systolic Blood Pressure Intervention Trial) se dodává, že zejména u nemocných s vysokým KV rizikem by se měly cílové hodnoty krevního tlaku pohybovat okolo 130/80 mm Hg. Do této skupiny spadají i pacienti s MS. Ve zmínění studii SPRINT byla porovnávána intenzivní kontrola hypertenze k hodnotám 120 mm Hg oproti standardní léčbě s udržením hodnot krevního tlaku okolo 136 mm Hg, s tím, že pacienti s těsnější kontrolou krevního tlaku měli větší prospěch z léčby (15). Dle aktuálních nejnovějších evropských odborných doporučení by měli být všichni hypertonici mladší 65 let v případě dobré tolerance léčby, nezávisle na přítomnosti nekomplikované hypertenze, diabetu, KV nebo cerebrovaskulárních onemocnění léčeni k cílovému systolickému krevnímu tlaku pod 130 mm Hg (pouze u nefropatů < 140 mm Hg do 130 mm Hg, pokud je tolerováno). U hypertoniků starších 65 let je cílovým rozmezím systolického krevního tlaku 130–139 mm Hg, opět při dobré toleranci léčby. Z výsledků studie SPRINT ale plyne, že u žádné skupiny hypertoniků by neměl být systolický krevní tlak snižován pod hodnoty 120 mm Hg, protože v těchto hodnotách již není prokázán prospěch z léčby a je vyšší výskyt nežádoucích účinků. S hodnotami diastolického krevního tlaku je vše jednoduché, měly by být v rozmezí 70–79 mm Hg u všech hypertoniků. V evropských doporučeních není cílová hodnota krevního tlaku u MS diskutována, ale je zřejmé, že je stejná jako u ostatních hypertoniků.
Závěr
Je třeba zdůraznit, že modifikace životního stylu, zanechání kouření, pravidelná pohybová aktivita a racionální strava jsou nejlevnější a nejúčinnější prostředky, jak léčit nemocné s MS a jak snížit jejich vysoké kardiometabolické riziko, tj. riziko vzniku předčasné manifestace aterosklerózy a rozvoje diabetes mellitus 2. typu. Při farmakoterapii vybíráme preferenčně fixní kombinace inhibirorů ACE nebo sartanů s blokátory kalciových kanálů nebo diuretiky; v českých podmínkách spíše s indapamidem.
KORESPONDENČNÍ ADRESA AUTORA:
MUDr. Barbora Nussbaumerová, Ph.D.,
2. interní klinika Fakultní nemocnice Plzeň,
E. Beneše 13,
305 99 Plzeň
Cit. zkr: Vnitř Lék 2020; 66(1): 10–14
Článek přijat redakcí: 6. 11. 2019
Článek přijat k publikaci: 7. 1. 2020
Zdroje
1. Alberti KG, Eckel RH, Grundy SM et al. Harmonizing the Metabolic Syndrome: a Joint Interim Statement of the International Diabetes Federation Task Force on Epidemiology and Prevention; National Heart, Lung, and Blood Institute; American Heart Association; World Heart Federation; International Atherosclerosis Society; and International Association for the Study of Obesity. Circulation 2009; 120 : 1640–1645.
2. Cífková R, Bruthans J, Adámková V, et al. Prevalence základních kardiovaskulárních rizikových faktorů v české populaci v letech 2006–2009. Studie Czech postMONICA. Cor Vasa 2011; 53 : 220–229.
3. Rosolová H. Metabolický syndrom a jeho význam v primární prevenci nemocí s častým výskytem v populaci. Cor Vasa 2011; 53 : 249–252.
4. Hamet P, Merlo E, Šeda O et al. Quantitative Founder‑Effect Analysis of French Canadian Families Identifies Specific Loci Contributing to Metabolic Phenotypes of Hypertension. Am J Hum Genet 2005; 76 : 815–832.
5. Reaven GM, Lithell L, Landsberg L. Hypertension and associated metabolic abnormalities – the role of insulin resistance and the sympathoadrenal system. N Engl J Med 1996; 334 : 374–381.
6. The Task Force for the management of arterial hypertension of the European Socie ‑ ty of Cardiology (ESC) and the European Society of Hypertension (ESH). 2018 ESC/ESH Guidelines for the management of arterial hypertension. European Heart Journal (2018) 39, 3021–3104 doi:10.1093/eurheartj/ehy339.
7. Stevens VJ, Obarzanek E, Cook NR et al. Trials for the Hypertension Prevention Research G. Long term weight loss and changes in blood pressure: results of the Trials of Hypertension Prevention, phase II. Ann Intern Med 2001; 134 : 1–11.
8. Elliott P, Stamler J, Nichols R et al. Intersalt revisited: further analyses of 24 hour sodium excretion and blood pressure within and across populations. Intersalt Cooperative Rese ‑ arch Group. BMJ 1996; 312 : 1249–1253.
9. Widimský J, Filipovský J, Ceral J et al. Doporučení pro diagnostiku a léčbu arteriální hypertenze ČSH 2017. Hypertenze, kardiovaskulární prevence 2018; 7 (Supplementum): 1-20.
10. Bakris G, Molitch M, Hewkin A et al.: Differences in glucose tolerance between fixed‑dose antihypertensive drug combinations in people with metabolic syndrome. Diabetes Care 2006; 29 : 2592–2597.
11. Egan BM, Bandyopadhyay D, Shaftman SR et al. Initial monotherapy and combination therapy and hypertension control the first year. Hypertension 2012; 59 : 1124–1131.
12. Corrao G, Parodi A, Zambon A, et al. Reduced discontinuation of antihypertensive treatment by two‑drug combination as first step. Evidence from daily life practice. J Hypertens 2010; 28 : 1584–1590.
13. Conn VS, Ruppar TM, Chase JA et al. Interventions to improve medication adherence in hypertensive patients: systematic review and meta‑analysis. Curr Hypertens Rep 2015;17 : 94.
14. Mancia G, Rea F, Cuspidi C et al. Blood pressure control in hypertension. Pros and cons of available treatment strategies. J Hypertens 2017; 35 : 225–233.
15. The SPRINT Research Group. A Randomized Trial of Intensive versus Standard Blood‑Pressure Control. N Engl J Med 2015; 373 : 2103-2116 DOI: 10.1056/NEJMoa1511939
Štítky
Diabetologie Endokrinologie Interní lékařství
Článek Ve spojení a jednotě je sílaČlánek Autoimunitní hepatitida
Článek vyšel v časopiseVnitřní lékařství
Nejčtenější tento týden
2020 Číslo 1- Není statin jako statin aneb praktický přehled rozdílů jednotlivých molekul
- Moje zkušenosti s Magnosolvem podávaným pacientům jako profylaxe migrény a u pacientů s diagnostikovanou spazmofilní tetanií i při normomagnezémii - MUDr. Dana Pecharová, neurolog
- Magnosolv a jeho využití v neurologii
- S prof. Vladimírem Paličkou o racionální suplementaci kalcia a vitaminu D v každodenní praxi
-
Všechny články tohoto čísla
- Léčba hypertenze u metabolického syndromu – update 2019
- Aterogenní dyslipidemie typické pro metabolický syndrom
- Diabetes mellitus 2. typu v praxi – balancování mezi rezistencí a sekrecí
- Hepatotoxicita indukovaná bodybuilding suplementami
- Ve spojení a jednotě je síla
- Chronický stres, psychická nepohoda a deprese zvyšují četnost infekčních, autoimunitních, ale i maligních nemocí
- Autoimunitní hepatitida
- Sarkopenická obezita – aktuální přehled problematiky
- Dvacet let cesty nefrologa do hlubin toxicity fosforu
- Infarkt myokardu u pacienta s metabolickým syndromem a prokázaným syndromem obstrukční spánkové apnoe
- K čemu lze využít výsledek vyšetření koncentrace celkového cholesterolu?
- Monitorovanie a individualizácia liečby inhibítormi P2Y12 ADP receptorov
- Několik poznámek ze čtení posledních doporučených postupů pro léčbu DLP verze 2019
- Prevalence a rizikové faktory T buňkami zprostředkované rejekce u pacientů po transplantaci jater od zemřelého dárce – retrospektivní studie v desetiletém období
- Úskalí v diagnostice srdeční amyloidózy a možnosti terapie
- Bolesti a deformace dolní čelisti – projev fibrózní dysplazie čelisti
- Hlavní téma: Metabolický syndrom
- Založení profesního spolku SAI – sdružení ambulantních internistů, z. s.
- Odešel velký člověk a lékař prof. MUDr. Vítězslav Kolek, DrSc., FCCP
- Vnitřní lékařství
- Archiv čísel
- Aktuální číslo
- Pouze online
- Informace o časopisu
Nejčtenější v tomto čísle- Sarkopenická obezita – aktuální přehled problematiky
- Chronický stres, psychická nepohoda a deprese zvyšují četnost infekčních, autoimunitních, ale i maligních nemocí
- Odešel velký člověk a lékař prof. MUDr. Vítězslav Kolek, DrSc., FCCP
- Autoimunitní hepatitida
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



