-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
Primární hyperaldosteronizmus: častá forma sekundární hypertenze s vyšším kardiovaskulárním rizikem
Primary hyperaldosteronism: common cause of secondary hypertension with higher cardiovascular risk
Primary hyperaldosteronism (PH) is common cause of secondary hypertension with autonomous aldosterone overproduction by adrenal cortex with high plasma aldosterone, suppressed renin and high blood pressure. Patients with PH have compared to essential hypertension (EH) more frequent sublinical organ damage and higher cardiovascular risk (CV). Higher carotid IMT, arterial stiffness and microalbuminuria was found in PH. Early specific therapy of PH may lead to the regression of target organ damage and decrease of CV risk. Early diagnostic and therapeutic measures are very important due to high prevalence of PH.
Key words:
primary hyperaldosteronism – hypertension – cardiovascular risk
Autoři: J. Widimský jr.
Působiště autorů: Centrum pro hypertenzi III. interní kliniky 1. lékařské fakulty UK a VFN v Praze, přednosta prof. MU Dr. Štěpán Svačina, DrSc., MBA
Vyšlo v časopise: Vnitř Lék 2013; 59(6): 501-504
Kategorie: 80. narozeniny prof. MUDr. Karla Horkého, DrSc., FACP (Hon.)
Souhrn
Primární hyperaldosteronizmus (PH) je nejčastější příčina nejen endokrinní, ale i sekundární hypertenze vyvolaná autonomní nadprodukcí mineralokortikoidů (aldosteronu) kůrou nadledvin s vysokými hladinami aldosteronu, potlačeným reninem a arteriální hypertenzí. Nemocní s PH mají ve srovnání s esenciální hypertenzí vyšší riziko subklinického orgánového poškození (např. zvýšení IMT karotid, zvýšení tuhosti velkých tepen, zvýšený výskyt mikroalbuminurie) a zvýšené riziko kardiovaskulárních komplikací, což může být způsobeno těžkou hypertenzí, mnohdy rezistentní na léčbu. Kromě vysokého tlaku se zde může negativně uplatňovat komplexní negativní působení nadbytku aldosteronu/ aktivace mineralokortikoidních receptorů v nejrůznějších tkáních. Časná specifická terapie PH může vést k částečně regresi známek subklinického orgánového poškození a ke snížení KV rizika. Díky vysoké prevalenci PH v populaci hypertoniků je tak nezbytná časná diagnostika tohoto onemocnění s přesným odlišením jednotlivých forem a brzkým zahájením specifické terapie (konzervativní vs chirurgická).
Klíčová slova:
primární hyperaldosteronizmus – hypertenze – kardiovaskulární rizikoÚvod
Primární hyperaldosteronizmus (PH) je nejčastější příčina nejen endokrinní, ale i sekundární hypertenze vyvolaná autonomní nadprodukcí mineralokortikoidů (aldosteronu) kůrou nadledvin s vysokými hladinami aldosteronu, potlačeným reninem a arteriální hypertenzí [1 – 3]. Výskyt v neselektované populaci hypertoniků je 5 – 10 % [4,5].
Každoročně je v našem centru nově diagnostikováno 70 – 80 nových případů PH (obr. 1).
Obr. 1. Nově diagnostikované případy primárního hyperaldosteronizmu – Centrum pro hypertenzi III. interní kliniky 1. LF UK a VFN v Praze. 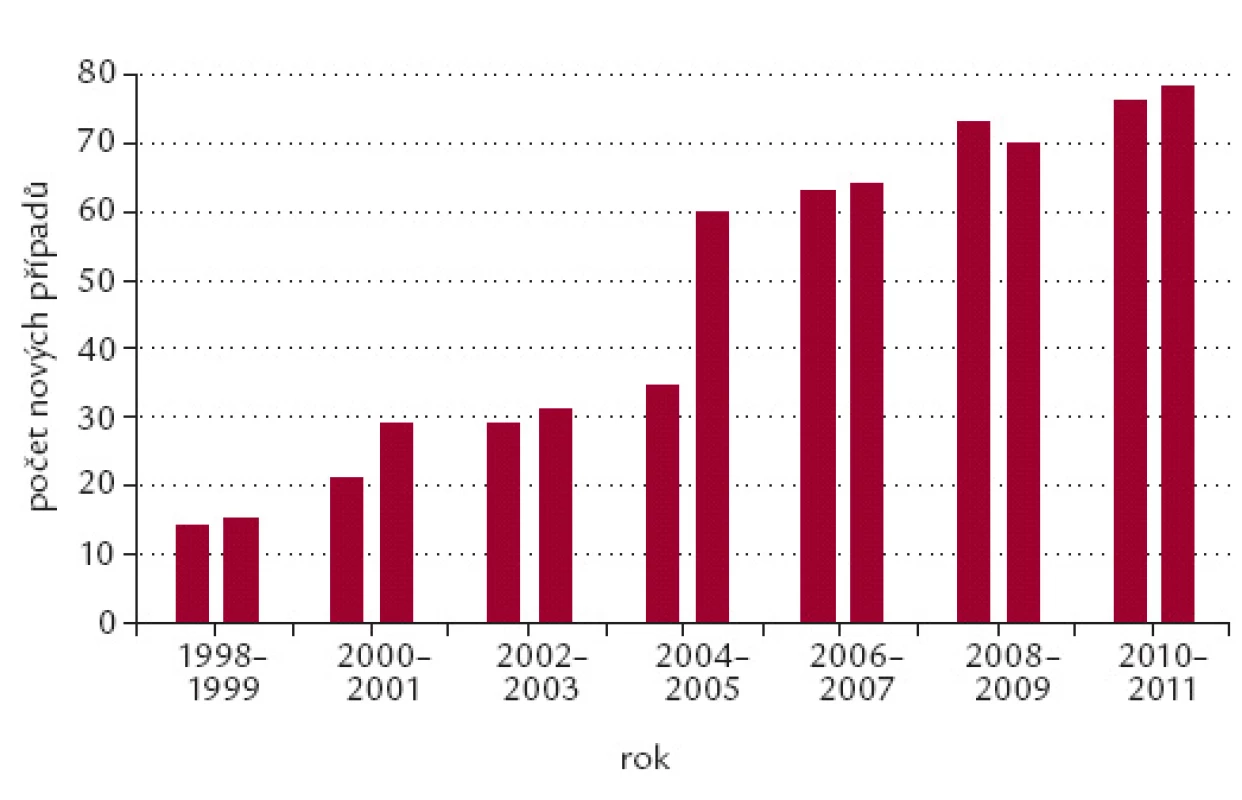
Klasifikaci primárního hyperaldosteronizmu ukazuje tab. 1.
Tab. 1. Klasifikace primárního hyperaldosteronizmu. 
Etiologie, patogeneze
Příčina vzniku onemocnění není známá, u bilaterální adrenální hyperplazie se předpokládá zvýšená citlivost zona glomeruloza na hypotetický faktor stimulující aldosteron [3].
U vzácnější familiární formy – dexametazon supresibilního hyperaldosteronizmu (DSH) – dochází ke splynutí regulační části genu pro 11β ‑ hydroxylázu s kódující částí genu pro aldosteron ‑ syntázu. Výsledný chimérický gen produkuje velké množství aldosteronu, který je však pod kontrolou ACTH. Tato forma hyperaldosteronizmu je dobře ovlivnitelná malými dávkami glukokortikoidů, suprimujícími ACTH.
Klinický obraz
Klinický obraz ilustruje tab. 2.
Tab. 2. Klinické známky primárního hyperaldosteronizmu. 
U asi 1/ 2 nemocných je klinický obraz primárního hyperaldostero-nizmu kromě hypertenze velmi chudý, takže se PH u těchto osob může maskovat za esenciální hypertenzi.
Chvostkův a Trousseaův příznak může být vyjádřen v případě těžké hypokalemie a metabolické alkalózy. Výskyt periferních otoků je vzácný.
Primární aldosteronizmus a subklinické orgánové poškození
Komplexní působení aldosteronu může vést ke zvýšenému riziku subklinického orgánového poškození a i k vyššímu kardiovaskulárnímu riziku. Mezi potenciální mechanizmy vzniku komplikací patří zvýšení krevního tlaku, přítomnost hypokalemie nebo retence sodíku. Stimulace mineralokortikoidních receptorů vede k aktivaci zánětu, stimulaci fibrózy, zvýšenému oxidačnímu stresu a endoteliální dysfunkci. Komplexní růst podporující fibroproliferativní působení aldosteronu vede u PH ve srovnání s esenciální hypertenzí srovnatelného krevního tlaku k významnějším fibrotickým změnám mikrocirkulace s vyšším obsahem celkového kolagenu a kolagenu typu IIIv cévní stěně [6]. Ultrasonografickým vyšetřením karotických tepen jsme v naší práci prokázali zvýšení intimomediální tloušťky společné karotické tepny u nemocných s PH ve srovnání s esenciální hypertenzí [7]. Jak ukázala naše další práce, pacienti s PH mají rovněž oproti esenciální hypertenzi zvýšenou rychlost pulzové vlny jako ukazatel aortální rigidity – obr. 2 [8].
Obr. 2. Rychlost pulzové vlny jako ukazatel aortální rigidity u primárního aldostenonizmu a esenciální hypertenze [8]. ![Rychlost pulzové vlny jako ukazatel aortální rigidity u primárního aldostenonizmu a esenciální hypertenze [8].](https://www.prolekare.cz/media/cache/resolve/media_object_image_small/media/image/b08592716e3e61b65e20c71bfba66d2f.jpg)
Zvýšená tuhost velkých tepen u PH může být způsobena zvýšenou aldosteronem zprostředkovanou lokální aktivací/ produkci kolagenu. V tab. 3 je sumarizovaná hlavní klinická evidence cévního poškození u PH. Podrobný přehled cévního poškození u PH je uveden na jiném místě [9].
Tab. 3. Klinická evidence cévního poškození u PH. 
Známky subklinického orgánového poškození u PH nejsou omezeny jen na cévní stěnu, ale jsou přítomné i v dalších orgánech/ tkáních. Nemocní s PH mají nepřiměřeně zvýšenou hmotnost levé komory srdeční ve srovnání s esenciální hypertenzí [9]. Autoři této italské studie pozorovali i pozitivní korelaci mezi indexem hmotnosti levé komory (LVMi) a poměrem aldosteronu k plazmatické reninové aktivitě či pozitivní korelaci mezi LVMI a koncentracemi aldosteronu [10].Hypertrofie levé komory srdeční diagnostikovaná pomocí EKG či echokardiografie je rovněž u PA ve srovnání s esenciální hypertenzí častější, jak prokázala rozsáhlá retrospektivní analýza [11].Přítomnost PA vedla v této studii i k vyššímu riziku fibrilace síní, infarktu myokardu a cévní mozkové příhody [11].
Rozsáhlá multicentrická italská studie PAPY [12] prokázala častější renální poškození hodnocené pomocí detekce mikroalbuminurie u PA oproti esenciální hypertenzi [13].
Zdá se, že výskyt orgánových komplikací stoupá u osob s primárním aldosteronizmem (PA) se zvyšujícími se hladinami plazmatického aldosteronu, jak prokázala nedávná německá studie [14].Nemocní s nejvyššími koncentracemi plazmatického aldosteronu měli kromě vyššího rizika KV příhod a arytmií i vyšší riziko výskytu syndromu spánkové apnoe a renálních komplikací [13]. Přítomnost hypokalemie zvyšovala riziko některých kardiovaskulárních komplikací PA (obr. 3).
Obr. 3. Kardiovaskulární komplikace ve vztahu k hladinám aldosteronu v plazmě (modifikováno podle Born-Frontsberg et al [14]). ![Kardiovaskulární komplikace ve vztahu k hladinám aldosteronu v plazmě (modifikováno podle Born-Frontsberg et al [14]).](https://www.prolekare.cz/media/cache/resolve/media_object_image_small/media/image/e185e5715054eacfaac89f6af1a95e8a.jpg)
S ohledem na retrospektivní charakter některých studií může být interpretace výsledků problematická [11,14]. K podobným závěrům o zvýšeném KV riziku u PH dospěla však nedávno i prospektivní italská studie, ve které nemocní s PH měli oproti esenciální hypertenzi významně vyšší riziko infarktů myokardu nebo reverzibilní ischemie myokardu (definované jako přítomnost anginy pectoris či němé ischemie). Podobně zvýšené riziko bylo autory nalezeno u PH i ve vztahu k cévním mozkovým příhodám a arytmiím [15].
V nedávné německé studii analyzující registr pacientů s PH autoři zkoumali celkovou i kardiovaskulární mortalitu 300 nemocných s PH ve srovnání s 600 normotenzními osobami a 600 pacienty s esenciální hypertenzí [16].Zatímco celková mortalita se nelišila, byly kardiovaskulární příhody častější u osob s PH [16].
PH a metabolický syndrom
Zdá se, že zvýšené hladiny aldosteronu jsou častější u osob s nadváhou/ obezitou. Koncentrace aldosteronu jsou zvýšené u obézních osob či nemocných s metabolickým syndromem [17], což může přispívat k vyššímu kardiovaskulárnímu riziku osob s PH. Klinická evidence svědčí pro zvýšenou angiotenzinem II zprostředkovanou stimulaci sekrece aldosteronu tukovou tkání obézních osob [18,19]. Prevalence metabolického syndromu je podle některých studií častější u PH než u esenciální hypertenze [20]. V naší nedávné práci jsme prokázali častější výskyt metabolického syndromu u idiopatického hyperaldosteronizmu oproti pacientům s unilaterálním aldosteron produkujícím nádorem [21]. Jednotlivé formy PH byly v této studii identifikovány na základě separovaných odběrů aldosteronu a kortizolu ze suprarenálních žil.
Závěry
Nemocní s PH mají ve srovnání s esenciální hypertenzí vyšší riziko subklinického orgánového poškození a zvýšené riziko kardiovaskulárních komplikací, což může být způsobeno těžkou hypertenzí, mnohdy rezistentní na léčbu. Kromě vysokého tlaku se zde může negativně uplatňovat komplexní negativní působení nadbytku aldosteronu/ aktivace mineralokortikoidních receptorů v nejrůznějších tkáních. Zdá se, že časná specifická terapie PH může vést k částečně regresi některých známek subklinického orgánového poškození a ke snížení KV rizika. Díky vysoké prevalenci PH v populaci hypertoniků je tak nezbytná časná diagnostika tohoto onemocnění s přesným odlišením jednotlivých forem a brzkým zahájením specifické terapie.
prof. MU Dr. Jiří Widimsky jr., CSc.
www.vfn.cz
e‑mail: Jiri.Widimsky@lf1.cuni.cz
Doručeno do redakce: 14. 4. 2013
Zdroje
1. Conn JW. Part I. Painting background. Part II. Primary aldosteronism, a new clinical syndrom. J Lab Clin Med 1955; 43 : 317.
2. Litynski M. Nadcisnienie tetnicze wyvolane guzami korowo ‑ nad ‑ nerczowymi. Pol Tyg Lek 1953; 8 : 204 – 208.
3. Funder JW, Carey RM, Fardella C et al. Case detection, diagnosis and treatment of patients with primary aldosteronism: An Endocrine Society Clinical Practice Guideline. J Clin Endocrinol Metabol 2008; 93 : 3266 – 3281.
4. Štrauch B, Zelinka T, Widimský J jr. et al. Prevalence of primary hyperaldosteronism in middle Europe region. J Human Hypertens 2003; 17 : 349 – 352.
5. Widimský J jr. Primární hyperaldosetronismus: epidemie anebo jen častá příčina sekundární hypertenze? Cor Vasa 2008; 50 : 366 – 367.
6. Rizzoni D, Paiardi S, Rodella L et al. Changes in extracellular matrix in subcutaneous small resistance arteries of patients with primary aldosteronism. J Clin Endocrinol Metab 2006; 91 : 2638 – 2642.
7. Holaj R, Zelinka T, Wichterle D et al. Increased intima ‑ media thickness of the common artery in primary aldosteronism in comparison with essential hypertension. J Hypertens 2007; 25 : 1451 – 1457.
8. Štrauch B, Petrák O, Wichterle D et al. Increased Arterial Wall Stiffness in Primary Aldosteronism in Comparison with Essential Hypertension. Am J Hypertens 2006; 19 : 909 – 914.
9. Widimsky J jr., Strauch B, Petrák O et al. Vascular Disturbances in Primary Aldosteronism: Clinical Evidence. Kidney Blood Pressure Res 2012; 35 : 529 – 533.
10. Muiesan ML, Salvetti M, Paini A et al. Inappropriate left ventricular mass in patients with primary aldosteronism. Hypertension 2008; 52 : 529 – 534.
11. Milliez P et al. Evidence for an increased rate of cardiovascular events in patients with primary aldosteronism. J Am Col Cardiol 2005; 45 : 1243 – 1248.
12. Rossi GP, Bernini G, Caliumi C et al. A Prospective Study of the Prevalence of Primary Aldosteronism in 1,125 Hypertensive Patients. J Am Col Cardiol 2006; 48 : 2293 – 2300.
13. Rossi GP, Bernini G, Desideri G et al. PAPY Study Participants Renal damage in primary aldosteronism: results of the PAPY Study. Hypertension 2006; 48 : 232 – 238.
14. Born ‑ Frontsberg E, Reincke M, Rump LC et al. Participants of the German Conn‘s Registry. Cardiovascular and cerebrovascular comorbidities of hypokalemic and normokalemic primary aldosteronism: results of the German Conn‘s Registry. J Clin Endocrinol Metab 2009; 94 : 1125 – 1130.
15. Catena C, Colussi G, Nadalini E et al. Cardiovascular outcomes in patients with primary aldosteronism after treatment. Arch Intern Med 2008; 168 : 80 – 85.
16. Reincke M, Fischer E, Gerum S et al. Observational study mortality in treated primary aldosteronism: the German Conn’s registry. Hypertension 2012; 60 : 618 – 624.
17. Krug AW, Ehrhart ‑ Bornstein M. Aldosterone and Metabolic Syndrome: Is Increased Aldosterone in Metabolic Syndrome Patients an Additional Risk Factor? Hypertension 2008; 51 : 1252 – 1258.
18. Sowers JR, Whaley ‑ Connell A, Epstein M. Narrative review: the emerging clinical implications of the role of aldosterone in the metabolic syndrome and resistant hypertension. Ann Intern Med 2009; 150 : 776 – 783.
19. Fallo F, Veglio F, Bertello C et al. Prevalence and Characteristics of the Metabolic Syndrome in Primary Aldosteronism. J Clin Endocrinol Metab 2006; 91 : 454 – 459.
20. Fallo F, Federspil G, Veglio F et al. The metabolic syndrome in primary aldosteronism. Curr Hypertens Rep 2007; 9 : 106 – 111.
21. Šomlóová Z, Widimský J jr., Rosa J et al. The prevalence of metabolic syndrome and its components in two main types of primary aldosteronism. J Hum Hypertens 2010; 24 : 625 – 630.
Štítky
Diabetologie Endokrinologie Interní lékařství
Článek vyšel v časopiseVnitřní lékařství
Nejčtenější tento týden
2013 Číslo 6- Není statin jako statin aneb praktický přehled rozdílů jednotlivých molekul
- Magnosolv a jeho využití v neurologii
- Moje zkušenosti s Magnosolvem podávaným pacientům jako profylaxe migrény a u pacientů s diagnostikovanou spazmofilní tetanií i při normomagnezémii - MUDr. Dana Pecharová, neurolog
- Biomarker NT-proBNP má v praxi široké využití. Usnadněte si jeho vyšetření POCT analyzátorem Afias 1
-
Všechny články tohoto čísla
- Významné životní jubileum prof. MU Dr. Karla Horkého, DrSc.
- Národní Program Komplexní Interní Péče (NPKIP). Interna jako páteřní obor zdravotního systému ČR
- Počátky České kardiologické společnosti a české kardiologie
- Moderní trendy v inzulinoterapii
- Vplyv tuhosti aorty na centrálnu hemodynamiku a na kardiovaskulárny systém
- Lipidy a veľkosť lipoproteínových častíc u pacientov s novozisteným a doposiaľ neliečeným diabetes mellitus 2. typu
- Metabolický syndróm a prediabetické stavy
- Rezistentná hypertenzia v staršom veku
- Epigenetická cytostatika a jejich role v protinádorové léčbě
- Environmentálny estrogén bisfenol A a jeho účinky na organizmus človeka
- Jak ovlivňuje gravidita onemocnění hypofýzy
- Diferenciálna diagnóza a liečba hyponatriémie
- Adherence a perzistence se zaměřením na léčbu hypertenzních pacientů
- Diuretika v monoterapii a v kombinaci s diuretiky a nediuretiky v léčbě hypertenze
- Hypertenze u pacientů s polycystickými ledvinami – incidence, patogeneze, prognóza, terapie
- Primární hyperaldosteronizmus: častá forma sekundární hypertenze s vyšším kardiovaskulárním rizikem
- Chronická obstrukční plicní nemoc pohledem nových doporučení – souhrn aktuálního fenotypově zaměřeného standardu České pneumologické a ftizeologické společnosti pro internisty
- Účinnost léčby anagrelidem u nemocných s Ph‑ negativními myeloproliferativními chorobami: ovlivnění výskytu trombózy ve výstupech Registru pacientů s diagnózou esenciální trombocytemie a trombocytemie provázející jiné myeloproliferativní onemocnění léčených Thromboreductinem® ke konci roku 2012
- Recept na individualizaci antikoagulační léčby
- Vnitřní lékařství
- Archiv čísel
- Aktuální číslo
- Pouze online
- Informace o časopisu
Nejčtenější v tomto čísle- Diferenciálna diagnóza a liečba hyponatriémie
- Jak ovlivňuje gravidita onemocnění hypofýzy
- Diuretika v monoterapii a v kombinaci s diuretiky a nediuretiky v léčbě hypertenze
- Environmentálny estrogén bisfenol A a jeho účinky na organizmus človeka
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



