-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
Plastika předního zkříženého vazu metodou press-fit femorální fixace:Specifika v rehabilitační léčbě
Plastic Surgery of the Anterior Cruciate Ligament by the Press-fit Method of Femoral Fixation: Specifics in Rehabilitation Treatment
Patients with injury of anterior cruciate ligament represent frequent clients in the orthopedic consulting rooms and subsequently in the physiotherapeutic ones. The requirements for returning to a common load and the pressure to shorten the convalescent phase are documented not only from the side of sportsmen, but even in the common population. In the therapy of a complete lesion, there is not only the conservative therapeutic procedure, and also a precise surgical technique and subsequent progressive rehabilitation. The surgery encompasses three types of ligament reconstruction. A graft of the patellar ligament or insertion ligament of the semitendinosus muscle is used most often, and the rehabilitation therapy is the same in both cases. The plastic surgery using the patellar ligament is relatively rare and employs the press-fit femoral fixation technique. This contribution intends to describe the method and draw attention to differences in rehabilitation therapy.
Keywords:
knee joint, press-fit femoral fixation, plastic LCA operation
Autoři: K. Honová 1; P. Procházka
Působiště autorů: Recens, s. r. o., Brno 1; Ortopedická klinika FN Brno přednosta doc. MUDr. M. Repko, Ph. D. 2
Vyšlo v časopise: Rehabil. fyz. Lék., 22, 2015, No. 4, pp. 190-196.
Kategorie: Původní práce
Souhrn
Pacienti s poraněním předního zkříženého vazu jsou častými klienty v ordinacích ortopedů a následně i fyzioterapeutů. Požadavky na návrat k plné zátěži jsou stále větší a tlak na zkrácení rekonvalescentní fáze zaznamenáváme nejen ze strany sportovců, ale i běžné populace. V léčbě kompletní léze se mimo konzervativního léčebného postupu využívá precizní operační technika a následná progresivní rehabilitace. V operativě jsou indikovány tři typy rekonstrukce vazu. Nejčastěji se používá štěp z patelárního vazu nebo úponové šlachy pološlašitého svalu, rehabilitační léčba je v obou případech stejná. Poměrně vzácněji se setkáváme s plastikou z patelárního vazu, která je provedena technikou press-fit femorální fixací. Následující příspěvek má za cíl přiblížit tuto metodu a poukázat na odlišnosti v rehabilitační léčbě.
Klíčová slova:
kolenní kloub, press-fit femorální fixace, plastika LCAÚVOD
Poranění předního zkříženého vazu je často se vyskytujícím traumatem. Nejčastěji k této lézi dochází při sportovní činnosti, a to zejména při násilné abdukci a zevní rotaci bérce. Incidence ruptury je v tuzemsku uváděna mezi cca 3000 – 4000 za rok (2). Přední zkřížený vaz (dále jen LCA) je hlavním stabilizátorem kolenního kloubu a jeho poškození v mnoha případech způsobuje poruchu aktivní stabilizace a následnou rychlou progresi degenerativních změn. LCA je důležitý také pro proprioceptivní kontrolu kolenního kloubu, v neuroanatomických studiích je uváděno, že 1 – 2 % hmotnosti tohoto vazu je tvořeno proprioceptory (18).
Při lézi LCA tedy dochází ke změnám na dvou úrovních – mechanické a proprioceptivní. Změněná mechanika kolenního kloubu umožňuje zvětšení rozsahu pohybu, které vede ke zvýšenému napětí v ostatních měkkých strukturách kolene. Funkční LCA omezuje přední translaci tibie, zabraňuje hyperextenznímu postavení, funguje jako stabilizátor valgus stresu a omezuje vnitřní rotaci během extenze v rozmezí 0 – 30°. Po poranění vazu dochází ke změně proprioceptivního vnímání, které může vést až ke stavu, který je nazýván „kloubní slepotou“. Za této situace dochází ke ztrátě aferentní signalizace z vazu, která se projevuje opožděnou reakcí svalů, sníženou koordinací a neoptimálním timingem v zapojení svalů v motorickém vzoru (8, 10, 12, 13, 16, 18).
Uvedené patologické změny se vyskytují u tzv. „noncopers“ (viz níže).
TYPY NEUROMUSKULÁRNÍ REGULACE
Dle typu neuromuskulární regulace, kompenzující poškození LCA, rozlišujeme dva typy pacientů. Jedná se o „copers“ a „noncopers“ (PZV dependent, PZV independent) (4). „Copers“ jsou pacienti, kteří mají kolenní kloub plně funkční a výraznější nestabilitu nepociťují. Naproti tomu „noncopers“ popisují nestabilitu natolik výraznou, že při chůzi z obavy z podklesnutí kolene (tzv. „giving way“) používají tzv. strategii ztuhnutí (knee stiffering strategy) (7, 18).
Tato funkční odlišnost je způsobena různou schopností centrálního nervového systému regulovat svalově-kloubní stabilizaci. Výzkum Alkjaera z roku 2002 prokázal, že copers využívají výraznější kontrakce hamstringů během prodlužovací fáze svalové činnosti, a tím dosahují stabilizačního efektu (1).
Noncopers v důsledku nestability kolene pociťují výraznější obavy z pohybu (kineziofobii). Studie Hurtigana a kol. (2013) poukazuje na snížení kineziofobie u noncopers po operaci LCA (7).
LÉČBA
Léčba ruptury může být konzervativní nebo chirurgická. Operativní řešení využívá tří technik. Jsou to BTB (bone-tendon-bone plastika, která využívá štěpu z patelárního vazu), ST/G plastika (tento typ tvoří štěp z úponové šlachy m. semitendinosus, nebo m. gracilis) a tzv. press-fit femorální fixace BTB štěpu (20). Třetina pacientů s rupturou LCA nevykazuje potíže z nestability, třetina pouze při sportu, ale s kvalitní ortézou je sport nadále možný a pouze třetina vyžaduje plastiku LCA (22). Vlastní typ zákroku volí lékař dle věku pacienta, velikosti funkčního postižení a následných funkčních požadavků, dále dle stupně nestability kolene a vlastní motivace pacienta (4). Přidružená poranění, a to ruptura menisku nebo tzv. nešťastná trias (ruptura LCA, mediálního menisku a vnitřního kolaterálního vazu) jsou indikací k operaci téměř ve 100 % případů (3, 22).
Dříve zmiňovaná problematika časného vzniku artrózy u neoperovaných pacientů je v dnešní době již vyvrácena. Dle studií je tomu dokonce právě naopak – návrat ke sportu ve vysokém zatížení vede ke vzniku degenerativních změn rychleji, než kdyby operace provedena nebyla a sportovec by končetinu zatěžoval méně (6).
OPERAČNÍ TECHNIKA
Začínáme diagnostickou artroskopií, která ověří stav předního zkříženého vazu. Při jeho totálním poškození pokračujeme odběrem štěpu ze střední třetiny čéškového vazu. Je odebrána náhrada v šířce 9 - 10 mm s dvěma kostními bloky. Patelární blok má tvar cca 25 mm vysokého lichoběžníku, blok z holenní drsnatiny má obvyklý kvadratický tvar. Femorální kanál vrtáme pomocnou incizí na zevní straně stehna. Po odvrtání 9 - 10 mm širokého femorálního kanálu měníme vrták a jeho proximální 2/3 rozšiřujeme na 11 - 12 mm. Vrtáme tibiální kanál a náhradu LCA protahujeme proximodistálním směrem. Lichoběžníkový kostní blok se zaklíní v kónickém femorálním kanálu bez nutnosti použití fixačních prvků (obr. 1). K fixaci distálního bloku lze použít vstřebatelný implantát nebo silné transoseální stehy.
Obr. 1. Schéma vedení štěpu. Volně podle Widuchowski a spol. 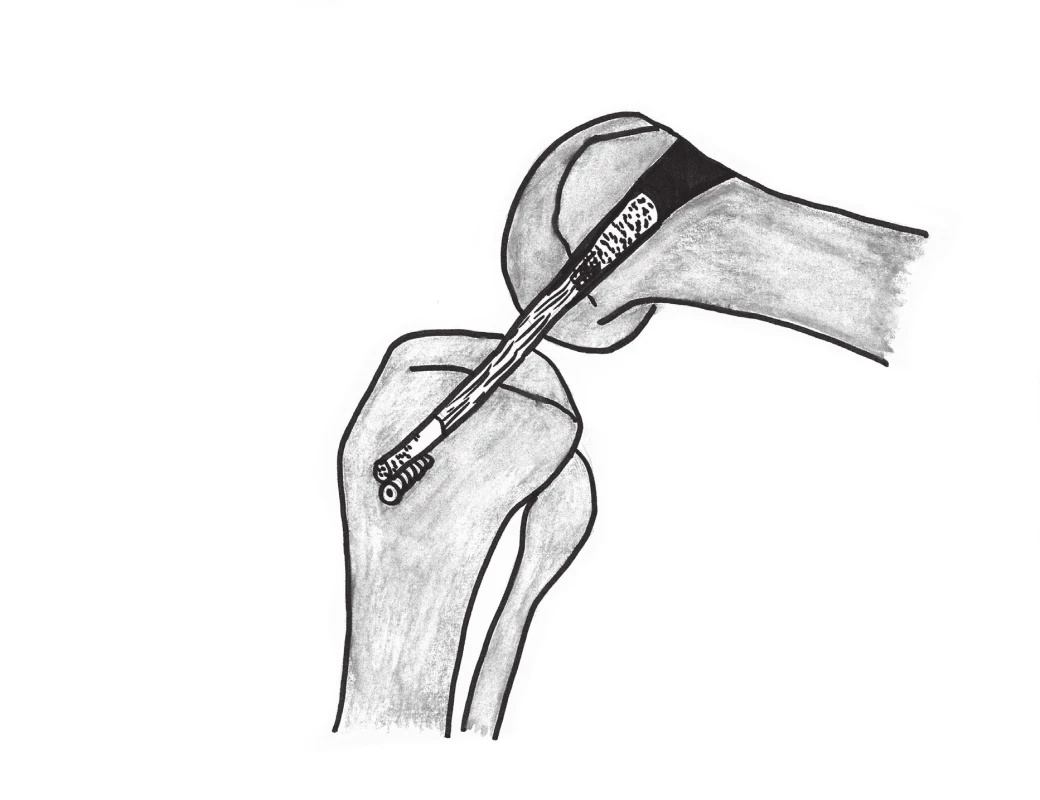
BMC Musculoskeletal Disorders, 2012. REHABILITACE
Rehabilitační postup v rámci rekonvalescence pacientů po plastice LCA prošel v posledních několika letech progresivním vývojem. Zejména u sportovců klademe důraz na maximální možné zatížení, které pacient toleruje bez nežádoucích reakčních změn na kolenním kloubu, kterými jsou zvýšená bolestivost, otok, zarudnutí, lokální zvýšení teploty a snížení pohyblivosti v kloubu. Jsme tak často nuceni balancovat na žádoucí hraně kvalitního zatížení a naopak nežádoucího přetížení. Takový postup vyžaduje precizní spolupráci mezi klientem, lékařem a fyzioterapeutem.
V praxi dochází ke dvěma typům situace. Jedná se již o výše zmiňované „copers“ a „noncopers“. U klientů, kteří měli před úrazem stabilní kolenní kloub a stabilizace kolene je i po úrazu dobrá, se soustředíme na provedení rehabilitační léčby s důrazem na postupné zatěžování kloubu a posílení svalů. U „noncopers“ je rehabilitace nejen o mechanické terapii, ale pracujeme i na nedostačující stabilizační schopnosti svalů. Stále více se totiž ukazuje, že jedním z klíčových faktorů vedoucích k poranění kolene je porušená neuromotorická kontrola dynamické kloubní stabilizace (13, 17).
Dokonalejší operační technika a následná správně vedená rehabilitace vede k neustálému zkracování doby, po kterou je nutné omezení sportovní činnosti. K akceleraci léčby se využívá vibračních plošin. Moezy (15) uvádí 22krát zlepšení předozadní stability kolene při využití vibračního tréninku ve srovnání s běžným cvičením.
Od dříve uváděného roku, po kterém se lze vrátit naplno ke sportu, je tato doba dnes již zkrácena na pouhé čtyři měsíce (3). Nutné je však splnění jistých limitních podmínek, které nemusí být u každého pacienta v daném čase reálné.
Millet (14) uvádí následující podmínky:
- kloub je bez otoku
- síla kvadricepsu cca 80 % ve srovnání se zdravou končetinou
- síla hamstringů ukazující 80 % ve srovnání se zdravou končetinou
- plný rozsah pohybu
- v ideálním případě bez bolesti
- dobrá stabilita kloubu (14)
Nežádoucí je situace, kdy se rehabilitace zaměřuje pouze na kolenní kloub. Komplexní vyšetření celé dolní končetiny, chodidla, stabilizace kotníků a postavení pánve by mělo být standardním postupem.
DOPORUČENÝ REHABILITAČNÍ POSTUP – GUIDELINE
Oproti standardu rehabilitace LCA, kdy se snažíme o časnou plnou extenzi, je při použití press-fit femorální fixace štěpu tento pohyb limitován. Rozsah pohybu je vyloučen v rozsahu 0 – 10°, a to až po dobu šesti týdnů (vždy se řídíme instrukcemi operatéra). Flekční pohyb je limitován hranicí 90°, a to rovněž po dobu šesti týdnů.
Možný rozsah pohybu v terapii po dobu prvních šesti týdnů od operace je v rozmezí 10 – 10 – 90 stupňů.
Rehabilitační cíle jsou identické jako u pacientů se standardní plastikou. Cvičení je zaměřeno na posílení hamstringů, které jsou synergisty LCA, což však platí pouze v případě jejich správného zapojení do stabilizačních vzorců v optimálním timingu. Pro stabilizaci kolenního kloubu je nutná správná funkce m. quadriceps femoris, který stabilizuje především během extenze. Nutné je proto posílení tohoto svalu (11, 12, 16, 18, 19). Výhodou je trénink v kokontrakčním vzorci, který zlepšuje stabilizační funkci svalů. Dělení rehabilitačních fází je uvedeno v tabulce 1.
Tab. 1. Dělení jednotlivých rehabilitačních fází. 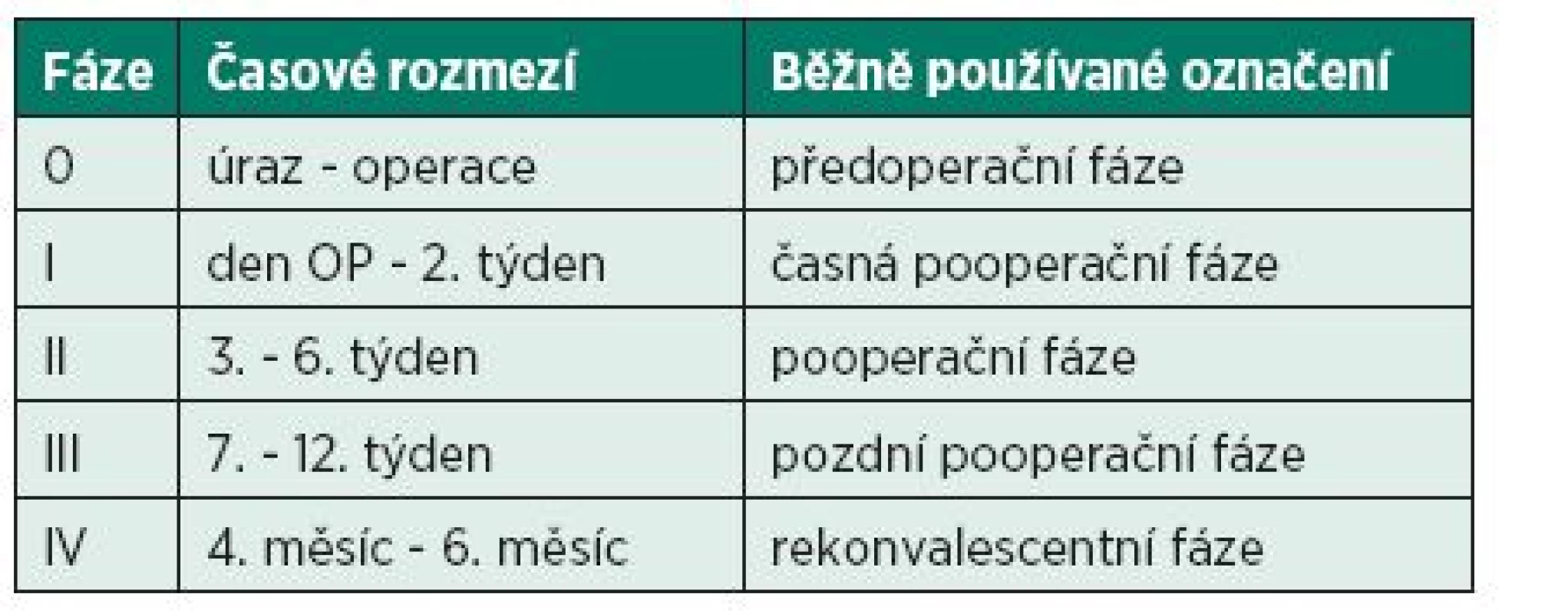
Pro snadnější orientaci budeme fáze označovat v následujícím textu čísly. V terapii neumožňujeme pacientovi přechod do vyšší fáze, pokud není kvalitně a bez zhoršení stavu absolvovaná fáze předchozí. Zhoršením stavu myslíme zvětšení otoku kloubu, bolestivost, zčervenání, vyšší teplotu a snížení hybnosti v kloubu – známky běžně odpovídající zánětu a přetížení.
FÁZE 0 (úraz – den operace)
Hlavním cílem je obnova rozsahu pohybu v kloubu, protažení zkrácených svalových skupin, posílení stehenního svalstva. Využíváme izomerie m. quadriceps femoris (kontrakce 6 s, 2 s relaxace, 20 opakování každou hodinu) a cvičení v uzavřených kinematických řetězcích (jízda na rotopedu, minidřepy).
FÁZE I (do konce druhého týdne po operaci)
Ve fázi I je důležitou součástí terapie kvalitní péče o jizvu s nácvikem autoterapie pacientem.
Ošetření začínáme vstupním kineziologickým rozborem, goniometrií a měřením objemu svalové hmoty stehna. Pokračujeme vhodnými měkkými a mobilizačními technikami (včetně ošetření jizvy, kloubu hlezenního a kloubů nohy), nezapomínáme na mobilizaci hlavičky fibuly.
Hlavním cílem je regulace bolesti a snížení otoku. Vhodné je zvýšené polohování končetiny, cévní gymnastika, míčkovaní, kineziotaping (lymfatická technika). Přínosná je i fyzikální terapie (např. diadynamické proudy, kryoterapie). Po dobu šesti týdnů od operace má pacient nastavenou ortézu na rozsah pohybu 10 – 10 – 90° a v tomto rozmezí také terapii vedeme. Nepostradatelnou zůstává izomerie m. quadriceps femoris (dále jen m. QF), která stlačuje recesus suprapatelaris a působí tak jako pumpa, která vytlačuje výpotek a přispívá k jeho vstřebávání. Při jeho nedostatečné kontrakci zařadíme včas elektrogymnastiku. Nezastupitelným je posilování a také protahování hamstringů. Během terapie dodržujeme rozsah omezení pohybu.
Často opomíjené je kvalitní ošetření jizvy, včetně nácviku autoterapie. Bohužel se často setkáváme s tím, že pacienti se o jizvu neumí starat. Předpokládáme, že nedostatečné ošetřování jizvy v časné fázi po vytažení stehů je významným faktorem vedoucím ke vzniku femoropatelárního syndromu. Často bývá přítomna velká bolestivost v místě distálního úponu patelární šlachy na tibii, která se akcentuje během provádění flexe v kolenním kloubu. Bolest je způsobena nedostatečnou protažitelností a posunlivostí měkkých tkání v dané oblasti.
Na konci 2. týdne zařazujeme cvičení v uzavřených kinematických řetězcích a balanční cvičení (balanční čočka, bosu, posturomed). Tato cvičení vždy provádíme v zátěži, která je povolená operatérem. Cvičení provádíme statickou a dynamickou formou. Statická – udržení polohy, dynamická – nákrok s postupným přenášením váhy do povoleného maxima a zpět. Pacient k místu cvičení přichází o berlích (obr. 2).
Obr. 2. Cvičení stabilizace v částečné zátěži. 
FÁZE II (3. – 6. týden)
Ve fázi II vedeme terapii stále s ohledem na pohybovou limitaci 10 – 10 – 90°. Srovnání s BTB nebo ST/G plastikou – na konci 4. týdne je u těchto operačních postupů žádoucí dosažení pohybu v rozmezí 0 – 0 – 120 stupňů.
V této fázi je hlavním cílem udržení povolené extenze (10°), postupné zvětšování flexe do 90° (pokud se nepodařilo již v předchozí etapě), další posilování svalů a kontrola otoku. Do konce 6. týdne stále omezujeme flexi na 90°. Postupně zvyšujeme zátěž dle indikace operatéra tak, aby nástup plné zátěže nebyl skokový, ale lineární.
FÁZE III (7. – 12. týden)
Fáze III je charakteristická snahou o dosažení plné extenze a zvětšování flexe. V šestém až osmém týdnu zátěž navyšujeme opatrně z důvodu probíhající avaskularizace rekonstruovaného vazu. Hlavním cílem této fáze je dosažení plné extenze, o které se snažíme pasivními i aktivními cviky a strečinkem. Vysoce účinným je pasivní cvik „prone hang“ (obr. 3). Z počátku doporučujeme vyvěšování v tomto cviku indikovat řádově na několik minut – delší zatížení může vést ke vzniku bolesti v podkolení.
Ihned poté, co je povolená plná zátěž, provádíme cvičení i na neoperovanou končetinu. Využíváme tzv. cross-over efektu, kdy izometrická kontrakce m. QF neoperované končetiny způsobuje silnější kontrakci stejného svalu na končetině operované. Bylo zjištěno, že tímto efektem může dojít ke zvýšení svalové síly až o 30 % (16).
Důraz klademe na správný stereotyp chůze bez podpory francouzských holí. Pokud pacient není schopen chůze bez kulhání, ponecháme hole delší dobu. Chůze bez berlí se v této fázi doporučuje pouze na rovném terénu. Hlavní cíle této fáze jsou obnova propriocepce, zlepšení svalové kontroly a návrat k původní síle. Pacient pokračuje ve všech aktivních cvičeních za ztížení vstupních podmínek.
V šestém až osmém týdnu dochází k avaskularizaci rekonstruovaného vazu, proto bychom v tomto období neměli program příliš zintenzivňovat. Vhodný je pomalý běh na rovném terénu. Ve 12. týdnu začíná pomalý kontrolovaný výcvik bočných pohybů. K nácviku stabilizace kolenního kloubu s úspěchem využíváme TRX Suspension Trainer (obr. 4, 5, 6) (5).
Obr. 4. - 6.Varianty cviků s TRX. 
FÁZE IV (4. – 6. měsíc)
Plyometrický a silový trénink.
Dle tolerance zátěže zařazujeme tzv. plyometrický trénink – opakované střídání excentrické a koncentrické svalové činnosti (17). Jedná se například o dřepy s výskokem. Dle zásad progrese tréninku zařazujeme nejprve trénink výskoků na trampolíně, až poté přecházíme na zem. Důležité je myslet na bezpečnost pacienta (kvalitní obuv, zhodnocení případné nestability). Hlavním cílem je zvětšení síly obou končetin a návrat ke sportovním aktivitám. Používání ortézy při sportu je doporučeno po dobu jednoho roku od operace.
DISKUSE
Zranění LCA se vyskytuje jako komplikace úrazů kolena při sportu nebo dopravních nehodách. Velmi často je tato léze spojena s chondrálními traumatickými defekty a méně často i s poraněním zadního zkříženého vazu (9, 21). Diagnostika a léčba je proto poměrně komplikovaná. V léčbě je třeba zohlednit velké množství faktorů a odlišit, u kterého z pacientů je operace nutná a zvolit vhodný typ zákroku. Každá z operačních technik má totiž svá specifika, která by měl operatér dle pacientovy anamnézy zohlednit.
V indikaci operace a v provádění následné léčby je podstatným faktem, zda pacient reaguje jako „coper“ nebo „noncoper“. Tato odlišnost v rámci neuromuskulární stabilizace totiž zásadním způsobem ovlivňuje funkčnost kolenního kloubu za změněných biomechanických podmínek po ruptuře LCA. Copers jsou pacienti, jejichž centrální nervový systém vytváří adaptaci tvorbou kompenzačních mechanismů, které zajišťují dobrou stabilitu. Jedná se o preaktivaci hamstringů a reflexní útlum m. quadriceps femoris. Nutná je správná souhra v aktivaci a timingu zapojení semisvalů a bicepsu femoris.
Noncopers proti tomu tuto adaptaci nemají a tak dochází ke vzniku silné nestability, která se může projevovat až podklesáváním kolene při chůzi (tzv. giwing way). U těchto pacientů je také zaznamenán vyšší výskyt kineziofobie, který se po operaci upravuje.
Z rehabilitačního pohledu je u provedení press-fit femorální fixace BTB štěpu odlišných pouze prvních 6 týdnů od operace, kdy je limitovaný rozsah, ve kterém můžeme s kloubem manipulovat. Toto omezení je v rozsahu 10 – 10 – 90 stupňů. Následující fáze jsou již shodné s guidelines pro rehabilitaci standardní BTB nebo ST/G plastikou. Vždy se řídíme doporučením operatéra a plán přizpůsobujme osobnosti pacienta a jeho sportovnímu zaměření.
ZÁVĚR
Press-fit femorální fixace BTB štěpu se využívá v případě vysokého stavu pately k úpravě získaného štěpu. V rehabilitaci jsou nutná určitá počáteční omezení, která se týkají rozsahu pohybu. Prvních šest týdnů po operaci je pohyb omezen na rozsah 10 – 10 – 90 stupňů. Protože toto omezení je odlišné od standardních rehabilitačních postupů aplikovaných po operaci LCA, bylo by žádoucí viditelné upozornění na poukazu k rehabilitaci, aby se zamezilo případnému selhání terapie.
Adresa ke korespondenci:
Mgr. Kateřina Honová
RECENS, s r.o.
Vackova 8
612 00 Brno
e-mail: honova@centrum.cz
Zdroje
1. ALKJAER, T. et al.: Differences in the movement pattern of a forward lunge in two types of anterior cruciate ligament deficient patients: copers and non-copers. In Clinical biomechanics [online]. 17, 2002, 8, s. 586-593. Dostupné na internetu: http://www.clinbiomech.com/article/S0268-0033(02)00098-0/fulltext.
2. DOBEŠ, M, PÁTKOVÁ, J.: STP artroskopicky asistované plastice LCA. Standard fyzioterapie doporučený UNIFY ČR. 2009. [online] Dostupné na internetu: www.unify-cr.cz.
3. HANDL, M.: Plastika předního zkříženého vazu kolene [online]. Dostupné na internetu: http://www.ortopedie-handl.cz/operace/plastika-predniho-zkrizeneho-vazu-kolene/.
4. HART, R., ŠTIPČÁK, V.: Přední zkřížený vaz kolenního kloubu. Praha, Maxdorf, 2010, s. 224.
5. HONOVÁ, K.: Nácvik stabilizace kolenního kloubu s využitím TRX Suspension Trainer. Rehabilitace a fyzikální lékařství, 20, 2013, č. 3, s. 146-149. ISSN 1211-2658.
6. HUDEČEK, F.: Plastika předního zkříženého vazu – kdy ano a kdy ne. [online]. Dostupné na internetu: http://www.sportbalance.cz/clanky/plastika-predniho-zkrizeneho-vazu-kdy-ano-a-kdy-ne/.
7. HURTIGAN, E. H.: Time line for noncopers to Pass return-to-sports criteria after anterior cruciate ligament reconstruction. In: Journal of Orthopaedic & Sports Physical Therapy, 40, 2010, 3, s. 141-154.
8. KAPRELI, E.: The anterior cruciate ligament deficiency as a model of brain plasticity. In Medical Hypotheses, 67, 2006, s. 645-650.
9. KOMÁREK J., VALIŠ P., REPKO M., CHALOUPKA R., KRBEC M.: Léčba osteochondrálních defektů kolenního kloubu metodou implantace solidního chondrograftu - dlouhodobé výsledky. Acta chirurgiae orthopaedicae at traumatologie Cechoslovaka, 77, 2010, 4, s. 291-295.
10. KOLÁŘ, P. a kol.: Rehabilitace v klinické praxi. Praha, Galén, 2009, s. 713.
11. LAPRADE, F. R.: Postoperative rehabilitation protocol for anterior cruciate ligament reconstrction (patellar tendon graft). [online] Dostupné na internetu:
http://www.sportsdoc.umn.edu/clinical_folder/rehab_protocols/postop%20%20acl%20recon.html.
12. MARTINÍK, J.: Biomechanické aspekty limitních (zátěžových) podmínek LCA z pohledu kinematiky a dynamiky ve 3D. Disertační práce. Praha, 2008.
13. MAYER, M., SMÉKAL, D.: Neuromuskulární kontrola a rehabilitace u lézí předního zkříženého vazu. [online]. Dostupné na:
http://www.ftk.upol.cz/dokumenty/kfa/rehabilitace.doc.
14. MILLET, P. J.: ACL reconstruction rehabilitation protocol. [online]. Dostupné na internetu: http://drmillett.com/downloads/rehab-protocols/acl-rehab-protocol.pdf.
15. MOEZY, A. et al.: Whole body vibration trainig and conventional training on knee propprioception and posturall stability after anterior cruciate ligament reconstruction. British Journal of Sports Medicine, 42, 2008, 5, s. 373-385.
16. MUNCLINGROVÁ, M.: Kinezioterapeutické zásady u dysfunkce ligamentum cruciatum anterius. Diplomová práce. Olomouc, Fakulta tělesné kultury, 2003.
17. SMÉKAL, D. a kol.: Rehabilitace po artroskopických náhradách předního zkříženého vazu. Acta chirurgiae orthopaedicae at traumatologie Čechoslováka, 73, 2006, s. 421-428.
18. ŠINGLIAROVÁ, H.: Lézia predného skrízeného väzu kolena jako model de-aferentačnej traumy. Rehabilitačná Medicína & Fyzioterapia, 2012, s. 63-67. Dostupné na internetu: http://www.rehmed.sk/lezia-predneho-skrizeneho-vazu-kolena-ako-model-de-aferentacnej-traumy-21.html.
19. ŠKABROUD, L.: Poranění kolenního kloubu a následná fyzioterapie po plastice křížových kolenních vazů. Diplomová práce. České Budějovice: Jihočeská univerzita v Českých Budějovicích, 2009.
20. VALIŠ, P., SKLENSKÝ, J., REPKO, M., ROUCHAL, M., NOVÁK, J., OTAŠEVIČ, T.: Nejčastější příčiny selhání autologních náhrad předního zkříženého vazu kolenního kloubu. Acta chirurgiae orthopaedicae at traumatologie Čechoslováka, 81, 2014; 6, s. 371-379.
21. VALIŠ, P., REPKO, M., NÝDRLE, M., CHALOUPKA, R.: Operační řešení avulzního poranění tibiálního úponu zadního zkříženého vazu. Acta chirurgiae orthopaedicae at traumatologie Čechoslováka, 75, 2008, 1, s. 34 - 39.
22. Poranění předního zkříženého vazu [s.a.] [online] Dostupné na internetu: http://www.surgalclinic.cz/index.php?pg=spektrum-vykonu--ortopedie--artroskopie-kolenni-kloub--poraneni-predniho-zkrizeneho-vazu
Štítky
Fyzioterapie Rehabilitační a fyzikální medicína Tělovýchovné lékařství
Článek vyšel v časopiseRehabilitation & Physical Medicine
Nejčtenější tento týden
2015 Číslo 4- Fyzioterapie u pacientů s Parkinsonovou nemocí
- STADA přináší do Česka inovativní lék pro léčbu pokročilé Parkinsonovy nemoci
- Parkinsonova nemoc – stanovení diagnózy neurologem
- Poruchy řeči a polykání u pacientů s Parkinsonovou nemocí
- Naděje budí časná diagnostika Parkinsonovy choroby založená na pachu kůže
-
Všechny články tohoto čísla
- Zemřel profesor MUDr. Jaroslav Benda, DrSc.
- Dysfagie po cévní mozkové příhodě
- Efekt terapeutického pobytu se speleoterapií na variabilitu srdeční frekvence dětských pacientů s asthma bronchiale
- Plastika předního zkříženého vazu metodou press-fit femorální fixace:Specifika v rehabilitační léčbě
- EMG analýza vlivu vodního prostředí na chůzi u starších osob
- Základy rehabilitačních technik u pacientů s dysfagií po resekcích nádorů orofaryngeální oblasti
- Využitie excentrického pohybu v liečbe tendinopatií
- Vplyv tréningu na nestabilných podložkách na parametre rovnováhy po plastike predného skríženého väzu
- Sledovanie pacienta s diagnózou Juvenilná dermatomyozitída
- Rejstříky
- Rehabilitation & Physical Medicine
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Plastika předního zkříženého vazu metodou press-fit femorální fixace:Specifika v rehabilitační léčbě
- Základy rehabilitačních technik u pacientů s dysfagií po resekcích nádorů orofaryngeální oblasti
- Využitie excentrického pohybu v liečbe tendinopatií
- Dysfagie po cévní mozkové příhodě
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání






