-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
Peritonzilárny absces u 15-mesačného dieťaťa
Peritonsillar Abscess in a 15 Month Old Infant
Peritonsillar abscess in children is a rare condition, especially in case of children of preschool age. Management of peritonsillar abscess in children is different than those of adults in the certain aspects. Diagnosis and treatment is largely influenced by the cooperation of the child's and medical history data to overcome diseases. The typical clinical signs and local findings are not always shown. We report a case of a peritonsillar abscess in a 15 month old infant with atypical local findings.
Keywords:
peritonsillar absces, children, therapy
Autoři: V. Kučerová; P. Hanzel; A. Hajtman
Působiště autorů: Klinika ORL a chirurgie hlavy a krku UK JLF a UNM v Martine
Vyšlo v časopise: Otorinolaryngol Foniatr, 64, 2015, No. 3, pp. 177-180.
Kategorie: Kazuistika
Souhrn
Peritonzilárny absces u detí je veľmi zriedkavý. Ešte zriedkavejší je u detí v predškolskom veku a mladších. Manažment peritonzilárneho abscesu v detskej populácii sa v istých aspektoch líši od postupu u dospelých. Jeho diagnostika a liečba je do značnej miery ovplyvnená spoluprácou dieťaťa a anamnestickými údajmi o prekonaných infektoch. Nie vo všetkých prípadoch sa prejavuje typickými klinickými príznakmi a lokálnym nálezom. Včasná diagnóza a liečba peritonzilárneho abscesu u mladších detí sú obzvlášť dôležité, pretože respiračná insuficiencia môže nastať v skorom štádiu z dôvodu relatívne menších a viac zraniteľných dýchacích ciest u detského pacienta. Prezentujeme prípad peritonzilárneho abscesu u 15-mesačného dieťaťa s atypickým lokálnym nálezom.
Kľúčové slová:
peritonzilárny absces, deti, liečbaÚVOD
Napriek antibiotickej liečbe tonzilitíd a faryngitíd je peritonzilárny absces najčastejšou hlbokou infekciou v oblasti hlavy a krku. (6) Abscesové ložisko je definované ako hnisová kolekcia lokalizovaná v riedkom spojive medzi puzdrom mandle (faryngobazilárna membrána), musculus constrictor pharyngis a musculus palatopharyngeus (15). Potencionálne komplikácie neliečeného peritonzilárneho abscesu zahŕňajú slabý perorálný príjem, ktorý vedie k dehydratácii, pneumóniu alebo absces pľúc spôsobené spontánnou ruptúrou abscesu. V prípade hnisovej kolekcie zapríčinenej streptokokom sk. môže dôjsť k vzniku poststreptokových následkov ako napr. glomerulonefritída či reumatická horúčka (tab. 1). Ďalšou možnou komplikáciou je rozšírenie abscesu do iných hlbokých krčných priestorov, s možnosťou šírenia do mediastina alebo k báze lebky. Pri erózii alebo septickej nekróze karotickej pošvy môže v dôsledku krvácania dôjsť až k smrti pacienta. Včasná diagnóza a liečba peritonzilárneho abscesu u mladších detí sú obzvlášť dôležité, pretože respiračná insuficiencia môže nastať v skorom štádiu, z dôvodu relatívne menších a viac zraniteľných dýchacích ciest u detského pacienta (7, 11).
Tab. 1. Najčastejšie identifikované patogénny. 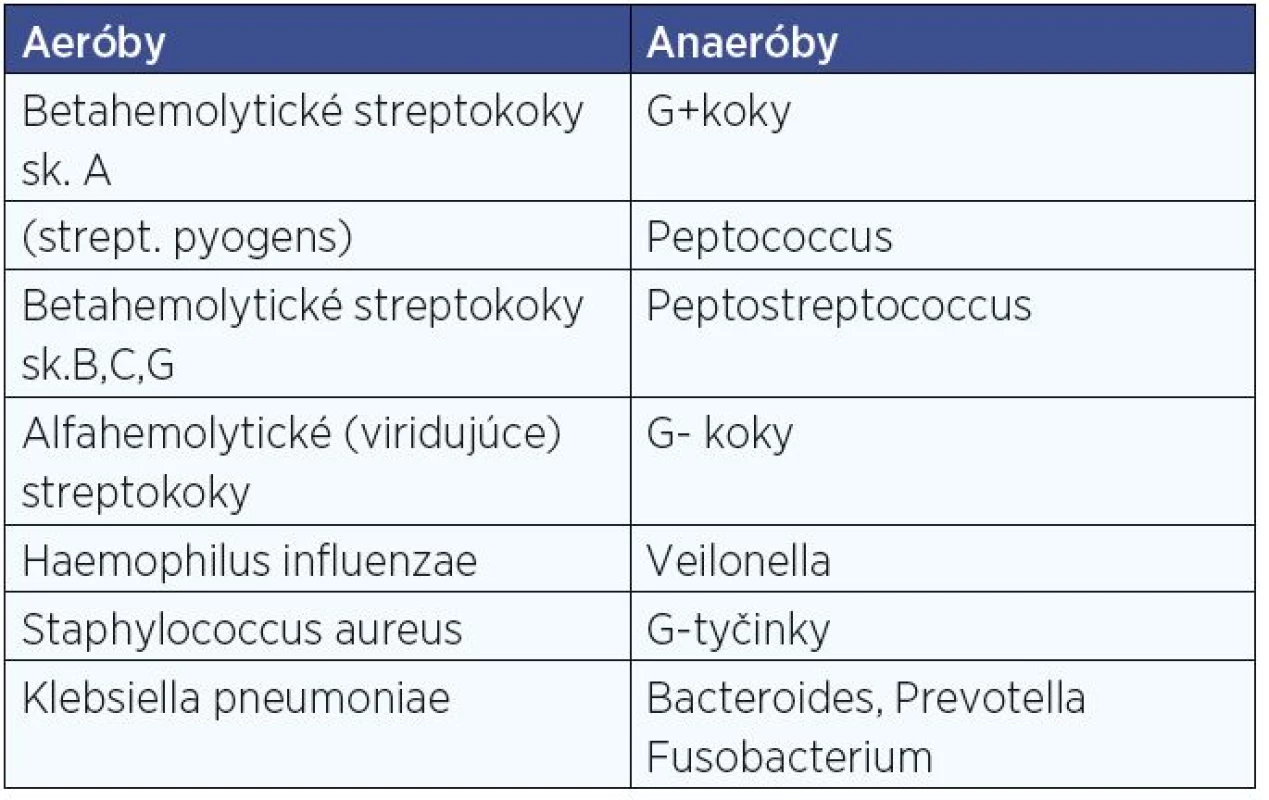
V našej práci prezentujeme prípad 15-mesačného dievčatka s unilaterálnym peritonzilárnym abscesom, ktoré je zároveň najmladším pacientom s touto diagnózou na našom pracovisku.
KAZUISTIKA
Pacientka B. L.
15-mesačné dieťa s 3-dňovou anamnézou febrílii bolo vyšetrené pediatrom a ORL lekárom v mieste bydliska. S diagnostikovanou purulentnou rinitídou spojenou so slabým perorálnym príjmom prijaté na detské oddelenie regionálnej nemocnice. Ordinovaná intravenózna rehydratačná liečba a lokálne do nosa aplikovaný Pamycon. Laboratórne zistený pokles hemoglobínu na 59g/l – substituovaný 1 transfúznou jednotkou erytrocytárneho koncentrátu. Zápalová aktivita: Leu 11,5 (58 % Neu), CRP 37. Pre pretrvávanie nekľudu, subfebrílii a slabého perorálneho príjmu o 2 dni vykonané kontrolné ORL vyšetrenie. Zistené vyklenutie ľavého podnebného oblúka a mäkkého podnebia, vyslovené podozrenie na peritonzilárny absces. Dieťa preložené na Kliniku detí a dorastu UNM v Martine. Následne vyšetrené v ORL ambulancii Kliniky ORL a ChHaK JLF UK a UNM. Počas vyšetrenia dieťa afebrilné, kľudné, trizmus neprítomný. Orofaryngeálnym vyšetrením, ktoré u tohto dieťaťa bolo možné zrealizovať, zistené vyklenutie supratonzília, priľahlej časti mäkkého a tvrdého podnebia vľavo. Tonzila bola vyklenutá mediálne. Hltanová bránka užšia, ale sliznica nad vyklentím bez hyperémie a opuchu a bez presvitajúcej hnisovej kolekcie. Laboratórne potvrdená mierna leukocytóza (12,9), neutrofilo-lymfocytový pomer bol menej ako 1, CRP len ľahko elevované (15,7). Vzhľadom na lokálny nález sme okrem peritonzilárneho abscesu v dif. dg. zvažovali aj možnosť tumoru parafaryngu. U pacientky vykonané CT vyšetrenie parafaryngu a krku, ktorým bolo zistené parafaryngeálne vľavo, mediálne od uhla mandibuly hypodenzné ložisko so sýtiacou sa stenou. Centrum sa nesýtilo (natívne aj postkontrastne 20 HU), ložisko zasahovalo retrotonzilárne. Záver parafaryngeálny absces vľavo (obr. 1a,b,c). Aplikovaná intravenózna dvojkombinácia ATB – Amoxicilín-klavulanát a Metronidazol. Po predoperačnej príprave (transfúzia erytrocytárneho koncentrátu pre pretrvávajúcu anémiu) dieťa ošetrené v celkovej anestézii. Vykonaná punkcia peritonzilárneho abscesu vľavo – odsatých 10 ml putrídne páchnúceho, hustého, zelenožltého hnisového obsahu (obr. 2). Následne pre CT nález retotonzilárneho zasahovania abscesového ložiska vykonaná aj abscesstonzilektómia vľavo. Abscesová dutina sa nachádzala peri – a retrotonzilárne. Resekát odoslaný na histopatologické vyšetrenie a odobratý materiál na kultivačné vyšetrenie. Kultivačným vyšetrením bol z aeróbnej flóry zistený Streptococcus betaheamolyticus, citlivý na ordinovanú ATB liečbu, z anaeróbnej kultivácie pozitívna prítomnosť peptostreptococcus species + + +, gram – anaeróbne paličky + +, gram – anaeróbne fusiformné paličky + +. U dieťaťa boli odobraté aj imunologické parametre – imunoglobulíny a prietoková cytometria v norme.
Obr. 1. a, b, c CT vyšetrenie zobrazujúce abscesové ložisko. a – axiálna rovina b - sagitálna rovina, c – koronárna rovina 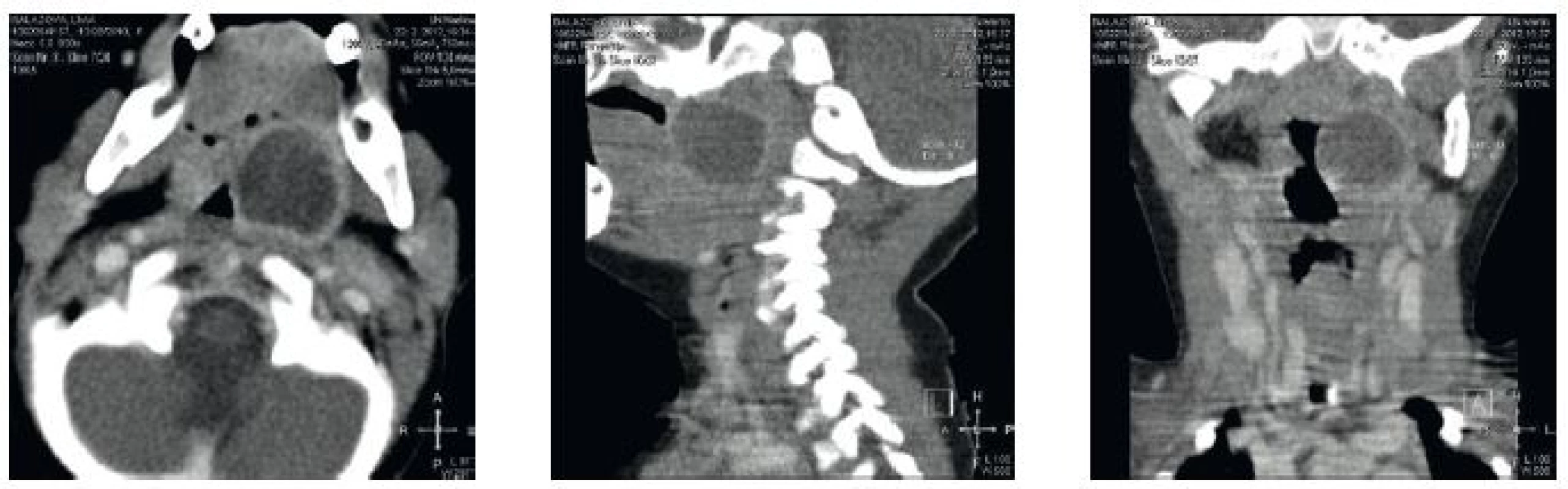
Obr. 2. Aspirovaný hnisový obsah. 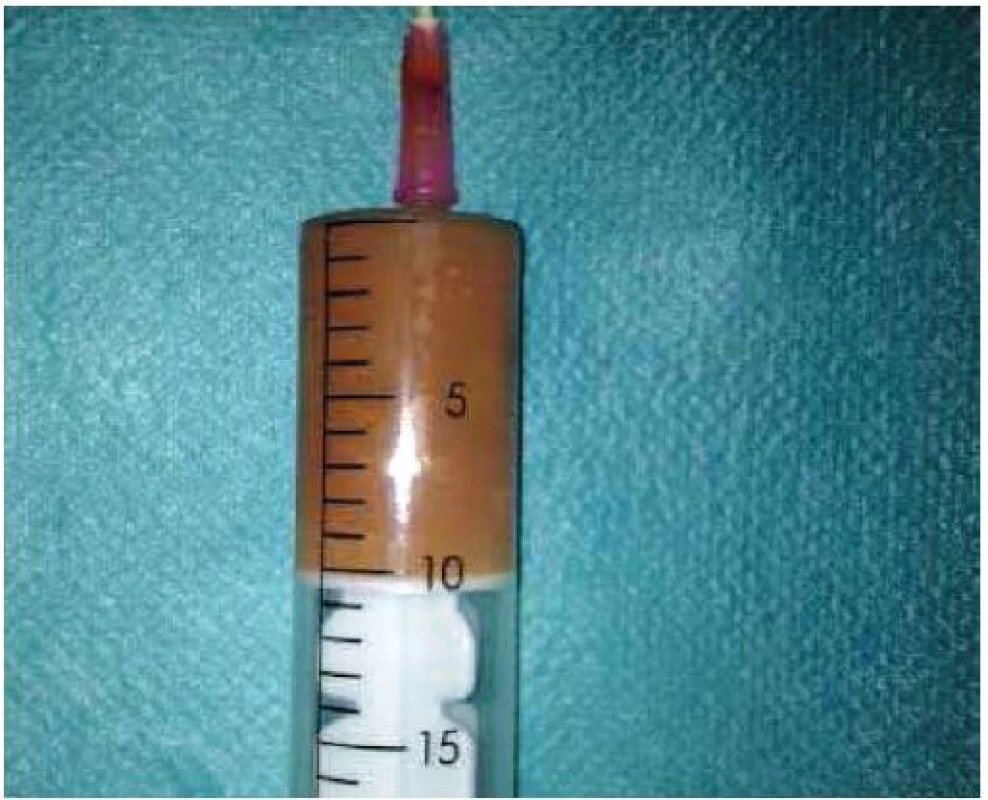
Na 5. pooperačný deň bolo dieťa prepustené do ambulantnej starostlivosti. CRP pri prepustení 2,3, leukocyty v norme, hemoglobín 116g/l, lôžko po tonzilektómii vľavo pokryté fibrínovými povlakmi, hojenie primerané, bez prejavov čerstvého krvácania.
DISKUSIA
Peritonzilárny absces sa môže vyskytnúť v ktoromkoľvek veku, no najčastejšie medzi 20. – 40. rokom života. Výskyt v detskej populácii je zriedkavý, Prieto a spol. vo svojej práci však pozorovali jeho stúpajúcu incidenciu (12). Častejšie postihuje deti školského veku ako deti vo veku predškolskom, batoľatá a dojčatá (15). Podľa štúdie z roku 2001 bol priemerný vek detí s touto diagnózou 12,1 roka. Do štúdie boli zaradené deti vo veku od 10 mesiacov do 18 rokov. 64 % pacientov s diagnostikovaným peritonzilárnym abscesom bolo starších ako 10 rokov (2). V dostupnej literatúre sme našli údaj, že najmladším dieťaťom, ktoré prekonalo peritonzilárny absces, bol 40-dňový novorodenec (10). Akhtar a Shinefeld prezentovali prípad 11-týžďňového (1), Kjell Brøndbo a kol. 2,5-mesačného novorodenca (4) a Shenoy a kol. 15-mesačného batoľaťa (13). Hoci liečebné možnosti – antibiotiká, aspirácia, incízia a drenáž, tonzilektómia – sú u detí aj dospelých rovnaké, manažment detského pacienta (hlavne detí v predškolskom veku) sa v istých aspektoch líši od manažmentu pacienta dospelého. Strach, bolesť a sťažená komunikácia s malým, chorým a febrilným dieťaťom často znemožňujú previesť už adekvátne orofaryngeálne vyšetrenie. Rovnako vykonať bezpečnú aspiráciu, eventuálne incíziu a drenáž v lokálnej anestézii bez traumatizácie pacienta a rodičov je omnoho ťažšie u malého nespolupracujúceho dieťaťa než u adolescenta. Friedman a kol. považujú aspiráciu abscesového ložiska za nebezpečnú, s nízkou pravdepodobnosťou jej efektivity (6). Deti v predškolskom veku a mladšie zvyčajne netolerujú žiadnu z týchto procedúr bez celkovej anestézie (4).
U dospelých pacientov s diagnostikovaným peritonzilárnym abscesom je indikovaná tonzilektómia za tepla. V prípade, že pacient s navrhovanou liečbou nesúhlasí, ambulantne sa vykonáva incízia a drenáž abscesového ložiska v lokálnej slizničnej anestézii, s následnou dennou dilatáciou v mieste incízie dovtedy, kým sa v dutine tvorí hnisový obsah (5). Rozhodujúci význam pri určovaní najlepšej liečebnej schémy u detí je schopnosť ich spolupráce pri vyšetrení a údaje z predchorobia o predchádzajúcich recidivujúcich tonzilitídach, prekonanom peritonzilárnom abscese, eventuálne o syndróme obštrukčného spánkového apnoe.
U spolupracujúcich detí, ktoré v predchorobí nemali infekcie hltana, sa v lokálnej anestézii vykonáva incízia a drenáž, v opačnom prípade abscestonzilektómia. U nespoluprajúcich detí Schraff a kol. odporúčajú klinické a endoskopické vyšetrenie v celkovej anestézii, alebo rádiologické zobrazovacie vyšetrenie. CT vyšetrenie spoľahlivo potvrdí diagnózu pri nedostatočnej odpovedi na aplikovanú liečbu a napomáha prevencii morbidity (6), napriek kontroverzným názorom na toto vyšetrenie pre možnú falošnú pozitivitu (13,2 %) a falošnú negativitu (10,5 %) (9). Friedman a kol. doporučujú CT vyšetrenie u detí mladších ako 5 rokov s podozrením na peritonzilárny absces práve pre limitované fyzikálne vyšetrenie (6). Indikované môže byť aj v prípadoch, keď je diagnóza neistá, pri podozrení na infekciu hlbokého krčného priestoru alebo inú komplikáciu. V prípadoch, keď sa zobrazovacím vyšetrením nepodarí odhaliť abscesové ložisko, odporúča sa hospitalizácia dieťaťa za účelom observácie a aplikácie rehydratačnej a antibiotickej liečby (8). Blotter a spol. vo svojej práci uvádzajú, že deti vo veku 8 mesiacov až 6 rokov oveľa lepšie reagujú na medikamentóznu liečbu pri neprítomnosti obštrukcie dýchacích ciest a systémovej toxicity, než deti staršie. Preto je v mnohých prípadoch možné zaobísť sa bez chirurgickej intervencie (3). Naproti tomu Schraff a kol. tvrdia, že iba samostatná antibiotická terapia v liečbe pravého abscesu nepostačuje. Ak v priebehu jedného až dvoch dní nález regreduje a zlepší sa celkový stav, pravdepodobne sa jednalo o peritonzilárnu flegmónu a nie o abscesové ložisko. U nespolupracujúcich detí s potvrdeným peritonzilárnym abscesom sa postupuje podľa informácii z predchorobia. Pri recidivujúcich infekciách nasleduje abscestonzilektómia, ktorá je považovaná v tomto prípade za metódu voľby (15), samozrejme je nutné zvážiť riziko pooperačných komplikácii ako krvácanie či dehydratácia (2). Ak je anamnéza negatívna, vykonáva sa incízia a drenáž v celkovej anestézii (15). Aspirácia abscesového ložiska bola dlhé roky považovaná za úspešný spôsob chirurgickej liečby u dospelých (14). Weinberg a spol. úspešne aspirovali 95 % pacientov, v 71 % došlo k rezorbcii abscesu (18). Avšak aspirácia je možnou alternatívou liečby skôr u spolupracujúcich starších detí (17). Napriek tomu, že môže byť účinným liečebným prostriedkom, ktorý sa ľahko vykonáva u detí v celkovej anestézii, doporučuje sa doplniť ju incíziou a drenážou k zníženiu potencionálneho rizika inadekvátneho vypustenia abscesu (15).
Nutnosť hospitalizácie za účelom rehydratačnej a analgetickej liečby, monitoringu dýchacích ciest a pod. závisí hlavne od veku dieťaťa, komorbidity a schopnosti rodičov postarať sa o takto choré dieťa (15). Odporúčaný postup je uvedený v schéme 1.
Schéma 1 Liečebný algoritmus [prevzaté od Schraff et al.]. ![Schéma 1 Liečebný algoritmus [prevzaté od Schraff et al.].](https://pl-master.mdcdn.cz/media/image/f9c9ef2fc90bf70ee4f400a7104aa90b.jpg?version=1537797738)
15-mesačné dieťa v uvedenej kazuistike bolo pri vyšetrení na našom pracovisku kľudné, takže orofaryngeálne vyšetrenie bolo možné zrealizovať bez akýchkoľvek problémov. Z typického lokálneho nálezu pri peritonzilárnom abscese však bolo zjavné len vyklenutie ľavého peritonzilárneho priestoru. Sliznica nad vyklenutím bola bez hyperémie a opuchu, bez presvitania hnisovej kolekcie. Dieťa nemalo trizmus, pri vyšetrení bolo afebrilné, laboratórne pri príjme potvrdená len mierna zápalová aktivita. Vzhľadom k tomuto nálezu sme v dif. dg. uvažovali aj o možnosti tumoru parafaryngu. CT vyšetrením bolo identifikované abscesové ložisko. Napriek tomu, že názory na CT vyšetrenie pri diagnostike peritonzilárneho abscesu sú kontroverzné, v tomto prípade bolo veľkým prínosom. Umožnilo správne určiť diagnózu pri atypickom lokálnom náleze a na jeho základe aj ďalší postup liečby. U dieťaťa sme vzhľadom k veku vykonali incíziu a drenáž v celkovej anestézii. Pretože bolo odsaté veľké množstvo hnisu a absces zasahoval retrotonzilárne, rozhodli sme sa aj pre abscestonzilektómiu.
Uvedená kazuistika nás zaujala hlavne atypickým priebehom peritonzilárneho abscesu u tak malého dieťaťa. Napriek úvodným febríliam došlo bez aplikácie antibiotickej liečby k ich ústupu. Jediným prejavom bol slabý perorálny príjem. Lokálné aj celkové známky zápalu v prípade úplne rozvinutého abscesu v tomto prípade chýbali.
ZÁVER
U detí v predškolskom veku, batoliat a novorodencov so slabým perorálnym príjmom, febrilitami a vzostupom zápalových parametrov by sa malo myslieť aj na možnosť vzniku peritonzilárneho abscesu, napriek tomu, že v tejto vekovej skupine je zriedkavý. V dostupnej literatúre bolo publikovaných len niekoľko kazuistík, pričom najmladšie dieťa s CT verifikovaným abscesom bol 40-dňový novorodenec. Peritonzilárny absces výrazne zhoršuje celkový stav dieťaťa a potencionálne komplikácie môžu pacienta akútne ohroziť na živote, preto musí byť jeho liečba neodkladná. Vyžaduje výber vhodnej antibiotickej liečby a spôsobu drenáže hnisového ložiska. V každom prípade by jeho liečba mala byť multidisciplinárna s aktívnou účasťou otorinolaryngológa.
Adresa ke korespondenci:
MUDr. Pavel Hanzel
Klinika ORL a chirurgie hlavy a krku UK JLF a UNM
Kollárova 2
036 01 Martin
Slovenská republika
e-mail: kucerova&gmail.com
Zdroje
1. Akhtar, M. J., Shinefield H. R.: Staphylococcus aureus peritonsillar abscess in an 11-week old infant. J. Laryngol. Otol., 11996, 110, s. 78-80.
2. Baldassari, C., Shah, R. K.: Pediatric peritonsillar abscess: An overview. infectious disorders. Drug Targets, 12, 2012, s. 277-280.
3. Blotter, J. W., Yin, L., Glynn, M. et al.: Otolaryngology consultation for peritonsillar abscess in the pediatric population. Laryngoscope, 110, 2000, s. 1698-1701.
4. Brondbo, K., Hoie, T., Aalokken, M.: Peritonsillar abscess in a 2 1/2-month-old infant. J. Otolarnyngol., 29, 2000, s. 119-120.
5. Doležal, P.: Ako sa prejavuje peritonzilárny absces. Via pract., 5, 2008, 10, s. 444 – 445.
6. Friedman, N. R., Mitchell, R. B., Pereira, K. D. et al.: Peritonsillar abscess in early childhood. Arch. Otolaryngology Head and Neck Surgery,1997, 6, s. 630-632.
7. Galioto, N. J.: Peritonsillar abscess. Am. Fam. Physician, 77, 2008, s. 199-202.
8. Hsiao, H. J., Huang, Y. Ch., Hsia, S. H. et al.: Clinical features of peritonsillar abscess in children. Pediatrics and Neonatology, 53, 2012, s.366-370.
9. Lazor, J. B., Cunningham, M. J., Eavey, R. D. et al.: Comparison of computed tomography and surgical findings in deep neck infections. Otolaryngol. Head Neck Surg., 111, 1994, s. 746-750.
10. Lee, S. M., Kwon, B. Ch., Choi, S. Y. et al.: Peritonsillar abscess in a 40-day-old infant. Yonsei Medical Journal, 2006, 4, s. 568-570.
11. Machálová, M.: Změna algoritmu léčby peritonzilárního abscesu v dětském věku. Dizertačná práca, Lekárska fakulta, Masarykova Univerzita v Brne, 2012, s. 14-15.
12. Prieto Del Prado, B., Croche-Santander, L., Madrid Castillo, O. et al.: Increased incidence of peritonsillar abscess in children in Southern Spain, http://www.kenes.com/espid2011/cd/pdf/P080.pdf.
13. Shenoy, P., David, V. C.: A case of quinsy in a fifteen-month old child. J. Laryngol. Otol., 107, 1992, s. 354-355.
14. Schechter, G. L., Sly, D. E., Roper, A. L. et al.: Changing face of treatment of peritonsillar abscesses. Laryngoscope, 92, 1982, s. 657-659.
15. Schraff, S., McGinn, J. D., Derkay, C. S.: Peritonsillar abscess in children: a 10-year review of diagnosis and management. International Journal of Pediatric Otorhinolaryngology, 2001, 3, s. 213-218.
16. Sugita, R., Kawamura, S., Icikawa, G. et al.: Microorganism isolated from peritonsillar abscess and indicated chemotherapy. Arch. Otolaryngol., 106, 1982, s. 655-658.
17. Suskind, D. L., Park, J., Piccirillo, J. F. et al.: Conscious sedation: a new approach for peritonsillar abscess drainage in the pediatric population. Arch. Otolaryngol. Head Neck Surg., 125, 1999, 1197-1200.
18. Weinberg, E., Brodsky, L., Stanievich, J. et al.: Needle aspiration of peritonsillar abscess in children. Arch. Otolaryngol. Head Neck Surg., 119, 1993, s. 169-172.
Štítky
Audiologie a foniatrie Dětská otorinolaryngologie Otorinolaryngologie
Článek vyšel v časopiseOtorinolaryngologie a foniatrie
Nejčtenější tento týden
2015 Číslo 3- Isoprinosin je bezpečný a účinný v léčbě pacientů s akutní respirační virovou infekcí
- Isoprinosine nově bez indikačních a preskripčních omezení
- Fexofenadin – nesedativní a imunomodulační antihistaminikum v léčbě alergických projevů
- Suché sliznice a chrapot pod kontrolou: Co může lékař nabídnout pacientům?
- Pacienti s infekcemi HPV a EBV a možnosti léčebné intervence pomocí inosin pranobexu
-
Všechny články tohoto čísla
- Vznik elektronické redakce
- Revízne septorinoplastiky
- Screening sluchu novorozenců v Pardubické krajské nemocnici
- Sialoendoskopie v diagnostice a léčbě litiázy podčelistní slinné žlázy
- Manifestace IgG4 asociované nemoci v oblasti hlavy a krku
- Foniatrická péče o pacienty s dočasnou nebo trvalou obrnou hlasivek po operacích na štítné žláze
- Juvenilní angiofibrom nosohltanu
- Peritonzilárny absces u 15-mesačného dieťaťa
- Úspěšný kongres ORL
- Mezinárodní kurz Medical Expert Training on Clinical Benefits of NBI in Diagnostic Endoscopy in Laryngology
- Otorinolaryngologie a foniatrie
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Foniatrická péče o pacienty s dočasnou nebo trvalou obrnou hlasivek po operacích na štítné žláze
- Sialoendoskopie v diagnostice a léčbě litiázy podčelistní slinné žlázy
- Juvenilní angiofibrom nosohltanu
- Revízne septorinoplastiky
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



