-
Články
Top novinky
Reklama- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
Top novinky
Reklama- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
Top novinky
ReklamaOtázky související se zaváděním plošného screeningu sluchu v Moravskoslezském kraji
Questions Related to Implementation of Blanket Hearing Screening in Moravia-Silesia Region
Early detection of hearing loss and consequent early rehabilitation with hearing aids or cochlear implants is crucial for the children’s development and has been demonstrated in many studies. As the result, newborn hearing screening was implemented in many countries. Hearing screening of all newborns has not been implemented in the Czech Republic yet. In the North Moravian region, hearing screening of all newborn is conducted since 2010. The authors summarize their experience with implementation of the hearing screening within three years. They focus mainly on issues related to organization of screening. They offer solutions and practical advices on how to proceed in implementing of the screening and what to avoid, as well. They emphasize the need for long-term education of nurses and doctors of the newborn’s and children’s departments, who are “front line” and are the most important for the successful operation of the screening. To provide feedback on their work, it is another important point. The introduction of screening is not a short-term task but the task for several years.
Key words:
hearing screening, newborn, otoacoustic emission, organization screening.
Autoři: Karol Zeleník 1,2
; E. Havlíková 1; R. Poláčková 3; Pavel Komínek 1
Působiště autorů: Otorinolaryngologická klinika Fakultní nemocnice Ostrava, přednosta doc. MUDr. P. Komínek, Ph. D., MBA 1; Katedra chirurgických oborů Lékařské fakulty Ostravské univerzity v Ostravě, vedoucí katedry doc. MUDr. J. Dostalík, CSc. 2; Oddělení neonatologie Fakultní nemocnice Ostrava, přednostka MUDr. R. Poláčková 3
Vyšlo v časopise: Otorinolaryngol Foniatr, 61, 2012, No. 2, pp. 112-118.
Kategorie: Původní práce
Souhrn
Význam včasné detekce sluchové poruchy a včasná rehabilitace poruchy sluchu pomocí sluchadla či kochleárního implantátu byla prokázaná v řadě prací. Výsledkem těchto studií bylo zavedení plošného screeningu sluchu u novorozenců v řadě zemí světa.
V České republice není plošný screening všech novorozenců dosud zaveden. V Moravskoslezském kraji je plošný screening prováděn od roku 2010. Autoři shrnují v práci své zkušenosti s postupným zaváděním screeningu v průběhu tří let. Zaměřují se zejména na problémy související s organizací screeningu, na jejich řešení a nabízejí praktické rady, jak při zavádění screeningu postupovat a čeho se naopak vyvarovat. Zdůrazňují zejména nutnost dlouhodobé edukace personálu novorozeneckých a dětských oddělení, který je „první linií“ a který je pro úspěšné fungování screeningu nejdůležitější. Dalším důležitým bodem je poskytnutí zpětné vazby o jejich práci. Zavádění screeningu není krátkodobým úkolem, ale úkolem na několik roků.Klíčová slova:
screening sluchu, novorozenci, otoakustické emise, organizace screeningu.ÚVOD
Význam časné detekce sluchové poruchy a včasná rehabilitace poruchy sluchu pomocí sluchadla či kochleárního implantátu byla prokázaná v řadě prací. Výsledkem těchto studií bylo zavedení plošného screeningu sluchu u novorozenců v řadě zemí světa. V současné době je prováděn screening u novorozenců ve všech sousedních zemích České republiky (Německo, Rakousko, Slovensko, Polsko) (1, 2, 3, 5, 6).
V České republice není plošný screening všech novorozenců dosud zaveden. Screening sluchu se realizuje s většími či menšími úspěchy pouze na některých pracovištích ČR a je zpravidla omezen na screening prováděný v rámci jednoho zdravotnického zařízení nebo pouze u jedné skupiny dětí (např. rizikoví novorozenci). Ukazuje se, že praktické prosazení začlenění screeningu v rámci jednoho zařízení a v rámci většího geografického celku (např. kraje) se může značně lišit a může být provázeno celou řadou otázek a problémů, které je třeba překonat.
V Moravskoslezském kraji do roku 2008 probíhal screening sluchu novorozenců ve Fakultní nemocnici v Ostravě (FNO) pouze nesystémově u některých rizikových novorozenců, chyběla zpětná vazba a pravidelné kontroly. Změna nastala počátkem léta 2008, kdy začal probíhat screening u všech rizikových i fyziologickým dětí narozených ve FNO. Zpočátku vyšetření prováděl lékař ORL kliniky, následně pak sestra novorozeneckého oddělení. V roce 2009 se k vyšetřování přidaly zbylé dvě ostravské porodnice a na jaře 2010 pak postupně další porodnice celého Moravskoslezského kraje. Koncem roku 2010 tak vyšetřování probíhalo ve všech deseti porodnicích kraje.
Cílem sdělení je prezentace našich 3letých zkušeností s postupným zaváděním screeningu sluchu novorozenců v Moravskoslezském kraji.
1 Charakteristika Moravskoslezského kraje a České republiky
Moravskoslezský kraj je s počtem přes 1 243 tis. obyvatel třetím nejlidnatějším krajem v ČR (tab. 1) a po Praze má nejvyšší hustotu zalidnění. Kraj je vymezen celkem 6 okresy (Bruntál, Frýdek-Místek, Karviná, Nový Jičín, Opava a Ostrava-město). V kraji je celkem 10 porodnic (Krnov, Opava, Nový Jičín, Ostrava - Městská nemocnice, Ostrava – Fakultní nemocnice, Ostrava – Vítkovická nemocnice, Karviná, Havířov, Frýdek – Místek, Třinec) (obr. 1) a ročně se zde narodí cca 13 tisíc dětí (celková roční porodnost v ČR je přes 100 000). Rizikoví novorozenci jsou v rámci Moravskoslezského kraje centralizováni ve Fakultní nemocnici Ostrava.
Obr. 1. Počty porodnic v jednotlivých krajích České republiky. 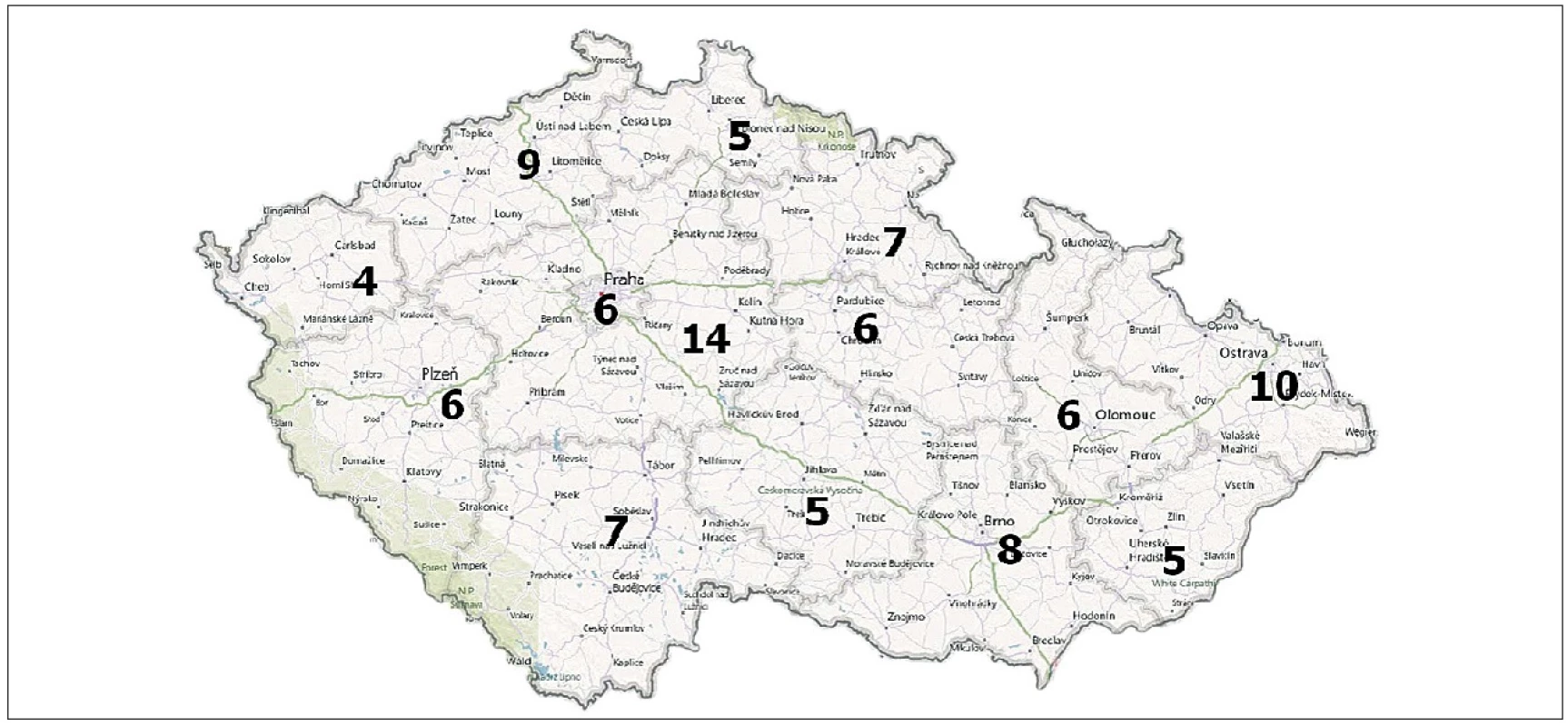
Tab. 1. Seznam pěti nejlidnatějších krajů ČR (údaje jsou z českého statistického úřadu, počet obyvatel k 6/2010). 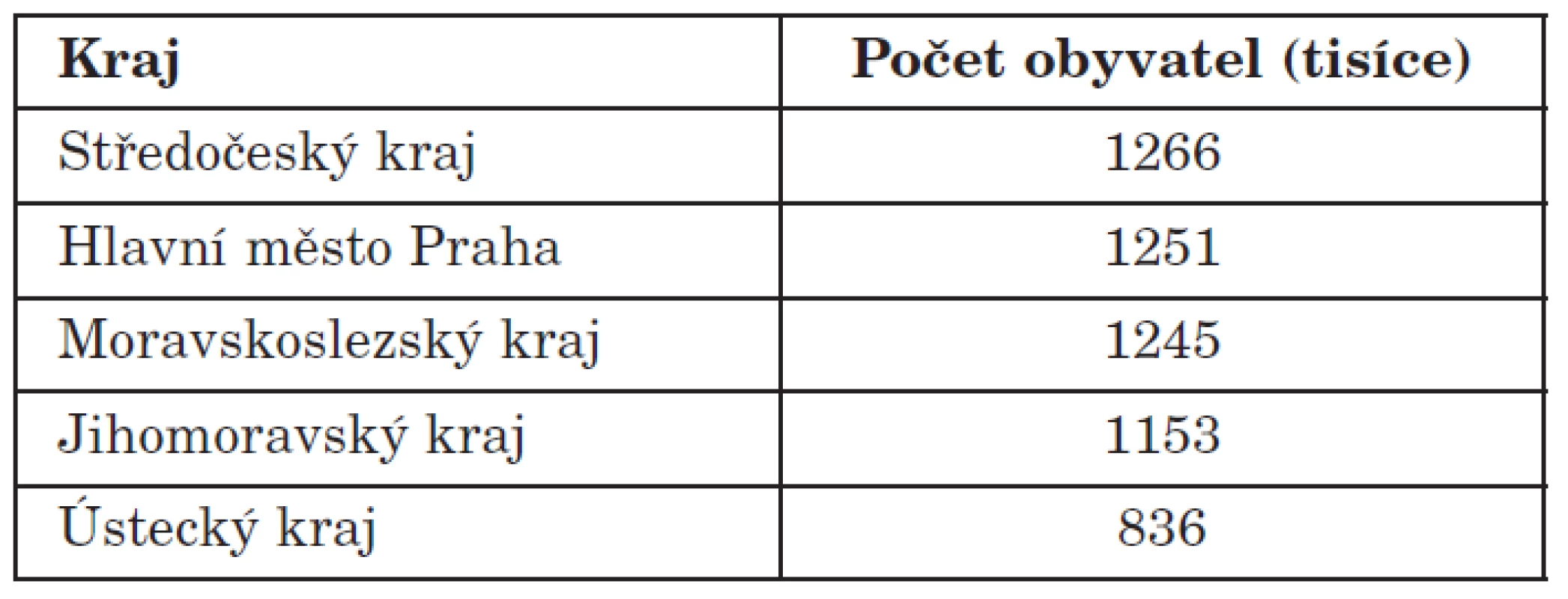
2. Organizace screeningu
• Edukace a motivování pediatrů a sester novorozeneckých a dětských oddělení
Screening sluchu novorozenců sice metodicky organizuje ORL pracoviště, v první linii je nicméně prováděn a realizován sestrami a lékaři jiných odborností (tuto skutečnost je nezbytné si uvědomit a mít stále na mysli). Tito lidé musejí být proto o významu screeningu sluchu přesvědčeni, jinak celý systém nefunguje. Pokud tedy chceme, aby s námi (s ORL specializací) spolupracovali, je třeba se o významu screeningu, o způsobu jeho provádění, o komunikaci mezi porodnicí a praktickými lékaři pro děti a dorost bavit především s nimi. S jistou nadsázkou lze tedy říci, že ORL specialisté jsou v první linii na „vedlejší koleji“.
Za zcela klíčové v celém systému screeningu považujeme tedy novorozenecká a dětská oddělení (sestry a lékaři) a dále praktické lékaře pro děti a dorost.
Abychom této spolupráce docílili, provedli jsme v průběhu 3 let tato edukační školení:
- Celodenní seminář o poruchách sluchu a screeningu sluchu novorozenců pro praktické lékaře pro děti a dorost celého Moravskoslezského kraje (160 účastníků).
- Semináře ve všech porodnicích Moravskoslezského kraje (pro sestry a lékaře novorozeneckých a dětských oddělení a praktické lékaře pro děti a dorost z okolí). Cílem těchto seminářů bylo vysvětlování: jaká screeningová metoda se používá, jakým způsobem správně provádět vyšetření, kdy je nejvhodnější doba pro vyšetření, kde je nejvhodnější měření provádět, co bývá příčinou nevýbavnosti emisí, proč nemá personál upadat do „nihilismu“, jak informovat rodiče o výsledku měření, jak provádět záznam o výsledku vyšetření do propouštěcí zprávy pro pediatra. Nelze předpokládat, že jeden edukační seminář vyřeší celý problém, tyto semináře se nám osvědčilo opakovat opět po několika měsících.
- „Spanilé jízdy“ po novorozeneckých a dětských odděleních kraje – realizovány ORL klinikou FNO rok po zahájení screeningu v příslušné porodnici. Cílem bylo vysvětlení problémů souvisejících se screeningem, zodpovězení otázek, motivace, navázání kontaktů. Tato setkání a „kontrolní cesty“ jsou velmi důležité, protože novorozenecká a dětská oddělení nemají jinou zpětnou vazbu. Chybí-li zpětná vazba, motivace se snižuje, výsledky vyšetření se zhoršují.
- Každoroční vánoční setkání (v r. 2011 již potřetí) všech, kteří se v kraji zabývají screeningem sluchu (cca 80 účastníků). Setkání je organizováno jako poděkování za celoroční realizaci screeningu. Jsou zde řešeny praktické otázky (např. péče o sondu emisí, sdělování rodičům podezření na vadu, postřehy z organizace screeningu sluchu apod.).
- Dopisy všem praktickým lékařům pro děti a dorost v Moravskoslezském kraji o způsobu provádění screeningu sluchu, o jeho smyslu, podávání informací, kam je možné dítě k vyšetření odeslat a na koho je možné se obrátit (toto je velmi důležité).
- Opakovaná medializace „screeningu“ v místním tisku, rozhlase a televizi – zvýšení povědomí rodičů o významu vyšetření napomáhá tomu, že rodiče sami mají zájem a ptají se, zda ta či ona porodnice provádí screening sluchu. Informovanost rodičů zvyšujeme i pomoci propagačního letáčku dostupného na porodnicích.
• Křivka učení pro provádění vyšetření otoakustických emisí (OAE) - edukace sester
Má-li být screening efektivní, je třeba „prosít“ děti, u nichž je podezření na možnou sluchovou vadu (nevýbavné OAE) a je u nich potřebné další podrobné vyšetření. Pokud by bylo dětí z první linie (porodnice) s nevýbavnými OAE příliš mnoho, žádné krajské pracoviště by nebylo schopné takový počet dětí zvládnout a vyšetřit dalšími objektivními metodami (BERA, SSEP), které jsou časově náročné.
Ze zavádění screeningu sluchu v zahraničí je známo, že počet dětí s nevýbavnými OAE lze postupně snížit na hodnotu kolem 3 %. K tomuto „ideálnímu“ číslu se lze dle našich zkušeností dopracovat nejdříve po 1-2 letech trpělivé práce (spíše ale po 2-3 letech) – tak dlouhá je obyčejně tzv. „learning curve“ – doba potřebná k tomu, aby si sestry novorozeneckých a dětských oddělení vyšetření OAE osvojily a prováděly je s největší možnou efektivitou.
V prvním roce screeningu je třeba počítat s tím, že počet dětí s nevýbavnými OAE, nebo dětí nevyšetřených, se může pohybovat až v řádu několika desítek procent. Jde to na vrub toho, že vyšetření není realizováno u všech dětí, že sestry neumějí vyšetření provádět, že vyšetření vykonává jenom jedna či dvě sestry, že sestry nejsou dostatečně motivované (je jim to jedno) atd. V jedné z nemocnic např. došlo k redukci lůžek a personálu ORL oddělení, pro jiné problémy než screening sluchu se tím „snížil tlak“ na sestry provádějící screening a počet nevyšetřených dětí a dětí s nevýbavnými OAE se výrazně zvýšil. Větší počet dětí s nevýbavnými OAE jsme zaznamenali i u pracoviště, které spolupráci s ORL odmítalo s tím, že „vždyť my přece víme, jak to máme dělat“. Edukace, komunikace, vysvětlování, motivování jsou proto hlavními nástroji, jak toto můžeme ovlivnit. Výsledky ze zahraničí i naše vlastní výsledky jasně ukazují, že čím delší dobu sestry vyšetření vykonávají, tím mají lepší výsledky (tab. 2).
Tab. 2. Postupné zvyšování počtu vyšetřených dětí a snižování počtu děti s nevýbavnými OAE v nemocnicích Moravskoslezského kraje v průběhu 3 let. 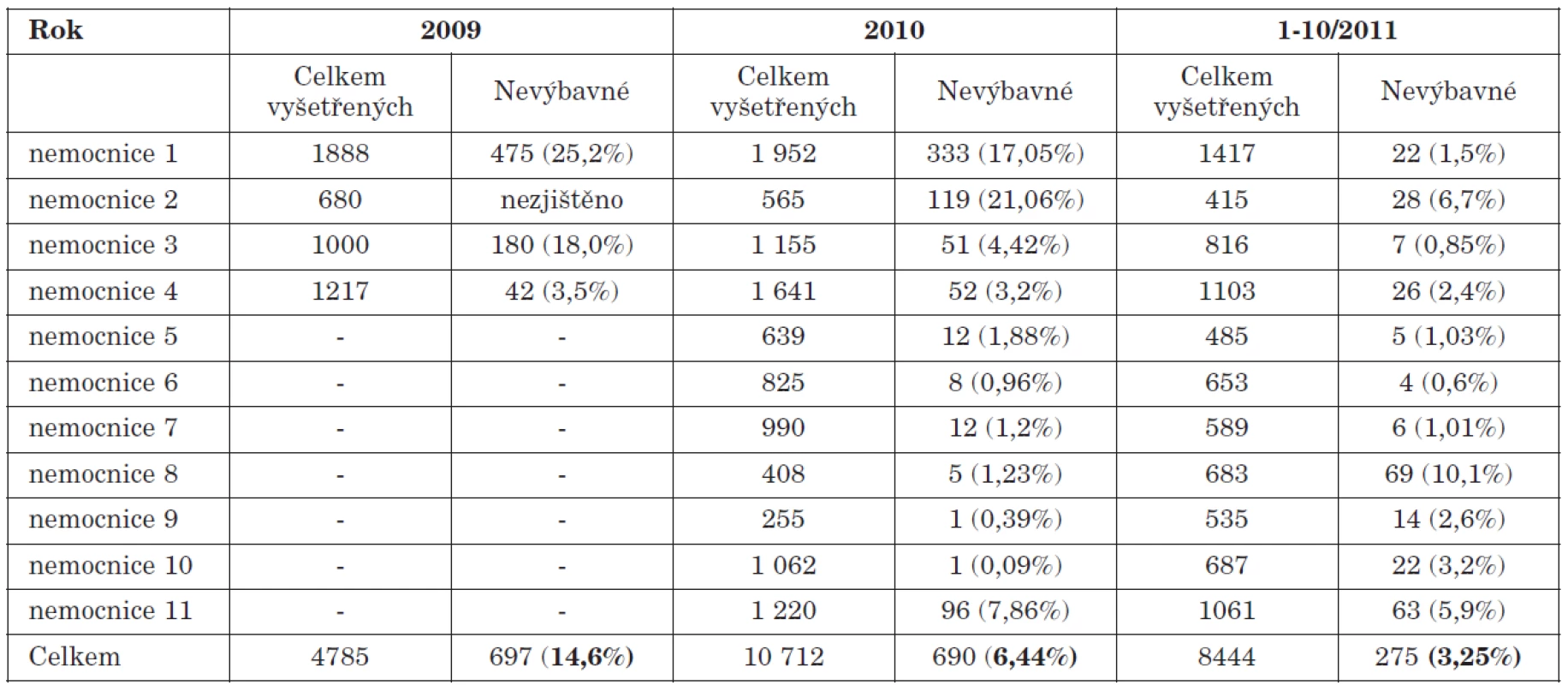
• Zpětná vazba, porovnávání výsledků mezi jednotlivými pracovišti
Celý systém screeningu může ztrácet na síle tím, že chybí zpětná vazba, že novorozenecká a dětská oddělení nemají informaci, zda pracoviště realizuje vyšetření dobře či špatně. Kromě výše uvedených seminářů jsme začali proto „motivovat“ a stimulovat pracoviště tím, že jim v pravidelných intervalech zasíláme výsledky jednotlivých pracovišť (adresně) – tzv. „hitparáda výsledků“, z níž je zřejmé, jakou úspěšnost výbavnosti OAE mají jednotlivá pracoviště a jak se zlepšují. Každé pracoviště tedy má představu, jak si stojí, tj. kolik se v jednotlivých porodnicích narodilo dětí, kolik vyšetření bylo provedeno a s jakým výsledkem (kolik bylo výbavných a nevýbavných OAE).
• Organizace kontrolního vyšetření OAE, pokud je první vyšetření OAE v porodnici negativní
Pokud je vyšetření OAE v porodnici negativní, pak dostávají rodiče kontakt na pracoviště, kde se provádí kontrolní vyšetření. Kontrolní vyšetření probíhá za 4–6 týdnů po propuštění z porodnice. Organizace kontrolního vyšetření je v režii jednotlivých pracovišť provádějících screening. Některá novorozenecká a dětská oddělení si zvou rodiče s dětmi zpět na dětské oddělení a v některých zařízeních jsou rodiče zváni do ORL ambulance, které si v různých intervalech (2-4x měsíčně) zapůjčují přístroj k měření OAE z novorozeneckého oddělení, nebo mají svůj vlastní přístroj. Výhodou prvního kontrolního vyšetření v rajonu je větší časová i finanční dostupnost pro rodiče a taky fakt, že vyšetřit všechny tyto děti na ORL klinice FN v Ostravě by bylo nesmírně časově náročné.
ORL klinika FN v Ostravě provádí kontrolní OAE u dětí s nevýbavnými OAE narozenými ve FN v Ostravě a taky u všech rizikových novorozenců. Pokud je i druhé vyšetření OAE negativní, pak jsou děti objednané k objektivní audiometrii (BERA, SSEP) na ORL kliniku FN Ostrava. Pokud se jedná o děti, které přicházejí na kontrolní OAE do naší nemocnice, tak pokud nejsou kontrolní OAE výbavné, provádíme hned další objektivní vyšetření (BERA nebo SSEP) – výhodou je, že rodiče nemusejí jezdit opakovaně a snižuje se i riziko, že se ke kontrolnímu vyšetření nedostaví.
Metodický pokyn (měl by být zveřejněn ve Vyhlášce MZd) předpokládá, že každé dítě, které nemá vybavitelné OAE v I. centru (porodnice) by mělo být vyšetřeno v centru II (nejspíše se bude ve většině případů jednat o krajské nemocnice) – tzv. rescreening a každé toto dítě by mělo mít provedeno otoskopické vyšetření. Zde lze očekávat určité organizační problémy, protože především ve větších krajích mohou mít rodiče potíže s cestováním, přetížena rovněž mohou být centra II. To vše ale ukáže čas. Domníváme se, že by bylo rozumné (a naše praxe to prokazuje), aby rescreening u dětí, u nichž se nepodaří vyvolat OAE v porodnici, byl proveden s odstupem 4-6 týdnů v místě bydliště (stejném okrese). Především je ale důležité, aby vyšetření bylo opakováno v případě nevýbavnosti ještě v porodnici (viz. dále), současně se domníváme, že není důvod k otoskopickému vyšetření, pokud se podaří OAE vyvolat při rescreeningu 4-6 týdnů po narození.
• Úloha rajonních lékařů pro děti a dorost
I přes veškeré vysvětlování se někteří z rodičů dětí s nevýbavnými OAE ke kontrolnímu vyšetření nedostaví. Tady je na místě spolupráce s rajonními lékaři pro děti a dorost, kteří by měli kontrolovat výsledky vyšetření sluchu a v případě nevýbavnosti OAE požadovat výsledky vyšetření po rodičích. I zde je nutná edukace těchto lékařů o tom, jak zásadní je včasné odhalení sluchové vady a včasná rehabilitace pomoci sluchadla nebo kochleárního implantátu. Dále je nutné edukovat i o tom, že v malém procentu se může porucha sluchu u dětí projevit i v pozdějším věku, a je proto důležité, aby pediatr orientačně sledoval sluch i u dětí, které screeningem prošly.
3. Problémy související se zaváděním screeningu
• Sestra novorozeneckého oddělení nebo sestra ORL oddělení?
Základním předpokladem dobrých výsledků je motivace personálu a výběr optimální doby pro vyšetření OAE tak, aby byl novorozenec v klidu. Pokud dochází do porodnic provádět vyšetření sestra ORL oddělení, je do jisté míry „rušivým elementem na cizím pracovišti“. Také je menší pravděpodobnost, že přijde v tu nejlepší dobu pro měření OAE, kdy dítě spí, nebo je spokojené po kojení. Pokud ale vyšetření OAE provádí sestra novorozeneckého nebo dětského oddělení, je podstatně větší pravděpodobnost, že si najde tu správnou chvilku, kdy je vyšetření možné úspěšně vykonat.
Z našich zkušeností je zřejmé, že v nemocnici, kde měření OAE bylo zajišťováno ORL sestrami, došlo při personální krizi na ORL oddělení (nemocenské, dovolené) k přerušení a dočasnému úplnému zastavení screeningu v porodnicích. Jsme proto přesvědčeni, že základní screening by měl být vykonáván sestrami novorozeneckých a dětských oddělení. Vede to jednoznačně k většímu počtu vyšetřených dětí a ke snížení počtu dětí s nevýbavnými OAE, které je nutné dále podrobně vyšetřit (BERA, SSEP). Samozřejmostí je ale spolupráce a komunikace s ORL pracovištěm, které by vše mělo metodicky řídit a kontrolovat.
• Vzájemná zastupitelnost sester
Předpokladem úspěšnosti měření je vzájemná zastupitelnost sester. Vzhledem k tomu, že se jedná o nenáročné vyšetření, je optimální, pokud není vyšetřování OAE prováděnou pouze jednou či dvěma sestrami. Domníváme se, že je lepší, pokud zvládne vyšetření každá sestra novorozeneckého či dětského oddělení, aby měření probíhalo bez přerušení o víkendech, v době dovolených či delšího pracovního volna. Setkali jsme se s tím, že v jedné z porodnic vyšetřovala pouze jediná sestra, takže byly vyšetřeny jen děti, které byly hospitalizovány během její přítomnosti, po dobu víkendů vyšetřování prováděno nebylo a děti byly propouštěny domů, aniž jim byl screening vykonán. Děti pak byly odesílány k vyšetření ambulantně až po propuštění, což narušuje systém a zvyšuje riziko systémové chyby, „proklouznutí“ dětí a nevyšetření dětí.
• Opakované vyšetření ještě v porodnici
Je-li první měření negativní, má sestra novorozeneckého či dětského oddělení možnost provádět vyšetření opakovaně ještě během hospitalizace za několik hodin, večer, nebo třeba následující den. Sestry novorozeneckých a dětských oddělení znají „režim“ oddělení a nejlépe si určí, kdy je nejvhodnější doba pro měření. Doba, kdy je na oddělení největší klid a kdy i dítě je v klidu, např. po nakojení nebo po koupání. Toto je obrovská výhoda. Dle našich zkušeností této možnosti využívají více sestry menších porodnic.
Velmi důležitou roli zde hraje motivace personálu – musí vědět, proč měření provádí, musí rozumět významu opakovaného vyšetření. Pokud jsou OAE výbavné, v praktické rovině to znamená „klidný spánek pro rodiče“ a taky není nutnost dalších náročnějších vyšetření a dalšího dojíždění na dětské nebo ORL pracoviště. Motivovat a vysvětlovat musíme vše nejen sestrám, ale i lékařům novorozeneckých a dětských oddělení, kteří řídí a „tlačí“ na své sestry.
V devíti nemocnicích z deseti probíhá screeningové vyšetření podle tohoto schématu (tzn. v porodnici). Jedno pracoviště Moravskoslezského kraje realizuje vyšetření OAE ambulantně až po propuštění, kdy děti jsou současně zvány i k ortopedickému vyšetření. Domníváme se však, že tento systém není dlouhodobě udržitelný a je závislý na ORL sestrách, což považujeme za systémově chybný krok. Navíc platí, že čím více odkládáme vyšetření od doby narození, tím méně dětí se k vyšetření dostaví a systém se stává „děravější“.
• Péče o sondu přístroje, náhradní akumulátor
Na začátku provádění screeningu může dojít k situaci, kdy nejsou OAE výbavné u velkého počtu dětí (až desítky procent). Jednou z příčin je péče o sondu, pomocí které jsou OAE měřeny. Tuto je třeba po každém vyšetření pečlivě vyčistit od ušního mazu. I v tomto směru je třeba opakovaná a trpělivá edukace sester, vysvětlení problémů a způsobu čištění.
Přístroj na OAE pracuje na akumulátorové baterie. Je s výhodou mít také náhradní akumulátory do přístroje, hlavně na větších odděleních. Jedenkrát jsme se setkali s tím, že na pracovišti bylo vyšetřování na několik týdnů přerušeno, protože „došlo k poruše“ baterie (cena cca 3000,-Kč). Náhradní bateriový zdroj je proto jednoznačnou výhodou.
• Sdělování výsledku vyšetření (zejména negativního)
Je nesmírně důležité sdělovat rodičům negativní výsledek OAE citlivě. Po sdělení této informace rodičům je nesmírně důležité vysvětlit, co to vlastně znamená. Výsledek by měl sdělovat lékař či lékařka plně znalí toho, co negativní OAE znamenají, kteří vědí, jak bude probíhat další vyšetřování a jsou připraveni odpovědět na otázky rodičů, které zpravidla následují. Máme zkušenosti, že v některých zařízeních podává informaci i sestra. Ačkoliv o tomto návrh metodického pokynu nemluví, nedomníváme se, že jde o zásadní chybu především s ohledem na zcela reálnou praxi (maminka se obvykle hned po vyšetření zeptá vyšetřující sestry jak to vypadá a není možné vždy odkazovat na lékaře).
Pokud nejsou OAE výbavné, je třeba rodiče především uklidnit. Je třeba jim říci, že vyšetření ještě zopakujeme, že důvodem může být zanesená sonda, plodová voda ve středouší a rovněž eventualita, že některé děti nemají OAE výbavné, což ale nemusí znamenat, že dítě neslyší. Nutné je vysvětlit, že vyšetření můžeme zopakovat ještě v porodnici. Pokud je dítě propuštěno, pak vysvětlit, že je potřebné udělat s odstupem další vyšetření OAE, eventuálně další podrobnější vyšetření (BERA, SSEP), na které je nutné přijít (tuto část informací už musí podat určitě lékař). Také je nutné rodiče poučit o tom, že pokud by se přece jenom potvrdilo, že dítě má nějakou formu sluchové vady, je pro rozvoj dítěte nesmírně důležitá včasná rehabilitace sluchu sluchadlem nebo kochleárním implantátem. Nápomocná v komunikaci s rodiči může být příloha metodického pokynu „Často kladené otázky rodičů“ (tab. 3) (4).
Tab. 3. Příloha metodického pokynu k zjištění celoplošného novorozeneckého screeningu sluchu a následné péče - „ často kladené otázky rodičů“ (4). 
V případě necitlivého sdělení informace (např. podle informace od jedné maminky jí bylo na otázku, co to znamená, že nejsou OAE výbavné, sestrou sděleno „To máte blbý!“) je rodič zbytečně vystrašený, šokovaný a často i negativistický co se týká spolupráce při dalších vyšetřeních. Jsme přesvědčeni, že i sestry by měly vědět, co to znamená, když nejsou OAE výbavné a umět citlivě zareagovat na dotaz rodičů. V myslích rodičů to zachová pozitivní celkový dojem, že tito zaměstnanci vědí, co dělají a proč to dělají, a rodiče jsou mnohem pozitivněji motivováni k další spolupráci. Opět je zde nutné zdůraznit povinnost ORL lékařů edukovat lékaře a sestry novorozeneckých a dětských oddělení o tom, jak sdělovat tuto informaci rodičům.
Výsledek screeningu sluchu je součástí zdravotnické dokumentace dítěte a je uveden v propouštěcí/překladové zprávě.
• Kontrolní vyšetření po propuštění z porodnice
Jako palčivý problém (možná nejpalčivější) se jeví kontrolní vyšetření u dětí, které neměly v porodnici výbavné OAE. Velká část rodičů se k tomuto vyšetření v rámci svého bydliště nedostaví, nebo se poté nedostaví do FN v Ostravě k dalšímu vyšetření (BERA, SSEP). Počet dětí, které se dostaví k těmto kontrolním vyšetřením, lze zvýšit pečlivým poučením rodičů. Kromě pohovoru lze k tomu přispět i informováním formou propagačního letáčku, který rodiče dětí s nevýbavnými OAE dostávají s propouštěcí zprávou. Domníváme se, že je na zodpovědnosti rodičů, zda s dětmi ke kontrolnímu vyšetření dorazí. Rodiče si musejí uvědomit, že oni za své děti nesou plnou zodpovědnost. Na druhé straně mohou být rodiče pozitivně (ale i negativně) ovlivněni svými pediatry, kteří by jim měli být schopni vysvětlit, proč je vyšetření užitečné opakovat (je-li toto doporučení v propouštěcí zprávě z nemocnice).
Máme informaci, že v jedné nemocnici v jiném kraji jsou rodiče telefonicky aktivně zváni ke kontrolnímu vyšetření OAE (tzn. ORL pracoviště obvolává rodiče dětí, u nichž v porodnici OAE vyvolány nebyly). Tento způsob je sice chvályhodný, nicméně jej určitě nepovažujeme za systémový. Je také nesmírně časově a personálně náročný (rodiče telefon neberou, nejsou dostupní, nedostaví se atd.). Tento systém může být funkční, pokud je screening prováděn pouze v rámci jednoho zdravotnického zařízení, ale v rámci celého kraje je to prakticky nemožné.
K výraznému zvýšení počtu dětí, které rodiče přivedli ke kontrolnímu vyšetření, došlo po zřízení speciální ambulance pro patologické novorozence v rámci dětské kliniky FNO (týká se pouze dětí, které jsou hospitalizované v naší nemocnici). Zde lékař jasně požaduje od rodičů dětí s nevýbavnými OAE absolvování kontrolního vyšetření OAE a při negativním nálezu taky BERA či SSEP vyšetření. Tím jsou rodiče „nuceni“ ke kontrolnímu vyšetření přijít.
• Statistika a sledování výsledků, hitparáda výsledků
Každé oddělení v pravidelných intervalech (1-3 měsíce) dodává výsledky vyšetření. Sledujeme počty všech vyšetřených dětí, počty dětí, které měly výbavné OAE, počty dětí, které měly nevýbavné OAE a počty dětí, které nebyly vyšetřeny.
Nejčastějším důvodem, proč nebyly děti vyšetřeny, je překlad na jiné pracoviště. Od loňského roku také sledujeme údaje o počtech celkově narozených dětí a porovnáváme je s počty celkově vyšetřených dětí. Máme v plánu sledovat i počty dětí, které se dostaví ke kontrolnímu vyšetření po propuštění z porodnice.
ZÁVĚR
Zavádění celoplošného screeningu sluchu novorozenců v rámci kraje je dlouhodobý proces, při kterém se lze potkat s řadou problémů. Úlohu koordinátora má krajské ORL pracoviště, jeho hlavním úkolem je edukace a motivace sester a lékařů novorozeneckých a dětských oddělení. Provádění screeningu náleží sestrám novorozeneckých a dětských oddělení, které jsou nejdůležitějším předpokladem správně fungujícího systému. V nejbližším období lze očekávat přijetí legislativních změn, které zavedou povinný celoplošný screening sluchu novorozenců v rámci celé České republiky. Samotná „legislativní podpora“ však neznamená, že screening se začne nějak sám od sebe provádět a taky nevyřeší počáteční problémy při jeho plošném zavádění. Základním předpokladem úspěšně fungujícího systému je především chuť screening realizovat a dlouhodobá mezioborová komunikace. Věříme, že i ostatní ORL pracoviště, stejně tak jako my, se budou setkávat se vstřícností neonatologů a pediatrů, sester neonatologických a dětských oddělení a praktických lékařů pro děti a dorost.
MUDr. Karol Zeleník, Ph.D.
Otorinolaryngologická klinika FN Ostrava
17. listopadu 1790
708 52 Ostrava
e-mail: karol.zelenik@fno.cz
Zdroje
1. Jakubíková a kol.: Detská audiológia, Bratislava, Slovak Academic. Press, s.r.o., 2006, s. 15-29, s. 91-105.
2. Kabelka, Z.: Screening sluchu – podkladové materiály pro jednání o možnostech podpory screeningu sluchu, <http://otolaryngologie.cz/screening-sluchu-podkladove-materialy-pro-jednani-o-moznostech-podpory-screeningu-sluchu-2/>
3. Kabelka, Z., Příhodová, J., Vymlátilová, E.: Výsledky rehabilitace dětí s kochleárním implantátem, Otorinolaryng a Foniat /Praque/, 46, 2004, s. 93-97.
4. Metodický pokyn k zajištění celoplošného novorozeneckého screeningu sluchu a následné péče. MZ ČR – v procesu schvalování.
5. Novák, A.: Audiologie. Praha, 2003, s. 188-195, 232-235.
6. Spivak, L.: Universal newborn hearing screening. New York, Thieme, 1998, s. 274.
7. World health organisation: Newborn and infant hearing screening: current issues and guiding principles for action. WHO cataloguing-in-publication data. Geneva, Switzerland, 2009, 40 s.
Štítky
Audiologie a foniatrie Dětská otorinolaryngologie Otorinolaryngologie
Článek Erythema multiforme v ORLČlánek Extranodální NK/T buněčný lymfom nazálního typu - neobvyklá příčina jednostranné nosní obstrukceČlánek Vyhlášení soutěže o nejlepší publikaci České společnosti ORL a CHHK za r. 2011 (Kutvirtova cena)
Článek vyšel v časopiseOtorinolaryngologie a foniatrie
Nejčtenější tento týden
2012 Číslo 2- Isoprinosin je bezpečný a účinný v léčbě pacientů s akutní respirační virovou infekcí
- Fexofenadin – nesedativní a imunomodulační antihistaminikum v léčbě alergických projevů
- Isoprinosine nově bez indikačních a preskripčních omezení
- Lokální antiseptická terapie faryngitidy – účinnost oktenidinu a zachování integrity střevní mikrobioty
- Inosin pranobex v léčbě chřipky a dalších respiračních infekcí virové etiologie
-
Všechny články tohoto čísla
- Využití CT navigace v chirurgii hlavy
- Okamžité revize u pacientů s oboustrannou obrnou zvratných nervů po operaci štítné žlázy a příštítných tělísek
- Otázky související se zaváděním plošného screeningu sluchu v Moravskoslezském kraji
- Helicobacter pylori a jeho úloha v patogenezi a patologii orofaryngu a epifaryngu ve vztahu k ORL onemocněním
- Extranodální NK/T buněčný lymfom nazálního typu - neobvyklá příčina jednostranné nosní obstrukce
- Kurz Sanační a rekonstrukční chirurgie středního ucha
- Worskhop – velké slinné žlázy
- Vzpomínka na prim. MUDr. Arnošta Pellanta, CSc.
- Sekce lékařů lůžkových pracovišť
- Vyhlášení soutěže o nejlepší publikaci České společnosti ORL a CHHK za r. 2011 (Kutvirtova cena)
- V. W. Rawool: Hearing Conservation In Occupational, Recreational, Educational and Home Settings
- M. S. Godin: Rhinoplasty, Cases and Techniques
- Erythema multiforme v ORL
- Současný pohled na adenotomii a tonzilektomii v České republice (dotazníková studie)
- Postterapeutické hodnotenie priamej endoskopickej autofluorescencie a ej použitie v enežmente liečby rakoviny hrtana
- Otorinolaryngologie a foniatrie
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Erythema multiforme v ORL
- Extranodální NK/T buněčný lymfom nazálního typu - neobvyklá příčina jednostranné nosní obstrukce
- Současný pohled na adenotomii a tonzilektomii v České republice (dotazníková studie)
- Okamžité revize u pacientů s oboustrannou obrnou zvratných nervů po operaci štítné žlázy a příštítných tělísek
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



