-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
S MUDr. Jiřím Bonaventurou, Ph.D., nad prvními souhrnnými guidelines ESC pro management kardiomyopatií
12. 2. 2024
Koncem loňského roku byly publikovány guidelines Evropské kardiologické společnosti (ESC) pro management kardiomyopatií. O shrnutí a komentář k hlavním bodům tohoto dokumentu jsme požádali MUDr. Jiřího Bonaventuru, Ph.D., z Kardiologické kliniky 2. LF UK a FN Motol v Praze.
 Inzerce
InzerceDokument ESC uvádí, že jde o nové, nikoliv aktualizované doporučené postupy. Z jakého důvodu tato doporučení vznikla?
V rámci ESC se jedná o vůbec první souhrnná doporučení pro kardiomyopatie (KMP) jako celek. Předchozí guidelines ESC byly zaměřeny pouze na hypertrofickou kardiomyopatii (HCM) a pocházejí již z roku 2014. Nová doporučení se snaží pokrýt nejen HCM, ale i dilatační kardiomyopatii (DCM), restrikční kardiomyopatii (RCM), arytmogenní kardiomyopatii pravé komory (ARVC) a též představuje novou „zastřešující“ entitu – nedilatovanou kardiomyopatii levé komory (NDLVC). Pod tímto souhrnným termínem nyní můžeme najít například diagnózy dříve označované jako arytmogenní kardiomyopatie levé komory, pozánětlivé kardiomyopatie, ale i postižení myokardu asociovaná se svalovými dystrofiemi. Další novinkou je nezařazení nonkompakce (hypertrabekulizace) myokardu a stresové kardiomyopatie (syndromu tako-tsubo) mezi kardiomyopatie.
V doporučeních je uvedeno, že pro oblast managementu kardiomyopatií existuje málo důkazů z randomizovaných studií. Co je toho důvodem a o co se guidelines opírají?
Ano, to je pravda, randomizované studie na větším počtu pacientů s KMP prakticky nemáme k dispozici. Většina doporučení v současných guidelines má úroveň důkazů „C“, tedy názor expertů. Jedním z důvodů je relativní vzácnost těchto diagnóz – ve smyslu individuálních typů kardiomyopatií, například oproti pacientům s aterosklerotickými kardiovaskulárními onemocněními, kde máme důkazů z randomizovaných studií výrazně více. V posledních letech se však v tomto ohledu situace vyvíjí příznivěji, ať již pro pacienty s kardiomyopatií způsobenou transthyretinovou amyloidózou (ATTR) nebo pro nemocné s obstrukční formou HCM, kde máme velmi dobrá data z randomizovaných studií s inhibitory myozinu.
Které aspekty hodnocení a managementu kardiomyopatií jsou dle tohoto dokumentu klíčové?
Odpověď nám vlastně dává ústřední schéma těchto guidelines. Shrnuje v sobě totiž následující:
- Klinické situace, které přivedou pacienta k vyšetření (symptomy, screening, náhodný záchyt patologie, například při EKG vyšetření).
- Morfologická a funkční diagnostika kardiomyopatií pomocí zobrazovacích a další metod.
- Fenotypizace dle 5 výše zmíněných typů kardiomyopatií.
- Obecná a následně fenotypově specifická léčebná doporučení.
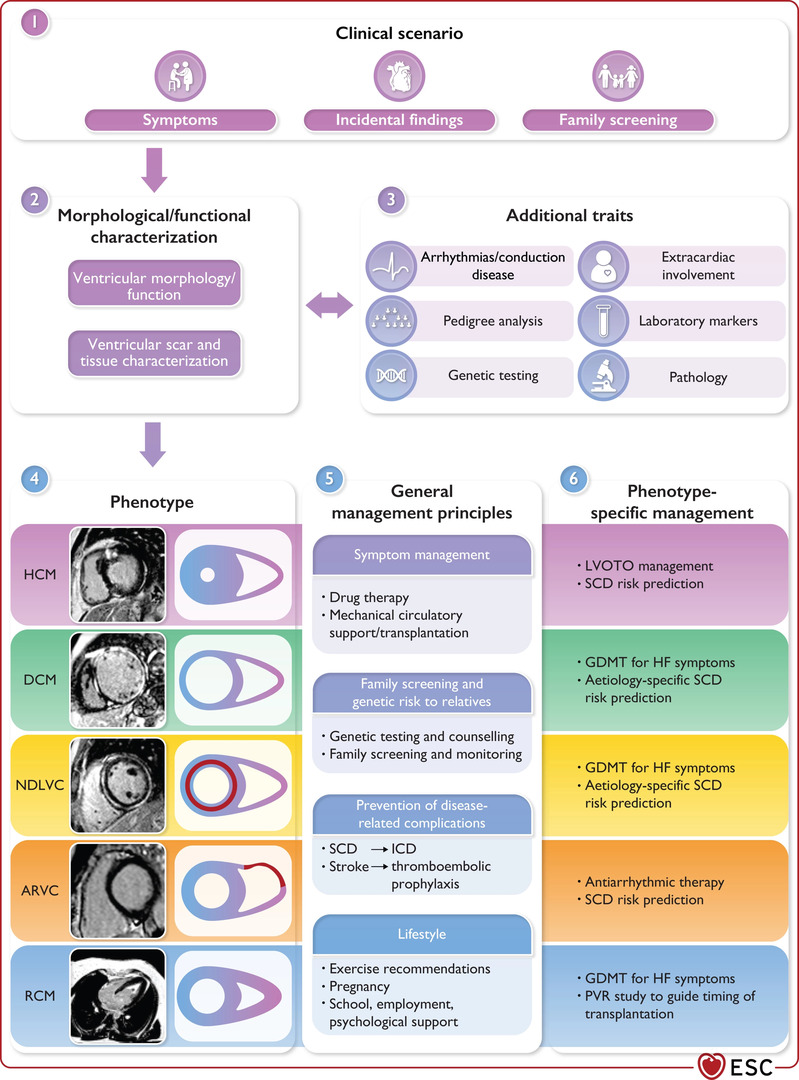
Genetika a fenotypy KMP jsou jednou z oblastí, na něž se dokument zaměřuje. Co to znamená pro klinickou praxi?
Molekulárně genetické vyšetření je stále dostupnější metodou v běžné praxi. Současné guidelines doporučují kombinaci klinické diagnózy a jejího molekulárně genetického podkladu pro správné zařazení kardiomyopatie. V případě nové jednotky NDLVC je to v podstatě nutností – při její současné definici se jedná o velmi heterogenní skupinu a bez provedení molekulárně genetického vyšetření nám toto označení prakticky nic neříká o povaze a prognóze onemocnění u konkrétního pacienta.
Je některým typům KMP věnována zvláštní pozornost?
Guidelines se snaží být vyvážené. Zmiňují jak relativně častá onemocnění (jako HCM či DCM), tak i naprosté rarity, které se týkají jen desítek pacientů celosvětově. Větší pozornost si samozřejmě vysloužila častější onemocnění nebo ta, pro něž máme specifickou terapii, jako jsou TTR amyloidóza, Fabryho choroba či Pompeho choroba.
Pozornost je věnována také jednotlivým fázím KMP a odlišnostem KMP v různých věkových skupinách. Na které aspekty byste zde upozornil?
Kardiomyopatie v dětském věku bývají součástí komplexních syndromů s bohatou nekardiální problematikou a jejich prognóza může být diametrálně odlišná od dospělých pacientů, které s KMP v klinické praxi řešíme. Pro detaily bych na tomto místě čtenáře spíše odkázal na jednotlivé kapitoly a konkrétní onemocnění, pro něž hledá doporučení. Z velké části se jedná o problematiku pediatrie a dětské kardiologie.
Nová doporučení se týkají rovněž stratifikace rizika náhlé srdeční smrti u pacientů s KMP. O co se stratifikace opírá a do jaké míry dokáže toto riziko snížit?
Základem stratifikace rizika náhlé srdeční smrti (SCD) v primární prevenci, tedy dříve než událost nastane, je identifikace různých rizikových faktorů (RF) nalezených při klinických a zobrazovacích vyšetřeních. U řady onemocnění též hraje významnou roli rodinná anamnéza. Relativně nejvíc dat máme přirozeně pro nejčastější kardiomyopatie (HCM, DCM, ARVC), pro řadu KMP existují i praktické kalkulátory rizika, na něž guidelines odkazují.
V sekundární prevenci čili po epizodě úspěšně resuscitované oběhové zástavy na podkladě maligní arytmie panuje napříč odbornými společnosti shoda. Zde je benefit prevence, tedy implantace kardioverteru-defibrilátoru (ICD), jednoznačný, bez potřeby dalších RF či kalkulátorů.
Jakou roli má multidisciplinární přístup ke KMP a co je jeho ústředním bodem?
Guidelines se zabývají všemi typy kardiomyopatií, a multidisciplinární přístup je tak zcela zásadní. Pro diagnostiku, stratifikaci rizika i terapii využíváme multimodální zobrazování a další pokročilé metody, například molekulárně genetické vyšetření pomocí sekvenování nové generace (NGS). Velké množství informací, jež těmito postupy získáme, vyžaduje řadu odborníků, kteří tyto informace dokážou správně interpretovat. A nesmíme zapomínat, že kardiomyopatie mohou být i systémovými onemocněními s řadou extrakardiálních projevů.
Na 7. sjezdu České asociace ambulantních kardiologů jste měl v bloku věnovaném KMP přednášku věnovanou hypertrofické kardiomyopatii. Jaké klíčové poznatky si měli účastníci tohoto příspěvku – a celého odborného bloku – odnést?
Klíčovými body mé prezentace byly:
- riziková stratifikace SCD
- ovlivnění prognózy
- ovlivnění symptomatologie pacientů s HCM
Symptomatologie se v ambulantní praxi netýká pouze nemocných s obstrukční formou HCM, ale také třeba těch s fibrilací či flutterem síní. Tyto arytmie jsou u našich pacientů velmi prevalentní a spojené i s vysokým tromboembolickým rizikem.
Jak ve světle nových guidelines a poznatků o HCM vnímáte perspektivy léčby tohoto onemocnění a co podle vás přinese budoucnost z hlediska zlepšení prognózy pacientů?
Pro HCM bude blízká budoucnost ve znamení nové cílené terapie inhibitory myozinu. V letošním roce budeme mít pro naše pacienty k dispozici mavakamten jakožto zástupce 1. generace léčiv vyvíjených specificky pro terapii HCM. Recentně, v prosinci 2023, byly navíc předběžně oznámeny příznivé výsledky RCT fáze III s afikamtenem (a budou prezentovány na nejbližším kongresu). Další látky jsou ve vývoji. Tedy vedle dlouhá léta využívaných betablokátorů a blokátorů kalciových kanálů budou mít naši pacienti k dispozici další a velmi specifickou terapii před eventuálním invazivním řešením obstrukce.
Ve světle molekulárně genetických poznatků o etiologii kardiomyopatií probíhá řada studií s takzvanou genovou terapií, což je souhrnný termín pro silencing terapii nebo editaci genomu zejména pomocí CRISPR-Cas9, jež nabízejí možnosti korekce mutací včetně zárodečných. Slibné výsledky na myších modelech byly recentně publikovány za použití endonukleáz (včetně Cas9) a adenovirových vektorů. V USA byl v uplynulém roce zahájen nábor do studie, která testuje léčivo na tomto principu u pacientů s HCM a nejčastější mutací v genu MYBPC3. Před širším využitím metod editace genomu však bude nezbytné dokonale vysvětlit podíl genetických mutací na vzniku fenotypu HCM. V současné době totiž u většiny našich pacientů žádnou patogenní mutaci nenalézáme. Porozumění této rozsáhlé skupině takzvaně genotyp-negativních pacientů bude zcela klíčové. Již nyní je jasné, že existují pacienti, kteří nejen nemají patogenní mutaci na úrovni DNA, ale ani v jejich rodinách nelze vysledovat (nepochybně zjednodušený) mendelovský typ dědičnosti. K tomu nám mohou pomoci rozsáhlé multicentrické studie komplexně genotypizovaných pacientů.
MUDr. Andrea Skálová
redakce proLékaře.czZdroj: Arbelo E., Protonotarios A., Gimeno J. R. et al.; ESC Scientific Document Group. 2023 ESC guidelines for the management of cardiomyopathies. Eur Heart J 2023 Oct 1; 44 (37): 3503–3626, doi: 10.1093/eurheartj/ehad194. Volně dostupné on-line v plné verzi: www.escardio.org/Guidelines/Clinical-Practice-Guidelines/Cardiomyopathy-Guidelines
Líbil se Vám článek? Rádi byste se k němu vyjádřili? Napište nám − Vaše názory a postřehy nás zajímají. Zveřejňovat je nebudeme, ale rádi Vám na ně odpovíme.
Štítky
Diabetologie Interní lékařství Kardiologie Praktické lékařství pro dospělé
Nejnovější kurzy
Autoři: MUDr. Ivan Řiháček, Ph.D.
Autoři: MUDr. Markéta Hegarová
Autoři: doc. MUDr. Jan Bruthans, CSc., doc. MUDr. Miroslav Solař, Ph.D., prof. MUDr. Miroslav Souček, CSc.
Přejít do kurzů
Nejčtenější tento týden Celý článekPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání




