-
Medical journals
- Career
KONVENČNÍ RENTGENOVÁ VYŠETŘENÍ VÝVODNÝCH CEST MOČOVÝCH
Authors: MUDr. Jaroslav Sedmík; MUDr. I. Mihulová; MUDr. Petr Nádeníček, Ph.D.
Authors‘ workplace: Radiologická klinika LF MU a FN Brno, pracoviště Bohunice
Published in: Urol List 2006; 4(2): 5-9
Overview
I přes významný pokrok ve vyšetřovacích modalitách se v uroradiologii stále s výhodou využívají konvenční rentgenové vyšetřovací metody, a to jak neinvazivní, tak invazivní. Mezi neinvazivními metodami stojí v popředí nativní snímek ledvin a močového měchýře a intravenózní vylučovací urografie, které dávají poměrně komplexní informaci o uložení, velikosti a tvaru ledvin, ureterů, močového měchýře, dále psoatů a zobrazeného skeletu. Hodnotí se i funkce ledvin a průchodnost močových cest. Mezi další neinvazivní metody se řadí cystografie, ascendentní uretrocystografie, mikční cystouretrografie a v současnosti již spíše obsolentní řetízková uretrocystografie. Zmíněné metody podávají informaci převážně o morfologii močového měchýře a uretry, částečně i ureterů. Mezi invazivní vyšetřovací metody patří ascendentní a descendentní pyelografie, metody jež invazivní cestou zobrazí kalichopánvičkový systém s vývodnými močovými cestami, a to aplikací kontrastní látky, buď cestou cystoskopie (ascendentní pyelografie), nebo perkutánním výkonem - punkcí ledviny s následným zavedením nefrostomického drénu (descendentní pyelografie).
KLÍČOVÁ SLOVA:
intravenózní vylučovací urografie, cystografie, ascendentní uretrocystografie, mikční cystouretrografie, pyelografieÚVOD
Zobrazovací metody v urologické diag-nostice umožňují dosáhnout správného rozhodnutí o původu, charakteru, stadiu a dynamice patologického procesu postihujícího vývodné cesty močové. Neinvazivními, ale i invazivními metodami lze stanovit anebo upřesnit základní diagnózu a eventuálně terapeuticky zasáhnout.
Vyšetřovací metody jsou používány od nejjednodušších k nejsložitějším v logickém řazení respektujícím invazivitu a radiační zátěž.
VYŠETŘOVACÍ METODY - NEINVAZIVNÍ
Prostý (nativní) snímek ledvin a močového měchýře
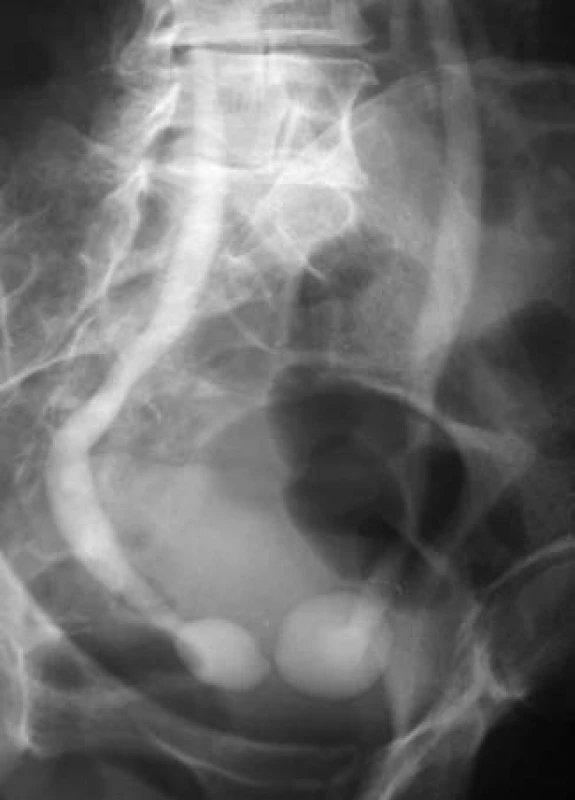
Nativní snímek [1] patří k nejjednodušším a nejstarším vyšetřovacím metodám v oblasti břicha a pánve. V základním provedení se zhotovuje vleže na zádech, zobrazuje oblast od obratle Th11 po symfýzu. Posuzujeme uložení, velikost a tvar obou ledvin, stíny psoatů, rozložení střevního plynu, tvar a strukturu bederních obratlů a pánve. Jeho využití je poměrně široké, ale v současnosti je používán především k vyhledávání rentgenově kontrastních konkrementů a kalcifikací. Nativní snímek předchází každému rentgenovému vyšetření s použitím kontrastní látky, tzn. že je nedílnou součástí např. intravenózní vylučovací urografie, cystografie, uretrocystografie, pyelografie apod (obr. 1).
Image 1. Kontrastní odlitková nefrolitiáza oboustranná. 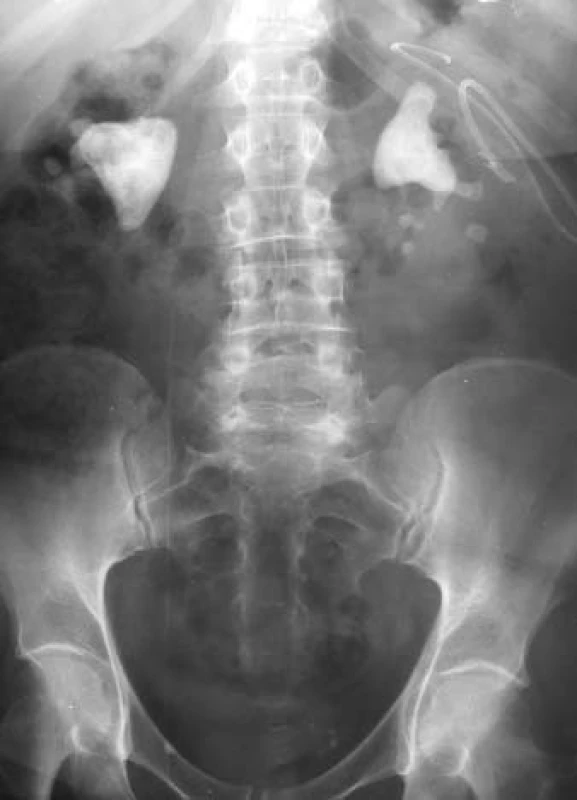
Intravenózní vylučovací urografie
Intravenózní vylučovací urografie (IVU) [2,3] poskytuje údaje o morfologii a částečně i o funkci ledvin, slouží ke zobrazení parenchymu a kalichopánvičkového systému ledvin, močovodů, močového měchýře a eventuálně i močové trubice a sleduje základní cíl - průkaz či vyloučení přítomnosti patologických změn.
Intravenózní vylučovací urografie byla dlouho základním pilířem zobrazovací diagnostiky močového systému, ale postupně začaly být se vzrůstající frekvencí používány další zobrazovací modality jako ultrasonografie, počítačová tomografie a zobrazení magnetickou rezonancí (MRI), nově i pozitronová emisní tomografie, aby kompenzovaly limity vylučovací urografie. Tyto alternativní vyšetřovací modality však mají také svá omezení a navzdory jejich vzrůstajícímu používání dosud ideální „globální“ vyšetření uropoetického systému neexistuje (obr. 2-4).
Image 2. Týž snímek, intravenózní vylučovací urografie, hydronefróza. 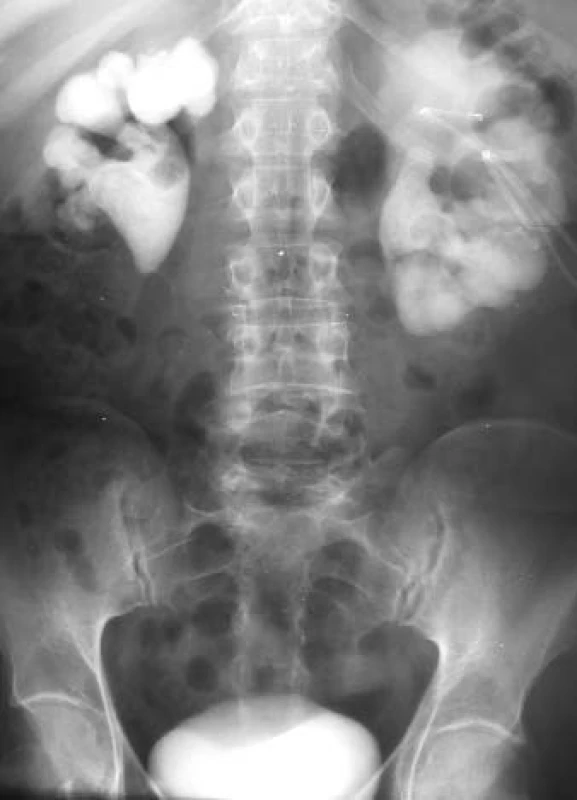
Image 3. Tumor renis, vyklenutí kontury levé ledviny, nezřetelný dutý systém dolního a středního kalichu (IVU). 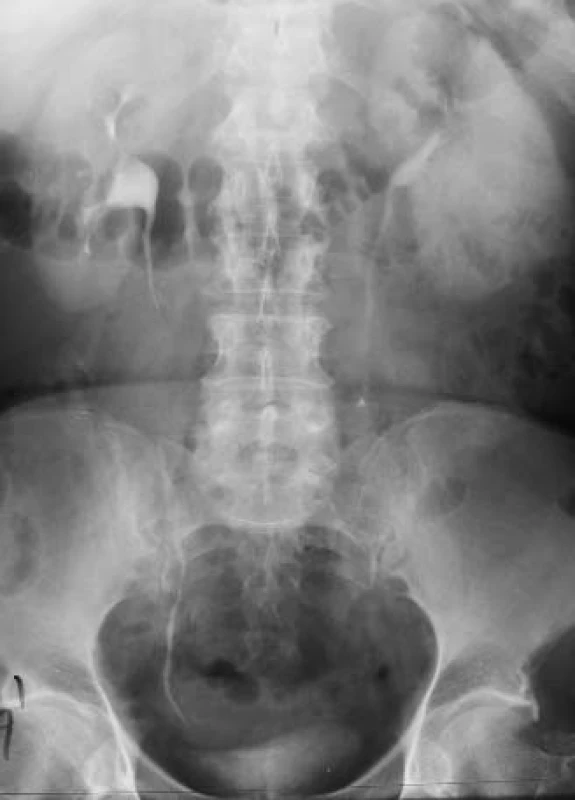
Image 4. Ureteritis cystica, deformace m.m, divertikly (IVU). 
Racionální způsob provádění intravenózní vylučovací urografie musí sledovat uvedený cíl a zároveň respektovat další medicínské, ekonomické a jiné faktory, jako je radiační zátěž, doba vyšetřování apod. Maximální diagnostická výtěžnost intravenózní urografie často závisí na racionálním využití doplňujících vyšetřovacích postupů. Proto je nezbytné, aby bylo vyšetření vedeno lékařem - radiologem. Způsob provádění intravenózní vylučovací urografie se na mnohých pracovištích výrazně liší. Metodika standardně provedené intravenózní urografie by měla vypadat následovně.
Metodika standardního provedení
Vyšetření se provádí nalačno (minimální doba 4 hodiny), po zhotovení nativního snímku ledvin a pánve a po jeho vyhodnocení je intravenózně aplikována nefrotropní jodová kontrastní látka (JKL) v množství přibližně 1 ml/kg hmotnosti pacienta. Po 7 minutách se zhotovuje vleže na zádech první urogram, další pak ve 14. a 21. minutě. Pokud je diagnostická výpověď nedostačující a takto provedeným vyšetřením není možné zodpovědět příslušné klinické otázky, jednoznačně vyloučit patologický proces a nebo jej v mezích zvoleného postupu dostatečně upřesnit, tak se tento standardní postup cíleně rozšiřuje.
Doplňující vyšetřovací postupy
Jako doplňující postupy, jejichž indikace přísluší lékaři vedoucímu vyšetření, připadají v úvahu tyto výkony:
- tomografie - při neostrých konturách ledvin nebo kalichopánvičkového systému,
- snímek s kompresí močovodů - při nedostatečném zobrazení kalichopánvičkového systému
- šikmé nebo cílené snímky za skiaskopické kontroly - při deformaci kalichopánvičkového systému, ureterů, močového měchýře
- diuretický (furosemidový) test - tzn. podání 1 ampule furosemidu i.v. a zavodnění rychlou infuzí 150 ml fyziologického roztoku - při poruše vyprazdňování pánvičky při podezření na stenózu pelviureterální junkce, snímky se zhotovují v 5. a 10. minutě po aplikaci furosemidu, tato metodika však dnes nalézá větší uplatnění při radionuklidovém vyšetření, jímž lze spolehlivěji posoudit funkci ledvin
- snímky vleže na břiše - při nedostatečné kontrastní náplni močovodů
- snímky s kraniokaudálním sklonem paprsků - při podezření na konkrement v ureteru juxtavezikálně nebo na lézi močového měchýře
- předozadní a bočný snímek močového měchýře ve stoje - např. při podezření na cystokélu,
- šikmé snímky močového měchýře - při infiltraci stěny močového měchýře, při pseudodivertiklech nebo při hyperplazii prostaty
- pozdní snímky za 1, 2, 3, 12 i 24 hodin - při sníženém vylučování kontrastní látky
- mikční uretrografie - při podezření na infravezikální obstrukci močových cest, u tohoto výkonu je však nutná dobrá koncentrace vylučované kontrastní látky
- snímek močového měchýře po vymočení - při hyperplazii prostaty pro určení postmikčního rezidua (jinak se běžně hodnotí USG-vyšetřením)
- snímek ve stoje - při podezření na zvýšeně mobilní ledvinu
- u dětí lze odstranit rušivou sumaci střevního obsahu a kontrastně zobrazeného dutého systému ledvin tzv. Mateiho manévrem (perorálním podáním šumivého prášku, po němž se rozepne žaludek, a tak se „odkryjí“ ledviny).
Aplikace JKL - preventivní opatření, rizika a kontraindikace
Samostatnou kapitolou jsou rizika spojená s aplikací jodových kontrastních látek, jedná se o alergoidní a chemotoxické (nefrotoxické kontrastní nefropatie, neurotoxické, kardiotoxické a další).
Mezi faktory zvyšující riziko nežádoucí reakce patří:
- diabetes mellitus
- renální insuficience
- těžké kardiální a plicní onemocnění
- asthma bronchiale, předchozí reakce na JKL
- polyvalentní alergie
- nízký (dětský) a vysoký věk nemocných
- hypertyreóza
- feochromocytom
- mnohočetný myelom
Nízkoosmolální kontrastní látky jsou dražší, vyvolávají však méně nežádoucích účinků, proto je jejich použití doporučováno u rizikových stavů, k nimž řadíme - věk do 15 let a věk nad 70 let, výkon bez zajištění řádné přípravy, akutní CMP, osoby s diabetes mellitus či s transplantovanou ledvinou a nestabilní klinický stav. Jako premedikace postačuje prednison 20 mg, 1 tbl po 6 hodinách ve 3 dávkách, tedy 1, 7 a 13 hodin před podáním JKL.
V případě závažnějších anamnestických údajů - polyvalentní alergie, asthma bronchiale, předchozí reakce na JKL - je navíc nutná premedikace kortikoidy, případně i asistence lékaře ARO.
Mezi další relativní kontraindikace patří
- tyreotoxikóza (před podáním JKL, nutno podávat tyreostatika - 3 dny před a pokračovat 2 týdny po podání)
- těžké funkční poruchy ledvin a jater (kreatinin nad 300 µmol/l)
- mnohočetný myelom (při podání JKL nutno zajistit řádnou hydrataci k prevenci precipitace bílkoviny v ledvinách)
- těhotenství
- laktace
- léčba a vyšetření radioaktivními izotopy jódu (JKL nesmí být podána 2 měsíce před léčbou a izotopovým vyšetřením štítné žlázy),
- současně probíhající floridní infekce
Do preventivních opatření kontrastní nefropatie lze zařadit řádnou hydrataci, podávání tekutin 100 ml/h 4 hodiny před vyšetřením (i.v.) a 24 hodin po vyšetření (per os), vysazení PAD-biguanidů 48 hodin před podáním kontrastní látky, vysazení ostatních nefrotoxických léků, zvážit podání nefroprotektivních látek (acetylcystein, infuze hydrogenuhličitanu sodného)
Cystografie
Vyšetření spočívá v infuzní aplikaci nefrotropní JKL v nižší koncentraci cévkou, zavedenou přímo do močového měchýře, (permanentním katétrem uretrou nebo epicystostomií provedenou urologem pro akutní obstrukci infravezikálně), může se kombinovat i s mikcí - kontrastním zobrazením uretry.
Vyšetření je dále indikováno u patologických procesů postihujících močový měchýř - infiltrace stěny, divertikly, vezikoureterální reflux, cystokéla, podezření na traumatické postižení (obr. 5-8).
Image 5. Tumorózní formace v močovém měchýři (IVU). 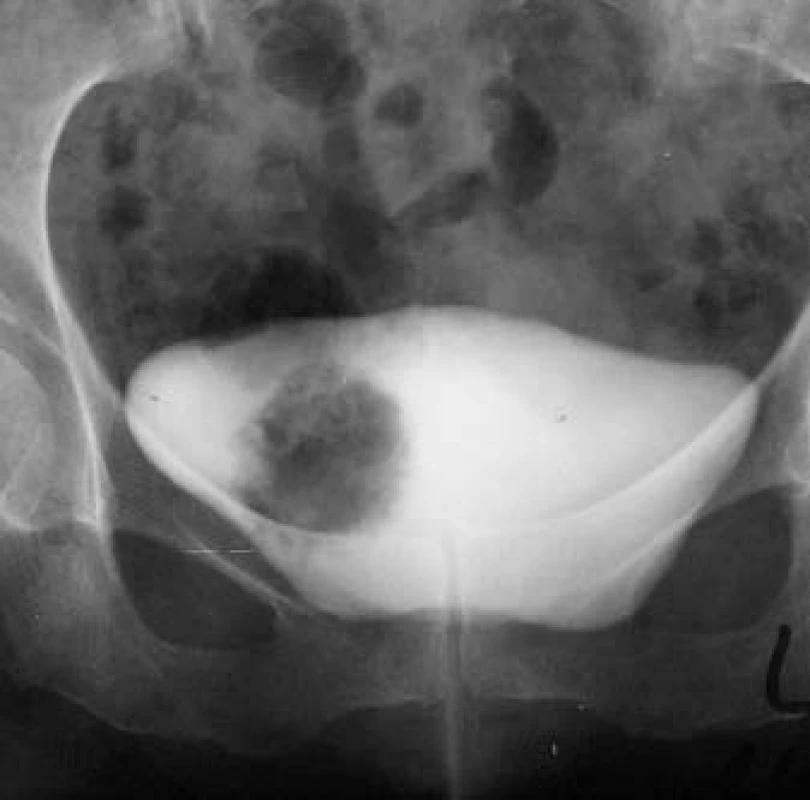
Image 6. Prolaps m.m.,včetně trigona a ureterů (IVU). 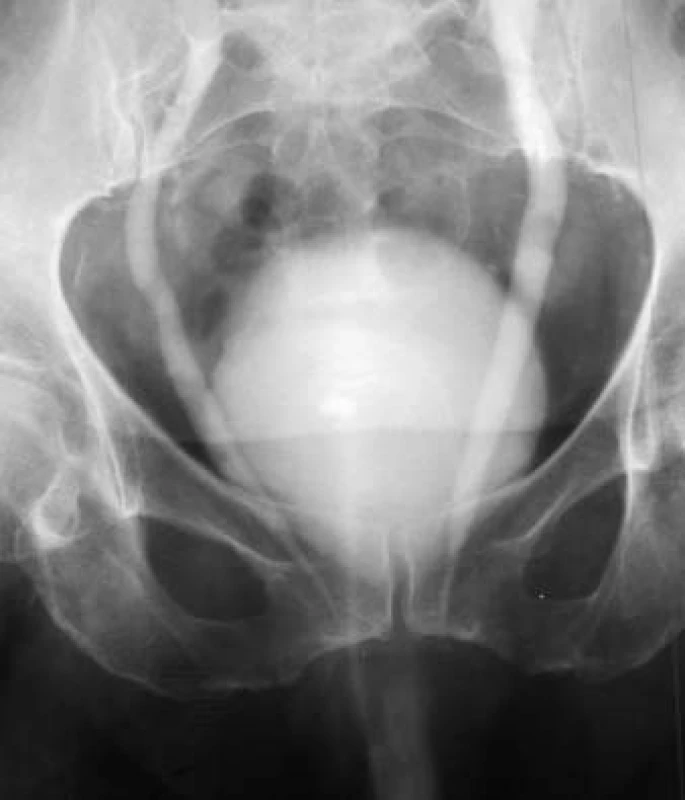
Image 8. Vezikorektální píštěl. 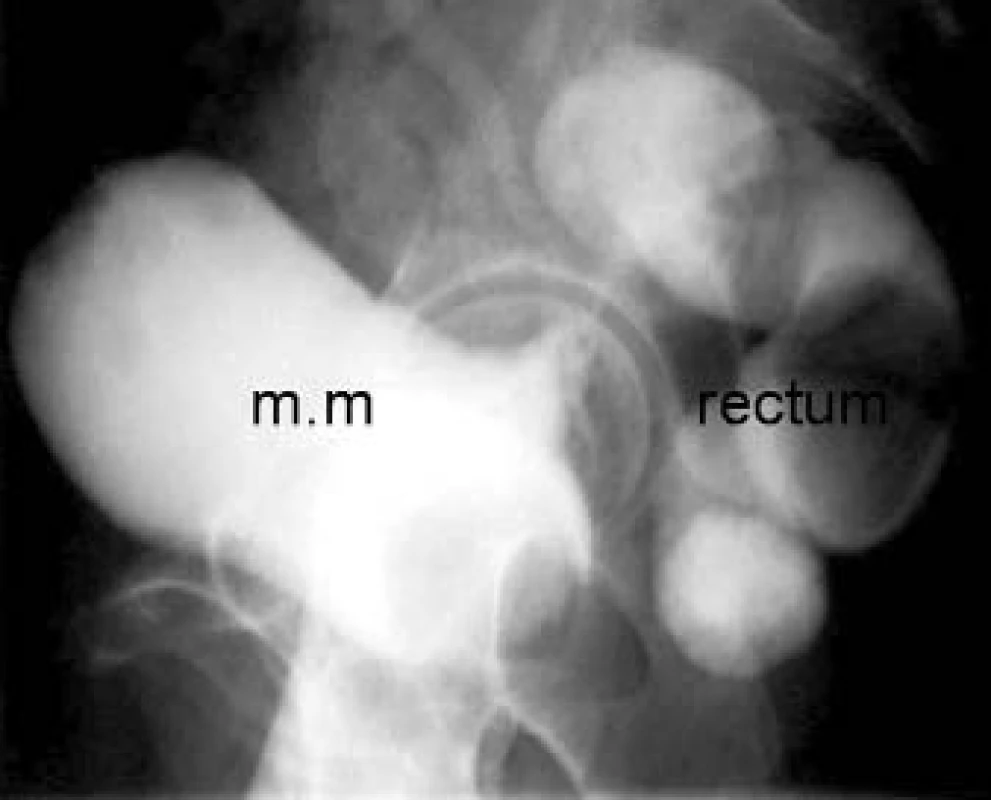
Ascendentní uretrocystografie a mikční cystouretrografie
U žen se kontrastní látka aplikuje přímo do močového měchýře cévkou, formou infuze. U mužů se cévka zavádí jen do močové trubice, v níž se za zevním ústím močové trubice zafixuje balonkem a aplikuje se kontrastní látka, opět formou infuze. Vyšetření slouží k diagnostice inkompletních obstrukcí uretry, změn vezikouretrálního přechodu, vezikoureterálního refluxu, infiltrace stěny močového měchýře, divertiklů apod (obr. 9).
Image 9. Kombinace stenózy penilní uretry a široce nasedajícího divertiklu, částečně patrna i imprese spodiny m.m. zvětšenou prostatou (ascendentní uretrocystografie). 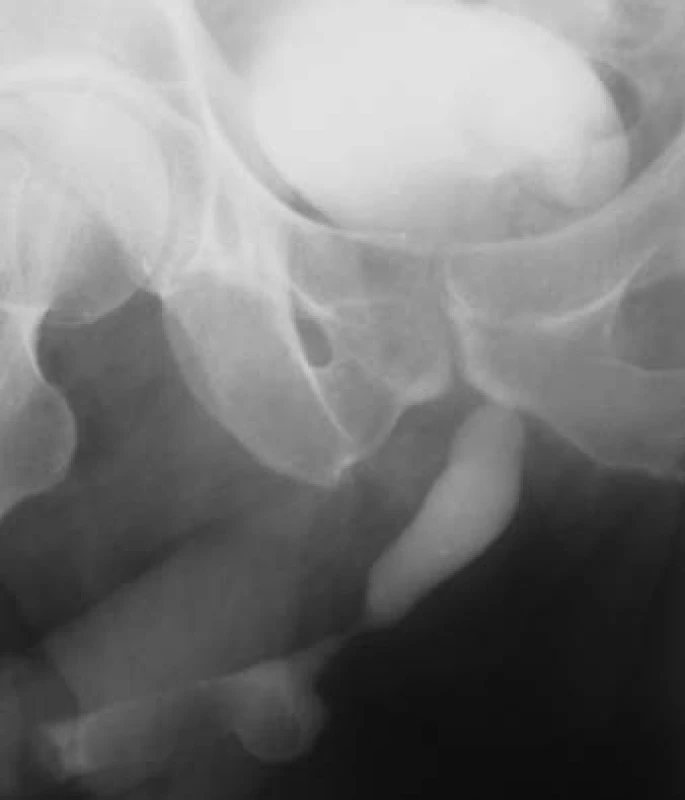
Řetízková uretrocystografie
Toto vyšetření se provádí u žen. Spočívá v zavedení rentgen-kontrastního řetízku do močového měchýře a močové trubice, s následným naplněním močového měchýře zředěnou nefrotropní JKL cévkou zavedenou do močového měchýře. Indikací k vyšetření je stresová inkontinence. Vyšetření umožňuje posouzení - měření - dorzálního vezikouretrálního úhlu a posouzení vztahu uretrovezikálního přechodu ke sponě stydké. V poslední době se však vedou diskuse o jeho výtěžnosti a více se používá funkční sonografie, v indikovaných případech MRI.
VYŠETŘOVACÍ METODY - INVAZIVNÍ
Jedná se o zobrazení dutého systému ledvin a ureteru při výkonu prováděném urologem na operačním sálku pod skiaskopickou kontrolou, případně kontrolu provedeného výkonu, pak ovšem na radiologickém pracovišti.
Ascendentní pyelografie
Vyšetření začíná cystoskopií a cystoskopickým zavedením tenké cévky do močovodu s následnou aplikací nefrotropní JKL v nižších koncentracích přímo do kalichopánvičkového systému ledviny a močovodu. Kontrastní látka je aplikována pod skiaskopickou kontrolou a podle skiaskopického obrazu jsou snímkované oblasti zájmu. Vyšetření je indikováno u obstrukčních uropatií, zvláště při překážkách v oblasti močovodů, u intraluminálních procesů v oblasti kalichopánvičkového systému, u papilární nekrózy a u afunkčních ledvin.
Descendentní (perkutánní) pyelografie
Přímou punkcí ledviny se cestou dominantně dolního, příp. středního kalichu zavede do oblasti pánvičky nefrostomický drén - pig-tail [4]. Vyšetření, stejně jako u ascendentní pyelografie, spočívá v přímé aplikaci nefrotropní JKL v nižší koncentraci a za skiaskopické kontroly do kalichopánvičkového systému ledviny a močovodu (obr. 10). Vyšetření je indikováno u obstrukčních uropatií, kontroly postavení nefrostomických drénů, při kontrole stavu vývodných cest močových po intervenčních zákrocích nebo detekci reziduální urolitiázy po perkutánní nefrolitotrypsi. V návaznosti může radiolog dále provést úpravu nevhodně zavedeného nefrostomického drénu (obr. 11, 12).
Image 10. Distální nekontrastní ureterolitiáza (nástřik nefrostomického drénu -částečně mimo dutý systém). 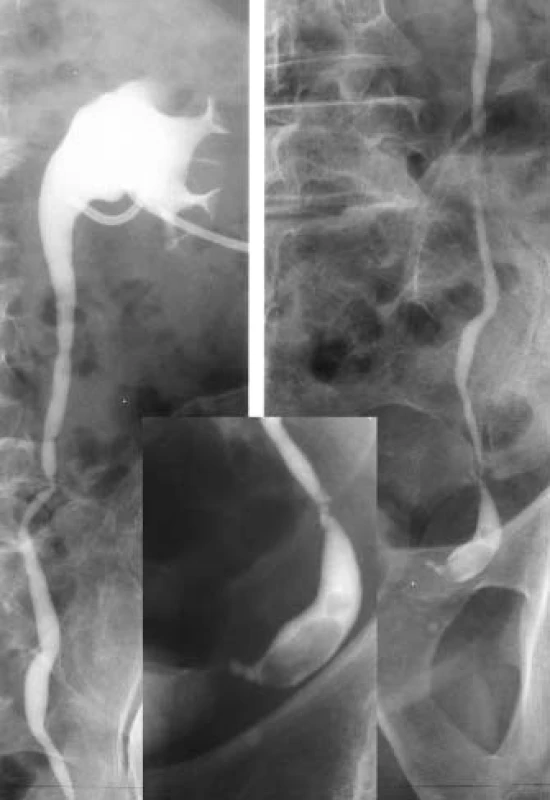
Image 11. Extravazace (nefrostonický drén s pig-tailem mimo dutý systém). 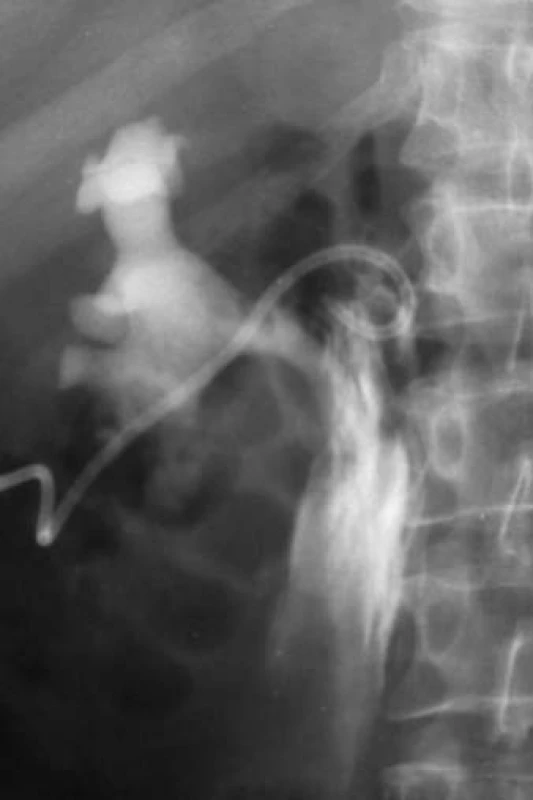
Image 12. Týž pacient - po úpravě zvyklé uložení. 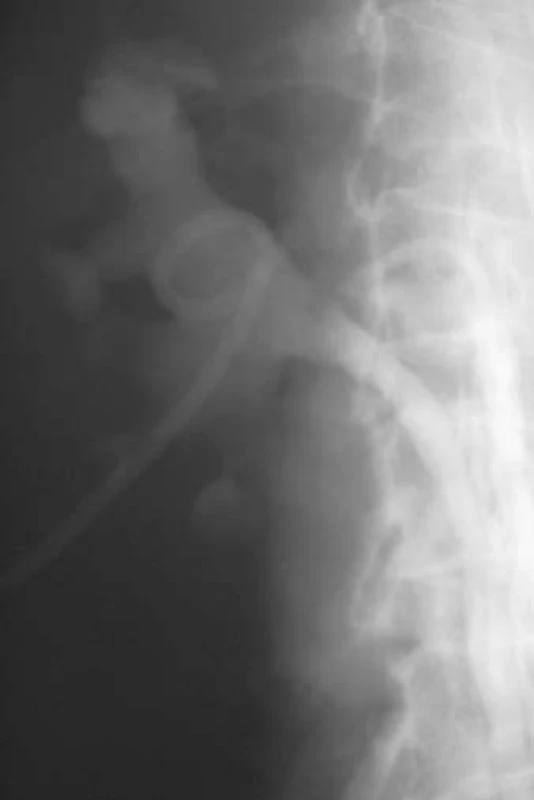
MUDr. Jaroslav Sedmík
MUDr. I. Mihulová
MUDr. Petr Nádeníček, Ph.D.
Radiologická klinika LF MU a FN Brno,pracoviště Bohunice
Sources
1. Vyhnánek L et al. Radiodiagnostika - kapitoly z klinické praxe. Praha: Grada 1998.
2. Benda K. Zobrazovací metody v uroradiologii - současnost a perspektiva. Čes Radiol 2002; 56 : 43.
3. Lautin EM, Schoenfeld A, Choudhri A. Subservience of excretory urography to unenhanced CT in evaluating renal colic: a good idea? Benefits and consequences. Radiology 1998; 209(1): 286.
4. Benda K. Akutní nevaskulární urointervence. Čes Radiol 2000; 54 : 149.
Labels
Paediatric urologist Urology
Article was published inUrological Journal

2006 Issue 2-
All articles in this issue
- KONVENČNÍ RENTGENOVÁ VYŠETŘENÍ VÝVODNÝCH CEST MOČOVÝCH
- SOUČASNÉ POSTAVENÍ ANGIOGRAFIE LEDVIN VČETNĚ INTERVENCÍ
- MOŽNOSTI ULTRAZVUKU V DIAGNOSTICE UROLOGICKÝCH ONEMOCNĚNÍ
- ULTRASONOGRAFIE PROSTATY, SEMENNÝCH VÁČKŮ A MOČOVÉHO MĚCHÝŘE
- ZOBRAZOVÁNÍ MUŽSKÉHO GENITÁLU
- NATIVNÍ CT-VYŠETŘENÍ U UROLITIÁZY
- DIFERENCIÁLNÍ DIAGNOSTIKA CYSTICKÝCH LÉZÍ LEDVIN
- DVOUFÁZOVÁ MULTIDETEKTOROVÁ CT-ANGIOGRAFIE NÁDORŮ LEDVIN
- MOŽNOSTI ZOBRAZENÍ NÁDORŮ UROGENITÁLNÍHO TRAKTU POMOCÍ 18FDG-PET/CT
- MRI-VYŠETŘENÍ UROGENITÁLNÍHO SYSTÉMU - NOVÉ POSTUPY A JEJICH VYUŽITÍ
- VYŠETŘENÍ ZOBRAZENÍM MAGNETICKOU REZONANCÍ V UROLOGICKÝCH INDIKACÍCH
- Urological Journal
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- DIFERENCIÁLNÍ DIAGNOSTIKA CYSTICKÝCH LÉZÍ LEDVIN
- NATIVNÍ CT-VYŠETŘENÍ U UROLITIÁZY
- MOŽNOSTI ULTRAZVUKU V DIAGNOSTICE UROLOGICKÝCH ONEMOCNĚNÍ
- VYŠETŘENÍ ZOBRAZENÍM MAGNETICKOU REZONANCÍ V UROLOGICKÝCH INDIKACÍCH
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career