-
Medical journals
- Career
Sérové markery v diagnostice nealkoholické steatohepatitidy
Authors: Barbora Nováková 1,2; Radan Brůha 1
Authors‘ workplace: IV. interní klinika – klinika hepatologie a gastroenterologie 1. LF UK a VFN v Praze 1; Centrální výzkumné laboratoře ÚLBLD 1. LF UK a VFN v Praze 2
Published in: Vnitř Lék 2019; 65(9): 577-582
Category:
Overview
S rostoucí incidencí a prevalencí obezity a metabolického syndromu se významně zvyšuje počet pacientů s jaterní manifestací těchto civilizačních chorob – NAFL (nealkoholické ztučnění jater), charakterizovanou ukládáním triglyceridů v játrech. NAFL je nyní s prevalencí až 30 % nejčastějším jaterním onemocněním v západních zemích. Přestože NAFL nepůsobí většinou pacientům žádné potíže a jedná se často pouze o náhodný nález při ultrasonografickém vyšetření břišní dutiny, u jedné pětiny takto postižených se rozvíjí NASH (nealkoholický tukový zánět jater) s individuálně rychlou progresí sekvence fibróza – cirhóza – hepatocelulární karcinom. Z klinického hlediska se jeví velmi podstatné spolehlivě rozlišit pacienty s NASH, poněvadž NASH se souběžně s úmrtími z kardiovaskulárních příčin významně podílí na mortalitě nemocných s metabolickým syndromem i z jaterních příčin. V současnosti je míra diagnostikování NASH vzhledem k jeho incidenci i prevalenci v populaci nedostatečná, a to vlivem omezené indikace jaterní biopsie, která je v diagnostice NASH zlatým standardem. Tato práce se zabývá možnostmi diagnostiky NASH, přičemž se podrobněji věnuje zejména některým sérovým markerům tohoto onemocnění. Práce vnikla na základě rešerše vybraných recentních publikací, zobrazených databází PubMed po zadání klíčových slov. Vzhledem k celkovému počtu jedinců postižených ztučněním jater by měly být zavedeny nové, neinvazivní, široce dostupné metody, které by mohly umožnit spolehlivou diagnostiku a staging progrese NAFL/NASH. Tato kritéria splňuje metoda screeningu pomocí LCMS (Liquid Chromatography-Mass Spectrometry/kapalinové chromatografie a hmotnostní spektrometrie) analýzy sérových lipidů, pomocí níž lze odlišit NASH od NAFL s vysokou specificitou a senzitivitou a jejíž efektivita byla validována srovnáním s dostatečně velkou kohortou pacientů diagnostikovaných jaterní biopsií.
Klíčová slova:
analýza sérových lipidů LCMS – Liquid Chromatography-Mass Spectrometry (LCMS) – NAFL – NASH – sérové markery
Metabolický syndrom a jaterní onemocnění
Velmi častou příčinou úmrtí pacientů s chronickým onemocněním jater je jaterní cirhóza, která je dlouhodobého zánětlivého procesu. Vyloučíme-li infekční hepatitidy, z onemocnění neinfekčního původu jsou příčinou jaterní cirhózy vzácná autoimunitně a geneticky podmíněná onemocnění a zejména toxicita vnějších látek (alkohol). S růstem ekonomická úrovně, a v důsledku toho blahobytu a nezdravého způsobu života obyvatel, narůstá také význam metabolické příčiny jaterního postižení – nealkoholické steatohepatitidy (NASH). Stále většímu počtu pacientů je dnes diagnostikována jaterní cirhóza, aniž by u nich byl potvrzen abúzus alkoholu.
Nealkoholická jaterní steatóza a steatohepaptitida
Jaterní steatóza (prosté nealkoholické ztučnění jater – NAFL) je výsledkem zvýšeného ukládání triglyceridů v játrech. Téměř 3 čtvrtiny obézních nebo diabetiků mají přitom ztučnělá játra (NAFL). Asi u pětiny pacientů s NAFL se rozvine NASH, přičemž pravděpodobnost progrese do jaterní cirhózy je asi 20%, tedy zhruba 5 % všech obézních a diabetiků je ohroženo jaterní cirhózou. Až polovina z nich v průběhu času onemocní rakovinou jater (hepatocelulárním karcinomem – HCC) [1–4].
Ideální marker NAFL/NASH
Potřeba nalézt efektivní a spolehlivý marker NAFL a NASH vyplývá z již výše zmíněného nárůstu civilizačních onemocnění ve vyspělých zemích. Epidemie obezity, vzrůstající incidence diabetes mellitus 2. typu (DM2T) a metabolického syndromu zdaleka nejpozitivněji koreluje s narůstající incidencí NAFL a NASH [5] (schéma 1). Nutnost hledat nový marker pak pramení z neexistence nebo nedostupnosti současných rutinních diagnostických metod, schopných rozlišit mezi NAFL (prostým ztučněním jater) a NASH (již potenciálně progredujícím jaterním onemocněním). Na jedné straně stojí prostá jaterní steatóza, která nepůsobí žádné obtíže, a je často zjištěna náhodně během ultrasonografického (USG) vyšetření břicha, na druhé straně nealkoholická steatohepatitida, progredující do jaterní cirhózy a někdy HCC.
Graph 1. Vzrůstající incidence DM2T a metabolického syndromu zdaleka nejpozitivněji koreluje s narůstající incidencí NAFL a NASH 
Abychom mohli v rámci sekundární prevence tyto vysoce rizikové pacienty s NASH vyčlenit z obrovského počtu pacientů s metabolickým syndromem a nabídnout jim speciální vyšetřovací program, je potřeba zavést rutinní screeningové diagnostické metody. NASH však lze ve srovnání s kardiovaskulárními komplikacemi diagnostikovat obtížně. V současnosti nejsou k dispozici jednoduché a levné diagnostické testy: jaterní enzymy neodpovídají aktivitě zánětu [6], běžné USG vyšetření nedokáže spolehlivě odlišit NASH od NAFL [3]. Jaterní biopsie, která je dnes metodou první volby v diagnostice NASH, je pro screening příliš náročnou a rizikovou metodou. Pro screening pacientů s metabolickým syndromem je tedy potřeba najít levný, neinvazivní, široce dostupný marker spolehlivě a přesně diferencující mezi NAFL a NASH (jaterním zánětem) a výše jeho hodnoty koreluje přímo úměrně s progresí postižení (tab. 1).
Table 1. Vlastnosti ideálního markeru nealkoholického jaterního postižení 
Sérové markery ve srovnání se zavedenými metodami v diagnostice NAFL/NASH
Jaterní biopsie
Současným zlatým standardem pro diagnostiku a staging NAFLD/ NASH je jaterní biopsie, která histopatologicky charakterizuje NASH přítomností steatózy spolu se zánětem jaterních lalůčků a balónovitou degenerací hepatocytů (NAS skóre – NAFLD Activity Score/skóre NAFL aktivity na základě hodnocení histopatologických změn) [7]. Jaterní biopsie je však zatížena řadou nevýhod: především se jedná o invazivní zákrok s rizikem závažných komplikací, další nevýhodou jsou vysoké náklady, možný chybný odběr vzorku a subjektivita hodnocení patologem (tab. 2); zároveň také v řadě (zejména hraničních „borderline“) případů patolog nemůže přesně odlišit, zda se ještě jedná o NAFL, nebo již o NASH. Přesto jaterní biopsie zůstává referenčním zlatým standardem pro diagnostiku a staging NAFL/NASH, vůči kterému jsou doposud srovnávány nové metody [4,7].
Table 2. Výhody a nevýhody sérových markerů ve srovnání s jaterní biopsií 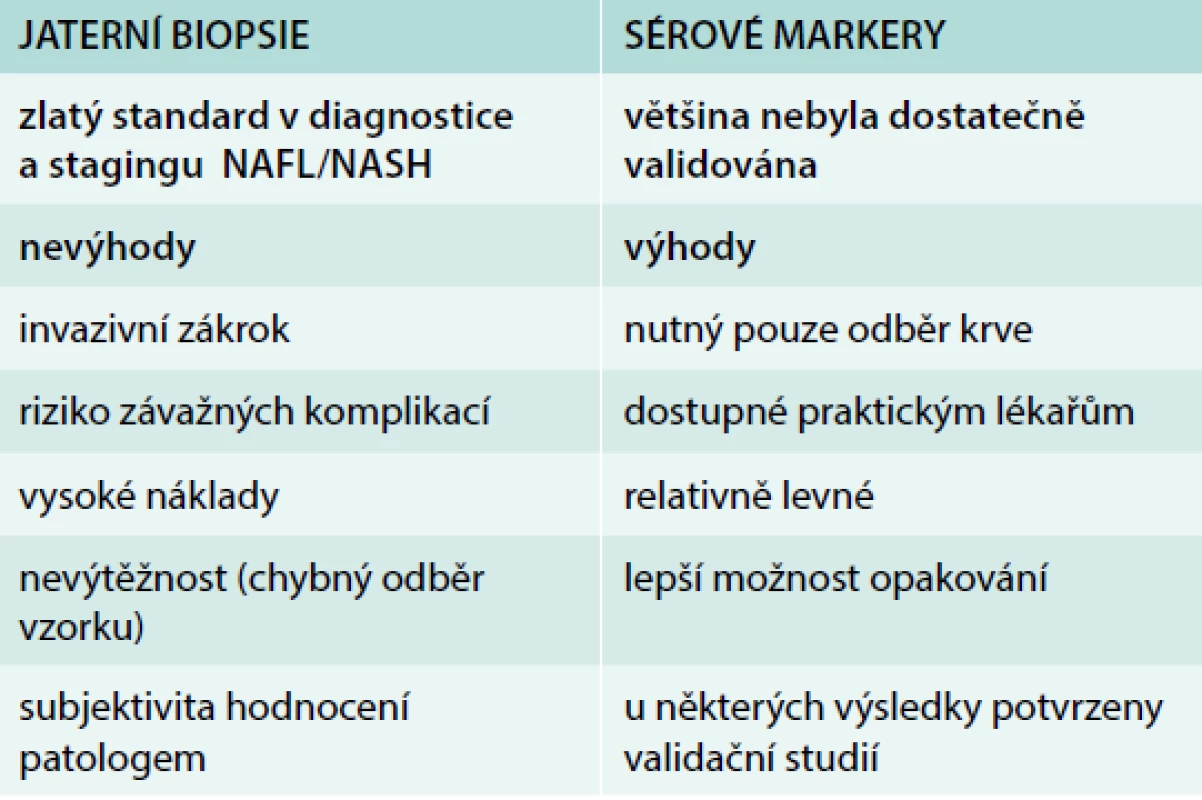
Sérové markery
Jako potenciální nejvhodnější marker diagnostiky NAFL/NASH se vzhledem k jejich snadné dostupnosti jeví sérové parametry. Jsou neinvazivní, levné, tím pádem dostupné praktickým lékařům a vhodné po screening všech pacientů s metabolickým syndromem (tab. 2). Dosud bylo testováno rozlišné spektrum látek krevního séra (metabolity, lipidy, sacharidy, peptidy, proteiny, nukleové kyseliny – DNA, RNA včetně mikro-RNA a další), nicméně u většiny z nich se neprokázala dostatečná specifita a senzitivita a téměř žádné z těchto parametrů navíc nebyly validovány srovnáním s dostatečně velkou kohortou pacientů diagnostikovaných jaterní biopsií. Diagnostickou hodnotu jednotlivých markrů lze zvýšit jejich kombinací v různých skóre (např. NAFL fibrosis score, FIB-4 index – Fibrosis-4 Index for Liver Fibrosis), která sice umožňují určení stupně jaterní fibrózy, nemají ale dostatečnou sílu diferencovat mezi NAFL a NASH [4].
Zobrazovací metody
Zobrazovací metody, využívající speciální ultrasonografii nebo zobrazení magnetickou rezonancí (transientní elastografie, MRI elastografie, MRI-PDFF – MRI-derived Proton Density Fat Fraction/metoda kvantifikace tukové frakce pomocí magnetické rezonanci), jsou přesné v hodnocení stupně steatózy a fibrózy, jejich schopnost detekce zánětu (NASH) je však téměř nulová [4]. Ačkoliv jsou tyto zobrazovací metody stále častěji využívány v regionálních nemocnicích, a zejména pak v terapeutických centrech, jejich rutinnímu uplatnění v plošném screeningovém vyšetřovacím programu navíc brání vysoká pořizovací cena přístroje, případně omezená dostupnost, např. magnetické rezonance, jejíž kapacita je zdaleka více vyžadována jinými lékařskými obory. Není cílem, aby praktický lékař suploval roli vyškoleného odborníka (hepatologa), spíše by měl být tím prvním, kdo pomyslí na diagnózu NAFL/NASH u rizikového pacienta s DM2T či metabolickým syndromem (schéma 2) Vzhledem k vysokému personálnímu zatížení gastroenterologických pracovišť se pak v tomto případě zdá být efektivnější, posílat tyto pacienty nejprve do odběrového centra (sérové markery), než k vyšetření specialistou (jaterní biopsie, elastografie, metody magnetické rezonance). V současné době ovšem nejsou žádné dostatečně specifické a senzitivní sérové markery rutinně dostupné [4].
Graph 2. Postavení sérových markerů v diagnostickém postupu NASH 
Vybrané sérové markery a jejich potenciál v diagnostice a monitoraci progrese NAFL/NASH
NAFL a NASH můžeme diagnostikovat pomocí přímých markerů nebo kombinace rizikových faktorů.
AST, ALT
Protože hodnoty jaterních testů mohou být v normě u pacientů s NAFL i s NASH, nemůžeme je využívat k odlišení NAFL od NASH [6].
Feritin a kyselina močová
Zvýšené hladiny kyseliny močové a feritinu v séru jsou asociovány s metabolickým syndromem, inzulinovou rezistencí a vyšším procentem tuku v játrech, nicméně neumožnují spolehlivé odlišení NAFL od NASH [8].
Obezita a markery inzulinové rezistence
Obezita a diabetes melitus jsou považovány za faktory nejpozitivněji korelující s incidencí NAFL – oproti 20% výskytu jaterní steatózy v celkové populaci, toto procento rapidně narůstá u morbidně obézních pacientů, a to až na 90 %. Skoro 3 čtvrtiny (73 %) všech případů NAFL souvisí s DM2T nebo obezitou [1,2]. Z toho lze odvodit, že BMI (Body Mass Index/index tělesné hmotnosti) je nejužitečnější faktor, předpovídající pozitivní nález NAFL [9], přesto BMI není vhodný jako samostatný parametr pro zhodnocení závažnosti jaterního postižení (odpovídající progresi do NASH) [10,11]. Oproti tomu je inzulinová rezistence (objektivizovaná HOMA - HOmeostasis Model Assessment of insulin resistance) signifikantním nezávislým faktorem přítomnosti NASH [11]. Zatímco DM2T byl identifikován jako prediktor steatózy, zánětu i fibrózy [12], zvýšená hodnota glykovaného hemoglobinu HbA1c zvyšuje riziko NAFL jen podle některých studií [12]. Fs-IGFPBP1 (Fasting serum insulin-like Growth Factor Binding Protein 1), který reguluje biologickou dostupnost IGF1 (Insulin-like Growth Factor 1/somatyomedin C), a tím i hladinu inzulinu a je výlučně produktem jater [6], koreluje negativně s inzulinovou rezistencí a vysokým obsahem tuku v játrech [6]. Pozitivní prediktivní hodnota pro zvýšený obsahu tuku v játrech se dále zvyšuje použitím skóre % Liver Fat Equation, které kombinuje fS-pIGFBP-1 s věkem, poměrem obvodu pasu k bokům (waist–hip ratio) a hodnoty plazmatické glukózy, AST a inzulinu nalačno. V odlišení NAFL/NASH není však tento parametr využitelný [6].
Genové mutace
Najít geny odpovědné za vznik jaterního postižení je předmětem genomových asociačních studií. Velký význam má varianta PNPLA3 (PatatiN-like PhosphoLiphase domain containing family member A3 – adiponutrin), lokalizovaná na chromozomu 22, která je silně asociována s NAFL, progresí do NASH, rozvojem jaterní fibrózy a zvýšením rizika vzniku hepatocelulárního karcinomu [13]. Se zvýšeným rizikem NAFL jsou také asociovány varianty genu regulujícího enzym glukokinázu [14] a apolipoprotein C3 [15]. Mutace Toll-like receptoru 4 (Asp299Gly) je naopak více asociována se zdravými játry, a mohla by tedy mít protektivní vliv bránící vzniku NAFL [16]. Nicméně frekvence výše zmíněné varianty PNPLA3 je v naší populaci relativně nízká a rozhodně jí nelze využít ke screeningovému vyšetření rizikové populace.
Epigenetické biomarkery
Vliv na jaterní metabolizmus a poškození mají nejen mutace, ale i poruchy regulace genů [17]. Důležitým mechanizmem regulace genů jsou epigenetické změny, mezi které patří např. metylace DNA (kovalentní připojení metylové skupiny na nukleové báze DNA) [17]. Epigenetické změny přímo nemění nukleotidovou sekvenci DNA, mohou však měnit způsob čtení a expresi genů. Mezi takto regulované geny patří i geny ovlivňující metabolizmus cukrů a tuků nebo geny mající vliv na remodelaci jaterní tkáně a rozvoj fibrózy [17]. Souhlasně s tím byly u myších modelů NAFL pozorovány změny v metylaci genů, působící dysregulaci různých metabolických drah. Konkrétně u těchto modelů dochází k alteraci genů pro odbourání tuků v játrech, genů pro mitochondriální enzymy (nikotinamidadenindinukleotid dehydrogenáza 6) [18] a genů spřažených s PPARα (Peroxisome Proliferator-Activated Receptor α) [19]. Stav metylace genu pro PPARc koaktivátor přitom pozitivně koreluje s hladinou inzulinu nalačno a s inzulinovou rezistencí, která je hlavním patologickým mechanizmem u pacientů s NAFL [20]. Z úrovně metylace specifických genů lze tedy potenciálně zjišťovat tíži jaterního postižení, nicméně v této oblasti je třeba dalšího výzkumu.
MikroRNA (miR)
Jiným potenciálním zajímavým biomarkerem jaterního postižení jsou mikroRNA (miR). Jedná se velkou skupinu (nejméně několika set) krátkých fragmentů DNA, které mají důležitou funkci v regulaci syntézy nukleových kyselin a ovlivnění mnoha genů. Např. miR 122, která je silně exprimována v játrech, je důležitým regulátorem metabolizmu cholesterolu a má vliv na vývoj NAFL, hepatocelulárního karcinomu a průběh hepatitidy C [17].
Cytokeratin 18
Jedním z mechanizmů působících jaterní poškození během progrese NAFL do NASH je zvýšená míra apoptózy. Apoptotické enzymy (kaspázy) přitom štěpí různé substráty, včetně nejdůležitějšího proteinu jaterních intermediálních filament cytokeratinu 18. Studie na 41 pacientech s NAFL diagnostikovanou jaterní biopsií prokázala, že plazmatická hodnota cytokeratinu 18 koreluje s mírou progrese NASH, charakterizovanou NAS (AUROC – Area Under the curve of the Receiver Operating Characteristic/plocha pod ROC – křivkou: 0,732, senzitivita 92,9, specificita 0,63). Oproti tomu nebyla jasně prokázána korelace cytokeratinu 18 v séru se stupněm jaterní fibrózy (charakterizovanou NFS – NAFLD fibrosis score). Výsledky této studie byly validovány multicentrickou studií a metaanalýzou. Vzhledem k tomu, že jej lze stanovit z pouhého odběru krve, představuje cytokeratin 18 potenciální vhodný marker v diagnostice a monitoraci progrese NASH, umožňující odlišení izolované steatózy od NASH [21].
Metabolity – lipidové spektrum
Analýza sérových lipidů v neinvazivní diagnostice a screeningu NAFL a NASH
NAFL je charakterizováno abnormální regulací lipidové homeostázy, přičemž míra zvýšené akumulace specifických triglyceridů (TG) v hepatocytech koreluje s jejich relativním množstvím v séru [4]. Existuje tedy předpoklad, že se vybrané TG mohou uplatnit jako potenciální marker diagnózy a progrese jaterní steatózy [11].
Metoda LCMS analýzy spektra sérových lipidů, v současnosti rutinně využívána v oblasti analytické chemie a v diagnostice dědičných metabolických vad, umožnuje měřit současně stovky různých lipidových tříd. Recentní studie u 192 biopticky verifikovaných pacientů nyní potvrdila její přínos v diagnostice NAFL a NASH; v této studii byl využit panel 11 TG, pomocí nějž lze odlišit NAFL od normálního nálezu, k oddělení NAFL a NASH je pak využit druhý panel (zahrnující 20 odlišných TG). Výsledky této studie byly validovány na dostatečně velké nezávislé kohortě 467 pacientů diagnostikovaných jaterní biopsií [4].
K vyšetření je kromě analyzačního přístroje potřeba pouze odběr žilní krve pacienta k získání séra a hodnota BMI (implikace BMI zvyšuje přesnost metody), což je, v kontrastu s náročností jaterní biopsie, hlavní výhodou této metody.
Výsledky lipidové studie – nový vhodný marker diagnostiky a progrese NAFL/NASH
Data získaná analýzou sérových lipidů byla následně pomocí statistických metod porovnána s výsledky jaterních biopsií, přičemž se potvrdilo, že závažnost jaterního postižení, určená na základě analýzy lipidového spektra, odpovídá stávajícímu stagingu dle jaterní biopsie (pro NAFL AUROC 0,88 ± 0,05, senzitivita 0,94, specificita 0,57; pro NASH AUROC 0,81 ± 0,04, senzitivita 0,73, specificita 0,80) [4]. Lipidová analýza séra ve velké kohortě pacientů s různou aktivitou NAFLD dokázala přesně odlišit prostou jaterní steatózu (NAFL) od zdravých jater a zároveň spolehlivě identifikovat pacienty s již rozvinutým zánětem (NASH). Lipidový test tedy splňuje kritéria vhodného markeru k diagnostice a monitoraci progrese/regrese jaterní steatózy [4].
V porovnání s jinými metodami má další podstatné výhody: oproti magnetické rezonanci, která se umožnuje pouze zhodnocení fibrózy [22], tato metoda umožnuje lépe detekovat zánět [4,23]. Na rozdíl od jiných potencionálních sérových markerů byla efektivita lipidové analýzy v diagnostice NAFL a NASH potvrzena rozsáhlou nezávislou validační studií [4].
Závěr
Jaterní postižení související s civilizačními chorobami, jako je obezita, inzulinová rezistence nebo diabetes mellitus, představuje v dnešní době celosvětově nejčastější formu jaterního onemocnění. Není zřejmé, proč u někoho přetrvává dlouhodobě prostá benigní jaterní steatóza, zatímco u jiného pacienta se stejným obsahem tuku v játrech se vyvine dříve steatohepatitida progredující do cirhózy [4]. Příčinou mohou být přítomné genetické mutace (varianta PNPLA a jiné polymorfizmy) [13] nebo porucha regulace genů (poruchy metylace), většinu příčin však přesně neznáme [17]. Cílem je najít marker jaterního zánětu (levný, široce dostupný, spolehlivý, neinvazivní) ideálně zjistitelný z antropometrických parametrů nebo z náběrů krve. Protože hodnoty jaterních testů mohou být v normě u pacientů s NAFL i NASH, samotné jsou pro screening nedostatečné [6]. Zobrazovací metody, které jsou dnes využívány k stanovení stupně jaterní fibrózy, neumožňují diagnostiku jaterní steatohepatitidy [4,22,23]. Zvýšená hladina sérové kyseliny močové a feritinu sice pozitivně koreluje s incidencí NASH, samostatně ale nejsou dostatečně specifické pro toto onemocnění [8]. Genetické mutace, jako např. PNPLA3, zvyšují prokazatelně riziko vzniku NASH, jaterní cirhózy a hepatocelulárního karcinomu, ovšem týkají se pouze omezeného počtu těchto pacientů v naší populaci [13].
Jaterní biopsie zůstává i nadále metodou volby v diagnostice NASH. Je však limitována chybným odběrem vzorku, vysokou cenou, invazivní povahou vyšetření s rizikem závažných komplikací a subjektivitou hodnocení, které se nelze vyhnout, a to ani v případě, pokud biopsii hodnotí zkušený patolog [4,7]. Sérové markery jsou ideální pro screening, jak u specialistů, tak v ordinaci praktického lékaře. Pomocí sérových markrů bychom mohli vyselektovat rizikové pacienty, u kterých by bylo indikované použití dalších, méně dostupných diagnostických metod (elastografie jater, jaterní biopsie a další). Sérové markery z náběru krve se nyní teprve zavádějí. Většina neprokázala dostatečnou specifitu a senzitivitu, nejslibnější z nich se zdají být cytokeratin 18 [21] a analýza lipidového spektra v kombinaci s BMI [4], přestože LCMS analýza lipidů není v současné době běžná a je limitována finančními náklady.
Práce byla podpořena granty: AZV 15–28745A a SVV 260370/2018.
MUDr. Barbora Nováková
IV. interní klinika – klinika hepatologie a gastroenterologie 1. LF UK a VFN v Praze
Doručeno do redakce 31. 10. 2018
Přijato po recenzi 17. 4. 2019
Sources
- Adams LA, Lymp JF, St Sauver J et al. The natural history of nonalcoholic fatty liver disease: a population-based cohort study. Gastroenterology 2005; 129(1): 113–121. Dostupné z DOI: <http://dx.doi.org/10.1053/j.gastro.2005.04.014
- Chalasani N, Younossi Z, Lavine JE et al. The diagnosis and management of non alcoholic fatty liver disease: Practice Guideline by the American Association for the Study of Liver Diseases, American College of Gastroenterology, and the American Gastroenterological Association. Hepatology 2012; 55(6): 2005–2023. Dostupné z DOI: <http://dx.doi.org/10.1002/hep.25762>.
- de Barros F, Setúbal S, Martinho JM et al. The correlation between obesity-related diseases and non-alcoholic fatty liver disease in women in the pre-operative evaluation for bariatric surgery assessed by transient hepatic elastography. Obes Surg 2016; 26(9): 2089–2097. Dostupné z DOI: <http://dx.doi.org/10.1007/s11695–016–2054-y>.
- Mayo R, Crespo J, Martínez-Arranz I et al. Metabolomic based noninvasive serum test to diagnose nonalcoholic steatohepatitis: Results from discovery and validation cohorts. Hepatol Commun 2018; 2(7): 807–820. Dostupné z DOI: <http://dx.doi.org/10.1002/hep4.1188>.
- Sung KC, Wild SH, Kwag HJ et al. Fatty liver, insulin resistance, and features of metabolic syndrome: relationships with coronary artery calcium in 10,153 people. Diabetes Care 2012; 35(11): 2359–2364. Dostupné z DOI: <http://doi: 10.2337/dc12–0515>.
- Petäjä EM, Zhou Y, Havana M et al. Phosphorylated IGFBP-1 as a non-invasive predictor of liver fat in NAFLD. Sci Rep 2016; 6 : 24740. Dostupné z DOI: <http://dx.doi.org/10.1038/srep24740>.
- Caldwell S, Carolin L. Perspectives on NASH Histology: Cellular Ballooning. Ann Hepatol 2017; 16(2): 182–184. Dostupné z DOI: <http://dx.doi.org/10.5604/16652681.1231550>.
- Lombardi R, Giuseppina P, Silvia F. Role of serum uric acid and ferritin in the development and progression of NAFLD. Int J Mol Sci 2016; 17(4): 548. Dostupné z DOI: <http://dx.doi.org/10.3390/ijms17040548>.
- Miyake T, Kumagi T, Hirooka M et al. Body mass index is the most useful predictive factor for the onset of nonalcoholic fatty liver disease: a community-based retrospective longitudinal cohort study. J Gastroenterol 2013; 48(3): 413–422. Dostupné z DOI: <http://dx.doi.org/10.1007/s00535–012–0650–8>.
- Naveau S, Lamouri K, Pourcher G et al. The diagnostic accuracy of transient elastography for the diagnosis of liver fibrosis in bariatric surgery candidates with suspected NAFLD. Obes Surg 2014; 24(10): 1693–1701. Dostupné z DOI: <http://dx.doi.org/10.1007/s11695–014–1235–9>.
- Dixon JB, Prithi SB, O‘brien PE. Nonalcoholic fatty liver disease: predictors of nonalcoholic steatohepatitis and liver fibrosis in the severely obese. Gastroenterology 2001; 121(1): 91–100. Dostupné z DOI: <http://dx.doi.org/10.1053/gast.2001.25540>.
- Kalra S, Vithalani M, Gulati G et al. Study of prevalence of nonalcoholic fatty liver disease (NAFLD) in type 2 diabetes patients in India (SPRINT). J Assoc Physicians India 2013; 61(7): 448–453.
- Romeo S, Kozlitina J, Xing C et al. Genetic variation in PNPLA3 confers susceptibility to nonalcoholic fatty liver disease. Nat Genet 2008; 40(12): 1461. Dostupné z DOI: <http://dx.doi.org/10.1038/ng.257>.
- Zain SM Zahurin M, Rosmawati M. A common variant in the glucokinase regulatory gene rs780094 and risk of nonalcoholic fatty liver disease: A meta analysis. J Gastroenterol Hepatol 2015; 30(1): 21–27. Dostupné z DOI: <http://dx.doi.org/10.1111/jgh.12714>.
- Li MR, Zhang SH, Chao K et al. Apolipoprotein C3 (-455T> C) polymorphism confers susceptibility to nonalcoholic fatty liver disease in the Southern Han Chinese population. World f Gastroenterol 2014; 20(38): 14010. Dostupné z DOI: <http://dx.doi.org/10.3748/wjg.v20.i38.14010>.
- Kiziltas S, Ata P, Colak Y et al. TLR4 gene polymorphism in patients with nonalcoholic fatty liver disease in comparison to healthy controls. Metab Syndr Relat Disord 2014; 12(3): 165–170. Dostupné z DOI: <http://dx.doi.org/10.1089/met.2013.0120>.
- Willebrords J, Pereira IV, Maes M et al. Strategies, models and biomarkers in experimental non-alcoholic fatty liver disease research. Prog Lipid Res 2015; 59 : 106–125. Dostupné z DOI: <http://dx.doi.org/10.1016/j.plipres.2015.05.002>.
- Pirola CJ, Gianotti TF, Burgueño AL et al. Epigenetic modification of liver mitochondrial DNA is associated with histological severity of nonalcoholic fatty liver disease. Gut. 2013 Sep;62(9):1356–63. Dostupné z DOI: <http://dx.doi.org/10.1136/gutjnl-2012–302962>.
- Jun HJ, Kim J, Hoang MH et al. Hepatic lipid accumulation alters global histone h3 lysine 9 and 4 trimethylation in the peroxisome proliferator-activated receptor alpha network. PLoS One 2012; 7(9): e44345. Dostupné z DOI: <http://dx.doi.org/10.1371/journal.pone.0044345>.
- Sookoian S, Rosselli MS, Gemma C et al. Epigenetic regulation of insulin resistance in nonalcoholic fatty liver disease: Impact of liver methylation of the peroxisome proliferator–activated receptor γ coactivator 1α promoter. Hepatology 2010; 52(6): 1992–2000. Dostupné z DOI: <http://dx.doi.org/10.1002/hep.23927>.
- Arab JP, Hernández-Rocha C, Morales C et al. Serum cytokeratin-18 fragment levels as noninvasive marker of nonalcoholic steatohepatitis in the Chilean population. Gastroenterol Hepatol 2017; 40(6): 388–394. Dostupné z DOI: <http://dx.doi.org/10.1016/j.gastrohep.2017.02.009>.
- Dulai PS, Sirlin CB, Loomba R. MRI and MRE for non-invasive quantitative assessment of hepatic steatosis and fibrosis in NAFLD and NASH: Clinical trials to clinical practice. J Hepatol 2016; 65(5): 1006–1016. Dostupné z DOI: <http://dx.doi.org/10.1016/j.jhep.2016.06.005>.
- Park CC, Nguyen P, Hernandez C et al. Magnetic resonance elastography vs transient elastography in detection of fibrosis and noninvasive measurement of steatosis in patients with biopsy-proven nonalcoholic fatty liver disease. Gastroenterology 2017; 152(3): 598–607. Dostupné z DOI: <http://dx.doi.org/10.1053/j.gastro.2016.10.026>.
Labels
Diabetology Endocrinology Internal medicine
Article was published inInternal Medicine

2019 Issue 9-
All articles in this issue
- Hepatologie – úvod do problematiky
- Rizikové faktory a surveillance hepatocelulárního karcinomu
- Z odborné literatury
- errata et corrigenda
- Neinvazivní diagnostika jaterních chorob – zobrazovací metody
- Současný pohled na diagnostiku a léčbu hepatitidy B
- Pangenotypové režimy léčby chronické hepatitidy C
- Vývoj poznatků o nemoci způsobené virem hepatitidy E
- Nealkoholové postižení jater při steatóze
- Sérové markery v diagnostice nealkoholické steatohepatitidy
- Transplantace jater – vývoj indikací v poslední dekádě
- Internal Medicine
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Neinvazivní diagnostika jaterních chorob – zobrazovací metody
- Vývoj poznatků o nemoci způsobené virem hepatitidy E
- Nealkoholové postižení jater při steatóze
- Současný pohled na diagnostiku a léčbu hepatitidy B
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

