-
Medical journals
- Career
Optická koherentní tomografie, oddálená implantace stentu a přímá perkutánní koronární intervence u nemocných s infarktem myokardu a elevací ST segmentu
Authors: Pavel Červinka 1,2,3
Authors‘ workplace: I. interní kardioangiologická klinika LF UK a FN Hradec Králové, přednosta prof. MUDr. Pavel Červinka, Ph. D. 1; Kardiologická klinika Masarykovy nemocnice v Ústí nad Labem, Krajská zdravotní, a. s., přednosta prof. MUDr. Pavel Červinka, Ph. D. 2; Fakulta zdravotnických studií UJEP Ústí nad Labem, děkan doc. MUDr. Miroslav Tichý, CSc. 3
Published in: Vnitř Lék 2014; 60(4): 293-297
Category: 60th Birthday - prof. MUDr. Petr Widimský, DrSc., FESC, FACC
Overview
Primární perkutánní koronární intervence (PCI) představuje nejefektivnější léčbu infarktu myokardu s elevacemi ST-segmentu. Nicméně, implantace stentu může způsobit zpomalení (slow-flow) nebo dokonce úplné přerušení toku (no-reflow) v infarktové tepně se zvýšením krátkodobé i dlouhodobé úmrtnosti. Vzhledem k těmto limitacím je snaha o hledání alternativních způsobů nebo určitých modifikací stávající primární PCI. V prezentované práci autor představuje modifikovanou primární PCI s kontrolou výsledku tromboaspirace pomocí optické koherentní tomografie (OCT). Jsou prezentovány výsledky vlastních zkušeností i krátká kazuistika. V rámci pilotního projektu bylo v letech 2011–2012 vyšetřováno 100 nemocných se STEMI. Na základě OCT bylo 20 nemocných (20 %) iniciálně léčeno pouze pomocí tromboaspirace bez implantace stentu. Kontrolní angiografie a OCT provedené 9 měsíců po příhodě prokázaly nevýznamnou stenózu u všech pacientů. Je možné, že univerzální léčebný postup s implantací stentu není vhodný pro všechny nemocné se STEMI a že zejména nemocní s velkým trombem v místě uzávěru mohou profitovat z alternativního postupu představovaného manuální tromboaspirací a intenzivní antikoagulační/antiagregační léčbou. Nicméně, pouze randomizované studie s dostatečně dlouhou dobou sledování mohou tuto hypotézu potvrdit.
Klíčová slova:
oddálená implantace stentu – optická koherentní tomografie – primární perkutánní koronární intervence – tromboaspiraceÚvod
Primární perkutánní koronární intervence (PCI) s implantací stentu je v současné době považována za nejefektivnější metodou léčby nemocných s akutním infarktem myokardu a elevacemi ST-úseku (STEMI) [1,2]. Ačkoli lékové stenty (LS) představují zásadní úspěch intervenční kardiologie v boji s restenózou po perkutánních intervencích, jejich použití při STEMI je spojeno s možným častějším výskytem pozdní trombózy, zejména pokud je přítomna rozsáhlejší trombóza v místě uzávěru infarktové tepny [3,4]. Je také známo, že implantace stentu může způsobit distální embolizace trombu se zpomalením (slow-flow) nebo dokonce úplným přerušením toku (no-reflow) v infarktové tepně se zvýšením krátkodobé i dlouhodobé úmrtnosti [5,6]. Výsledky v nedávné době publikovaných studií prokázaly, že akutní trombotický uzávěr cévy u pacientů se STEMI je nejčastěji způsoben rupturou nebo erozí nestabilního plátu (thin-cap fibroatheroma – TCFA) [7–9], a to i v místech tepny, kde není přítomna hemodynamicky významná stenóza (angiografické zúžení tepny o > 50 %) [10,11]. I když se zavedením duální antiagregace, inhibitorů glykoproteinu IIb/IIIa a nových antikoagulancií výskyt reokluzí po implantacích stentů výrazně poklesl [12], četnost distálních embolizací po implantaci stentu výrazně neklesá, jak prokázala studie TAPAS [13]. V této studii pouze 50 % nemocných léčených primární PCI s implantací stentu opustilo katetrizační sál s normální myokardiální perfuzí navzdory mechanické tromboaspiraci.
„Oddálená implantace stentu“ u primární PCI („delayed stent mplantation“)
Vzhledem k těmto limitacím implantace stentu během primární koronární intervence je snaha o hledání alternativních způsobů nebo určitých modifikací stávající primární PCI. Jednou z těchto nových modifikací je metoda oddálené implantace stentu (delayed stenting) u nemocných se STEMI léčených primární PCI a přítomným trombem v místě stenózy/uzávěru infarktové tepny. Metoda spočívá v oddálené implantaci stentu (za přibližně 1 týden) po iniciálně úspěšném mechanickém zprůchodnění tepny ať již pomocí vodiče, tromboaspirace ev. balonku s malým průměrem. V období mezi oběma procedurami je nemocný léčen antitrombotiky i antikoagulancii. Recentně publikovaná data jsou velmi nadějná a vzbuzují mírný optimismus [14,15]. Řada prací prokázala, že výskyt reokluzí a s nimi spojených ischemických příhod v období mezi iniciální intervencí a oddálenou implantací stentu je velmi nízký. Toto pozorování naznačuje, že současná antikoagulační a antiagregační léčba může napomoci v rozpuštění trombu v místě okluze/stenózy. Oddálená implantace stentu v případě primární PCI byla jednoznačně spojená s nižším výskytem periprocedurálních ischemických příhod. V mezidobí mezi oběma angiografiemi nedošlo k nárůstu závažných krvácivých komplikací. Nicméně, tyto pozitivní výsledky neovlivnily „tvrdé” sledované cíle. Oddálená implantace stentu umožnila také specifičtější výběr léčby. Téměř 25 % nemocných bylo po iniciální proceduře indikováno nakonec k chirurgické revaskularizaci. Také bylo zjištěno, že u 8–10 % nemocných implantace stentu není nutná. Otázkou však zůstávají zvýšené ekonomické náklady spojené s antikoagulační léčbou, opakovanou angiografií a prodluženým pobytem v nemocnici.
Potenciální výhody a nevýhody oddálené implantace stentu v případě primární PCI
výhody
- snížení výskytu distálních embolizací, no-reflow
- možnost specifičtější léčby (stent vs chirurgická revaskularizace vs konzervativní postup
- až 10 % nemocných nepotřebuje stent/balonkovou angioplastiku
- možnost předléčby statiny
- implantace stentu během běžného denního provozu
nevýhody
- zvýšené riziko krvácení (otazné při radiálním přístupu)
- možná akutní reokluze tepny
- opakovaní výkonu
- prodloužení hospitalizace a zvýšení nákladů
Naše zkušenosti s „oddálenou implantací stentu“ při primární PCI
Sami jsme modifikovanou metodu oddálené implantace stentu u primární PCI otestovali v letech 2011–2012 v rámci pilotní studie u 100 nemocných a recentně publikovali [16]. Zatímco výše uvedené práce používaly jako hlavní zobrazovací metodu angiografii, v naší studii jsme (vzhledem ke známým limitacím angiografie v rozlišení vlastního aterosklerotického plátu nebo trombu nasedajícího na rupturu tohoto plátu) zvolili jako další zobrazovací metodu optickou koherentní tomografii (OCT). OCT je nejnovější zobrazovací technika, která využívá odrazu paprsku světla o frekvenci blízké infračervenému spektru (vlnová délka 1 250–1 350 nm) s rozlišením 10 µm (tj. 10krát vyšším než poskytuje intravaskulární ultrazvuk), umožňujícím nejen velmi podrobné posouzení morfologických struktur cévy, ale také trombu či posouzení výsledku koronární intervence [15]. Výsledky řady studií publikovaných v nedávné době také prokázaly výlučnost OCT v detekci TCFA [17,18]. Kritéria pro zařazení i metodiku práce shrnuje obr. 1. OCT vyšetření bylo provedeno u všech nemocných po manuální aspiraci trombu. Pokud katétr OCT neprošel uzávěrem, byla povolena predilatace léze balonkem s malým průměrem (≤ 1,5 mm). Pokud OCT vyšetření prokázalo převážně trombus v místě uzávěru/stenózy, průtok tepnou byl TIMI II-III a nemocný byl bez symptomů, nebyl implantován stent. Nemocní s významnou stenózou nebo ti, u kterých tromboektomie neobnovila uspokojivě průtok tepnou, podstoupili PCI s implantací lékového stentu dle standardních postupů. Všichni nemocní byli klinicky kontrolováni za 1, 6, 9 a 12 měsíců po výkonu. V 9. měsíci byl proveden zátěžový test. Nemocní, kteří byli léčeni pouze manuální tromboaspirací, podstoupili kontrolní koronarografii a OCT vyšetření 1 týden a 9 měsíců po příhodě. Duální protidestičková léčba byla doporučena po dobu 12 měsíců. Nemocní s tromboaspirací navíc užívali nízkomolekulární heparin do kontrolní angiografie a OCT týden po příhodě. OCT vyšetření bylo provedeno neokluzivní technikou pomocí C7-XRTM zařízení (LightLab® Imaging, St. Jude Medical Company, St. Paul, Minnesota, USA) a katétru DragonflyTM s použitím konstantní rychlosti při stahování (motorized pull-back). Výsledky naší pilotní studie jsou v souladu s dosud publikovanými pracemi. Práce prokázala bezpečnost OCT během primární PCI. Nezaznamenali jsme žádnou periprocedurální komplikaci ve spojení s OCT. Na základě OCT bylo 20 nemocných (20 %) iniciálně léčeno pouze pomocí tromboaspirace. Průtok tepnou TIMI II/III byl pozorován u všech těchto nemocných. OCT vyšetření prokázalo různé množství trombu na konci výkonu u všech 20 nemocných. Kontrolní koronarografie provedená 1 týden po iniciální PCI ukázala prakticky normální tepnu u všech 20 pacientů. OCT vyšetření týden po příhodě prokázalo TCFA s nevýznamným zúžením u všech nemocných. U všech nemocných došlo k resoluci trombu v místě předchozí okluze/stenózy. Ruptura plátu však byla přítomna ve všech případech. Kontrolní angiografie a OCT provedené 9 měsíců po příhodě prokázaly nevýznamnou stenózu u všech pacientů. Nezaznamenali jsme trombus a všechny ruptury plátů byly zhojeny. Ve srovnání s akutní fází došlo i k nesignifikantnímu zesílení fibrózní vrstvy plátu. Zda je toto výsledek přirozeného časového vývoje nebo vliv intenzivní medikamentózní léčby, není zřejmé. Nezaznamenali jsme žádné velké kardiovaskulární příhody (MACE) v 1, 6, 9 a 12 měsících ve skupině s tromboaspirací ani ve skupině se standardní primární PCI. Nicméně, 2 nemocní ve skupině primární PCI vykazovali známky selhávání levé komory srdeční během hospitalizace. Dále byl zaznamenán 1 paroxyzmus fibrilace síní ve skupině tromboaspirace a 1 nemocný ze skupiny standardní primární PCI prodělal bronchopneumonii mezi 6. a 9. měsícem.
Image 1. Kritéria pro zařazení a metodika práce 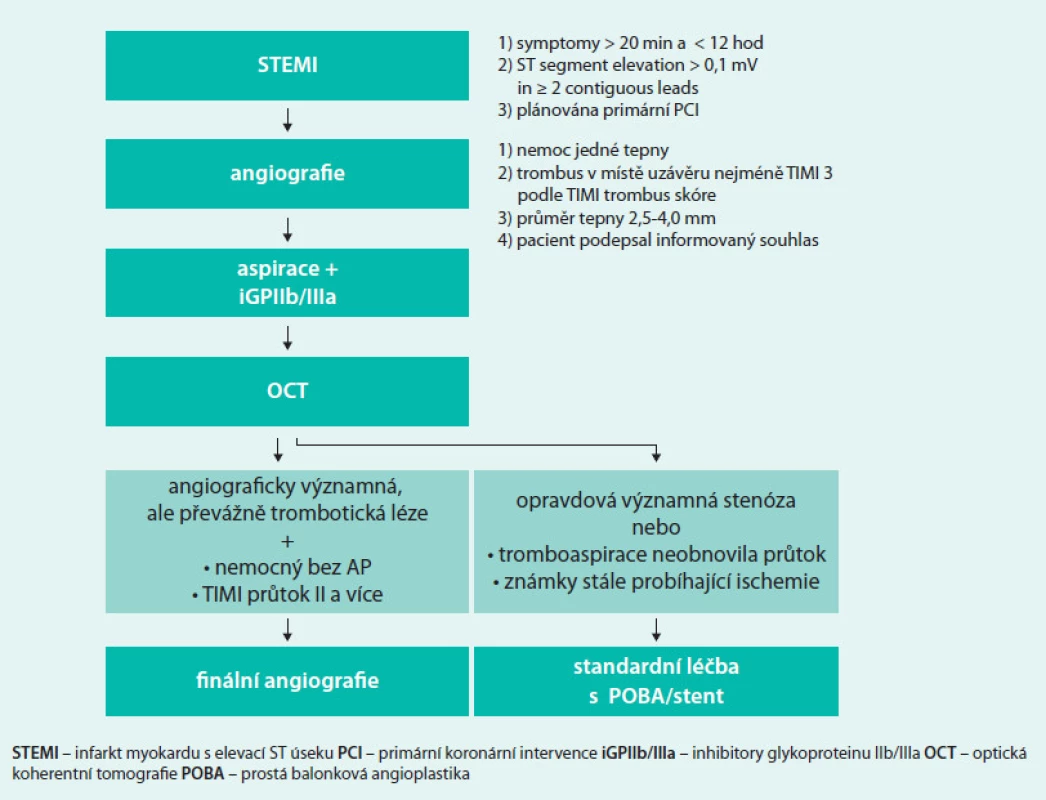
Image 2. Reprezentativní obrázek shrnující angiografické a OCT nálezy 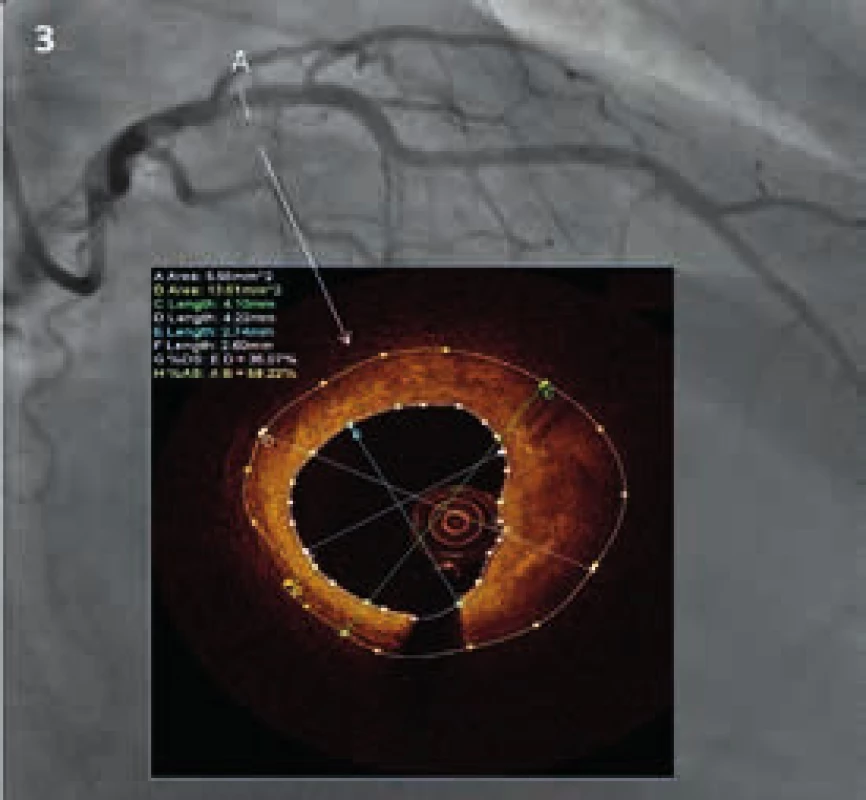
Levá věnčitá tepna u nemocné se STEMI přední stěny s trombotickou lézí v proximální části přední sestupné mezikomorové větve. Písmeno A ukazuje místo trhliny plátu na věnčité tepně s odpovídajícím OCT nálezem. Písmeno B poukazuje na trombus v cévě s odpovídajícím OCT nálezem a písmeno C prezentuje nález materiálu bezprostředně po manuální aspiraci. Kontrolní angiografie a odpovídající OCT nález 1 týden po intervenci. Angiografie neprokazuje významnou stenózu. Je stále patrná trhlina plátu (písmeno A s odpovídajícím OCT obrázkem). Písmeno B s (s odpovídajícím OCT nálezem) ukazuje, že došlo k úplné resorpci trombu. Koronarografie a OCT nález 9 měsíců po příhodě. Levá věnčitá tepna je s normálním angiografickým nálezem. OCT analýza prezentuje zhojenou trhlinu v plátu a hemodynamicky nevýznamný fibrotický plát s uspokojivou minimální plochou lumen (písmeno A a B) STEMI – ST segment elevation myocardial infarction OCT – optická koherentní tomografie Kazuistika
Reprezentativní obrázky koronarografie a OCT vyšetření u jedné nemocné se STEMI léčené pouze tromboaspirací shrnuje obr. 2. 58letá kuřačka s anamnézou hypertenze, hyperlipoproteinemie a diabetes melitus (léčena perorálními antidiabetiky) byla odeslána k primární PCI pro stenokardie a EKG obraz STEMI přední stěny levé komory srdeční. Byla předléčena standardně nefrakcionovaným heparinem, klopidogrelem a kyselinou acetylsalicylovou. Koronarografie prokázala subtotální uzávěr proximální části přední sestupné mezikomorové větve (RIA) s masivní trombózou. Bylo přistoupeno k mechanické reperfuzi pomocí ultratenkého vodiče (RunThrough Floppy; TERUMO® Tokyo, Japan) a tromboaspiraci pomocí katétru ExportTM (Medtronic, Minessotta, USA). Současně byly podány inhibitory glykoproteinu IIb/IIIa (Integrellin; Schering-Plough, Essex, UK). Manuální aspirací se podařilo získat částečky červeného trombu s následným zlepšením toku v tepně. Následně provedené OCT vyšetření prokázalo trhlinu TCFA s masivní trombózou, ale bez přítomnosti významného aterosklerotického postižení v místě uzávěru. Kontrolní koronarografie provedená týden po příhodě zobrazila normální nález i průtok v RIA. Kontrolní OCT neprokázala významnou lézi v místě původního uzávěru, ale stále byla přítomna trhlina v plátu. Angiografický nález v 9 měsících vykazoval stále normální nález na RIA. OCT analýza prokázala stabilní plát a zhojení původní trhliny plátu. Provedený zátěžový test (taliová scintigrafie) neprokázal ischemii myokardu.
Diskuse a závěr
Ačkoli má naše práce celou řadu limitací (malý soubor nemocných, pouze střednědobé sledování, nízký rizikový profil našeho souboru, modifikace léze predilatací popřípadě OCT vyšetřením či selekce nemocných při zařazování), potvrzuje dříve publikovaná data a podporuje hypotézu, že u části nemocných může být během primární PCI provedena pouze mechanická reperfuze pomocí vodiče a manuální tromboaspirace bez implantace stentu či balónkové dilatace v místě uzávěru/stenózy tepny. Domníváme se, že na rozdíl od angiografie poskytuje OCT vyšetření mnohem přesnější informace, pokud se týká analýzy trombu či plátu, i když za cenu podstatně vyšších nákladů. Je však potřeba si uvědomit, že v této počáteční fázi výzkumu jsou detailní data zcela zásadní. Umožní totiž nejen posoudit, která kohorta nemocných se STEMI může z tohoto nového postupu profitovat, ale také identifikovat eventuální rizikové faktory pro reokluzi tepny.
Teorie oddálené implantace stentu u primární PCI ať již s kontrolou pomocí OCT nebo bez ní, zpochybňuje řadu ustálených dogmat současné kardiologie. Je možné, že univerzální léčebný postup s implantací stentu není vhodný pro všechny nemocné se STEMI a že zejména nemocní s velkým trombem v místě uzávěru mohou profitovat z alternativního postupu představovaného manuální tromboaspirací a intenzivní antikoagulační/antiagregační léčbou. Nicméně pouze randomizované studie s dostatečně dlouhou dobou sledování mohou tuto hypotézu potvrdit.
doc. MUDr. Pavel Červinka, Ph.D.
pavel.cervinka@fnhk.cz
I. interní kardioangiologická klinika LF UK a FN, Hradec Králové
www.fnhk.cz/int-1
Doručeno do redakce: 3. 2. 2014
Sources
1. Andersen HR, Nielsen TT, Vesterlund T et al. Danish multicenter randomized study on fibrinolytic therapy versus acute coronary angioplasty in acute myocardial infarction: rationale and design of the DANish trial in Acute Myocardial Infarction-2 (DANAMI-2). Am Heart J 2003; 146(2): 234–241.
2. Widimsky P, Budesinsky T, Vorac D et al. Long distance transport for primary angioplasty vs immediate thrombolysis in acute myocardial infarction. Final results of the randomized national multicentre trial - PRAGUE-2. Eur Heart J 2003; 24(1): 94–104.
3. Sianos G, Papafaklis MI, Daemen J et al. Angiographic stent thrombosis after routine use of drug eluting stents in ST-segment myocardial infarction: the importance of thrombus burden. J Am Coll Cardiol 2007; 50(7): 573–583.
4. Steg PG, Fox KAA, Eagle KA et al. Mortality following placement of drug-eluting and bare-metal stents for ST-segment elevation acute myocardial infarction in the Global Registry of Acute Coronary Events. Eur Heart J 2009; 30(3): 321–329.
5. Brosh D, Assali AR, Mager A et al. Effect of no-reflow during primary percutaneous coronary intervention for acute myocardial infarction on six-month mortality. Am J Cardiol 2007; 99(4): 442–445.
6. Ndrepepa G, Tiroch K, Fusaro M et al. 5-Year prognostic value of no-reflow phenomenon after percutaneous coronary intervention in patients with acute myocardial infarction. J Am Coll Cardiol 2010; 55(21): 2383–2389.
7. DeWood MA, Spores J, Notske R et al. Prevalence of total coronary occlusion during the early hours of transmural myocardial infarction. N Engl J Med 1980; 303(16): 897–902.
8. Virmani R, Kolodgie FD, Burke AP et al. Lessons from sudden coronary death: a comprehensive morphological classification scheme for atherosclerotic lesions. Arterioscler Thromb Vasc Biol 2000; 20(5): 1262–1275.
9. Burke AP, Farb A, Malcom GT et al. Coronary risk factors and plaque morphology in men with coronary disease who died suddenly. N Engl J Med 1997; 336(18): 1276–1282.
10. Davies MJ, Thomas A. Thrombosis and acute coronary artery lesions in suddencardiac ischemic death. N Engl J Med 1984; 310(18): 1137–1140.
11. Fuster V, Badimon L, Badimon JJ et al. The pathogenesis of coronary artery disease and the acute coronary syndromes (1). N Eng J Med 1992; 326(4): 242–250. 11a. Fuster V, Badimon L, Badimon JJ et al. The pathogenesis of coronary artery disease and the acute coronary syndromes (2). N Eng J Med 1992; 326(5): 310–318.
12. Meneveau N, Seronde MF, Descontes-Genon V et al. Immediate versus delayed angioplasty in infarct-related arteries with TIMI III flow and ST segment recovery: a matched comparison in acute myocardial infarction patients. Clin Res Cardiol 2009; 98(4): 257–264.
13. Svilaas T, Vlaar PJ, van der Horst IC et al. Thrombus aspiration during primary percutaneous coronary intervention. N Engl J Med 2008; 358(6): 557–567.
14. Freixa X, Belle L, Joseph L et al. Immediate vs. delayed stenting in acute myocardial infarction: a systematic review and meta-analysis. EuroIntervention 2013; 8(10): 1207–1216.
15. Jolicoeur EM, Tanguay JF From primary to secondary percutaneous coronary intervention: The emerging concept of early mechanical reperfusion with delayed facilitated stenting-when earlier may not be better. Can J Cardiol 2011; 27(5): 529–533.
16. Červinka P, Špaček R, Bystroň M et al. Optical Coherence Tomography-Guided Primary Percutaneous Coronary Intervention in ST-Segment Elevation Myocardial Infarction Patients: A Pilot Study. Can J Cardiol 2014; 30(4): 420–427.
17. Kubo T, Akasaka T Recent advances in intracoronary imaging techniques: focus on optical coherence tomography. Expert Rev Med Devices 2008; 5(6): 691–697.
18. Kume T, Akasaka T, Kawamoto T et al. Measurement of the thickness of the fibrous cap by optical coherence tomography. Am Heart J 2006; 152(4): 755 e1-e4.
Labels
Diabetology Endocrinology Internal medicine
Article was published inInternal Medicine

2014 Issue 4-
All articles in this issue
- Prof. MUDr. Petr Widimský, DrSc., FESC, FACC šedesátiletý
- Vývoj klinického zájmu o plicní hypertenzi v České republice
- 30 let programu transplantace srdce v Institutu klinické a experimentální medicíny v Praze
- Medikamentózní léčba plicní arteriální hypertenze v roce 2014
- Neobvyklá intervence na nativní tepně u pacienta po aortokoronárním bypassu
- Optická koherentní tomografie, oddálená implantace stentu a přímá perkutánní koronární intervence u nemocných s infarktem myokardu a elevací ST segmentu
- Pečeň pri srdcovom zlyhávaní
- Mitrální stenóza
- Léčba srdečního selhání u diabetiků
- Vliv zkušenosti na výsledky katetrové implantace aortální chlopně v léčbě významné aortální stenózy
- Plně vstřebatelný lékový koronární stent: kde jsme v roce 2014?
- Význam stanovení galektinu 3 jako ukazatele myokardiální fibrózy v klinické kardiologii
- Místo chirurgické revaskularizace v léčbě akutního infarktu myokardu
- Operace Ebsteinovy anomálie v dospělém věku – naše zkušenosti
- Predklinické kardiovaskulárne ochorenia a tuhosť aorty
- Acute heart failure and cardiogenic shock – trends at the beginning of 21st century
- Může léčba hypertenze ovlivnit výskyt demence?
- Pravá komora pri ťažkej pľúcnej hypertenzii pri vrodených chybách srdca – odlišná a špecifická
- Srovnání amerických a evropských (českých) doporučení pro diagnostiku a léčbu chronického srdečního selhání
- Význam vulnerabilních aterosklerotických plátů a možnosti jejich detekce pomocí intravaskulární spektroskopie
- Katetrizační renální denervace v léčbě rezistentní hypertenze: realita nebo fikce?
- Praktické otázky léčby novými antitrombotiky
- Kombinační léčba hypertenze
- Internal Medicine
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Pečeň pri srdcovom zlyhávaní
- Pravá komora pri ťažkej pľúcnej hypertenzii pri vrodených chybách srdca – odlišná a špecifická
- Operace Ebsteinovy anomálie v dospělém věku – naše zkušenosti
- Mitrální stenóza
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career



