-
Medical journals
- Career
Riziko vzniku prolapsu „de novo“ v primárne nepostihnutom kompartmente pri použití syntetického implantátu v rámci operačnej liečby prolapsu panvových orgánov
Authors: P. Urdzík 1; J. Galád 2; A. Ostró 1
Authors‘ workplace: II. gynekologicko-pôrodnícka klinika LF UPJŠ a UN L. Pasteura, Košice, prednosta prof. MUDr. A. Ostró, CSc. 1; Gynekologické oddelenie, Gynpor, s. r. o, Sliač, primár MUDr. J. Galád 2
Published in: Ceska Gynekol 2011; 76(4): 321-326
Overview
Cieľ:
Zistiť riziko vzniku prolapsu „de novo“ v primárne nepostihnutom kompartmente pri použití syntetického implantátu v rámci operačnej liečby prolapsu panvových orgánov.Typ štúdie:
Multicentrická retrospektívna štúdia.Názov a sídlo pracoviska:
II. gynekologicko-pôrodnícka klinika LF UPJŠ a UN L. Pasteura, Košice a Gynekologické oddelenie, Gynpor, s.r.o., Sliač.Súbor a metodika:
Do štúdie sme zaradili 111 žien, ktoré boli prijaté pre prolaps panvových orgánov so stupňom ≥2 podľa klasifikácie Pelvic Organe Prolapse – Quantification (POP-Q) v rokoch 2007–2009. Podľa typu defektu a implantátu sme pacientky rozdelili do dvoch skupín: defekt v prednom kompartmente MESH A (17xProlift Anterior; 69x strihaný GYMESH) a defekt v zadnom kompartmente MESH P (9x Prolift Posterior; 16x strihaný GYMESH). Za úspešnú korekciu sme považovali v 1-ročnom follow-up ak POP-Q ≤1. Za vznik defektu „de novo“ v primárne nepostihnutom kompartmente sme považovali ak POP-Q ≥2. Pomocou χ2 testu sme určili štatitistickú významnosť (p<0,05). Sledovali sme, či zachovaná maternica nezvyšuje riziko recidívy defektu. Sledovali sme aj výskyt komplikácií.Výsledky:
V l-ročnom follow-up sme dosiahli efektivitu pri korekcii defektu predného kompartmentu v skupine MESH A 91,6 % (79/86) oproti skupine MESH P 85 % (35/41). Rozdiel nebol štatisticky významný. V skupine MESH A došlo častejšie ku vzniku prolapsu „de novo“ v primárne nepostihnutom kompartmente oproti skupine MESH P: 20,9 % (17/86) vs 16 % (4/25), rozdiel však nebol štatisticky významný. U pacientok so zachovanou maternicou sme nezistili štatisticky významne zníženú efektivitu resp. zvýšenie rizika vzniku prolapsu „de novo“ v primárne nepostihnutom kompartmente. V súbore sa vyskytlo 14,4 % protrúzií. Vyriešené boli konzervatívne.Záver:
Využitie syntetického materiálu predstavuje efektívnu a bezpečnú metódu pri korekcii defektu prolapsu panvových orgánov. Na druhej strane môže spôsobiť vznik prolapsu „de novo“ v primárne nepostihnutom kompartmente a tým znižovať spokojnosť pacientok s výsledkom operácie.Kľúčové slová:
prolaps panvových orgánov, mesh, retrospektívna štúdia.ÚVOD
U žien s anamnézou aspoň jedného spontánneho pôrodu sa vyskytuje defekt v podpore panvového dna až v 50 % prípadov, pričom sa predpokladá, že celkovo má žena asi 11% riziko operačnej liečby do 80. roka života [16]. Rekonštrukčná chirurgia v rámci operačného riešenia defektov panvového dna a inkontinencie moču prešla mnohými zmenami počas posledných 20 rokov. Jedným z dôvodov je vysoké riziko recidívy prolapsu po primárnej aj sekundárnej operačnej liečbe, ktoré sa pohybuje priemerne okolo 29 % [19]. Riziko recidívy prolapsu stúpa zároveň počtom následných operačných riešení. Tieto faktory viedli k hľadaniu nových možností, ktoré by zabezpečili trvalé riešenie defektu. V posledných rokoch túto možnosť predstavuje využitie syntetických materiálov v podobe polypropylénových sietí (MESH).
Zavedenie implantátov viedlo k zvýšeniu úspešnosti korekcie defektu na 70–98 % [2, 11]. V kontraste s efektivitou korekcie defektného kompartmentu je však riziko vzniku defektu „de novo“ v primárne nepostihnutom priestore v prípade techník s použitím MESH vyššie, od 15–22 % [17, 20], oproti klasickým technikám 5 % [5].
Cieľom štúdie bolo zistiť riziko vzniku prolapsu „de novo“ v primárne nepostihnutom kompartmente pri korekcii defektov panvového dna pomocou implantátov a navrhnúť racionálny postup.
SÚBOR PACIENTIEK A METODIKA
Štúdia bola retrospektívna multicentrická nerandomizovaná. Súbor tvorilo 111 žien, ktoré boli operované na II. gynekologicko-pôrodníckej klinike LF UPJŠ a UN L. Pasteura v Košiciach a gynekologickom oddelení, Gynpor, s.r.o. v rokoch 2007–2009 pre prolaps panvových orgánov. Do štúdie boli zaradené ženy, u ktorých bol zistený stupeň prolapsu panvových orgánov ≥2 podľa klasifikácie POP-Q (Pelvic Organe Prolapse – Quantification) [4]. Podľa typu defektu a operačnej korekcie sme rozdelili pacientky do dvoch skupín. Do skupiny MESH A sme zaradili 86 (77 %) žien, ktoré boli prijaté s defektom v prednom kompartmente a do skupiny MESH P sme zaradili 25 žien (23 %) s defektom v zadnom kompartmente. Predpokladali sme, že uterus záchovná operácia bude znižovať efektivitu resp. zvyšovať riziko vzniku defektu „de novo“ v primárne nepostihnutom kompartmente. Preto sme skupiny rozdelili do podskupín podľa toho, či u pacientky bola v minulosti vykonaná hysterektómia:
- MESH AU (uterus in situ): n = 63
- MESH AH (st.p.hysterectomiam): n = 23
- MESH PU (uterus in situ): n = 4
- MESH PH (st.p.hysterectomiam): n = 21.
U každej pacientky vo všetkých podskupinách sme určili hodnoty referenčných bodov podľa POP-Q Aa, Ba, C, D, Ap, Bp a tvl pri prijatí a v 1-ročnom follow-up. Pre každú skupinu a každý referenčný bod (pri prijatí a v 1‑ročnom follow-up) sme vypočítali medián a smerodatnú odchýlku. Pomocou párového t-testu sme vypočítali štatistickú významnosť, pričom za významnú sme považovali hodnotu p<0,05. U každej pacientky vo všetkých podskupinách sme pri prijatí a v 1-ročnom follow-up určili stupeň defektu v operovanom a neoperovanom kompartmente podľa POP-Q. Za úspešnú korekciu v operovanom kompartmente sme považovali stupeň ≤1. Za vznik prolapsu „de novo“ v primárne nepostihnutom kompartmente sme považovali stupeň ≥ 2 podľa POP-Q. Dosiahnuté výsledky v skupinách (MESH A, MESH P) a podskupinách (MESH AU, MESH AH, MESH PU, MESH PH) sme porovnali pomocou χ2 testu a určili štatistickú významnosť, pričom za významnú sme považovali hodnotu p<0,05. Štatistická analýza bola vykonaná pomocou programu Arcus Quickstat Biomedical 1.1.
Operačná technika a typ materiálu
V skupine MESH A sme u 17 žien v rámci rekonštrukcie prevažujúceho defektu v prednom kompartmente zaviedli implantát Prolift Anterior (Gynecare, Summerville, USA) a u 69 žien vystrihnutý 4ramenný implantát, ktorý bol vystrihnutý podľa šablóny a tvarom (plochou) a dĺžkou ramien bol rovnaký ako originálny kit (Gynemesh 25x25 cm, Gynecare, Summerville, USA). V skupine MESH P sme u 9 žien v rámci rekonštrukcie prevažujúceho defektu zadného kompartmentu zaviedli implantát Prolift Posterior (Gynecare, Summerville, USA) a u 16 žien vystrihnutý 2ramenný implantát, ktorý bol vystrihnutý podľa šablóny a tvarom (plochou) a dĺžkou ramien bol rovnaký ako originálny kit (Gynemesh 25x25 cm, Gynecare, Summerville, USA).
Predný kompartment: horné troakáre sme zaviedli cez mediálny okraj obturatórneho foramenu v rovine vonkajšieho uretrálneho ústia a dolné troakáre sme zaviedli 1 cm laterálne a 2 cm distálne od horného ramena metódou „out-in“. Trajektória všetkých troakárov viedla cez arcus tendineus fasciae pelvis. Horné troakáre boli zavedené okolo dolného ramena lonovej kosti pod digitálnou kontrolou, dolné troakáre sme zaviedli „naslepo“ až do vzdialenosti 1 – 2 cm od spina ischiadica, kde sme prenikli cez arcus tendineus [7]. U žiadnej pacientky nebola vykonaná konkomitantná operácia (plastika, suburetrálna páska ap.).
Zadný kompartment: Troakáre boli inzerované 3 cm laterálne a 3 cm distálne od ritného otvoru cez ischiorektálnu fossu popod m. ileoccocygeus. Vo vzdialenosti 2 cm distálne a mediálne od spina ischiadica sme troakárom prenikli cez ligamentum sacrospinosum v pararektálnom priestore [7]. U žiadnej pacientky nebola vykonaná konkomitantná operácia (plastika, suburetrálna páska ap.).
Pred zavedením implantátu sme v obidvoch skupinách prepláchli uretro-vezikálny alebo pararektálny priestor roztokom Betadine. Implantát bol inzerovaný metódou tension-free.
VÝSLEDKY
Súbor tvorilo 111 žien, ktoré sme rozdelili do dvoch skupín MESH A (86 žien) a MESH P (25 žien) podľa typu defektu a použitého implantátu.
V tab. 1 je uvedená základná charakteristika súboru z hľadiska veku, parity, krvnej straty počas operácie, prekonaných operácií a hysterektómií v anamnéze a výskytu peroperačných, včasných a neskorých pooperačných komplikácií.
Table 1. Charakteristika súboru 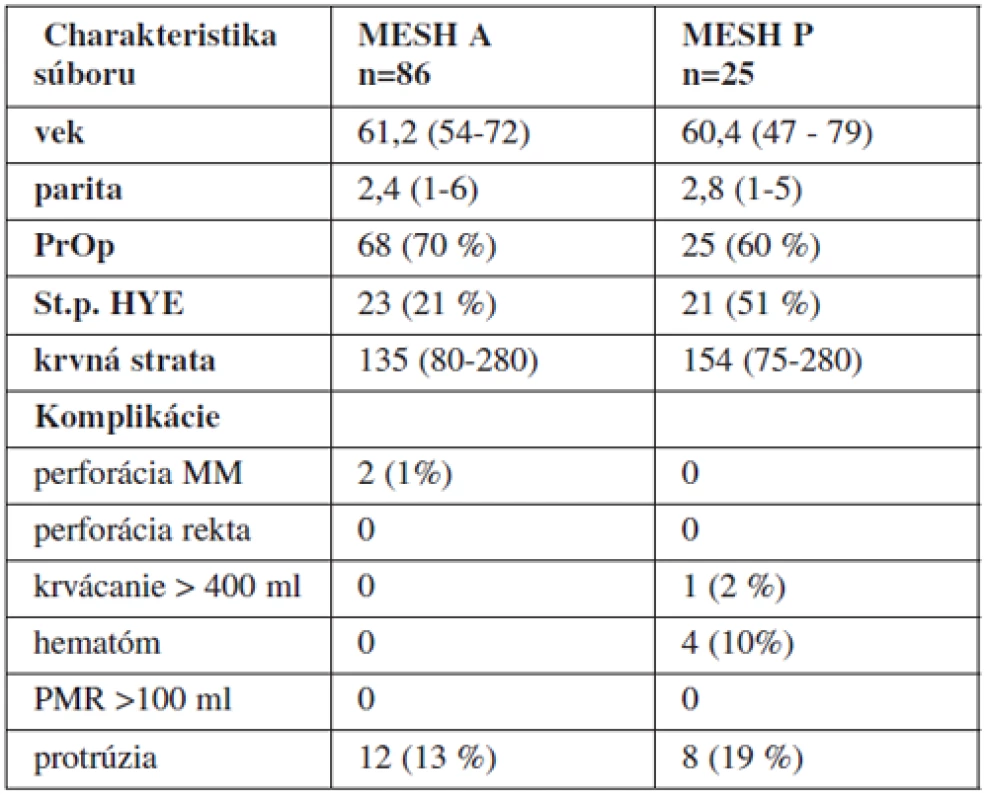
Korekcia defektu v prednom kompartmente – skupina MESH A
Do skupiny MESH A sme zaradili 86 žien s prevažujúcim defektom v prednom kompartmente, kde POP-Q ≥2. Priemerný vek bol 61,4 roka (54–71) a parita 2,32 (1–5). U 65 žien (75 %) bola v minulosti vykonaná rekonštrukčná operácia defektu, pričom u 23 z nich (26 %) bola vykonaná hysterektómia (môže byť vykonaná aj súčasne so zavedením implantátu). V rámci komplikácií operačnej korekcie defektu došlo k 2 perforáciám močového mechúra, ktoré sme riešili extrahovaním troakáru a opätovným zavedením. Permanentný katéter sme ponechali 5 dní v antibiotickej clone. Obidve lézie sa zhojili bez defektu. U žiadnej pacientky sa nevyskytol pooperačný hematóm alebo krvná strata vyššia ako 400 ml. Taktiež sme nezistili u žiadnej pacientky postmikčné reziduum vyššie ako 100 ml. Počas sledovania pacientok v pravidelných intervaloch 6 týždňov, 3 mesiace, 6 mesiacov a 1 rok sme zistili u 12 (13 %) protrúziu sieťky do pošvy. Lézie boli riešené exstirpáciou protrudovanej časti a lokálnou antibiotickou a hormonálnou terapiou. Žiaden implantát sme nemuseli odstrániť. Predoperačne 5 žien udávalo stresovú inkontinenciu moču (SIM), pričom 3 mesiace po operácii pretrvávala u 4 žien. U 7 žien sa vyskytla de novo. U 6 žien sme zaviedli v druhej dobe suburetrálnu pásku (TVT-O) v odstupe 3–6 mesiacov od zavedenia implantátu.
Efektivita
Podskupina MESH AU (predný implantát, uterus in situ). V 1-ročnom follow-up došlo k štatisticky signifikantnému zlepšeniu hodnôt referenčných bodov Aa a Ba (Aa 2,4; Ba 2,7 na -2,1;-2,1) (tab. 2a).
V 1-ročnom follow-up malo 57/63 (90 %) pacientok POP-Q ≤1 v korigovanom kompartmente. Vznik defektu „de novo“ v primárne nepostihnutom kompartmente (apex, posterior) sme zistili u 14/63 (16 %) POP-Q ≥2 (tab. 2).
Table 2. a, b, c, d. Referenčné body v jednotlivých podskupinách pri prijatí a v 1-ročnom follow-up 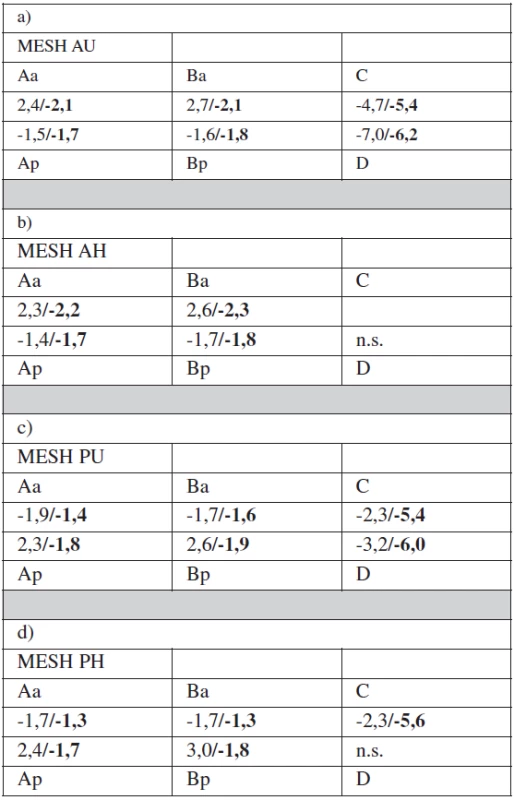
Jednoduchým boldom pri prijatí, zvýrazneným boldom v 1-ročnom follow-up Podskupina MESH AH (predný implantát, st.p. hysterectomiam). V 1-ročnom follow-up došlo k štatisticky signifikantnému zlepšeniu hodnôt referenčných bodov Aa a Ba (Aa 2,3; Ba 2,6 na -2,2;-2,3) (tab. 2b).
V 1-ročnom follow-up malo 22/23 (95,6%) pacientok POP-Q ≤ 1 v korigovanom kompartmente. Vznik defektu „de novo“ v primárne nepostihnutom kompartmente (apex, posterior) sme zistili u 4/23 (17 %) POP-Q ≥2 (tab. 3).
Table 3. Efektivita korekcie defektu a vznik defektu „de novo“ v primárne nepostihnutom kompartmente 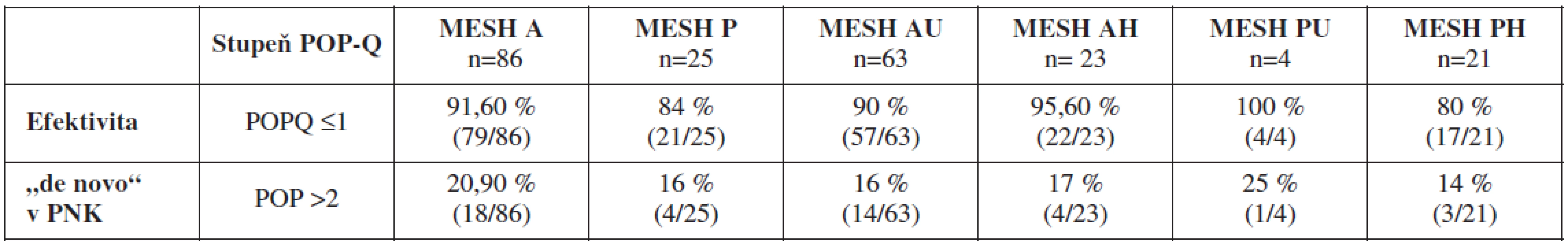
PNK – primárne nepostihnutý kompartment Korekcia defektu v zadnom kompartmente – skupina MESH P
Do skupiny MESH P sme zaradili 25 žien s prevažujúcim defektom v zadnom kompartmente, kde POP-Q ≥2. Priemerný vek bol 60,3 roka (47–76) a parita 2,7 (1–5). U 21 žien (84 %) bola v minulosti vykonaná vaginálna hysterektómia. V rámci komplikácií operačnej korekcie defektu nedošlo k žiadnej perforácii močového mechúra alebo rekta. U 4 žien (16 %) sa vyskytol pooperačný hematóm submukózne do 50 ml (USG), pričom u žiadnej z nich nebola vykonaná revízia. U 1 pacientky došlo ku silnejšiemu krvácaniu (600 ml) z vaginálnych varixov, komplikácia bola riešená konzervatívne koaguláciou a tamponádou. U žiadnej pacientky sme nezistili postmikčné reziduum vyššie ako 100 ml. Počas sledovania pacientok v pravidelných intervaloch 6 týždňov, 3 mesiace, 6 mesiacov a 1 rok sme zistili u 4 (16 %) protrúziu materiálu do pošvy. Lézie boli riešené exstirpáciou protrudovanej časti a lokálnou antibiotickou a hormonálnou terapiou. Žiaden implantát sme nemuseli odstrániť.
Efektivita
Podskupina MESH PU (zadný implantát, uterus in situ). V 1-ročnom follow-up došlo k štatisticky signifikantnému zlepšeniu hodnôt referenčných bodov Ap a Bp (Ap 2,3; Bp 2,6 na -1,8; -1,9) (tab. 2c). V 1-ročnom follow-up malo 4/4 (100 %) pacientok POP-Q ≤1 v korigovanom kompartmente. Vznik defektu „de novo“ v primárne nepostihnutom kompartmente (anterior) sme zistili u 1/4 (25 %) POP-Q ≥2 (tab. 3).
Podskupina MESH PH (zadný implantát, st.p. hysterectomiam). V 1-ročnom follow-up došlo k štatisticky signifikantnému zlepšeniu hodnôt referenčných bodov Ap a Bp (Ap 2,4; Bp 3,0 na -1,7; -1,8) (tab. 2d). V 1-ročnom follow-up malo 17/21 (80 %) pacientok POP-Q ≤1 v korigovanom kompartmente. Vznik defektu „de novo“ v primárne nepostihnutom kompartmente (anterior) sme zistili u 3/21 (14 %) POP-Q ≥ 2 (tab. 3).
Porovnanie výsledkov v skupinách a podskupinách
V skupine MESH A sme v 1-ročnom follow-up dosiahli úspešnosť korekcie 91,6 % (79/86) oproti 84 % (21/25) úspešnosti v skupine MESH P, rozdiel nebol štatisticky významný p=1 (χ2 test). V skupine MESH A sme v 1-ročnom follow-up zistili vznik defektu „de novo“ v primárne nepostihnutom kompartmente v 20,9 % (18/86) oproti 16 % (4/25) v skupine MESH P, pričom rozdiel nebol štatisticky významný p<0,77 (χ2 test).
Každú skupinu pacientok sme rozdelili do dvoch podskupín podľa toho, či v minulosti bola/nebola vykonaná hysterektómia. Predpokladali sme, že u pacientok so zachovanou maternicou bude riziko vzniku defektu „de novo“ v postihnutom resp. nepostihnutom kompartmente vyššie. Pomocou χ2 testu sme najskôr navzájom porovnali dosiahnuté výsledky z hľadiska efektivity v jednotlivých podskupinách podľa postihnutého kompartmentu (MESH AU vs MESH AH; MESH PU vs MESH PH). Rozdiel vo výsledkoch nebol štatisticky významný. Následne sme porovnali dosiahnuté výsledky pri korekcii predného kompartmentu s dosiahnutými výsledkami pri korekcii zadného kompartmentu s/bez uteru (MESH AU vs MESH PU; MESH AH vs. MESH PH). Rozdiely vo výsledkoch neboli štatisticky významné. Identickým spôsobom sme postupovali aj pri vyhodnotení výsledkov z hľadiska rizika vzniku defektu „de novo“ v primárne nepostihnutom kompartmente. Porovnali sme navzájom podskupiny (MESH AU vs MESH AH; MESH PU vs MESH PH), pričom rozdiel nebol štatisticky významný. Následne sme porovnali podskupiny (MESH AU vs MESH PU; MESH AH vs MESH PH), pričom rozdiel nebol štatisticky významný.
Spokojnosť pacientky s operačnou liečbou
V 1-ročnom follow-up sme zvolili subjektívne hodnotenie spokojnosti s operačnou liečbou pacientkou v štvorstupňovom klasifikačnom systéme [3]. Pacientka hodnotila svoj stav ako výborný, veľmi dobrý, dobrý a zlý. V tab. 4 je uvedené subjektívne hodnotenie operačnej liečby.
Table 4. Subjektívne hodnotenie operačnej liečby 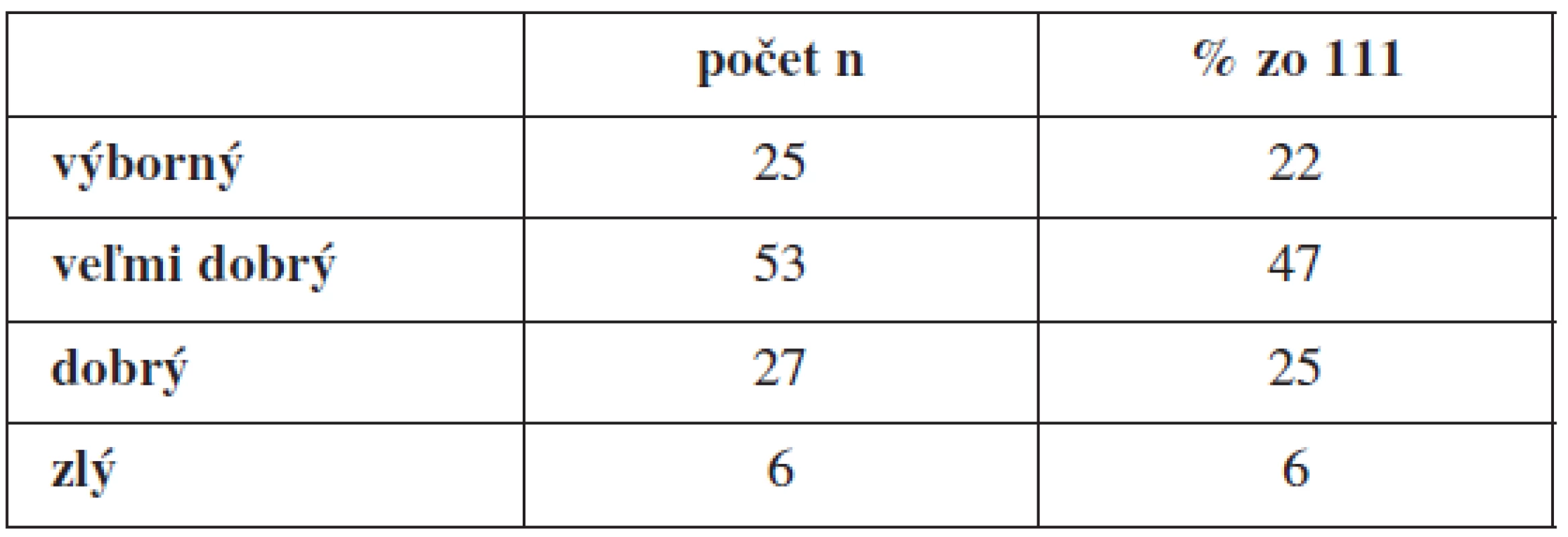
DISKUSIA
V našej štúdii sme celkovo (zo všetkých 111 žien) zistili vznik prolapsu „de novo“ v primárne nepostihnutom kompartmente v 19 %. Naše výsledky korelujú s výsledkami štúdií Raalte et al. [17], u ktorých sa prolaps vyskytol v 15,5 %, a Withhagen et al. [20] s 23 %. Vyššie percento v našej štúdii 19 % vs 15,5 % oproti štúdii Raalteho možno vysvetliť vyšším počtom pacientok s recidívou po primárnom chirurgickom riešení (83 % vs 46 %). V skupine MESH A sme zistili výskyt defektu „de novo“ v zadnom kompartmente v 20,9 %, čo je výrazne lepšie ako v štúdii Withagen et al. [20] s výskytom 46 %, pričom vykonali u 74 % žien konkomitantnú zadnú plastiku. V skupine MESH P sme zistili 16% výskyt defektu „de novo“ oproti 25% výskytu v štúdii Withhagen et al. [20]. Výsledok je možné vysvetliť nižším počtom pacientok, 25 vs 80. V skupine MESH A sme dosiahli efektivitu 92 % a v skupine MESH P 80 %. Nami dosiahnuté výsledky sú v zhode s inými štúdiami, kde sa pohybovala úspešnosť od 70–98 % [6, 8, 9, 10]. Peroperačné komplikácie v zmysle perforácie močového mechúra (1 %), hematómu (16 %) a silného krvácania boli v zhode so všeobecne udávaným výskytom [1, 14, 18]. Riziko protrúzie sa v štúdiách pohybuje od 2–19 % v závislosti od follow-up a počtu zaradených žien [15, 18]. V našej štúdii sa vyskytla protrúzia v 14,5 % (13 % anterior, 19 % posterior). Vyššie percento protrúzií sa vyskytlo prevažne u sexuálne aktívnych žien, kde skoré zahájenie sexuálnej aktivity predstavuje vyššie riziko protrúzie [12].
Vysoká efektivita korekcie defektu prolapsu panvových orgánov v operovanom kompartmente, ktorá sa pohybuje od 70–98 % je vo výraznom kontraste s rizikom vzniku defektu „de novo“ v primárne nepostihnutom segmente, ktoré sa pohybuje od 15 do 25 %. Pri využití klasických techník sa pohybuje okolo 5 % [5]. Ku vzniku prolapsu „de novo“ dochádza častejšie v prípade korekcie predného kompartmentu pomocou MESH. Zavedenie implantátu v prednom kompartmente zabezpečuje podporu závesu pošvy najmä v Level II, pričom Level I sa nachádza nad úrovňou ramien implantátu a z tohto dôvodu dochádza ku vzniku defektu najmä v apexe pošvy [13]. Naopak zavedenie implantátu v zadnom kompartmente cez sakrospinózne ligamentum vytvára dostatočnú oporu apexu pošvy v Level I, čo má vplyv na nižšie riziko „de novo“ defektu v prednom kompartmente [20]. Prekvapujúcim bolo zistenie, že riziko recidívy defektu resp. vzniku defektu „de novo“ v primárne nepostihnutom kompartmente nebolo štatisticky významnejšie u žien so zachovanou maternicou. Zmeny budeme sledovať aj naďalej v 2-, resp. 3-ročnom follow-up.
ZÁVER
Využitie syntetického materiálu predstavuje efektívnu a bezpečnú metódu pri korekcii defektu prolapsu panvových orgánov. Na druhej strane môže spôsobiť vznik prolapsu „de novo“ v primárne nepostihnutom kompartmente a tým znižovať spokojnosť pacientok s výsledkom operácie. Pacientke sú často podávané informácie len o vysokej efektivite korekcie defektu panvového dna využitím syntetického implantátu, preto by v rámci poučenia pacientky a v informovanom súhlase by mala byť zmienka aj o riziku vzniku defektu v primárne nepostihnutom kompartmente.
Doc. MUDr. Peter Urdzík, Ph.D.
II. gynekologicko-pôrodnícka klinika
LF UPJŠ a UN L. Pasteura
Rastislavova 43
040 19 Košice
Slovenská republika
e-mail: peturdzik@gmail.com
Sources
1. Abdel-Fattah, M., Ramsay, I. Retrospective multicentre study of the new minimally invasive mesh repair devices for pelvic organ prolapse. BJOG, 2008, 1, p. 22-30.
2. Altman, D., Vayrynen, T., Engh, ME., et al. Short-term outcome after transvaginal mesh repair of pelvic organ prolapse. Int Urogynecol J Pelvic Floor Dysfunct, 2008, 6, p. 787-793.
3. Bo, K., Talseth, T., Holme, I. Single blind, randomised controlled trial of pelvic floor exercises, electrical stimulation, vaginal cones, and no treatment in management of genuine stress incontinence in women. BMJ, 1999, 7182, p. 487-493.
4. Bump, RC., Mattiasson, A., Bo, K., et al. The standardization of terminology of female pelvic organ prolapse and pelvic floor dysfunction. Am J Obstet Gynecol, 1996, 1, p. 10-17.
5. Clark, AL., Gregory, T., Smith, VJ., et al. Epidemiologic evaluation of reoperation for surgically treated pelvic organ prolapse and urinary incontinence. Am J Obstet Gynecol, 2003, 5, p. 1261-1267.
6. De Tayrac, R., Devoldere, G., Renaudie, J., et al. Prolapse repair by vaginal route using a new protected low-weight polypropylene mesh: 1-year functional and anatomical outcome in a prospective multicentre study. Int Urogynecol J Pelvic Floor Dysfunct, 2007, 3, p. 251-256.
7. Debodinance, P., Berrocal, J., Clave, H., et al. [Changing attitudes on the surgical treatment of urogenital prolapse: birth of the tension-free vaginal mesh]. J Gynecol Obstet Biol Reprod (Paris), 2004, 7, p. 577-588.
8. Elmer, C., Altman, D., Engh, ME., et al. Trocar-guided transvaginal mesh repair of pelvic organ prolapse. Obstet Gynecol, 2009, 1, p. 117-126.
9. Halaska, M., Sottner, O., Maxova, K., et al. [Prolene mesh comparing with sacrospinal fixation in the treatment of genital prolapse in women. Prospective multicentre randomized study]. Ces Gynek, 2010, 2, s. 126-132.
10. Holly, I., Papcun, P., Ferianec, V., et al. Implants in operative therapy in women with pelvic organ prolapse – two years of experience. Bratisl Lek Listy, 2009, 11, s. 692-696.
11. Huebner, M., Hsu, Y., Fenner, DE. The use of graft materials in vaginal pelvic floor surgery. Int J Gynaecol Obstet, 2006, p. 279‑288.
12. Kaufman, Y., Singh, SS., Alturki, H., et al. Age and sexual activity are risk factors for mesh exposure following transvaginal mesh repair. Int Urogynecol J Pelvic Floor Dysfunct, 2011, 3, p. 307-313.
13. Larson, KA., Hsu, Y., Delancey, JO. The relationship between superior attachment points for anterior wall mesh operations and the upper vagina using a 3-dimensional magnetic resonance model in women with normal support. Am J Obstet Gynecol, 2009, 5, p. 554 e551-556.
14. Martan, A., Svabik, K., Masata, J. [The incidence and prevalence of complications after urogynaecological and reconstructive pelvic floor prosthetic surgery and management of these complications in women]. Ces Gynek, 2007, 6, p. 410-415.
15. Nieminen, K., Hiltunen, R., Takala, T., et al. Outcomes after anterior vaginal wall repair with mesh: a randomized, controlled trial with a 3 year follow-up. Am J Obstet Gynecol, 2010, 3, p. 235 e231-238.
16. Olsen, AL., Smith, VJ., Bergstrom, JO., et al. Epidemiology of surgically managed pelvic organ prolapse and urinary incontinence. Obstet Gynecol, 1997, 4, p. 501-506.
17. Van Raalte, HM., Lucente, VR., Molden, SM., et al. One-year anatomic and quality-of-life outcomes after the Prolift procedure for treatment of posthysterectomy prolapse. Am J Obstet Gynecol, 2008, 6, p. 694 e691-696.
18. Wetta, LA., Gerten, KA., Wheeler, TL. 2nd, et al. Synthetic graft use in vaginal prolapse surgery: objective and subjective outcomes. Int Urogynecol J Pelvic Floor Dysfunct, 2009, 11, p. 1307-1312.
19. Whiteside, JL., Weber, AM., Meyn, LA., et al. Risk factors for prolapse recurrence after vaginal repair. Am J Obstet Gynecol, 2004, 5, p. 1533-1538.
20. Withagen, MI., Vierhout, ME., Milani, AL. Does trocar-guided tension-free vaginal mesh (Prolift) repair provoke prolapse of the unaffected compartments? Int Urogynecol J Pelvic Floor Dysfunct, 2010, 3, p. 271-278.
Labels
Paediatric gynaecology Gynaecology and obstetrics Reproduction medicine
Article was published inCzech Gynaecology

2011 Issue 4-
All articles in this issue
- Transabdominální ultrazvukové vyšetření v gynekologii
- Minimálně invazivní výkony pod ultrazvukovou kontrolou v onkogynekologii
- Aplikace metody SNP array v prenatální diagnostice
- Vplyv exogénneho luteinizačného hormónu na parametre IVF/ICSI cyklov
- Metylácia vybraných tumor-supresorických génov v benígnych a malígnych ovariálnych nádoroch
- Současná klasifikace zhoubných nádorů v onkogynekologii – část I
- Biochemické aspekty fetálnej hypoxie
- Trikuspidální regurgitace u plodu
- Je třeba revidovat doporučení prevence trombembolické nemoci u těhotných?
- Riziko vzniku prolapsu „de novo“ v primárne nepostihnutom kompartmente pri použití syntetického implantátu v rámci operačnej liečby prolapsu panvových orgánov
- Nová metoda screeningu Downova syndromu v I. trimestru: One-Stop-Clinic for Assessment of Risk (OSCAR)
- Czech Gynaecology
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Trikuspidální regurgitace u plodu
- Aplikace metody SNP array v prenatální diagnostice
- Transabdominální ultrazvukové vyšetření v gynekologii
- Současná klasifikace zhoubných nádorů v onkogynekologii – část I
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

