-
Medical journals
- Career
Zhodnocení farmakoterapie u geriatrických pacientů ve vybraných domovech důchodců v regionu Brno
: L. Bartošíková 1; J. Nečas 1; T. Bartošík 2; J. Fráňová 3
: Univerzita Palackého v Olomouci, Lékařská fakulta, Ústav fyziologie 1; Fakultní nemocnice U sv. Anny v Brně, Anesteziologicko-resuscitační klinika 2; Fakultní nemocnice Brno, Dětská nemocnice, II. dětská klinika 3
: Čes. slov. Farm., 2008; 57, 181-186
: Excerpt
Polypragmazie je problémem současné medicíny, jehož význam bude dále narůstat. Má řadu nežádoucích dopadů jak pro pacienta, tak pro celý zdravotní systém. Nejvíce rizikovou skupinou jsou polymorbidní senioři, jež jsou ohroženi interakcemi léků a častějším vznikem nežádoucích účinků. Cílem práce bylo zhodnocení farmakoterapie u pacientů náhodně zvolených domovů důchodců v Brně. Studie se zúčastnilo 72 pacientů, 26 mužů a 46 žen, průměrného věku 84,9 let. U 92 % pacientů byla zjištěna polypragmazie. Počet nejčastěji předepisovaných přípravků, které byly medikovány u 10 a více pacientů, činil 13. Lékové interakce jsou předvídatelná rizika farmakoterapie, ale je možno se jich vyvarovat dodržováním postupů a metod redukce polypragmazie.
Klíčová slova:
polypragmazie – geriatrický pacient – lékové interakceÚvod
Objevy řady nových, dříve neznámých léčiv, v posledních 50 letech umožnily převratné změny v léčení mnohých nemocí. Přispěly tím ke změnám jejich klinického obrazu a průběhu a zejména ke snížení úmrtnosti. Negativní stránkou tohoto vývoje je však narůstající výskyt nežádoucích účinků léků a zejména nežádoucích účinků vyplývajících z jejich interakcí.
Mezinárodní statistiky uvádějí, že každý dvacátý nemocný je hospitalizován v důsledku iatrogenně vzniklé lékové reakce a že asi 20 % celkové ošetřovací doby na lůžku si vyžaduje úprava těchto reakcí. I když užívání mnoha léků najednou není problémem pouze starších pacientů, pravdou je, že lidem 65letým a starším se předepisuje dvakrát tolik léků než lidem mladším a že starší lidé navíc užívají volně prodejná léčiva dokonce sedmkrát častěji než průměrná dospělá populace 1–3).
Hlubší zájem o choroby stáří se v medicíně objevuje teprve v posledních desetiletích, kdy se také konstituuje geriatriejako samostatná lékařská disciplína. Důvodů pro tento vývoj je několik. Především je to prodloužení střední délky života, dále prudký vzestup absolutního počtu osob nad 65 let a také vzestup relativního počtu starších osob v celkové populaci. Nejprudší nárůst v příštích desetiletích zaznamená skupina nejstarších osob nad 80 let. Tento populační vývoj jde ve všech zemích stejným směrem, i když v rozvinutých průmyslových zemích rychleji. Narůstá tím specifická problematika sociální, ekonomická a medicínská. S rostoucím počtem starých lidí v populaci se zvyšuje také absolutní i relativní počet onemocnění typických pro stáří, což klade nároky nejen na zdravotnickou péči, ale stává se to celospolečenským problémem. Starší lidé často trpí více chorobami současně. Většina somatických onemocnění ve stáří je provázena také příznaky psychopatologickými.
Přibývá klinicko-farmakologických studií, které přinášejí poznatky o zvláštnostech reakcí na léčiva u geriatrických nemocných. Farmakokinetické a farmakodynamické údaje jsou získávány díky moderním metodám sledování koncentrací léčiv v biologických tekutinách, použitím výzkumných metod receptorových, imunologických, pokročilých diagnostických zobrazovacích metod a dalších laboratorních i klinických přístupů. Do velkých podrobností jsou mapovány jak terapeutické, tak nežádoucí účinky léčiv. S tím souvisí i hodnocení klinického významu možných interakcí mezi léčivy navzájem 4, 5).
K nejčastějším rizikovým faktorům v rámci geriatrické populace patří zejména současný výskyt několika onemocnění (polymorbidita), velký počet užívaných léků (polypragmazie), neochota nebo neschopnost dodržovat lékařem stanovený dávkovací režim (tzv. noncompliance) a farmakokinetické a farmakodynamické změny stárnoucího organismu 6, 7). Ve stáří roste rovněž incidence případů souvisejících s užitím nevhodné medikace – buď jako následek chybné preskribce, noncompliance nebo zakoupení nevhodného volně prodejného léčiva. Častou chybou pacienta bývá návštěva více lékařů, kteří jsou nedostatečně či nesprávně informováni o jeho lékovém režimu, což může vést k opakovanému předepsání téhož léčiva s rozdílným firemním názvem (tzv. duplikace) nebo k předepsání léčiv, která v kombinaci se stávajícími léky vedou k lékovým interakcím.
Časnost kombinací léků roste s komplexností léčebných postupů. Kombinace několika léků je u řady chorobných stavů nezbytná. Není však výjimkou, že nemocnému je současně ordinováno 8 až 10 různých účinných léků – a to často několika lékaři, kteří někdy nevědí o dalších ordinacích – takže za této situace není možno ani zhruba odhadnout terapeutickou odpověď jednotlivých léků v kombinaci, natož jejich nežádoucí účinky.
Podávání potenciálně nevhodných léčiv vede u seniorů k častému výskytu nežádoucích reakcí, které při nesprávné diagnostice startují užití dalších léků. Tak vzniká začarovaný kruh označovaný jako preskribční kaskáda, který končí polypragmazií. Nežádoucí účinky ve stáří jsou častou komplikací léčby, pátou nejčastější příčinou úmrtí u hospitalizovaných seniorů, častým důvodem přijetí k hospitalizaci a příčinou významně vyšších nákladů na zdravotní péči. Vzhledem k tomu, že na farmaceutickém trhu máme široce dostupné bezpečnější alternativy, měly by být tyto alternativy preferovány 8).
Jako polypragmazie je označován stav, kdy je pacient léčen větším množstvím léků, či jejich nadměrnými dávkami 9, 10). Má několik nepříjemných důsledků. Se stoupajícím počtem současně podávaných léků stoupá počet nežádoucích účinků, stoupá počet lékových interakcí, klesá spolupráce nemocného při dodržování léčebného režimu (compliance).
Cílem práce bylo zhodnocení farmakoterapie u pacientů náhodně zvolených domovů důchodců v Brně a okolí se zaměřením na polypragmazii a možná rizika výskytu lékových interakcí u nejfrekventovanějších aplikovaných přípravků u zvoleného souboru pacientů.
Pokusná část
Soubor pacientů a metody
Studie se zúčastnilo 72 pacientů hospitalizovaných ve dvou domovech důchodců. Soubor tvořilo 26 mužů a 46 žen, průměrný věk byl 84,9 Ī 7,5 let. Z karet pacientů byla vypsána komplexní medikace za zvolené období (1 měsíc) a bylo stanoveno rozpětí počtu medikací u jednotlivých pacientů. Dále byly vyhodnoceny nejčastěji předepisované preparáty u celého souboru pacientů a zjištěny u nich vyskytující se možné interakce. Pro jejich vyhledání posloužila databáze AISLP, verze 2006.3 – stav k 01. 07. 2006 11).
Výsledky
V tabulce 1 je uveden počet medikací za zvolené období, dále počet pacientů a jejich průměrný věk.
1. Počet medikací za zvolené období, počet pacientů a jejich průměrný věk 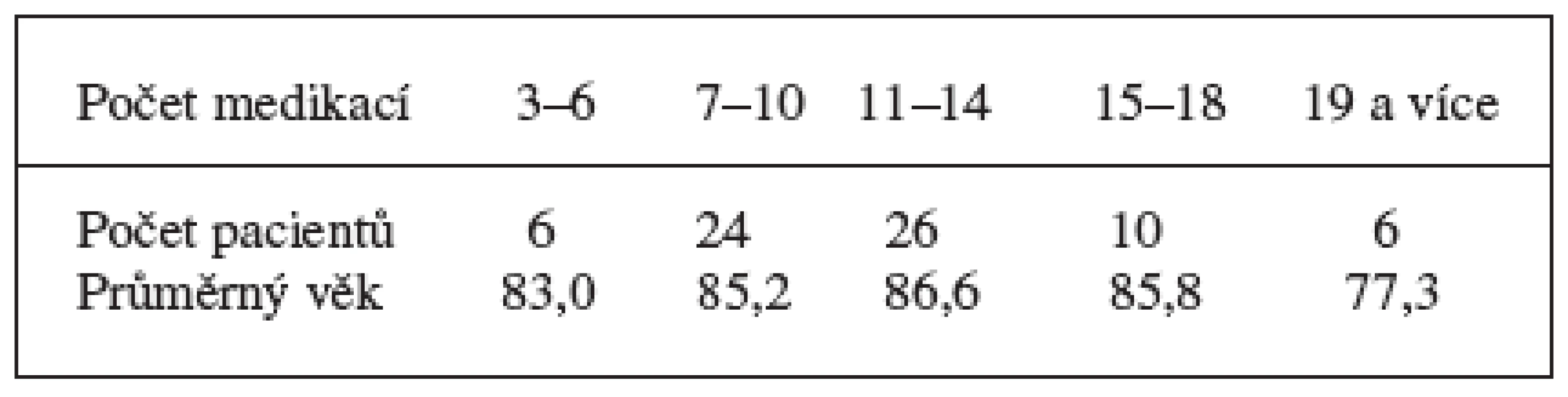
Tabulka 2 zachycuje nejčastěji předepisované léčivé přípravky (počet 5 a více pacientů souboru) a jejich hlavní obsahové látky.
2. Nejčastěji aplikované léčivé přípravky u souboru pacientů a jejich hlavní obsahové látky 
Nejčastěji aplikovanými léky u zvoleného souboru pacientů byly Furon tbl., Anopyrin 100 mg tbl. a Digoxin 0,125 mg tbl.
Tabulka 3 znázorňuje výskyt možných interakcí hlavních obsahových látek u nejčastěji aplikovaných preparátů zvoleného souboru pacientů.
3. Možné interakce obsahových látek nejčastěji aplikovaných přípravků 11) 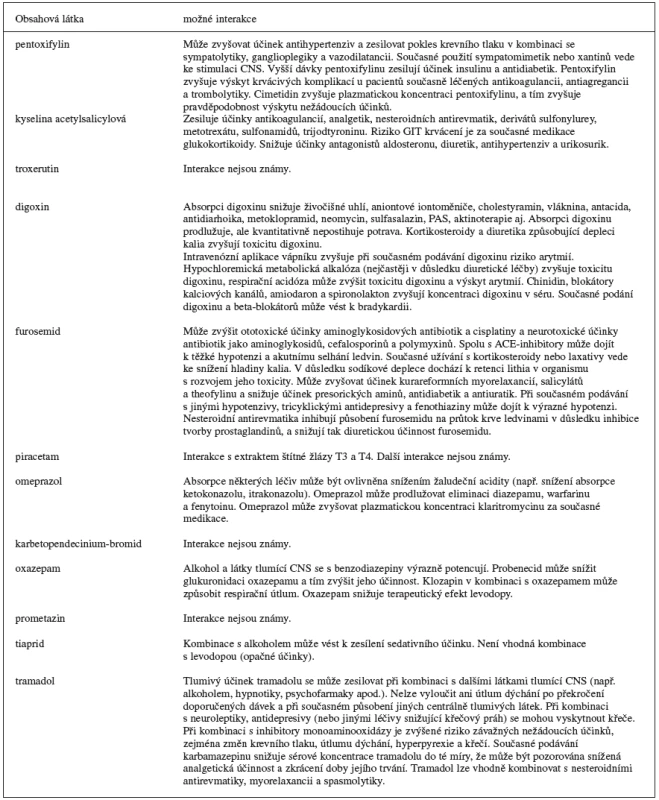
Diskuze
Lékové interakce, ačkoliv patří k předvídatelným rizikům farmakoterapie, tvoří nezanedbatelnou jednu třetinu všech nežádoucích příhod u geriatrických pacientů. Z tohoto důvodu je sledována četnost výskytu lékových interakcí v populaci a je snahou registrovat léčiva se stále příznivějším bezpečnostním profilem, tedy léčiva, která potenciálně nepředstavují významné riziko nežádoucích účinků a lékových interakcí při podávání s frekventně předepisovanými léky.
Jako nežádoucí účinek léků (NÚL) se označuje jakýkoliv účinek léčiva podaného v běžných terapeutických dávkách. Ve stáří jsou NÚL velmi časté a jejich frekvence stoupá s počtem současně podávaných léků 12). Pozitivní korelace mezi počtem současně užívaných léčiv a incidencí nežádoucích účinků je dobře dokumentována. Nutnost provádět dlouhodobou terapii je u starých nemocných téměř pravidlem. Procento pacientů s nežádoucími účinky se zvyšuje z asi 10 % při užívání jediného léčiva až na téměř 100 %, je-li užíváno 10 léčiv současně. Můžeme tedy očekávat, že přibližně polovina nemocných s dlouhodobou terapií bude mít po určité době terapie nežádoucí účinky. Celkový výskyt nežádoucích účinků léků u geriatrických pacientů je odhadován nejméně na dvojnásobek ve srovnání s nemocnými středního věku. Mezi důvody této skutečnosti bezpochyby patří jednak chybování řady lékařů v předepisování léků starým nemocným a jednak chybování samotných starých pacientů při užívání léků 13, 14) (tab. 4, 5 a 6).
4. Vztah mezi počtem užívaných léků a nežádoucími účinky 14) 
5. Četnost nežádoucích účinků léků u starších lidí u některých skupin léků 14) 
6. Nejčastější nežádoucí účinky léků ve vyšším věku 14) 
Problematika compliance a noncompliance nemocných ve vyšším věku je složitá. Ve stáří je snížena schopnost člověka pochopit, respektovat, dodržet a realizovat správně pokyny zdravotníků 15, 16). Udává se, že 20–60 % seniorů nebere léky pravidelně, upravuje si dávkování, k lékům předepsaným lékařem si přidává i léky zakoupené bez předpisu nebo darované známými. Řada nemocných hromadí léky do zásoby. Týká se to zejména osaměle žijících osob 12).
Compliance je ve stáří často snížena kvalitativně i kvantitativně z důvodů psychických (ateroskleróza mozku, demence, deprese) i somatických (hemiplegie, revmatoidní artritida) postižení. Při smyslovém postižení (porucha zraku, hmatu) může být některý typ farmakoterapie zcela vyloučen. Důležitou roli hraje i léková forma, jednoduchost léčebného plánu a srozumitelnost doporučení. Starší nemocný musí léčebný plán dostatečně pochopit a fyzicky zvládnout. V gerontologii se posuzuje ještě sociální compliance (noncompliance) u osamoceného nemocného, jenž nemá zajištěnou pravidelnou a průběžnou kontrolu doporučeného dávkového režimu partnerem či příbuznými. Noncompliance je obvykle častější z důvodu polymorbidity a polypragmazie 7, 15).
Při současném podávání pěti druhů léků je plně spolupracujících jen 33–44 % nemocných, při kombinaci 10 léků jen 10–20 % pacientů. U 50 % se jedná o neužívání léků, u 20 % o přídatnou „samomedikaci“, u 10 % o chybné dávkování a u 5 % o časově chybné užívání. Někdy není pacient způsobilý k tomu, aby užíval léky v souladu s předpisem. Je to zejména při mentálních poruchách, nejčastěji při demenci a zmatenosti, ale i při poruchách zraku (pacient nedokáže natáhnout insulin) nebo pro revmatický proces (při deformaci rukou pacient nedokáže použít kapátko nebo aplikovat čípek) 13). Mezi významné faktory ovlivňující compliance patří lékové formy, počet a druh užívaných lékových přípravků a doba podávání. Nemocní se určité době neradi přizpůsobují (podání v nočních hodinách). Naopak nemívají problémy s užíváním léčivého přípravku kdykoliv během dne.
Špatná compliance může být také úmyslná, tj., být výsledkem pacientova svobodného uvážení. Může pramenit z předchozí pacientovy nedobré zkušenosti s léky. Někdy se v této souvislosti hovoří o tzv. „inteligentní noncompliance“. Lékař by takovou situaci měl u pacienta včas rozpoznat a pacientovy postoje vhodným způsobem korigovat. Lékař může také zlepšit compliance pacienta nabídnutím alternativního léku a tím, že zapojí pacienta do role partnera v terapeutickém rozhodování, čímž učiní zásadní krok ke zvýšení pacientovy motivace 17).
Zlepšení spolupráce nemocného může zásadně ovlivnit lékař,předepisuje-li co nejméně léků v co nejnižších dávkách a jen po nezbytně nutnou dobu, vysvětlí názvy a dávkování léků a předá i písemný návod pro dávkování, během léčby kontroluje účinky léků a pátrá po nežádoucích účincích 12).
Ke zvýšení bezpečnosti kombinované léčby přispívají rovněž znalosti metabolismu účinných látek na izoformách jaterních enzymů cytochromu P450 (CYP450). V současné době je u nově registrovaných léků požadavkem uvádět v příbalovém letáku a souhrnné informaci o léčivu způsob metabolizace léčiva přes izoformy CYP450, popř. schopnost léčiva indukovat nebo inhibovat příslušnou izoformu CYP450. Důvodem je skutečnost, že řada klinicky významných interakcí se odehrává právě na úrovni metabolizace léčiv přes tyto izoenzymy.
V posledních 50 letech bylo shromážděno velké množství poznatků zejména v oblasti metabolických lékových interakcí. Podnětem byl prudký rozvoj molekulární genetiky, terapeutického monitorování léčiv a diagnostických metod vhodných ke stanovení metabolické aktivity biotransformačních enzymů 18–20).
Komplexní hodnocení lékových režimů je obtížnou záležitostí, a to zejména u seniorů, kde farmakoterapii komplikuje řada přidružených faktorů (např. polymorbidita, polypragmazie, snížená adaptabilita, noncompliance). Rozvoj poznatků v oblasti klinicky významných lékových interakcí – snaha popsat mechanismus, kterým tato interakce probíhá, a podmínky, jež ovlivňují klinickou významnost – jsou jedním z kroků ke snížení rizik farmakoterapie ve stáří.
Dalším krokem je účelná preskribce, jež respektuje tyto zásady spolu s ohledem na individuální kontraindikace. Změnou farmakokinetiky a farmakodynamiky léčiv se řada účinných látek stává v pokročilém věku „rizikovými“. Léčiva s vyšším rizikem jsou zahraničními experty označovány jako „léčiva nevhodná ve stáří“. Jejich paušální podávání seniorům je nevhodné, neboť bývá spojeno s častým výskytem polékových reakcí, nárůstem polékových hospitalizací, nákladů na zdravotní péči nebo i vyšší mortalitou.
Pro posouzení vhodnosti léčiv ve stáří byla vypracována v roce 1991 první kritéria nevhodných léčiv, tzv. Beersova kritéria, upravená v roce 1997 a 2003. V Kanadě byla publikována tzv. McLeodova kritéria v roce 1997. Důvodem prozatímního převzetí zahraničních kritérií v evropských podmínkách je fakt, že v Evropě nebyla specifická kritéria nevhodných léčiv dosud vytvořena. V doporučovaných postupech k předepisování nevhodných léčiv se evropské státy významně liší. Je to dáno silou preskribčních zvyků i rozdílnými regulačními strategiemi lékové politiky. Nevhodnost léčiv, která jsou uvedena v expertních seznamech, nezávisí na geografických podmínkách, a není tedy důvod, proč by k dané problematice měly evropské země přistupovat odlišně 8).
V Evropě bylo dosud publikováno pouze několik lokálních studií, jejichž závěry nebyly mezinárodně srovnatelné. Čeští autoři ve spolupráci s evropskou skupinou AdHOC v nedávné době zveřejnili první evropskou srovnávací studii sledující užití nevhodných léčiv u seniorů v domácí péči v 8 evropských zemích. Senioři sledovaní ve studii představovali reprezentativní soubory hlavních měst České republiky, Dánska, Finska, Islandu, Itálie, Nizozemska, Norska a Velké Británie. V náhodně vybraném souboru 2707 pacientů (z ČR 428) převažovaly ženy (74,4 %), osoby žijící osaměle (61,2 %) a s průměrným věkem 82,2 let. V průměru bylo užití nevhodných léčiv v evropském souboru 19,8 %, tedy v souladu se závěry epidemiologických průzkumů v USA, kde se prevalence v ambulantní sféře pohybuje kolem 20 %. Byly však zaznamenány významné rozdíly mezi Českou republikou (41,1 % uživatelů nevhodných léčiv) a západoevropskými zeměmi (v průměru 15,2 %) 8).
K léčivům nevhodným ve stáří jsou v současné době řazeny pentoxifylin, diazepam, amiodaron v dlouhodobé léčbě, digoxin v dávce nad 0,125 mg/den při absenci arytmií, chlordiazepoxid, fluoxetin v dávkování denně, piroxicam a jiná léčiva. K zařazení těchto léčiv na seznamy léků nevhodných ve stáří přispěly nejnovější geriatrické studie prokazující neúčinnost nebo významné riziko těchto léků v chronické léčbě 21, 22). K uživatelům nevhodných léčiv v Evropě patří především senioři se špatnou ekonomickou situací, polyfarmakoterapií, depresivní pacienti a pacienti užívající psychofarmaka (zejména anxiolytika). Naopak u seniorů vyššího věku (85 let a více) a žijících osaměle byla nevhodná preskribce nízká, pravděpodobně v důsledku vyšší opatrnosti předepisujících lékařů nebo nižší dostupnosti péče.
Zjištěné rozdíly mezi jednotlivými evropskými zeměmi vyplývají také z rozdílné socioekonomické situace. V evropských zemích je pro klinické užití schválena pouze polovina léků z amerického a kanadského seznamu nevhodných léčiv. Řada bezpečnějších alternativ je ekonomicky nedostupná. Například tiklopidin (dle expertních seznamů nevhodný pro nepředvídatelnou hematotoxicitu) byl doporučován ve všech sledovaných evropských zemích kromě Norska. Klopidogrel (bezpečnější alternativa tiklopidinu) byl v těchto zemích dražší a ekonomicky nedostupný. Pouze Norsko přijalo regulační opatření, která ekonomicky zvýhodnila klopidogrel v seniorské populaci. Na druhou stranu některé léky nedostupné v USA, např. flunitrazepam a etofylin, jsou u nás často předepisovány a pro seniory jsou stejně nevhodné 21).
Ze statistik Světové zdravotnické organizace vyplývá jednoznačně závislost mezi počtem nežádoucích účinků léčiv a četností lékových interakcí. Ani tyto podklady však nejsou směrodatné, neboť zdaleka ne všechny nežádoucí reakce jsou podchyceny a navíc některé z nich, zejména ty, jež vyplývají z interakce léků, se nemusí projevit bezprostředně po podání. Na druhé straně je nutno si uvědomit, že zásady moderní účelné farmakoterapie nejenom nevylučují, nýbrž zdůrazňují individualizované léčení i několika léky současně. V každém případě se však mnohaúrovňové interakce léků při narůstajícím počtu léčebných kombinací stávají jedním z předních problémů klinické farmakologie. Problém je to o to složitější, že se mohou objevit interakce mezi léky a různými složkami životního prostředí, a to zejména s potravinami. U starších jedinců k tomu též přistupuje jejich multimorbidita spojená s ordinací nadměrného množství léků a navíc zvláštnosti farmakokinetiky a farmakodynamiky léků ve stáří 23).
Závěr
Lékové interakce, podobně i kontraindikace léčiv, patří k předvídatelným rizikům farmakoterapie. Je možné se jich vyvarovat důsledným posouzením pacientova zdravotního a funkčního stavu, hodnocením předepisovaných léčiv a obezřetným sledováním průběhu léčby. Důležitou roli hraje přímý dotaz lékaře na nežádoucí účinky, neboť pacient sám často nepovažuje své zdravotní potíže za následek užívaných léků. Obezřetnost ošetřujícího lékaře je nezbytná především v prvních dnech a týdnech po nasazení nebo změně medikace. Nežádoucí příhody spojené s farmakoterapií nejsou zřídka se vyskytujícím fenoménem. Například počet hospitalizací zapříčiněných nežádoucími příhodami činil v roce 1995 v USA 6,5 % všech hospitalizací. Jedna třetina těchto případů (asi 2,2 %) byla způsobena předepsáním vzájemně interagujících léčiv. Studie hodnotící počet rehospitalizací prováděná v populaci seniorů prokázala, že z celkového počtu rehospitalizací tvořily příjmy způsobené medicínskými omyly 29 % všech případů. Téměř polovina z těchto případů byla zaviněna předepsáním léčiv kontraindikovaných nebo vzájemně interagujících 24).
Preskripce nevhodných léčiv je v současné době problémem více evropských zemí a je považována za neracionální přístup, který zatěžuje pacienta i rozpočet zdravotnictví. Znalost kontraindikací a lékových interakcí, tedy respektování zásad účelné farmakoterapie a preskripce „šité na míru“ se příznivě odráží nejen v kvalitě života pacienta, ale vede též ke značné úspoře nákladů na léčebnou péči. Prevence komplikací farmakoterapie by proto měla být vzhledem k nepříznivým individuálním, společenským i finančním dopadům uplatňována s vyšším důrazem.
Došlo: 12. května 2008 / Přijato: 15. června 2008
Adresa pro korespondenci:
MUDr. PharmDr. Lenka Bartošíková, Ph.D.
Ústav fyziologie LF UP
Hněvotínská 3, 775 15 Olomouc
e-mail: bartosil@tunw.upol.cz
Sources
1. Endoh, M.: Cardiovasc. Drug. Ther., 2001; 15, 379–403.
2. Flesch, M., Erdmann, E.: Cardiovasc. Drug. Rev., 2001; 15, 379–386.
3. Cheb, P. D., Bhatt, D. I., Topol, E. J., Oral, G. P.: Cardiovasc. Drug., 2001; 6, 421-428.
4. Plevová, J., Boleloucký, Z.: Psychofarmakoterapie vyššího věku, 2. vyd. Praha, Grada Publishing, 2000, s. 164.
5. Topinková, E.: Geriatrie pro praxi, 1. vyd. Praha, Galén, 2005, s. 270.
6. Motlová, L., Holub, D.: Remedia, 2005; 6, 514–516.
7. Záboj, Z.: Prakt. Lék., 2000; 2, 99–101.
8. Novotný, T.: Medical Tribune, 2005; 16, 9.
9. Strojil, J., Horák, F., Arge, J.: Klin. Farmakol. farm., 2007; 1, 43–45.
10. Alušík, Š.: Vnitř. Lék., 1999; 5, 315–318.
11. Gruberová, B.: Gerontologie, 1. vyd. České Budějovice, Jihočeská univerzita, Zdravotně sociální fakulta, 1998, s. 86.
13. Kriška, M. et al.: Memorix klinickej farmakologie, 1. vyd. Bratislava, Slovac Academic Press, 2002, s. 897.
14. Kriška, M. et al.: Riziko liekov v medicínskéj praxi. 1. vyd. Bratislava, Slovak Academic Press, 2000, s. 474.
15. Hegyi, L.: Geriatria, 2005; 2, 78–82.
16. Křivohlavý, J.: Prakt. Lék., 2000; 5, 272–275.
17. Katzung. B. G.: Základní a klinická farmakologie, 2. vyd. Praha, Nakladatelství a vydavatelství H & H, 1995, s. 1072.
18. Bertilsson, L., Dahl, M. L., Dalen, P., Al-Shurbaji, A.: Brit. J. Clin. Pharmacol., 2002; 53, 111–122.
19. Bultas, J., Doležal, T.: Remedia, 2001; 2, 157–161.
20. Michalets, E. I.: Pharmacotherapy, 1998; 1, 84–112.
21. Fialová, D., Topinková, E.: Remedia, 2005; 4–5, 410–417.
22. Topinková, E., Fialová, D.: Postgrad. Med., 2002; 4, 477–482.
23. Baštecký, J. et al.: Gerontopsychiatrie, 1. vyd. Praha, Grada Avicenum, 1994, s. 320.
24. Gates, J. D.: Long term network: EDA 313-0198, 2000.
Labels
Pharmacy Clinical pharmacology
Article was published inCzech and Slovak Pharmacy

2008 Issue 4-
All articles in this issue
- Actual acidity of the environment and efficacy of auxiliary substances used for antimicrobial stabilization of medicinal preparations prepared in pharmacies
- Antiradical activity of substances with a potential effect on the cardiovascular system
- Monitoring of pharmacotherapy in seniors of rest homes in Brno region
- Synthesis, identification and physicochemical properties of novel potential ultrashort-acting beta-adrenergic blockers
- Characterization of microcrystalline celluloses by means of the parameters of a three-exponential compression equation
- A study of the properties of tablets from two types of directly compressible xylitol
- Czech and Slovak Pharmacy
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Actual acidity of the environment and efficacy of auxiliary substances used for antimicrobial stabilization of medicinal preparations prepared in pharmacies
- Monitoring of pharmacotherapy in seniors of rest homes in Brno region
- Antiradical activity of substances with a potential effect on the cardiovascular system
- A study of the properties of tablets from two types of directly compressible xylitol
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

