-
Články
- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
Stevensův-Johnsonův syndrom
Stevens-Johnson Syndrome
Stevens-Johnson syndrome (SJS) is a severe skin and musocal dmini with eruption of hemorrhagic dmini lesions, caused by hypersensitive reaction to drugs, rarely it can be parainfectious. It is a from of toxic epidermal necrolysis, with involvement of less then 10 % of skin surface. Cutaneous and mucous lesions are caused by necrosis of epithelial cells mediated by T-lymphocytes. The diagnosis is based on clinical features, while a definitive confirmation requires histologic and immunohistologic examination of the lesions. The therapy is based on administration of high doses of corticosteroids and especially thorough local, supportive and symptomatic therapy. The authors present a case of parainfectious SJS and discuss the latest knowledge about SJS as well as therapeutical possibilities.
Keywords:
Stevens-Johnson syndrome, toxic epidermal necrolysis, erythema multiforme
Autoři: L. Čábalová 1
; Pavel Komínek 1
; Karol Zeleník 1,2
Působiště autorů: Otorinolaryngologická klinika Fakultní nemocnice Ostrava ; přednosta doc. MUDr. P. Komínek, Ph. D., MBA Katedra chirurgických oborů, Lékařské fakulta, Ostravská Univerzita v Ostravě 1; vedoucí katedry doc. MUDr. P. Zonča, Ph. D., FRCS 2
Vyšlo v časopise: Otorinolaryngol Foniatr, 62, 2013, No. 4, pp. 218-220.
Kategorie: Kazuistiky
Souhrn
Stevensův-Johnsonův syndrom (SJS) je závažné onemocnění kůže a sliznic s výsevem hemoragických bulózních lézí, způsobené hypersenzitivní reakcí na některé léky, vzácněji bývá parainfekční. Jedná se formu toxické epidermální nekrolýzy s postižením méně než 10 % tělesného povrchu. Kožní a slizniční léze jsou podmíněny nekrózou epitelových buněk zprostředkovanou T-lymfocyty. Diagnóza se opírá o klinický obraz, k jejímu definitivnímu potvrzení je nutné histologické a imunohistologické vyšetření lézí. Léčba spočívá v podávání vysokých dávek kortikosteroidů a především v důsledné lokální, podpůrné a symptomatické terapii. Autoři prezentují případ pacienta s parainfekčním SJS a diskutují aktuální poznatky o SJS a terapeutické možnosti.
Klíčová slova:
Stevensův-Johnsonův syndrom, toxická epidermální nekróza, epidermální nekrolýzaKAZUISTIKA
Na ORL ambulanci byl vyšetřen 35letý pacient pro jeden den trvající výraznou odynofagii a febrilie při výsevu krvavých puchýřů na rtech (obr. 1), s ulcerózními projevy v ústní dutině (obr. 2), krční lymfadenopatií, konjunktivitidou a periuretrálními ulceracemi. Obtížím předcházelo lehké chřipkovité onemocnění se subfebriliemi, při němž pacient neužíval žádnou medikaci.
Obr. 1. Hemoragické léze za rtech. 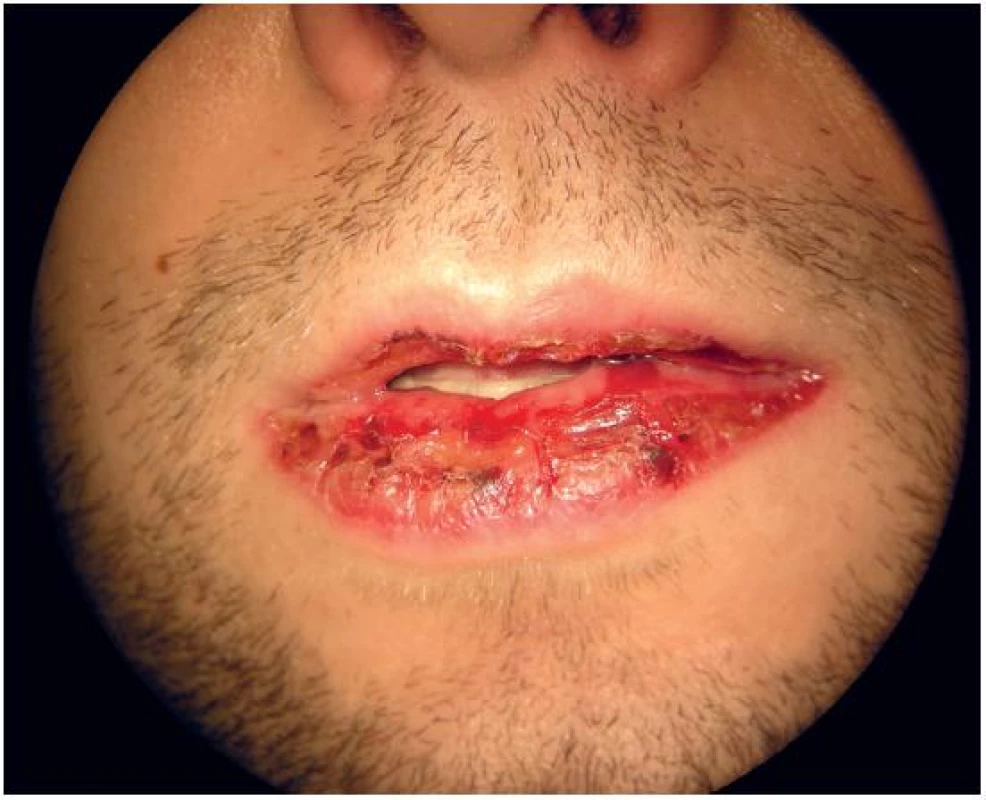
Obr. 2. Ulcerózní léze na sliznici ústní dutiny. 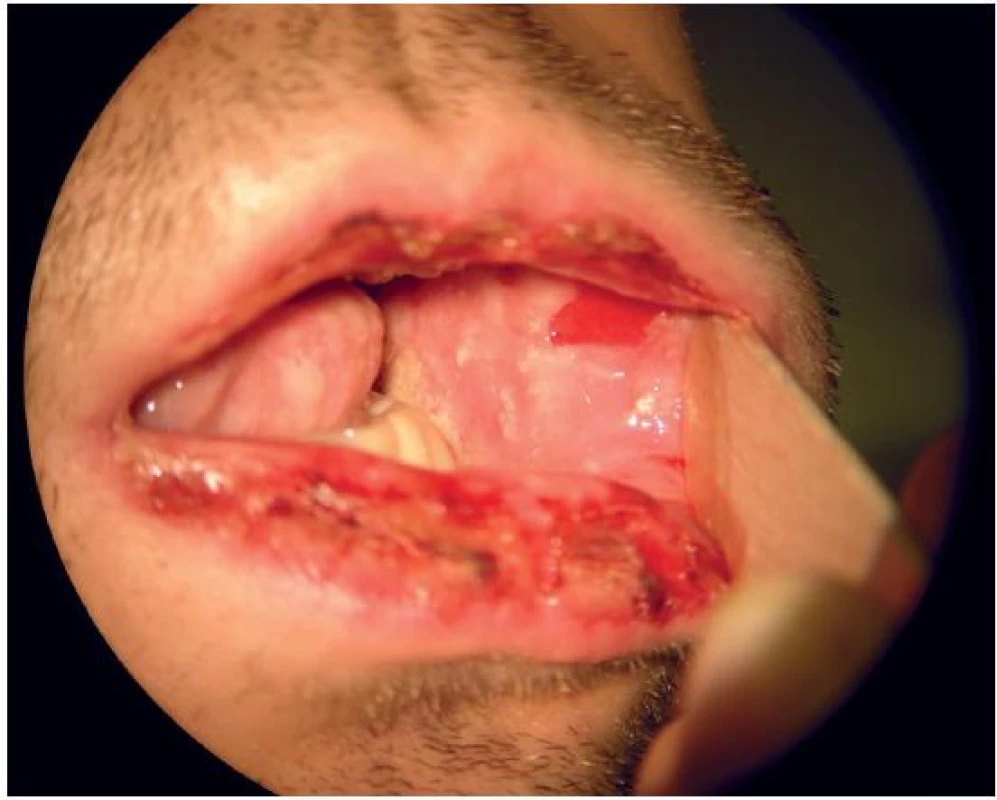
Nasazená antibiotická léčba (amoxicilin) byla bez efektu; pacient byl pro progresi dysfagických obtíží přijat po dvou dnech k hospitalizaci k rehydrataci, realimentaci a došetření stavu. Ze slizniční léze v ústní dutině byla provedena probatorní excize. Laboratorně byla zjištěna leukocytóza s převahou neutrofilů, CRP 181 mg/l a prokalcitonin 0,1 μg/l. Sérologicky byla zjištěna reaktivace či reinfekce virem Herpes simplex (HSV), HIV infekce nebyla prokázána. V mikrobiologickém vyšetření stěru ze sliznice ústní dutiny byl nález Haemophilus parainfluenzae a Candida albicans. Pacient byl dále vyšetřen dermatologem a infektologem. Po zavedení kombinované protizánětlivé a antimikrobiální léčby (prednison, aciklovir, ketokonazol, cefotaxim) a lokální péči o postižené sliznice došlo ke zlepšení polykacích potíží i lokálního nálezu na rtech a v ústní dutině, zhojení konjunktivitidy, periuretrálních ulcerací a k poklesu zánětlivých parametrů. Po 10 dnech se léze v ústní dutině a na rtech téměř úplně zhojily (obr. 3). Histologické a imunofluorescenční vyšetření potvrdilo diagnózu Stevensova-Johnsonova syndromu, pravděpodobně parainfekčního při Herpes simplex viróze.
Obr. 3. Stav ústní sliznice po 10 dnech od přijetí k hospitalizaci. 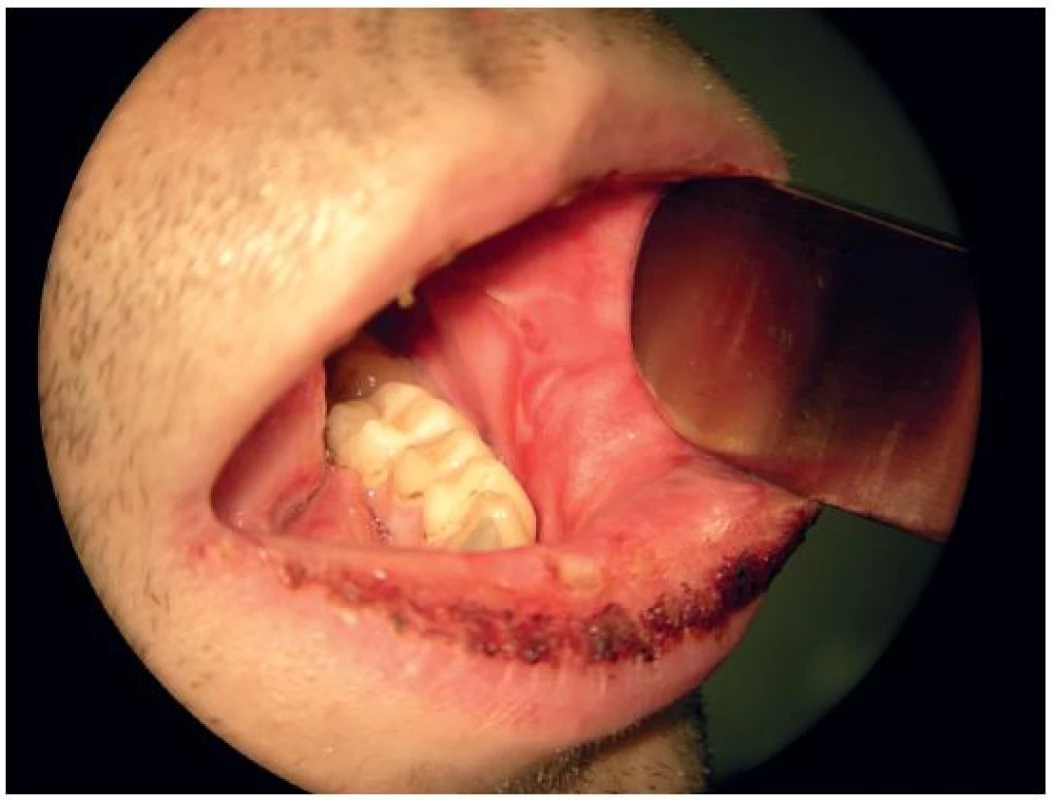
DISKUSE
Stevensův-Johnsonův syndrom (SJS) je onemocnění charakterizované náhlým výsevem hemoragických bulózních lézí s postižením kůže na méně než 10 % tělesného povrchu a podobným postižením sliznic, který provází febrilie, lymfadenopatie a celkové chřipkové příznaky (4, 5). Jedná se o formu toxické epidermální nekrolýzy (TEN), při které je postiženo více než 30 % tělesného povrchu. Při postižení 10-30 % tělesného povrchu se hovoří o TEN/SJS-překryvném syndromu (7). Všechny tři jednotky jsou velmi vzácná onemocnění, se souhrnnou incidencí 1-2 : 1 000 000 ročně (3). Letalita SJS je 1 - 5%, TEN 25-35% (4).
Patogeneticky se jedná o nekrózu epitelových buněk kůže či sliznice zprostředkovanou CD8+ T-lymfocyty, s účastí řady prozánětlivých a proapoptoticky působících cytokinů (5, 7). Etiologie SJS/TEN je stále nejasná. Ve většině případů se jedná o hypersenzitivní reakci na některé léky, typicky s intervalem 1-3 týdny po začátku léčby. Mezi nejrizikovější látky patří alopurinol, trimetoprim-sulfametoxazol, nevirapin, aminopeniciliny, cefalosporiny, chinolony, karbamazepin, fenytoin, fenobarbital a některé nesteroidní protizánětlivé látky ze skupiny oxikamů. SJS/TEN bez anamnézy užívání jakýchkoliv léků je nesmírně vzácný, nicméně v literatuře byly opakovaně popsány případy tohoto onemocnění při infekci Mycoplasma pneumoniae či virem Herpes simplex (4, 6, 7). Vyšší riziko vzniku SJS/TEN je u imunokompromitovaných pacientů, zejména u HIV-pozitivních (až 1000x vyšší) (2, 5, 7). Zvýšená náchylnost je zvažována také u jedinců s některými typy HLA (HLA-B*1502, HLA-B*5801) (3).
Diagnóza se opírá o klinický nález – z počátku lividní makuly na kůži, pozitivní Nikolského fenomén (epidermis postiženého místa může být tangenciálním tlakem lehce odloučena od základních vrstev kůže) (8), později v horizontu minut až hodin vznik puchýřů, často hemoragických (4). Vždy dochází k postižení rtů a sliznic ústní dutiny, často také sliznic polykacích a dýchacích cest či anogenitální oblasti. Konjunktivitida či jiné postižení oka se vyskytuje v 70% případů SJS (5). K definitivnímu potvrzení diagnózy je třeba histologické a imunohistologické vyšetření postižené tkáně, které vyloučí autoimunitní bulózní onemocnění jako lineární IgA dermatóza, paraneoplastický pemfigus, pemphigus vulgaris nebo bulózní pemfigoid, případně stafylokokový syndrom opařené kůže (Ritterův syndrom) (4).
Terapie spočívá v časném rozpoznání SJS, identifikaci případného spouštějícího léku a jeho okamžité vysazení. Pokud se jedná o SJS při mykoplazmové či HSV infekci, je nutná adekvátní antibiotická či antivirová terapie. Základem terapie jsou systémově podávané kortikoidy, u těžších případů SJS/TEN vysoké dávky lidských imunoglobulinů (IVIG) (4, 7). Další léčba je nespecifická a symptomatická – lokální ošetřování kožních a slizničních lézí, analgetizace, antibiotická terapie sekundárních infekcí, dostatečná hydratace a realimentace pacienta, nejlépe enterální cestou (1).
Adresa ke korespondenci:
MUDr. Lenka Čábalová
Otorinolaryngologická klinika FN Ostrava
17. listopadu 1790
708 52 Ostrava
e-mail: lenka.cabalova@fno.cz
Zdroje
1. Clayton, N. A., Kennedy, P. J.: Management of dysphagia in toxic epidermal necrolysis (TEN) and Stevens-Johnson Syndrome (SJS). Dysphagia, 22, 2007, s. 187-192.
2. Colebunders, R., Vanwolleghem, T., Meurrens, P., Moer-man, F.: Efavirenz-associated Stevens-Johnson Syndrome. Infection, 32, 2004, s. 306-307.
3. Génin, E., Schumacher, M., Roujeau, J. C., Naldi, L., Liss, Y., Kazma, R., Sekula, P., Hovnovian, A., Mockenhaupt, M.: Genome-wide association study of Stevens-Johnson Syndrome and toxic epidermal necrolysis in Europe. Orphanet. J. Rare Dis., 6, 2011, s. 52-61.
4. Harr, T., French, L. E.: Toxic epidermal necrolysis and Stevens-Johnson syndrome. Orphanet. J. Rare Dis., 5, 2010, s. 39-49.
5. Lang, F.: Encyclopedia of molecular mechanisms of disease. Springer-Verlag GmbH, Berlin Heidelberg, 2009, 2270 s.
6. Manwani, N. S., Balasubramanian, S., Dhanalakshmi, K., Sumanth, A.: Stevens-Johnson Syndrome in association with mycoplasma pneumoniae. Indian J. Pediatr, published online, 20, 2011. Dostupné z: http://www.springerlink.com/content/h08u347w10406827/.
7. Revuz, J., Roujeau, J. C., Kerdel, F. A., Valeyrie-Allanore, L.:Life-treatening dermatoses and emergencies in dermatology. Springer-Verlag GmbH, Berlin Heidelberg, 2009, 329 s.
8. Vokurka, M., Hugo, J. a kol.: Velký lékařský slovník. 9. vyd., Maxdorf, Praha, 2010, 1160 s.
Štítky
Audiologie a foniatrie Dětská otorinolaryngologie Otorinolaryngologie
Článek S novým rokem nový časopisČlánek Autorský a věcný rejstřík
Článek vyšel v časopiseOtorinolaryngologie a foniatrie
Nejčtenější tento týden
2013 Číslo 4- Isoprinosin je bezpečný a účinný v léčbě pacientů s akutní respirační virovou infekcí
- Isoprinosine nově bez indikačních a preskripčních omezení
- Fexofenadin – nesedativní a imunomodulační antihistaminikum v léčbě alergických projevů
- Suché sliznice a chrapot pod kontrolou: Co může lékař nabídnout pacientům?
- Pacienti s infekcemi HPV a EBV a možnosti léčebné intervence pomocí inosin pranobexu
-
Všechny články tohoto čísla
- S novým rokem nový časopis
-
VZPOMÍNKA NA NAŠE VELIKÁNY
K stému výročí narození prof. MUDr. Ervína Černého, DrSc., CSc. -
VZPOMÍNKA NA NAŠE VELIKÁNY
K stému výročí narození prof. MUDr. Karla Sedláčka, CSc. - Devadesáté výročí vzniku Československé (České) Otorinolaryngologické společnosti
- Narrow Band Imaging (NBI) - endoskopická metoda pro diagnostiku karcinomů hlavy a krku
- Chirurgická léčba tumorózních lézí slinných žláz za období pěti let
- Komplikácie po implantácii BAHA
- Diagnostika extraezofageální refluxní choroby u nemocných s poruchami hlasu pomocí multikanálové intraluminální jícnové impedance – pH
- Elektrostimulace nepohyblivé hlasivky – metodika v naší modifikaci
- Parametry hlasového pole v diagnostice a výzkumu hlasu
- Klinický význam a možnosti detekce mikrometastáz u dlaždicobuněčného karcinomu hlavy a krku
- Okulobulbární forma myastenie gravis: neobvyklá diagnóza v ORL ambulanci
- Stevensův-Johnsonův syndrom
- Fibrózna dysplázia spánkovej kosti u 14-mesačného chlapca
- Hodnocení dotazníku spokojenosti účastníků ORL kongresu v Hradci Králové
- Založení European Academyof Phoniatrics a udělení čestného členství UEP a EAP doc. MUDr. Františku Šramovi, CSc.
- Zásady chirurgie - praktický nácvik šicích metod a technik
- Cena České společnosti otorinolaryngologie a chirurgie hlavy a krku za nejlepší publikaci prof. Otakara Kutvirta
- Autorský a věcný rejstřík
- Otorinolaryngologie a foniatrie
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Narrow Band Imaging (NBI) - endoskopická metoda pro diagnostiku karcinomů hlavy a krku
- Elektrostimulace nepohyblivé hlasivky – metodika v naší modifikaci
- Chirurgická léčba tumorózních lézí slinných žláz za období pěti let
- Parametry hlasového pole v diagnostice a výzkumu hlasu
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Autoři: prof. MUDr. Eva Kubala Havrdová, DrSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání



