-
Články
Top novinky
Reklama- Vzdělávání
- Časopisy
Top články
Nové číslo
- Témata
Top novinky
Reklama- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Kariéra
Doporučené pozice
Reklama- Praxe
Top novinky
ReklamaTuberkulóza v seniorském věku
Tuberculosis in old age
Tuberculosis (TB) is second only to HIV/AIDS as the greatest infectious disease killer worldwide despite its decreasing incidence. Elderly population is the largest reservoir of TB in developed countries, which was primarily infected before era of vaccination, antitubeculous drugs and existence of resistent types of Mycobacterium tuberculosis. Polymorbid frail residents of long term care facilities are in greatest risk for reactivation of latent TB. Diagnostics and treatment are difficult in old age due to frequent atypical clinical signs and adverse reactions of antituberculous drugs. Therefore post mortem diagnosis is very often. Considering tuberculosis in the differential diagnosis remains the cornerstone of a fast and accurate diagnosis and treatment of this condition.
Keywords:
tuberculosis – latent tuberculosis – old age – long term care facility
Autoři: M. Vlachová
Působiště autorů: Geriatrická klinika 1. LF UK a VFN Praha
Vyšlo v časopise: Geriatrie a Gerontologie 2015, 4, č. 1: 26-30
Kategorie: Přehledové články
Souhrn
Tuberkulóza (TBC) zůstává za HIV celosvětově druhým nejčastějším smrtelným infekčním onemocněním přesto, že její incidence každoročně klesá. V rozvinutých zemích je největším rezervoárem TBC seniorská populace, která byla primárně infikována ještě před érou očkování, antituberkulotické terapie a existencí rezistentních kmenů Mycobacterium tuberculosis. Polymorbidní křehcí rezidenti zařízení dlouhodobé péče jsou nejvíce ohroženi reaktivací latentní TBC. U seniorů je obzvlášť složitá diagnostika, vzhledem k často oligosymptomatickému či atypickému průběhu, a také léčba z důvodu častějších nežádoucích účinků antituberkulotik a jejich lékových interakcí při časté polypragmazii. Nezřídka je proto diagnóza stanovena až post mortem. Pomýšlet na TBC v diferenciální diagnostice je základem k rychlému stanovení diagnózy a zahájení adekvátní terapie.
Klíčová slova:
tuberkulóza – latentní tuberkulóza – seniorský věk – zařízení dlouhodobé péčeÚvod
Přestože incidence celosvětově každoročně klesá, zůstává tuberkulóza (TBC) infekčním onemocněním s druhou nejvyšší mortalitou po HIV. U HIV pozitivních pacientů je infekce TBC nejčastější smrtelnou komplikací. V rozvinutých zemích tvoří senioři největší rezervoár M. tuberculosis. Důvodem je vysoká promořenost v této populační skupině, kdy k primoinfektu došlo před érou očkování a antituberkulózní terapie. Polymorbidita, atypický či oligosymtomatický průběh, možný atypický rtg obraz a falešně negativní výsledek kožních testů vedou u seniorů mnohdy k opožděné diagnóze a léčbě, což zvyšuje mortalitu a infekčnost. Nezřídka je diagnóza stanovena až post mortem.
Epidemiologie TBC
V roce 2013 celosvětově onemocnělo TBC 9 milionů lidí (480 000 MultiDrug Resistent-TBC) a 1,5 milionu jich zemřelo. Celých 95 % nemocných pochází z rozvojových zemí. Přibližně 1/3 světové populace je infikována M. tuberculosis(1).
Podle dat z Registru TBC (ÚZIS) se v roce 2013 vyskytlo v ČR 502 případů onemocnění tuberkulózou (tj. 4,8 případu na 100 tisíc obyvatel), 338 u mužů a 164 u žen. U cizinců v ČR bylo hlášeno 79 onemocnění, kdy nejvíce nemocných pocházelo v roce 2013 z Ukrajiny(16), Vietnamu a Slovenska (shodně 13 osob). Nejčastější formou onemocnění byla TBC dýchacího ústrojí, resp. TBC plic. Z hlediska věkové struktury se nejvíce nemocných (absolutně i relativně) nacházelo v kategorii osob nad 75 let (85 případů = 12,0 nemocných na 100 tis. osob dané věkové skupiny), což je typické pro země s nízkým výskytem TBC. Zatímco u žen onemocnění TBC postihuje především nejvyšší věkovou kategorii 75+, u mužů můžeme sledovat vyšší výskyt onemocnění také již ve střední věkové kategorii, zhruba od 45 let. Nahlášeno bylo 44 úmrtí na tuberkulózu. V mezinárodním srovnání patříme k zemím s nízkým výskytem této nemoci, a to ve všech krajích ČR(2) (obr. 1).
Obr. 1. Struktura TBC podle věku a pohlaví, 2013 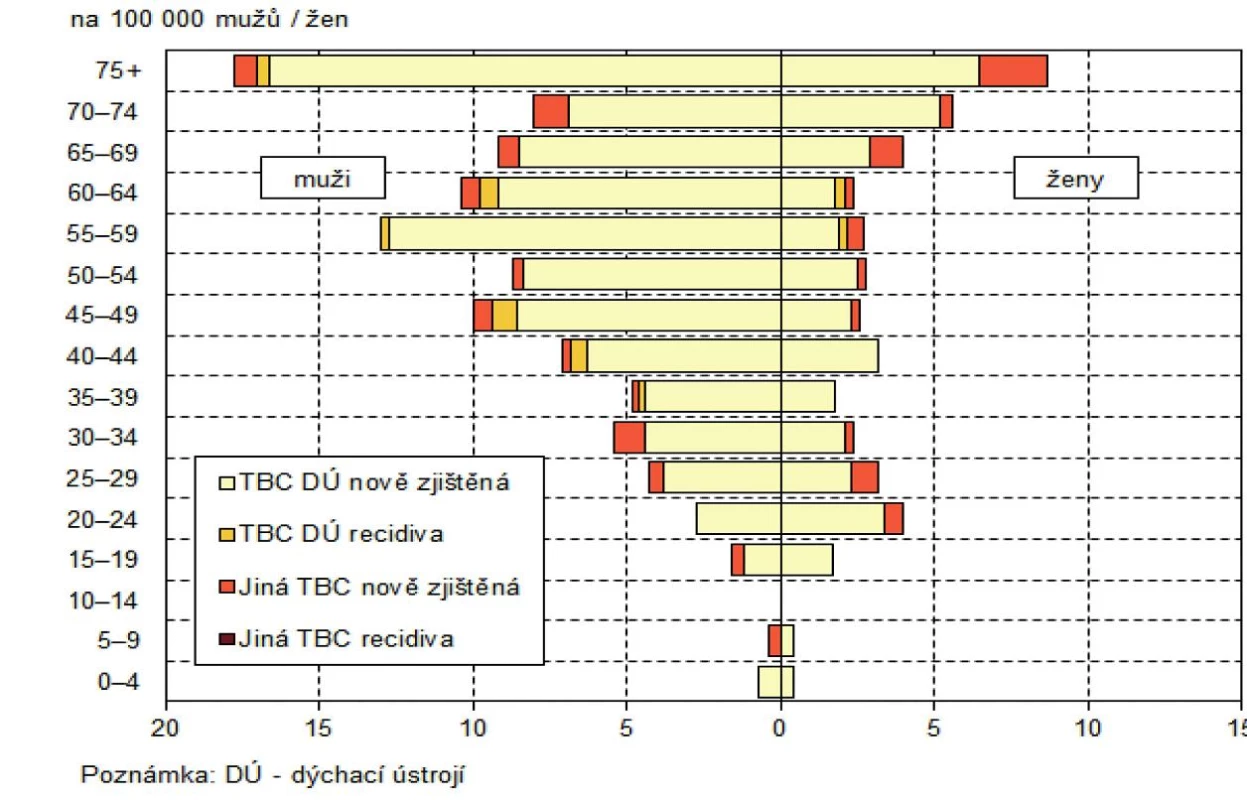
Z epidemiologických dat vyplývá, že:
- incidence TBC je častější v seniorském nežli v mladším věku
- mortalita se zvyšuje s věkem
- senioři jsou náchylnější k TBC infekci nežli mladší jedinci
- TBC přechází u seniorů častěji do aktivní formy(4, 5)
- incidence aktivní TBC je 2–3x vyšší u institucionalizovaných seniorů v zařízeních dlouhodobé péče oproti jejich doma žijícím protějškům(3).
Patogeneze
TBC je bakteriální onemocnění, jehož původcem je M. tuberculosis komplex. Mycobacterium tuberculosis komplex je skupina obligátních patogenů zahrnující několik blízce příbuzných druhů – většina onemocnění je vyvolána Mycobacterium tuberculosis, Mycobacterium bovis se uplatňuje jen výjimečně a onemocnění ostatními druhy jsou zcela raritní. K šíření dochází nejčastěji aerogenní cestou, kdy jedinec s aktivní plicní TBC vydechuje patogeny (při kašli, zpěvu apod.), vzácněji dochází k šíření GIT či poraněnou kůží. Infekční dávka mykobakterií je velmi nízká, infekci může způsobit vdechnutí méně než 10 bakterií. Člověk s aktivní a neléčenou tuberkulózou průměrně nakazí 10–15 lidí za rok(1).Ve stáří přenos usnadňuje:
- snížená buněčná imunita per se, kterou u seniorů negativně ovlivňují častá chronická a maligní onemocnění, podvýživa, kortikoterapie,
- zhoršená bariérová funkce dýchacích cest.
Primární komplex a postprimární TBC
Vdechnutá mykobakteria jsou pohlcena alveolárními makrofágy a transportována do regionálních lymfatických uzlin. Infikované makrofágy a monocyty produkují proteolytické enzymy, iniciují tvorbu granulomu a aktivují T lymfocyty, které zprostředkují tzv. oddálenou imunitní reakci (typ IV), která je principem kožního tuberkulinového testu (viz níže).
Místo infekce v plicích, Ghonův komplex, se většinou nachází v horní části spodního laloku nebo v dolní části vrchního laloku. Mykobakteria jsou izolována v granulomu, kde jejich množení omezuje tvorba kaseózní nekrózy a fibrózní tkáň. V této fázi může dojít k vyhojení, nebo onemocnění přechází do tzv. latentní formy a mykobakteria v granulomu perzistují v nečinném stadiu. Reaktivace (= sekundární, postprimární, aktivní TBC) znamená, že se infekční obsah granulomu provalí do dýchacích cest či cévy a mykobakteria se dále šíří aerogenně či systémově (= miliární TBC). Přibližně 90 % aktivní TBC u seniorů vychází z latentní TBC, 10 % činí exogenní infekce.
Pravděpodobnost přechodu TBC z latentní do aktivní formy je v průběhu života 10 %, u imunokompromitovaných jedinců roste.
Rizikové faktory přechodu do aktivní formy TBC
- HIV a jiné imunodeficity
- imunosupresivní terapie
- malnutrice (vegetariánství)
- malignity
- silikóza
- diabetes mellitus zejména 1. typu a jiná chronická onemocnění
- kouření
- alkoholismus
- pokročilý věk
- nízký socioekonomický statut
- institucionalizace
- rizikové skupiny: zdravotníci, děti do 5 let věku, narkomani, bezdomovci, rezidenti v zařízeních dlouhodobé péče.
Terminologie TBC
Plicní tuberkulóza (PTBC) je onemocnění postihující plicní parenchym. Miliární TBC je klasifikována jako plicní TBC, protože jsou léze v plicích. Tuberkulóza nitrohrudních uzlin (mediastinálních a/nebo hilových) nebo tuberkulózní pleurální výpotek bez rentgenologických abnormalit v plicích jsou hodnoceny jako mimoplicní TBC. Pacient současně s plicní i mimoplicní tuberkulózou je klasifikován jako plicní TBC.
Mimoplicní tuberkulóza (EPTBC) označuje postižení jiných orgánů než plic, např. pleury, lymfatických uzlin (včetně hilových a/nebo mediastinálních), břicha, genitourinárního traktu, kůže, kloubů a kostí, mening(6). Frekvence výskytu mimoplicní formy TBC se vzrůstajícím věkem stoupá(7).
Diagnóza tuberkulózního onemocnění
Základem je zahrnout TBC do diagnostické rozvahy.
Klinické příznaky:
- noční pocení,
- nechutenství, ztráta hmotnosti,
- febrilie,
- únava,
- další symptomatologie podle postiženého orgánu.
Anamnéza je u seniorů často obtížněji odebratelná z důvodu kognitivního deficitu, senzorických poruch, poruch řeči apod. Četné komorbidity mohou v příznacích s TBC interferovat, a tudíž toto onemocnění maskovat. Příznaky plicní TBC (bolest na hrudi, hemoptýza a kašel trvající déle než 3 týdny) se neliší u seniorské od mladší populace, ale jejich frekvence může být nižší. Na rozdíl od plicních příznaků jsou u seniorů mnohem častější a závažnější laboratorní abnormality. Normocytární normochromní anemie a neutrofilie jsou přítomny u 70 % seniorů s TBC, ale pouze u 10 % mladších jedinců. U 2/3 seniorů lze zachytit patologické jaterní testy. Častá je také hyponatremie způsobená nedostatečnou sekrecí ADH(8).
Mantoux tuberkulinový kožní test (TST)
Princip: imunopatologická reakce IV. typu
Provedení: aplikaci a následné odečítání provádí pouze vyškolený pracovník. Na dorzální stranu předloktí nedominantní horní končetiny se intradermálně aplikuje 0,1 ml tuberkulinového proteinového derivátu (PPD). Odečet velikosti průměru indurace se provádí po 48–72 hodinách.
Po očkování živou atenuovanou virovou vakcínou či prodělaném virovém infektu typu plané neštovice, zarděnkyči spalničky lze tuberkulin aplikovat s odstupem 4–6 týd-nů (tab. 1).
Tab. 1. Interpretace tuberkulinového kožního testu 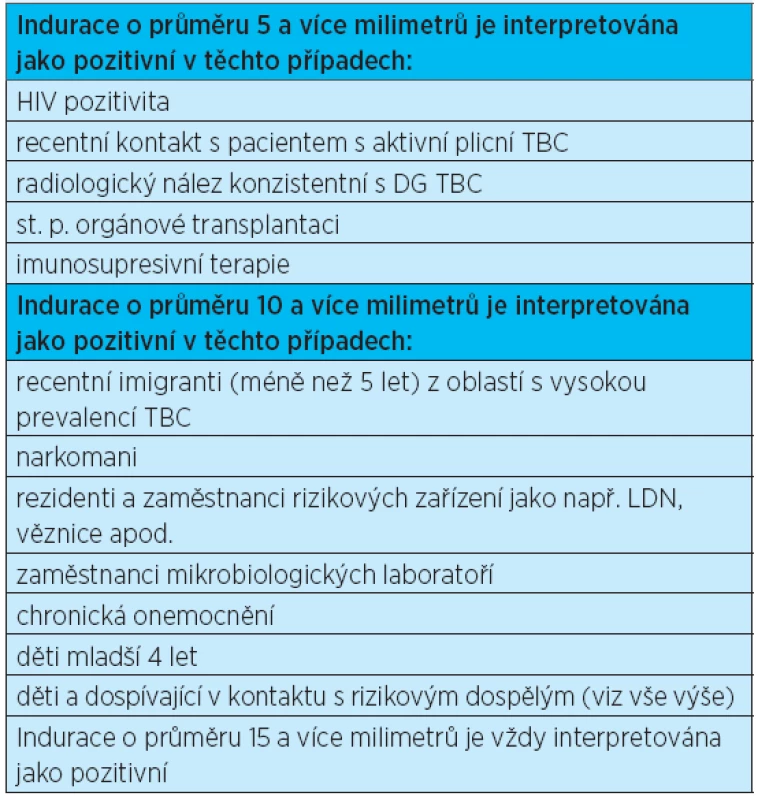
Příčinou falešně pozitivního výsledku může být infekt jiným typem mykobakteria, BCG vakcinace či nesprávná aplikace tuberkulinu.
Příčinou falešně negativního výsledku může být anergie (areaktivita imunitního systému), recentní TBC (8–10 týdnů) nebo naopak letitá TBC, fulminantní průběh TBC, recentní vakcinace živou atenuovanou virovou vakcínou, recentní virový infekt, jako např. plané neštovice, spalničky a zarděnky, věk nižši nežli 6 měsíců, pokročilý věk, polymorbidita a nesprávná aplikace tuberkulinu(9).
Dvoustupňový tuberkulinový kožní test
U dlouhodobě infikovaných jedinců, zejména seniorů, může v čase klesat schopnost imunitního systému reagovat na intradermální tuberkulin, jehož opakovaná aplikace může tuto schopnost opět oživit. Proto se doporučuje u rizikových skupin (zdravotníci, pacienti v zařízeních dlouhodobé péče), které budou testovány opakovaně, zahájit screening dvostupňovým TST, tzn. tuberkulin se aplikuje dvakrát v rozmezí jednoho až dvou týdnů.
TST neodliší latentní a aktivní formu TBC.
QuantiFERON – TB Gold test (IGRA)
Princip: lymfocyty infikovaného jedince produkují při kontaktu s antigeny M. tuberculosis interferon gama, jehož koncentrace se stanovuje.
Provedení: odběr plné krve.
Výhody: časová nenáročnost, výsledek do 24 hodin, test není ovlivněn předchozí BCG vakcinací.
Po očkování živou atenuovanou virovou vakcínou či prodělaném virovém infektu typu plané neštovice, zarděnky či spalničky lze test IGRA provést s odstupem 4–6 týdnů.
IGRA neodliší latentní a aktivní formu TBC.
Rutinní testování jak pomocí TST, tak IGRA není doporučeno(10).
Rtg plic. Radiologické změny na předozadním snímku hrudníku závisí na stadiu onemocnění. Plicní TBC nejčastěji postihuje horní plicní laloky, zejména lalok apikální. Jak TBC progreduje, tvoří se infiltráty, kaverny a ve fázi hojení kalcifikace a fibrózní přestavba. Granulom má zpravidla dobře definovaný kalcifikovaný okraj. U seniorů může být radiologický obraz atypický, kdy se mohou specifické změny vyskytovat častěji ve středních a dolních plicních polích a častěji je také postižena pleura(11).
Mikrobiologický průkaz. Pouze průkaz M. tuberculosis ve sputu či jiném biologickém materiálu vede ke stanovení definitivní diagnózy TBC. Mykobakteria mohou být prokázána přímým mikroskopickým vyšetřením, po 3-, 6 - a 9týdenní kultivaci a průkazem DNA metodou PCR.
K usnadnění expektorace, která je u polymorbidních seniorů mnohdy obtížná, lze využít nebulizaci s fyziologickým roztokem. Indikaci bronchoskopického vyšetření k získání biologického materiálu pro mikrobiologický průkaz u křehkých polymorbidních seniorů je zapotřebí vždy pečlivě uvážit.
Latentní TBC (LTBC). Diagnóza LTBC vychází z pozitivity TST či IGRA a vyloučení aktivní TBC, tzn. nejsou přítomny klinické příznaky TBC, jsou vyloučeny radiologické známky aktivní TBC a mikrobiologický průkaz je negativní.
Léčba
Terapii TBC řídí v ČR fteziolog, který k léčbě používá standardizované režimy pro definované skupiny pacientů vydávané Českou pneumologickou společností (tab. 2)(12), které zefektivňují terapii a zabraňují nárůstu rezistence. Původcem většiny případů TBC u seniorů jsou senzitivní kmeny M. tuberculosis vzhledem k tomu, že k primoinfektu došlo před používáním antituberkulotik. Kurabilita TBC v rozvinutých zemích je přibližně 80 %.
Tab. 2. Dávkování základních antituberkulotických léků 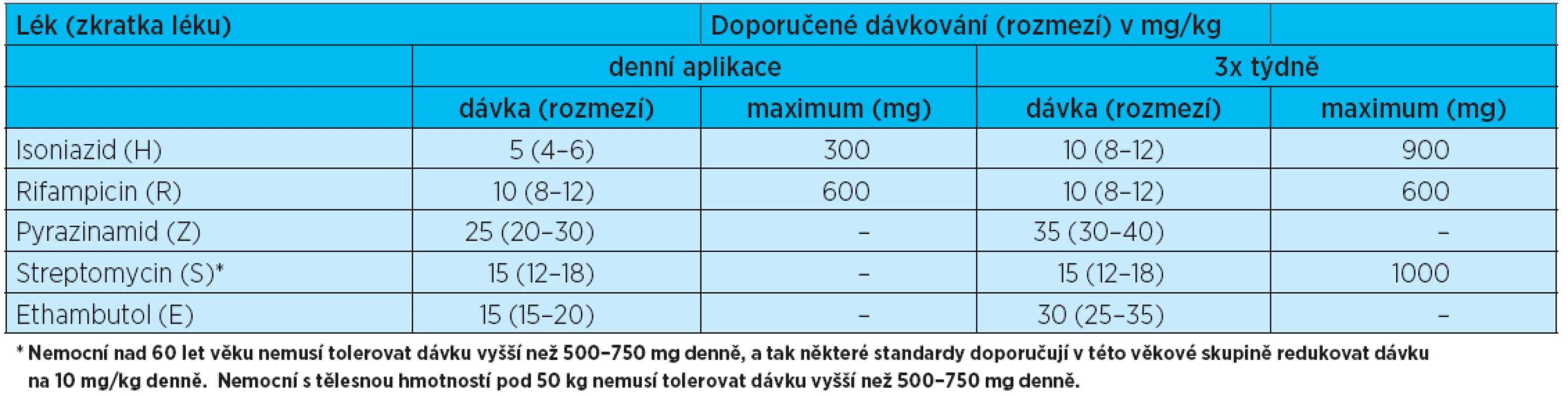
Z pohledu geriatra je nutné pamatovat na zvýšenou incidenci nežádoucích účinků a lékových interakcí antituberkulotik a na sníženou adherenci k léčbě u seniorů, která je nejčastějším důvodem selhání léčby a nárůstu rezistence. Důvody snížené adherence v seniorském věku jsou zhoršený vizus, zhoršená mobilita, nízký socioekonomický statut, kognitivní deficit, poruchy nálady, nežádoucí účinky antituberkulotik, které narůstají úměrně polymorbiditě a polypragmazii(4).
Screening a terapie LTCB jsou nezbytné k eliminaci TBC, a to zejména v seniorské populaci, která je největším rezervoárem této infekce v rozvinutých zemích. Rizikové skupiny zahrnují jedince se zvýšeným rizikem infekce TBC a konverze do aktivního stadia TBC (tab. 1). Obecně je LTBC léčena Isoniazidem v dávce 300 mg/den 6–9 měsíců. Bylo prokázáno, že terapie isoniazidem u seniorů s pozitivním TST vedla k 98% protekci před rozvojem aktivní formy TBC bez zvýšené incidence hepatitidy (4 %)(12).
Prevence a screening
Cílem vytvoření kontrolních programů (iniciativa WHO) je přerušit řetězec přenosu a eliminovat TBC, čehož lze dosáhnout kombinací těchto opatření: včasná diagnostika a terapie; screening rizikových skupin populace, kam také patří rezidenti zařízení dlouhodobé péče a zdravotníci, a jejich efektivní léčba včetně LTBC; zabránit šíření nákazy v případě aktivní formy TBC, tzn. počáteční izolace infikovaného jedince a vyhledání rizikových kontaktů; BCG vakcinace. Přístup k vyhledávání případů TBC může být buď pasivní, nebo aktivní. V pasivním případě se jedná o situaci, kdy pacient vyhledá lékaře pro specifické obtíže a kdy může dojít z obou stran k prodlení v diagnostice a terapii. Druhou, efektivnější strategií je aktivní vyhledávání infikovaných jedinců pomocí screeningových metod, kdy zlatým standardem je TST a rtg snímek plic.
V USA a některých evropských zemích musí být prováděn pravidelný screening TBC rezidentů dlouhodobé péče(13, 14).
BCG vakcinace. Očkování živou atenuovanou vakcínou M. bovis brání generalizaci TBC (miliární forma a meningoencefalitida). Plošná vakcinace není doporučena v zemích, kde incidence aktivní plicní TBC nepřesahuje 5 případů/100 tisíc obyvatel za poslední 3 roky(15). V ČR se t. č. provádí pouze tzv. selektivní BCG vakcinace, kdy jsou očkovány pouze děti v riziku nákazy TBC(16).Aktivní vyhledávání rizikových kontaktů. TBC může šířit pouze jedinec s aktivní plicní TBC, který vydechuje mykobakteria do okolí. Důležitou roli v přenosu TBC hraje délka kontaktu s nemocným a cirkulace vzduchu v místě, kde ke kontaktu dochází. Infekční perioda, ve které pátráme po rizikových kontaktech, je v rozpětí 3 měsíce zpětně od diagnózy do doby minimálně 2 týdnů od zahájení terapie, vymizení klinických příznaků či negativní kultivace sputa. U jednoho pacienta je v USA identifikováno v průměru10 kontaktů, u nichž je LTBC diagnostikována ve 20–30 % a u 1 % kontaktů se rozvine aktivní TBC(17, 18) (obr. 2).
Obr. 2. Algoritmus rozhodování o zahájení vyšetřování kontaktů s TBC 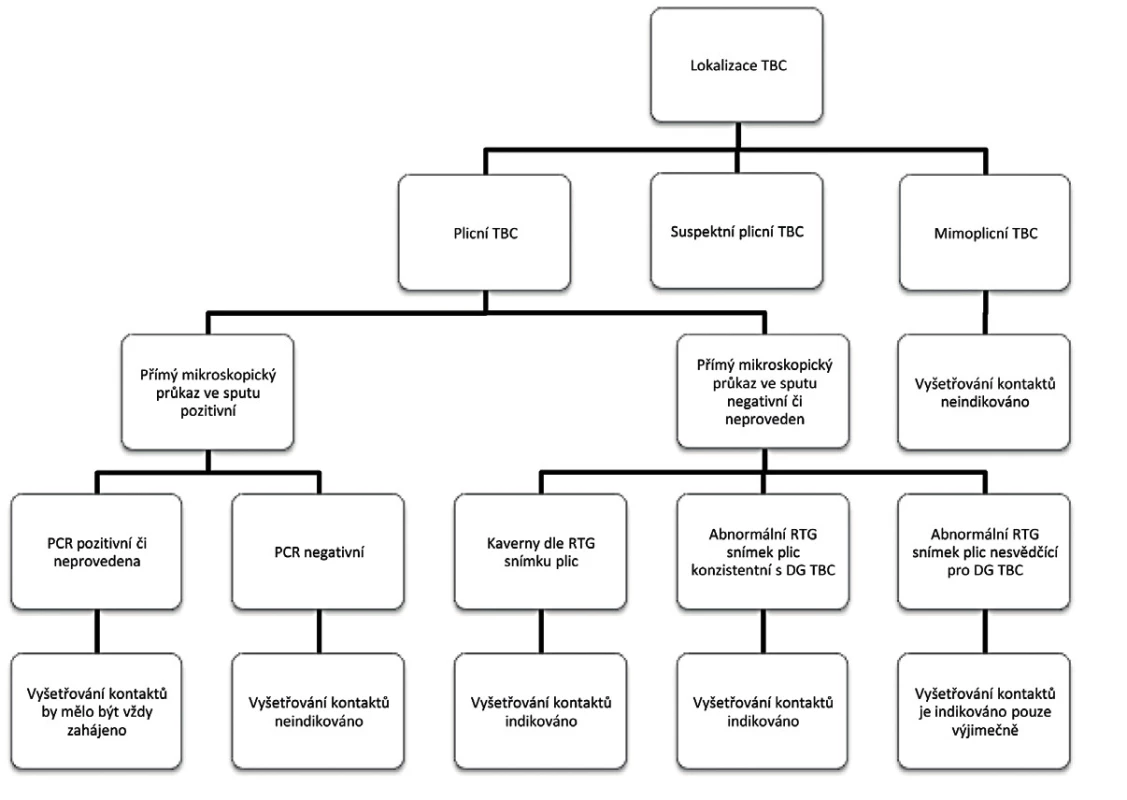
Shrnutí
V rozvinutých zemích včetně ČR představuje TBC stále významnou příčinu morbidity a mortality v seniorské populaci, která je největším zdrojem této infekce. Rychlé a správné stanovení diagnózy a bezodkladná adekvátní terapie jsou hlavními faktory v prognóze pacienta a prevenci šíření TBC. Úloha geriatra je v této problematice nelehká z mnoha důvodů: pečuje o křehké polymorbidní jedince často s rozsáhlou medikací, u nichž nezřídka probíhá TBC oligosymptomaticky až asymptomaticky, kožní testy bývají často falešně negativní a rtg obraz může být atypický; benefit terapie je mnohdy sporný a její nežádoucí účinky časté. K diskusi je vstupní screening TBC rezidentů a ošetřujícího personálu v zařízeních dlouhodobé péče.
Autorka prohlašuje, že v souvislosti s publikací článku není ve střetu zájmů a vznik ani publikace článku nebyly podpořeny farmaceutickou firmou.
MUDr. Martina Vlachová
Geriatrická klinika 1. LF UK a VFN Praha
MUDr. Martina Vlachová
e-mail: martina.vlachova2@vfn.cz
Je absolventkou 1. Lékařské fakulty UK. Působí na Geriatrické klinice VFN a 1. LF UK. V roce 2012 složila atestaci z geriatrie. V současnosti je postgraduální studentkou v oboru gerontologie.
Zdroje
1. Tuberculosis: Fact sheet N°104. World Health Organisation [online]. [cit. 2015-01-15]. Dostupné z: http://www.who.int/mediacentre/factsheets/fs104/en/
2. Výskyt tuberkulózy v České republice v roce 2013. ÚZIS [online]. [cit. 2015-01-15]. Dostupné z: http://www.uzis.cz/rychle-informace/vyskyt-tuberkulozy-ceske-republice-roce-2013
3. Yoshikawa TT. Tuberculosis in aging adults. Journal of the American Geriatric Society 1992; 40(2): 178–187.
4. Van der Brande P. Revised guidelines for the diagnosis and control of tuberculosis: impact on management in the elderly. Drugs Aging 2005; 22(8): s. 663–686.
5. Stead WW. Tuberculosis among elderly persons: an outbreak in a nursing home. Ann Intern Med 1981; 94(5): 606–610.
6. Tuberkulóza dospělých – standard léčebného plánu. Česká pneumologická a ftizeologická společnost [online]. [cit. 2015-01-15]. Dostupné z: http://www.pneumologie.cz/guidelines/?potvrzeni1=1&potvrzeni2=1&potvrdit=ANO%0D%0AVstoupit#
7. Pérez-Guzmán C. Does aging modify pulmonary tuberculosis? A meta-analytical review. Chest 1999; 116(4): 961–967.
8. Morris CD. The haematological and biochemical changes in severe pulmonary tuberculosis. Q J Med 1989; 73(12): 1151–1159.
9. Tuberculin Skin Testing. CDC [online]. [cit. 2015-01-15]. Dostupné z: http://www.cdc.gov/tb/publications/factsheets/testing/skintesting.htm
10. Interferon-Gamma Release Assays (IGRAs) – Blood Tests for TB Infection. CDC [online]. [cit. 2015-01-15]. Dostupné z: http://www.cdc.gov/tb/publications/factsheets/testing/igra.htm
11. Packham S. Tuberculosis in the elderly. Gerontology 2001; 47(4): 175–179.
12. Stead WW, et al. Benefit-risk considerations in preventive treatment for tuberculosis in elderly persons. Ann Intern Med 1987; 107(6): 843–845.
13. Bothamley GH. Active case finding of tuberculosis in Europe: a Tuberculosis Network European Trials Group (TBNET) survey. Eur Respir J 2008; 32(4): 1023–1030.
14. Guidelines for Preventing the Transmission of Mycobacterium tuberculosis in Health-Care Settings, 2005. CDC [online]. 2005 [cit. 2015-01-19]. Dostupné z: http://www.cdc.gov/mmwr/preview/mmwrhtml/rr5417a1.htm?s_cid=rr5417a1_e
15. Criteria for discontinuation of vaccination programmes using Bacille Calmette-Guerin (BCG) in countries with a low prevalence of tuberculosis. A statement of the International Union Against Tuberculosis and Lung Disease. Tuber Lung Dis 1994; 75(3): 179–180.
16. Metodika pravidelného očkování proti tuberkulóze. Česká pneumologická a fteziologická společnost [online]. 2013 [cit. 2015-01-20]. Dostupné z: http://www.pneumologie.cz/guidelines/.
17. Jerab J, et al. Tuberculosis contact investigations: outcomes in selected areas of the United States, 1999. Int J Tuberc Lung Dis 2003; 12(Suppl 3): 384–390.
18. Guidelines for the Investigation of Contacts of Persons with Infectious Tuberculosis: Recommendations from the National Tuberculosis Controllers Association and CDC. CDC [online]. 2012 [cit. 2015-01-20]. Dostupné z: http://www.cdc.gov/tb/publications/guidelines/contactinvestigations.htm
Štítky
Geriatrie a gerontologie Praktické lékařství pro dospělé Protetika
Článek Editorial
Článek vyšel v časopiseGeriatrie a Gerontologie
Nejčtenější tento týden
2015 Číslo 1- Není statin jako statin aneb praktický přehled rozdílů jednotlivých molekul
- Nitrofurantoin s řízeným uvolňováním – osvědčená účinnost, lepší snášenlivost a méně tablet při akutní cystitidě
- Vliv regulace pH na snížení výskytu peristomálních komplikací a bolesti
- Antidepresiva skupiny SSRI v rukách praktického lékaře
- Nejnovější pokroky v péči o pacienty s NCL2: Kauzální léčba je v Česku dostupná, klíčem k úspěchu je včasná diagnostika
-
Všechny články tohoto čísla
- Kvalita života obyvateľov v zariadeniach pre seniorov
- Akutní pankreatitida, obávaná diagnóza i ve starším věku
- Tuberkulóza v seniorském věku
- Editorial
- Věnujeme dost pozornosti orální hygieně seniorů?
- Tinnitus – často opomíjený problém
- Inkluzivní mobilita – o dopravě a stárnutí populace měst
-
20. celostátní gerontologický kongres – vybraná abstrakta
20th National Gerontological Congress –selected abstracts - Srdeční selhání u seniorů v podmínkách oddělení následné péče
- Vzpomínka na profesora Jaro Křivohlavého
- Primář MUDr. Jaroslav Müllner osmdesátiletý
- Geriatrie a Gerontologie
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle- Akutní pankreatitida, obávaná diagnóza i ve starším věku
- Tinnitus – často opomíjený problém
- Kvalita života obyvateľov v zariadeniach pre seniorov
- Tuberkulóza v seniorském věku
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Revma Focus: Spondyloartritidy
nový kurz
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání




