-
Články
Top novinky
Reklama- Vzdělávání
- Časopisy
Top články
- Témata
Top novinky
Reklama- Kongresy
- Videa
- Podcasty
Nové podcasty
Reklama- Volná místa
Doporučené pozice
Reklama- Praxe
Top novinky
ReklamaEmbolizační ischemické cévní mozkové příhody z neurčeného zdroje – ESUS: 2. část
Autoři: doc. MUDr. Šaňák Daniel, Ph.D.
Působiště autorů: Komplexní cerebrovaskulární centrum, Neurologická klinika LF UP a FN Olomouc
Vyšlo v časopise: CMP jour., 3, 2020, č. 2, s. 11-19
Kategorie: Klinický výzkum
V první části článku, která byla publikována v CMP Journal 2/2019, jsme se podrobně zabývali problematikou kryptogenních ischemických cévních mozkových příhod (iCMP) a současně jsme si představili koncept embolizačních iCMP z neurčeného zdroje – ESUS. V závěru první části článku byla shrnuta aktuální strategie sekundární prevence u pacientů s kryptogenní iCMP a byly také zmíněny dvě velké randomizované mezinárodní klinické studie, které měly za cíl srovnat účinnost a bezpečnost přímých antikoagulancií oproti kyselině acetylsalicylové (ASA) v prevenci recidivy iktu u pacientů s kryptogenní iCMP splňujících kritéria ESUS (1–2).
Koncem roku 2017 došlo k ukončení studie NAVIGATE ESUS (1) a v roce 2018 pak studie RE-SPECT ESUS (2). Koncem roku 2018 a v roce 2019 byly oficiálně publikovány hlavní výsledky obou studií následované uveřejněním výsledků několika subanalýz vybraných skupin pacientů. V následujícím textu vás seznámíme s výsledky obou studií a jejich významem pro klinickou praxi.
Studie NAVIGATE ESUS
Nejprve se budeme věnovat studii NAVIGATE ESUS, jejíž výsledky byly uveřejněny jako první. Bylo do ní zařazeno celkem 7213 pacientů v 459 centrech v 31 zemích v období od prosince 2014 do září 2017 (3). Pacienti museli splnit kritéria ESUS a museli být starší 49 let, přičemž pacienti ve věku 50–59 let museli mít navíc jeden z vaskulárních rizikových faktorů (hypertenze, diabetes, předchozí iCMP, kouření nebo srdeční selhání) (3). Pro vyloučení kardioembolizace byl nutný minimálně 20 hodin trvající holterovské EKG monitorování a dále TTE (transthorakální echokardiogram) nebo TEE (transezofageální echokardiogram). V případě zjištění foramen ovale patens (PFO) mohli být zařazeni pouze pacienti, u kterých nebyl plánován jeho uzávěr. Mezi hlavní vylučovací kritéria patřily indikace a kontraindikace antikoagulační terapie a významné funkční následky po iktu (mRS ³ 4 při zařazení).
Pacienti byli randomizováni buď pro terapii rivaroxabanem (RVX, 15 mg 1x denně), nebo kyselinou acetylsalicylovou (ASA) v dávce 100 mg denně. Primární výsledek účinnosti byl definován jako první recidiva iktu (včetně ischemického, hemoragického a neurčeného) a systémové embolizace (SE). Primární bezpečnostní výsledek byl definován jako jakékoliv závažné krvácení dle kritérií Mezinárodní společnosti pro krvácení a hemostázu (ISTH) (4).
Studie byla předčasně ukončena 5. října 2017 na základě výsledků druhé interim analýzy, která ukázala excesivní riziko krvácení u pacientů užívajících RVX při absenci snížení rizika recidivy iktu a současně při odhadované nízké pravděpodobnosti průkazu prospěchu RVX v případě plánovaného dokončení studie. V okamžiku ukončení studie byl medián sledování pacientů 11 měsíců (rozpětí 1–33 měsíců).
Recidiva iktu nebo SE se vyskytla u 172 pacientů na RVX (5,1 % ročně) a u 160 pacientů na ASA (4,1 % ročně) (p = 0.52) (viz tab. 1 a graf na obr. 1). Recidivu iCMP utrpělo 158 pacientů na RVX a 156 pacientů na ASA (Tabulka 1). Závažné krvácení utrpělo 62 pacientů na RVX (1,8 % ročně) a 23 pacientů na ASA (0,7 % ročně) (p < 0,001) (viz graf na obr. 2). Také počet život ohrožujících, fatálních krvácení a mozkových krvácení byl významně vyšší ve skupině pacientů užívajících RVX (viz tab. 1).
Tab. 1. Vybrané hlavní výsledky studie NAVIGATE ESUS (3) 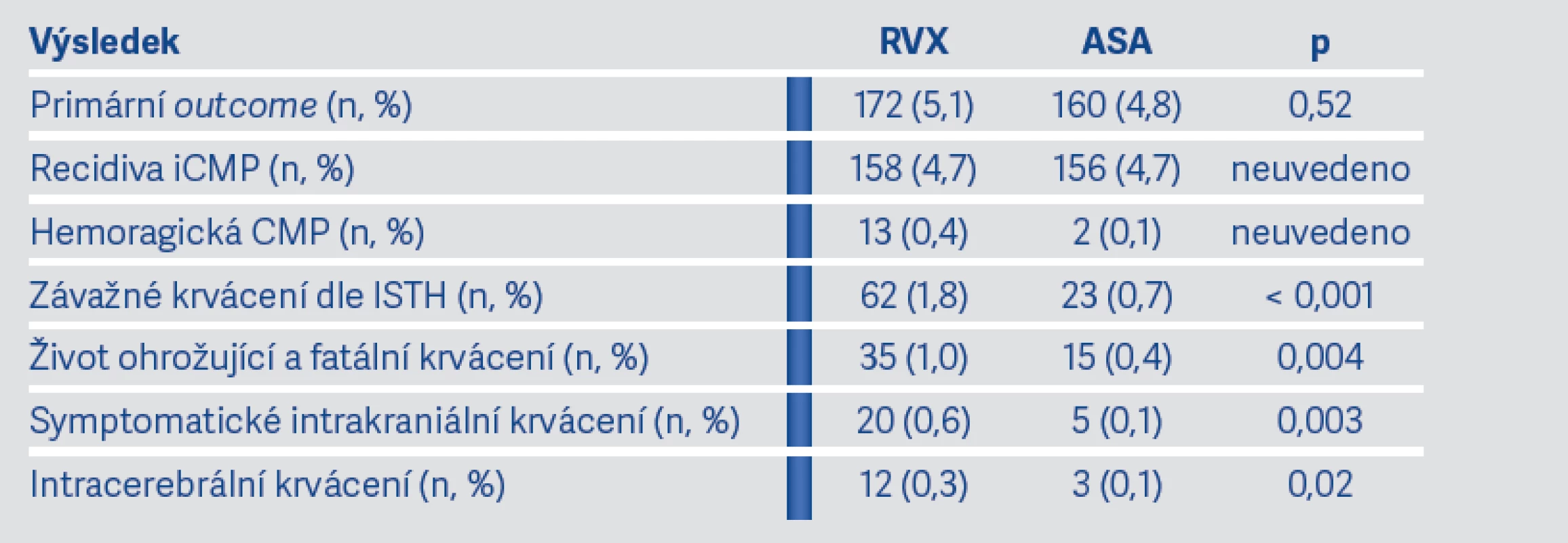
Hlavní výsledky studie NAVIGATE ESUS neprokázaly prospěch RVX v dávce 15 mg denně vůči ASA 100 mg denně v sekundární prevenci CMP a SE u pacientů s ESUS. Pacienti užívající RVX významně častěji utrpěli závažné krvácení včetně život ohrožujícího, fatálního a intrakraniálního ve srovnání s ASA. Z těchto důvodů byla také studie předčasně ukončena (3).
První subanalýza studie NAVIGATE ESUS byla uveřejněna ještě v roce 2018 a týkala se pacientů s diagnostikovaným PFO při zařazení do studie. PFO bylo zaznamenáno celkem u 7,4 % pacientů, přičemž nebyl zjištěn významný rozdíl v počtu recidiv iktu mezi pacienty s PFO a bez PFO a současně v počtu recidiv iCMP mezi pacienty s PFO na ASA nebo RVX (5).
V roce 2019 byla publikována subanalýza pacientů s aterosklerotickými (AS) pláty v karotickém řečišti a s nevýznamnými stenózami (do 50 %) (6). Analyzováno bylo celkem 2905 (40 %) pacientů s AS pláty a 490 (11 %) pacientů se stenózami karotid. V obou analyzovaných podskupinách nebyl signifikantní rozdíl v počtu recidiv iCMP. U pacientů s AS pláty, kteří užívali RVX, byl významně vyšší počet závažných krvácení. Pacienti s AS pláty měli častěji plát přítomný ve stejném povodí jako kvalifikující iCMP ve srovnání s druhostranným karotickým řečištěm. Současně byl pozorován silný trend častějších recidiv iCMP u pacientů s AS pláty ve srovnání s pacienty bez dokumentované AS. Tyto výsledky podporují předpokládaný význam nestenozujících AS plátů v etiologii ESUS (6).
Další subanalýza se zaměřila na pacienty, kteří podstoupili při zařazení do studie TEE. Jednalo se 1382 pacientů, kteří podstoupili TEE (19 %). 29 % z nich mělo detekovány AS změny ascendentní aorty a aortálního oblouku (AAA) a 8 % pacientů tzv. komplexní AAA (AS pláty ³ 4 mm, ulcerace AS plátů nebo mobilní tromby) (5). Ačkoliv pacienti s AAA byli významně starší a měli častěji diabetes mellitus (DM), nebyl zjištěn rozdíl v ročním počtu recidiv iCMP mezi pacienty s komplexním AAA, AAA a pacienty bez přítomnosti AAA (7,2 oproti 4,2 %, resp. 5,6 %) (7).
V dosud poslední publikované práci, která se týkala výsledků studie NAVIGATE ESUS, byly identifikovány nezávislé prediktory recidivy iCMP nebo tranzitorní ischemické ataky (TIA) u pacientů s ESUS: patří sem předchozí iCMP/TIA před kvalifikující příhodou, kouření, věk, DM, vícečetné akutní ischemické změny na zobrazení, předchozí užívání ASA a délka intervalu od iktu k zařazení do studie (8).
Studie RE-SPECT ESUS
Do studie RE-SPECT ESUS bylo zařazeno celkem 5390 pacientů v 564 centrech v 42 zemích během období od prosince 2014 do ledna 2018 (9). Pacienti splňující kritéria ESUS byli zařazování do 3 měsíců po kvalifikujícím iktu nebo do 6 měsíců po iktu, pokud jim bylo 60 a více let a současně měli alespoň jeden s následujících rizikových faktorů: lehké až středně těžké levostranné srdeční selhání, DM, arteriální hypertenze vyžadující medikamentózní terapii, PFO neplánované k uzávěru, předchozí iCMP/TIA nebo skóre CHA2DS2-VASc ³ 3. Rovněž pacienti ve věku 18–59 let museli mít při zařazení do studie minimálně jeden z výše uvedených rizikových faktorů. Mezi hlavní vylučující kritéria při zařazení patřily indikace a kontraindikace antikoagulační terapie, významné funkční následky po iktu (mRS ³ 4 při zařazení) a závažné renální selhání s hodnotou clearance kreatininu (CrCl) < 30 ml/min.
Pacienti byli randomizováni buď pro léčbu dabigatranem (DB) 2x 150 mg denně (u pacientů nad 75 let anebo s CrCl od 30 do 50 ml/min 2x 110 mg DB denně) nebo pro léčbu ASA 100 mg 1x denně. Pacienti s ischemickou chorobou srdeční, kteří byli randomizováni pro DB, mohli užívat současně i ASA. Primární účinnostní výsledek byl definován jako recidiva iktu (včetně ischemického, hemoragického a neurčeného). Jedním z definovaných sekundárních výsledků byla recidiva iCMP a invalidizující iCMP (mRS ³ 4). Primární bezpečnostní výsledek byl definován jako jakékoliv závažné krvácení dle kritérií Mezinárodní společnosti pro krvácení a hemostázu (ISTH) (4). Studie byla ukončena dle plánu a medián sledování v rámci studie byl 19 měsíců. Základní demografické a klinické charakteristiky zařazených pacientů jsou uvedeny v tab. 2.
Tab. 2. Základní demografické a klinické charakteristiky pacientů zařazených do studie RE-SPECT ESUS (9) 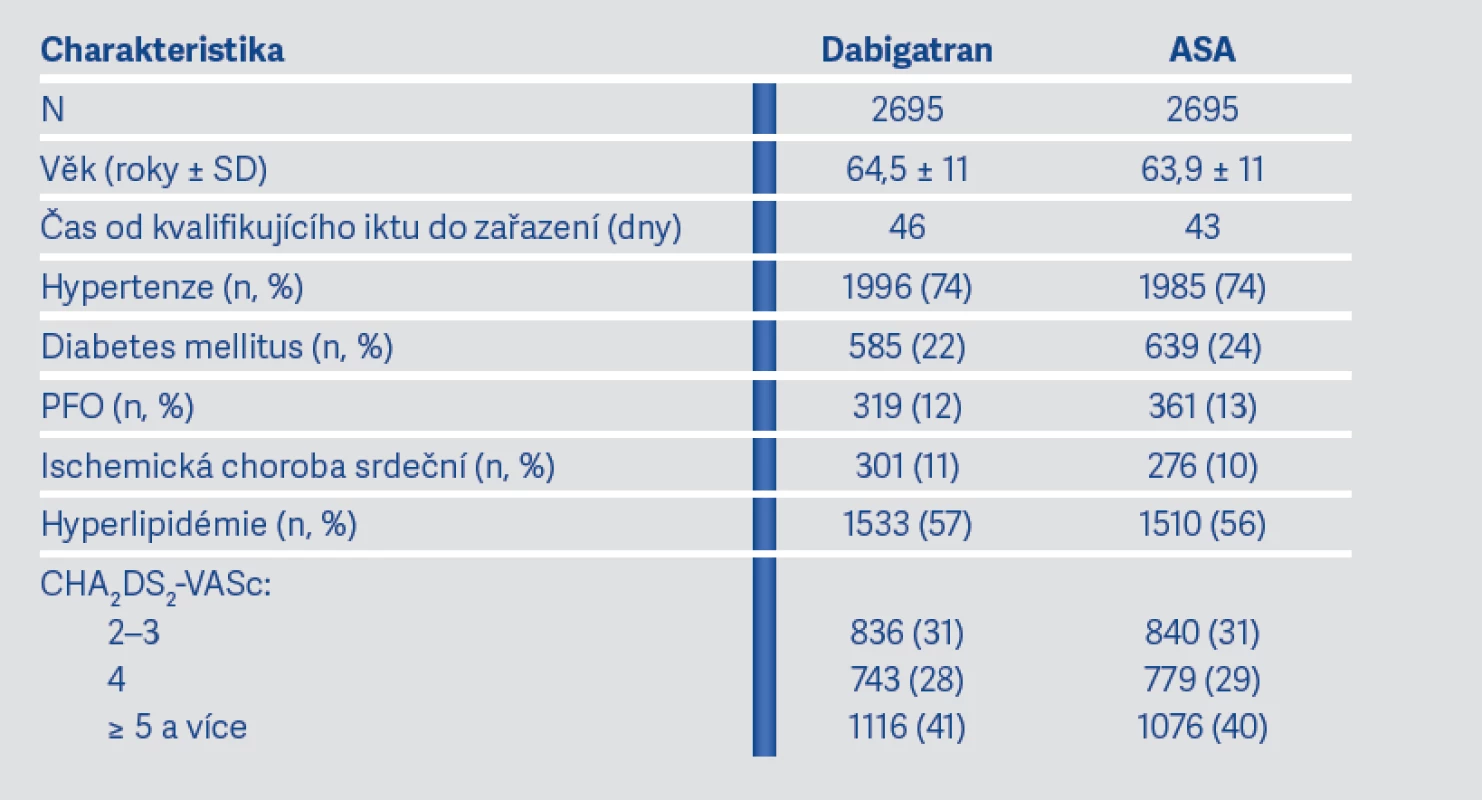
Recidiva iktu se vyskytla celkem u 177 (6,6 %) pacientů na DB a u 207 (7,7 %) pacientů užívajících ASA během sledovaného období a při ročním výskytu recidivy iktu 4,1 oproti 4,8 % (p = 0,10) (viz graf na obr. 3). Sekundární účinnostní výsledky jsou uvedeny v tab. 3. Pacienti užívající DB utrpěli významně méně invalidizujících iCMP oproti pacientům na ASA (25 vs. 42, p = 0,04) (Tabulka 3). Hemoragická CMP se vyskytla u 6 (0,2 %) pacientů na DB a u 7 (0,3 %) na ASA.
Tab. 3. Sekundární účinnostní výsledky studie RE-SPECT ESUS (9) 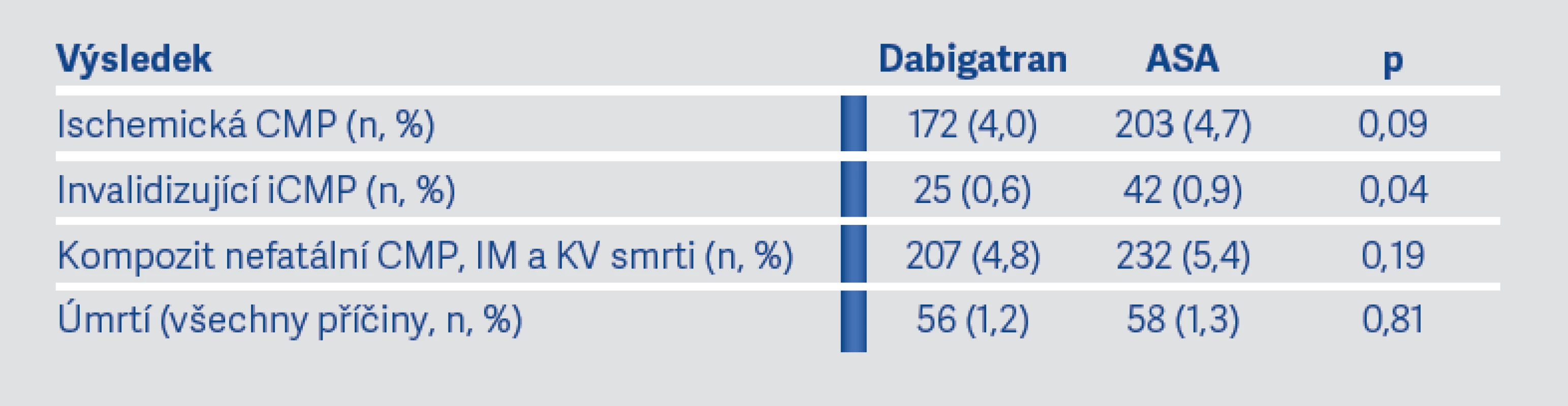
Závažné krvácení postihlo 77 (2,9 %) pacientů na DB (ročně 1,7 %) a 64 (2,4 %) pacientů na ASA (ročně 1,4 %) (p = 0,30) (viz graf na obr. 4 a tab. 4). Nebyl zjištěn rozdíl v počtu intrakraniálních krvácení mezi pacienty na DB (32; 0,7 %) a pacienty na ASA (32; 0,7 %) (p = 0,94) (viz tab. 4).
Tab. 4. Bezpečností výsledky studie RE-SPECT ESUS (9) 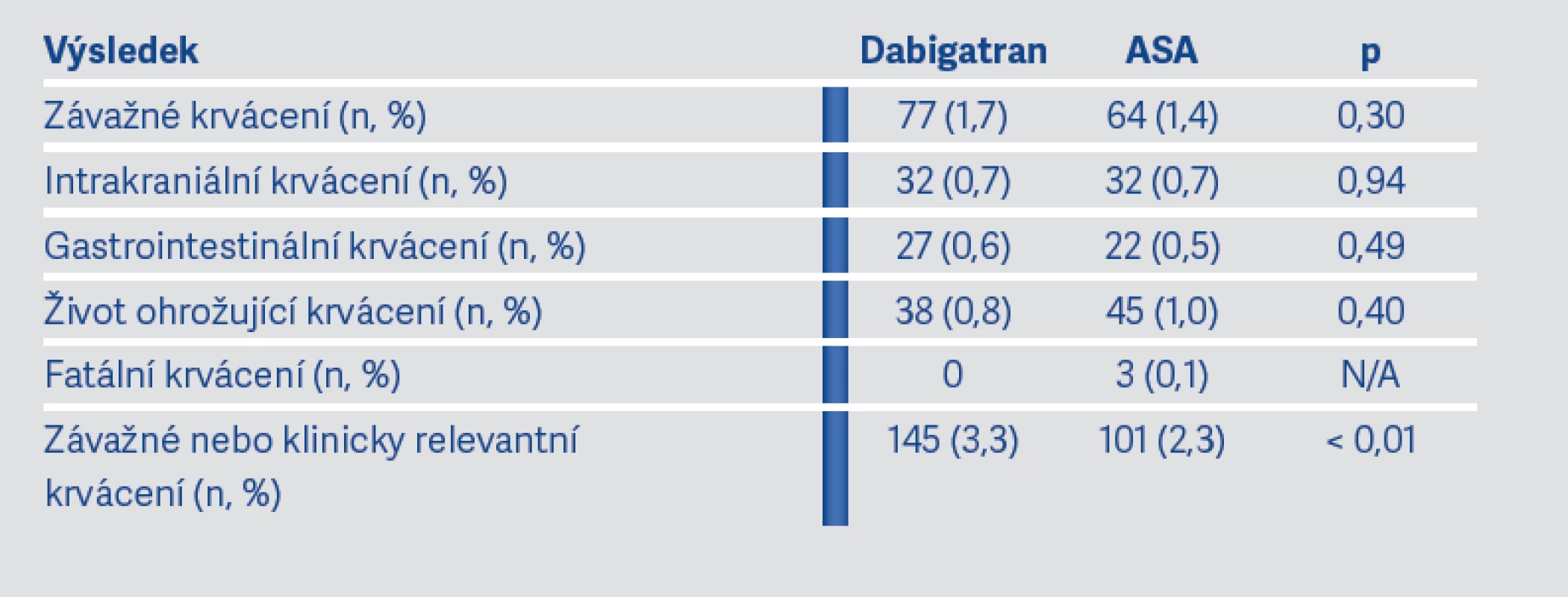
Počet recidiv iktu se nelišil také ve skupině pacientů s diagnostikovaným PFO: 16 (5,0 %) pacientů na DB a 19 (5,3 %) pacientů na ASA (9).
Recentně publikovaná subanalýza pacientů ve věku > 75 let a pacientů s renálním selháním ve studii RE-SPECT ESUS ukázala, že pacienti, kteří užívali dávku DB 2x 110 mg měli významně méně recidiv iktu ve srovnání s pacienty na ASA (7,4 oproti 13 %, p = 0,01) (10). Z celkem 611 pacientů randomizovaných pro dávku DB 2x 110 mg denně bylo 88,2 % starších 75 let a 34,9 % pacientů mělo CrCl < 50 ml/min. U většiny pacientů (63,5 %) byl důvodem nižší dávky jejich věk. Recidivu iktu utrpělo 10,0 % pacientů ≥ 75 let (6,4 % pacientů mladších 75 let) a 13,3 % pacientů s renálním selháním (6,6 % pacientů s normálními renálními funkcemi) (viz graf na obr. 5).
Závažné krvácení utrpělo 3,9 % pacientů užívajících DB v dávce 2x 110 mg oproti 4,8 % pacientům na ASA (p = 0,02) a významně méně pacientů ≥ 75 let na DB ve srovnání s ASA (3,6 oproti 5,2 %, p = 0,02) (viz graf na obr. 6).
Hlavní výsledky studie RE-SPECT ESUS sice neprokázaly superioritu DB vůči ASA v sekundární prevenci iktu u pacientů s ESUS (9), nicméně vedlejší výsledky a výsledky subanalýz ukázaly signifikantní redukci počtu invalidizujících recidiv iktu u pacientů, kteří užívali DB, a dále signifikantní redukci počtu recidiv iktu u pacientů užívajících dávku DB 2x 110 mg denně a u pacientů na DB ve věku ≥ 75 let (9). Výsledky studie RE-SPECT současně potvrdily vysokou bezpečnost DB v sekundární prevenci ischemické CMP; počet závažných krvácení u pacientů užívajících DB se nelišil od pacientů na ASA (9). Navíc v případě dávky DB 2x 110 mg byl počet závažných krvácení významně nižší oproti ASA (10).
Shrnutí výsledků studií ESUS pro klinickou praxi
Výsledky obou studií neprokázaly prospěch antikoagulační terapie v sekundární prevenci ischemické CMP typu ESUS. Iniciace a design obou studií totiž vycházely z teoretického předpokladu, že většina ESUS je způsobena nezjištěnou paroxysmální fibrilací síní (FS). V současné době je obecně akceptováno, že paroxysmální FS je příčinou iktu spíše u starších pacientů. U ostatních, zvláště mladších pacientů se jedná častěji o embolizaci z AS plátů v karotických tepnách nebo z AAA. To potvrzuje i subanalýza studie RE-SPECT ESUS, která prokázala prospěch z antikoagulační terapie u starších pacientů s ESUS nad 75 let (10).
Důležitou informaci pro klinickou praxi představuje fakt, že DB nezvyšuje riziko závažného krvácení ve srovnání s ASA v sekundární prevenci ischemické CMP. V případě dávky DB 2x 110 mg denně se dokonce významně snižuje riziko závažného krvácení ve srovnání s ASA. Tento poznatek má velký praktický význam při rozhodování o nasazení antikoagulační terapie v sekundární prevenci u starších pacientů s FS. U těchto pacientů totiž velmi často panuje obava ze závažných krvácivých komplikací v souvislosti s antikoagulační terapií, a proto je u nich indikována poněkud alibisticky antiagregační terapie. Výsledky subanalýzy studie RE-SPECT ESUS však ukázaly, že antikoagulační terapie DB v dávce 2x 110 mg je významně bezpečnější než terapie ASA (10).
Výsledky obou studií také nastartovaly širokou odbornou diskuzi o změně konceptu ESUS. Současně započaly přípravy nových klinických studií, které se více zaměří na specifickou podskupinu pacientů s nedetekovanou FS jako příčinou ESUS.
Zdroje
1. Hart RG, Sharma M, Mundl H et al. Rivaroxaban for secondary stroke prevention in patients with embolic strokes of undetermined source: design of the NAVIGATE ESUS randomized trial. Eur Stroke J 2016; 1 : 146–154, doi: 10.1177/2396987316663049.
2. Diener HC, Easton JD, Granger CB et al. Design of randomized, double-blind, evaluation in secondary stroke prevention comparing the efficacy and safety of the oral thrombin inhibitor dabigatran etexilate vs. acetylsalicylic acid in patients with embolic stroke of undetermined source (RE-SPECT ESUS). Int J Stroke 2015; 10(8): 1309–1312, doi: 10.1111/ijs.12630.
3. Hart RG, Sharma M, Mundl H et al. for the NAVIGATE ESUS investigators. Rivaroxaban for stroke prevention after embolic stroke of undetermined source. N Engl J Med 2018; 378 : 2191–2201, doi: 10.1056/NEJMoa1802686.
4. Schulman S, Kearon C; Subcommittee on Control of Anticoagulation of the Scientific and Standardization Committee of the International Society on Thrombosis and Haemostasis. Definition of major bleeding in clinical investigations of antihemostatic medicinal products in non-surgical patients. J Thromb Haemost 2005; 3 : 692–694, doi: 10.1111/j.1538-7836.2005.01204.x.
5. Kasner SE, Swaminathan B, Lavados P et al. Rivaroxaban or Aspirin for patent foramen ovale and embolic stroke of undetermined source. A prespecified subgroup analysis from the NAVIGATE ESUS trial. Lancet Neurol 2018; 17(12): 1053–1060, doi: 10.1016/S1474-4422(18)30319-3.
6. Ntaios G, Swaminathan B, Berkowitz SD et al. Efficacy and safety of rivaroxaban versus aspirin in embolic stroke of undetermined source and carotid atherosclerosis. Stroke 2019; 50 : 2477–2485, doi: 10.1161/STROKEAHA.119.025168.
7. Ntaios G, Pearce LA, Meseguer E et al. Aortic arch atherosclerosis in patients with embolic stroke of undetermined source: an exploratory analysis of the NAVIGATE ESUS trial. Stroke 2019; 50 : 3184–3190, doi: 10.1161/STROKEAHA.119.025813.
8. Hart RG, Veltkamp R, Sheridan P et al. Predictors of recurrent ischemic stroke in patients with embolic strokes of undetermined source and effects of rivaroxaban versus aspirin according to risk status: the NAVIGATE ESUS trial. J Stroke Cerebrovasc Dis 2019; 28(8): 2273–2279, doi: 10.1016/j.jstrokecerebrovasdis.2019.05.014.
9. Diener HC, Sacco R, Easton JD et al.; the RESPECT ESUS investigators. Dabigatran for prevention of stroke after embolic stroke of undetermined source. N Engl J Med 2019; 380 : 1906–1917, doi: 10.1056/NEJMoa1813959.
10. Diener HC, Sacco R, Easton JD et al. Antithrombotic treatment of embolic stroke of undetermined source RE-SPECT ESUS elderly and renally impaired subgroups. Stroke 2020; 51 : 1758–1765, doi: 10.1161/STROKEAHA.119.028643.
Štítky
Interní lékařství Kardiologie Neurochirurgie Neurologie Radiodiagnostika Urgentní medicína
Článek EDITORIALČlánek Ikty v těhotenství
Článek vyšel v časopiseCMP journal
Nejčtenější tento týden
- Atorvastatin v roce 2026: stabilní molekula v měnící se kardiologii
- Není statin jako statin aneb praktický přehled rozdílů jednotlivých molekul
- Metamizol jako analgetikum první volby: kdy, pro koho, jak a proč?
- Moje zkušenosti s Magnosolvem podávaným pacientům jako profylaxe migrény a u pacientů s diagnostikovanou spazmofilní tetanií i při normomagnezémii - MUDr. Dana Pecharová, neurolog
Nejčtenější v tomto čísle- Simulace příjmu pacientů s iktem
- Ikty v těhotenství
- Embolizační ischemické cévní mozkové příhody z neurčeného zdroje – ESUS: 2. část
- Intrakraniální flebotrombózy – vzácná příčina CMP
Kurzy
Zvyšte si kvalifikaci online z pohodlí domova
Revma Focus: Spondyloartritidy
nový kurz
Autoři: prof. MUDr. Vladimír Palička, CSc., Dr.h.c., doc. MUDr. Václav Vyskočil, Ph.D., MUDr. Petr Kasalický, CSc., MUDr. Jan Rosa, Ing. Pavel Havlík, Ing. Jan Adam, Hana Hejnová, DiS., Jana Křenková
Autoři: MUDr. Irena Krčmová, CSc.
Autoři: MDDr. Eleonóra Ivančová, PhD., MHA
Všechny kurzyPřihlášení#ADS_BOTTOM_SCRIPTS#Zapomenuté hesloZadejte e-mailovou adresu, se kterou jste vytvářel(a) účet, budou Vám na ni zaslány informace k nastavení nového hesla.
- Vzdělávání









