-
Medical journals
- Career
Léčba rekombinantním faktorem VIII nevede u předtím neléčených pacientů s hemofilií A v České republice ke zvýšení rizika výskytu inhibitoru
Authors: J. Blatný 1; V. Komrska 2; B. Blažek 3; Ovesná P Jménem 4; Pro Centra Českého Národního Hemofilického Programu (čnhp)
Authors‘ workplace: Oddělení dětské hematologie, FN Brno 1; Klinika dětské hematologie a onkologie, FN Motol, Praha 2; Dětská klinika, FN Ostrava 3; Institut biostatistiky a analýz MU, Brno 4
Published in: Transfuze Hematol. dnes,20, 2014, No. 1, p. 19-24.
Category: Comprehensive Reports, Original Papers, Case Reports
Overview
Na základě dat z registru Českého národního hemofilického programu (ČNHP) byla zhodnocena relativní i absolutní incidence inhibitorů u předtím neléčených pacientů (PUPs) s hemofilií A, kterým byl od počátku podáván rekombinantní FVIII (rFVIII). Tento nález byl dán do korelace s léčebným režimem a byly hledány případné souvislosti. Data byla rovněž porovnána s identickými údaji při léčbě plazmatickými deriváty (pdFVIII). V letech 2003–2012 byl v ČR podáván rFVIII u 41 PUPs po dobu 118 let léčení. U dětí se střední a/nebo lehkou formou hemofilie nevznikl na této léčbě žádný inhibitor. Relativní incidence vzniku inhibitoru proti FVIII u PUPs s těžkou hemofilií A léčených výhradně rFVIII byla 5,2 na 100 let léčení (tedy 5,2 %). Podobný výsledek (4,7 %) nacházíme i při léčbě pdFVIII. Absolutní incidence inhibitoru pak byla 20 % pro rFVIII a 26 % pro pdFVIII. Nebyl tedy nalezen statisticky významný rozdíl v incidenci inhibitoru mezi skupinami dětí léčených různými typy preparátů. Neprokázal se ani rozdíl v incidenci inhibitorů proti FVIII v závislosti na konkrétním použitém preparátu. Roční incidence vzniku inhibitoru proti FVIII je u českých PUPs s těžkou hemofilií A nízká. Nebylo možno prokázat, že by použití rFVIII ve sledované skupině pacientů vedlo k nárůstu incidence vzniku inhibitoru.
Klíčová slova:
hemofílie, incidence, inhibitor, rekombinantní koncentrát faktoruÚvod
Podávání koncentrátů FVIII je zlatým standardem léčby hemofilie A (1). V současné době jsou v České republice k dispozici jak rekombinantní (rFVIII), tak plazmatické (pdFVIII) koncentráty faktoru VIII. Plazmatické faktory používané v naší zemi jsou bez výhrad vysoce čištěné a při jejich výrobě je použito několika (většinou dvou až tří) kroků k inaktivaci případných patogenů. Léčba těmito koncentráty je velice bezpečná a od jejich zavedení ve druhé polovině 90. let 20. století nebyla zaznamenána v ČR žádná infekce, která by byla prokazatelně spojena/přenesena v souvislosti s jejich použitím.
Od roku 2003 se v České republice používají rovněž koncentráty rekombinantní. Od roku 2006 pak na základě doporučení Pracovní skupiny pro dětskou hematologii (PSDH ČR) a následně i Českého národního hemofilického programu (ČNHP; viz www.cnhp.cz) jsou rekombinantní koncentráty léčbou volby pro všechny předtím neléčené pacienty (PUPs) (2). Od stejného roku pak ve svých doporučeních ČNHP rovněž uvádí, že pro děti s těžkou formou hemofilie je doporučována ideálně primární profylaxe, a zmiňuje se i o nízce dávkovaných režimech, podobných Kanadskému protokolu (3) nebo režimu Bremen/Munich (4).
Všichni PUPs s těžkou formou hemofilie A ve sledovaném období jsou, jak z logiky věci vyplývá, děti. Již od začátku tohoto století probíhal na doporučení PSDH systematický sběr dat o všech dětech s hemofilií formou elektronické registrace. Celonárodně je tak již po dobu více než 10 let k dispozici ucelený soubor údajů o tom, jak jsou děti s hemofilií v naší zemi léčeny. Veškerá tato data byla po roce 2006 převedena do registru Českého národního hemofilického programu. V současné době jsou do registru ČNHP zapojena všechna dětská a téměř všechna dospělá hemofilická centra v zemi. Kromě kompaktních a úplných dat o léčbě dětské hemofilie se tak postupně rozrůstají i údaje o léčbě dospělých. Od roku 2012 již registr ČNHP obsahuje natolik reprezentativní data, že je možno činit validní závěry nejen o léčbě dětských, ale i dospělých hemofiliků.
Metody
Data použitá pro níže uvedené analýzy byla extrahována z databáze registru ČNHP za období 2003–2012. Registr ČNHP je vytvořen na modifikované verzi systému TrialDB, který je plně kompatibilní se systémy provozovanými pro sběr dat z klinických studií a který splňuje ta nejpřísnější kritéria definovaná normami ČSN ISO/IEC 20000-1 : 2006 a ČSN ISO/IEC 27001 : 2006. Jedná se o on-line aplikaci přístupnou uživatelům pomocí internetového prohlížeče. Kromě samotného zaregistrování pacienta (vyplnění diagnózy, laboratorních vyšetření, přítomnosti infekčních nemocí apod.), se každoročně vyplňují hlášení o stavu pacienta v uplynulém roce – počet krvácení a jejich lokalizace, způsob léčby (domácí léčba, profylaxe/léčba krvácení), typ podávaných krevních derivátů a jejich spotřeba, vznik inhibitoru.
Incidence inhibitoru je počítána dvěma způsoby. Absolutní (kumulativní) incidence vyjadřuje procento pacientů, u kterých vznikl inhibitor, ze všech sledovaných pacientů. Relativní incidence je kalkulována jako počet vzniklých inhibitorů dělený počtem let na léčbě („treatment-years“). Vyjadřuje tak procento nově vzniklých inhibitorů za rok. Incidence byly srovnávány dvouvýběrovým binomickým testem.
Soubor pacientů a výsledky
Ke konci roku 2012 bylo v registru ČNHP vedeno 644 osob s hemofilií, z toho 233 dětí do 18 let (tab. 1). U 89 dětí s hemofilií A jsou v registru vedeny údaje od doby zahájení jejich léčby. Pouze záznamy těchto dětí byly dále hodnoceny pro účely této publikace.
Table 1. Počty záznamů v registru Českého národního hemofilického programu ke konci roku 2012. 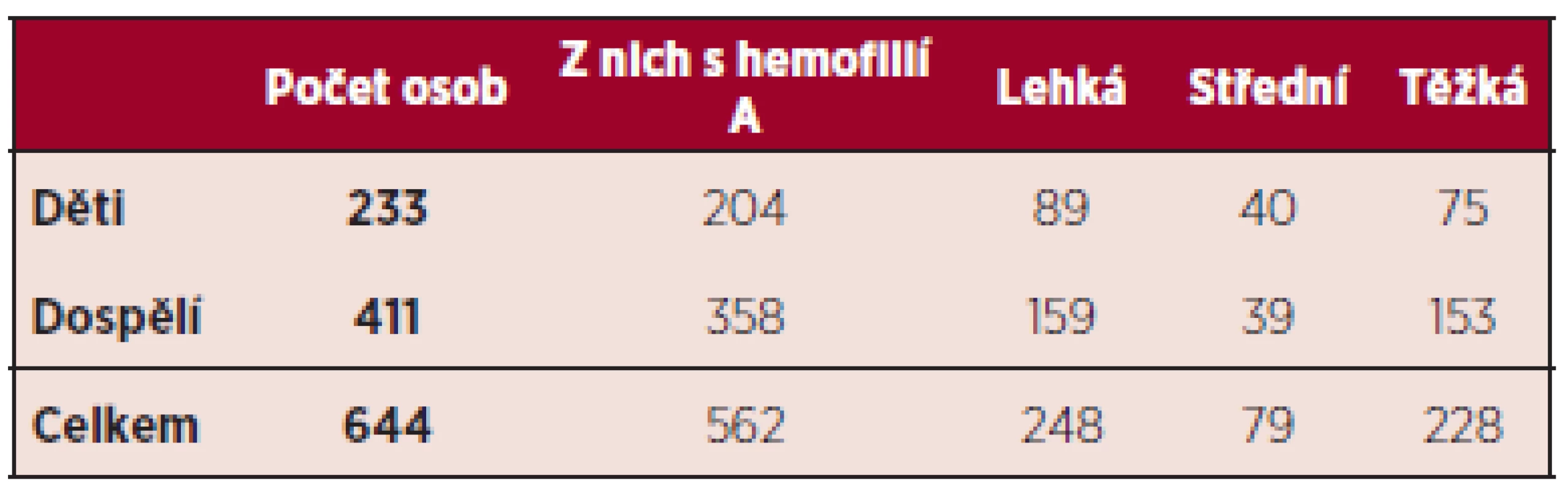
U 41 (46,1 %) dětí s hemofilií A (z nich 20 s těžkou formou hemofilie) sledovaných v rámci ČNHP v letech 2003–2012 byla léčba vedena od počátku pouze rFVIII. Počet let na léčbě (“treatment-years”) u těchto dětí byl 118 (76 u těžké hemofilie A). U 10 (24,3 %) z těchto dětí se jednalo o primární, u 7 (17,1 %) z nich pak o sekundární profylaxi (16 dětí na profylaxi mělo genotyp odpovídající těžké formě hemofilie, 1 středně těžké formě). Čtyři děti s těžkou formou hemofilie A a 20 dětí se střední nebo lehkou formou onemocnění bylo v naší zemi ve sledovaném období bez dlouhodobé profylaxe. Tyto údaje, spolu s identickými údaji o PUPs léčených pdFVIII, obsahuje tabulka 2.
Table 2. Údaje o předtím neléčených pacientech (PUPs) od počátku léčených rekombinantním FVIII (rFVIII) nebo plazmatickými deriváty (pdFVIII) registrovanými v Českém národním hemofilickém programu. 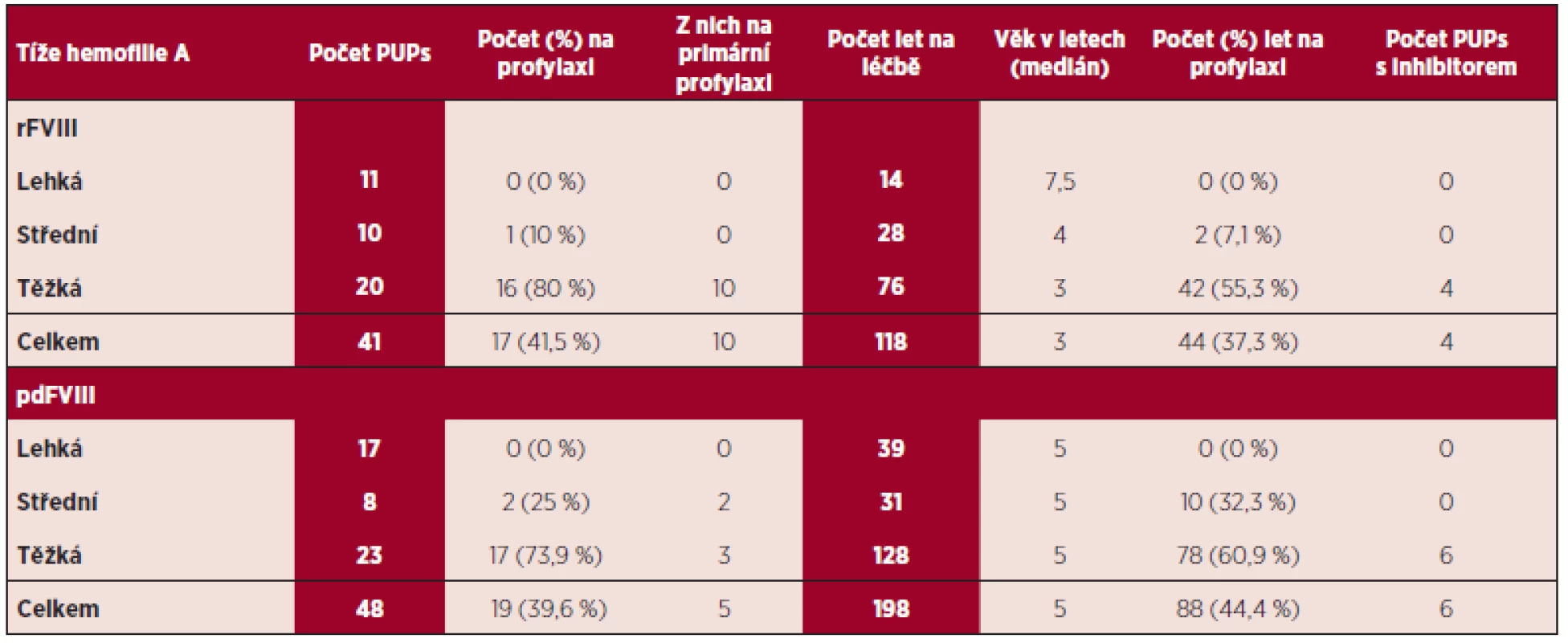
Režim použitý v rámci primární profylaxe rFVIII během prvních 100 dní expozice („exposure days“, ED) u všech sledovaných dětí byl následující: 250 IU 1x týdně s postupnou eskalací na 2x týdně 250 IU, nebo 1x týdně 500 IU. V rámci profylaxe sekundární se jednalo o režimy 750 IU 1x týdně, nebo 750 IU 2x týdně, případně 500 IU 3x týdně. Obecně jsou tedy použité režimy nejblíže tzv. eskalované profylaxi používané především kanadskými a německými autory (3, 4). V době po dosažení 100 ED byl u většiny dětí již používán profylaktický léčebný režim 20–50 IU/kg 2–3x týdně.
Při výše popsané léčbě děti s těžkou hemofilií A na profylaxi krvácely v mediánu 5x ročně, děti bez profylaxe 9,5x ročně. Kloubní krvácení se vyskytla u dětí na profylaxi v mediánu 1x ročně, bez profylaxe 3x ročně. Ostatní (mimokloubní) krvácení se vyskytla u dětí na profylaxi v mediánu 3x za rok, bez profylaxe pak 5x za rok. Tyto údaje i údaje pro střední a lehkou formu hemofilie jsou uvedeny v tabulce 3.
Table 3. Výsledky léčby rekombinantním FVIII (rFVIII) (frekvence krvácení) předtím neléčených pacientů (PUPs) s hemofilií A v České republice v letech 2003–2012. 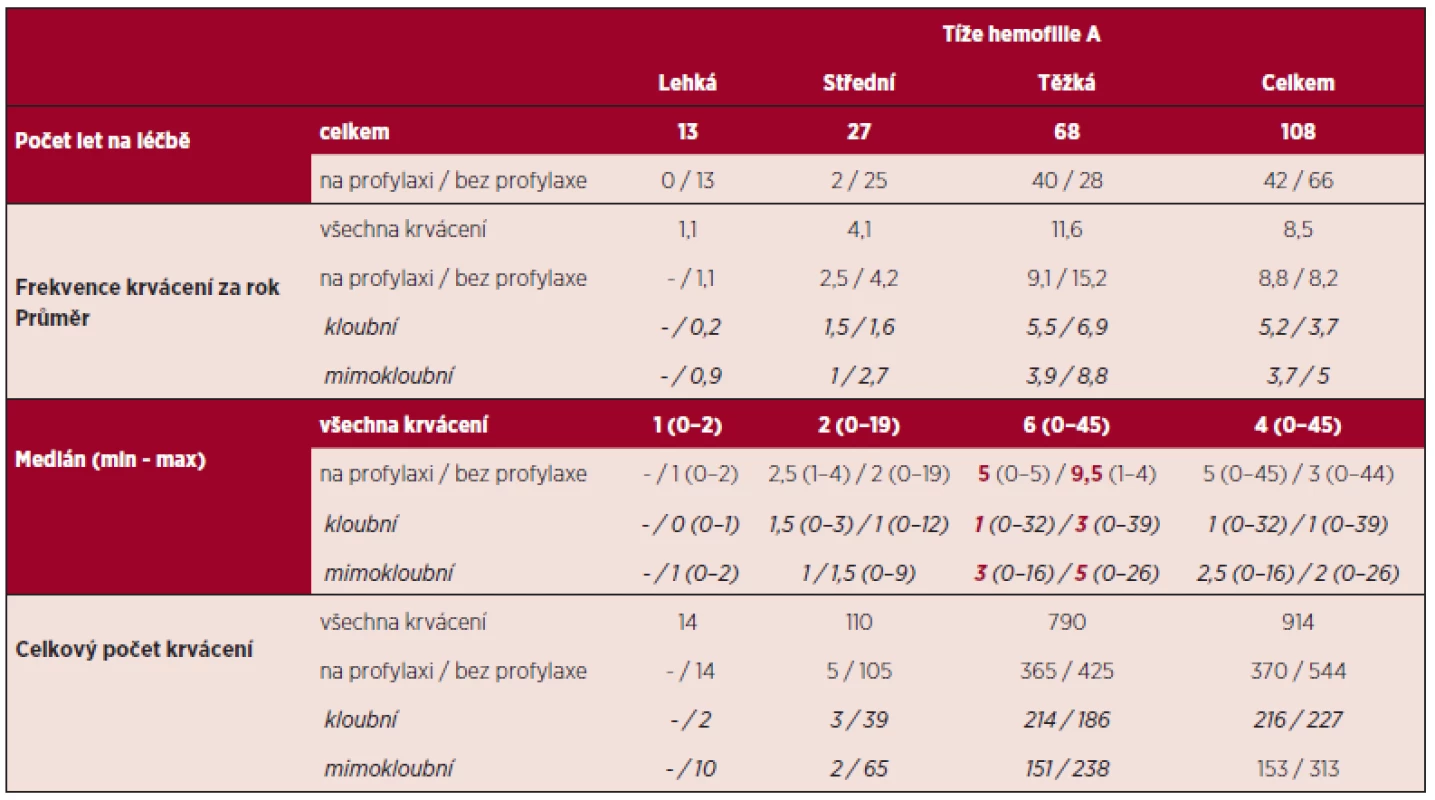
U f10 záznamů není známa frekvence krvácení. U 4 záznamů bez profylaxe není známa lokalizace krvácení. Relativní incidence inhibitoru proti rFVIII u dětí s těžkou formou hemofilie A v České republice byla ve sledované době, která však zahrnuje celé období od zavedení rFVIII v naší zemi, 5,2 % (4 PUPs s těžkou hemofilií během 76 let na léčbě). Absolutní incidence je pak ve sledovaném období 20 % (4 z 20 dětí vyvinuly inhibitor). U 3 dětí se inhibitor objevil během prvních 20 ED, u jednoho mezi 20 a 50 ED. Nikdo nevyvinul inhibitor po 50 ED. Všechny inhibitory se vyvinuly pouze u PUPs s těžkou formou hemofilie.
Při použití plazmatických koncentrátů FVIII (pdFVIII) byla ve sledované době relativní incidence inhibitoru u PUPs 4,7 na 100 let na léčbě (tedy 4,7 %, 6 dětí během 128 let na léčbě) a absolutní incidence byla 26,1 % (6 z 23 PUPs). Ani v této skupině se žádný inhibitor nevyvinul u PUPs s lehkou nebo střední formou nemoci. Všechny inhibitory se vyvinuly rovněž během prvních 50 ED. Relativní ani absolutní incidence inhibitorů při použití rekombinantních či plazmatických koncentrátů FVIII se ve sledovaném souboru signifikantně nelišila (p = 0,873 resp. p = 0,637).
Všechny inhibitory, které ve sledované době vznikly při použití pdFVIII, byly nad 5 BU (tedy tzv. high responders, HR), zatímco pouze dva ze čtyř inhibitorů vzniklých při použití rFVIII byly HR. Relativní incidence HR inhibitoru proti FVIII při použití rekombinantních přípravků byla tedy pouze 2,6 %, absolutní pak 10 %.
Při porovnání incidence inhibitorů u PUPs, kteří byli na profylaxi s těmi, kteří na profylaxi nebyli, je patrné, že v obou skupinách (PUPs léčení rFVIII i pdFVIII) je incidence nižší u těch léčených profylakticky (viz tab. 4).
Table 4. Incidence výskytu inhibitoru proti FVIII u předtím neléčených pacientů (PUPs) s těžkou hemofilií A. 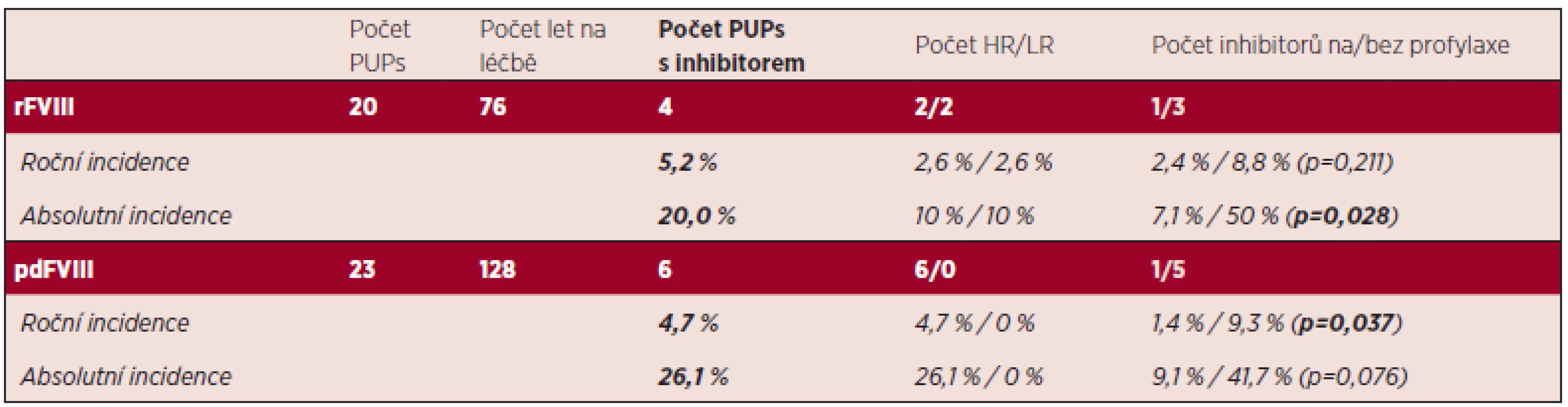
Vysvětlivky: HR –“high responders”; LR – “low responders”; rFVIII – rekombinantní FVIII; pdFVIII - plazmatické deriváty. U předtím léčených dětských pacientů (PTPs), kterým byl ve sledovaném období podán rFVIII, žádný inhibitor nevznikl.
Předpokládá se, že vývoj inhibitorů ovlivňují i jiné potenciální rizikové faktory (zastoupení rizikových mutací, traumatické nebo infekční komplikace předcházející vzniku inhibitoru a podobně). Tyto rizikové faktory však nebyly předmětem sledování. Není důvod se domnívat, že v jednotlivých podskupinách (PUPs léčení pdFVIII versus rFVIII) bylo zastoupení těchto dalších rizikových faktorů zásadně rozdílné, i když tento předpoklad nebylo možno ověřit ani vyvrátit, neboť taková data nejsou v registru ČNHP cíleně shromažďována. Autorům však není známo, že by byla prováděna jakákoli selekce při rozhodování o léčbě rFVIII nebo pdFVIII v souvislosti s těmito možnými dalšími rizikovými faktory. Autoři jsou si vědomi výše uvedené možné limitace svého sdělení, nepovažují ji však za tak závažnou, že by mohla/měla zpochybnit nebo změnit výsledky sledování.
Diskuse
Výsledky našeho sledování – v souladu s literárními údaji – svědčí pro to, že použití rFVIII nevede k vyššímu výskytu inhibitorů a korelují s opakovaně publikovaným názorem, že profylaktická léčba hemofilie pravděpodobně snižuje riziko vzniku inhibitoru (5) – pouze 2 z 10 PUPs, kteří vyvinuli inhibitor, byli léčeni profylakticky. Česká data, prokazující 20% absolutní incidenci inhibitoru při použití rekombinantního FVIII při léčbě PUPs s těžkou hemofilií, se zásadně neliší od údajů japonských autorů (6), kteří uvádí 15%. Ve srovnání s jinými literárními údaji hovořícími o absolutní či kumulativní incidenci vzniku inhibitoru kolem 30 % (5, 7), případně relativní incidenci 6,5 % (8), se zdá být incidence inhibitorů v naší zemi o něco nižší než ve většině zemí se stejnou nebo vyšší úrovní péče o osoby s hemofilií. Nelze však vyloučit, že rozdíl může být dán nestejnou velikostí srovnávaných souborů a nelze jej označit za signifikantní, ani prokázaný.
Protože data, ze kterých vycházíme, s jistotou a komplexně popisují všechny konsekutivní léčené dětské pacienty v daném období, je vyloučeno, že by relativně nízký výskyt inhibitorů byl způsoben pominutím některých údajů a/nebo pacientů. Jelikož všechny děti s hemofilií v České republice léčené koncentráty FVIII/FIX minimálně jednou ročně podstoupí vyšetření na přítomnost inhibitoru Bethesda metodou (a/nebo její Nijmegenskou modifikací), věříme, že údaje, z nichž vycházíme, jsou pravdivé. Můžeme spekulovat o tom, že případný nižší výskyt zejména HR inhibitorů ve srovnání s ostatními vyspělými zeměmi Evropy a Severní Ameriky může souviset s tím, že od dob zavedení léčby koncentráty faktorů v naší zemi v 90. letech 20. století jsme nikdy nepoužívali příliš vysoké dávky (nad 50 IU/kg). Dlouhodobý medián profylaktické dávky byl vždy kolem 25 IU/kg 3 x týdně. Tento stav byl v počátcích způsoben omezeným množstvím koncentrátů faktorů krevního srážení dostupných na trhu, nyní je zachováván v souladu s moderními trendy léčby, ať již v oblasti profylaxe (9), nebo léčby obecně (10). K posouzení, zda je tato spekulace oprávněná, či nikoli, však nemáme dostatečná data, zejména pak srovnávací soubor pacientů léčených ve stejných podmínkách vyššími dávkami, jenž by nám umožnil relevantní srovnání na statisticky významné úrovni.
Daní, kterou možná platíme za nižší dávky používané při léčbě a profylaxi, je relativně vyšší frekvence krvácení ve srovnání s publikovanými daty (11, 12). Předpokládá se, že pakliže dochází ke 2 a více kloubním krvácením ročně, postupně progreduje hemofilická artropatie. Cílem profylaxe by tedy mělo být snížení počtu kloubních krvácení u dětí pod 2 ročně. To se nám sice u většiny dětí daří (medián počtu kloubních krvácení za rok u dětí s těžkou hemofilií v ČR je 1,5), ale zdá se, že v posledních letech počet krvácení u dětí na profylaxi mírně narůstá. Je pravdou, že jsou to především krvácení mimokloubní. I tak je však třeba se tímto trendem vážně zabývat. Otázkou zůstává, zda je to dáno lepším záchytem a/nebo lepší spoluprací rodin dětí s hemofilií a důsledným sběrem dat v rámci registru ČNHP, nebo zda je za tímto zvýšeným počtem krvácení fakt, že současné děti s hemofilií již necítí omezení, která měli jejich otcové, a snaží se žít plný život, který s sebou větší riziko krvácení bezesporu nese. Ať tak či onak, je výzvou pro ty, kteří hemofilii léčí, aby se tato čísla v budoucnu snižovala. Jak toho dosáhnout je však mimo tematický rozsah tohoto sdělení. V každém případě by mělo být naším cílem dosáhnout toho při udržení nízké incidence inhibitoru u českých dětí s hemofilií. Možná k tomu přispěje i individualizace léčby jednotlivých pacientů na základě farmakokinetického profilu jednotlivce (13, 14). Některá česká centra již tento léčebný model začala úspěšně používat.
Závěr
Léčba dětí s hemofilií v České republice je v současné době bezpečná a účinná. Naší léčbou jsme schopni zabránit většině krvácení a medián počtu kloubních krvácení za rok je u dětí s těžkou formou hemofilie A menší než 2. Incidence inhibitoru FVIII je dlouhodobě nízká a zavedení rekombinantního FVIII do léčby nevedlo ke zvýšení rizika vzniku inhibitoru u českých chlapců s hemofilií A.
Podíl autorů na rukopisu
JB napsal rukopis. VK a BB se podíleli na jeho úpravách a revizích. PO extrahovala data z registru ČNHP a zpracovala veškeré výpočty a statistiku.
Poděkování, podpora
Autoři děkují Jakubovi Gregorovi z IBA MU za citlivou revizi finální formy textu a jazykové úpravy.
Poděkování pak patří zejména vedoucím a personálu center sdružených v ČNHP za vynikající kooperaci, sběr dat a dlouhodobou společnou práci vedenou snahou o odborný konsensus v oblasti péče o osoby s hemofilií v České republice. Jednalo se o tato centra:
FN Brno - Oddělení dětské hematologie
FN Brno - Oddělení klinické hematologie (OKH)
FN Motol - Klinika dětské hematologie a onkologie
FN Olomouc - Hemato-onkologická klinika
FN Olomouc - Klinika dětského lékařství
FN Ostrava - Klinika dětského lékařství
FN Ostrava - Krevní centrum
FN Plzeň - Dětská klinika
FN Plzeň - ÚKBH
FNHK - Klinika dětského lékařství
FNHK - OKH
KN Liberec - OKH
České Budějovice - Dětské oddělení
České Budějovice - OKH
Ústí nad Labem - Dětská klinika - hematologie
Registr ČNHP byl vytvořen v rámci projektu OP VK CZ.1.07/2.4.00/12.0048. Nyní je finančně podporován prostřednictvím Masarykovy univerzity z výzkumných grantů a darů od společností Baxter, Bayer, CSL Behring, Grifols, Novo Nordisk, Octapharma, Swedish Orphan Biovitrum.
Doručeno do redakce: 30. ledna 2014
Přijato po recenzi: 14. března 2014
MUDr. Jan Blatný, Ph.D.
Oddělení dětské hematologie
Dětská nemocnice
Fakultní nemocnice Brno
Černopolní 9
613 00 Brno
e-mail: jblatny@fnbrno.cz
Sources
1. Blanchette VS, Manco-Johnson M, Santagostino E, Ljung R. Optimizing factor prophylaxis for the haemophilia population: where do we stand? Haemophilia 2004; 10(Suppl 4): 97-104.
2. Smejkal P, Blatný J, Blažek B, et al. Diagnostika a léčba hemofilie. Transfuze Hematol dnes 2013; 19 : 100-114.
3. Manco-Johnson MJ, Blanchette VS. North American prophylaxis studies for persons with severe haemophilia: background, rationale and design. Haemophilia 2003; 9(Suppl 1): 44-49.
4. Auerswald G, Bidlingmaier C, Kurnik K. Early prophylaxis/FVIII tolerization regimen that avoids immunological danger signals is still effective in minimizing FVIII inhibitor developments in previously untreated patients – long-term follow-up and continuing experience. Haemophilia 2012; 18: e18-e20.
5. Gouw SC, van der Bom JG, Ljung R, et al. Factor VIII products and inhibitor development in severe hemophilia A. N Engl J Med 2013; 368 : 231-239.
6. Taki M, Hanabusa H, Fukutake F, et al. Clinical experience of previously untreated patients (PUPs) with antihemophilic factor (recombinant), plasma/albumin-free method from post-authorization safety surveillance in Japan: 5-year update. XXX. International Congress of the World Federation of Hemophilia, July 8-12, 2012, Paris, France. Abstract no. PO-WE-066.
7. Auerswald G, Thompson AA, Recht M, et al. Experience of Advate rAHF-PFM in previously untreated patients and minimally treated patients with haemophilia A. Thromb Haemost 2012; 107 : 1072-1082.
8. Hay CR, Palmer B, Chalmers E, et al. Incidence of factor VIII inhibitors throughout life in severe hemophilia A in the United Kingdom. Blood 2011; 117 : 6367-6370.
9. Kurnik K, Auerswald G, Kreuz W. Inhibitors and prophylaxis in paediatric haemophilia patients: Focus on the German experience. Thromb Res 2013; publikováno elektronicky 17. listopadu 2013. DOI 10.1016/j.thromres.2013.10.017
10. Gouw SC, van der Bom JG, van den Berg HM. Treatment-related risk factors of inhibitor development in previously untreated patients with hemophilia A: the CANAL cohort study. Blood 2007; 109 : 4648-4654.
11. Manco-Johnson MJ, Abshire TC, Shapiro AD, et al. Prophylaxis versus episodic treatment to prevent joint disease in boys with severe hemophilia. N Engl J Med 2007; 357 : 535-544.
12. Gringeri A, Lundin B, von Mackensen S, et al. A randomized clinical trial of prophylaxis in children with hemophilia A (the ESPRIT Study). J Thromb Haemost 2011; 9 : 700-710.
13. Reininger AJ, Chehadeh HE. The principles of PK-tailored prophylaxis. Hamostaseologie 2013; 33(Suppl 1): S32-S35.
14. Barnes C. Importance of pharmacokinetics in the management of hemophilia. Pediatr Blood Cancer 2013; 60(Suppl 1): S27-S29.
Labels
Haematology Internal medicine Clinical oncology
Article was published inTransfusion and Haematology Today

2014 Issue 1-
All articles in this issue
- Optimální proces vyhledávání dospělého nepříbuzného dárce krvetvorných buněk. Doporučení transplantační sekce české hematologické společnosti
- Toxoplazma a imunodeficience, kazuistika
- Léčba rekombinantním faktorem VIII nevede u předtím neléčených pacientů s hemofilií A v České republice ke zvýšení rizika výskytu inhibitoru
- Jsme oprávněni řadit nemocné s dvěma samostatnými buněčnými klony a to s delecí 5q a s trizomií 8 jako podskupinu myelodysplastického syndromu typu 5q- syndromu?
- Delece TP53 u nemocných s mnohočetným myelomem a monoklonální gamapatií nejistého významu – molekulárně cytogenetická analýza souboru 84 nemocných
- Transfusion and Haematology Today
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Toxoplazma a imunodeficience, kazuistika
- Delece TP53 u nemocných s mnohočetným myelomem a monoklonální gamapatií nejistého významu – molekulárně cytogenetická analýza souboru 84 nemocných
- Jsme oprávněni řadit nemocné s dvěma samostatnými buněčnými klony a to s delecí 5q a s trizomií 8 jako podskupinu myelodysplastického syndromu typu 5q- syndromu?
- Optimální proces vyhledávání dospělého nepříbuzného dárce krvetvorných buněk. Doporučení transplantační sekce české hematologické společnosti
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

