-
Medical journals
- Career
Únavová zlomenina v praxi fyzioterapeuta a lékaře I. – M. Osgood–Schlatter
Authors: L. Satrapová; D. Pánek; D. Pavlů
Authors‘ workplace: Katedra fyzioterapie UK FTVS, Praha vedoucí katedry doc. PaedDr. D. Pavlů, CSc.
Published in: Rehabil. fyz. Lék., 22, 2015, No. 2, pp. 85-88.
Category: Case Report
Overview
Únavová zlomenina (stress fracture) je poměrně častou diagnózou vyskytující se převážně u pacientů, kteří mají trvalou fyzickou zátěž, například sportovci nebo profesionální vojáci. Pro správnou léčbu je důležitá správná a včasná diagnostika, která u tohoto onemocnění není vždy zcela jednoznačná. Z pohledu fyzioterapie je možné podpořit hojení organismu a v rámci dlouhodobé péče zmírnit či odstranit následky tohoto onemocnění. V první části bychom rádi prezentovali kazuistiku pacienta s ne zcela typickou únavovou zlomeninu, a to M. Osgood - Schlatter.
Klíčová slova:
únavová zlomenina, Osgood – Schlatter, fyzioterapie, sportovní tréninkÚVOD
Únavová zlomenina je velmi častým etiologicky heterogenním onemocněním, které je spojeno s dlouhodobou repetitivní aktivitou či nadměrnou zátěží určitého segmentu těla. Únavová zlomenina je tedy výsledkem opakované, dlouhodobé aktivity svalů, která přetěžuje kost v místě úponu určitého svalu nebo v místech morfologických slabostí kostí. Bývá spojena se zátěžovou bolestí bez většího otoku. S únavovými zlomeninami je nejčastěji spojena tato etiologická triáda:
- pohybová aktivita je pro probanda zcela nová,
- aktivita nadměrně zatěžuje daný organismus,
- aktivita je opakovaná, s vysokou frekvencí určité pohybové činnosti (1).
Nejčastější únavovou zlomeninou je zlomenina tibie a fibuly, a to zejména u běžecké zátěže (1). Dále pak zlomeniny, typické pro určité pohybové aktivity, jako jsou: zlomeniny metatarsů (u baletu, běhu či pochodových cvičení), femuru (zejména u tance a baletu), sacra (u hokeje a aerobicu) či zlomeniny lumbárních obratlů opět zejména při baletu, běhu či gymnastice (3, 4, 15). Kromě tohoto fyzického přetěžování se uvádějí další příčiny vzniku únavové zlomeniny, jako osteoporóza, revmatoidní artritida, osteomalacie, diabetes mellitus, onemocnění štítné žlázy (2, 4), terapie kortikosteroidy, kloubní ztuhlost nebo svalová kontraktura (9).
Image 1. Závažnost OS dle RTG nálezu: A) změna nebo lehká elevace tuberositas tibiae; B) radiolucence tuberositas tibiae; C) fragmentace tuberositas tibiae (8). 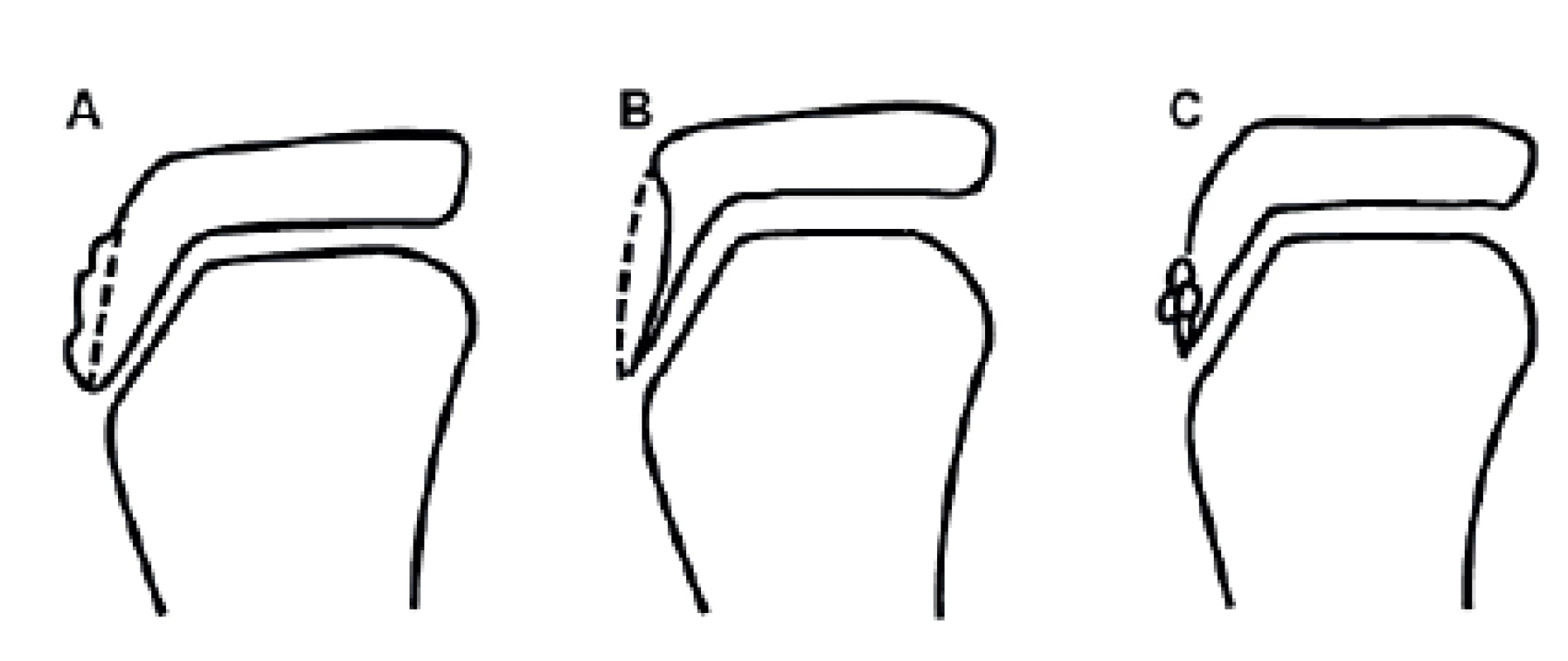
V našem článku se zabýváme onemocněním Osgood–Schlatter, které není doposud jednoznačně zařazeno mezi únavové zlomeniny, ačkoliv splňuje všechna kritéria této diagnózy. U onemocnění Osgood–Schlatter dochází k fraktuře tuberositas tibiae v místě úponu m. quadriceps femoris v důsledku jeho nadměrného přetížení tahem. Nejčastěji se vyskytuje u sportujících chlapců ve věku od 10 do 15 let; méně často u dívek ve věku od 8 do 12 let (8). Je to jeden z nejčastějších syndromů z přetížení, způsobený opakovanými mikrotraumaty (5). Kadaverické a radiologické studie potvrzují teorii o přetížení, kde působí více faktorů - kromě opakovaných silných kontrakcí m. quadriceps femoris, nedostatečné protažení svalu po zátěži a samozřejmě i intenzivní růst kostí v daném věkovém období (16). Kromě typických příznaků bolesti a otoku v oblasti tuberositas tibiae,je také výrazná palpační citlivost v tomto regionu a pacienti si stěžují na bolesti při kleku. Kromě výše uvedených příznaků může být přítomna i léze lig. pattelae nebo bursitida patelární bursy (5). Často bývá provázána i se syndromem Sinding–Larsen–Johansson, který je popisován jako apophysitida patelly a entezitida úponu m. quadriceps femoris. Syndrom Sinding–Larsen–Johansson se taktéž objevuje u chlapců ve věku 10 – 14 let a je spojený s nadměrnou sportovní zátěží, jako je běh a skoky. Nadměrná trakce vede k mikrotraumatům na šlaše m. quadriceps femoris a způsobuje poškození chrupavky patelly (7, 10, 11). V rámci diagnostiky tohoto onemocnění se nejčastěji využívá RTG a MRI, ale některé studie poukazují i na významný vliv UZ, jako neinvazivního, rychlého a precizního postupu k určení kostního zrání (13, 17). Prognóza u M. Osgood–Schlatter je velmi příznivá, většinou dojde k úpravě od 12 do 24 měsíců po kompletní osifikaci apofýzy tuberositas tibiae. Léčba je převážně konzervativní, zahrnuje klidový režim, kryoterapii, postizometrickou relaxaci či stretching extenzorů kolenního kloubu. V závažných případech, kdy bolest přetrvává i po prolongovaném konzervativním léčení, se přistupuje k chirurgickému obroušení tuberosias tibie u jedinců s dokončeným kostním zráním, případně je možné provést fixaci fraktury (6, 14). Podle studie Pihlajamäkiho a kol. je ve většině případů tato operace úspěšná, funkčně jsou výsledky dobré až vynikající, přetrvávající bolesti jsou nízké intenzity a komplikace či reoperace jsou poměrně vzácné (12). Přesto si dovolujeme vyslovit názor, že pokud je stále riziko přetrvávající bolesti či neúplné funkce, toto řešení je zejména u sportovců velice riskantní.
Image 2. RTG zobrazení M. Osgood–Schlatter (7). 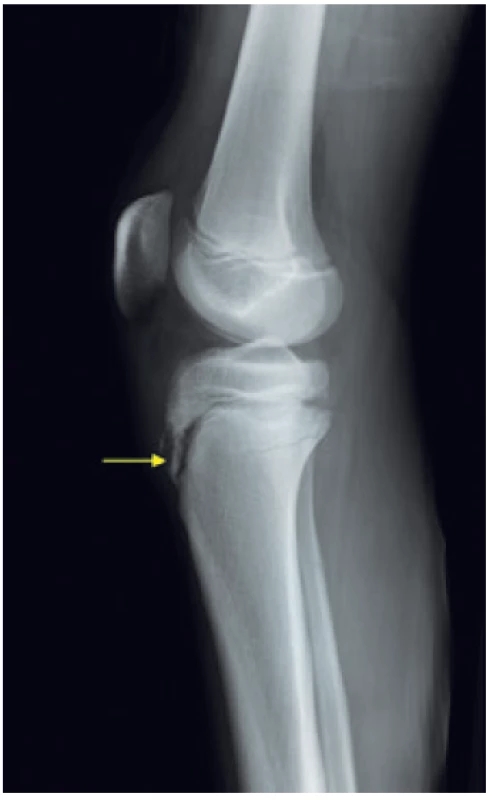
Image 3. RTG snímek fixace fraktury tuberositas tibiae (17). 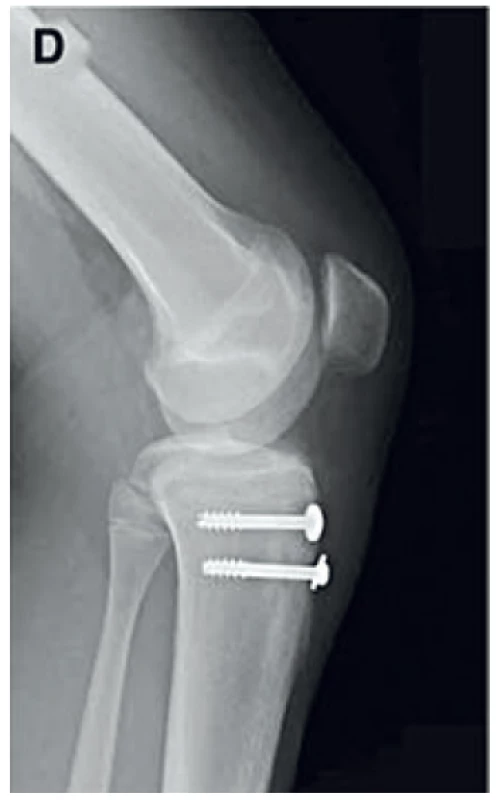
KAZUISTIKA PACIENTA
Chlapec, 12 let, žák ZŠ, vrcholově hraje lední hokej. Pacient přichází pro cca půl roku trvající bolesti obou kolenních kloubů, kdy není schopen udělat dřep ani klek, palpačně výrazná bolestivost tuberositas tibiae bilaterálně, obtíže se zhoršují po zátěži. Byly doplněny RTG snímky obou kolenních kloubů, kde byl prokázán obraz typický m. Osgood–Schlatter ve velmi pokročilé fázi. Z kineziologického vyšetření dále vyplynulo výrazné bilaterální plochonoží příčné i podelné s tvrdými otlaky na mediální straně os naviculare, výrazná anteverze pánve a hyperkyfóza ThP, oslabené dolní fixátory lopatek, protrakce ramenních kloubů a generalizovaná hypermobilita. Oba kolenní klouby vykazovaly náplň, kolem tuberositas tibie bylo bolestivé zduření a četné reflexní změny v m. vastus lateralis a rectus femoris. Pacientovi bylo ortopedem doporučeno, aby zcela normálně trénoval (každý den v týdnu a o víkendu utkání či turnaj) pokud bolest bude snesitelná, v případě zhoršení měl mít klidový režim. Současně byla aplikována série ošetření rázovou vlnou na oblast tuberositas tibiae.
Po našem ošetření byl pacientovi doporučen absolutní pohybový klid, vysazení veškeré sportovní zátěže a ukončení aplikace rázové vlny. Dále byla prováděna PIR na m. quadriceps femoris, pacient byl zainstruován k autoterapii a LTV pro korekci vadného držení těla a plochonoží, které nezatěžuje kolenní klouby. V současné chvíli je pacient stále v naší péči (cca 2 měsíce), je schopen si kleknout na oba kolenní klouby a provést dřep cca do 90°flexe v kolenních kloubech. Dochází k postupnému zlepšení vadného držení těla, ale stále ještě není možné, aby se vrátil do plnohodnotné tréninkové zátěže.
DISKUSE A ZÁVĚR
Diagnostika M. Osgood–Schlatter je založena na klinickém obraze a rentgenologickém nálezu a nečiní větší obtíže. Problematikou zůstává vlastní terapeutický přístup, zejména mimo oblast rehabilitační medicíny a fyzioterapie. Z našeho pohledu je pokročilé stadium M. Osgood–Schlatter možné považovat za únavovou zlomeninu, mechanismus vzniku a klinický obraz je velmi podobný i dalším běžným únavovým frakturám. Problémem únavové fraktury je, že na RTG snímku se nemusí prvotně projevit, někdy dokonce 4 až 6 týdnů. Únavová fraktura je často zaměňována s entezopatiemi a tendinopatiemi, případně s patní ostruhou či lumbagem. Z tohoto důvodu je nutné dobře zvážit terapeutické postupy, protože ne všechny procedury, např. fyzikální terapie, jsou vhodné a mohly by pacientův stav dokonce výrazně zhoršit. Nejčastěji doporučované a užívané procedury fyzikální terapie jsou magnetoterapie a laser. Z našeho pohledu jsou tyto procedury adekvátní svým účinkem při správné indikaci a vzhledem k nebolestivé aplikaci vhodné i pro děti či adolescenty, kterých se m. Osgood–Schlatter týká. I z toho důvodu u tohoto onemocnění cela nesouhlasíme s aplikací rázové vlny, která se stává často komerční záležitostí bez ohledu na zdraví pacienta. Z dalších oblastí fyzikální terapie lze u dané diagnózy doporučit ledování v akutní fázi, Priessnitzův obklad s využitím protizánětlivých a analgetických mastí, vířivou koupel nebo perličkovou lázeň pro dolní končetiny za účelem relaxace svalstva. Důležitý faktor, který významně ovlivňuje vznik a následný průběh regenerace tohoto onemocnění, je tréninková zátěž jedince. Pokud si uvedeme praktický příklad zátěže u tzv. „suché přípravy“ u ledního hokeje, zjistíme, že téměř všechny běžně užívané cviky pro posílení svalstva dolních končetin jsou velmi náročné pro m. quadriceps femoris, zejména díky jednotnému dávkování pro celou tréninkovou skupinu a extrémnímu počtu opakování. Jedná se např. o skákání a běhání do schodů, „žabáky“ z hlubokého dřepu, běhy do kopce se zátěží, skoky přes švihadlo, atletickou abecedu na velmi tvrdém povrchu nebo statické výdrže v podřepech či dřepech. Problémy navíc umocňuje zahájení přípravy v posilovně ve věku 12 - 13 let, často bez odborného dohledu, což považujeme za zcela nevhodné. Domníváme se, že součástí terapeutického plánu je nutný naprostý klidový režim, který zlepšuje prognózu a vede k rychlejšímu návratu pacienta do plné fyzické zátěže. V rámci návratu ke sportovní činnosti je vhodné zahájit postupně s jinými pohybovými aktivitami, jako je plavání či jízda na kole (ideálně rotopedu) s minimální zátěží, případně využít možnosti kineziotapingu k ovlivnění svalového napětí. Za nevhodný prostředek považujeme ortézování pacientů, protože dochází ke kompresi m. quadriceps femori, m. semitendinosus, m. semimembranosus, m. biceps femoris a v menší míře m. triceps surae a m. tibialis anterior, a tím pádem nemůže dojít ke správné svalové koordinaci a opětovnému obnovení neurofyziologických reakcí. Bude tak docházet k opětovnému nesprávnému zatížení v rámci dolní končetiny a vzniku dalších zdravotních problémů.
Příspěvek vznikl v rámci Programu rozvoje vědních oblastí na Univerzitě Karlově č. P38 Biologické aspekty zkoumání lidského pohybu.
Adresa ke korespondenci:
Mgr. Lenka Satrapová, Ph.D.
Katedra fyzioterapie FTVS UK
J. Martího 31
162 52 Praha 6
e-mail: satrapova@ftvs.cuni.cz
Sources
1. BRUKNER, P. et al.: Stress fractures: A review of 180 cases. Journal of Sport Medicine, 6, 1996, 2.
2. BURR, D. et al.: Bone microdamage and skeletal fragility in osteoporotic and stress fractures. Journal of Bone and Mineral Research, 12, 1997, 1.
3. BURR, D., MILGROM, CH.: Muskuloskeletal fatigue a stress fractures. CRC Press, 2000, ISBN 0849303176.
4. DAFFNER, R., PAVLOV, H.: Stress fractures: Currenct concepts. American Journal of Roentgenology, 1992, 159.
5. DRAGHI, F. et al.: Overload syndromes of the knee in adolescents: Sonographic findings. Journal of Ultrasound, 11, 2008.
6. FREY, S.: Tibial tuberosity fractures in adolescents. Journal of Children Orthopeadics, 2, 2008.
7. GERBINO, P.: Adolescent anterior knee pain. Operative Techniques in Sports Medicine, 14, 2006.
8. HANADA, M. et al.: Relationship between the clinical findings and radiographic severity in Osgood–Schlatter disease. Journal of Sports Medicine, 2012, 3.
9. HONG-MAN, CH., HYUN–JU, CH.: Multiple stress fractures of the lower extremity in healthy young men. Journal of Orthopaedics and Traumatology, 13, 2012, s. 110-111.
10. CHANG, G.: Lower extremity overuse injuries in pediatric athletes: Clinical presentation, imaging, findings and treatment. Clinical Imaging, 37, 2013.
11. LLOPIS, E., PADRÓN, M. :Anterior knee pain. European Journal of Radiology, 62, 2007.
12. PIHLAJAMÄK, H., MATTILA, V., PARVIAINEN, M., KIURU, M., VISURI, T.: Long-term outcome after surgical treatment of unresolved Osgood-Schlatter disease in young men. Journal of Bone and Joint Surgery, 91, 2009, 10, s. 2350-2358.
13. SAILLY, M., WHITELAY, R., JOHNSONN, A.: Doppler ultrasound and tibial tuberosity maturation status predicts pain in adolescent male athletes with Osgood-Schlatter´s disease: A case series with comparison group and clinical interpretation. British Journal of Sports Medicine, 47, 2013, s. 93-97.
14. SANDO, J., MCCAMBRIDGE, T.: Nontraumatic sports injuries to the lower extremit. Clinical Pediatric Emergency Medicine, 14, 4.
15. SOUTHAM, J. et al.: Sacral stress fracture in a professional hockey player. Orthopedics, 32, 2010, 11.
16. WEILE, R., INGRAM, M., WOLMAN, R.: Osgood - Schlatter disease. Britisch Medical Journal, 2011, 343, d4534.
17. YANAGISAWA, S., OSAWA, T., SAITO, K., KOBAYASHI, T., TAJIKA, T., YAMAMOTO, A., IIZUKA, H., TAKAGISHI, K.: Assessment of Osgood-Schlatter disease and the skeletal maturation of the distal attachment of the patellar tendon in preadolescent males. The Orthopaedic Journal of Sports Medicine, 2, 2014, 7, s. 1-4.
Labels
Physiotherapist, university degree Rehabilitation Sports medicine
Article was published inRehabilitation & Physical Medicine

2015 Issue 2-
All articles in this issue
- Vliv akrální koaktivační terapie na sílu výdechových svalů a na rozvíjení hrudníku
- Vliv elastického tapu na rozsah pohybu při flexi trupu
- Diagnostika a základy principů terapie dysfagie u pacientů po resekcích nádorů orofaryngeální oblasti
- Využití zpětné vazby v rehabilitaci pacientů s poruchami chůze po cévní mozkové příhodě
- Neuropatia n. suprascapularis
- Únavová zlomenina v praxi fyzioterapeuta a lékaře I. – M. Osgood–Schlatter
- Kazuistika pacienta s Parkinsonovou nemocí – hodnocení chůze na suchu a ve vodě
- Rehabilitation & Physical Medicine
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Únavová zlomenina v praxi fyzioterapeuta a lékaře I. – M. Osgood–Schlatter
- Vliv akrální koaktivační terapie na sílu výdechových svalů a na rozvíjení hrudníku
- Diagnostika a základy principů terapie dysfagie u pacientů po resekcích nádorů orofaryngeální oblasti
- Využití zpětné vazby v rehabilitaci pacientů s poruchami chůze po cévní mozkové příhodě
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

