-
Medical journals
- Career
Ultrazvuková diagnostika raritního poranění neosifikovaného dětského skeletu – kazuistika
Authors: M. Čepelík 1; H. Melínová 2; P. Havránek 1; T. Pešl 1
Authors‘ workplace: Klinika dětské chirurgie a traumatologie 3. lékařské fakulty Univerzity Karlovy a Fakultní Thomayerovy nemocnice, Praha 1; Radiodiagnostické oddělení, Fakultní Thomayerova nemocnice, Praha 2
Published in: Rozhl. Chir., 2022, roč. 101, č. 2, s. 85-89.
Category: Case Report
doi: https://doi.org/10.33699/PIS.2022.101.2.85–89Overview
Prostý rentgenový snímek je standardem pro vyšetření poranění dětského skeletu. Pro zobrazení neosifikovaných, chrupavčitých částí dětského skeletu je ale nedostačující. V naší práci prezentujeme možnosti ultrazvukové diagnostiky na příkladu kazuistiky sedmiletého pacienta se vzácným poraněním neosifikovaného mediálního epikondylu humeru, u kterého byla diagnóza stanovena za pomoci ultrazvukového vyšetření lokte. Na základě tohoto vyšetření byl pacient indikován k osteosyntéze. Vyšetření pomocí ultrazvuku je ideální, snadno dostupnou a pro pacienta nezatěžující metodou k verifikaci skeletálních poranění, která nemohou být diagnostikována pomocí běžných rentgenových snímků, a mělo by být standardní součástí diagnostického algoritmu poranění dětského skeletu při diskrepanci výrazných klinických příznaků s negativním rentgenovým nálezem.
Klíčová slova:
ultrazvuk – dítě – zlomenina – kazuistika – sonografie
ÚVOD
Nehledě na rozvoj možností operační léčby, hlavní doménou dětské skeletální traumatologie zůstává přesná diagnostika, která je zásadní pro stanovení správného terapeutického postupu a případné indikace k osteosyntéze. Prostý rentgenový (RTG) snímek je standardem pro vyšetření poranění dětského skeletu. Problémem zůstává diagnostika neosifikovaných, chrupavčitých částí rostoucího skeletu, které RTG snímek nezobrazuje. Nejedná se pouze o poranění růstové chrupavky (fýzy), ale též o poranění epifýz a apofýz, jejichž osifikační jádra se manifestují postupně, v závislosti na věku a jejich lokalizaci. Nejproblematičtější z hlediska diagnostiky pak zůstává loketní kloub vzhledem k přítomnosti 6−10 osifikačních jader a také faktu, že poranění lokte je nejčastější indikací k osteosyntéze v dětském věku, a přesná diagnostika je tedy zásadní z hlediska volby terapie [1,2].
Pro upřesnění diagnostiky v dětské skeletální traumatologii je možné použít kromě RTG snímku i další metody – počítačovou tomografii (CT) a magnetickou rezonanci (MR). Obě metody mají však své jasné limity. CT vyšetření především vysokou radiační zátěž, ale též nemožnost zobrazení chrupavčité tkáně. MR, která chrupavčité tkáně zobrazit dokáže, je pak limitována svojí dostupností a především náročností vyšetření pro pacienta, kdy zejména ve věku do 6 let musí být pro neklid dítěte MR prováděna v celkové anestezii [2,3,4].
V naší práci prezentujeme kazuistiku pacienta se vzácným poraněním neosifikované části loketního kloubu a možnosti diagnostiky tohoto poranění pomocí ultrazvukového (UZ) vyšetření.
KAZUISTIKA
Sedmiletý chlapec bez anamnestické zátěže si při pádu na trampolíně poranil levý loket. Pro výrazný otok, bolestivost a omezení hybnosti byl pacient primárně ošetřen v den úrazu na traumatologické ambulanci krajské nemocnice v místě bydliště. Na zhotovených RTG snímcích ošetřující lékař neshledal známky traumatu na skeletu. V rámci druhého čtení RTG snímků byla lékařem radiodiagnostického oddělení popsána nedislokovaná separace proximální epifýzy radia 2. typu dle Saltera a Harrise a atypicky výrazný otok na ulnární straně lokte. Po doplnění srovnávacích snímků zdravého lokte byl pacient 5. den od úrazu konzultován s pracovištěm autora, kam byl následně předán do péče.
Pacient se dostavil ke kontrole na pracoviště autora 6. den od úrazu s poraněnou končetinou fixovanou vysokou sádrovou dlahou. Na snímcích poskytnutých odesílajícím pracovištěm byl patrný skelet loketního kloubu v relativně nízkém stupni osifikace sekundárních jader, s manifestovaným osifikačním centrem pouze v hlavičce humeru (pro věk 7 let lze již předpokládat manifestaci jader i v hlavičce radia, mediálním epikondylu a případně i počínající manifestaci jádra trochley [2]). Ve shodě s odesílajícím pracovištěm byla popsána nedislokovaná separace proximální epifýzy radia 2. typu dle Saltera a Harrise a výrazný otok ulnární části loketního kloubu imponující jako možné fyzární poranění mediálního epikondylu či celé distální epifýzy humeru (Obr. 1). Vzhledem k nízkému stavu osifikace lokte bylo doporučeno UZ vyšetření lokte k vyloučení skeletálního traumatu distálního humeru.
Image 1. Úrazové snímky
V předozadní a) a bočné b) projekci s patrnou nedislokovanou separací proximální epifýzy radia a výrazným otokem v oblasti ulnární strany lokte, imponujícím jako možné poranění neosifikovaného mediálního epikondylu či celé distální fýzy humeru.
Fig. 1: Plain X-ray after the injury
Anteroposterior a) and lateral b) views with noticeable nondisplaced separation of the proximal epiphysis of the radius and distinctive swelling of the medial part of the elbow joint.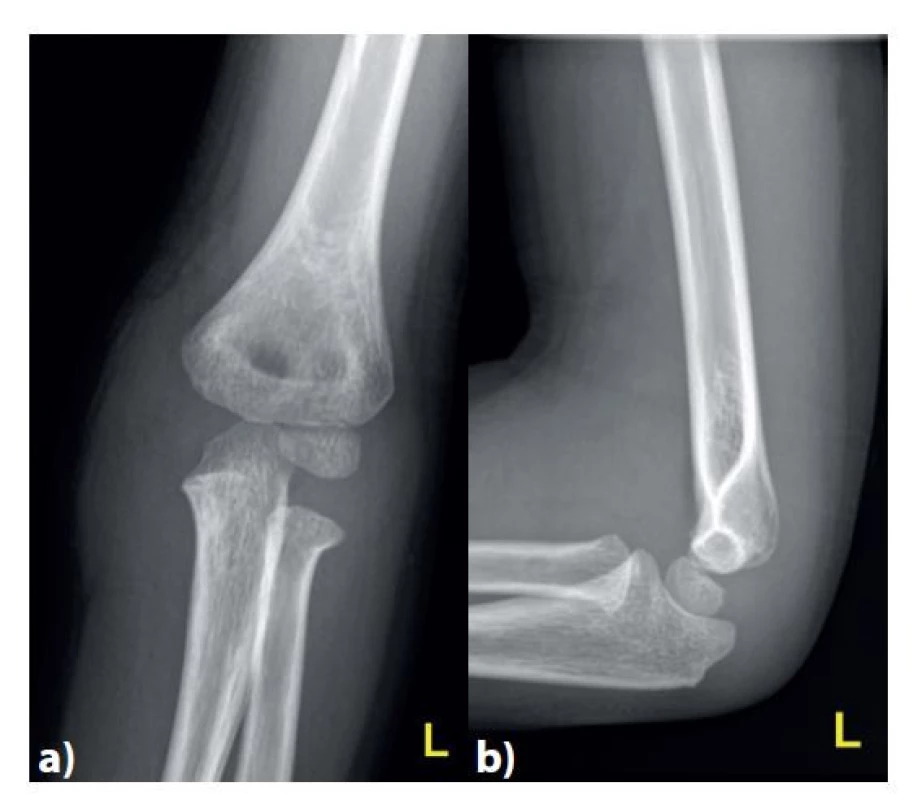
Vyšetření bylo provedeno ve spolupráci dětského traumatologa a lékaře radiodiagnostického oddělení 8. den od úrazu na přístroji Samsung MedisonTM RS85, lineární sondou 3−16 MHz. Při vyšetření byla patrná absence mediálního epikondylu humeru na obvyklém místě (verifikováno na srovnávacím vyšetření zdravého lokte). Epikondyl se promítal až do výše humeroulnárního kloubu a proximální ulny, naměřená distrakce fragmentu z lůžka byla >1 cm (Obr. 2 a 3). Nebyla prokázána intraartikulární inkarcerace fragmentu. Vzhledem k UZ nálezu byl pacient indikován k osteosyntéze.
Image 2. Ultrazvukové vyšetření poraněného lokte
a) S vyznačením lůžka odlomeného mediálního epikondylu na distálním humeru (H) a srovnávací zobrazení zdravého lokte, b) s vyznačením stejné oblasti a zachycením normálního obrazu mediálního epikondylu (E). Hyperechogenní linie ve struktuře kosti představuje hranici osifikované části distálního humeru, anechogenní oblast chrupavku neosifikovaného mediálního epikondylu (pouze b).
Fig. 2: Ultrasound imaging of the injured elbowbr
a) Distal humerus (H) with the region of the fracture site highlighted, in comparison with b) the uninjured elbow with the same region highlighted and showing normal image of the medial epicondyle (E). The hyperechoic line in the bone structure is the bordeline of the ossified distal humerus; the anechoic region represents the cartilaginous medial epicondyle (only b).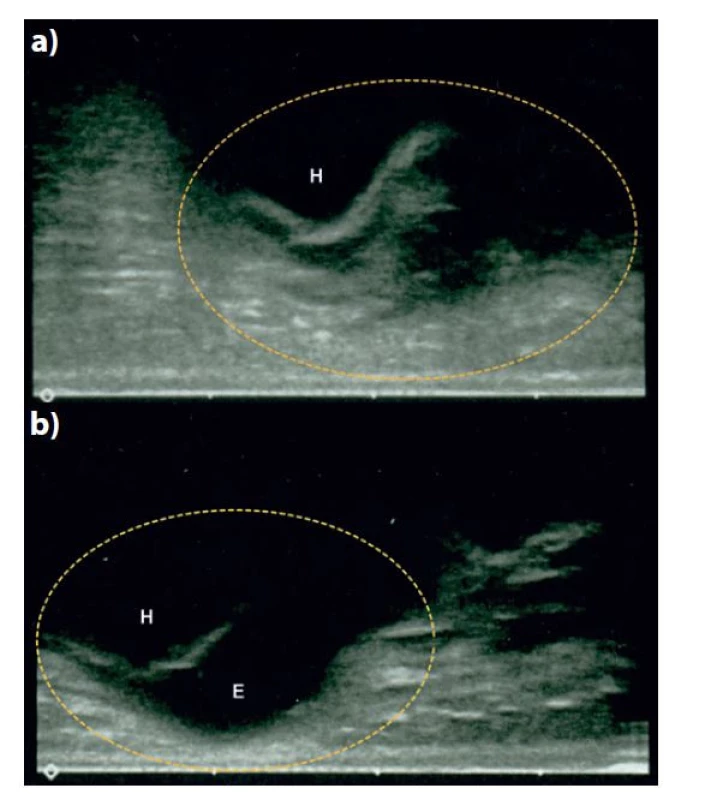
Image 3. Distrahovaný mediální epikondyl zachycený na ultrazvukovém vyšetření
Fragment není inkarcerován v kloubu.
Fig. 3: Ultrasound image of the displaced medial epicondyle
The fragment is not interposed in the elbow joint.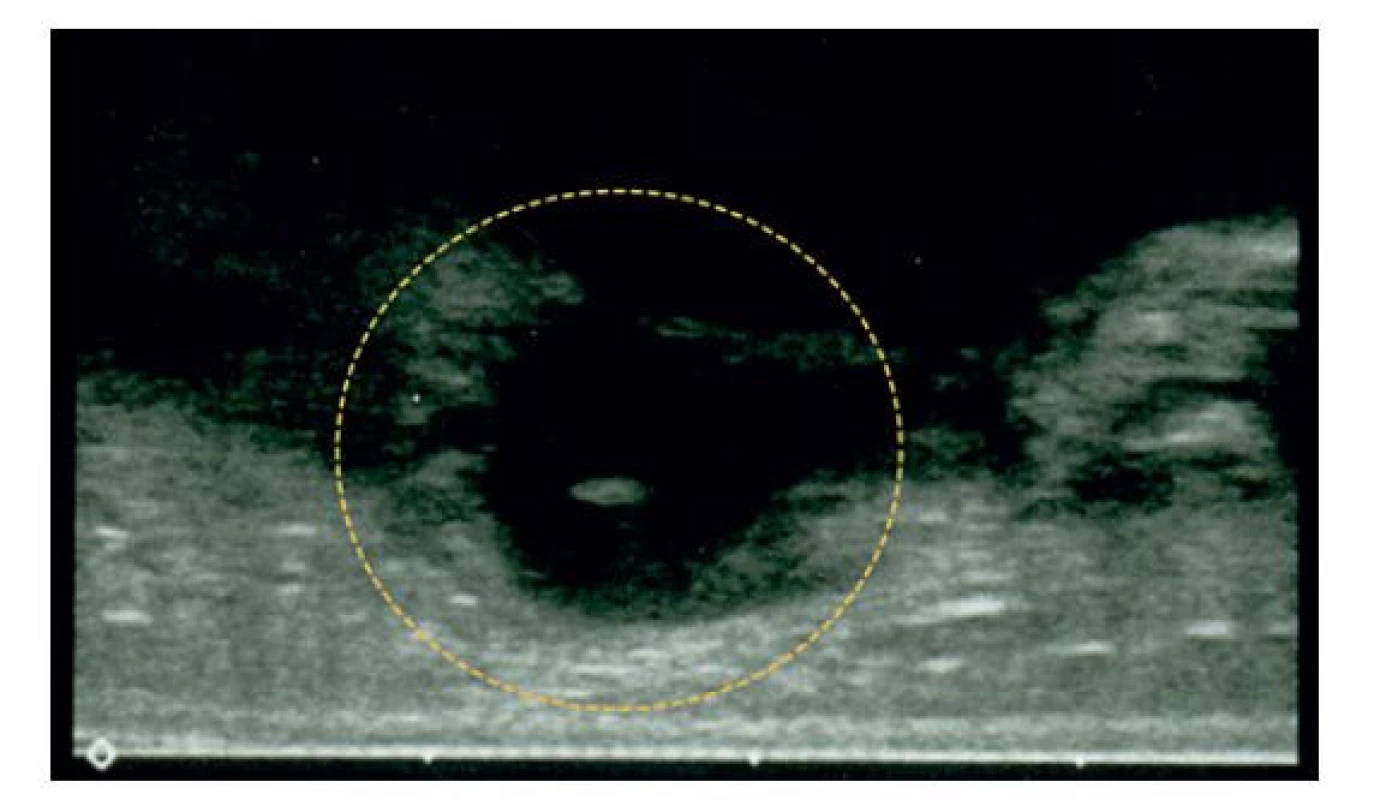
9. den od úrazu byl proveden výkon na operačním sále. Nejprve bylo v celkové anestezii zopakováno UZ vyšetření (přístroj Toshiba XarioTM 100, lineární sonda 7,2−14 MHz) s opětovným potvrzením distrakce fragmentu mediálního epikondylu >1 cm. Dále byla provedena manipulace pod RTG zesilovačem, při které byla patrná významná mediální instabilita loketního kloubu. Po potvrzení indikace k osteosyntéze byl pro ošetření zvolen otevřený přístup z mediálního řezu, kterým bylo proniknuto k lůžku zlomeniny. Mediální epikondyl se začátky předloketních svalů caput commune ulnare byl dislokován z lůžka ventrokaudálně o cca 13 mm (Obr. 4). Byla provedena repozice a fixace dvěma Kirschnerovými dráty 1,5 mm zavedenými divergentně (Obr. 5). Osteosyntéza byla pojištěna ještě suturou periostu matracovými stehy vstřebatelným vláknem Coated VicrylTM tloušťky 3-0. Po osteosyntéze bylo postavení stabilní i při manipulacích v lokti. Implantáty byly zanořeny pod kůži. Vzhledem k adaptačnímu charakteru osteosyntézy byla doplněna ještě vysoká polymerová fixace ve středním postavení loketního kloubu. Nedislokovaná separace proximální epifýzy radia byla indikována ke konzervativní léčbě.
Image 4. Peroperační nález
Jehly označují centrum lůžka zlomeniny (levá) a horní okraj odlomeného mediálního epikondylu (pravá). Naměřená distrakce 13 mm.
Fig. 4: Peroperative finding
Needles point to the center of the fracture site (left) and to the upper border of displaced medial epicondyle (right). Measured distraction is 13 mm.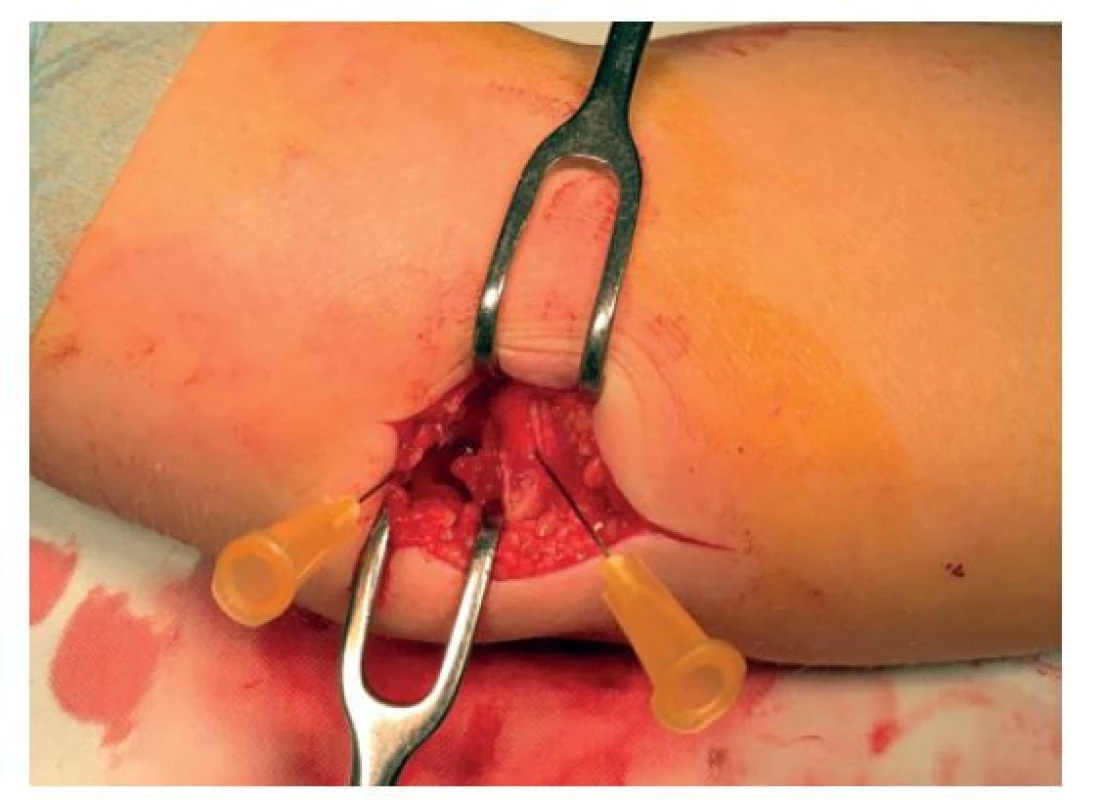
Image 5. Kontrolní snímek po osteosyntéze dvěma divergentně vedenými Kirschnerovými dráty v předozadní a) a bočné b) projekci
Fig. 5: Follow-up plain X-ray after osteosynthesis with two Kirschner wires – anteroposterior a) and lateral b) views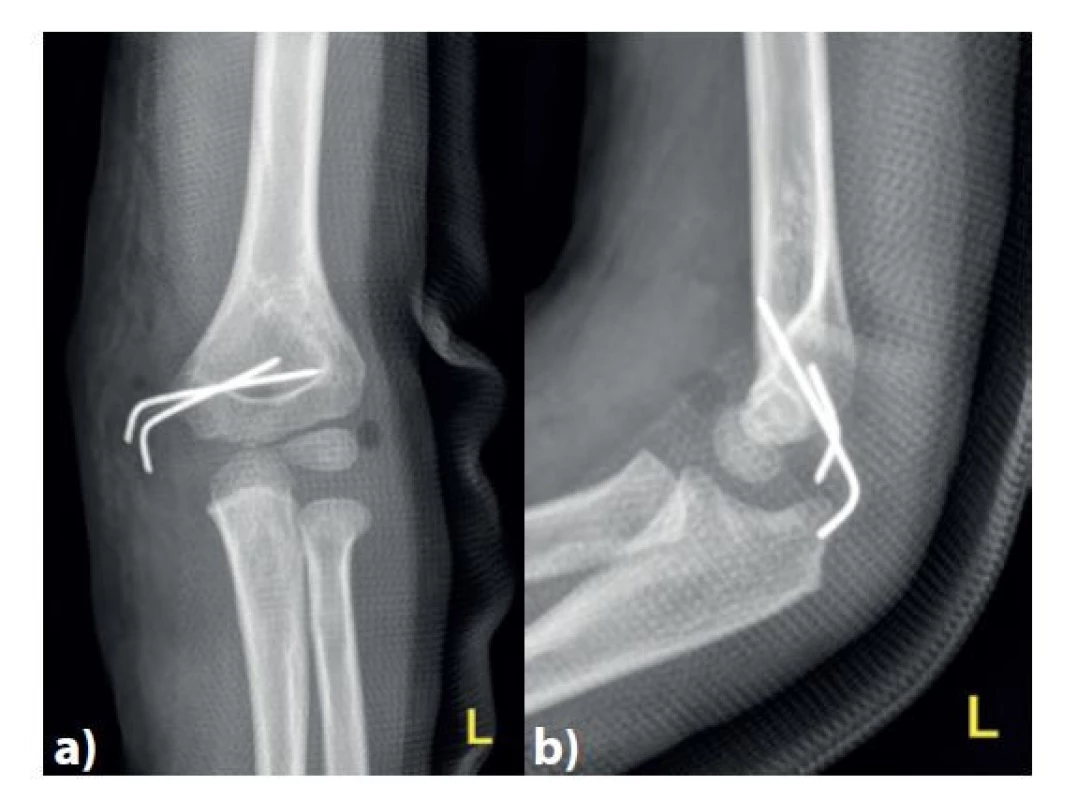
Pooperační kontrola s odstraněním polymerové fixace byla provedena 3 týdny od osteosyntézy s příznivým nálezem, na kontrolních RTG snímcích nadále nebyly patrné známky osifikace mediálního epikondylu humeru, proximální radius byl zhojen v anatomickém postavení periostálním svalkem. Pacient byl indikován k extrakci kovů 2 měsíce od úrazu. Během extrakce kovů byla provedena manipulace v celkové anestezii s plným rozsahem pohybů v lokti a dobrou mediální stabilitou loketního kloubu, srovnatelnou se zdravou stranou.
Poslední ambulantní kontrola byla provedena 3 měsíce a 2 týdny od úrazu, kdy byl pacient s minimálním omezením aktivní flexe o 5° proti pružnému odporu, subjektivně a funkčně byl ale pacient zcela bez omezení, s možností plné zátěže a s vysokou pravděpodobností dosažení plného rozsahu pohybů (verifikováno v rámci vyšetření v celkové anestezii při extrakci kovů) v rámci pooperační rehabilitace. Na kontrolních RTG snímcích po extrakci kovů byla již patrná tvorba jádra mediálního epikondylu humeru v anatomickém postavení (Obr. 6). Pacient nadále zůstává v ambulantní péči pracoviště autora.
Image 6. Kontrolní snímek po extrakci kovů (včetně srovnávacího snímku zdravého lokte) s patrnou počínající osifikací mediálního epikondylu levého humeru v anatomickém postavení
Fig. 6: Follow-up plain X-ray after implant removal (including comparison with the uninjured elbow) with incipient ossification of the medial epicondyle of the left humerus in its anatomical position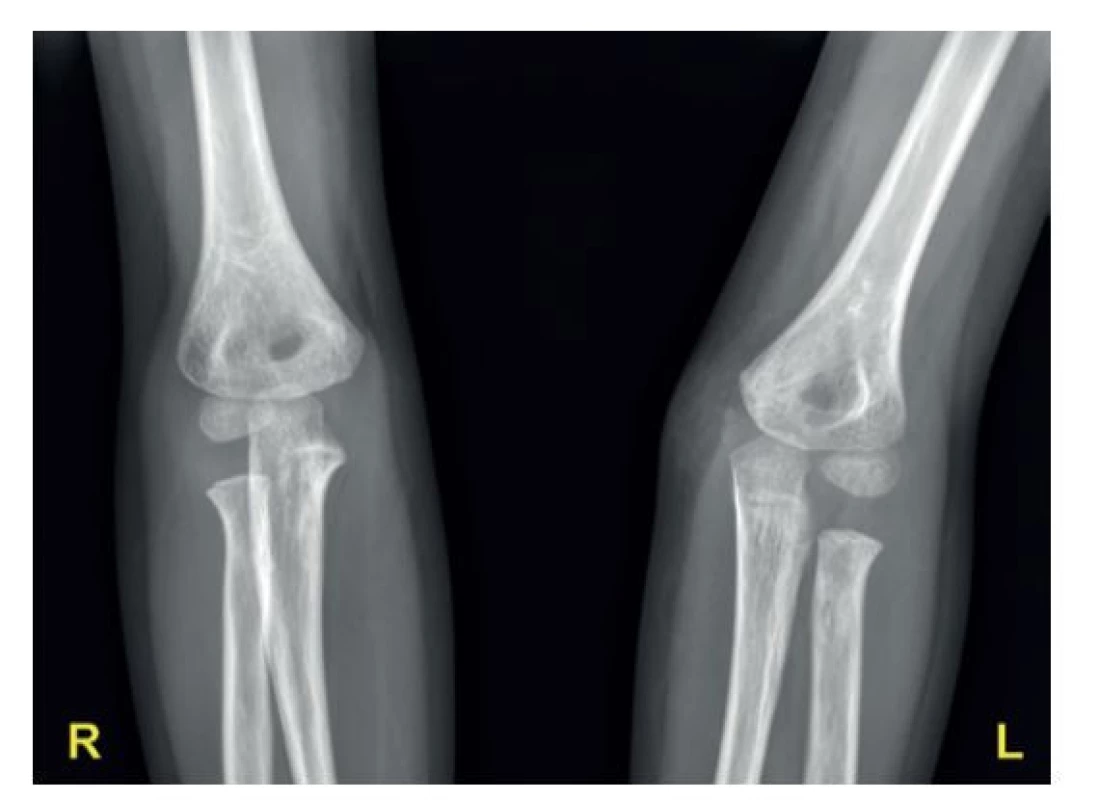
DISKUZE
Historie užití ultrazvuku v rámci muskuloskeletálního systému sahá až do 50. let minulého století [5]. Jeho použití v diagnostice skeletálního poranění u dětí pak najdeme v literatuře opakovaně [4,6,7,8,9]. Většina literárních pramenů se soustředí především na možnosti snížení radiační zátěže při použití UZ vyšetření namísto RTG snímků. Najdeme však i publikace, které zdůrazňují výhody ultrazvuku v diagnostice skeletálních poranění neosifikovaného skeletu [4,9,10]. I přes opakovaná doporučení v literatuře je však využití ultrazvuku v diagnostice skeletálních poranění u dětí v praxi zatím marginální.
Literární prameny obecně vyzdvihují dobrou dostupnost UZ přístrojů v rámci diagnostiky akutních stavů a jednoduchost použití pro lékaře pracující na urgentních příjmech a v ambulancích starajících se o akutní pacienty. Důležitou součástí UZ vyšetření je pak i nulová radiační zátěž i minimální diskomfort pacienta během vyšetření.
Ve všech případech je pro diagnostiku muskuloskeletálních poranění pomocí UZ přístroje doporučeno použití lineární sondy různého frekvenčního rozsahu. Stejnou metodiku provedení UZ vyšetření jsme zvolili v rámci námi provedených vyšetření.
Poranění mediálního epikondylu humeru je relativně časté poranění dětského lokte, představující 10−20 % veškerých poranění v oblasti loketního kloubu [11]. Pro tento typ poranění je charakteristický výrazný otok ulnární strany lokte, a proto by při každém takto významném otoku měl ošetřující lékař aktivně pátrat po možném poranění mediálního epikondylu humeru. Námi popisované poranění neosifikovaného jádra mediálního epikondylu je ale raritní a v literatuře jsme nalezli pouze dva podobné případy s touto diagnózou – v jednom z těchto případů byla diagnostika provedena pomocí vyšetření MR [12] a ve druhém případu bylo použito UZ vyšetření [10].
Terapeutický přístup k léčbě avulzí mediálního epikondylu humeru je nejednotný. Pro nedislokované avulze je vyhrazena konzervativní léčba. Hranice dislokace, která je indikována k operační léčbě, se pohybuje od 2 do 15 mm [1,11]. Na pracovišti autora jsou z důvodu vysokého rizika vzniku pakloubu i při minimálních dislokacích k osteosyntéze indikovány avulze mediálního epikondylu humeru s distrakcí >2 mm.
V případě osteosyntézy mediálního epikondylu humeru je vždy volena technika otevřené repozice a osteosyntézy (ORIF) z důvodu intimní blízkosti nervus ulnaris k lůžku zlomeniny [1].
Hlavními riziky konzervativního přístupu při dislokovaných avulzích je mediální instabilita lokte a vysoké procento vzniku pakloubů, které následně mohou způsobovat pacientům bolesti [1,11]. Mediální instabilita lokte byla u prezentovaného pacienta prokázána předoperačně, po osteosyntéze byl loket již stabilní.
Za limity využití ultrazvuku ve skeletální traumatologii bývá považována vysoká pořizovací cena UZ přístroje a jeho omezená dostupnost na některých pracovištích a též zkušenost radiologa či chirurga v hodnocení UZ obrazu skeletu. V tomto ohledu za zcela zásadní považujeme možnost srovnání UZ obrazu se zdravou stranou, které umožní hodnocení skeletálních lézí i lékaři s menší sonografickou zkušeností.
ZÁVĚR
Vyšetření pomocí ultrazvuku je ideální, snadno dostupnou a pro pacienta nezatěžující metodou k verifikaci skeletálních poranění, která nemohou být diagnostikována pomocí běžných RTG snímků, a mělo by být standardní součástí diagnostického algoritmu poranění dětského skeletu při diskrepanci výrazných klinických příznaků (otok, hematom, bolest) s negativním RTG nálezem.
Podpořeno MZ ČR – RVO Thomayerova nemocnice – TN 0064190.
Konflikt zájmů
Autoři článku prohlašují, že nejsou v souvislosti se vznikem tohoto článku ve střetu zájmů a že tento článek nebyl publikován v žádném jiném časopise, s výjimkou kongresových abstrakt a doporučených postupů.
MUDr. Martin Čepelík
Klinika dětské chirurgie a traumatologie 3. LF UK
Fakultní Thomayerova nemocnice
Vídeňská 800
140 59 Praha 4 – Krč
e-mail: martin.cepelik@ftn.cz
Sources
1. Havránek P, et al. Dětské zlomeniny, 2. vyd. Praha, Galén, 2013 : 389. ISBN 978-80 - 7262-983-1.
2. Čepelík M, Pešl T, Havránek P. Vývojová morfologie loketního kloubu ve vztahu k poranění dětského skeletu. Úraz Chir. 2018;26(1):3−7.
3. Biswas D, Bible JE, Bohan M, et al. Radiation exposure from musculoskeletal computerized tomographic scans. J Bone Joint Surg Am. 2009 Aug;91(8):1882−1889. doi:10.2106/JBJS.H.01199.
4. Kim HH, Gauguet JM. Pediatric elbow injuries. Semin Ultrasound CT MR. 2018 Aug;39(4):384−396. doi:10.1053/j. sult.2018.03.005. Epub 2018 Mar 23. PMID: 30070231.
5. Kane D, Grassi W, Sturrock R, et al. A brief history of musculoskeletal ultrasound: ‚From bats and ships to babies and hips‘. Rheumatology (Oxford) 2004 Jul;43(7):931−933. doi:10.1093/rheumatology/ keh004.
6. Saul T, Ng L, Lewiss RE. Point-of-care ultrasound in the diagnosis of upper extremity fracture-dislocation. A pictorial essay. Med Ultrason. 2013 Sep;15(3):230−236. doi:10.11152/mu.2013.2066.153.ts1ln2.
7. Ackermann O, Simanowski J, Eckert K. Fracture ultrasound of the extremities. Ultraschall Med. 2020 Feb;41(1):12−28. doi:10.1055/a-1023-1782.
8. Rabiner JE, Khine H, Avner JR, et al. Accuracy of point-of-care ultrasonography for diagnosis of elbow fractures in children. Ann Emerg Med. 2013 Jan;61(1):9−17. doi:10.1016/j. annemergmed.2012.07.112. Epub 2012 Nov 9.
9. Bartl V, Melichar I, Skotáková J, et al. Ultraschalldiagnostik der distalen Humerusfraktur bei Säuglingen und Kleikindern. Kindertraumatologie. Frakturen des distalen Humerus, Segment 13. 1ed. Wiesbaden: Universum Verlagsanstalt 1998 : 66−68. ISBN 3-923221-61-4.
10. May DA, Disler DG, Jones EA, et al. Using sonography to diagnose an unossified medial epicondyle avulsion in a child. AJR Am J Roentgenol. 2000 Apr;174(4):1115−1117. doi:10.2214/ ajr.174.4.1741115.
11. Gottschalk HP, Eisner E, Hosalkar HS. Medial epicondyle fractures in the pediatric population. J Am Acad Orthop Surg. 2012 Apr;20(4):223−232. doi:10.5435/ JAAOS-20-04-223.
12. Tanabe K, Miyamoto N. Fracture of an unossified humeral medial epicondyle: use of magnetic resonance imaging for diagnosis. Skeletal Radiol. 2016 Oct;45(10):1409−1412. doi:10.1007/ s00256-016-2434-3. Epub 2016 Aug 1.
Labels
Surgery Orthopaedics Trauma surgery
Article was published inPerspectives in Surgery

2022 Issue 2-
All articles in this issue
- Trendy v dětské chirurgii
- Chirurgická léčba Crohnovy nemoci u dětí v éře biologické léčby
- Iniciální zkušenosti se single incision laparoskopickou apendektomií
- Konzervativní versus operační léčba dislokovaných zlomenin střední části klíční kosti u adolescentů
- Retrospektivní analýza výskytu nekrotizující pneumonie u dětí v letech 2015−2019
- Robotická pyeloplastika u dětí – pilotní studie
- Ultrazvuková diagnostika raritního poranění neosifikovaného dětského skeletu – kazuistika
- Ileus jako komplikace nemoci motýlích křídel − kazuistika
- PragueOnco se letos konalo již potřinácté
- Specializace UEMS − abdominal wall surgery
- Perspectives in Surgery
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Konzervativní versus operační léčba dislokovaných zlomenin střední části klíční kosti u adolescentů
- Retrospektivní analýza výskytu nekrotizující pneumonie u dětí v letech 2015−2019
- Robotická pyeloplastika u dětí – pilotní studie
- Iniciální zkušenosti se single incision laparoskopickou apendektomií
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

